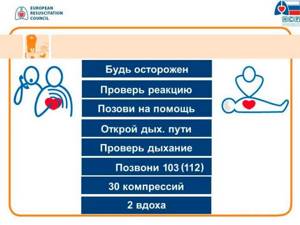
Очень часто первая помощь может стать спасением жизни для человека, попавшего в беду. Особенно полезно уметь правильно проводить сердечно-легочную реанимацию. Сердечно-легочной реанимация представляет собой комплекс действий, нацеленных на возвращение к жизни человека, который пребывает в состоянии клинической смерти.
Клиническая смерть — переходное состояние между жизнью и смертью, в течение которого в наиболее ранимых тканях (клетках головного мозга) еще не наступили необратимые изменения.
В этого время есть возможность оживить (реанимировать) организм. Длительность клинической смерти составляет при обычных условиях 4–5 мин после остановки кровообращения.
Затем наступает гибель мозга, а значит и гибель человека.
На сегодняшний день принятие решения о проведении реанимационных мероприятий очевидцами происшествия основывается на отсутствии у пострадавшего сознания и адекватного дыхания. Важно помнить, что первым действием спасатель обязан вызвать помощь и лишь затем приступить к сердечно-легочной реанимации.
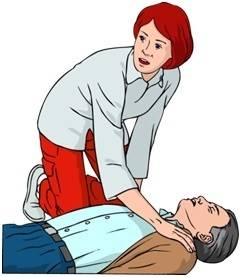
Для проверки сознания необходимо подойти к пострадавшему, осторожно встряхнуть за плечи и спросить: «С Вами все в порядке?» Если он не реагирует, то сознание отсутствует.
Попросите кого-нибудь из окружающих вызвать бригаду скорой помощи по телефону «03», «103» или «112» или сами сделайте это.
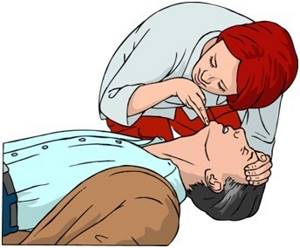
Для проверки дыхания откройте дыхательные пути, запрокинув голову пострадавшего, и наклонитесь щеком и ухом над его лицом на 10 секунд.
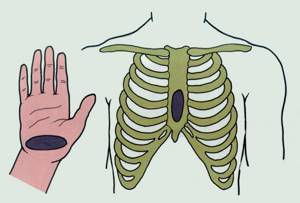
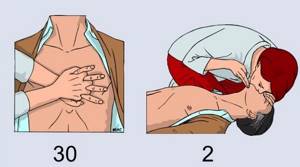
Если дыхания нет («не вижу» движения грудной клетки, «не слышу» и «не чувствую» выдыхаемого воздуха) или оно ненормальное (редкое, «хватает ртом воздух») немедленно приступайте к непрямому массажу сердца. Для этого сделайте 30 компрессий в нижней части грудины, отступив на 2 пальца кверху от мечевидного отростка. Грудину продавливать на 5-6 см с частотой 100-120 компрессий в минуту.
- Больной должен находиться в горизонтальном положении на твердой основе (пол или низкая кушетка), чтобы избежать смещения его тела под усилием рук массирующего.
- Зона приложения силы рук реанимирующего располагается в центре грудной клетки (граница средней и нижней трети грудины), строго по средней линии. Реанимирующий может находиться с любой стороны от больного.
- Для проведения массажа кладут одну ладонь на другую и производят давление на грудину в зоне, расположенной на 2 поперечных пальца выше места прикрепления к грудине мечевидного отростка. Выпрямленные в локтевых суставах руки массирующего располагаются так, чтобы давление производило только запястье, не следует касаться пальцами грудной клетки больного.
- Компрессия грудной клетки умирающего производится за счет тяжести туловища реанимирующего. Смещение грудины по направлению к позвоночнику (т.е. глубина сдавления грудной клетки) должна быть не менее 5 см, но не более 6 см.
- В интервалах руки с грудины не снимают, пальцы остаются приподнятыми, руки полностью выпрямлены в локтевых суставах.
- Темп массажа — 100-120 массажных движений в минуту.
- По возможности менять спасателей каждые 2 минуты.
По международным рекомендациям 2015 года непрофессиональные реаниматоры должны проводить сердечно-легочную реанимацию без искусственной вентиляции легких. Однако если вы обучались данной методике и владеете ей, то можете чередовать непрямой массаж сердца с искусственной вентиляцией легких в соотношении 30:2.
Для вентиляции легких производят 2 неглубоких вдоха «рот в рот» или «рот в нос». Вдохи проводить, запрокинув голову пострадавшего, иначе воздух не пройдет в легкие. При правильном проведении вдохов должна приподниматься грудная клетка пострадавшего. Затем снова приступают к непрямому массажу сердца. Таким образом продолжают чередовать массаж с дыханием в соотношении 30:2 до приезда «03».
Video of СеÑдеÑно-лÑгоÑÐ½Ð°Ñ ÑеанимаÑиÑ
Краевое государственное бюджетное учреждение здравоохранения «Станция скорой медицинской помощи г. Хабаровска» министерства здравоохранения Хабаровского края
Политика обработки персональных данных
ГОРЯЧАЯ ЛИНИЯ
- (4212) 21-67-44, 8 962 678-1752— круглосуточно
Адреса и телефоны
- 680007, г.Хабаровск, ул. Волочаевская, 25
- (4212) 71-71-03 доб. 1002 — приемная
- Главная
- Контакты
- Карта сайта
- Круглосуточный телефон горячей линии министерства здравоохранения края по вопросам оказания медицинской помощи (в том числе анальгезирующей) — (4212) 40-22-01
- Телефон горячей линии по вопросам, связанным с оборотом фальсифицированной и контрафактной продукции фармацевтической и медицинской промышленности — (4212) 94-07-99, 8 (924) 404-0799
- Телефон доверия министерства здравоохранения края по вопросам противодействия коррупции в сфере здравоохранения — (4212) 40-25-57
Сердечно-легочная реанимация: новые правила проведения СЛР – Medaboutme.ru
Сердечно-легочная реанимация является комплексом неотложных мероприятий для прекращения терминального состояния и поддержания жизни. Из трех стадий СЛР первая — базовая — не требует использования медикаментов или специального оборудования, при применении лекарственных средств или аппаратов стадия реанимации называется расширенной. Третья стадия СЛР проводится в реанимационном отделении. Основные современные постулаты СРЛ были приняты в 1968 году Петером Сафаром и с тех пор не раз изменялись с целью большей эффективности мероприятий по восстановлению и поддержанию жизнедеятельности. Так, правила проведения сердечно-легочной реанимации первой стадии претерпели изменения после того, как многочисленные исследования показали, что применение непрерывных компрессий грудной клетки имеет решающее значение для выживания пострадавших, а прерывание непрямого массажа сердца для искусственного дыхания может увеличить риск смерти.
В 2010 году был опубликован новый протокол СЛР от Американской ассоциации сердечных заболеваний (АНА). Согласно рекомендациям экспертов в области скорой помощи в экстренных случаях, классический метод Сафара уступил место современной методике. Для взрослых пациентов при выполнении СЛР неспециалистам рекомендуется сосредоточить усилия на непрямом массаже сердца или ограничиться только им.
Необходимо уточнить, что сердечно-легочная реанимация детей имеет свою специфику и иные требования.
Согласно новому стандарту правил проведения сердечно-легочной реанимации для взрослых, если кто-либо стал очевидцем внезапной остановки сердечной деятельности у родных, знакомых, коллег или незнакомцев, необходимо:
- если пострадавший не подает признаков жизни, громко позвать на помощь и вызвать скорую помощь;
- удостовериться, что нет угрозы для собственной жизни и здоровья (оголенный электропровод, нависший предмет, опасность взрыва и т. п.);
- оценить состояние пострадавшего и обстановку, чтобы убедиться в том, что человек без сознания, отсутствует самостоятельное дыхание и пульсация на магистральных сосудах (если не удается найти пульс на сонной артерии, на определение этого признака рекомендуют не тратить время);
- перевернуть пострадавшего лицом вверх и осторожно освободить дыхательные пути, пользуясь методом Сафара (известен под названием «тройной прием») с одновременным движением рук: одна, надавливая на лоб, подает затылок назад, а другая — вначале, если нет травмы позвоночника, подложенная под заднюю поверхность шеи, приподнимает ее, а затем, помещенная под подбородок, сдвигает нижнюю челюсть вверх;
- выпрямленными в локтевых суставах кистями рук (одна наложена ладонью на нижнюю область груди в центре, другая сверху, пальцы переплетены) ритмично надавливать на центральную область груди пострадавшего так, чтобы грудина опускалась на 5-6 см, со скоростью примерно 2 движения в секунду;
- чередовать 30 нажатий и два выдоха (по 1 секунде каждый, с интервалом менее 10 секунд) в ротовую полость пострадавшему, перекрыв носовые ходы и внимательно наблюдая за его состоянием. Такое можно осуществлять, если СЛР взрослому проводят два человека. Если помощников нет, непрямой массаж сердца считается важнее искусственного дыхания.
Сердечно-легочная реанимация (СЛР)
Основные признаки жизни у пострадавшего
К основным признакам жизни относятся наличие сознания, самостоятельное дыхание и кровообращение. Они проверяются в ходе выполнения алгоритма сердечно-легочной реанимации.
Причины нарушения дыхания и кровообращения
Внезапная смерть (остановка дыхания и кровообращения) может быть вызвана заболеваниями (инфаркт миокарда, нарушения ритма сердца и др.) или внешним воздействием (травма, поражение электрическим током, утопление и др.).
Вне зависимости от причин исчезновения признаков жизни сердечно-легочная реанимация проводится в соответствии с определенным алгоритмом, рекомендованным Российским Национальным Советом по реанимации и Европейским Советом по реанимации.
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста).
Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке.
- На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
- Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?». Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
- При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще.
- Для проверки дыхания следует наклониться щекой и ухом ко рту и носу пострадавшего и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
- При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
- При отсутствии возможности привлечения помощника, скорую медицинскую помощь следует вызвать самостоятельно (например, используя функцию громкой связи в телефоне). При вызове необходимо обязательно сообщить диспетчеру следующую информацию: место происшествия, что произошло; число пострадавших и что с ними; какая помощь оказывается. Телефонную трубку положить последним, после ответа диспетчера. Вызов скорой медицинской помощи и других специальных служб производится по телефону 112 (также может осуществляться по телефонам 01, 101; 02, 102; 03, 103 или региональным номерам).
- Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок, руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины. Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту. После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту». Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания.
- Необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего. При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки.
- В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего.
- Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
- нарушение последовательности мероприятий сердечно-легочной реанимации; неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания); неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха); неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания; время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
Показания к прекращению СЛР
Реанимационные мероприятия продолжаются до прибытия скорой медицинской помощи или других специальных служб, сотрудники которых обязаны оказывать первую помощь, и распоряжения сотрудников этих служб о прекращении реанимации, либо до появления явных признаков жизни у пострадавшего (появления самостоятельного дыхания, возникновения кашля, произвольных движений).
В случае длительного проведения реанимационных мероприятий и возникновения физической усталости у участника оказания первой помощи необходимо привлечь помощника к осуществлению этих мероприятий.
Большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5-6 циклов надавливаний и вдохов.
https://www.youtube.com/watch?v=1wrdcnuBTBw\u0026t=11s
Реанимационные мероприятия могут не осуществляться пострадавшим с явными признаками нежизнеспособности (разложение или травма, несовместимая с жизнью), либо в случаях, когда отсутствие признаков жизни вызвано исходом длительно существующего неизлечимого заболевания (например, онкологического).
Для проверки сознания участник оказания первой помощи пытается вступить с пострадавшим в словесный и тактильный контакт, проверяя его реакцию на это; Для проверки дыхания используются осязание, слух и зрение (более подробно техника проверки сознания и дыхания описана в следующем разделе); отсутствие кровообращения у пострадавшего определяется путем проверки пульса на магистральных артериях (одновременно с определением дыхания и при наличии соответствующей подготовки). В виду недостаточной точности проверки наличия или отсутствия кровообращения способом определения пульса на магистральных артериях, для принятия решения о проведении сердечно-легочной реанимации рекомендуется ориентироваться на отсутствие сознания и дыхания.
Терминальные состояния. Сердечно-лёгочная реанимация вне ЛПУ
Терминальные состояния – это этапы умирания, патологические состояния, пограничные между жизнью и смертью, когда вследствие воздействия разнообразных патологических процессов резко угнетается скоординированная деятельность жизненно важных органов и систем, поддерживающих гомеостаз, настолько, что они не удовлетворяют потребность организма в кислороде.
Терминальное состояние может развиться вследствие различных причин: тяжёлая сочетанная травма, острая кровопотеря, воздействие высоких и низких температур, электротравма, тяжёлая острая интоксикация, нарушение коронарного кровообращения, утопление и т.д.
независимо от причины, вызвавшей терминальное состояние, в организме происходят общие изменения.
Раньше всего выключаются функции высшего отдела ЦНС – коры головного мозга, поскольку клетки этого отдела наиболее чувствительны к гипоксии (низкому содержанию в крови и тканях кислорода). Это выражается в том, что человек теряет сознание (через 20 – 30 секунд).
Если продолжительность кислородного голодания превышает 3 – 6 минут, то восстановление этого отдела ЦНС становится невозможным. вслед за выключением коры возникают изменения и в подкорковых отделах мозга. В последнюю очередь погибают продолговатый мозг, в котором находятся центры дыхания и кровообращения.
наступает необратимая смерть головного мозга. Прогрессирующая гипоксия приводит к расстройству деятельности сердечно – сосудистой системы. падает насосная функция сердца и уменьшается сердечный выброс. Это уменьшает кровоснабжение органов, особенно головного мозга, что ускоряет необратимые процессы в нем.
Благодаря автоматизму сердце способно сокращаться длительное время. Но эти сокращения неадекватны, малоэффективны. Наполнение пульса падает, он становится нитевидным. Артериальное давление резко снижается, затем перестаем определяться. В дальнейшем ритм значительно нарушается и сердечная деятельность прекращается.
Дыхание вначале учащается и углубляется, затем становится неравномерным, поверхностным и, наконец, совсем прекращается (через 30 – 60 секунд). В печени и почках тоже происходят необратимые изменения.
В организме наблюдаются резкие сдвиги в обмене веществ, прежде всего снижение окислительно-восстановительных процессов, что ведёт к накоплению органических кислот (молочных и пировиноградной) и углекислоты. В результате нарушается кислотно-щелочное равновесие со сдвигом в кислую сторону – возникает ацидоз.
Различают следующие терминальные состояния:
- Предагония – сознание еще сохранено, но спутанное, АД снижается до 10/0 мм рт. ст., пульс учащенный, нитевидный, дыхание аритмичное, кожные покровы бледнеют.
- Терминальная пауза – внезапная остановка дыхания – до 3 минут.
- Агония – сознание отсутствует, АД снижается до 0, дыхание поверхностное, замедленное, неравномерное, наконец, совсем прекращается, температура тела снижается на 1о– 2оС, судороги. Непроизвольное мочеиспускание и дефекация (паралич сфинктеров).
Длительность этих состояний от нескольких минут до нескольких часов.
Сердечно-легочная реанимация у взрослых | #06/06 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи
В основе мероприятий, проводимых у пациентов с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания». Она состоит из действий, выполняемых на месте происшествия, при транспортировке, в операционной и отделении реанимации, а также при последующей реабилитации.
Самым уязвимым и при этом очень важным звеном является первичный реанимационный комплекс, проводимый на месте происшествия, поскольку через 3–5 мин после остановки кровообращения и дыхания при обычной температуре тела развиваются необратимые изменения головного мозга пострадавшего.
Возможны как первичная остановка дыхания, так и первичная остановка кровообращения. Выявление первичной остановки дыхания (инородные тела дыхательных путей, электротравма, утопление, поражение центральной нервной системы (ЦНС) и др.) маловероятно на догоспитальном этапе, так как к моменту прибытия бригады скорой помощи успевает развиться фибрилляция желудочков или асистолия.
Причиной первичной остановки кровообращения могут быть острый инфаркт миокарда, аритмия различного характера, электролитный дисбаланс, тромбоэмболия легочной артерии, разрыв и расслоение аневризмы аорты и т. д.
Различают три варианта прекращения сердечной деятельности: асистолия, фибрилляция и электромеханическая диссоциация. Асистолия может быть первичной или вторично развиться после фибрилляции желудочков. В первом случае шансов на успех реанимации больше, во втором, при истощении резервов миокарда, — меньше.
Иногда изолинию на электрокардиограмме (ЭКГ) воспринимают как асистолию, но она может наблюдаться и при неисправности электрокардиографа, случайном отсоединении электродов, низкоамплитудной ЭКГ и т. п.
Электромеханическая диссоциация характеризуется наличием электропродукции сердца, но отсутствием сокращения миокарда.
При фибрилляции возникают разрозненные, беспорядочные, неэффективные сокращения миокарда. И здесь имеют значение применение прекордиального удара и рано выполненная дефибрилляция.
- Признаками остановки кровообращения являются: потеря сознания; отсутствие пульса на сонных артериях; остановка дыхания; судороги; расширение зрачков и отсутствие их реакции на свет; изменение цвета кожных покровов.
- Для подтверждения остановки сердца достаточно наличие первых трех признаков.
- Сердечно-легочная реанимация (СЛР) не показана, и ее можно не начинать в случаях: если установлено, что с момента остановки сердца (при нормальной температуре окружающей среды) прошло свыше 25 мин; больные заранее зафиксировали свой отказ от СЛР.
- В иных случаях при оказании помощи на догоспитальном этапе СЛР начинается немедленно.
- Поводом для прекращения СЛР является отсутствие признаков восстановления кровообращения и дыхания при использовании всех доступных методов СЛР в течение 30 мин.
СЛР на догоспитальном этапе
Она включает в себя элементарное поддержание жизни (по П. Сафару) или первичный реанимационный комплекс (по А. Зильберу):
- восстановление проходимости дыхательных путей;
- искусственную вентиляцию легких (ИВЛ) и оксигенацию;
- непрямой массаж сердца.
Кроме того, производятся мероприятия (рис. 1) специализированного реанимационного комплекса (по А. Зильберу), включающего:
- электрокардиографию и дефибрилляцию;
- обеспечение венозного доступа и введение медикаментозных средств;
- интубацию трахеи.
Восстановление проходимости дыхательных путей. При возникновении неотложных состояний проходимость дыхательных путей часто нарушается в результате западения языка, аспирации рвотными массами, кровью.
Необходимо очистить ротоглотку и выполнить «тройной прием Сафара» — разогнуть голову в шейном отделе позвоночника; выдвинуть нижнюю челюсть вперед и вверх; открыть рот.
Если невозможно исключить перелом шейного отдела позвоночника и разгибать голову нельзя, ограничиваются выдвижением челюсти и открытием рта.
Если зубной протез цел, его оставляют в полости рта, так как это сохраняет контур рта и облегчает проведение ИВЛ.
При обструкции дыхательных путей инородным телом пострадавшего укладывают на бок и производят 3–5 резких ударов нижней частью ладони в межлопаточной области, затем пальцем пытаются удалить инородное тело из ротоглотки.
Если этот метод неэффективен, то выполняют прием Геймлиха: ладонь реаниматолога укладывается на живот между пупком и мечевидным отростком, вторую руку укладывают на первую и производят толчок снизу вверх по средней линии.
После чего также пальцем пытаются удалить инородное тело из ротоглотки.
В связи с опасностью инфицирования реаниматолога при контакте со слизистой рта и носа, а также для повышения эффективности ИВЛ используется ряд приспособлений: устройство «ключ жизни»; пероральный воздуховод; трансназальный воздуховод; фаринго-трахеальный воздуховод; двухпросветный пищеводно-трахеальный воздуховод (комбитьюб); ларингеальная маска.
Сердечно-легочная реанимация: инструкция проведения
Каждый из нас надеется, что ему не придется проводить реанимационные мероприятия или оказывать экстренную медицинскую помощь пострадавшему, однако от подобных случаев никто не застрахован. В экстренных ситуациях первую медицинскую помощь нужно оказывать очень быстро и правильно. Лишь тогда есть шансы на возвращение человека к жизни.
Хотя практически каждый из нас имеет определенные познания, касающиеся оказания первой помощи, в большинстве случаев они представляют собой странную смесь стереотипов, совершенно неприменимых на практике.
К примеру, у всех есть представления о том, что такое непрямой массаж сердца и искусственное дыхание.
Однако далеко не все знают, в какой ситуации сердечно-легочная реанимация необходима и как ее правильно проводить.
- Что это такое?
- Сердечно-легочная реанимация — это комплекс мероприятий, направленных на возвращение человека к жизни в случае остановки кровообращения или дыхания.
- Вообще все мероприятия можно разделить на две большие группы — базовая и специализированная сердечно-легочная реанимация (СЛР).
Специализированная, что видно уже из названия, проводится в специализированных палатах, требует соответствующего оборудования и медикаментов, а также образования. Здесь мы рассмотрим только вопросы базовой реанимации.
- Когда необходима сердечно-легочная реанимация?
- Показания к проведению СЛР: отсутствие сознания, дыхания, пульса на сонных артериях, предагональное, агональное состояния, клиническая смерть.
- Если сердцебиение выслушивается, пульс и дыхание сохранены и даже вполне ритмичны — реанимационные мероприятия не требуются.
- Базовая сердечно-легочная реанимация включает в себя три этапа (ABC):
- обеспечение проходимости дыхательных путей (A — Airway);
- проведение искусственного дыхания (В — Breathing);
- проведение непрямого массажа сердца (С — Circulation).
На практике существует универсальный алгоритм действий при внезапной смерти взрослых, который включает последовательно все эти этапы.
Оценка наличия сознания у пострадавшего
https://www.youtube.com/watch?v=pKXY8FHp7bY
Для начала необходимо оценить наличие травмы, особенно головы или шеи — при подозрении на наличие травмы перемещать пострадавшего возможно только в случае абсолютной необходимости. После этого можно похлопать или легко встряхнуть его за плечи, при этом громко задавая вопрос типа: — С вами все в порядке?
Обеспечение проводимости дыхательных путей, оценка самостоятельного дыхания
Первое — пострадавшего нужно ровно уложить на спину на твердую плоскую поверхность. При этом поворачивать его нужно «как единое целое», не допуская перемещения частей тела относительно друг друга или их вращения.
Второе — освободить рот от жидкого содержимого (указательным и средним пальцами, обернутыми в кусок ткани) и твердых инородных тел (согнутым указательным пальцем).
Затем обеспечить проходимость верхних дыхательных путей — запрокинув голову и подняв подбородок или выдвинув вперед нижнюю челюсть.
Если есть подозрение на травму головы или шеи, выполняется только выдвижение нижней челюсти вперед.
- Третье — приложить ухо ко рту и носу пострадавшего и оценить движения грудной клетки при вдохе и выдохе, наличие шума выдыхаемого воздуха и ощущение от движения воздуха (оценка должна занимать не более 10 секунд).
- Четвертое — если после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения, пострадавшего нужно повернуть на бок и положить голову таким образом, чтобы жидкость могла свободно вытекать изо рта.
- Если дыхание отсутствует, следует начать следующий этап — проведение искусственного дыхания
- При отсутствии специального оборудования (например, мешка Амбу) наиболее эффективным является дыхание «рот в рот», которое проводят сразу после обеспечения проходимости дыхательных путей.
- Главный недостаток этого метода заключается в наличии психологического барьера — тяжело заставить себя дышать в рот или в нос другому, порой чужому и незнакомому человеку, особенно если предварительно у того возникла рвота.
Левой рукой придерживая голову пострадавшего в запрокинутом положении, одновременно прикрывают пальцами носовые ходы, для обеспечения герметичности. Далее нужно сделать глубокий вдох, обхватив губами рот пострадавшего, и произвести вдувание. Рот предварительно с гигиенической целью накрыть любой чистой материей.
Данную процедуру следует повторять с частотой 10-12 дыхательных циклов в минуту (один раз каждые 5-6 секунд). Пассивный выдох должен быть полным (время не имеет значения), очередное вдувание воздуха можно делать, когда опустилась грудная клетка.
Основным критерием эффективности искусственного дыхания являются движения грудной клетки при вдохе и выдохе, шум выдыхаемого воздуха и ощущение его движения. Если этого не наблюдается, следует повторно очистить дыхательные пути, а также убедиться в отсутствии обструкции (например, инородным телом) на уровне гортани.
При появлении признаков самостоятельного дыхания у пострадавшего искусственную вентиляцию легких сразу не прекращают, ее продолжают до тех пор, пока число самостоятельных вдохов не будет соответствовать 12-15 в минуту. При этом по возможности синхронизируют ритм вдохов с восстанавливающимся дыханием у пострадавшего.
Оценка кровообращения
Проводится параллельно искусственному дыханию — нужно определить пульсацию на сонной или бедренной артериях. Проще и лучше на сонной — легкое прижатие двумя или тремя пальцами в ямке между боковой поверхностью гортани и мышечным валиком на боковой поверхности шеи.
Непрофессиональным спасателям, кроме того, рекомендуется дополнительно руководствоваться косвенными признаками — дыханием, кашлем, движениями пострадавшего в ответ на искусственное дыхание (оценка должна занимать не более 10-15 секунд).
Убедившись в отсутствии у пациента сердечной деятельности, необходимо приступать к проведению непрямого (закрытого) массажа сердца
Руки спасателя располагаются на грудине пострадавшего на 2-3 см выше мечевидного отростка — часть грудины, расположенная ниже места прикрепления к ней хрящей Х ребер. Кисти рук кладут одна на другой («в замок») в нижней трети грудины.
Перед началом компрессий грудной клетки следует провести 2-3 интенсивных вдувания воздуха в легкие пострадавшего и нанести удар кулаком в область проекции сердца (прекардиальный удар).
Этого иногда бывает достаточно, чтобы сердце вновь «заработало», при этом «лупить со всей силы» по грудине не нужно и опасно, этим вы вполне можете сломать человеку ребра.
После этого начинают компрессионные сжатия грудной клетки в передне-заднем направлении на 2,5-5 см с частотой 80-100 раз в минуту.
Усилия прилагаются строго вертикально на нижнюю треть грудины при помощи скрещенных запястий распрямленных в локтях рук, не касаясь пальцами грудной клетки. Сжатие и прекращение сдавления должны занимать равное время, при прекращении сдавления руки от грудной клетки не отрываются.
- Одновременное проведение искусственного дыхания и закрытого массажа сердца
- Если при первом осмотре самостоятельное дыхание отсутствует, сначала производятся два вдоха, одновременно оценивается их эффективность.
- Затем, если реанимацию проводит один человек, 15 сжатий грудной клетки нужно чередовать с двумя вдохами, если двое — 5 сжатий грудной клетки чередовать с одним вдохом, прекращая непрямой массаж сердца на 1-2 секунды при вдувании воздуха в легкие.
Дыхание «рот в рот» представляет опасность для спасателя и может вызвать его инфицирование.
Считается, что непрямой массаж сердца можно проводить и без искусственной вентиляции легких — если нет специальных приспособлений для проведения искусственного дыхания: мешка Амбу, аппарата ИВЛ и т.д.
Однако такая методика менее эффективна, и если есть возможность, все же следует остановиться на искусственном дыхании.
Контроль состояния пострадавшего в ходе проведения реанимации
После каждых 4 циклов искусственного дыхания и сжатия грудной клетки, нужно проверять пульс на сонной артерии (в течение 3-5 секунд). Если пульс появился, непрямой массаж сердца следует прекратить и оценить самостоятельное дыхание.
- Если оно отсутствует, нужно продолжать искусственное дыхание при одновременном определении пульсации на сонной артерии после каждых 10 вдуваний воздуха в легкие.
- При восстановлении самостоятельного дыхания и отсутствии сознания необходимо поддерживать проходимость верхних дыхательных путей и тщательно контролировать наличие дыхания и пльсации на сонной артерии до приезда реанимационной бригады.
Необратимые изменения в головном мозге возникают спустя 3-4 минуты с момента остановки кровообращения, именно поэтому ранняя помощь и начало реанимационных мероприятий имеет огромное значение. Отказ от применения реанимационных мероприятий или их прекращение допустимы только при констатации биологической смерти или признании этих мер абсолютно бесперспективными.
Параллельно с реанимационными действиями (не прерывая их) нужно вызвать бригаду скорой помощи и проводить диагностику состояния пострадавшего.
Манипуляция № 107 «Проведение комплекса элементарной сердечно-лёгочной реанимации (эслр)»
-
Реанимация –
комплекс мероприятий, направленных на
восстановление жизненно важных функций,
проводимых при наступлении у пациента
клинической смерти (остановке сердечной
и дыхательной деятельности). -
Показания к
проведению СЛР. -
— Отсутствие
сознания. -
— Отсутствие
дыхания. -
— Отсутствие
кровообращения (эффективнее в такой
ситуации проверять пульс на сонных
артериях). - Противопоказания:
-
— онкологическая
патология, крайние стадии хронической
дыхательной, сердечной, печеночной,
почечной недостаточности;
— видимые признаки
полной бесперспективности медицинских
мер (несовместимые с жизнью повреждения,
признаки биологической смерти (высохла
роговица, охлаждение тела, трупные
пятна, трупное окоченение). (Как бы там
ни было, главное, сделать все возможное,
чтобы спасти человека и потом не винить
себя).
-
Алгоритм
проведения сердечно-легочной реанимации.
-
1. При обнаружении
пострадавшего необходимо определить
его состояние (жив, мертв, кома), для
этого: -
1) Установить
отсутствие сознания (окликнуть или
осторожно «пошевелить» пострадавшего,
похлопать ладонями по его щекам или
слегка ущипнуть за щеку). -
2) Проверить пульс
на сонной артерии. -
3) Определить
реакцию зрачка на свет (приподнять
пострадавшему верхнее веко, проверив
состояние зрачков).
4) Убедиться в
отсутствии дыхания. (Приложить голову
к груди пострадавшего). Нельзя тратить
время на прикладывание ко рту зеркала
или легких предметов!
2. Затем, соблюдая
последовательность этапов оживления,
предложенную американским доктором
Питером Сафаром, приступаем к реанимации.
-
Метод Сафара –
«правило АВС». -
А – восстановление
проходимости дыхательных путей; -
Б – восстановление
дыхания (начать искусственную вентиляцию
легких); -
С – поддержание
кровообращения путем массажа сердца. -
Искусственная
вентиляция легких. -
5) Пострадавшего
укладывают на твердую, ровную поверхность
(пол, земля, асфальт).
6) Запрокинуть
голову пострадавшего назад. При этом
одна рука поднимает шею, а другая нажимает
сверху вниз на лоб, запрокидывая голову.
Нельзя забывать, что запрокидывание
головы пациента назад при повреждении
шейного отдела позвоночника противопоказано!
7) Выдвинуть нижнюю
челюсть вперед. Этот прием осуществляется
путем вытягивания за углы нижних челюстей
(двумя руками) или за подбородок (одной
рукой).
8) Очищаем рот от
слизи и рвотных масс. При обнаружении
во рту и глотке крови, слизи, рвотных
масс, мешающих дыханию, необходимо
удалить их при помощи марлевой салфетки
или носового платка на пальце.
9). Запрокинуть
голову пострадавшего, подложить валик.
Оказывающий помощь, одну руку подкладывает
под шею пострадавшего, другую кладет
на лоб и запрокидывает ему голову. Валик
можно сделать из подручного материала
(сумка, кофта, куртка).
10) Пальцами закрываем
нос, чтобы не было утечки воздуха.
11) Плотно охватываем
своим ртом рот пострадавшего и производим
2 контрольных выдоха в его легкие. Следим
за поднятием грудной клетки, при
правильном вдохе грудная клетка должна
подниматься.
Примечание:
в тех случая, если для проведения
искусственного дыхания у пострадавшего
не удается открыть рот, например, при
судорогах, при повреждении нижней
челюсти или вдувание воздуха в рот
невыполнимо по другим причинам
(неустранимые инородные тела в полости
рта, повреждение губ, языка и т.
д.),
проводят искусственное дыхание методом
«изо рта в нос. «Для этого также
запрокидывают голову пострадавшего и
одной рукой поддерживают подбородок,
одновременно закрывая пальцами рот.
Своими губами плотно обхватывают нос
пострадавшего и вдувают в него воздух,
наблюдая за экскурсиями грудной клетки.
Как только передняя грудная стенка
приподнимется, освобождают нос
пострадавшего и слегка приоткрывают
ему рот, что обеспечит ему свободный
выдох.
При проведении искусственного
дыхания нужно постоянно следить за
экскурсиями грудной клетки, периодически
(каждую минуту — через каждые 12 вдохов)
контролировать пульс на сонной артерии.
-
Непрямой массаж
сердца. -
12) Освободить
грудную клетку от одежды, женщинам
расстегнуть бюстгальтер, расстегнуть
брючный ремень, футболку задрать выше
к шее. -
13) Нанести
прекардиальный удар по грудине (эффективен
только в первую минуту). -
Пять правил
нанесения прекардиального удара по
груди:
1. Прежде чем
наносить удар, необходимо убедиться в
отсутствии пульса на сонной артерии.
НЕЛЬЗЯ!!! Наносить
удар при наличии пульса на сонной
артерии.
2. Прежде чем
наносить удар, следует освободить
грудную клетку от одежды или, по крайней
мере, убедиться, что в месте нанесения
удара нет пуговиц, медальонов либо
других предметов. Даже нательный крестик
может в этом случае сыграть роковую
роль.
НЕЛЬЗЯ!!! Наносить
удар, не освободив грудную клетку от
одежды.
3. Необходимо
двумя пальцами левой руки прикрыть
мечевидный отросток, чтобы уберечь его
от удара: он легко отламывается от
грудной клетки и травмирует печень, что
может привести к трагическому исходу.
НЕЛЬЗЯ!!! Наносить
удар по мечевидному отростку.
4. Удар наносится
ребром сжатой в кулак ладони, чуть выше
мечевидного отростка, прикрытого двумя
пальцами другой руки. Удар по грудине
напоминает удар кулаком по столу
рассерженного начальника. При этом цель
удара – не «проломить» грудную клетку,
а сотрясти ее.
НЕЛЬЗЯ!!! Наносить
удар детям младше 7 лет.
5. После удара
необходимо проконтролировать пульс на
сонной артерии. Если после удара (1 раз)
по груди оживления не произошло, то
необходимо приступить к комплексу
сердечно-легочной реанимации.
13) Найти правильное
положение для рук. Для этого нащупаем
конец грудины, затем на 2 пальца (3-4
сантиметра) выше мечевидного отростка
накладываем основанием ладони руку на
грудину пострадавшего, а другую руку
кладем сверху.
Надавливать на
грудную клетку необходимо ПРЯМЫМИ
РУКАМИ.
Для того чтобы
избежать переломов ребер ПАЛЬЦЫ ПРИ
МАССАЖЕ ДОЛЖНЫ БЫТЬ ПРИПОДНЯТЫ, НЕ
ДОЛЖНЫ КАСАТЬСЯ ГРУДНОЙ КЛЕТКИ.
14) Делаем 15 (60 –
30) надавливаний на грудину, используя
при этом массу собственного тела.
Первое нажатие на
грудину нужно провести плавно и
постараться определить ее эластичность.
Массаж проводится энергичными толчками,
на глубину 4-5 см.
Нельзя делать
раскачивающихся движений, отрывать
руки от грудины, сгибать руки в локтях.
Если под ладонью
появится неприятный хруст (признак
перелома ребер), то следует уменьшить
ритм надавливаний и ни в коем случае
нельзя прекращать непрямой массаж
сердца.
-
Сердечно-легочная
реанимация с учетом физиологических
особенностей детей и взрослых: -
Взрослые от 8
лет: -
* Две руки на нижней
половине грудины; -
* Надавливания –
на 4-5см.; -
* Цикл – 15
надавливаний: 2 вдувания; -
Ребенок 1 – 8 лет:
-
*Одна рука на нижней
половине грудины; -
* Надавливания –
на 3см.; -
* Цикл – 5 надавливаний:
1 вдувание; -
Младенец до 1
года: -
* Два пальца на
нижней половине грудины (на ширине 1
пальца ниже сосков); -
* Надавливания –
на 2см.; -
* Цикл – 5 надавливаний:
1 вдувание; -
15) Через 3 цикла
проверяем наличие пульса на сонной
артерии. -
16) Продолжать
проведение сердечно-легочной реанимации
необходимо до восстановления
самостоятельного сердцебиения или до
прибытия «Скорой помощи», но не более
40-45 минут. -
Правила
выполнения реанимации: -
Если помощь
оказывает один спасатель, то 2 вдоха –
15 (60) надавливаний.
Если помощь
оказывают два спасателя, то 1 вдох – 5
(60) надавливаний.
Если есть третий
спасатель, то он приподнимает ноги
пострадавшего для лучшего притока крови
к сердцу.
Вообще успех и
окончательный исход реанимации зависят
от очень многих факторов, но при
обнаружении пострадавшего в состоянии
клинической смерти на первом месте
оказывается фактор времени. Реанимационные
мероприятия должны быть начаты как
можно скорее.
Примечание.
Новый комплекс
мероприятий по предотвращению смерти
взрослых пациентов, рекомендованный
AHA включает следующие элементы:
1. Скорейшее
распознание остановки сердца и вызов
бригады скорой медицинской помощи.
2. Своевременная
СЛР с упором на компрессионные сжатия.
3. Своевременная
дефибрилляция.
4. Эффективная
интенсивная терапия.
5. Комплексная
терапия после остановки сердца.
Согласно рекомендации
АНА по СЛР от 2011 г. изменён порядок
проведения сердечно лёгочной реанимации
с ABCDE, на CABED. Очень важен порядок: этапность
и последовательность выполнения
мероприятий.
Circulation, обеспечение
циркуляции крови.
Обеспечивается
массажем сердца. Правильно проводимый
непрямой
массаж сердца
(путём движения грудной клетки)
обеспечивает мозг минимально необходимым
количеством кислорода, пауза для
искусственного дыхания ухудшает
снабжение мозга кислородом, поэтому
надо дышать не менее чем через 30 нажатий
на грудину, или не прерываться на
проведение вдоха больше 10 сек.
Airway, проходимость
воздуха.
Осмотреть полость
рта — при наличии рвотных масс, ила,
песка удалить их, то есть обеспечить
доступ воздуха в лёгкие. Провести тройной
приём Сафара: запрокинуть голову,
выдвинуть нижнюю челюсть и приоткрыть
рот.
Breathing, то есть
«дыхание».
По рекомендации
Американской Ассоциации сердечных
заболеваний (от 2010 года) неподготовленный
очевидец производит только непрямой
массаж сердца до прибытия медиков.
Дыхание реаниматор
проводит мешком Амбу. Дыхание «изо рта
в рот» опасно инфицированием.
Дефибрилляция.
Наиболее результативна
в первые 3 минуты фибрилляции желудочков.
Автоматические наружные дефибрилляторы
(АНД) обязательны в местах скопления
людей, доступны в использовании
неподготовленным очевидцам.