Парапарез наблюдается при травмах, опухолях, инфекционных поражениях спинного мозга, болезнях позвоночника, наследственных патологиях, врожденных аномалиях, нарушениях кровообращения, дегенеративных процессах. Этиологию устанавливают на основании жалоб, данных анамнеза, результатов неврологического обследования, рентгенографии, КТ, МРТ, электрофизиологических методик, люмбальной пункции, лабораторных исследований. Лечение включает нейропротекторы, антимикробные и сосудистые средства, активную реабилитацию, хирургические вмешательства.
Парапарез – патологическое состояние, при котором наблюдается слабость мышц обеих верхних или обеих нижних конечностей, обусловленная неврологическими расстройствами. Нижний парапарез встречается чаще верхнего. Патология может развиваться остро или постепенно, быть симметричной либо асимметричной, прогрессирующей или не прогрессирующей.
Различают вялый, спастический и смешанный парапарез. На уровне повреждения спинного мозга обнаруживается вялый, ниже – спастический парез мышц.
Степень слабости мускулатуры варьируется от незначительного снижения силы мышц до полного отсутствия движений.
Состояние часто сопровождается нарушениями или исчезновением чувствительности, утратой контроля над деятельностью мочевого пузыря, прямой кишки.
Почему возникает парапарез
Травматические повреждения
Причиной парапареза становятся переломы, переломовывихи, частичные и полные вывихи позвонков, разрывы капсульно-связочного аппарата и межпозвоночных дисков в грудном и поясничном отделах позвоночного столба. Иногда нарушение провоцируется ушибами позвоночника при высокоэнергетических воздействиях. Время возникновения расстройств, тяжесть и прогноз определяются характером поражения спинного мозга:
- Ушиб. При поступлении выявляется полный паралич, обусловленный спинальным шоком. Иногда отмечается неполная утрата спинномозговых функций. В дальнейшем функции постепенно восстанавливаются. Органические поражения обуславливают остаточную неврологическую симптоматику.
- Сдавление. Острое сдавление развивается в момент травмы, связано со смещением позвонков либо их отломков. Отсроченная компрессионная миелопатия формируется при нестабильности, вторичном смещении костных фрагментов, нарастании отека, кровоизлияниях, образовании гематом.
- Анатомический перерыв. Полное повреждение спинного мозга наблюдается при интенсивном травмирующем воздействии, значительном смещении твердых структур. Является наиболее неблагоприятным в прогностическом плане, утраченные функции не восстанавливаются.
- Другие. Парапарез может провоцироваться повреждением крупного сосуда спинного мозга, сдавлением, разрывом, ушибом либо кровоизлиянием в нервные корешки.
Внезапное выпадение спинномозговых функций сопровождается развитием вялого парапареза, потерей чувствительности, нарушениями работы прямой кишки и мочевого пузыря. В последующем вялый парапарез трансформируется в спастический с судорожными сокращениями мышц ниже уровня поражения, формированием патологических рефлексов, склонностью к образованию контрактур.
Парапарез
Нетравматическая компрессионная миелопатия
Сдавление нетравматического генеза чаще развивается подостро или хронически. Выявляется при следующих патологиях:
- Опухоли спинного мозга. Характерно медленное прогрессирование симптомов с дальнейшей подострой декомпенсацией. Парапарез может возникать при доброкачественных и первичных злокачественных неоплазиях, метастазировании опухолей других локализаций.
- Гнойные абсцессы. Образуются под твердой мозговой оболочкой, чаще формируются при остеомиелите, туберкулезе позвоночника, иногда становятся следствием открытых травм и операций.
- Спондилогенная компрессия. Для разрыва межпозвоночной грыжи типично подострое течение миелопатии. При остеохондрозе изменения нарастают постепенно, вызываются давлением остеофитов или фрагментов грыжи, выпячиванием фиброзного кольца. При спондилолистезе нарушения обусловлены «соскальзыванием» позвонка.
Нарушения спинномозгового кровообращения
Спинальный инсульт возникает внезапно. Острое нарушение кровообращения в грудном отделе проявляется нижним спастическим парапарезом (слабостью в ногах, повышением мышечного тонуса), задержкой мочеиспускания, сенсорными расстройствами, исчезновением брюшных рефлексов.
При ишемии либо кровоизлиянии в зоне поясницы отмечается вялый парапарез проксимальных отделов ног при сохранении силы мышц дистальных частей нижних конечностей. Выявляются повышение ахилловых рефлексов и исчезновение коленных, задержка мочеиспускания, нарушения чувствительности. При преходящих расстройствах кровообращения симптомы нарастают постепенно.
Наследственные заболевания
Явления парапареза обнаруживаются при следующих наследственных патологиях:
- Адренолейкодистрофия. Обусловлена накоплением определенных жирных кислот. Нижний парапарез сопутствует таким формам болезни, как адреномиелонейропатия и симптоматическая адренолейкодистрофия.
- Болезнь Мачадо-Джозефа. 1 тип этой спиноцеребеллярной атаксии манифестирует спастическим нижним парапарезом, который в дальнейшем дополняется слабостью верхних конечностей, парезом мышц глотки и глазодвигательных нервов с развитием дизартрии, дисфагии, офтальмоплегии.
- Болезнь Краббе. Парапарезы характерны для ювенильной и взрослой форм гликолипидоза. Сочетаются с гемианопсией, зрительной агнозией, затруднениями при произвольных движениях.
- Болезнь Рефсума. Вначале наблюдается вялый парез дистальных отделов нижних конечностей. В дальнейшем присоединяются слабость рук, мозжечковая атаксия, нарушения слуха и зрения.
Менингомиелоцеле – выход спинномозговых тканей за пределы позвоночного канала. Формируется внутриутробно, обнаруживается при рождении. Проявляется наличием грыжеподобного выпячивания в поясничной области. Неврологические расстройства прогрессируют по мере роста ребенка. При поражении ниже L4 в тяжелых случаях определяется парапарез, выше L3 – полная параплегия.
Спинальный дермальный синус чаще локализуется на уровне поясничной либо пояснично-крестцовой области. Характерна значительная вариабельность симптоматики – от бессимптомного течения до нарастающих неврологических нарушений, включающих вялые парапарезы, атрофию мышц, гипорефлексию, гипестезию и расстройства тазовых функций. При синдроме фиксированного спинного мозга изменения усугубляются.
Дегенеративные заболевания
Парапарезы выявляются при таких дегенеративных поражениях нервной системы, как:
- Боковой амиотрофический склероз. При БАС с шейным дебютом на начальной стадии развивается асимметричный вялый верхний парапарез. Формируется нижний спастический парапарез, также имеющий асимметричный характер. В последующем клиническая картина дополняется бульбарным и псевдобульбарным синдромами.
- Рассеянный склероз. Парезы считаются ведущим проявлением данной демиелинизирующей патологии. Чаще всего отмечается спастический нижний парапарез, реже наблюдаются тетрапарезы. Выявляются мозжечковые симптомы, гиперкинезы.
- Оптикомиелит. Аутоиммунное заболевание обычно дебютирует невритом зрительного нерва, которому в последующем присоединяются признаки миелита: тетрапарез или нижний парапарез, атаксия, чувствительные расстройства, тазовая дисфункция. Реже зрительному невриту предшествует миелит.
Сирингомиелия
Образование полостей в спинном мозге имеет врожденный характер либо провоцируется травматическими повреждениями, инфекционными заболеваниями.
В большинстве случаев при сирингомиелии поражаются сенсорные нейроны, что сопровождается появлением зон выпадения чувствительности, нейротрофическими нарушениями.
При распространении полостей на передние рога наблюдается развитие нижнего парапареза.
Инфекционные болезни
Парапарезы определяются при ряде нейроинфекций, в число которых входят:
- Нейросифилис. Мышечная слабость в нижних конечностях выявляется при менинговаскулярном нейросифилисе, менингомиелите, гуммах в основании мозга.
- Болезнь Лайма. Клещевой боррелиоз сопровождается парезами на стадии диссеминации. Отмечаются пульсирующие головные боли, слезотечение, невралгии, миалгии, светобоязнь, повышенная утомляемость.
- Спинальный туберкулезный менингит. Редкая форма поражения мозговых оболочек, которая проявляется опоясывающими болями, тазовыми расстройствами, моно- либо парапарезами.
Диагностика
Больных с парапарезом обследует врач-невролог. В ходе опроса специалист выясняет, когда возникла мышечная слабость, какие обстоятельства предшествовали появлению симптома, как протекало заболевание. Неврологический осмотр предполагает оценку рефлексов, чувствительности и силы мышц. Для уточнения причины парапареза применяют следующие диагностические методы:
- Рентгенография. Обязательное базовое исследование при позвоночно-спинномозговой травме. Позволяет установить вид и тяжесть повреждения, определить объем дальнейшего обследования, примерную тактику лечения.
- Томография. КТ позвоночника и/или МРТ спинного мозга показаны больным с травмами, кровоизлияниями, новообразованиями, компрессионной миелопатией, сирингомиелией, дегенеративными заболеваниями. Дают возможность уточнить характер, локализацию и распространенность поражения, спланировать хирургическое вмешательство.
- Миелография. Контрастное рентгенологическое исследование позвоночного канала применяется для выявления препятствий циркуляции ликвора. Назначается при грыжах, травматических повреждениях, объемных процессах.
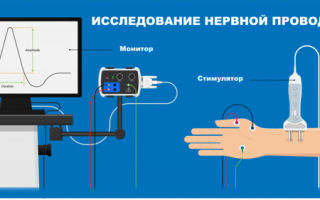
- Электрофизиологические методы. ЭНГ и ЭМГ осуществляются для оценки проводимости нервных импульсов, определения уровня повреждения, исследования сократительной способности мышц.
- Люмбальная пункция. Выполняется при подозрении на воспалительные заболевания, новообразования, субарахноидальные кровоизлияния травматического и нетравматического генеза для оценки давления ликвора, микроскопии или посева спинномозговой жидкости.
- Лабораторные анализы. Исследования крови, мочи и ликвора применяются в диагностике воспалительных процессов, наследственных патологий обменного характера, аутоиммунных болезней. Для установления степени злокачественности неоплазий необходима биопсия с последующим морфологическим анализом.
ЛФК при парапарезе
Лечение
Помощь на догоспитальном этапе
Пострадавшего с подозрением на травму позвоночника нужно аккуратно уложить на жесткую поверхность (щит), обеспечить неподвижность, укрыть теплым одеялом, дать анальгетик. Любые внезапно развившиеся парапарезы считаются показанием для срочного вызова скорой помощи или немедленной транспортировки больного в специализированный стационар с соблюдением всех мер предосторожности.
Консервативная терапия
Программа лечения парапареза включает патогенетические и симптоматические мероприятия, восстановление функций конечностей, спинного мозга. Лекарственная терапия осуществляется с применением следующих медикаментов:
- Обезболивающие. Наркотические анальгетики необходимы в раннем периоде травм, при других процессах с интенсивным болевым синдромом. В последующем средства заменяют ненаркотическими анальгетиками, НПВС.
- Антимикробные. Показаны при открытых травмах, инфекционных патологиях, локальных гнойных процессах. Подбор препарата производят с учетом вида и чувствительности возбудителя.
- Иммуносупрессоры. Входят в схему лечения рассеянного склероза, оптикомиелита. Гормональные средства эффективны при отеке спинного мозга, развитии корешкового синдрома.
- Сосудистые. Терапию нарушений кровообращения проводят с использованием вазоактивных лекарств, венотоников, антиагрегантов.
- Нейропротекторы. Обеспечивают активизацию местных обменных процессов, восстановление нервной ткани при последствиях травм, миелопатиях, других патологиях.
Обязательной частью терапии является предотвращение развития пролежней и контрактур, восстановление двигательных навыков. Пациентам обеспечивают соответствующий уход с регулярным изменением положения тела, выполняют пассивные движения для сохранения подвижности суставов. В последующем осуществляют вертикализацию, назначают массаж, механотерапию, специальные комплексы ЛФК.
Хирургическое лечение
В зависимости от причины парапареза может потребоваться проведение следующих операций:
Паралич
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Паралич: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Паралич – полная утрата движений в одной или нескольких частях тела, потеря мышцей или группой мышц мышечной силы, неспособность к выполнению движений. В некоторых случаях термин используется для описания нарушений сократительной способности мышц. Паралич не является самостоятельным заболеванием, но лишь одним из симптомов многих органических патологий нервной системы.
Состояние, при котором произвольные движения утрачиваются не полностью, называют парезом. Разновидности паралича Любое повреждение нервной системы может привести к нарушению двигательной функции. Различают органические, функциональные и рефлекторные параличи. Органические параличи формируются из-за того, что на нервную систему (на любом ее уровне) воздействуют опухоли, травмы, инфекции или какие-либо другие факторы. Функциональные параличи в большинстве случаев возникают в результате образования так называемой застойной области торможения в головном мозге, из-за чего к мышцам не поступает команда, чтобы те сокращались. В процессе развития заболевания не возникает патологических изменений, рефлексы остаются в норме, мышечный тонус поддерживается на должном уровне. Рефлекторные параличи обусловлены поражением периферического двигательного нейрона, могут быть вызваны поражением любого участка нервного проводящего пути.
С анатомической точки зрения различают параличи, вызванные поражением центральной нервной системы (головного или спинного мозга), и параличи, связанные с поражением периферических нервов.
Многообразие причин параличей отражается на патоморфологических изменениях, которые могут иметь самые разные характер и локализацию. Паралич подразделяют по степени выраженности, стойкости и распространенности. Он может быть полным или частичным, необратимым или преходящим, локализованным или распространенным. Ни один из этих клинических типов не является самостоятельной патологией, однако существуют отдельные виды паралича, представляющие самостоятельные заболевания. К ним относятся болезнь Паркинсона (дрожательный паралич), полиомиелит (детский паралич), паралич Белла, бульбарный паралич, псевдобульбарный паралич, семейный периодический паралич, паралич вследствие поражения плечевого сплетения, детский церебральный паралич и другие. Разрушение, дегенерация, воспаление, образование очагов (бляшек), склероз, демиелинизация – наиболее типичные варианты патологических изменений нервной ткани, выявляющихся при параличе. По своему развитию различают острый и вялый паралич. В первом случае симптоматика нарастает очень быстро, во втором обездвиживание развивается постепенно. Выделяют следующую классификацию паралича, основанную на распространенности процесса:
- моноплегия – паралич одной конечности с одной стороны тела;
- параплегия – паралич двух конечностей одного типа, например, обеих рук;
- гемиплегия – паралич развивается в конечностях с одной стороны;
- тетраплегия – одновременно поражаются все четыре конечности;
- офтальмоплегия – паралич мышц, которые обеспечивают двигательную активность глаз.
При центральном параличе обычно страдает двигательная функция в целом, но не отдельных мышц. Парализованные мышцы спастичны (судорожно напряжены), но не подвергаются атрофии (она может быть лишь следствием бездействия), и в них отсутствуют электрофизиологические признаки перерождения. В парализованных конечностях сохранены или усилены глубокие сухожильные рефлексы. При поражении периферических двигательных нейронов вместо повышения мышечного тонуса происходит его снижение. Поражаются отдельные мышцы, в которых выявляются атрофия и электрофизиологическая реакция перерождения. В парализованной конечности глубокие рефлексы снижаются или совсем пропадают, клонусы отсутствуют.
Психогенный паралич, не имеющий в своей основе органического поражения, может имитировать один из этих вариантов либо сочетать черты того и другого. Центральный паралич может проявляться в чистом виде или сочетаться с чертами периферического паралича. Как правило, ему сопутствуют сенсорные и трофические расстройства, а также изменения сосудистого тонуса.
Периферический паралич нередко сопровождается нарушением чувствительности. Возможные причины паралича Существуют разные причины паралича, но все они сводятся к поражению нервной системы, вызванному травмой, опухолью, абсцессом или воспалением. Кроме того, паралич может возникнуть как результат демиелинизирующих заболеваний, связанных с разрушением белка, который обеспечивает проведение нервного импульса по волокнам, – миелина. К таким заболеваниям относятся: рассеянный склероз, рассеянный энцефаломиелит и др. Причинами паралича также могут являться:
- миастения – заболевание, характеризующееся патологической утомляемостью мышц;
- миопатия – врожденные или приобретенные нарушения метаболизма в мышечной ткани;
- отравление ботулотоксином (ботулизм), алкоголем, промышленными ядами, ртутью, фосфорорганическими соединениями, солями тяжелых металлов, нервно-паралитическими ядами;
- эпилепсия;
- заболевания, связанные с дисфункцией мотонейронов, вследствие чего возникает патология работы мышц и паралич конечностей;
- повреждение крупного нервного ствола;
- боковой амиотрофический склероз (прогрессирующая дегенерация центральной нервной системы);
- острое нарушение мозгового кровообращения;
- иммунновоспалительные заболевания, в частности синдром Гийена-Барре;
- врожденные или наследственные дегенеративные заболевания центральной нервной системы;
- новообразования (доброкачественные и злокачественные, в том числе метастатические);
- травмы, если они связаны с повреждением двигательных проводящих путей или непосредственно двигательных центров;
- инфекционные болезни (сифилис, туберкулез, полиомиелит, вирусный энцефалит, клещевой энцефалит, менингит);
- некоторые медицинские препараты (например, миорелаксанты «выключают» диафрагму, что практикуется при проведении полостных операций);
- радиационное облучение;
- переохлаждение.
К каким врачам обращаться при параличе
Чтобы установить причину паралича, следует обратиться к врачу-терапевту, врачу общей практики или врачу-неврологу. При детском параличе необходимо срочно показать ребенка врачу-педиатру. Врач проведет необходимое обследование, консультации с профильными специалистами, назначит необходимое лечение.
Диагностика и обследования при параличах
Первым и самым частым проявлением паралича обычно является невозможность перемещаться и управлять опорно-двигательным аппаратом из-за отсутствия силы в мышцах или целой группе мышц, а именно:
- полное отсутствие мышечной силы в мышцах верхних конечностей, в результате чего становится невозможным выполнить такие действия, как захват предмета, поднятие, сгибание и разгибание руки;
- полное отсутствие мышечной силы в мышцах нижних конечностей, что сопровождается отсутствием активных движений в пораженной конечности;
- свисание головы вперед, что наблюдается при параличе задних мышц шеи.
Помимо этого, может отмечаться нечленораздельная речь, отклонение языка в сторону при высовывании его изо рта, западение еды во время еды. В некоторых случаях наблюдается нарушение движения глазных яблок, которое проявляется отсутствием координированного движения глаз, в результате чего развивается косоглазие или так называемый паралич взора. При некоторых параличах нарушается функция тазовых органов, что сопровождается автоматическим рефлекторным опорожнением мочевого пузыря и недержанием кала. Симптоматика паралича зависит и от его разновидности:
- при поражении лицевого нерва появляются сильные головные боли;
- при бульбарном параличе развивается обездвиживание языка;
- при параличе диафрагмы наступает остановка дыхания;
- при спастическом параличе гортани наступает спазм верхних дыхательных путей;
- симптомом верхнего акушерского паралича (паралича Дюшена-Эрба) у детей является нарушение функции мышц плечевого пояса;
- при дистальном акушерском параличе (параличе Дежерин-Клюмпке) наблюдается паралич мышц гипотенара, тенара, червеобразных и межкостных, длинных сгибателей кисти и пальцев, в результате кисть находится в положении «когтистой лапы» или свисает.
В ходе неврологического осмотра проводится дифференциальная диагностика между центральным и периферическим параличом. Для этого осуществляется проверка объема активных и пассивных движений, поверхностных и глубоких рефлексов, наличия патологических рефлексов, мышечного тонуса, выявление атрофий, гипотрофий, фасцикулярных и фибриллярных подергиваний. После общего осмотра назначаются лабораторные и инструментальные методы исследования. Для обнаружения признаков отравления необходим токсикологический анализ крови. Общий анализ крови позволяет выявить признаки воспаления. Инструментальные методы исследования:
- электронейромиография позволяет оценить электрическую активность мышц, скорость проведения нервного импульса по двигательным и чувствительным волокнам периферических нервов, число функционирующих двигательных единиц;
- электроэнцефалография позволяет оценить электрическую активность головного мозга;
МРТ плечевого сплетения
Исследование, позволяющее получить послойные изображения плечевого сплетения для полного представления о состоянии и функциональной активности нервных волокон.
Что делать при параличе
Больным с параличом важно разрабатывать парализованные мышцы, поскольку длительное пребывание мышц без движения приводит к необратимой потере их функций. В домашних условиях необходимо ежедневно заниматься лечебной физкультурой, которая предотвращает появление контрактур и деформаций, а также способствует восстановлению движений.
Нужно следить за тем, чтобы пораженная конечность находилась все время в правильном физиологичном положении, то есть предотвращать чрезмерное сгибание, разгибание или приведение парализованной конечности. Большую пользу оказывает массаж, с помощью которого восстанавливается работоспособность мышечной ткани и улучшается кровообращение в пораженной области. Необходимо начинать с пятиминутных растираний пораженной области и с каждым днем добавлять по несколько минут. При применении массажа для восстановления при параличе эффективность лечения возрастает на 25-40%. Важен правильный уход за парализованными больными – профилактика пролежней, застойной пневмонии и так далее.
Лечение паралича
Методы лечения этой патологии очень разнообразны и зависят от факторов, которые спровоцировали паралич. В основе терапии:
- устранение причины, которая могла вызвать паралич (опухоль, инфекционный агент, нейротоксические яды и так далее);
- при наличии опухоли или кровоизлияний в головном или спинном мозге, давящих на нервный ствол, требуется хирургическое вмешательство, в ходе которого образование удаляют;
- для улучшения обменных процессов в головном и спинном мозге назначают сосудистую терапию (например, при бульбарном параличе);
- нейропротекторы улучшают обменные процессы в нервной ткани, замедляют процесс разрушения миелина, а также оказывают влияние на регенерацию оболочки нервного волокна;
- витамины группы В улучшают нервно-мышечную проводимость;
- действие нейротрофических препаратов направлено на восстановление нервной ткани;
- в случае паралича Белла, возникающего при поражении лицевого нерва, назначают салицилаты и кортикостероидные препараты, при параличе, сопровождающемся повышенным тонусом мышц, вводят мелликтан;
- антибактериальные средства требуются при установленном инфекционном заболевании нервной системы бактериальной этиологии;
- если паралич возник вследствие нарушения мозгового кровообращения, используют сосудистые препараты (ноотропы, ангиопротекторы), которые оказывают антиагрегантное и антигипоксическое действие.
При периферическом параличе могут быть назначены физиотерапевтические процедуры, которые помогают улучшить кровообращение, стимулируют обменные процессы, способствуют восстановлению утраченной функции:
- диадинамотерапия – физиотерапевтический метод лечения, основанный на воздействии электрическим током частотой 50-100 Гц;
- электрофорез — введение в ткани тела какого-либо лекарственного средства через неповрежденную кожу, осуществляемое с помощью постоянного электрического (гальванического) тока;
- магнитотерапия – метод, основанный на использовании статического магнитного поля.
Источники:
- Марулина В.И. Клинический случай особой формы демиелинизирующей полиневропатии: наследственная невропатия с предрасположенностью к параличам от сдавления / В.И. Марулина, О.В. Князева, Т.А. Большакова // Вестник современной клинической медицины. — 2016. — Т. 9, вып. 4. — С.97-100.
- Сэм Мэддокс. Руководство по ресурсам помощи при параличе. 4-е издание. Фонд Кристофера и Даны Рив (Christopher & Dana Reeve Foundation), 2017, с. 37
- Клинические рекомендации «Ботулизм у детей». Разраб.: Евро-Азиатское общество по инфекционным болезням, Ассоциация врачей-инфекционистов Санкт-Петербурга и Ленинградской области. – 2021.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Парапарез конечностей: причины и лечение
Парез – это неврологический синдром, который характеризуется ослаблением мышечной силы конечностей, обусловленный поражением путей прохождения нервных сигналов. Более тяжелой формой патологии считается паралич (плегия), при котором произвольные движения полностью отсутствуют.
Гемипарез – нарушение двигательных функций в одной половине тела (например, правой руке и правой ноге). Монопарез, когда патология охватывает только одну конечность верхнюю или нижнюю (одну руку или одну ногу), парапарез – охватываются обе конечности. Трипарез и тетрапарез – соответственно поражение трех или всех конечностей.
По уровню поражения нервной системы парезы могут быть подразделены на: центральные, периферические, смешанные, психогенные. Степень выраженности заболевания: легкая, умеренная, глубокая, полный паралич. При этом ослабеть может только одна из мышц конечности, группа мышц (сгибатели и разгибатели) конечности или часть конечности.
Вялый парез – характеризуется состоянием, при котором наблюдается явно выраженная расслабленность и некоторая атрофия мышечных волокон конечности без их укорочения или перенапряжения, постепенное угасание рефлексов.
Спастический парез – характеризуется сочетанием ослабленности двигательных возможностей с одновременной непроизвольной напряженностью или даже спазмированностью мышц.
Любые повреждения путей, по которым двигаются нервные сигналы от нейронов коры головного мозга к спинному, а затем к периферическим нервным окончаниям, могут вызвать нарушения двигательной функциональности.
Не доходящие до цели нервные импульсы не доносят возбуждение до конкретной мышцы или группы мышц, в результате чего мышечные волокна ослабевают или полностью атрофируются.
Вызывать парез или паралич конечностей могут поражения и заболевания головного и спинного мозга.
Причины возникновения заболевания
Достаточно часто причинами возникновения парезов являются повреждения, сдавливания или заболевания позвоночного столба, спинного мозга, нервных корешков или кровеносных сосудов, омывающих их. Основные причины развития парапареза:
- травматическое повреждение позвоночника, спинного мозга или нервных корешков;
- протрузия или грыжа межпозвоночных дисков;
- нестабильность позвоночника, остеохондроз, спондилез, стеноз позвоночного канала и другие заболевания спины;
- опухоли спинного мозга различной этиологии;
- абсцесс спинного мозга, его оболочек или эпидурального пространства;
- наследственная генетическая предрасположенность, врожденные аномалии или родовые травмы;
- инфекционные поражения и аутоиммунные заболевания;
- миелопатия;
- склероз;
- заболевания сосудистой системы;
- недостаточность витаминов группы В, в частности В12 и пр.
Симптоматика
При поражении верхнего двигательного пути (от головного мозга к спинному) образуется центральный парез, который характеризуется слабостью в пораженных конечностях и постепенным нарастанием спастичности.
Повреждение нижнего двигательного пути (от спинного мозга к периферическим нервам) формирует периферический парез, который сопровождается слабостью и истончением (похуданием) мышечных волокон пораженной конечности и их непроизвольным сокращением.
Некоторые общие признаки парапареза:
- выпадение чувствительных ощущений в конечностях или постоянный холод;
- болевые ощущения, отечность, ослабленность мышечных волокон;
- затруднение при сгибании и/или разгибании суставов (коленных, голеностопных, бедра, локтевого и пр.) с их постепенной деформацией;
- постепенное снижение рефлекторных реакций;
- затруднение или невозможность полностью выпрямить ногу и наступить на пятку;
- неуверенность и шаткость походки.
Патологические симптомы парапареза могут проявиться очень быстро, стремительно набирая силу, а могут иметь вялотекущий регресс. Но и в одном и во втором случае лечение и восстановление проходит достаточно медленно. В особо тяжелых и запущенных случаях к парезу нижних конечностей подключаются нарушения функциональности органов малого таза.
Кроме того мышечная слабость достаточно часто приводит к ухудшению психологического состояния пациента. Он становиться раздражительным и агрессивным или наоборот: вялым, апатичным, плохо спит, теряет аппетит. В некоторых случаях отмечается повышение температуры, снижение иммунитета или расстройство функций пищеварительной системы.
У младенцев диагноз парапарез нижних конечностей ставится после родовой травмы. Это своего рода перестраховка, для того чтобы ребенок находился под контролем родителей и лечащего врача (ортопеда, невролога), получал необходимые процедуры и терапию. В более старшем возрасте после соответствующего обследования диагноз снимается или подтверждается с установкой инвалидности.
У детей на первоначальных этапах развития болезни ощущается только легкий дискомфорт, затем в местах поражения периферических нервов возникает боль. При прогрессировании острых заболеваний центральной нервной системы парезы и параличи развиваются спонтанно и очень быстро.
Пациенты с полной потерей чувствительности в нижних конечностях (например, при спастическом параличе) достаточно часто не реагируют на ожоги, ушибы и требуют особого ухода. Так, например, образование пролежней или трофических язв, отечность и синюшность ног доставляют массу хлопот медперсоналу.
Диагностика парапарезов
Диагностирование пареза происходит исключительно клиническим способом без использования дополнительных инструментальных исследований.
Проводится сравнительная характеристика мышечной силы конечностей разных сторон тела (при гемипарезе), стандартные тесты на сопротивление, классический тест с пробой Барре (когда пациенту предлагают длительно подержать на весу руки или ноги). При наличии пареза через 20 секунд вытянутая конечность будет постепенно опускаться.
Для выявления причин, вызвавших парапарез конечностей, используются следующие аппаратные и лабораторные исследования:
- МРТ головного и/или спинного мозга, позвоночного столба или КТ – диагностика;
- миелография;
- исследование ликворной жидкости;
- электромиография или электронейромиография;
- общий и биохимический анализ крови;
- диагностика ВИЧ-инфекций и сифилиса;
- определение уровня витамина В12 и фолиевой кислоты в крови;
- поиск генетической предрасположенности или онкологических новообразований.
Лечение заболевания
Лечение парезов всегда назначается комплексное. Это и терапия основного заболевания, вызвавшего слабость мышц, и проработка самой патологии. Например, сочетание тепловых аппликаций и массажа конечностей улучшает трофику мягких тканей и прохождение нервных импульсов по двигательному пути.
Индивидуально разработанная пассивная гимнастика в сочетании с общим массажем активизирует мышечные сокращения, а постепенное добавление активных движений и увеличение силовой нагрузки с сопротивлением увеличивает объемность и силу мышечных тканей.
Однако все действия должны быть строго дозированы, проходить с помощью физиотерапевта или врача-реабилитолога с согласованием всех процедур с лечащим доктором.
На следующих этапах лечения подключаются курсы ЛФК, плавание, физиопроцедуры (электромиостимуляция, лечение магнитными полями), мануальная терапия (иглоукалывание, акупунктура, специализированные массажи и пр.). Неплохой результат показало применение различных психотехник и тренингов для поднятия психологического настроения пациента.
Хирургическое вмешательство при парапарезах предлагается достаточно редко. В основном оно направлено на устранение первоначального заболевания такого как: нестабильность позвоночника, стеноз позвоночного канала, грыжа межпозвонковых дисков, опухоли головного или спинного мозга и т.д.
К.М.Н., академик РАМТН М.А. Бобырь
Полинейропатия
СОДЕРЖАНИЕ
Полинейропатия – это нарушение, связанное с множественным поражением периферических нервов.
Оно может развиваться на фоне интоксикаций или соматических заболеваний и проявляется расстройствами чувствительных и двигательных функций, а также формированием трофических язв.
Только своевременное полноценное лечение помогает обратить процесс вспять и восстановить нормальную работу нервных волокон.
Информация о полинейропатии
Слово «полинейропатия» переводится с греческого языка как «поражение многих нервов». Этот термин очень точно описывает суть патологии. Все структуры организма опутаны сетью тонких нервных волокон, которые делятся на три группы:
- моторные: отвечают за двигательные функции;
- сенсорные: обеспечивают чувствительность тканей;
- автономные (вегетативные): необходимы для неосознанной регуляции деятельности тех или иных структур, например, сосудов или внутренних органов.
Поражение тех или иных волокон неизбежно влечет за собой нарушение их функций. Наиболее распространена смешанная полинейропатия нижних конечностей, при которой проявляются симптомы дисфункции чувствительных и двигательных нервов.
Записаться на прием
Причины
Поражение периферических нервов может возникнуть на фоне следующих состояний:
- сахарный диабет: наиболее распространенная причина полинейропатии, возникающая за счет нарушения обмена веществ в миелиновой оболочке нервных волокон; поражаются, в основном, нижние конечности;
- выраженный и длительный дефицит витаминов группы В, необходимых для полноценной работы нервной системы;
- инфекционные заболевания: ВИЧ, клещевой бореллиоз, проказа;
- почечная недостаточность;
- злоупотребление алкоголем;
- острые и хронические интоксикации, в том числе лекарственные;
- аутоиммунные заболевания: поражение происходит на фоне сбоя в работе иммунной системы; наиболее распространены хроническая и острая воспалительная полинейропатия (синдром Гийена-Барре);
- длительное пребывание в реанимации, например, при обширных травмах или тяжелых заболевания;
- воздействие ионизирующего излучения;
- беременность: вынашивание ребенка может стать причиной авитаминоза и аутоиммунных поражений.
Кроме того, выделяют наследственные формы заболевания, передающиеся от родственников, а также идиопатическую полинейропатию, причину которой не удается установить.
Виды
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
- сенсорная: страдают нервы, обеспечивающие чувствительность;
- моторная: выявляются нарушения работы двигательных нервов;
- моторно-сенсорные: смешанная форма, при которой преобладают двигательные нарушения;
- сенсорно-моторные: смешанная нейропатия, при которой больше выражены нарушения чувствительности;
- вегетативная: на первое место выходят нарушения работы внутренних органов, изменения тонуса сосудов и связанные с ним трофические нарушения.
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
Существуют и другие виды классификации заболевания:
- в зависимости от причины: алкогольная, диабетическая, идиопатическая и т.п.;
- в зависимости от локализации очага: полинейропатия верхних или нижних конечностей;
- в зависимости от типа течения: острая, подострая, хроническая;
- в зависимости от механизма возникновения: демиелинизирующая (разрушается оболочка, покрывающая нервные волокна), аксональная (формируется при гибели нервных отростков – аксонов), аксонально-демиелинизирующая.
Симптомы
Симптомы полинейропатии зависят от ее причины и особенностей поражения волокон. К наиболее распространенным признакам патологии относят:
- снижение чувствительности стоп и ладоней, приводящая к субъективному ощущению надетых носков или перчаток;
- боли в пораженных конечностях (острые или тупые, кратковременные или тянущие, обычно усиливаются в покое и в ночное время);
- судороги и подергивания мышечных волокон;
- болезненность при прикосновении к коже или нажатии на пораженную конечность;
- снижение рефлексов;
- повышенную потливость конечностей;
- трофические нарушения: отеки, изменения цвета кожи и ее сухость, трофические язвы;
- слабость мышц рук и ног, мелкий тремор;
- парестезии: патологические ощущения ползанья мурашек, жжения, похолодания;
- атрофия мускулатуры;
- синдром беспокойных ног.
Алкогольная полинейропатия
Эта форма заболевания поражает чаще всего нижние конечности. Она развивается при длительном бесконтрольном употреблении спиртных напитках и проявляет себя, в первую очередь, жжением и ощущением покалывания в ногах. При дальнейшем развитии патологии пациент начинает ощущать онемение и судороги в мышцах, которые развиваются за счет сопутствующей нехватки витаминов группы В.
Диабетическая полинейропатия
Повышенный уровень сахара становится причиной поражения нервов стоп (дистальный вариант) и верхней части ног (проксимальный вариант). В первом случае человек ощущает характерный комплекс симптомов:
- онемение и снижение болевой чувствительности;
- периодические жгучие боли;
- мышечную слабость;
- снижение рефлексов;
- нарушение координации движений, проявляющееся шаткостью походки.
Сочетание полинейропатии с поражением мелких сосудов ведет к появлению трофических язв в нижней части голени. Проксимальный вариант поражения характеризуется резкими болями в ягодице и верхней части бедра, а также постепенной атрофией мышц в этой области.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.
В зависимости от причины заболевания может назначаться:
- препараты для коррекции уровня сахара в крови;
- антигистаминные средств;
- иммуноглобулины и глюкокортикостероиды для устранения воспаления и аутоиммунного поражения;
- плазмаферез и препараты для детоксикации;
- антибиотики при инфекциях.
Для восстановления нервных волокон используются:
- витамины группы В (мильгамма, нейромультивит);
- препараты, улучшающие кровообращение, обмен веществ и регенерацию тканей: актовигин, церебролизин, берлитион (особенно эффективен при сахарном диабете);
- ангиопротекторы: трентал, пентоксифиллин;
- средства для усиления проведения нервных импульсов к мышцам: нейромидин.
Симптоматическая терапия включает:
- нестероидные противовоспалительные средства (ибупрофен, диклофенак, кеторолак), глюкокортикостероиды (гидрокортизон, дексаметазон), анальгетики (анальгин, лидокаин) в виде таблеток, инъекций или местных форм для устранения боли;
- противосудорожные средства: тебантин, катэна;
- антидепрессанты при хронической боли;
- снотворные средства по показаниям.
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
- общеукрепляющий и лечебный массаж для стимуляции кровообращения в тканях, их питания и регенерации, а также укрепления мышц;
- электрофорез и фонофорез с анальгетиками, витаминами группы В и другими препаратами (использование электрического тока или ультразвуковых волн облегчает доставку лекарственных средств к пораженной области);
- электростимуляция мышц;
- магнитотерапия, УВЧ-терапия, облучение ультрафиолетом;
- дарсонвализация: воздействие переменного тока высокой частоты для улучшения метаболизма и регенерации тканей;
- грязелечение: грязевые аппликации на пораженную область;
- лечебные ванны с минеральными водами или морской солью;
- лечебная физкультура: дозированная физическая нагрузка обеспечивает укрепление мышц и улучшает кровообращение в них; при запущенной стадии заболевания необходимо начать с самого легкого комплекса и постепенно его усложнять.
- классическая иглорефлексотерапия и электроакупунктура: стимулируют работу мышечной ткани и нервных волокон;
- занятия с эрготерапевтом: необходимы, когда не удается полностью восстановить функцию конечности; упражнения направлены на формирование новых движений, адаптированных под возможности руки или ноги.
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.
Осложнения
Если вовремя не обратиться к врачу и не устранить причину, повлекшую поражение нервных волокон, нейропатия будет неуклонно прогрессировать. Осложнения заболевания включают:
- значительное снижение тонуса мускулатуры с последующей атрофией мышц;
- потеря работоспособности конечности;
- развитие обширных трофических язв, требующих хирургического вмешательства;
- утрата способности к передвижению и самообслуживанию;
- хроническая бессонница из-за боли и развития синдрома беспокойных ног;
- депрессия и неврозы.
Избежать осложнений можно, если своевременно обратиться к врачу за помощью, а также соблюдать меры профилактики.
Записаться на прием
Профилактика
Полинейропатия – это состояние, которое реально предупредить задолго до появления первых симптомов. Для этого необходимо:
- своевременно посещать врача и проходить комплексную диагностику, чтобы вовремя выявить и устранить заболевания, которые могут стать причиной поражения периферических нервных волокон;
- исключить вредные привычки: курение и употребление спиртных напитков, не допускать попадания токсинов в организм;
- полноценно питаться, включить в рацион достаточное количество макро- и микроэлементов, витаминов; для полноценной работы нервной ткани особенно важны полиненасыщенные жирные кислоты, которые содержатся в растительных маслах, оливках, орехах, жирной морской рыбе;
- контролировать уровень сахара и холестерина в крови;
- обеспечить организму регулярную физическую нагрузку без стремления к рекордам (ходьба, плавание, езда на велосипеде и т.п.).
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» окажут помощь при любых формах полинейропатии. Специалисты проведут полноценную диагностику, чтобы точно выявить степень и локализацию поражения, а затем назначат лечение и реабилитацию в соответствии с индивидуальными особенностями организма. Мы используем комплексные методы, которые включают:
- лекарственную терапию в соответствии с показаниями и современными рекомендациями лечения полинейропатии, включающий курсы инфузий;
- различные виды физиотерапии: магнитотерапию, воздействие лазером и ультразвуком, фонофорез и электрофорез;
- лечебная физкультура под наблюдением опытного инструктора, обучение упражнениям для восстановления функций конечностей в домашних условиях;
- лечебный массаж;
- занятия с психотерапевтом при наличии депрессии, бессонницы, повышенной тревожности;
- организация санаторно-курортного лечения для полноценной реабилитации.
Преимущества нашей клиники
Многопрофильная клиника «Энергия здоровья» — это опытный персонал и самое современное оборудования для диагностики и лечения различных заболеваний. Мы предоставляем каждому клиенту медицинские услуги высокого качества, которые включают:
- подробное обследование для точного определения причины жалоб;
- консультации узких специалистов непосредственно в клинике, а также общение с зарубежными врачами при необходимости;
- комплексное лечение, подобранное в соответствии с показаниями и индивидуальными особенностями организма;
- малые хирургические операции непосредственно в клинике;
- собственный дневной стационар для максимального удобства;
- составление реабилитационных программ;
- доступные цены и обслуживание в рамках ДМС.
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».