Сокращенное изложение
S. Hasham, F. D. Burke Postgraduate Medical Journal 2007;83:296-300
В общей практике опухолевидные образования кисти различной этиологии встречаются довольно часто. Они могут происходить из любой ткани, включая кожу, подкожную жировую клетчатку, мышцы, нервы, сосуды, сухожилия, кости и хрящи.
Большинство из них являются доброкачественными, не сопровождаются какими-либо симптомами и не требуют хирургического вмешательства.
Большинство таких образований представлено ганглиями, эпидермоидными имплантированными кистами, гигантоклеточными опухолями влагалища сухожилий и образованиями, связанными с артропатией.
В большинстве случаев диагноз установить легко, учитывая специфическую локализацию образования, однако иногда злокачественные образования выглядят как доброкачественные; несвоевременная постановка диагноза может привести к катастрофическим последствиям.
В данной статье представлена клиническая картина, особенности анамнеза и план лечения опухолевидных образований кисти. Если диагноз неясный или возникло подозрение на злокачественную опухоль, больного следует направить к узкому специалисту.
Опухолевидные образования тыльной поверхности запястья и кисти (рис. 1)
Ганглии (гигромы)
Ганглии (кисты влагалища сухожилий) — наиболее распространенные опухолевидные образования кисти.
Они локализуются около суставов и сухожилий различных отделов кисти, приблизительно 2/3 ганглиев запястья формируются на дорзальной поверхности, располагаясь, как правило, над ligamentum scapho-lunatum, дистальнее лучевой кости (рис. 2).
Ганглий легче всего обнаружить, если немного согнуть запястье в направлении ладони. Если ганглий большого размера, образование может иметь дольчатую структуру.
В анамнезе может присутствовать информация об образованиях различных размеров, которые при поверхностной локализации выявляются посредством диафоноскопии. В случае необходимости диагноз можно подтвердить с помощью аспирации, данная манипуляция также является и методом выбора при лечении. При оперативном вмешательстве в трети случаев наблюдается рецидив, при консервативном лечении образование может исчезнуть спонтанно.
Ревматоидный теносиновиит мышц-разгибателей
При наличии других симптомов заболевания установить диагноз ревматоидного теносиновиита не сложно. Однако если образование располагается под удерживателем разгибателей, его можно ошибочно принять за дорзальный ганглий вследствие подобной локализации (хотя, как правило, оно более широкое и плоское).
Связь с сухожилиями разгибателей часто можно подтвердить с помощью симптома “складки” (рис. 3). При максимальном разгибании пальцев формируется складка в дистальной части новообразования, где сухожилия разгибателей прикрепляются к субсиновиальной соединительной ткани.
Следует всегда использовать шанс для гистологического подтверждения ревматоидного процесса на ранних стадиях.
Метакарпальный горб
Метакарпальный горб — небольшое костное возвышение (как правило, вблизи второго или третьего карпометакарпального сустава) — располагается несколько дистальнее и ближе к лучевой кости, нежели ганглий при классической локализации.
Данное образование чаще всего появляется после травмы, однако наблюдаются и спонтанные случаи. При данном заболевании возможен местный дискомфорт, сухожилия разгибателей пальцев, расположенные над образованием, могут “щелкать”.
Хирургическое вмешательство показано только в случае длительной боли или щелканья.
Синдром де Квервена (De Quervain) — стенозирующий тендовагинит
Данная патология проявляется болью и утолщением первого пальца в области его мышцы-разгибателя, в результате чего формируется веретеновидное новообразование над шиловидным отростком лучевой кости. Иногда при движениях большого пальца руки наблюдается крепитация.
Разгибание первого пальца против сопротивления, как правило, сопровождается болью, данная провокационная проба достовернее теста Финкельштайна (сгибание первого пальца вдоль ладони и отведение запястья в сторону локтевой кости; при этом в случае отсутствия патологии запястья часто возникает дискомфорт, следовательно, результаты данной пробы справа и слева необходимо сравнивать). Тест Финкельштайна не является специфичным для синдрома де Квервена, он часто положителен у пациентов с остеоартритом проксимального сустава первого пальца или у пациентов с несрастанием ладьевидной кости.
Синдром де Квервена может являться следствием избыточной физической нагрузки (с девиацией в направлении лучевой или локтевой кости), через 3 недели после наложения шины симптоматика, как правило, разрешается. Можно применять инъекции кортикостероидов, однако в сложных случаях показана хирургическая декомпрессия первого разгибателя.
Кератоакантома
У пациентов, особенно пожилого возраста, может сформироваться куполообразное опухолевидное образование кисти с кратером, центр которого заполнен кератином.
Данное образование характеризуется быстрым ростом, появляется, как правило, на поверхностях, подвергающихся воздействию прямых солнечных лучей, таких как тыльная часть кисти. Считается, что описанное образование происходит из клеток волосяных фолликулов.
Спонтанная регрессия происходит, как правило, через 3–6 месяцев, а при отсутствии лечения остается рубец с углублением в центре. Для подтверждения диагноза и исключения злокачественной опухоли производится иссечение новообразования.
Плоскоклеточная карцинома
Такие опухоли, как плоскоклеточные карциномы, наблюдаются довольно часто, преимущественно у пациентов пожилого возраста, в зонах воздействия на кожу солнечных лучей (солнечный кератоз), а также у больных с иммуносупрессией.
В классическом случае пациенты обращаются к врачу по поводу появления на дорзальной поверхности кисти интенсивно растущего кератозного узла с вывернутым краем (рис. 4). Описанное образование не является болезненным, за исключением случаев инвазии в глубжележащие ткани с возможным изъязвлением.
Часто пациенты обращаются к хирургу по поводу кровотечения или наличия незаживающей раны. Вследствие метастазирования или присоединения инфекции могут увеличиваться лимфоузлы. Лечение заключается в иссечении опухоли.
Злокачественная меланома
При изменениях со стороны пигментных образований (цвет, размер, края, появление зуда, изъязвление или кровотечение) следует заподозрить злокачественную меланому. На кисти данные опухоли появляются нечасто, однако несвоевременное направление больного к соответствующему специалисту отрицательно влияет на прогноз.
Амеланотическая меланома характеризуется отсутствием пигментации и может иметь вид гранулематозного экзофитного образования, напоминающего пиогенную гранулему. Некоторые меланомы растут на ладонях и под ногтями (рис. 5), их внешний вид напоминает хронический паронихий.
Очень важно как можно раньше направить больного к специалисту для хирургического вмешательства.
Узелки Гебердена
Узелки Гебердена — узловые деформации дистальных межфаланговых суставов (в основном среднего и указательного) — часто наблюдаются у лиц пожилого возраста.
Деформация возникает вследствие образования остефита и синовиального утолщения на границе сустава, пораженного остеоартритом. Значительное нарушение функции сустава развивается редко, хотя пациенты могут жаловаться на боль и ограничение движений.
Хирургическое вмешательство показано только в случае тяжелой боли или нестабильности сустава.
Узлы Дюпюитрена
Эти плотные узлы располагаются в дистальной части ладони, ладонной фасции или проксимальной фаланги, где могут прилегать к влагалищу сухожилия сгибателя, расположенному ниже. Узлы Дюпюитрена располагаются, как правило, у основания IV пальца, тем не менее, возможно поражение любого пальца.
Симптоматика выражена слабо, однако возможны жалобы на дискомфорт при тяжелой физической нагрузке или болезненность при пальпации. Узлы могут быть связаны со сгибательными контрактурами метакарпофаланговых или проксимальных межфаланговых суставов.
Над дорзальной поверхностью проксимальных межфаланговых суставов может наблюдаться утолщение подкожной клетчатки (тельца Гаррода), поэтому больные могут настаивать на лечении из соображений косметического дефекта.
У пациентов с тельцами Гаррода имеется врожденная склонность к развитию болезни Дюпюитрена, следовательно, утолщение указанных тканевых структур характерно для болезни Дюпюитрена. Если больной не способен положить разогнутую кисть на стол, его следует направить к хирургу, чтобы выяснить показания для хирургического вмешательства.
Гломангиома
Данная доброкачественная сосудистая опухоль характеризуется триадой симптомов: пароксизмальной болью, болезненностью при пальпации болевой точки и непереносимостью холода. Указанные опухоли, как правило, одиночные, располагаются в области ногтевого ложа или подушечек пальцев.
Во время обследования их можно не заметить (особенно при подногтевой локализации), поэтому следует помнить, что образование имеет слегка голубоватый оттенок. Кроме того, имеются борозды на поверхности ногтя, а на рентгенограммах наблюдаются признаки эрозии соответствующей фаланги. При легком надавливании на пораженный участок появляется боль.
После иссечения опухоли, как правило, наступает выздоровление.
Опухолевидные образования ладонной поверхности запястья и кисти (рис. 6)
Ганглий
Данные образования тесно связаны с лучевой артерией и, как правило, формируются между шиловидным отростком лучевой кости и сухожилием m. flexor carpi radialis из articulatio radiocarpalis или trapezioscaphoidum.
Лечение такое же, как и в случае дорзальных ганглиев, оперативное вмешательство показано только при наличии крупных образований и при выраженной симптоматике.
Многие ганглии при отсутствии лечения со временем спонтанно исчезают.
Синдром “щелкающих пальцев”
Щелкание практически всегда наблюдается в метакарпофаланговых суставах, оно связано скорее с образованием узлов сухожилий, нежели со стенозом влагалища сухожилия сгибателей.
В острой фазе пациенты могут жаловаться на дискомфорт в области ладони при движениях пораженным пальцем, со временем формируется классическая картина фиксации пальца в положении сгибания, поэтому больному приходится пассивно разгибать его с ощущением болезненного щелканья.
Во время обследования пальпируется выпячивание в области сухожилия сгибателей при его движении в проксимальном либо дистальном направлении при сгибании и разгибании пальца. Благодаря инъекциям кортикостероидов в 70% случаев удается достичь выздоровления, хотя при рецидивах иногда приходится выполнять хирургическое вмешательство.
Липома
Данные образования могут формироваться на любом участке кисти, однако чаще всего — в области тенара и гипотенара. Они могут быть твердой или мягкой консистенции, иметь дольчатую структуру и прикрепляться к глубже расположенным тканям, в частности к мышцам. Диагноз подтверждается на МРТ, при наличии симптоматики образование иссекают.
Опухолевидные образования пальцев
Мелкий ганглий
Указанные образования происходят из влагалищ сухожилий сгибателей, располагаясь над проксимальными фалангами пальцев или на дистальной поверхности ладони.
Они, как правило, небольшого размера, плотной консистенции, не двигаются вместе с сухожилием, хотя могут несколько смещаться латерально, иногда вызывая дискомфорт, особенно при удерживании в руке твердых предметов.
Лечение заключается в иссечении ганглия с небольшим сегментом влагалища сухожилия, рецидивы наблюдаются редко.
Мукозные кисты
Мукозная киста — это ганглий, происходящий, как правило, из дистального межфалангового сустава, пораженного остеоартритом. Данные образования чаще всего появляются на дорзальной поверхности пальца, с одной и той же стороны от срединной линии (рис. 7). Чаще всего поражаются указательный и средний пальцы.
Киста образуется в поверхностных тканях вокруг края сухожилия разгибателя, близлежащая кожа часто истончается. Иногда киста сдавливает ногтевое ложе, деформируя ноготь. Данный участок легко травмируется, тонкая кожа может разорваться с образованием периодически мокнущей раны.
Лечение заключается в иссечении кисты, рецидивы наблюдаются редко.
Эпидермоидная имплантированная киста
Указанные образования, как правило, являются следствием травмы кисти. В результате пенетрирующего повреждения элементы эпидермиса попадают глубоко в мягкие ткани, где они продолжают расти, образуя гладкое, сферической формы новообразование, сливающееся с кожей, но подвижное относительно размещенных ниже тканей.
В большинстве случаев такие кисты образуются на ладонной поверхности, вокруг кончиков пальцев, однако иногда они могут формироваться и в области рубцовых изменений ладони вследствие хирургических вмешательств.
Данные образования, как правило, безболезненны, хотя в процессе роста могут нарушать функцию кисти, в таких случаях показано их хирургическое иссечение; во избежание рецидива необходимо полностью иссечь стенку кисты.
Пиогенная гранулема
Пиогенная гранулема — гиперемированное, легко ранимое разрастание грануляционной ткани в области незначительной травмы, например царапины или пореза (рис. 8).
Гранулема представляет собой безболезненное образование, однако пациенты часто обеспокоены их быстрым ростом и кровоточивостью при минимальном повреждении.
Установить диагноз, как правило, легко, однако при необходимости дифференциальной диагностики между пиогенной гранулемой и амеланотической меланомой следует провести гистологическое исследование.
Синовиальная гигантскоклеточная опухоль сустава или влагалища сухожилия
Данные опухолевидные образования происходят из влагалища сухожилия сгибателей или синовиальной оболочки межфаланговых суставов.
Они плотные на ощупь, имеют характерную дольчатую структуру, как правило, бессимптомные, поэтому пациенты часто обращаются за медицинской помощью на поздних стадиях с циркулярными образованиями или при полном поражении влагалища сгибателей. После хирургического иссечения нередко возникает местный рецидив.
Энхондрома с патологическим переломом
Эти доброкачественные опухоли происходят из костных структур кисти, в частности из оснований фаланг. На рентгенограммах заметно истончение кортикального слоя с медленным расширением кости.
Во время значительной физической нагрузки на кисть после перелома ослабленной кости внезапно появляется опухолевидное образование, сопровождающееся болью.
Лечение оперативное, однако в случае перелома операция переносится, чтобы произошло заживление кости.
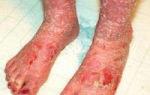
Ревматоидные узелки
Ревматоидные узелки образуются, как правило, над локтевым отростком вблизи локтя (рис. 9), однако они могут также формироваться в области подушечек и на большом пальце. Если узелки нарушают функцию кисти, их можно иссечь, однако при этом часто наблюдается рецидив.
Подагра
Данное заболевание характеризуется гиперурикемией и отложением в тканях кристаллов моноурата натрия (тофусов). В острой фазе это провоцирует воспалительную реакцию, которая сопровождается болью и отеком суставов пальцев, что напоминает септический артрит. При хронизации процесса в области подушечек пальцев формируются тофусы больших размеров. Лечение, как правило, консервативное.
Подготовил Богдан Борис
Остеоартроз
Марина Поздеева о патогенезе и эффективной фармакотерапии данной патологии
Остеоартроз (ОА) — распространенное заболевание суставов, причем прослеживается тенденция к росту числа случаев ОА: за последнее десятилетие первичная заболеваемость в РФ выросла на 20 %, а общая распространенность — на 48 % [1]. При этом ОА коленного сустава входит в число основных причин потери нетрудоспособности как у мужчин, так и у женщин [1].
Понятие и классификация остеоартроза
При остеоартрозе преимущественно поражаются несущие вес суставы: коленные, бедренные, плечевые и суставы пояснично-крестцового отдела.
Сравнительное исследование 2011 года показало, что местный анальгетик капсаицин в качестве обезболивающего препарата при ОА на 50 % эффективнее, чем плацебо.
Ингибитор обратного нейронального захвата серотонина и норадреналина, антидепрессант III поколения дулоксетин эффективнее плацебо купирует боль при ОА.
ОА представляет собой гетерогенную группу состояний различной этиологии и схожими биологическими, морфологическими и клиническими проявлениями.
При ОА преимущественно поражаются несущие вес суставы: коленные, бедренные, плечевые и суставы пояснично-крестцового отдела.
Могут пострадать дистальные и проксимальные межфаланговые суставы, пястно-запястные суставы, однако подобная локализация встречается гораздо реже. В развитии заболевания важную роль играют ежедневные нагрузки, которые большей частью даются на несущие суставы.
Первичным, или идиопатическим, считается остеоартроз, причина которого остается неустановленной. Он может быть локальным (поражены один или два сустава) и генерализованным (поражены три и более суставов).
Локальный ОА чаще всего ассоциируется с поражением коленных суставов (гонартроз) и тазобедренных суставов (коксартроз).
При вторичном ОА существует очевидная причина болезни: травма, метаболические нарушения, другие ревматологические заболевания в анамнезе и так далее.
Причины возникновения остеоартроза суставов могут быть следующие:
- возраст
- ожирение
- травма
- наследственность (фамильная история ОА)
- низкий уровень эстрогенов у женщин
- мышечная слабость
- особенности труда (например, регулярные тяжелые физические нагрузки)
- инфекция
- акромегалия
- воспалительный артроз в анамнезе (например, ревматоидный артрит)
- наследственные метаболические нарушения (например, алкаптонурия, гемохроматоз, болезнь Вильсона)
- гемоглобинопатии (к примеру, серповидноклеточная анемия, талассемия)
- невропатические расстройства, ведущие к развитию сустава Шарко (сирингомиелия, спинная сухотка, сахарный диабет)
- морфологические факторы риска (например, врожденный вывих бедра)
- поражение костной ткани (болезнь Педжета, асептический некроз и другие)
- хирургические вмешательства на суставах в анамнезе (к примеру, менискэктомия)
Патофизиология ОА
Васкуляризация хряща — особенность развития остеоартроза. Кровеносные сосуды прорастают хрящевое продолжение суставной поверхности, и с субхондральной зоны начинается окостенение суставной капсулы
Первичный и вторичный ОА имеют общую патологическую основу.
Раньше предполагалось, что ОА — это дегенеративное расстройство, возникающее вследствие биохимического распада гиалинового хряща в синовиальных суставах.
Однако сегодня принята несколько иная точка зрения, которая предполагает, что страдает не только суставной хрящ, но и весь сустав, в том числе субхондральная кость, синовиальная оболочка и близлежащие ткани.
Несмотря на дегенеративную природу ОА, появляется все больше свидетельств того, что после синтеза хондроцитами и выброса в суставную полость цитокинов развивается воспалительный процесс.
Провоспалительные медиаторы (цитокины интерлейкин-1 и фактор некроза опухоли) не участвуют в деградации матрицы [2], а активируют хондроциты поверхностного слоя хряща, что увеличивает синтез матричных металлопротеиназ и, следовательно, дегенерацию суставного хряща.
В начальной стадии ОА из‑за повышения синтеза протеогликанов — основного компонента матрикса — происходит отек хряща. Этот этап может продолжаться несколько лет или даже десятилетий, и его основное проявление — это гипертрофия суставного хряща.
Далее, по мере прогрессирования ОА, уровень протеогликанов снижается до крайне низких значений, и изменяется их качественный состав. Поврежденный хрящ подвергается перегрузкам, вследствие чего повышается синтез металлопротеиназ (коллагеназы, стромелизина и других).
Они способствуют дальнейшему разрушению протеогликанов и всей коллагеновой сети, что и предопределяет прогрессирующую дегенерацию хряща. В результате хрящ смягчается и теряет эластичность и повреждается все сильнее.
Микроскопически на гладкой поверхности суставного хряща на этой стадии заболевания заметны шелушение и вертикальные расселины.
Для ОА характерны васкуляризация хряща и изменения в субхондральной кости. В ней формируется активно минерализующийся остеоид, а затем образуются субхондральные кисты и микропереломы. Это приводит к развитию субхондрального склероза.
Дифференциальная диагностика
Начальная цель, стоящая перед врачом, — дифференциация ОА от артритов, в том числе ревматоидного. Дифференциальная диагностика основывается на данных физического обследования и истории болезни. Картину дополняет рентгенологическое обследование и лабораторные показатели.
Симптомы остеоартроза
Типичные симптомы, требующие лечения:
- боль в суставах (первый признак заболевания, может появляться на ранних стадиях);
- снижение амплитуды движения, крепитация — хруст в суставах (часто присутствует);
- чувство скованности во время или после отдыха. После сна характерна скованность суставов — обычно менее 30 минут.
Симптомы при остеоартрозе кистей:
- чаще всего поражаются дистальные межфаланговые суставы;
- могут поражаться проксимальные межфаланговые суставы и суставы у основания большого пальца;
- узлы Гебердена (пальпируемые остеофиты в дистальных межфаланговых суставах) более характерны для женщин, чем для мужчин;
- воспалительные изменения, как правило, отсутствуют или остаются незамеченными (маловыраженными).
Ревматоидный артрит (РА) преимущественно поражает запястья, а также метакарпофаланговые и проксимальные межфаланговые суставы. Поражение дистальных межфаланговых или суставов пояснично-крестцового отдела для него нехарактерно. Кроме того, РА связан с длительной (более 1 часа) утренней скованностью, припухлостью и повышением температуры суставов.
Также ОА следует дифференцировать от:
- аваскулярный некроз костной ткани
- фибромиалгия
- подагра и псевдоподагра
- анкилозирующий спондилоартрит
- нейропатическая артропатия (сустав Шарко)
- болезнь Лайма
- пателлофеморальный синдром
- псориатический артрит
Диагностика
Диагностика остеоартроза основана на данных клинического и рентгенологического обследования. В клинических исследованиях изучались возможности определения количества аутоантител и маркеров синовиальной жидкости как индикаторов ОА [4]. Ни один из этих показателей не доказал своей надежности для диагностики и контроля ОА.
Как правило, показатели острой фазы воспаления при ОА находятся в пределах нормы. В случае эрозивного артрита возможно повышение СОЭ. В синовиальной жидкости определяются лейкоциты в количестве ниже 2000 в мкл, с преобладанием мононуклеаров.
Метод выбора в диагностике ОА — рентгенографическое исследование [5]. Некоторые особенности суставного хряща и мягких тканей, которые не отображаются на рентгенограмме, можно визуализировать с помощью МРТ. Однако у большинства пациентов с ОА в проведении МРТ нет необходимости.
УЗИ не играет роли в повседневной клинической оценке пациента с ОА. Оно может применяться в качестве инструмента для мониторинга дегенерации хряща, а также для проведения внутрисуставных инъекций.
Артроцентез может помочь исключить воспалительный артрит, инфекции или кристаллическую артропатию, ассоциированную с отложением микрокристаллов различного состава.
От результатов диагностики зависит какие методы будут применяться для лечения остеоартроза.
Терапия
Лечение остеоартроза направлено на купирование болевого синдрома и улучшение функционального состояния сустава. В оптимальном варианте пациенты должны получать комбинацию нефармакологических методик и фармакотерапии [6].
Катализируют воспалительную реакцию в суставе циклооксигеназа (ЦОГ) и липоксигеназа (ЛОГ), продуцирующие медиаторы воспаления и боли (простагландины, в том числе простагландин Е2 и лейкотриены). Последние, помимо прямого участия в патогенезе воспаления, снижают порог восприятия боли в пораженном суставе, тем самым усиливая болевые ощущения
Немедикаментозные способы контроля ОА:
- нормализация веса [7]
- лечебная гимнастика
- физиотерапия
- трудотерапия
- разгрузка некоторых суставов (например, колена, бедра)
Фармакотерапия ОА, рекомендации Международного общества по изучению ОА (OARSI), 2014 год
Применяют следующие препараты для лечения остеоартроза:
Парацетамол
Медиаторы воспаления способны стимулировать ангиогенез. Так, гипоксия, которая часто возникает при воспалительном процессе, стимулирует синтез фактора роста сосудистого эндотелия (VEGF). Рост сосудов могут стимулировать также фибриноген и клетки воспаления: макрофаги, лимфоциты, тучные клетки и фибробласты.
Мета-анализ 2010 года подтвердил эффективность парацетамола в качестве умеренного обезболивающего средства при ОА [8].
Однако исследования показали повышенный риск побочных эффектов, ассоциированных с применением парацетамола, включая желудочно-кишечные (ЖК) проявления и мультиорганные нарушения [8].
В связи с этими данными OARSI рекомендует применять препарат строго в соответствии с дозировкой и длительностью курса.
Капсаицин
Сравнительное двойное слепое рандомизированное исследование 2011 года с участием 100 пациентов с ОА коленного сустава показало, что местный анальгетик капсаицин в качестве обезболивающего препарата при остеоартрозе на 50 % эффективнее, чем плацебо [9].
Кортикостероиды (интраартикулярные инъекции)
Последние исследования демонстрируют клинически значимый краткосрочный анальгетический эффект [10]. Есть еще несколько рекомендуемых препаратов для лечения остеоартроза.
Хондроитин
Четыре исследования, изучающие применение хондроитина при ОА, показали неоднозначные результаты. В одних испытаниях было выявлено некоторое обезболивающее действие, а в других эффект хондроитина не отличался от эффективности плацебо [11].
Кроме того, специалисты Международного общества по изучению ОА — OARSI отмечают высокую степень неоднородности исследований и низкое их качество, в связи с чем окончательная оценка эффективности хондроитина крайне затруднена.
Таким образом, в качестве симптоматического средства эффект хондроитина признан сомнительным, а в качестве препарата для лечения ОА не рекомендуется.
Диацереин
Мета-анализ 2010 года, изучающий данные шести исследований с участием 1533 пациентов, выявил относительно умеренный, но статистически значимый обезболивающий эффект ненаркотического анальгетика диацереина по сравнению с плацебо [12]. В мета-анализе также отмечено значительное увеличение риска диареи среди добровольцев, принимающих диацереин. Однако диацереин признан более безопасным, чем НПВП.
Дулоксетин
Исследования доказали, что ингибитор обратного нейронального захвата серотонина и норадреналина, антидепрессант III поколения дулоксетин эффективнее плацебо купирует боль при ОА [13]. Однако 16,3 % пациентов, получающих дулоксетин, испытывают побочные эффекты (по сравнению с 5,6 % в группе плацебо).
К ним относятся тошнота, сухость во рту, сонливость, усталость, снижение аппетита, гипергидроз.
В связи с этим необходимость в применении дулоксетина для лечения ОА у лиц с сопутствующими заболеваниями (сахарный диабет, артериальная гипертензия и другие сердечно-сосудистые заболевания, почечная недостаточность, ЖК-кровотечения, депрессия, ограничение физической активности, в том числе и вследствие ожирения) признана сомнительной*.
Глюкозамин
Мета-анализ трех рандомизированных контролируемых исследований обнаружил позитивный эффект применения порошка шиповника (5 г/день) в качестве обезболивающего средства при ОА по сравнению с плацебо, однако эти данные нуждаются в дальнейшем изучении.
Два крупных исследования, оценивавших эффективность глюкозамина в лечении ОА дали противоречивые результаты [6]. Одно исследование показало статистически значимый анальгетический эффект, а другое засвидетельствовали отсутствие такового.
Последний мета-анализ, в который вошло масштабное исследование, не доказал эффективности глюкозамина вовсе. На основании этих данных специалисты OARSI пришли к выводу о сомнительной эффективности глюкозамина в качестве симптоматического средства при ОА.
В качестве средства для лечения ОА не рекомендуется [6].
Гиалуроновая кислота (интраартикулярные инъекции)
Результаты клинических исследований (КИ), изучающих эффективность интраартикулярного введения гиалуроновой кислоты (ГК), оказались спорными [6]. Противоречивые данные мета-анализов и отдельных исследований ставят под сомнение целесообразность применения препаратов гиалуроновой кислоты при ОА коленного и тазобедренного суставов. При ОА нескольких суставов ГК не рекомендуется.
Пероральные НПВП
Прием данных препаратов входит в рекомендации по лечению остеоартроза пациентам без сопутствующих заболеваний. При сопутствующих заболеваниях ЖКТ необходимо наряду с НПВП назначать ингибиторы протонной помпы. Пациентам из группы высокого риска (ЖК-кровотечение, инфаркт миокарда, хроническая почечная недостаточность в анамнезе) пероральные НПВП категорически не рекомендуются.
Ризедроновая кислота
Обзор литературы, проведенный японскими учеными в 2010 году, свидетельствует, что высокие дозы ризедроновой кислоты не уменьшают выраженность симптомов ОА, однако могут способствовать ослаблению прогрессирования ОА, сохраняя структурную целостность субхондральной кости [14]. Лабораторно этот эффект проявляется снижением уровня маркера деградации хряща CTX–II. Таким образом, эффективность резидроновой кислоты требует дальнейшего изучения.
Опиоиды
Исследования показали умеренную эффективность кодеина и морфина при ОА коленного и бедренного сустава. Мета-анализ 2006 года, проведенный Кокрановским сообществом по результатам плацебоконтролируемых исследований с участием 1019 пациентов, выявил статистически значимые преимущества трамадола по сравнению с плацебо [15].
Список источников
- Фоломеева О. М., Эрдес Ш. Ф. Распространенность и социальная значимость ревматических заболеваний в Российской Федерации // Доктор (ревматология). 2007. № 10. С. 3–12.
- Poole AR. An introduction to the pathophysiology of osteoarthritis. Front Biosci. 1999 Oct 15. 4: D662–70.
- van Baarsen LG et al. Heterogeneous expression pattern of interleukin 17A (IL-17A), IL-17F and their receptors in synovium of rheumatoid arthritis, psoriatic arthritis and osteoarthritis… Arthritis Res Ther. 2014. 16 (4):426.
- Brandt KD. A pessimistic view of serologic markers for diagnosis and management of osteoarthritis. Biochemical, immunologic and clinicopathologic barriers. J Rheumatol Suppl. 1989 Aug. 18:39–42.
- Recht MP et al. Abnormalities of articular cartilage in the knee: analysis of available MR techniques. Radiology. 1993 May. 187 (2):473–8.
- Zhang W et al. OARSI recommendations for the management of hip and knee osteoarthritis, part I: critical appraisal of existing treatment guidelines and systematic review of current research evidence. Osteoarthritis Cartilage. 2007 Sep. 15 (9):981–1000.
- Felson DT et al. Weight loss reduces the risk for symptomatic knee osteoarthritis in women. The Framingham Study. Ann Intern Med. 1992 Apr 1. 116 (7):535–9.
- Bannuru RRDU, McAlindon TE. Reassessing the role of acetaminophen in osteoarthritis: systematic review and meta-analysis. Osteoarthritis Research Society International World Congress; 2010 Sep 23–26; Brussels, Belgium. Osteoarthritis Cartilage 2010; 18 (Suppl 2):P 250.
- Kosuwon W et al. Efficacy of symptomatic control of knee osteoarthritis with 0.0125 % of capsaicin versus placebo. J Med Assoc Thai¼Chotmaihet Thangphaet 2010; 93 (10):118e95. Epub 2010/10/27.
- Bannuru RR et al. Therapeutic trajectory of hyaluronic acid versus corticosteroids in the treatment of knee osteoarthritis: a systematic review and meta-analysis. Arthritis Rheum 2009; 61 (12):1704–11.
- McAlindon T. E. et al. OARSI guidelines for the non-surgical management of knee osteoarthritis //Osteoarthritis and Cartilage. — 2014. — Т. 22. — №. 3. — С. 363–388.
- Bartels EM et al. Symptomatic efficacy and safety of diacerein in the treatment of osteoarthritis: a meta-analysis of randomized placebo-controlled trials. Osteoarthritis and Cartilage/OARS. Osteoarthritis Research Society 2010; 18 (3):289–96.
Узелки Гебердена и Бушара лечение симптомы причины профилактика узлов
Артроз пальцев рук бывает значительно реже, чем аналогичная патология в коленном, плечевом или тазобедренном суставах.
Причины артроза рук
- Встретить такое заболевание можно у тех, кто всю жизнь трудился тяжело, часто переохлаждал руки, подвергал свои руки постоянным динамическим нагрузкам:
- рабочих, имеющих постоянное дело с виброинструментами: перфоратором, отбойным молотком, дрелью
- работников сельского хозяйства, занятых на грубой, немеханизированной работе
- спортсменов: теннисистов, бейсболистов, волейболистов
женщин, кто много стирал вручную в холодной воде
Деформации в суставе при этом происходят немотивированно. Внутри просто включается какой-то патологический процесс, обедняющий структуру хрящевой ткани сустава и приводящий к его постепенному разрушению.
Многие ошибочно называют артроз артритом, хотя артрит — куда более серьезное заболевание.
Как отличить артроз и артрит
Обе патологии начинаются именно с мелких суставов кистей или стопы, а затем поражаются и более крупные.
- Артрит — системное воспалительное заболевание суставов, изменяющее формулу крови, поражающее некоторые внутренние органы
- Артроз — деформация сустава, хоть и наступающая из-за внутренних дистрофических изменений, но не сказывающаяся на организме в целом, кроме нарушений двигательных функций
- Боль при артрите не имеет такой привязки к движению, и в основном приходит ночью и даже несколько стихает, как только начинается движение
- Артрозный болевой симптом всегда усиливается с началом движения и утихает в покое
- Артроз чаще встречается у пожилых, а артрит — у молодых
Очень часто наблюдается смешанная форма — артрозо-артрит, когда деформация сустава сопровождается его воспалением.
В любом случае, если суставы кистей рук начали вдруг без причины видоизменяться — это может служить индикатором того, что в костной системе начались серьезные патологические процессы.
Какой сустав изображн на рентгеновском снимке
Типы артроза кистей рук
- Чаще диагностируется артроз лучезапястного сустава, в основном травматического происхождения.
- Из рисунка ниже можно понять, сколь сложно устройство кисти, и какое большое количество суставов находится в ней.
- Артроз кисти может быть узелковым:
- Узелки Гебердена — на суставах дистальных (крайних) фаланг пальцев
- Узелки Бушара — на суставах проксимальных (срединных) фаланг
Отдельно выделяют ризартроз — поражение пястно-фаланговых и пястно-запястных суставов большого пальца.
Стадии заболевания и симптомы
Первая стадия
- В первой стадии нет еще ярких внешних проявлений патологии, но уже присутствуют симптомы периодических болей, возникающих при движении кистей или во время физической работы
- Может также наблюдаться небольшая припухлость в дистальных фалангах
Вторая стадия
- Боль начинает приобретать постоянный характер, но она скорее ноющая, острые симптомы обычно не свойственны при патологии кистей
- Кожные поверхности возле суставов краснеют и отекают
- На кистях заметны и прощупываются мелкие узелки Гебердена, часто симметричное, на обеих кистях, и более крупные — Бушара.
- Образование узлов необратимо: они остаются даже после исчезновения покраснения и отечности
- Движения в кистях ограничены и сопровождаются хрустом
- Появляются симптомы мышечной атрофии
Третья стадия
- Отечность и краснота также могут стать постоянным признаком
- Деформация в суставах и костные разрастания приводят к невозможности согнуть пальцы или саму кисть, то есть к фактически полной обездвиженности
- Узловатость суставов дополняется искривлением всех элементов кисти
- Больная конечность становится истощенной и внешне более тонкой
Симптомы и особенности заболевания
В каждом отдельном случае болезнь может протекать по-разному. Примерно в трех случаях из десяти она протекает бессимптомно. Как правило, все развивается безболезненно, но в некоторых случаях на ранних стадиях развития полиосеоартроза больной может испытывать болевой синдром и жжение в области сустава.
Узелки Гебердена на пальцах рук развиваются одновременно на нескольких суставах сразу. Деформация пальцев происходит постепенно. Изначально больной чувствует безболезненное уплотнение в области пораженного сустава.
Ноющая боль и покраснение кожи в области пораженного сустава могут возникнуть после физических нагрузок.
Полиостеоартроз – хроническое заболевание. Период обострения сопровождается болевым синдромом пульсирующего характера. Кроме того, на коже могут образовываться небольшие пузырьки с жидкостью.
Узелки Бушара менее болезненны в сравнении с узелками Гебердена. Важно отметить, что образование узелков не несет влияния на функционирование организма в целом.
Лечение артроза кистей рук
Перед лечением особенно важно дифференцировать заболевание, то есть отсеять наихудший вариант — артрит.
Навести на такое подозрение может артроз лучезапястного сустава, возникший, казалось бы, без причин: больной не может вспомнить ни о падении на кисть, ни о каких бы то ни было нагрузках на нее.
Диагностика патологии кистей
Врач скорее всего направит сделать ревмопробу — иммунологический анализ крови, который может выявить C-реактивный белок, ревматоидный фактор и маркер под названием антистрептолизин. Наличие этих элементов в крови подтверждают ревматоидный артрит.
Рентгенологическая диагностика кисти может выявить артроз по:
- деформации суставов
- сужении или закрытия межсуставной щели
- разрастанию остефитов
Заболевание редко требует обезболивающего лечения.
Главное условие лечения — устранение причины, спровоцировавшей саму болезнь:
- Постоянной физической нагрузки
- Угрозы микротравм
- Нарушений метаболизма в хряще
- Недостаточности в питании и т. д.
Схема комплексного лечения
- Артроз лучевого сустава требует обязательной защиты кисти специальным ортопедическим напульсником в период возможных нагрузок
- На первых стадиях улучшить метаболизм в суставе можно при помощи хондропротекторов — искусственных заменителей, необходимых для соединительных тканей хондроитинсульфата и глюкозамина Но переоценка возможностей этих препаратов — предписывание их на последних стадиях или неправильный кратковременный прием, приводят к необоснованному разочарованию больного этими действительно хорошими, хотя и дорогими лекарствами
- На последней стадии, уже с дефицитом синовиальной жидкости, оказываются эффективны внутрисуставные инъекции гиалуроновой кислотой
- Физиотерапевтическое лечение улучшает кровообращение и питание сустава: Лазеротерапия
- Грязевое лечение
- Тепловые процедуры (озокеритовые и парафиновые аппликации)
- Проникающие компрессы (димексид или бишофит, медицинская желчь)
- Мануальная терапия
- Массаж
Можно применить самомассаж:
- Потирание ладоней
- Растирание каждого пальца больной руки здоровой в направлении от основания до кончика
- Надавливание на пальцы при сложенной в кулак или разведенной ладони
- «Выкручивание» или вытягивание пальцев другой рукой и т. д.
Лфк для кистей рук
- Гимнастика обязательно нужна, даже если суставы рук почти не сгибаются.
- Делайте такие простые упражнения.
- Изометрические (при боли и ограниченных движениях):
- Первое:
- Положение кистей — ладони на столе, пальцы расставлены
- Кончиками пальцев с силой упираемся в поверхность стола и пытаемся собрать ладонь в кулак, но сами пальцы остаются неподвижными
- Расслабляем кисть и через несколько секунд повторяем упражнение
Второе:
- Положение сидя или стоя, руки свободно висят
- Встряхиваем расслабленными кистями
Динамические упражнения:
- Барабаним кончиками пальцев
- «Шагаем» пальцами по столу
- Соединяем поочередно на обеих руках большой палец руки с остальными
- Сгибаем пальцы и разгибаем, насколько позволяет подвижность сустава
Для профилактики артроза кистей и на ранних его стадиях полезны упражнения с эспандером.
Курага, инжир, чернослив для позвоночника: польза и вред
- Видео: Упражнение для рук
- Оценка статьи:
- (
Ревматоидные узелки
- Отделения и центры
- Методы лечения
- Методы диагностики
- Заболевания и симптомы
Ревматоидные узелки являются наиболее распространенным дерматологическим проявлением ревматоидного артрита (РА), встречающегося примерно у четверти пациентов с РА.
Подобно другим аутоиммунным заболеваниям, РА – это удел женской популяции, у которой он встречается в 3 раза чаще. Антитела, вырабатываемые иммунной системой против собственных клеток, вызывают воспаление и боль в синовиальной оболочке суставов и других тканей.
Результаты этого воспаления включают утреннюю скованность, разрушение суставов, симметричный мультисуставной артрит, а иногда и осложнения со стороны легких, сердца или других органов.
Тяжесть этого заболевания в широких пределах варьируется от легкого дискомфорта до полного изнеможения, а наличие узелков может означать более тяжелую и разрушительную форму РА.
Ревматоидные узелки — это хорошо визуализируемые, телесного цвета, подкожные глыбы или массы, которые обычно свободно перемещаются, хотя возможно прикрепление к подлежащим тканям. Узелки могут варьироваться по размеру от небольших размеров с горошину до размера лимона. Узлы при РА чаще всего круглые, хотя иногда они имеют линейную форму.
На ощупь, узелки могут ощущаться как плотные или твердые, обычно не являются мягкими, если не возникает воспаление, изъязвление или попадание подлежащих структур, таких как нервы.
Обычно ревматоидные узелки распределяются по участкам с повторными травмами или давлением и встречаются рядом с суставами на разгибательных поверхностях, таких как локоть, пальцы и предплечья.
Диагноз ревматоидных узелков обычно может быть установлен на основе положительной истории РА и тщательного физического обследования, демонстрирующего бессимптомные, медленно растущие подвижные подкожные узелки на разгибательных поверхностях.
Осуществляется лечение основного заболевания, в данном случае ревматоидного артрита, с применением глюкокортикостероидной терапии.
- Врач — ревматолог высшей категории. Стаж: 25 лет.
Записаться на прием в Самаре:
«Что хорошо рапознается, то хорошо лечится» — сказал когда – то давно Гиппократ и был абсолютно прав, потому что только поняв причину и природу расстройства в человеческом организме, можно успешно избавиться…
Подробнее
Боль и припухание суставов являются частой причиной недомогания и нарушения качества жизни пациентов. В связи с этим различают следующие разновидности заболеваний суставов: артроз (изнашивание и разрушение…
Подробнее
Сетчатый рисунок на теле характеризуется появлением окраски кожи в виде сети вследствие поражения сосудов. Данный феномен описывается как сетчатое синюшное окрашивание на фоне бледной кожи. Сетчатый рисунок…
Подробнее
Симптомы боли и припухания в суставах могут варьироваться у каждого человека по-разному и зависят от того, какие суставы затронуты. Независимо от причины, боль и припухание суставов могут доставлять значительный…
Подробнее
Набухание и отек артерий виска могут быть вызваны темпоральным артериитом – состоянием, при котором височные артерии, которые участвуют в кровоснабжении черепа и мозга, повреждаются и воспаляются. Это…
Подробнее
Частым повышеним температуры тела без видимых причин, называют лихорадку не менее 37,5°C, которая длится более трех недель или часто возникает без объяснимых причин. Даже когда врач не может сначала определить…
Подробнее