Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тонзиллит: причины появления, симптомы, диагностика и способы лечения.
Определение
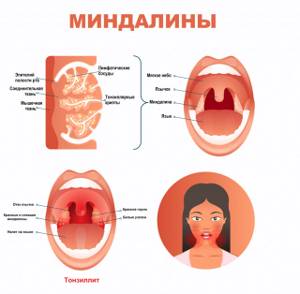
Тонзиллит – инфекционное заболевание, которое проявляется местным воспалением одной или нескольких миндалин глотки, чаще небных. Является самым распространенным инфекционным заболеванием в мире, а боль в горле, в свою очередь, – самой частой жалобой при обращении за медицинской помощью. Небные миндалины выполняют защитную функцию, участвуют в образовании местного и общего иммунитета. Причины появления тонзиллита Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух.
Среди вирусов, вызывающих тонзиллит, первостепенную роль играют аденовирус, вирус парагриппа, риновирус, респираторно-синтициальный вирус, вирус Эпштейна–Барр, энтеровирус Коксаки В.
Основным бактериальным возбудителем является бета-гемолитический стрептококк группы А, из-за него и стали называть тонзиллит «ангиной». Не исключено воздействие других микроорганизмов: микоплазм, хламидий, спирохет (в этом случае заболевание носит название ангины Симановского–Плаута–Венсана). Дифтерийная палочка (Corynebacterium diphtheriae) вызывает дифтерию – опасную инфекцию, которая протекает с воспалением глотки и миндалин. Реже причиной воспаления миндалин становятся грибки. По утверждению ученых, у детей до трех лет чаще возникает вирусный тонзиллит, а до двух лет роль стрептококка в развитии тонзиллита практически исключена, равно как и у людей старше 45 лет.
Классификация заболевания
Тонзиллит протекает остро или хронически. Острый тонзиллит – это первичное воспаление, когда местом возникновения и протекания заболевания являются миндалины. Вторичное острое воспаление возникает на фоне инфекционных заболеваний, таких как дифтерия, корь, скарлатина и т.д., а также онкологических заболеваний крови (например, лейкозов) или патологических состояний, сопровождающихся снижением количества клеток крови, отвечающих за борьбу с бактериями и вирусами (например, агранулоцитоз).
Хронический неспецифический тонзиллит может протекать контролируемо с малым числом обострений, то есть в компенсированной форме, или с частыми обострениями и развитием токсико-аллергических реакций – в декомпенсированной форме. Хронический тонзиллит вызывают различные бактерии и вирусы. Только в 30% случаев у детей и в 15% случаев у взрослых обнаруживают b-гемолитический стрептококк группы А.
Хронический специфический тонзиллит встречается на фоне туберкулеза, сифилиса и некоторых других заболеваний.
Симптомы тонзиллита
Инкубационный период (время от попадания возбудителя в организм до развития клинических проявлений) полностью зависит от свойств вируса или бактерии, а также состояния иммунитета человека. При заражении стрептококком он длится максимум пять дней, но чаще заболевание развивается в течение нескольких часов. Общим для всех видов острых тонзиллитов является:
- боль в горле, усиливающаяся при глотании, иногда такой интенсивности, что приводит к отказу от еды;
- повышение температуры тела вплоть до 38–40°С;
- увеличение шейных лимфатических узлов;
- симптомы интоксикации – чувство недомогания, разбитость, слабость.
При осмотре миндалины отечны и увеличены. Видна прозрачная пленка на поверхности миндалин, мелкие пузырьки с прозрачным содержимым, маленькие с булавочную головку белые точки, островки грязно-желтого налета, язвы, покрытые серо-желтым или грязно-зеленым налетом. При этом в процессе может быть задействована одна или обе миндалины. Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д. Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек. Диагностика тонзиллита Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А. Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани…
При подозрении на инфекционный мононуклеоз проводят анализы:
- на выявление антител IgМ к вирусу Эпштейна–Барр;
Вирус Эпштейна-Барр, определение ДНК (Epstein Barr virus, DNA) в крови
Определение ДНК вируса Эпштейна-Барр в крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». Вирус Эпштейна — Барр (ВЭБ) является причиной инфекционного мононуклеоза. С вирусом Эпштейна-Барр связывают также этиологию некоторых онкологических…
К каким врачам обращаться С симптомами тонзиллита необходимо обратиться к терапевту, педиатру, врачу общей практики, отоларингологу. При необходимости пациент будет направлен к инфекционисту или гематологу.
Лечение тонзиллита
Лечение тонзиллита чаще всего проходит в домашних условиях. Помня о заразности заболевания, следует по возможности выделить больному отдельную комнату. Вопрос госпитализации рассматривается индивидуально, лечению в больнице подлежат люди с тяжелым течением заболевания, при развитии осложнений, а также при высоких рисках распространения инфекции. Немаловажную роль играет соблюдение режима — нужно достаточно отдыхать в этот период, пить больше теплой жидкости, питаться нейтральной и мягкой по консистенции пищей, исключить острое, соленое, жареное, кислое.
Медикаментозное лечение зависит от возбудителя заболевания.
Антибиотики назначают только при подтвержденной бактериальной инфекции! Неоправданное назначение антибиотиков при вирусном тонзиллите не спасает от возможных бактериальных осложнений. Антибактериальные препараты группы пенициллинов, примененные в острый период инфекционного мононуклеоза, могут привести к жизнеугрожающему состоянию — системному васкулиту (воспалению мелких сосудов), который проявляется сыпью на коже. Системный васкулит требует срочной госпитализации. Если тонзиллит вызван b-гемолитическим стрептококком группы А, лечение антибиотиками проводится обязательно, так как велик риск осложнений. Как при вирусных, так и при бактериальных тонзиллитах используют местные антисептические и обезболивающие препараты в виде пастилок, растворов, спреев. Применение местных препаратов у детей должно проходить под строгим контролем врача-педиатра с учетом возраста ребенка. Для уменьшения сильной боли в горле допустимо применение обезболивающих препаратов. Лечение хронического тонзиллита в компенсированной форме заключается в периодическом промывании небных миндалин растворами антисептиков (процедуру выполняет врач), ежедневной гигиене полости рта, применении иммуномодуляторов. Важно санировать полость рта, носа, околоносовых пазух. При обострениях возможно обоснованное применение антибиотиков. При декомпенсированном течении хронического тонзиллита с выраженным влиянием на сердце и почки показано хирургическое удаление небных миндалин.
Осложнения
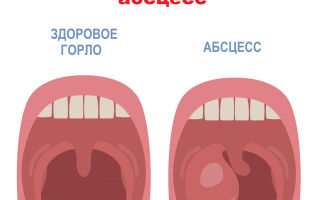
Гнойные осложнения возможны и при вирусном, и при бактериальном тонзиллите. Изолированное скопление гноя (абсцесс) может развиться вокруг миндалин (паратонзиллярный абсцесс), вокруг глотки и за ней (парафарингеальный и заглоточный абсцессы — чаще возникают у детей до 6 лет). При присоединении осложнений возникает новая волна подъема температуры тела, нарастает боль в горле, увеличиваются лимфатические узлы, становится трудно глотать. Негнойные осложнения острого стрептококкового тонзиллита развиваются из-за антигенной мимикрии. В-гемолитический стрептококк группы А в своей структуре имеет белок, очень похожий на белок, присутствующий в тканях сердца, почек и суставов человека. Иммунная система начинает бороться со стрептококком и попутно атакует собственные клетки. В этом случае возможны следующие состояния:
- острая ревматическая лихорадка — возникает через две-три недели после выздоровления, проявляется покраснениями на коже в виде колец, воспалением ткани сердца (в исходе не исключено развитие пороков сердца), воспалением суставов, непроизвольными движениями тела;
- постстрептококковый гломерулонефрит — поражение почек, которое проявляется выделением мочи с кровью, отеками, повышением артериального давления, уменьшением количества мочи, при ее исследовании обнаруживается повышение содержания белка;
- постстрептококковый реактивный артрит протекает с болями и отеками крупных, чаще коленных, суставов;
- токсический шок, вызванный стрептококком, характеризуется нарушением работы множества органов и систем (полиорганной недостаточностью) и нередко приводит к летальному исходу.
Профилактика заболевания Профилактика возникновения острого тонзиллита сводится к соблюдению личной гигиены и поддержанию состояния иммунной системы на должном уровне: важно сбалансированно питаться, высыпаться, регулярно выполнять физические упражнения или практиковать активные виды отдыха. В период распространения острых респираторных вирусных инфекций следует избегать мест большого скопления людей.
Источники:
- Клинические рекомендации «Острый тонзиллит и фарингит (Острый тонзиллофарингит)». Разраб.: Национальная медицинская ассоциация оториноларингологов, Альянс клинических химиотерапевтов и микробиологов, Союз педиатров России, Евро-Азиатское общество по инфекционным болезням. – 2021.
- Клинические рекомендации «Хронический тонзиллит». Разраб.: Национальная медицинская ассоциация оториноларингологов, Альянс клинических химиотерапевтов и микробиологов, Объединение ЛОР-педиатров. – 2021.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хронический тонзиллит: причины, симптомы, методы лечения
- Хронический тонзиллит – это хроническое воспаление нёбных миндалин.
- Нёбные миндалины (по-народному – гланды) являются важной частью иммунной системы человека.
С пищей и воздухом в нас попадают бактерии, вирусы, микроскопические грибы. Они оседают на слизистых, где подхватываются постоянным током слизи, и эта «река» течёт в направлении ротоглотки, как раз туда, где за нёбными дужками расположены миндалины.
Нёбные миндалины похожи на губку. Они испещрены лакунами. Когда мы глотаем пищевой комок, пропитанный инфицированной слизью, эта слизь попадает в лакуны миндалин. Там на чужеродные микроорганизмы набрасываются стоящие на страже клетки первичного иммунного ответа: нейтрофилы и макрофаги.
Последние не только убивают инфекцию, но и «режут » её на мелкие молекулярные фрагменты, на которых потом «обучаются» молодые клетки вторичного иммунного ответа – лимфоциты.
Подготовленные и тренированные лимфоциты выходят из миндалин и «расползаются» по слизистым глотки и носа, формируя достаточно надёжную вторичную специфическую защиту.
Есть вопросы?
Оставьте телефон – и мы Вам перезвоним
Причины хронического тонзиллита
По сути, в миндалинах воспаление имеет место постоянно – такова их функция. Но иногда защитные ресурсы миндалин оказываются не в состоянии справиться с инфекцией, и тогда воспаление, вырвавшееся из-под контроля, превращается в серьёзное заболевание – тонзиллит.
Острая форма тонзиллита – ангина. Недолеченная ангина часто переходит в хронический тонзиллит. И наоборот, обострение хронического тонзиллита приводит к вспышке ангины. Если человек болеет ангинами ежегодно или несколько раз в год, то у него, скорее всего, хронический тонзиллит.
Иногда хронический тонзиллит может развиться, даже если человек и не болел ангиной. Это возможно, если имеется источник инфекции, способный воздействовать на миндалины в течение достаточно длительного времени, например – незалеченный кариес или хронический синусит.
Симптомы хронического тонзиллита
Воспалительный процесс в миндалинах может распространиться и на соседние органы, и тогда человек может жаловаться на заложенность носа, першение в горле, сухой кашель, и эти вторичные симптомы могут оказаться преобладающими.
При хроническом тонзиллите возможны также жалобы на боли в суставах (коленных, локтевых, запястьевых), особенно под вечер и при смене погоды, летучие боли в области сердца, ощущение сердцебиения без физической нагрузки, боли в области поясницы. На ЭКГ могут выявляться аритмия и тахикардия.
Такие симптомы – серьёзный повод для беспокойства, поскольку они могут сопровождать развитие тяжёлых аутоимунных заболеваний почек, сердца, нервной системы, являющихся осложнениями тонзиллита.
Это происходит, когда воспаление в миндалинах приводит к сбою в работе иммунной системы; в результате вырабатываются антитела, но не к возбудителю болезни, как это должно было бы быть, а к сердечной мышце, ткани суставов и соединительной ткани.
Расстроившая защитная система организма пытается разрушить сам организм.
Коварность хронического тонзиллита заключается ещё и в том, что он может протекать и без явных симптомов. В этом случае между вспышками ангин человек ни на что не жалуется, хотя в миндалинах остаётся очаг воспаления.
Основными симптомами собственно хронического тонзиллита являются:
Боли в горле
При хроническом тонзиллите наблюдаются боли в горле при глотании, особенно по утрам. Появление или усиление таких болей может вызывать глотание холодной пищи или жидкости.
Ощущение дискомфорта в горле
Боли как таковой может не быть, но может ощущаться дискомфорт при глотании, ощущение инородного тела в горле.
Субфебрильная температура
При хроническом тонзиллите может быть не снижающаяся в течение долгого времени температура (37,2-37,5°C).
Неприятный запах изо рта
Воспаление в миндалинах может проявляться устойчивым неприятным запахом изо рта.
Общая слабость
Типичными проявлениями хронического тонзиллита являются повышенная утомляемость, потливость, слабость, плохое самочувствие.
Методы лечения хронического тонзиллита
Победить хронический тонзиллит очень важно: в противном случае сохраняется постоянный источник инфекции и интоксикации всего организма, не говоря уже об угрозе тяжёлых аутоиммунных осложнений.
Домашними методами можно ослабить остроту симптомов, но добиться полного излечения затруднительно. Тонзиллит – слишком сложное по своей природе и характеру протекания заболевание. Поэтому при подозрении на хронический тонзиллит необходимо обратиться к врачу.
В первую очередь следует провести комплексное обследование, позволяющее определить возбудителя и стадию развития заболевания.
Перед лечением тонзиллита необходимо устранить другие источники инфекции – вылечить кариозные зубы, воспалительные процессы в носу и придаточных пазухах носа. Если Ваш ребёнок часто болеет ангинами, то весьма вероятно, что кто-то из членов семьи является носителем инфекции. В этом случае имеет смысл пройти обследование всей семьёй.
- С жалобами, соответствующими симптомам хронического тонзиллита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
- Детский приём ведут квалифицированные врачи-педиатры и ЛОР-врачи.
- Поликлиники «Семейного доктора» располагают необходимым оборудованием и штатом квалифицированных специалистов для проведения обследования, установления диагноза и выполнения всех процедур в соответствии с назначенным курсом лечения, а в случае потребности в хирургическом лечении – для совершения операций.
- В лечении хронического тонзиллита используются:
Промывание лакун миндалин
Курс лечения хронического тонзиллита, как правило, предусматривает промывание лакун миндалин с помощью вакуум-дренажа. Во время промывания используются различные противовоспалительные препараты, которые проникают глубоко в ткани, уничтожая микроорганизмы, размножающиеся в миндалинах.
Антибактериальная терапия
Хирургическое лечение
Если воспалительный процесс зашёл достаточно далеко, используются хирургические методы лечения. В АО «Семейный доктор» Вы можете воспользоваться современным методом лазерной тонзиллотомии.
Лазерная тонзиллотомия – это высокоэнергетическое воздействие на нёбные миндалины, при котором удаляется лишь поражённая часть миндалин. Сами миндалины, по возможности, сохраняются, что очень важно для иммунной системы.
В самых тяжёлых случаях миндалины удаляются полностью.
Все заболевания
Увеличенные миндалины без температуры — о чем говорит симптом?
- При каких состояниях миндалины могут быть увеличены без повышения температуры?
- Особенности состояния при увеличенных гландах без температуры
- Лечение увеличенных миндалин без температуры
- Профилактика
Миндалины (гланды) – это важный орган иммунной системы человека, участвующий в защите организма от вредоносных носителей и препятствующий их распространению. Их главная задача – определить патогенные микроорганизмы и выработать антитела для борьбы с ними.
Сами по себе увеличенные гланды – это не заболевание, а симптом. Они могут увеличиваться:
- при инфекции;
- при генетически обусловленной гипертрофии;
- при заболеваниях крови (лимфопролиферативные заболевания);
- при аутоиммунных заболеваниях;
- при аллергическом воспалении и отеке.
Обычно эти процессы сопровождаются повышением температуры, но в некоторых случаях миндалины могут увеличиваться без её повышения. Часто это заставляет оттягивать визит к врачу, так как именно температура считается маркером болезни. Но увеличенные миндалины без температуры требуют такого же внимания и лечебного подхода во избежание развития осложнений.
При каких состояниях миндалины могут быть увеличены без повышения температуры?
Без повышения температуры миндалины могут воспаляться из-за:
- Аллергии. Увеличение миндалин часто происходит у людей, подверженных аллергии. В качестве аллергенов выступают разные вещества – шерсть животных, пыль, пыльца, продукты питания, насекомые, бытовые химические средства.
- Грибкового поражения. Наблюдается следующая симптоматика: першение в горле, сухость во рту, видимый творожистый налет на слизистой.
- Пересушенного воздуха. Из-за постоянного вдыхания сухого воздуха слизистая гортани пересыхает, в результате чего гланды опухают. К этому приводит и работа в загазованных условиях.
- Курения. Табачный дым обжигает слизистую, в результате этого может появиться отечность миндалин.
- Некоторых форм ангины (тонзиллита). Биологический смысл повышения температуры при инфекционных заболеваниях заключается в ускорении гибели болезнетворных носителей в среде с высокой температурой. Следовательно, если температура тела не повысилась – значит, количество проникших в организм инфекционных носителей невелико. Обычно, если инфицирование было незначительное, то человек легко и быстро переносит этот недуг. Но при увеличенных гландах и отсутствии температуры можно говорить и о недолеченном остром воспалительном процессе в тканях миндалин и его переходе в хронический. В таком случае процесс выздоровления будет длиться дольше, а помимо этого, есть вероятность развития осложнений. Оба варианта патологий требуют обследования и назначения корректного лечения врачом-отоларинголом.
Особенности состояния при увеличенных гландах без температуры
Даже при нормальной температуре тела, но при наличии патологических процессов в организме, человек может чувствовать себя совершенно нездорово. Воспаление миндалин без температуры, независимо от причин, может мешать нормальному образу жизни и сопровождаться:
- головной болью;
- болью в горле;
- отсутствием аппетита;
- трудностями с глотанием;
- сухостью и першением в горле;
- увеличением лимфатических узлов и болезненностью при их пальпации;
- усталостью, разбитостью, сонливостью, сниженной работоспособностью, раздражительностью.
Лечение увеличенных миндалин без температуры
Перед назначением лечения нужно установить причину воспаления миндалин.
Если причиной явилось инфекционное или грибковое поражение, то пациенту назначается курс антибактериальной терапии, обработка горла и слизистых специальными препаратами, вливания в гортань, промывания миндалин, прием витаминных комплексов для поддержки иммунитета.
При неэффективности консервативного лечения может быть назначена операция тонзилэктомия – хирургическое удаление миндалин. Чаще всего это показание для лечения хронического тонзиллита, протекающего с токсико-аллергическими проявлениями и серьезно мешающего комфортной жизнедеятельности человека.
Если опухание гланд связано с внешними факторами – курением, работой в неподходящих условиях, атаками аллергенов, врач посоветует коррекцию образа жизни или окружающих условий, прием поддерживающих средств.
Профилактика
Чтобы не допустить патологического увеличения миндалин нужно придерживаться следующих рекомендаций:
- Повышать иммунитет: правильно и хорошо питаться, закаляться, заниматься спортом, отказаться от вредных привычек, соблюдать правильный режим сна.
- Избегать провоцирующих факторов: не переохлаждаться, увлажнять воздух в помещении, убрать аллергены из окружающей обстановки.
- Своевременно лечить инфекционные болезни в самом начале и не допускать их перехода в хроническую форму.
- Проводить профилактические полоскания горла и промывания лакун миндалин. Эти процедуры проводятся в нашей клинике, и о них вас будут рады проконсультировать наши врачи.
Если вас беспокоят увеличенные миндалины без температуры, записывайтесь на прием к отоларингологам «Клиники уха, горла и носа» — вы получите всеобъемлющие консультации и качественное лечение.
Симптомы и лечение гнойной ангины, этапы развития болезни
Повышение температуры тела, болезненные ощущения в горле, слабость, головная боль – эти симптомы в весенне-зимний период люди обычно списывают на банальную простуду. Однако нередко такие признаки указывают на развитие опасного инфекционного заболевания, которое врачи называют гнойная ангина.
Болезнь проявляется сильным воспалением миндалин (гланд), расположенных в области носоглотки. Инфекцией поражается в первую очередь паренхима и лимфоидная ткань, выстилающая гланды. Заболевание опасно тяжелыми осложнениями, которые развиваются при игнорировании симптомов и отсутствии грамотного лечения.
Если Вы подозреваете что заболели ангиной и требуется консультация врача звоните +7 (499) 653-58-25 — мы обязательно Вам поможем. Прием осуществляется как в клинике, так и с выездом к пациенту на дом. Для онлайн-запись заполните форму на сайте.
Причины возникновения
Провоцируют воспалительный процесс небных миндалин инфекции, передающиеся воздушно-капельным путем. Реже заражение происходит контактно-бытовым способом (через общую посуду, полотенца, постельное белье).
Самый распространенный возбудитель гнойной ангины – гемолитический стрептококк. Однако, если иммунитет человека работает нормально, бактерии этой группы погибают сразу после проникновения в организм.
Развитию патологии способствует ослабление иммунитета и провоцирующие факторы.
К непрямым причинам гнойной ангины относят:
- сильное переохлаждение;
- хронические заболевания верхних дыхательных путей;
- инфекции ротовой полости;
- алкоголизм и курение в анамнезе;
- стресс, переутомление, сильное эмоциональное напряжение;
- проживание в районах с тяжелой экологической обстановкой;
- дефицит витаминов и питательных элементов;
- механические повреждения миндалин (травмы, операции).
Болезнь с одинаковой частотой диагностируется у взрослых и детей.
Инкубационный период
Период от момента проникновения возбудителя в организм до появления первых характерных симптомов может составлять от 2 до 6 дней. Первые дни заболевший еще не догадывается о своем состоянии, становясь источником заражения для окружающих.
Во время инкубационного периода инфекция активно передается воздушно-капельным путем (через кашель, чихание, поцелуи, разговоры). Начало болезни проявляется ощущением озноба, повышением температуры тела, слабостью и головной болью.
Чем раньше пациент обращается к врачу, тем легче проходит лечение.
Симптомы гнойной ангины
У большинства пациентов первые признаки гнойной ангины появляются на 2-3 день с момента проникновения возбудителя инфекции в организм. Когда иммунитет больного ослаблен, клиническая картина наиболее выражена. У взрослых пациентов отмечаются такие признаки:
- появление заметных белых или желтоватых пятен гноя на миндалинах;
- высокая температура тела (в диапазоне 39-40 °С);
- интенсивная боль в горле, нарастающая во время глотания;
- значительное увеличение лимфатических узлов, расположенных под нижней челюстью;
- легкоудаляемый белесый налет на языке;
- сильные головные боли;
- ощущение слабости и разбитости;
- потеря аппетита;
- ломота в суставах.
У взрослых людей при своевременном лечении острая стадия заболевания редко продолжается дольше недели. Если больной не обращается за помощью к специалистам, существует риск развития осложнений.
Этапы развития болезни
Заболевание прогрессирует стремительно. Особенно это проявляется у детей и взрослых с ослабленным иммунным ответом. Симптоматика зависит от текущего состояния организма, возраста, сопутствующих заболеваний и стадии инфекционного поражения тканей.
Признаки развития болезни на разных этапах с момента заражения:
- 2-3 день. Этот этап характеризуется максимальной выраженностью симптоматической картины. Миндалины больного значительно увеличиваются в размерах и на их поверхности появляются белые или желтоватые гнойники. Воспалительный процесс охватывает всю поверхность гланд. Пациент отмечает ухудшение самочувствия, слабость, потерю аппетита и признаки лихорадки, включая повышение температуры тела до 39-40 °С. Больной также испытывает мучительную боль в горле, усиливающуюся при глотании.
- 4 день. Гнойники, образующиеся на миндалинах, начинают самопроизвольно вскрываться, высвобождая содержимое (гной). На их месте образуются лакуны – характерные углубления. Если на этом этапе больной выполняет рекомендации врача, лакуны быстро затягиваются.
- 5-6 день. На этом этапе пациенты ощущают заметное улучшение состояния – нормализуется температура тела, уходят головные боли, восстанавливаются силы и аппетит.
- 7-10 день. Отступает последний патологический признак – боль в горле. Также уменьшаются размеры лимфатических узлов, расположенных под нижней челюстью. Больной перестает ощущать болезненность и дискомфорт в этой области.
Грамотная и своевременная терапия позволяет избежать серьезных осложнений.
Заразна ли гнойная ангина
Болезнь легко передается воздушно-капельным путем от зараженного человека к здоровому. Особенно высок риск заражения во время инкубационного периода.
Чтобы избежать распространения инфекции, больному рекомендована изоляция, ношение медицинской маски или специальной повязки, а также немедленное обращение к ЛОР-врачу при первых признаках развития патологии.
Уже через сутки после начала лечения гнойной ангины, пациент перестает распространять инфекцию.
Формы заболевания
Форма течения гнойной ангины зависит от множества сопутствующих факторов и условий. Наиболее распространены три формы развития – фолликулярная, лакунарная и язвенно-пленчатая (некротическая). Каждый тип характеризуется особенностями течения, специфическими поражениями тканей миндалин и различной продолжительностью.
Фолликулярная
Фолликулярная ангина проявляется точечными гнойными поражениями паренхимы лимфоидной ткани и фолликулов миндалин. Заболевание в 85% случаев вызывают стрептококки группы A.
Остальные случаи заражения связывают со стафилококковой инфекцией, гемофильной палочкой, пневмококком, аденовирусом.
Эта форма патологии сопровождается стремительным нарастанием симптомокомплекса, сильной гипертермией, потливостью, потерей сна и аппетита. Интенсивный болевой синдром в горле может иррадиировать в ухо.
Лакунарная
Этот тип болезни вызывает тяжелое воспалительное поражение тканей окологлоточного кольца. Вскрытие гнойников сопровождается образованием на поверхности гланд специфических перфораций – лакун.
Острая фаза болезни проявляется увеличением размеров миндалин, вплоть до затруднений дыхания. Наряду с другими симптомами, характерным признаком лакунарного типа патологии становится неприятный запах изо рта. Иногда врачи отмечают заметное изменение голоса и нарушения дикции.
Неадекватная терапия может привести к развитию паратонзиллярного или заглоточного абсцесса.
Некротическая
Язвенно-некротическая ангина встречается редко (около 5-6% случаев). Основная причина развития болезни этого типа – фузоспирохетозная инфекция. Бурное развитие инфекционно-воспалительного процесса вызывает формирование гистологических изменений в тканях небных миндалин.
Нарушения проницаемости сосудов, сопряженные с активной выработкой гистамина и цитокинов, приводят к гипертрофии, а иногда и некрозу тканей. Первым признаком болезни становится ощущение «кома в горле».
Позже появляется резкий неприятный гнилостный запах изо рта и усиливается слюноотделение.
Диагностика и лечение
Для постановки диагноза и определения подходов к лечению, необходимо обратиться к врачу отоларингологу. Диагностика проводится по следующему алгоритму:
- сбор анамнеза и жалоб;
- осмотр глотки с использованием специального освещения (фарингоскопия);
- общий и биохимический анализ крови;
- бактериологическое исследование мазка с составлением антибиотикограммы.
Как лечить гнойную ангину определяет ЛОР. В тяжелых случаях требуется госпитализация. Общие врачебные рекомендации включают постельный режим, обильное питье, прием витаминов и общеукрепляющих препаратов.
Специфическое лечение болезни представляет собой комплекс процедур и медикаментов:
- Лекарственная обработка полости рта. Комплексная терапия обязательно включает полоскание горла антисептическими растворами. С этой целью используются растворы фурацилина, марганца, перекиси водорода, морской соли, натуральные растительные отвары (ромашки, календулы). Эта процедура направлена на удаление патогенных микроорганизмов из горла и ротовой полости.
- Прием системных антибактериальных препаратов. Полноценный курс антибиотикотерапии позволяет избавиться от болезнетворной флоры. Антибиотики и их дозировки может определить и назначить только врач. Чаще всего используются средства из групп пенициллинов, макролидов и цефалоспоринов.
- Симптоматическая терапия. Чтобы облегчить состояние больного в период острой стадии, специалист назначает симптоматическое лечение в виде жаропонижающих, антигистаминных и противовоспалительных средств. Иногда в период выздоровления рекомендуется пройти физиотерапевтические процедуры.
Правильно подобранное лечение помогает избежать тяжелых последствий и обеспечивает заживление пораженных участков тканей без видимых дефектов.
Гнойная ангина у детей
Если болезнь развивается у ребенка, кроме основных симптомов, нередко появляются расстройства пищеварения – диарея, тошнота, рвота. Дети могут жаловаться на боль в животе, вызванную спазмами кишечника.
Фолликулярный тип патологии особенно тяжело переносится детьми 5-10 лет, вызывая воспаление мозговых оболочек.
У маленьких пациентов нередко наблюдаются полуобморочные состояния, сухой кашель и жалобы на ощущение постороннего предмета в горле.
Если родители игнорируют симптоматику, патология переходит в хроническую форму. Педиатры называют это состояние хроническим тонзиллитом, обострения которого происходят 2-3 раза в год.
Осложнения и последствия
Запущенная форма заболевания приводит к воспалительному поражению других органов, включая сердце, почки, суставы. К самым опасным осложнениям относят:
- медиастинит – воспаление клетчатки средостения;
- хронический бронхит – воспалительное поражение бронхов;
- сепсис – распространение инфекции с током крови;
- артрит – воспалительный процесс суставов;
- гломерулонефрит – опасное заболевание почек;
- гнойный менингит – поражение мозговых оболочек;
- окологлоточные абсцессы – нагноение лимфатических узлов и клетчатки окологлоточного пространства.
Избежать негативных последствий для здоровья позволяет своевременное обращение в медицинское учреждение.
Профилактика
Уделяя внимание профилактическим мероприятиям, можно снизить риск развития заболевания. Эффективная профилактика включает:
- исключение переохлаждения организма (ношение теплой одежды, контроль микроклиматических показателей в помещении);
- регулярные профилактические визиты к стоматологу для выявления ранних стадий кариеса и стоматита;
- отказ от вредных привычек (курение, употребление алкоголя);
- умеренная физическая нагрузка, регулярные прогулки на свежем воздухе;
- нормализация режимов питания, сна и бодрствования;
- соблюдение гигиенических норм и требований, поддержание чистоты в доме и на рабочем месте;
- ограничение контактов с малознакомыми людьми в периоды неблагоприятной эпидемиологической обстановки.
Избежать заражения и легче перенести гнойную ангину помогает укрепление иммунной системы, основанное на ведении здорового образа жизни.
Если же Вы заболели ангиной — звоните +7 (499) 653-58-25 — мы обязательно Вам поможем!
Профилактика и лечение тонзиллитов у детей | #09/02 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи
В структуре заболеваний ЛОР-органов у детей значительную часть составляют инфекционно-воспалительные заболевания небных миндалин, на долю которых приходится от 20% случаев в общей популяции и до 43% в группе часто болеющих детей.
В этиологии острых тонзиллитов (ангин) основную роль играют следующие микроорганизмы: Hemophilus influenzae, Moraxella catharralis и бета-гемолитический стрептококк, актуальность которого в становлении патологического процесса по-прежнему высока.
Остальные микроорганизмы, такие как вирусы, стрептококки других групп, нейсерии и т. д., имеют существенно меньшее значение.
Заражение происходит воздушно-капельным путем, источником является больной человек или, что более значимо для детей, посещающих дошкольные учреждения и школы, бессимптомный носитель.
Клиническая картина острого тонзиллита, как правило, довольно типична и не вызывает диагностических трудностей: отмечаются острое начало с подъемом температуры тела от субфебрилитета до выраженной гипертермии, общая слабость, головная боль, боль в горле, усиливающаяся при глотании, увеличение и болезненность тонзиллярных лимфоузлов.
При фарингоскопии картина также типичная: гиперемированные и отечные миндалины, мягкое небо, задняя стенка глотки, а также боковые столбы (в западных странах принят диагноз «тонзиллофарингит», в лакунах миндалин воспаленные гнойные фолликулы или распространенные наложения на миндалинах бело-желтого цвета (но не выходящие за пределы миндалин, то есть не распространяющиеся на дужки и мягкое небо). Налеты рыхлые, легко снимаются с поверхности миндалин. После удаления пленки миндалина не кровоточит.
Некоторые трудности может представлять диагностика катаральной ангины, когда налетов на миндалинах не отмечается. Но это несколько особый случай: в настоящее время идет дискуссия о правомерности такого диагноза, то есть ставится под сомнение существование катаральной ангины как таковой. В этих случаях предлагается ставить диагноз острого респираторного заболевания.
В клиническом анализе крови определяются изменения, типичные для воспалительного процесса.
В идеальном случае до начала терапии проводится микробиологическое исследование мазка с миндалин с определением чувствительности к антибиотикам.
Терапия острого тонзиллита остается традиционной: это антибактериальная терапия, причем препаратами выбора остаются аминопенициллины с клавулановой кислотой (амоксиклав, аугментин). Синтетические пенициллины сохраняют свое значение только при лечении острых тонзиллитов, вызванных бета-гемолитическим стрептококком.
На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам.
Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
В случае непереносимости пенициллинов и цефалоспоринов применяются макролиды.
Наряду с системными антибиотиками используются и топические антисептические средства, обладающие противовоспалительным, а также обезболивающим эффектом (гексаспрей, гексорал, стопангин, тантум верде и др.).
Нерациональное лечение острого тонзиллита, в частности отказ от системной антибиотикотерапии или ее неоправданно укороченный курс, является одной из причин хронизации процесса.
Лечение хронического тонзиллита как в стадии обострения, так и в стадии ремиссии сопряжено с рядом трудностей.
В частности, необходимо учитывать, что при хроническом процессе, как правило, выявляется не изолированная флора, а микст-инфекция, значительно хуже поддающаяся антибактериальной терапии.
Наиболее очевидный путь лечения хронического тонзиллита — это хирургическое вмешательство — двустороняя тонзиллоэктомия. У взрослых пациентов этот путь оправдан в любом случае.
А вот относительно того, следует ли удалять миндалины у детей, и если да, то с какого возраста, мнения специалистов расходятся. Это связано с тем, что лимфоглоточное кольцо выполняет защитные функции и является иммунокомпетентным органом. Поэтому значительное число педиатров считает, что, если хронический тонзиллит протекает в компенсированной форме, необходимо проводить консервативное лечение.
В стандартный комплекс профилактического консервативного лечения хронического тонзиллита входит комплекс процедур, направленных на борьбу с патогенной микрофлорой, постоянно находящейся в лакунах миндалин, улучшение дренажа миндалин, коррекцию иммунологической защиты организма. Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
Наше исследование проводилось в целях выявления наиболее оптимальной схемы профилактического лечения хронического тонзиллита.
С апреля 2000 по июнь 2002 года под нашим наблюдением находились 68 детей в возрасте от 7 до 12 лет с диагнозом «хронический тонзиллит, компенсированная форма». (Дети моложе 7 лет из исследования исключались, так как контакт с ними был затруднен и, следовательно, имелись ограничения в проведении полного курса комплексной терапии.
) У 24 (35%) детей заболевание протекало с обострениями в виде ангин 1 раз в год или 2 раза в три года, 6 из них имели в анамнезе паратонзиллярные абсцессы. От оперативного вмешательства все родители категорически отказались. Остальные 44 (65%) человека имели компенсированную безангинозную форму хронического тонзиллита.
(В анамнезе документированного диагноза «ангина» не отмечалось.)
Все дети предъявляли жалобы на повышенную утомляемость, периодически возникающие головные боли. Родители обращали внимание на слабость, потливость, частые простудные заболевания, длительное «немотивированное» повышение температуры тела до субфебрильных значений.
При осмотре у всех детей отмечались увеличение и уплотнение подчелюстных лимфатических узлов. Болезненность отмечали 11 (16%) детей, включенных в обследование через 7-10 дней после перенесенной ангины.
У всех детей имелась незначительная гиперемия слизистой оболочки миндалин и задней стенки глотки. Передние дужки были значительно гиперемированы, инъецированы сосудами. Миндалины спаяны с дужками, с расширенными лакунами, в лакунах патологическое гнойное отделяемое. 49 (72%) человек имели миндалины II степени и 19 (23%) человек — III степени. У 10 детей отмечался гнойный запах изо рта.
Все дети, находившиеся под нашим наблюдением, 2 раза в год проходили курс консервативного лечения хронического тонзиллита. Через день им проводилось промывание лакун миндалин (от 8 до 10 процедур в зависимости от эффективности). Во всех случаях эти процедуры сочетались с УЗИ на подчелюстную область.
Промывания проводились растворами гексорала (10 пациентов), мирамистина (20 пациентов), октиносепта (28 пациентов). Эти препараты были выбраны в связи с тем, что они обладают широким спектром антимикробного и противогрибкового действия, не токсичны, не всасываются через неповрежденную слизистую оболочку, имеют приемлемый для детей вкус и выпускаются в форме растворов.
После проведенного лечения визуальный эффект отмечался после 5-й процедуры: миндалины сокращались в размерах, приобретали бледно-розовый цвет, лакуны оставались свободными, исчезал неприятный запах изо рта.
Помимо непосредственного воздействия на миндалины антисептическими растворами и применения физиотерапии, мы включили в комплекс профилактических процедур гомеопатические средства, обладающие противовоспалительным эффектом, направленные на укрепление лимфоидной ткани.
В частности, был использован тонзилотрен — комплексный препарат, действие которого направлено на устранение симптомов воспаления, уменьшение гипертрофии небных и носоглоточной миндалин, а также регионарных лимфоузлов за счет улучшения дренажа лимфоидной ткани и иммуномодулирующего эффекта.
Препарат назначался по таблетке 3 раза в день (одновременно начались курс промываний лакун миндалин и физиотерапия) и принимался длительно, в течение 6 недель. Переносимость препарата была хорошей. 4 (6%) детям тонзилотрен пришлось отменить на 4-й день приема по просьбе родителей в связи с небольшим обострением симптомов тонзиллита.
Контроль проводился через 3 месяца после начала комплексной терапии.
После проведения первого курса профилактического лечения из 64 детей, принимавших тонзилотрен, у 53 (83%) человек не отмечалось никаких жалоб, связанных с заболеваниями ЛОР-органов, в течение 3 месяцев.
Фарингоскопическая картина оставалась удовлетворительной. 9 (14%) человек перенесли легкие ОРВИ, у 2 (3%) пациентов отмечались ОРВИ с высокой температурой и болями в горле.
Через 6 месяцев (от начала первого курса) 64 человека прошли профилактическое лечение повторно в полном объеме, исключая 4 детей, не принимавших гомеопатический препарат.
При контрольном осмотре, проведенном через 6 месяцев (перед следующим курсом профилактического лечения), отмечалась удовлетворительная фарингоскопическая картина, в клинических анализах крови и мочи патологических изменений не наблюдалось, ЭКГ была в пределах возрастной нормы. За отчетный период у 59 (92%) человек жалоб практически не было.
2 (3%) ребенка перенесли ОРВИ, у 1 ребенка отмечался бронхит, 2 (3%) человека перенесли фолликулярную ангину. У 1 ребенка ангина осложнилась паратонзиллярным абсцессом. От операции родители отказались.
За время наблюдения дети получили 5 курсов профилактического лечения хронического тонзиллита. За это время у детей резко снизилось количество перенесенных ОРВИ и других респираторных инфекций. У 62 (97%) человек ангины не повторялись. Фарингоскопическая картина оставалась удовлетворительной.
У 2 детей была проведена двусторонняя тонзиллоэктомия в связи с неэффективностью консервативного лечения.
Таким образом, комплексное профилактическое лечение хронического тонзиллита с включением в терапевтическую схему антисептических растворов и гомеопатических препаратов (тонзилотрена) является высокоэффективным и позволяет сохранить детям миндалины как необходимый иммунокомпетентный орган и избежать травмирующего оперативного вмешательства.
Литература
- Белов Б. С. А-стрептококковый тонзиллит: клиническое значение, вопросы антибактериальной терапии // Лечащий Врач. 2002. № 1-2. С. 24-28.
- Караулов А. В., Сокуренко С. И., Бармотин Г. В. Принципы иммунопрофилактики и иммунотерапии рецидивирующих респираторных заболеваний // ММА им. И. М. Сеченова, поликлиника МИД РФ. М., 1999.
- Лазарев В. Н. Адаптационные реакции и их коррекция при хронических воспалительных заболеваниях верхних дыхательных путей: Автореф. дис. … докт. мед. наук. М., 1995.
- Лопатин А. С. Лечение острого и хронического фарингита // РМЖ. 2001. Т. 9. № 16-17.
- Dagnelie C. F. Sore Throat in General Practice.
A Diagnostic and Therapeutic Study. Thesis. Rotterdam, 1994.
- Rice D. H. Microbiology. In: Donald P. J., Gluckman J. L., Rice D. H. Editors. The Sinuses. New York: Raven Press. 1995. C. 57-64.
В начале обострения хронического тонзиллита или в послеоперационном периоде (после тонзиллэктомии) для ускорения снятия воспалительных и болевых симптомов в полости рта имеет смысл применять топические антисептические средства.
В частности, хорошо зарекомендовал себя препарат фарингосепт, обладающий выраженным антисептическим действием и выпускающийся в форме таблеток для рассасывания. Это обеспечивает удобство и безболезненность его применения, что особенно важно в послеоперационном периоде.

 Причины появления тонзиллита Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух.
Причины появления тонзиллита Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух. 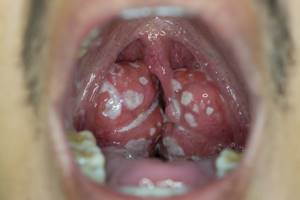 Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д. Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек.
Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д. Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек. 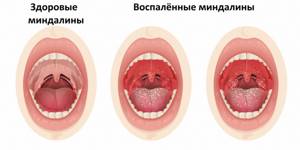 Диагностика тонзиллита Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А. Анализ мочи общий (Анализ мочи с микроскопией осадка)
Диагностика тонзиллита Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А. Анализ мочи общий (Анализ мочи с микроскопией осадка) 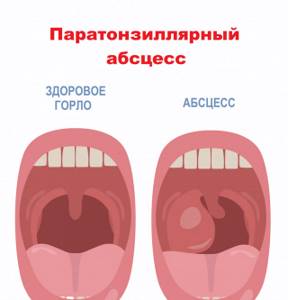 При присоединении осложнений возникает новая волна подъема температуры тела, нарастает боль в горле, увеличиваются лимфатические узлы, становится трудно глотать. Негнойные осложнения острого стрептококкового тонзиллита развиваются из-за антигенной мимикрии. В-гемолитический стрептококк группы А в своей структуре имеет белок, очень похожий на белок, присутствующий в тканях сердца, почек и суставов человека. Иммунная система начинает бороться со стрептококком и попутно атакует собственные клетки. В этом случае возможны следующие состояния:
При присоединении осложнений возникает новая волна подъема температуры тела, нарастает боль в горле, увеличиваются лимфатические узлы, становится трудно глотать. Негнойные осложнения острого стрептококкового тонзиллита развиваются из-за антигенной мимикрии. В-гемолитический стрептококк группы А в своей структуре имеет белок, очень похожий на белок, присутствующий в тканях сердца, почек и суставов человека. Иммунная система начинает бороться со стрептококком и попутно атакует собственные клетки. В этом случае возможны следующие состояния: