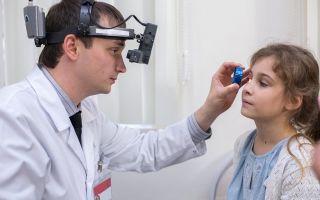
Сетчатка — это тончайшая внутренняя оболочка глаза, прилежащая на всем своем протяжении с внутренней стороны к стекловидному телу, а с наружной — к сосудистой оболочке глазного яблока. Сетчатка отвечает за восприятие изображения и обладает чувствительностью к свету. Подробно о том, как устроена сетчатка.
Патологии сетчатки могут возникнуть при различных общих и системных заболеваниях — гипертонической болезни, сахарном диабете, заболевании почек и надпочечников, а также при травмах глаза, черепно-мозговых травмах. Некоторые инфекционные заболевания (грипп и др.) могут осложняться заболеваниями сетчатки.
Основные «группы риска»
- Люди со средней и высокой степенями близорукости;
- беременные женщины;
- пожилые люди с сахарным диабетом.
Начальные стадии развития заболевания могут и не сопровождаться никакими симптомами, поэтому если вы находитесь в группе риска, обязательно пройдите диагностику зрения на современном оборудовании. Такое обследование достоверно выявит, нуждаетесь ли вы в лечении. Не откладывайте операцию, если вам ее назначили, надолго.
До хирургического вмешательства нужно всячески защищать глаз от возможных повреждений.
При обнаружении заболеваний сетчатки дистрофического характера, с ее истончением и разрывом на периферии, проводят ее укрепление с помощью лазера.
В противном случае любое достаточно сильное напряжение может привести к отслойке, требующей немедленного хирургического вмешательства. Лучше предупредить подобную ситуацию. Тем более, что отслойка может произойти тогда, когда невозможно срочное оказание квалифицированной офтальмологической помощи (на даче, в поездке и т. п.)
Воспалительное заболевание сетчатки — ретинит
Ретинит — воспалительное заболевание сетчатки, которое может быть как односторонним, так и двусторонним. Это воспалительное заболевание сетчатки может быть как инфекционного, так и токсико-аллергического характера. Ретинит может возникать из-за ряда инфекционных заболеваний. Например таких, как: СПИД, сифилис, вирусные и гнойные инфекции и т. д.
Симптомы ретинита зависят от локализации процесса на сетчатке. Но основной из них — это снижение остроты зрения и изменение поля зрения. Бывают случаи, что поражение сетчатки сначала ограничивается небольшими участками, которые затем увеличиваются, приводя к прогрессирующей потере зрения. Лечение ретинита проводится медикаментозно.
Кровоизлияния в сетчатку чаще относятся к сосудистым заболеваниям и приводят к понижению остроты зрения, отслойке сетчатки, вторичной глаукоме, дистрофии сетчатки и другим заболеваниям.
Причины кровоизлияния в сетчатку могут быть связаны с уплотнением сосудов в пожилом возрасте, вследствие тромбоза (закупорки) центральной вены сетчатки или одной из ее ветвей. Также кровоизлияние в сетчатку может быть вызвано сахарным диабетом, пороками сердца, болезнями крови, ожогами кожи, ушибами и т. д.
Отслойка сетчатки — отделение сетчатой оболочки глаза от сосудистой. При разрыве сетчатки внутриглазная жидкость проникает под нее и отслаивает от сосудистой оболочки. Если произошла отслойка сетчатки, нужно немедленно обратиться к врачу, так как промедление может грозить слепотой.
Обычно при отслойке сетчатки проводят хирургическое лечение.
Это может быть экстрасклеральное балонирование или пломбирование (цель такого лечения — добиться прилегания сетчатки к сосудистой оболочке), затем проводится лазерная коагуляция и витрэктомия (применяется для удаления из стекловидного тела рубцов, крови). Хирургические методы лечения обычно требуют ограничения зрительной работы, физической активности. Подробнее о лечении отслоения сетчатки.
Опухоли сетчатки — это новообразования сетчатки, которые бывают злокачественными и доброкачественными. Чаще всего опухоли развиваются в детском возрасте: в первые месяцы жизни в 20% случаях, в первые годы в 55%. У 25% больных процесс поражает оба глаза. Из опухолей сетчатки наиболее часто встречаются глиомы, образующиеся из наружного слоя оболочки сетчатки.
На ранних стадиях происходит утолщение сетчатки и установить это можно только при осмотре глазного дна и УЗИ глаза. Через некоторое время опухоль занимает большую часть глаза. Вследствие развития опухоли глазное яблоко выпячивается и ограничивается его подвижность. Зрение пропадает.
Возникновение заболевания имеет определенную наследственную связь по неправильному доминантному типу.
Лечить опухоли сетчатки необходимо как можно скорее и в специализированных офтальмологических отделениях больниц. Если откладывать лечение, то это может привести к необратимым последствиям. Из современных методик при опухоли сетчатки наиболее эффективны низкотемпературная (криогенная) терапия и фотокоагуляция. Хирургические методы лечения имеют органосохраняющую направленность.
Дистрофия сетчатки
Дистрофия сетчатки обычно вызывается нарушениями в сосудистой системе глаза. Страдают от нее в основном пожилые люди, зрение которых постепенно ухудшается. Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличен размер глазного яблока, и сетчатка, выстилающая его заднюю поверхность, растягивается, что ведет к дистрофии.
Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям), происходит при помощи аргонового лазера. Основная цель этого лечения — укрепление, а в случае отслойки сетчатки — послеоперационное ограничение разрыва сетчатки.
Принцип лечения основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно. Лазер обладает очень высокой точностью и используется для создания сращений между сетчатой и сосудистой оболочкой глаза (т. е. укрепления сетчатки). Подробнее о лазерной коагуляции сетчатки.
Возрастная макулярная дегенерация (ВМД)
Наиболее часто встречающаяся причина потери зрения у людей старше 50 лет. При ВДМ поражается центральная часть сетчатки – так называемое желтое пятно.
Основными факторами риска развития ВМД являются:
- возраст старше 50 лет;
- сердечно-сосудистые заболевания (атеросклероз, гипертоническая болезнь);
- генетическая предрасположенность;
- пол (чаще встречается у женщин).
На начальных стадиях заболевание протекает незаметно для пациента и может быть выявлено только на приеме у офтальмолога. При прогрессировании ВДМ и переходе ее в так называемую неоваскулярную форму больной может отмечать снижение зрения, ощущение искривление линий, затуманенные и исчезающие участки. При проявлении этих симптомов необходима срочная консультация врача.
Внастоящее время наиболее эффективным методом лечения ВМД является интравитреальные (т. е внутрь глаза) введение «Луцентис», «Эйлеа» и «Визкью» — препаратов, блокирующих рост новых сосудов под сетчаткой. Эти препараты позволяют не только сохранить, но и улучшить зрение больного с ВМД. Также к методам лечения ВМД относятся лазеркоагуляция сетчатки и фотодинамическая терапия.
Диабетическая ретинопатия
При диабете поражаются сосуды сетчатки, что приводит к нарушению обеспечения тканей кислородом и развитию диабетической ретинопатии.
Диабетическая ретинопатия обычно развивается через 5-10 лет после начала заболевания сахарным диабетом.
При сахарном диабете I типа (инсулинозависимом) диабетическая ретонопатия протекает бурно и достаточно быстро возникает пролиферативная диабетическая ретинопатия.
Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и вызывают кровоизлияния в нем, а также усиливают процессы рубцевания в стекловидном теле и может быть причиной развития отслоения сетчатки.
При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению центрального зрения.
Еще одной формой диабетической ретинопатии является фоновая ретинопатия сетчатки, при которой патологические изменения происходят только в сетчатке глаза.
Вследствие нарушения в области капиллярных сосудов сетчатки происходят небольшие кровоизлияния, отложения продуктов обмена веществ, а также отеки сетчатки.
Эта форма поражает прежде всего пожилых диабетиков и в перспективе ведет к постепенному ухудшению зрения.
Методы лечения диабетической ретинопатии:
Разрыв сетчатки
Разрывы в сетчатке возникают чаще всего у близоруких людей вследствие механического натяжения патологически измененного стекловидного тела. Пациенты отмечают при этом черные нити перед пораженным глазом, а также световые вспышки. Прежде всего начинает отслаиваться край разрыва в сетчатке, позднее это приводит к отслойке сетчатки.
Для устранения этого на стадии отверстий или разрывов участки здоровой сетчатки закрепляются с помощью лазеркоагуляции. В точках коагуляции сетчатки происходит рубцевание. Вследствие этого возникает прочная связь сетчатки с сосудистой оболочкой глаза. Методика коагуляции заключается в нанесении 2-3 рядов коагулятов вокруг отверстия или разрыва.
Ангиопатия сетчатки
Ангиопатия — это поражение кровеносных сосудов, причиной которого чаще всего являются общие заболевания (вегето-сосудистая дистония, гипертония, сахарный диабет и др.) Чаще всего ангиопатия вызвана поражениями кровеносных сосудов и выражается спазмами и парезами сосудов.
Также среди проблем, которые могут возникнуть с сетчаткой, выделяются травмы, ожоги, отек сетчатки. Такое состояние крайне опасно и может стать причиной слабовидения и слепоты.
Лицензии клиники
Оценка статьи: 4.5/5 (77 оценок)
Ингибиторы ангиогенеза в офтальмологии: лечение макулярного отека глаза
Наша сетчатка — тончайший внутренний слой глаза. Именно он отвечает за восприятие световых волн и формирует изображение, которое передается в наш мозг. В норме сетчатка плотно прилегает к глазному дну и соединяется с глазным нервом. Другой своей стороной она соприкасается со стекловидным телом.
Если по каким-либо причинам развивается отек сетчатки глаза, зрение человека заметно ухудшается. Очки при этом не помогают. При своевременном лечении процесс обратим, зрение можно восстановить или надолго стабилизировать. При отсутствии терапии в тканях сетчатки неизбежно происходят дегенеративные изменения, и наступает слепота.
Симптомы отека сетчатки глаза
Симптомы варьируются в зависимости от локализации отека и его обширности.
Если отек затрагивает центр сетчатки — макулу, то зрительные нарушения будут значительными. Макула содержит наибольшее количество светочувствительных рецепторов и является областью наибольшей остроты зрения. Любые изменения в ее работе сразу сказываются на качестве зрения.
При макулярном отеке:
- изображение размывается, особенно в центральной зрительной области;
- глаз плохо фокусируется и вблизи и вдаль (в некоторых случаях зрение хуже с утра, потом улучшается);
- прямые линии и формы предметов искажаются;
- при чтении выпадают отдельные буквы, искривляются строчки;
- нарушается цветовосприятие (доминируют розовые оттенки);
- появляется чрезмерная восприимчивость к яркому свету, вплоть до болезненности.
Если отек имеет ограниченные очаги поражения и возник на периферии сетчатки, симптомы будут выражены слабо и будут не слишком беспокоить человека. При таком распространении говорят о фокальном отеке сетчатки. Его обнаруживают в большинстве случаев только на приеме у офтальмолога, во время профилактического обследования.
Симптомы отека сетчатки могут быть выражены слабо. Обнаружить его можно только на приеме у врача.
Отек может развиваться только на одном глазу. В этом случае второй глаз частично компенсирует зрительные нарушения, из-за чего человек не сразу замечает признаки отечности, чем она и опасна.
Отек сетчатки — прогрессирующая патология. Постепенно отек охватывает другие зоны (от центра к периферии или наоборот) и становится диффузным. Симптомы усиливаются. Под действием скопившейся жидкости сетчатка отслаивается и рубцуется, что грозит невосполнимой потерей зрения.
После диагностирования отечности нужно как можно быстрее провести лечение, чтобы избежать ее дальнейшего распространения и патологических изменений в тканях.
Причины развития отека сетчатки глаза
Отек сетчатки глаза — не самостоятельное заболевание. Это осложнение некоторых других болезней или состояний, в результате которых в сетчатке появляются сосуды с аномальной проницаемостью. Влага «пропотевает» сквозь них и скапливается в окружающих тканях.
Причиной развития отека сетчатки глаза могут стать:
- Офтальмологические патологии, которые приводят к дистрофии или дегенерации сетчатки, например:
- ангиопатия;
- глаукома;
- ретинопатия;
- различные воспалительные процессы;
- окклюзия центральной вены сетчатки;
- миопия высокой степени.
- Системные заболевания, ухудшающие работу кровеносных сосудов всего организма. В группе риска люди, страдающие сахарным диабетом, артериальной гипертонией, атеросклерозом, ожирением.
- Травмы глаза, которые вызывают нарушение кровоснабжение глаза.
- Возрастные изменения в тканях глаза. По мере старения в них накапливаются продукты обмена клеток, образуются утолщения под пигментным слоем сетчатки. Что в свою очередь вызывает воспаление и разрастание новых патологических кровеносных сосудов глаза — ангиогенез.
Возрастная макулярная дегенерация развивается, как правило, после 65 лет. Примерно в 90% случаев она протекает в «сухой» форме, то есть без отека. Но иногда она начинает прогрессировать и переходит во «влажную» форму. Последняя очень опасна своим стремительным развитием. Необратимые изменения в сетчатке происходят в течение нескольких дней или недель.
Методы лечения отека сетчатки глаза
В арсенале у офтальмологов есть разные методы лечения отека сетчатки глаза. При определенных условиях они применяются совокупно.
- На самых ранних стадиях возможна консервативная терапия. Назначаются противовоспалительные средства и медикаменты, улучшающие кровоснабжение и обмен веществ в тканях глаза.
- При фокальной форме отека, то есть когда очаг отека небольшой и не в центре, успешно проводится лазерная коагуляция. Она позволяет укрепить сетчатку на периферии и избежать прогрессирования патологии. Подробнее об этой процедуре можно почитать в нашей статье. Однако лазерная коагуляция имеет ограниченное применение. Макула воздействию не подвергается.
- При макулярном отеке сетчатки рекомендовано хирургическое лечение.
Раньше этот диагноз непременно требовал проведения сложных вмешательств, например, транслокацию макулы. Сейчас такие операции проводятся крайне редко, только при некоторых дистрофических формах сетчатки.
В большинстве случаев уже более 10 лет хирурги-офтальмологи обходятся без скальпеля, а применяют интравитреальное введение ингибитора ангиогенеза (ИВВИАГ).
Иввиаг офтальмология: что это
В основе этого метода — применение моноклональных препаратов. Это современный медицинский подход, известный как «прицельная терапия». Он хорош тем, что позволяет целенаправленно воздействовать на саму причину развития патологии.
На сетчатку можно воздействовать «прицельной терапией». ИВВИАГ является одним из методов такой терапии.
Рост «неправильных» сосудов в сетчатке глаза провоцирует специфический белок VEGF, появляющийся в результате ухудшения ее кровоснабжения.
Лечебный препарат содержит многократно клонированные антитела к белку VEGF. Врач помощью укола вводит их в стекловидное тело глаза. Молекулы белка VEGF связываются, и он полностью прекращает свою активность. Тем самым подавляется неоваскуляризация сетчатки, уменьшается проницаемость сосудов.
Такие препараты являются ингибиторами ангиогенеза (ингибиция значит «угнетение»). Для лечения отека сетчатки офтальмологи используют «луцентис» или его аналог — «Эйлеа». Они схожи по своей эффективности, отличаются нюансами механизма действия.
Благодаря действию ингибиторов ангиогенеза:
- небольшая отечность сетчатки исчезает полностью;
- при диффузном отеке обширные зоны дробятся на мелкие очаги, которые затем поддаются коррекции лазеркоагуляцией;
- улучшается структура сетчатки;
- улучшается острота зрения.
В ряде случаев, несмотря на уменьшение отека, острота зрения у пациентов не изменяется. Что объясняется слишком большими дегенеративными изменениями тканей сетчатки и давностью заболевания.
Чем раньше начать лечение отека сетчатки, тем благоприятнее его исход и тем короче терапевтический курс.
Выбор препарата-ингибитора всегда остается за лечащим врачом. Этому предшествует тщательное обследование тканей глаза и их трактовка, исходя из общего анамнеза пациента. Пациент обо всем подробно информируется.
Особенности операции ИВВИАГ
Процедура введения препарата «Луцентис», несмотря на кажущуюся простоту, требует высокого профессионализма врача, поскольку любое вмешательство при отеке сетчатки может спровоцировать воспаление и ухудшить ситуацию. Проводится она только в операционной, в условиях строгой асептики.
Длительность операции: 3–4 минуты. Анестезия: местная капельная.
Нужно ли лежать в больнице: нет, процедура амбулаторная.
Краткое описание операции:
- Операционное поле вокруг глаза и веки обрабатывается асептическим раствором, в глаз устанавливается векорасширитель.
- Чтобы исключить непроизвольное движение глаза и риски его случайного повреждения, глаз фиксируют специальными пинцетами.
- После введения препарата в течении получаса врач следит, не изменяется ли внутриглазное давление в прооперированном глазу, и только потом отпускает пациента домой.
До и после проведения процедуры в течение трех дней необходимо закапывать противомикробные средства.
Ограничения после операции: сразу после инъекции лучше отказаться от управления транспортным средством, даже если никаких ощущений нет. Они могут проявиться после окончания действия обезболивающего.
Сколько длится лечение: курс лечения, как правило, включает в себя несколько уколов с интервалом в месяц. Длительность лечения зависит от выраженности отека. На протяжении всей терапии осуществляется контроль за остротой зрения и состоянием сетчатки. В этом помогает лазерная томография.
Отек сетчатки — серьезная патология, которая не проходит сама собой. Ее лечение тем эффективнее, чем раньше к нему приступить. Не пренебрегайте профилактическими осмотрами офтальмолога, а при возникновении любых настораживающих симптомов не тяните с обращением к специалисту. Наши врачи-офтальмологи всегда к вашим услугам!
Хорошего вам зрения!
Ангиопатия сетчатки: при каких симптомах нужна запись к офтальмологу, группы риска – Medaboutme.ru
Ангиопатия — общее название поражения кровеносных сосудов. При таком диагнозе артерии и вены спазмируются, деформируются и в целом не могут адекватно транспортировать кровь. В большинстве случаев установить причину такой патологии достаточно легко — она является осложнением ряда заболеваний, затрагивающих сосуды, или же травм.
Первыми страдают самые мелкие — капилляры, а патология проявляется в органах, где капиллярная сеть наиболее обширна. Одним из таких является сетчатка, следовательно, и ангиопатия сетчатки встречается довольно часто.
Когда нужна запись к офтальмологу (в клинике или по телефону +7 (499) 519-32-56) и кто находится в группе риска по поражению сосудов глаз, расскажет MedAboutMe.
Ангиопатия сетчатки может быть лишь началом череды осложнений, со временем патологический процесс распространится и на другие сосуды.
Кроме этого, само поражение капилляров в глазе чревато опасными последствиями, среди которых отслоение сетчатки и слепота. Поэтому запись к офтальмологу на консультацию нужна при первых же симптомах поражения глаза.
Ангиопатия на ранних стадиях может протекать бессимптомно, но со временем всегда развиваются следующие признаки:
- Ухудшение зрения, прежде всего периферического.
- Ощущение пелены перед глазами.
- Мушки, белые и черные пятна, вспышки перед глазами.
- Временное или постоянное выпадение отдельных полей зрения (ощущение, что часть видимой картинки закрыта).
- Кровоизлияния, лопнувшие капилляры на склерах. Появление желтых пятен — свидетельство предыдущих кровоподтеков.
- Болезненность глазных яблок.
- Ощущение пульсации в одном или обоих глазах.
Симптомами заболеваний, вызывающих ангиопатию сетчатки, могут стать и сопутствующие нарушения, не затрагивающие глаза. Например, часто у пациентов наблюдаются носовые кровотечения, боли в суставах и даже примеси крови в моче.
Диабет — одно из заболеваний, при котором часто развивается ангиопатия сетчатки. Особенно часто такое осложнение проявляется, если болезнь недостаточно хорошо контролируется и у пациента наблюдаются постоянные скачки сахара в крови. Избыток глюкозы повреждает стенки сосудов, делает их менее эластичными, тонкими и способствует сужению просвета артерий и вен.
В первую очередь при диабете страдают капилляры, в них нарушается микроциркуляция крови, вплоть до полного перекрытия сосудов тромбами или холестериновыми бляшками. При этом ткани недополучают необходимые вещества, прежде всего кислород, поэтому диабетическая ангиопатия сопровождается быстро прогрессирующим ухудшением зрения.
Диабетикам нужно регулярно проверять состояние сетчатки, даже если тревожных симптомов нет.
Артериальная гипертензия — еще одна распространенная причина развития ангиопатии сетчатки глаза. Как и диабет, эта болезнь опасна в том случае, если пациент не получает необходимого лечения или не соблюдает прописанный курс терапии.
Устойчивое повышенное артериальное давление (АД) приводит к тому, что сосуды деформируются. Вены часто расширяются, удлиняются, начинают ветвиться, а в артериях страдают стенки, которые становятся тоньше и теряют упругость.
В результате при гипертензии сосуды страдают от микротравм, повышается риск образования тромбов.
При осмотре глазного дна врач видит характерную картину — чрезмерно извивистые сосуды, суженные или перекрытые в некоторых местах, с наличием небольших кровоизлияний.
Гипертоническая ангиопатия может долгое время не проявляться, симптомы возникают уже на стадии необратимых изменений. Поэтому людям с повышенным давлением рекомендована запись к офтальмологу на профилактические осмотры не реже, чем раз в 1-2 года.
К поражению сосудов сетчатки может привести травма. Причем ушиб непосредственно глазного яблока не так часто приводит к ангиопатии, как другие повреждения. Среди факторов риска по развитию болезни врачи называют следующие:
- Черепно-мозговая травма.
- Длительная компрессия грудной клетки или органов брюшной полости.
- Повреждение позвоночника в шейном отделе, ушибы шеи.
- Переломы трубчатых костей.
Травматическая ангиопатия сетчатки возникает как следствие существенного повышения внутричерепного давления. При резком скачке АД сильно страдают сосуды, особенно капилляры, стенки которых наиболее тонкие. В отличие от гипертензии, травма вызывает заметные разрывы артерий и вен, при этом сами сосуды могут быть слабо деформированы.
Юношеская ангиопатия сетчатки (болезнь Илза) — одна из немногих форм повреждения сосудов невыясненной этиологии. Развивается она у подростков, чаще мальчиков в возрасте от 15 лет, и склонна к быстрому прогрессированию.
Болезнь Илза сопровождается не только кровоизлияниями, но и воспалением сосудов. Поскольку установить точную причину заболевания не удается, такая ангиопатия сложно поддается лечению и чаще других форм приводит к тяжелым осложнениям, среди которых:
- Катаракта.
- Отслойка сетчатки.
- Глаукома.
- Слепота.
Юношеская ангиопатия — опасная форма заболевания, поэтому пациент должен постоянно находиться под наблюдением врача. Запись к офтальмологу потребуется чаще одного раза в год, в зависимости от скорости прогрессирования поражения сетчатки.
Сосуды сетчатки могут пострадать и при других нарушениях здоровья. Так, отдельно выделяется первичная или гипотоническая ангиопатия.
При этой форме болезни в артериях глаза давление падает, понижается тонус, и это приводит к деформации и ослаблению их стенок, образованию тромбов, нарушению кровотока.
Гипотоническая ангиопатия прогрессирует медленно, но и диагностика иногда вызывает трудности. Поэтому при наличии нарастающих симптомов нужно пройти повторное обследование.
Запись к офтальмологу потребуется, если нарушение зрения и другие признаки ангиопатии проявляются на фоне следующих болезней:
- Атеросклероз.
- Сколиоз или другие нарушения осанки, особенно затрагивающие шейный отдел позвоночника.
- Аутоиммунные болезни, васкулиты.
- Анемия.
- Болезни периферической нервной системы.
- Болезнь Альцгеймера.
В группу риска попадают беременные (в этом случае ангиопатия может быть обратимой и проходит после родов), пожилые люди, работники вредных производств, курильщики. Грудные дети могут страдать от повреждения сетчатки вследствие перенесенных родовых травм, гипоксии и недостаточного поступления питательных веществ во внутриутробном периоде.
Вопросы и ответы
Диабетическая ангиопатия
Диабетическая ангиопатия — это сосудистое поражение, которое встречается у людей, страдающих сахарным диабетом. При диабете постепенно происходит накопление холестерина и кальция в стенках артерий, что приводит к их непроходимости и нарушению кровоснабжения тканей.
- Диабетическая ангиопатия делится на два основных типа: микроангиопатия (поражение мелких сосудов) и макроангиопатия (поражение крупных магистральных артерий), нередко бывает их сочетание.
- Макроангиопатия развивается в сосудах сердца и нижних конечностей, являясь по сути злокачественным атеросклерозом их.
- Микроангиопатия чаще всего проявляется поражением артерий глаз (поражение сетчатки — диабетическая ретинопатия) или почек (диабетическая нефропатия).
Диабетическая нейропатия
Диабетическая нейропатия является одним из видов повреждения нервов, которое может произойти, если поражаются сосуды нервных стволов. Диабетическая нейропатия чаще всего развивается в нервах ног и ступней.
В зависимости от пораженных нервов, симптомы диабетической нейропатии могут варьироваться от боли и онемения в конечностях до полной потери чувствительности стоп и кистей, с развитием повреждений и гнойных осложнений.
Диабетическая невропатия является очень распространенным осложнением сахарного диабета. Однако часто можно предотвратить диабетическую невропатию или замедлить ее прогрессирование с помощью строго контроля сахара в крови и здорового образа жизни.
Причины диабетической ангиопатии и нейропатии
Известно, что сахарный диабет вызывает гормональные и метаболитных нарушения, которые являются причиной отложения холестериновых бляшек и воспалительных измений в стенках сосудов, что приводит к развитию и клиническим проявлениям диабетической ангиопатии. Однако не все диабетики жалуются на проявления ангиопатии. Это осложнение диабета зависит не только от гормонального фона конкретного пациента, но и от его генетических особенностей.
У диабетиков с высоким артериальным давлением, курильщиков, злоупотребляющих алкоголем отмечаются более выраженные и злокачественные проявления диабетической ангиопатии.
Длительное воздействие высокого уровня сахара в крови может повредить тонкие нервные волокна, вызывая диабетическую нейропатию. Основной причиной поражения нервов при диабете считается микроангипатия сосудов, кровоснабжающих нервы. Их блокада при диабетической ангиопатии приводит дефициту кислорода и питальных веществ в нервной ткани и к гибели нервных волокон.
Виды диабетической ангиопатии
Диабетическая нефропатия развивается при поражении мелких артерий почек и приводит к нарушению их функции, вплоть до развития тяжелой почечной недостаточности. Диабетическая нефропатия проявляетя появлением белка в моче, тяжелой артериальной гипертензией, повышением уровня креатинина и мочевины в крови.
Диабетическая ретинопатия развивается при поражении артерий сетчатки глаз.Характеризуется изменением сосудов глазного дна, кровоизлияниями в сетчатку. Может привести к отслойке сетчатки и полной слепоте.
Ангиопатия нижних конечностей при сахарном диабете развивается через четыре стадии:
- Первая стадия не имеет клинических симптомов, однако при обследовании сосудов можно выявить утолщение стенок артерий и их кальциноз.
- Вторая стадия проявляется появлением болей при ходьбе через определенную дистанцию (перемежающаяся хромота)
- Третья стадия характеризуется появлением болей в ногах в покое, особенно при горизонтальном положении. Если ноги опустить, то боль значительно уменьшается.
- Четвертая стадия проявляется появлением трофических язв и некрозов на ногах, часто развивается диабетическая гангрена. Это состояние называется синдромом диабетической стопы.
Виды диабетической нейропатии
Существует четыре основных вида диабетической нейропатии. Большинство развивается постепенно, поэтому можно не заметить это осложнение до появления серьезных проблем.
Периферическая полинейропатия
Периферическая нейропатия является наиболее распространенной формой диабетической нейропатии. Сначала развиваются проблемы с чувствительностью в ногах, затем признаки нейропатии могут проявиться и на руках. Симптомы периферической невропатии нередко усиливаются по ночам, и могут включать:
- Онемение или снижение способности чувствовать боль или изменение температуры.
- Покалывание или жжение.
- Острые боли или судороги.
- Повышенная чувствительность к прикосновению — для некоторых людей, даже вес простыни может быть мучительным.
- Мышечная слабость.
- Потере рефлексов, особенно в щиколотке.
- Потеря равновесия и координации.
- Серьезные проблемы с ногами, такие как язвы, инфекции, деформации и костные и суставные боли.
Вегетативная нейропатия
Вегетативная нервная система контролирует сердце, мочевой пузырь, легкие, желудок, кишечник, половые органы и глаза. Сахарный диабет может повлиять на нервы в любом из этих органов, что может вызвать:
- Проблемы с мочеиспусканием — задержка мочи или недержание из-за поражения вегетативной иннервации мочевого пузыря.
- Запор, либо неконтролируемое опорожнение кишечника.
- Замедление эвакуации из желудка (гастропарез), что приводит к тошноте, рвоте, вздутию живота и потери аппетита.
- Затруднение глотания
- Нарушение потенции у мужчин
- Сухость влагалища и другие сексуальные расстройства у женщин
- Повышенная или пониженная потливость
Диабетическая амиотрофия
Диабетическая амиотрофия поражает крупные нервы конечностей, такие как бедренный и седалищный нерв. Другое название этого состояния проксимальная нейропатия, которая чаще развивается у пожилых людей с сахарным диабетом II типа.
Симптомы отмечаются, как правило, на одной стороне тела и включают в себя:
- Внезапную, сильную боль в бедре или в ягодице
- Атрофия мышц бедра
- Трудность вставания из положения сидя
Мононейропатия
Мононейропатия подразумевает повреждение определенного нерва. Нерв может быть на лице, туловище или ноге. Мононейропатию, также называют очаговой нейропатией. Чаще всего встречаются у пожилых людей.
Хотя мононейропатия может вызвать сильную боль, но обычно не вызывает никаких долгосрочных проблем. Симптомы постепенно уменьшаются и исчезают самостоятельно через несколько недель или месяцев. Признаки и симптомы зависят от конкретного пораженного нерва и могут включать:
- Двоение в глазах, при поражении глазодвигательного нерва
- Паралич лицевого нерва с ассиметрией лица
- Боль в голени или стопе
- Боль в нижней части спины или таза
- Боль в передней поверхности бедра
- Боли в груди или в животе
- Слабость в кисти, при поражении нервов плечевого сплетения.
Диагностика нейропатии и ангиопатии
Диагноз диабетической нейропатии основывается на симптомах, анамнезе и клинических исследованиях. Во время осмотра врач может проверить вашу мышечную силу и тонус, сухожильные рефлексы и чувствительность к прикосновению, температуре и вибрации.
Дополнительные диагностические тесты:
- Исследования нервной проводимости. С помощью этого теста проверяется, насколько хорошо нервы в руках и ногах проводят электрические сигналы.
- Электромиография (ЭМГ). Часто выполняется вместе с исследованиями проводимости нерва, электромиография измеряет электрические разряды, производимые в ваших мышцах.
- Количественное сенсорное тестирование. Этот неинвазивный тест используется для оценки того, насколько нервы реагируют на вибрацию и перепады температур.
- Вегетативное тестирование. Оценивается реакция артериального давления в разных положениях тела и способность к потоотделению.
Лечение диабетической ангиопатии
Компенсация сахарного диабета — основа терапии диабетической ангиопатии. Необходимо снижать уровень глюкозы в крови до нормальных значений, используя сахароснижающие препараты, при тяжелом течении диабета необходимо использовать инсулинотерапию.
При выявлении объективных признаков поражения артерий (сужения, кальциноз) желательно постоянно принимать ангиопротекторы (Vessel Due F), антитромботические препараты (аспирин, плавикс), витамины.
Признаки выраженной ангиопатии, с нарушениями кровообращения в органах и конечностей должны стать поводом к активному хирургическому лечению.
При поражении артерий голени, сердца и почек желательно восстановить кровообращение методами эндоваскулярной хирургии (ангиопластикой и стентированием).
Это позволит предотвратить развитие тяжелых осложнений в виде гангрены, инфаркта миокарда, почечной недостаточности.
Диабетическая ангиопатия является очень опасной болезнью, которая может привести к летальному исходу. При появлении первых симптомов ангиопатии пациент с сахарным диабетом должен сразу же посетить опытного врача, специализирующегося на этой проблеме.
Рекомендации по правильному уходу за ногами и профилактике диабетической стопы у пациентов с диабетом
- Ежедневно проверяйте ноги на любые порезы, раны, синяки или инфекции — используйте для этого зеркало.
- Мойте ноги ежедневно, используя теплую (не горячую) воду и мягкое мыло. Обязательно проверяйте температуру воды, чтобы не допустить ожогов. Температура должна быть не больше 40 градусов. Тщательно вытрите их мягким полотенцем, особенно между пальцами.
- Используйте мази с антисептиком для гигиены и смягчения кожи стоп.
- Обувь должна быть правильно подобрана.
- Лучше всего заказывайте обувь в ортопедическом салоне по индивидуальным меркам, это очень важно для профилактики диабетической стопы, так как любая потертость может вызвать язву и флегмону стопы.
- Применяйте специальные средства для увлажнения ног (мази, крема или лосьоны). У людей с диабетом, ноги потеют меньше, чем обычно. Использование увлажняющего крема помогает предотвратить сухость и трещины поверхности кожи на начальной стадии.
- Обработку мозолей и ороговевших частей, стрижку ногтей лучше всего проводить у специалистов — подологов. Риск развития опасных осложнений будет значительно меньше. Ваши затраты на эти услуги сторицей окупятся сохранением ваших ног. При обрезании ногтей не оставляйте острые углы, которые могли бы повредить палец, находящийся рядом.
- Избегайте сидения, скрестив ноги.
- Никогда не ходите босиком, особенно на пляже.
- Очень важно при появлении первых признаков диабетической стопы не пытаться лечиться самостоятельно, это может привести к более серьёзным осложнениям.
Выраженная ангиопатия сетчатки глаза по гипертоническому типу
Сердце
Ангиопатия сетчатки по гипертоническому типу — патология, которая характеризуется поражением сосудов зрительного анализатора. Это хроническое заболевание, нередко сопровождающее гипертонию (стойкое повышение артериального давления).
В развитии болезни выделяют несколько стадий. На первой из них пациент практически не испытывает дискомфорта, а на последней может вовсе потерять зрение. Именно поэтому своевременное лечение — главный залог выздоровления или стабилизации состояния для предотвращения опасных осложнений.
Причины ангиопатии
Гипертоническая ангиопатия сетчатки является следствием длительной гипертензии. Повышением давления страдают около половины людей, причем эта болезнь развивается как у пожилых, так и у молодых пациентов.
Зачастую к гипертонии приводят нарушения или изменения гормонального фона, а также постоянные стрессы, нервное напряжение. Почти всегда она сопровождает атеросклероз сосудов.
Мужчины болеют реже, но тяжелее, чем женщины.
Факторы риска для развития гипертензии:
- лишний вес;
- сидячий образ жизни;
- частые стрессовые ситуации;
- эмоциональная лабильность;
- проблемы с сосудами;
- неправильное питание (в частности, избыток холестерина).
Отделы центральной нервной системы, отвечающие за параметры давления крови в сосудах, перевозбуждаются, и их функции нарушаются. Как следствие, величина систолического давления растет, и ее показатель свыше 140 мм рт.
ст. как бы становится «нормой» для регулирующих отделов мозга. Гипертоники со стажем испытывают дискомфорт при давлении 120/80, а величины 180/100 для них относительно приемлемы, хотя у здорового человека все наоборот.
Причины такого явления — гормоны адреналин и норадреналин, которые начинают выбрасываться в кровь больше чем обычно. Эффект очевиден: сосуды сужаются, давление повышается.
К тому же усиливается сердечный выброс, а из-за этого ренин и ангиотензин спазмируют сосуды еще больше, и запускается эндокринная регуляция давления в сосудах.
В результате прессорные гормоны влияют на тонус сосудистых стенок (их мышечного слоя), увеличивая его.
Подобный механизм представляет собой некий замкнутый круг, и гипертония постоянно поддерживается. В органах, в том числе в сетчатке, происходят обратимые и необратимые изменения.
Первыми поражаются артериолы — мелкие артерии. Увеличивается мышечный слой их стенок и количество эластических волокон. Из-за этого сужается просвет в сосуде.
Впоследствии (особенно после частых скачков артериального давления) в стенках откладываются липиды, мышечные волокна замещаются гиалиновыми, растяжимость стенок (эластичность) снижается.
Результатом этих процессов могут стать тромбоз и микроинфаркты. Этот процесс происходит в сосудах многих органов, в частности, в сетчатке.
Склерозом сосудов называется разрастание соединительной ткани в липидных бляшках на стенках сосудов (образованных зачастую из холестерина). Кроме того, процесс сопровождается кальцинозом стенок. Артерия закупоривается. При наличии описанных изменений в сосудах глазного дна на фоне гипертензии доктор ставит диагноз «гипертонический ангиосклероз сетчатки».
Диагностика и симптомы
Офтальмолог при осмотре глазного дна определит изменения в стенках сосудов и в тканях сетчатки. Естественно, их выраженность зависит от стадии заболевания. Начало патологического процесса может произойти в одном глазу, а позже перейти на оба.
Врач увидит, что вены расширенные, темные, в форме штопора, иногда даже похожи на кисту. Артерии будут бледными, двухконтурными, извилистыми. Кровь бежит в венах прерывисто. Наблюдается симптом Салюса — перекрест узких плотных артерий и расширенных вен.
Еще один диагностический признак — симптом медной проволоки (артерии напряжены, сужены). В более поздней стадии он сменяется симптомом серебряной проволоки (бледные артерии). Вокруг капилляров появляются точечные кровоизлияния.
Эти признаки при ангиопатии данного типа чаще наблюдаются несимметрично в правом и левом глазу.
Для тяжелого течения характерны очаги «ваты» в форме звезды (это экссудаты с большим количеством фибрина) и одновременно отек вокруг диска зрительного нерва.
Стадии ангиопатии гипертонического типа:
- Нарушение микроциркуляции. Жалоб нет, изменения заметны при осмотре глазного дна.
- Уплотнение стенок сосудов. Появляются припухлость сетчатки и кровоизлияния.
- Ангиоретинопатия. Наличие экссудатов. Усугубление всех изменений. Критическое нарушение тока крови. Возможна полная потеря зрения.
Пациент в течение болезни жалуется на помутнение в глазах, носовые кровотечения, боли в ногах, близорукость, иногда случаются кровотечения желудочно-кишечного тракта. Ухудшается боковое зрение.
Кроме того, наблюдаются остальные симптомы гипертензии: головные и сердечные боли, усталость даже при небольших нагрузках и так далее.
У детей также может развиться это заболевание. Первыми симптомами гипертонии у них будут головокружения, головные боли, обмороки, учащенное сердцебиение. Снижается память. Осложнения очень серьезные, вплоть до отека легких и судорог в ряде случаев.
Лечение ангиопатии сетчатки
Чтобы вылечить ангиопатию гипертонического типа, необходимо начать терапию основного заболевания, ставшего причиной проблем со зрением.
Если гипертензивная болезнь развилась из-за почечной патологии, то следует обратиться к нефрологу, если из-за лишнего веса и подобных нарушений — к эндокринологу.
Комплексное лечение патологии — единственный путь к выздоровлению. Нельзя занимать выжидательную позицию, так как состояние зрения будет все больше ухудшаться. Важно вовремя принимать меры по предотвращению тяжелых последствий.