Смысл древнегреческих корней, из которых образован термин «хориоретинит», заключается в следующем.
Хориоидея – сеть кровеносных сосудов задней стенки глазного яблока, питающая ретинальную (сетчаточную) ткань; окончание «-ит» в медицинской терминологии всегда указывает на воспаление.
Таким образом, хориоретинит – воспалительный процесс, распространяющийся как на сетчатку, так и на сосудистую систему ее кровоснабжения. По типу течения хориоретиниты делятся на острые и хронические; по генезу (происхождению) – на врожденные и приобретенные.
Причины
К основным факторам, под действием которых может воспаляться ретинально-сосудистый комплекс, относятся:
- локальные и системные инфекции, вызываемые бактериальными или вирусными возбудителями (токсоплазмоз, герпес и мн.др.); наиболее частыми локальными первоисточниками хориоретинита становятся нелеченные инфекционные очаги в смежных органах – носоглотке и полости рта;
- лучевое (радиационное) поражение;
- интоксикация, в т.ч. продуктами распада собственных тканей (в частности, длительно не рассасывающейся крови после внутриглазного кровоизлияния);
- аллергические реакции;
- аутоиммунные расстройства и заболевания;
- иммунная недостаточность (СПИД, истощение различного генеза, восстановительный период после тяжелой операции и пр.);
- офтальмотравма.
Симптомы
Клиническая картина хориоретинита существенно зависит от локализации воспалительного очага.
Так, центральные хориоретиниты отличаются преимущественным поражением макулы («желтое пятно», наиболее светочувствительная и специализированная область сетчатки, отвечающая за четкость центрального поля зрения), экваториальные и периферические.
Различают также несколько вариантов по характеру очаговости: собственно очаговые, мультифокальные (диссеминированные, разбитые на несколько отдельных очагов) и диффузные, вовлекающие всю сетчаточную ткань без четких очаговых границ. Острые хориоретиниты могут длиться до трех месяцев, хронические отличаются тенденцией к частым рецидивам.
Содержание субъективных жалоб также определяется локализацией воспалительного процесса. Так, хориоретинит периферического типа зачастую вообще не проявляет себя на уровне субъективных ощущений – и в этом случае диагностируется случайно, при консультации по другому поводу или в ходе профосмотра.
Макулярный хориоретинит, напротив, манифестирует множественными и разнообразными зрительными нарушениями: «туманом перед глазами», скотомами (слепыми или темными зонами в поле зрения), фотопсиями (иллюзорными искрами или вспышками света), заметным снижением остроты и качества зрения.
Достаточно типична «куриная слепота», а также искаженное восприятие размеров и формы наблюдаемых пациентом объектов.
Симптоматика подобного рода, каким бы ни оказался впоследствии окончательный диагноз, требует безотлагательного обращения к офтальмологу.
Диагностика
При подозрении на хориоретинит, как правило, назначаются следующие диагностические методы:
- измерение остроты зрения (визометрия), поскольку некорригируемое снижение этого показателя является диагностически значимым признаком макулярного хориоретинита;
- периметрия, по возможности компьютерная (исследование полей зрения, выявление скотом, оценка контрастной чувствительности сетчатки);
- рефрактометрия (преломляющие свойства глазных оптических сред при хориоретините не изменяются);
- биомикроскопия (детальный микроскопический осмотр передних внутриглазных структур и стекловидного тела);
- офтальмоскопия – визуальное исследование глазного дна с помощью специальной линзы Гольдмана. Диагностически значимыми признаками являются видимые на поверхности сетчатки очаги серо-желтого цвета, иногда выпуклые в сторону стекловидного тела (на определенной стадии процесса), экссудативный «выпот» по ходу сосудов, мелкие кровоизлияния; более поздние этапы характеризуются четкими границами и пигментацией очагов; при длительном нелеченном хориоретините на первый план выступают специфические признаки атрофии ретинальной ткани и пораженной сосудистой сетки;
- флуоресцентная ангиография (разновидность рентген-исследования проходимости сосудов с контрастной «подсветкой» – применяется для выявления мелких аневризм, сращений и т.п.);
- электроретинография (оценка функционального статуса сетчатки по ее реакции на электрические потенциалы);
- оптическая когерентная томография сетчатки (морфологическое исследование воспаленных участков);
- УЗИ внутриглазных оптических сред и жидкостей (оценка прозрачности, плотности и пр.);
Для выявления возбудителя инфекции назначается ряд лабораторных анализов крови и мочи.
Проводятся пробы на ВИЧ, реакция Вассермана, рентен-исследование грудной клетки и проба Манту при подозрении на туберкулез.
При необходимости к лечебно-диагностическому процессу привлекают профильных специалистов, напр., фтизиатра, отоларинголога, иммунолога, инфекциониста, дерматовенеролога, аллерголога и др.
Лечение хориоретинита
Степень терапевтического успеха практически при любой офтальмопатологии, – тем более, столь серьезной, как хориоретинит, – решающим образом зависит от своевременности обращения и, соответственно, оказания специализированной помощи.
В данном случае местная терапия, как правило, не дает эффекта; назначают лишь пара- и ретробульбарные инъекции (вокруг и за глазное яблоко).
В целом, терапия может включать (в строгом соответствии с индивидуальными показаниями и клинической картиной) препараты противовоспалительного действия, в т.ч.
гормонсодержащие (диклофенак, индометацин, дексаметазон, гидрокортизон, пролонг дипроспан); дезинтоксикационные средства (капельницы с гемодезом или 5%-ной глюкозой); иммуносупрессоры или, наоборот, иммуностимуляторы (фторурацил, меркаптопурин, левамизол при наличии ВИЧ); десенсибилизирующие антигистаминные (противоаллергические) препараты – супрастин, кларитин и т.д.
; поливитаминные комплексы; рассасывающие ферменты (ретробульбарные инъекции фибринолизина, лидазы, гистохрома). В наиболее тяжелых случаях и при неэффективности применяемой терапии может понадобиться внешняя гемосорбция и/или плазмаферез.
Однако важнейшей задачей этиопатогенетической терапии является устранение непосредственной причины воспаления.
Так, в зависимости от патогенности выявленного бактериального возбудителя и чувствительности штамма, применяют наиболее эффективный в данном конкретном случае антибиотик, а до получения точной лабораторной информации – мощные антибиотики широкого спектра действия.
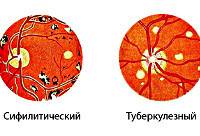
В частности, сифилитический хориоретинит лечат месячным курсом пенициллиновых антибиотиков, а при индивидуальной их непереносимости – препаратами цефалоспориновой группы, доксициклином, макролидами.
При установлении вирусного возбудителя назначаются интерфероны, стимуляторы выработки собственного интерферона и другие противовирусные средства. При токсоплазмозе (заражении внутриклеточными паразитами Toxoplasma gondii) применяют сульфадимезин, фолиевую кислоту, витамины группы В (особенно В12).
Активность герпес-вируса и цитомегаловируса подавляется, соответственно, эффективными в этом отношении препаратами (ацикловир, ганцикловир). Если диагностирован туберкулез, офтальмологическое лечение проводится в обязательном комплексе с фтизиатрическим; применяют изониазид, канамицин, рифампицин, гормональную терапию.
Физиотерапевтические процедуры, особенно ферментный электрофорез, эффективны на этапе выздоровления и ускоряют этот процесс.
В некоторых случаях очень важно локализовать, ограничить воспалительный процесс и минимизировать темпы его развития. С этой целью назначают лазерную коагуляцию сетчатки.
Наконец, при начавшемся отслоении сетчатки, появлении т.н. хориоретинальной мембраны и в других прогностически неблагоприятных вариантах развития процесса, единственным эффективным решением остается офтальмохирургическое вмешательство (витрэктомия в той или иной методической модификации).
Осложнения
При отсутствии своевременной адекватной терапии хориоретинит способен результировать самыми серьезными последствиями.
В частности, неоваскуляризация (образование и разрастание новой сосудистой сетки), массивные кровоизлияния, тромбирование сетчаточных вен и артерий, отслоение сетчатки – такого рода осложнения, которые можно было бы предотвратить при своевременном обращении, в противном случае чреваты полной необратимой слепотой.
Хориоретинит. Что такое Хориоретинит?
Хориоретинит
Хориоретинит – это воспаление заднего отдела хориоидеи и сетчатки. Основные симптомы заболевания: появление «мушек» и «плавающих помутнений» перед глазами, нарушение темновой адаптации, снижение зрения, фотопсии, макро- и микропсии.
Диагностика базируется на проведении бактериологического посева, ИФА, определении С-реактивного протеина, гониоскопии, ангиографии, периметрии, офтальмоскопии.
Консервативная терапия включает назначение антибактериальных средств, нестероидных противовоспалительных препаратов, мидриатиков, глюкокортикостероидов, биогенных стимуляторов и репарантов.
МКБ-10
H30 Хориоретинальное воспаление
- Причины хориоретинита
- Патогенез
- Классификация
- Симптомы хориоретинита
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение хориоретинита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Хориоретинит – распространённая патология среди лиц европеоидной расы. Воспаление анатомических структур увеального тракта возможно в любом возрасте, однако наиболее часто встречается у лиц после 40 лет. Соотношение распространенности заболевания среди женщин и мужчин составляет 2,3:1.
У 22% пациентов отмечается скрытое поражение сосудистой оболочки (отсутствие депигментированных очагов при первом осмотре глазного дна). Согласно статистическим данным, средний срок течения болезни до установления диагноза составляет 3 года.
Хориоретинит по типу «выстрела дробью» чаще диагностируется у жителей Северной Европы.
Хориоретинит
Причины хориоретинита
Воспалению хориоидеи и сетчатой оболочки способствует множество факторов. Описана вирусная, бактериальная и паразитарная природа патологии. Доказано, что риску развития заболевания более подвержены лица, страдающие миопией высокой степени. Роль других аномалий клинической рефракции в этиологии поражений увеального тракта не изучена. Основные причины хориоретинита:
- Инфекционные заболевания. Болезнь часто возникает на фоне туберкулёза, сифилиса. При туберкулёзной природе патологии офтальмоскопически выявляются очаги поражения разной давности, которые отличаются по окраске. При сифилисе изменения со стороны заднего отдела глаз менее выражены.
- Травматические повреждения. При посттравматическом генезе воспалительному процессу предшествуют разрывы сосудистой оболочки и кровоизлияния в супрахориоидальное пространство. В большинстве случаев удается выявить входные ворота инфекции. Хориоретинит сочетается с поражением переднего сегмента глаз.
- Фокальные инфекции. Патологические агенты могут распространяться гематогенным путём при наличии очага острой или хронической инфекции в ротовой полости, глазнице или поражении ЛОР-органов. Возбудителем, как правило, выступают пиогенные штаммы бактерий.
- Токсоплазмоз. Возбудитель способен проникать в задний сегмент глазного яблока гематогенным путем. Наиболее распространены случаи внутриутробного инфицирования. Патология часто сочетается с другими пороками развития глаз (анофтальм, микрофтальм).
Патогенез
В механизме развития болезни ведущее значение отводится воздействию бактериальных токсинов, которые запускают аллергические реакции, реже – аутоиммунный процесс. Бактерии или вирусы могут проникать в структуры увеального тракта эндогенным или экзогенным путём.
Предрасполагающие факторы к развитию патологии – анатомические (широкое сосудистое ложе) и гемодинамические (замедление кровотока) особенности строения. Первой поражается сетчатка. Распространение патологических агентов в сосудистую оболочку происходит вторично.
Атрофия анатомических образований увеального тракта возникает из-за нарушения кровоснабжения, которое в норме происходит благодаря хориокапилярным сосудам. Выделяют негранулематозный и гранулематозный типы воспалительного процесса.
Классификация
По характеру течения в офтальмологии различают острую и хроническую формы воспаления. В зависимости от локализации зоны поражения выделяют панувеит, периферический и задний увеит, который подразделяют на очаговый, мультифокальный, диссеминированный, нейрохориоретинит и эндофтальмит. По активности хориоретинит классифицируют на следующие стадии:
- Активную. Характеризуется прогрессирующим снижением остроты зрения. Пациенты отмечают повышенную утомляемость при выполнении зрительной работы, которая сочетается с ухудшением самочувствия.
- Субактивную. Занимает промежуточное положение между активной и неактивной стадиями. Выявляется при инфекционном процессе другой локализации. Клиническая симптоматика мало выражена. При отсутствии своевременного лечения переходит в хроническую форму.
- Неактивную. Признаки воспаления отсутствуют. При офтальмоскопии обнаруживаются хронические очаги инфекции плотной консистенции. Пациенты отмечают стойкую зрительную дисфункцию, которая не прогрессирует. Неактивная стадия является случайной находкой.
В классификации по локализации воспалительного процесса выделяют центральную и периферическую формы. Возможно диффузное и очаговое поражение увеального тракта. Патологические очаги могут быть единичными и множественными.
Симптомы хориоретинита
Пациенты предъявляют жалобы на прогрессирующее снижение зрения. Выраженность зрительной дисфункции варьируется в значительных пределах. Больные отмечают появление плавающих точек, «тумана» или «пелены» перед глазами.
При расположении отдельных очагов на периферии сосудистой оболочки острота зрения в дневное время не снижена, однако в сумерках зрительная дисфункция нарастает. При помутнении оптических сред глазного яблока у пациентов возникает миопический тип клинической рефракции.
Распространённый симптом – появление «помутнений» или «мушек» перед глазами.
В случае тяжелого течения отмечается выпадение отдельных участков зрительного поля, фотопсии. Развитие микро- и макропсий ведёт к искажению предметов перед глазами.
Многие больные указывают на то, что появлению клинической симптоматики предшествуют инфекционные, системные и аутоиммунные заболевания. Реже хориоретинит возникает после перенесённых оперативных вмешательств на глазном яблоке или глазнице.
Визуально патологических изменений не выявляется. Ввиду того, что острота зрения длительное время может оставаться нормальной, постановка диагноза часто затруднена.
Осложнения
Повышенная экссудация приводит к развитию офтальмогипертензии, реже возникает вторичная глаукома. Гнойный хориоретинит осложняется невритом зрительного нерва. Скопление экссудата и организация гнойных масс ведут к развитию пан- и эндофтальмита.
Атрофии сетчатки зачастую предшествует ее разрыв или отслойка. Массивные кровоизлияния становятся причиной возникновения гифемы и гемофтальма. При поражении фоторецепторов внутренней оболочки глаза нарушается цветовое зрение. У большинства пациентов выявляется гемералопия.
В прогностическом плане наиболее неблагоприятным осложнением является полная слепота.
Диагностика
Постановка диагноза базируется на анамнестических данных, результатах инструментальных и лабораторных методов исследования. При объективном осмотре патологические изменения не выявляются. Это важный критерий, который позволяет дифференцировать хориоретинит с патологией переднего полюса глазного яблока. Лабораторная диагностика сводится к проведению:
- Бактериологического посева. Материалом для исследования служит биоптат орбитальной конъюнктивы или конъюнктивальная жидкость. Цель метода – выявление возбудителя и определение чувствительности к антибактериальной терапии.
- Иммуноферментного анализа (ИФА). Изучение титра антител (Ig M, Ig G) применяется для обнаружения возбудителей хламидиоза, простого герпеса, токсоплазмоза, цитомегаловируса. ИФА позволяет оценить стадию активности воспалительного процесса.
- Теста на определение С-реактивного белка. Выявление протеина в крови даёт возможность исключить или подтвердить аутоиммунную природу заболевания. При положительном тесте на С-протеин проводятся ревмопробы.
С целью постановки диагноза и оценки объема поражения офтальмолог применяет инструментальные методы. При помощи визометрии определяется снижение остроты зрения разной степени выраженности со склонностью к миопическому типу рефракции. Повышение внутриглазного давления (ВГД) наблюдается только при средней тяжести и тяжелом течении. Специфическая диагностика включает:
- Гониоскопию. В передней камере глазного яблока выявляется скопление гноя, что свидетельствует о гипопионе или экссудате. Кровоизлияние в переднюю камеру глаза ведёт к гифеме.
- Офтальмоскопию. При офтальмоскопическом осмотре визуализируются очаги поражения серовато-желтого оттенка с нечеткими контурами, точечные кровоизлияния. Обнаружение ограниченного участка белого цвета свидетельствует об атрофии. Область желтого пятна пигментирована.
- Флуоресцентную ангиографию сетчатки (ФАГ). Удаётся визуализировать признаки васкулита сетчатки. При проведении ФАГ с контрастом выявляются тёмные пятна в месте скопления индоцианина зеленого.
- Периметрию. При периферической форме болезни отмечается концентрическое сужение зрительного поля. Очаговое поражение ведёт к выпадению небольших участков с поля зрения.
Дифференциальная диагностика
Дифференциальная диагностика проводится с дистрофией желтого пятна и злокачественными новообразованиями сосудистой оболочки. В отличие от опухоли при хориоретините обнаруживается перифокальный очаг воспаления с размытыми конурами.
При дистрофических изменениях желтого пятна признаки воспаления и помутнения стекловидного тела отсутствуют.
При травматическом происхождении болезни проводится рентгенография глазницы, которая дает возможность выявить патологические изменения позадибульбарной клетчатки и костных стенок орбиты (перелом, смещение обломков).
Лечение хориоретинита
Этиотропная терапия базируется на лечении основного заболевания. При травматической этиологии требуется проведение оперативного вмешательства, которое направлено на пластику костной стенки глазницы, сопоставление смещенных обломков. Перед операцией и в раннем послеоперационном периоде показан короткий курс антибиотиков. Консервативная терапия сводится к назначению:
- Нестероидных противовоспалительных средств. Применяются с целью купирования воспалительного процесса. Пациентам проводятся ежедневные инстилляции по 5-6 раз в день. При осложненном течении показано ретробульбарное введение.
- Мидриатиков. М-холиноблокаторы и симпатомиметики используются с целью профилактики образования синехий и для улучшения оттока водянистой влаги. Своевременное назначение мидриатиков снижает риск развития глаукомы.
- Гормональных препаратов. Показание к назначению – острый хориоретинит. Больным проводятся инсталляции или субконъюнктивальные инъекции гидрокортизона. Дополнительно можно закладывать 3-4 раза в сутки под веко гидрокортизоновую мазь.
- Антибиотиков. Антибактериальная терапия осуществляется при токсоплазмозной природе хориоретинита, а также в случае присоединения бактериальных осложнений. При недостаточном эффекте дополнительно показаны сульфаниламиды.
- Репарантов и биогенных стимуляторов. Препараты данной группы способствуют регенерации сетчатки. Доказана целесообразность применения таурина, сульфатированных гликозаминогликанов.
Для повышения эффекта от консервативного лечения в подостром периоде или при хроническом течении болезни назначаются физиотерапевтические процедуры.
При помощи электрофореза вводится хлорид кальция, антибактериальные средства, протеолитические ферменты растительного происхождения. На стадии разрешения патологии используется ультразвуковая терапия на стороне поражения.
Вне зависимости от формы воспаления показано применение витаминов группы В, С и РР. При повышении ВГД целесообразно назначение гипотензивных средств.
Прогноз и профилактика
Прогноз зависит от этиологии, иммунного статуса пациента, локализации и распространенности патологического процесса. При отсутствии своевременной диагностики и лечения исходом болезни становится атрофия сосудистой оболочки, а также сетчатки, что приводит к полной слепоте.
Специфическая профилактика отсутствует. Неспецифические превентивные меры направлены на санацию очагов фокальной инфекции, предупреждение развития инфекционных и паразитарных заболеваний.
При высоком риске травмирования глаз следует применять средства индивидуальной защиты (очки, маску).
Хориоретинит глаза — причины, симптомы и лечение
Центральный серозный хориоретинит относится к полиэтиологическим заболеваниям. При этом имеется связь с инфекционными, токсическими, аллергическими, сосудистыми факторами. Патогенез заболевания обусловлен появлением дефектов в базальной пластинке, а также вазомоторными расстройствами. В результате повышается проницаемость не только капиллярного русла, но и сетчатки, сосудистой оболочки, некоторых участков базальной пластинки.
Симптомы
В начале заболевания могут появляться затуманивание зрения. Через несколько дней этот симптом сменяется появлением пятна перед глазами. Также может присоединиться фотопсия, метаморфопсия. Острота зрения может снижаться от десятых до сотых долей единицы. Иногда появляется транзиторная гиперметропия, нарушенное цветоощущение и центральная скотома.
Диагностика
Во время офтальмоскопии можно обнаружить помутнение сетчатки в макулярной области, которое имеет круглую или овальную форму. Размер помутнения составляет 0,5-2 диаметра диска зрительного нерва. Обычно очаг выступает немного вперед, а сосуды по его краю изгибаются. Граница очага подчеркнута при помощи светового рефлекса.
Помутнение может быть выражено в различной степени (от незначительно до интенсивной серой). Не всегда дефект располагается в фовеальной зоне, он может располагаться парамакулярно или эксцентрично.
Спустя несколько месяцев или дней заболевание переходит во вторую стадию. Она называется стадией преципитатов. В это время острота зрения может постепенно восстанавливаться, однако относительная скотома сохраняется. В области глазного дна помутнений сетчатки уже нет, остаются только серо-белые мелкоточечные очажки, называемые преципитатами.
На третьей стадии хориоретинита метаморфопсия и центральная скотома исчезают, при этом отмечается восстановление остроты зрения. Как отек сетчатки, так и преципитаты иногда бесследно рассасываются, но обычно сохраняется диспигментация. Макула становится крапчатой за счет мелких глыбок пигмента, участков обесцвечивания и желтоватых плоских дефектов.
В процесс может вовлекаться один или оба глаза, иногда о имеет рецидивирующее течение, в связи с чем прогноз может быть неблагоприятным.
При амбулаторном обследовании выявить признаки центрального серозного хориоретинита довольно трудно, так как он имеет скудную симптоматику.
В этом случае на помощь приходят специальные методики обследования (офтальмоскопия, биомикроскопия, флуоресцентная ангиография).
Дифференциальную диагностику нужно проводить с ретробульбарным невритом, юношеской дистрофией пятна, а также другими заболеваниями.
Характерные отличительные признаки центрального серозного хориоретинита включают: расширение оптического среза сетчатки, наличие транссудата между сетчаткой и пигментным эпителием, мелкие дефекты в базальной пластинке.
При флуоресцентной ангиографии выявляют точечное просачивание красителя (так называемые флуоресцентные флаги.
Видео по теме
Лечение
Лечение заболевания обычно комплексное, оно должно учитывать этиологию патологии. Патогенетическим считают лечение, при котором проводят блокаду дефектов базальной пластинки при помощи лазерной коагуляции. После этой манипуляции отек сетчатки исчезает через 4-10 суток.
Дополнительно используют лекарственные средства, которые нормализуют проницаемость сосудов и капилляров (аевит, аскорутин), дегидратирующие препараты (гипертонический раствор глюкозы, натрия хлорида, глицерин, фонурит), сосудорасширяющие агенты (никотинамид, но-шпа). Чтобы стимулировать трофические процессы, используют витамины, АТФ, кокарбоксилазу, гепарин.
При отеке сетчатки используют кортикостероиды в виде ретробульбарной инъекции.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов.
Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов.
Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Фоменко Наталия Ивановна
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Яковлева Юлия Валерьевна
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8(499)322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Хориоретинит глаз: что за заболевание? Виды и симптомы. Лечение в клинике Сфера
Термин «хориоретинит глаза» используют для обозначения патологического состояния, являющегося одой из форм увеита и характеризующегося воспалительными процессами сетчатой и сосудистой оболочки глаза. Оно является опасным и требует своевременного лечения, поскольку может привести к полной утрате зрительной функции.
В соответствии с медицинской статистикой, чаще всего заболевание поражает представителей наиболее распространённой на Земле расы — европейской — и развивается в возрасте от сорока лет. Чаще его диагностируют у представительниц прекрасной половины человечества и у пациентов с миопическим типом рефракции высокой степени.
Лечение хориоретинита проводят с применением физиотерапевтических процедур и фармакологических препаратов.
В патогенезе воспалительных процессов ключевую роль играют патогенные микроорганизмы (бактерии и вирусы), проникающие в глазные структуры через организм при ряде заболеваний или вследствие воздействия внешних факторов. Детерминанты в данном случае могут быть разными, включая особенности анатомического строения сосудистого ложа и замедление циркуляции крови.
| Болезни инфекционной природы | Наличие таких патологических состояний, как сифилис или туберкулёз, обуславливает аномальные изменения в ретине и хориоидее. |
| Очаговые инфекции | Воспалительные процессы уха, горла и носа могут стать причиной распространения патогенных микроорганизмов с током крови. |
| Травмы | Травматические повреждения глазного яблока, сопровождающиеся нарушением целостности хориоидеи и кровоизлияниями, способны привести к инфицированию внутренних глазных структур. |
| Токсоплазмоз | Это паразитарное заболевание может стать причиной заражения токсоплазмами при контакте с больными животными, потреблении в пищу сырого или не до конца приготовленного мяса. Наиболее частым является внутриутробное инфицирование плода. |
Классификация данного заболевания осуществляется по разным параметрам. Так, исходя из особенностей развития выделяют его острую и хроническую формы. В соответствии с морфологической картиной, выделяют диффузный и очаговый хориоретинит глаза.
| В соответствии с этиологией заболевания | |
| Форма | Причины |
| Инфекционная | Поражение грибками, бактериями или вирусами. |
| Посттравматическая | Травматические повреждения глазного яблока. |
| Системная | Развивается на фоне патологических изменений при ряде системных заболеваний. |
| Аллергическая | Появляется вследствие индивидуальной непереносимости (аллергии). |
| Комбинированная | Может быть обусловлена сразу несколькими из вышеперечисленных причин. |
| Исходя из локализации воспаления | |
| Вид | Локализация воспаления |
| Центральный серозный хориоретинит глаз | Воспалительные процессы поражают жёлтое пятно (макулу). |
| Перипапиллярный | Очаги поражения локализуются возле зрительного нерва. |
| Экваториальный | Поражена область по окружности глазного яблока во фронтальной плоскости. |
| Периферический | Поражён участок возле зубчатой линии глаза. |
| В соответствии с количеством очагов | |
| Вид | Особенности |
| Очаговый | Воспалительные процессы поразили один участок. |
| Мультифокальный | Выявлено несколько поражённых областей. |
| Диффузный | Определены множественные очаги воспаления, которые объединены в один. |
| Исходя из активности воспалительных процессов | |
| Стадия | Чем характеризуется? |
| Активная |
|
| Неактивная |
|
| Субактивная |
|
Пациенты, страдающие от воспаления хориоидеи и ретины, отмечают следующую симптоматику:
- прогрессирующее снижение остроты зрения разных степеней;
- появление перед глазами мушек и пелены, мешающих нормальному зрению;
- нарушения сумеречного зрения, при которых наблюдаются сложности с ориентированием в пространстве и различении предметов в тёмное время суток.
При быстром развитии заболевания наблюдаются следующие клинические проявления:
- появление слепых областей в поле зрения;
- появлением в поле зрения беспредметных образов в виде сияющих пятен или фигур;
- искажённое восприятие форм, размеров, цветов и размещения объектов в пространстве.
Лечение центрального хориоретинита нужно начинать как можно раньше, поскольку он может привести к полной слепоте. Осложнениями заболевания могут быть:
- повышенное ВГД — глаукома;
- воспаление глазного нерва — неврит;
- гнойное воспаление внутренних оболочек глаза;
- отслойка и атрофия сетчатой оболочки;
- частые кровоизлияния в переднюю глазную камеру и стекловидное тело;
- нарушения зрения в тёмное время суток;
- полная слепота.
Постановка диагноза требует комплексных исследований, которые предусматривают лабораторные тесты. Они направлены на определение возбудителя и его чувствительности к тем или иным антибиотикам, а также оценку стадии активности заболевания. Помимо этого, благодаря им можно выявить связь хориоретинита и аутоиммунных заболеваний.
Что касается инструментальной диагностики, то она позволяет оценить объём поражения глазных структур, а при наличии заболевания выявляет:
- снижение остроты зрения разной степени при проведении визометрии;
- наличие гнойных отложений или крови в передней глазной камере при гониоскопии;
- сужение зрительного поля концентрического типа или слепые области при периметрии;
- очаги поражения желтовато-сероватого цвета, которые имеют нечёткие границы, пигментацию макулы при офтальмоскопическом исследовании.
Тактику лечения хориоретинита глаза разрабатывает офтальмолог, который руководствуется данными диагностических исследований, информацией об активности и локализации процесса, а также индивидуальными показаниями пациента. Консервативная терапия предусматривает применение методик медикаментозного лечения, направленных на:
- устранение воспаления — глазные капли с НПВС, которые нужно закапывать каждые два часа;
- устранение бактериальных осложнений — индивидуально подобранные антибиотики;
- исключение формирования спаек и развития глаукомы — мидриатики;
- восстановление сетчатой оболочки — репаранты и биогенные стимуляторы.
При остром течении заболевания пациенту назначают препараты с гидрокортизоном. Для того, чтобы усилить положительный эффект от лечения, применяют физиотерапию: электрофорез и ультразвуковое воздействие.
Узнать точный диагноз и пройти курс эффективного лечения хориоретинита можно в клинике профессора Эскиной. Мы располагаем уникальным комплексом оборудования, которое позволяет не только максимально точно диагностировать патологии, но и лечить их в соответствии с международными стандратами. Записаться на приём к ведущим отечественным офтальмологам, которые у нас работают, можно по телефону: +7 (495) 139-09-81.
Хориоретинит
Причины хориоретинита
К воспалению задней стенки глаза и сетчатки могут приводит следующие причины:
- Инфекционные заболевания: герпес, сифилис, туберкулез. Часто причиной хориоретинита становится инфекционный процесс носовой полости, придаточных пазух носа, ротовой полости, уха.
- Действие радиации, частые облучения рентгеновскими лучами (например, когда проводится лучевая терапия при злокачественных опухолях).
- Поражение глаза токсическими веществами.
- Кровоизлияние внутрь глазного яблока. Кровь приводит к раздражению, а отдельные ее компоненты обладают токсическим действием.
- Аутоиммунные заболевания и аллергические состояния.
- Ослабление иммунитета после длительных тяжелых и частых инфекций, при синдроме иммунодефицита, обусловленным ВИЧ.
- Травмы глазного яблока.
Симптомы хориоретинита
Если заболевание протекает в течение 3 месяцев, а затем проходит, то в данном случае имеет место острая форма хориоретинита. Если заболевание продолжается 3 месяца и более — это хроническая форма.
Симптомы хориоретинита зависят от того, в каком месте возникло воспаление. Периферическая часть сетчатки содержит мало чувствительных клеток — палочек и колбочек, — и практически не участвует в зрении. Поэтому если воспаление произошло здесь, больного не беспокоят никакие симптомы. Хориоретинит выявляется случайно во время профилактического осмотра врача-окулиста.
Центральная часть сетчатки наиболее богата чувствительными элементами. Если поражение происходит здесь, то симптомы всегда ярко выражены:
- больной жалуется, что у него перед глазами как будто находится пелена, туман: очертания предметов кажутся нечеткими, расплывчатыми;
- перед глазами возникают темные пятна, в пределах которых больной вообще ничего не видит;
- периодически перед глазами появляются вспышки света, сверкающие пятна, «молнии», «мушки»;
- предметы воспринимаются искаженными: их очертания и форма изменены;
- в сумерках зрение резко ухудшается (развивается «куриная слепота»): это сильно затрудняет ориентацию больного в пространстве.
Что можете сделать вы?
Основное проявление хориоретинита — нарушение зрения. Если этот симптом стал беспокоить — необходимо в ближайшее время посетить врача-окулиста. Врач осмотрит, назначит обследование, установит причину и назначит лечение.
Чем раньше предприняты меры — тем больше шансов устранить имеющиеся нарушения и восстановить нормальное зрение. Это справедливо и для хориоретинитов, и для других заболеваний сетчатки.
При любой патологии со временем происходит гибель чувствительных клеток, и они уже больше никогда не восстанавливаются.
Что может сделать врач?
После осмотра и обследования врач-окулист (офтальмолог) назначает лечение. Как правило, оно включает в себя:
- Терапию, направленную на устранение основной причины. Например, если хориоретинит обусловлен инфекционным заболеванием, назначаются противовирусные препараты и антибиотики.
- Противовоспалительные средства. При тяжелых формах заболевания применяют гормональные препараты, подавляющие воспаление.
- Выведение из крови токсинов, которые приводят к воспалительному процессу в глазном яблоке. Для этого используют внутривенные вливания различных растворов.
- Терапию, влияющую на иммунитет. Если воспаление очень сильное, имеются аутоиммунные реакции, то назначают препараты, которые подавляют иммунитет. При СПИДе и снижении иммунитета используют активирующие средства.
- Противоаллергические средства.
- Витамины: C и группа B.
- В глазницу вводят ферменты, которые способствуют рассасыванию воспаления.
Прогноз
Чем раньше начато лечение хориоретинита, тем более благоприятен прогноз. Если терапия не проводится, то со временем возникают осложнения: отслойка сетчатки, нарушение кровообращения в питающих ее сосудах, еще большее снижение зрения, вплоть до полной слепоты.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.