Болезнь кишечника, названная в честь описавшего ее педиатра Г. Гиршпрунга, носит врожденный характер, то есть является первичной патологией. Встречается в 90% случаев среди детей до месяца. У мальчиков диагностируется чаще. Нередко сочетается (20%) с другими болезнями сердечно-сосудистой, мочеполовой и нервной систем. В 30% случаев связана с хромосомными аномалиями (синдром Дауна).
Заболевание является врожденной патологией
Описание болезни
Болезнь Гиршпрунга – аномальное формирование нервных узлов в толстом кишечнике, их отсутствие или сокращение в определенной части органа или на всем протяжении (порок кишечника). Альтернативное название – аганглиоз кишечника.
Ориентируясь на локализацию проблемы, выделяют несколько видов: ректальную, ректосигмоидальную, сегментарную, субтотальную, тотальную. Ганглии в кишечнике – нервные узлы (сплетения) в тканях мышц и эпителия, отвечающие за перистальтику органа и прохождение переваренной пищи. Аганглиоз – наследственное заболевание, то есть кроется в ДНК (аномальный локус 10 хромосомы).
Причины
Причины болезни Гиршпрунга кроются в негативных факторах, влияющих на плод в первый триместр беременности (нервная система формируется со 5 по 12 неделю). В результате чего неправильно развиваются дистальные отделы кишок.
Чаще всего болезнь диагностируют у новорожденных детей
Процесс протекает сверху вниз (от ротовой полости к анусу). Иногда развитие останавливается, что и проявляется частичным или полным отсутствием ганглий в той или иной части толстой кишки. Возможны несколько течений болезни, отличающихся симптомами, от которых и зависит лечение болезни Гиршпрунга у взрослых:
- Типичное. Характерно быстрое развитие запоров и кишечной непроходимости, отсутствие стула.
- Пролонгированное. Означает постепенное развитие болезни, запоры устраняются лекарствами.
- Латентное. Первые признаки возникают после 14 лет – запоры, далее развивается непроходимость, помогают клизмы.
Наследственность болезни Гиршпрунга у детей специалисты связывают с эндокринными, психическими или неврологическими отклонениями у родителей и наличием самой патологии.
До конца не изучен вопрос причин аномалии. Не выявлены точные факторы, влияющие на изменение ДНК. Но точно определено, что риск рождения ребенка с пороком кишечника выше в семьях с диагностированным аганглиозом.
На развитие плода в процессе беременности влияет множество факторов
Стадии заболевания
Анатомическая классификация стадий патологии несколько отличается в детском и зрелом возрасте. У взрослых выделяются следующие стадии патологии:
- Наданальная. Неиннервированность сконцентрирована в нижнеампульном участке.
- Ректальная. Распространение патологии по всей прямой кишке.
- При ректосигмоидной форме болезнь Гиршпрунга распространяется на сигмовидную кишку.
- Субтотальная. Включение ободочной кишки.
- Тотальная. Аганглиоз всей толстой кишки.
Стадии патологии в детском возрасте: ректальная, ректосигмоидная, сегментарная, субтотальная, тотальная.
Классификация болезни Гиршпрунга по степени увеличения прямой кишки (мегаколон) включает такие разновидности, как мегаректум (значительное расширение), мегасигма (расширение и удлинение), левосторонний (расширение сигмовидной и нисходящей кишки), субтотальная форма болезни Гиршпрунга (расширение ободной до правого изгиба), тотальный (расширение всей толстой кишки), мегаилеум (расширение и удлинение толстой кишки).
На поздних стадиях самостоятельное опорожнение кишечника невозможно
Опираясь на специфику мегаколона выделяют три типа болезни (по характеру течения): компенсированный (редкий стул, раз в 3-7 дней, но самостоятельный или при помощи лекарств и клизм), субкомпенсированный (запоры более недели, решаемые только клизмой), декомпенсированный (отсутствие позыва к дефекации, невозможность опорожнения даже при помощи клизмы, решается хирургически).
Симптомы отклонения
Симптомы болезни Гиршпрунга легкой стадии могут проявиться у взрослых в довольно позднем возрасте. Наданальную форму с коротким деформированным участком называют «болезнью взрослых».
Основной симптом у взрослых – запоры с детства без позыва к дефекации. По мере накопления токсинов – вздутие и схваткообразная боль, общая слабость, температура. Однако чаще симптомы возникают сразу после родов. У детей до месяца наблюдается отсутствие первичного кала (в течение суток от рождения), рвота, метеоризм, запоры или диарея.
Анемия – один из симптомов болезни Гришпунга
Симптомы и лечение болезни Гиршпрунга у детей зависят от стадии патологии и возраста ребенка. В раннем и младенческом периоде – отставание в общем развитии ребенка (нехватка питательных элементов), хронические продолжительные запоры, увеличение живота (лягушачий живот).
Позже присоединяются признаки анемии, кровяные прожилки в кале, воспаление всего кишечника, интоксикация (рвота, жар, понос), деформация грудной клетки и каловые камни.
Лягушачий живот у взрослых встречается редко, так как при постепенном развитии болезни и периодическом очищении не возникает аномального растяжения. Если встречается, то выглядит асимметрично (слева больше). Глазом определяется перистальтика, пальцами – полная отходов и скоплений кала ободочная (чаще сигмовидная) кишка.
Посмотрев эту видео передачу, вы узнаете больше о признаках о болезни Гиршпрунга:
Диагностика заболевания
Диагностика болезни Гиршпрунга предполагает совокупность инструментальных и функциональных исследований, осмотр и сбор анамнеза:
- Анамнез позволяет выяснить характер течения болезни, симптомы, особенности условий жизни пациента, наличие патологии у кого-то из родных, перенесенные заболевания.
- Пальпация эффективна не на всех стадиях, но с ее помощью можно определить каловые застои.
- Рентген при болезни Гиршпрунга – первая из инструментальных процедур. Применяются несколько его разновидностей. С их помощью оценивается работа и состояние кишок.
- Классический обзорный рентген позволяет выявить каловые комки и закупорку. Альтернатива – УЗИ.
- Контрастный рентген покажет деформации кишки (сужения и расширения, продолжительность), проверит сократительную способность, оценит состояние слизистой на пораженных участках.
- К эндоскопическим методам исследования относится ректороманоскопия и колоноскопия. Первая процедура позволяет оценить состояние сигмовидной кишки, вторая – вспомогательная при значительном увеличении органа.
- Проверить ректоанальный рефлекс и работу сфинктеров поможет аноректальная манометрия. Процедура основана на тестовом раздражении нервных окончаний для выявления внутристеночной нервной передачи.
- Гистохимический анализ. Изучение материала с 5,10 или 15 см от анального канала. Анализируется уровень ацетилхолинэстеразы. На пораженном участке он выше.
- Иммуногистохимическая диагностика применяется при очень коротком аномальном участке и неэффективности других процедур. Диагностика выявляет оксид азота в нервных клетках. В аномальной зоне его не наблюдается.
- Биопсия тканей прямой кишки. Выявляет ослабленные ганглии или их отсутствие.
Колоноскопия – один из самых информативных методов исследования кишечника
Лечение
Операция при болезни Гиршпрунга – единственный известный современной медицине метод лечения. Назначается как детям, так и взрослым. Цель операции – устранение затруднений проходимости и выхода каловых масс. Для этого полностью вырезают пораженный участок кишечника.
Хирургическое лечение болезни Гиршпрунга у взрослых требует обязательной подготовки. Эффект процедуры зависит от объема проделанных манипуляций.
Существует несколько разновидностей операций. В отношении взрослых применяется только одна – техника Дюамеля (вариация ГНЦК). Преимущества методики:
- безопасность и стерильность;
- максимально возможное удаление атрофированного участка;
- сохранение работы заднего сфинктера;
- поэтапное выполнение операции несколькими хирургами.
Отдельно следует рассмотреть то, как у детей лечить болезнь Гиршпрунга с помощью операций: техника Суонсона, Соаве, другие модификации Дюамеля (в том числе классическая). Рекомендуемый возраст операции – год – полтора. При компенсаторной форме – 2-4 года.
Операция проводится в несколько этапов
По этапам техники идентичны: резекция (удаление аганглиозного участка), колостомия (выведение здоровой культи наружу), реабилитация (привыкание больного к новой работе кишечника), реконструкция (соединение остатка толстой кишки и культи кишечника) и зашивание выводящего разреза.
В ряде случаев период колостомии продлевается. После операции отмечаются временные нарушения стула. Предотвратить развитие осложнений болезни или ее перехода на новую стадию поможет лечебная гимнастика, массаж, диета, внутривенное питание, клизмы, прием витаминов. Эти же способы относятся к подготовительному этапу перед операцией и восстановительному после нее.
Осложнения
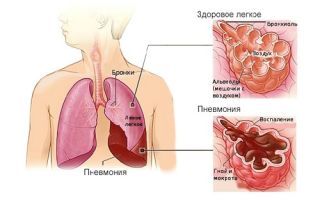
К общевозрастным и частым осложнениям синдрома Гиршпрунга относится кишечная непроходимость, воспаление, язвы и сквозные образования в расширенных отделах, кровотечения.
Пневмония – одно из осложнений болезни
Для детского возраста характерен энтероколит. Воспаление слизистой может варьироваться от небольших инфильтратов до острого воспаления брюшины. Последнее сопровождается симптомокомплексом (шок, водянистая диарея и острая рвота, обезвоживание, распирание брюшной полости), требующим немедленной госпитализации и операции.
Встречается видоизменение грудины. Под давление увеличенных органов смещается диафрагма, грудной каркас деформируется. Возникают проблемы дыхательной системы (бронхит, пневмония). Осложнения при болезни Гиршпрунга у новорожденных отличаются быстро прогрессирующим дисбиозом, инфекциями и язвами. Что может закончиться смертью.
Источник: https://kishechnik.guru/zabolevaniya/tolstyj-kishechnik/bolezn-girshprunga.html
Причины возникновения, особенности диагностики и лечения болезни Гиршпрунга у детей
К наследственным нарушениям формирования пищеварительного тракта относится патология, известная под названием врожденного идиопатического мегаколона. Младенцев с подобной проблемой примерно один на пять тысяч, причем мальчиков вчетверо больше. При наличии недуга у члена семьи вероятность развития заболевания равняется примерно четырем процентам.
Данный диагноз встречается вместе с другими генетическими нарушениями: с трисомией по хромосоме 21 — в пяти процентах случаев, с сердечно-сосудистыми, мочевыделительными, пищеварительными дисфункциями — в двадцати процентах. Диагноз часто ставят еще в младенчестве, но иногда симптоматика развивается значительно позже.
Первые записи о заболевании, датированные концом девятнадцатого столетия, принадлежат датскому педиатру Гаральду Гиршпрунгу, чье имя оно и получило. По наблюдениям Гиршпрунга, болезнь проявлялась в увеличении некоторых участков в толстом кишечнике, что влияло на перистальтику и механизм дефекации.
Сегодня появились новые точные способы диагностики недуга, что помогает подобрать оптимальное лечение, предотвратить появление осложнений и тяжелых последствий для пациента.
Что такое болезнь Гиршпрунга
Болезнь Гиршпрунга у новорожденных заключается в неправильном структурном формировании и функционировании нижнего части пищеварительного тракта. На некоторых его участках отсутствуют либо имеются в недостаточном количестве нервные сплетения, называемые нервными ганглиями, поддерживающие тонус стенок, регулирующие перистальтику, выведение каловых масс наружу.
Как правило, врожденные нарушения касаются ректосигмоидного или сигмовидного отдела. Пораженная часть не участвует в продвижении содержимого, сжата. Участки толстой кишки перед проблемной зоной оказываются расширенными.
Ткань без иннервации утолщается, превращается в соединительную. Стенки кишки ниже неработающей зоны продолжают функционировать нормально, усиленно сжимаются, вследствие чего гипертрофируются.
Более длинный и удаленный от ануса аномальный участок вызывает более тяжелые проявления болезни.
При аганглиозе кишечника с первых же недель жизни малыш страдает констипацией из-за сниженной кишечной моторики. Ребенок способен сам покакать не чаще раза в течение недели.
Каловые массы копятся, вызывая общее отравление, может возникнуть опасная непроходимость кишечника. Иногда помочь опорожниться может только клизма.
Важно как можно раньше выяснить причины неправильной работы пищеварительной и выделительной систем у ребенка, так как последствиями их игнорирования могут оказаться не просто системные дисфункции, а летальный исход.
Причины заболевания
Исследователи до сих пор размышляют над причинами развития болезни Гиршпрунга. Ее истоки кроются в сбоях эмбрионального онтогенеза из-за структурных изменений ДНК. Есть мнение, что болезнь Гиршпрунга у детей зависит от мутации в десятой хромосоме. С 35 по 84 день вырастают нервные узлы, регулирующие кишечную перистальтику.
Механизм начинается реализовываться с полости рта; затем ганглии формируются в пищеводе, желудке, кишечнике и анусе. Иногда происходит сбой в области толстого кишечника. На его небольшом фрагменте либо по всей площади не вырастают ганглии (либо их недостаточно).
Формы болезни Гиршпрунга и симптомы
Разберемся, что представляет собой синдром Гиршпрунга у детей. Патология нередко сочетается с другими нарушениями ЦНС. Кормление грудью отодвигает обнаружение проблемы, так как молоко матери улучшает моторику нормальных зон пищеварительного тракта, слабит, способствует процессу дефекации.
С введением прикорма кал уплотняется. Ребенок испытывает болезненные спазмы в брюшине, брожение газов, не может какать самостоятельно.
Постепенно увеличивается живот, оказывая давление на грудину, дыхательный тракт, вызывая воспаление его отделов. В кишках формируются копролиты, вызывая интоксикацию.
К серьезным последствиям относятся малокровие, кровяные вкрапления в кале, приступы рвоты, колит, микробный дисбаланс кишечника, понос, задержки в росте и развитии. Довольно редко легкие фрагментарные нарушения в кишечнике фиксируют в пубертатном периоде. Яркими симптомами болезни Гиршпрунга у детей считаются такие недомогания:
- первый кал у младенца не выходит даже спустя несколько дней после родов;
- имеется увеличенная «лягушачья» брюшина;
- пупок расположен существенно ниже нормы;
- есть признаки метеоризма;
- случаются приступы рвоты;
- малыш плохо кушает, ему сложно самому опорожнять кишечник, каловые массы зловонные, выходят тонкой лентой;
- иногда открывается понос.
Локализация аганглиальной части прямой кишки определяет форму болезни. В четверти всех случаев при ректальном аганглиозе в кишке имеется незначительный участок, лишенный нервных скоплений. При этом имеется предрасположенность к запору.
В семидесяти процентах обнаруживают ректосигмоидальную форму, когда аномальная зона охватывает прямую и часть сигмовидной кишки.
Это приводит к стойкой констипации, сильному метеоризму, болезненным ощущениям в брюшной зоне. Менее трех процентов патологий относятся к сегментарной форме.
При этом по всей длине кишки здоровые участки перемежаются с патологическими зонами. Последствия такой аномалии у каждого больного ребенка проявляются по-своему. Кто-то ходит в туалет редко, а кому-то нужна помощь в виде клизмы.
В трех процентах случаев фиксируют субтотальную разновидность поражения (такое бывает, когда необходимые для здорового функционирования клетки отсутствуют в половине толстой кишки).
- При тотальном аганглиозе (частота возникновения — менее процента), который проявляет себя с первых же дней, в толстой кишке полностью нарушена иннервация.
- При этом малыш совсем не может сам покакать, его живот сильно раздувается.
- Болезнь прогрессирует, проходя определенные этапы:
- на компенсаторном этапе запоры отмечаются сразу после родов, обостряются с введением других продуктов (из-за нарушенной перистальтики дефекация возможна только при помощи клизмы);
- при субкомпенсированной стадии применение клизм не всегда помогает: мучают сильные брюшные боли, токсикоз, ему трудно дышать, кроха почти не прибавляет в весе;
- в стадии декомпенсации симптоматика обостряется, каловые массы становятся все плотнее, и если не принять срочные меры, состояние может привести к развитию синдрома кишечной непроходимости.
Интенсивность и серьезность проявлений отличается в зависимости от стадии недуга:
- На ранней: имеются нарушения стула, невозможно опорожниться самостоятельно, брюшная зона раздувается;
- На поздней: добавляется малокровие, протеиновый дефицит, формирование копролитов, грудная клетка деформируется;
- На стадии осложнений может начаться парадоксальный понос и рвота, брюшная боль очень сильная.
Диагностика заболевания
Доктор осматривает маленького пациента, опрашивает родителей о жалобах, имеющихся в семье случаях аганглиоза. Далее он может прибегнуть к следующим методам диагностики, помогающим установить, какой характер носит заболевание:пронаблюдать его локализацию, серьезность, а также длину пораженного фрагмента.
Прибегают к таким методам исследования:
- рентген толстого кишечника с введением контраста;
- ультразвуковое исследование органов брюшины;
- биопсия кишечных стенок;
- общий анализ биологических жидкостей, кала;
- пальцевое ректальное обследование;
- измерение давления в толстой, прямой кишке, анальном сфинктере;
- визуальная оценка состояния слизистой при помощи ректороманоскопа.
Необходимо проводить тщательную диагностику с другими схожими заболеваниями, например — заворотом кишечника.
Лечение
Данную патологию удается вылечить, лишь прибегнув к операции. Но нельзя доводить состояние ребенка до критической формы заболевания. Нужно регулярно очищать кишечник, наладить диету и режим, способствующий природным позывам к опорожнению.
Правильно организованный уход, питание и лечение помогут предотвратить кишечную непроходимость, иначе возникнет критическое состояние, требующее экстренного оперативного вмешательства.
Консервативное
Хирургическое лечение болезни допускается не раньше, чем малыш достигнет двухлетия либо трехлетия. С рождения необходимо проводить консервативное лечение в домашних условиях. Нужно систематически следить за опорожнением толстой кишки, стимулировать естественный процесс различными способами.
При помощи очистительных, вазелиновых, сифонных клизм предотвращаются застой каловых масс, интоксикация, непроходимость. Выполнение процедуры с постоянным графиком способствует выработке условного рефлекса. Врачи подскажут, как выполнять все эти манипуляции безопасно и правильно.
Старайтесь подольше кормить кроху грудью. Дальнейшее введение новых продуктов должно проводиться строго под контролем доктора.
Диета должна содержать продукты с пищевыми волокнами, которые активируют, усиливают спазмы гладкой мускулатуры кишечника и продвижение пищи по нему.
Полезным будет употребление чернослива, кураги, яблок, моркови, свеклы, овсянки, гречки, кисломолочных продуктов. Малыш должен выпивать достаточно воды.
Медицинские работники подскажут, какие массажные техники будут эффективны при данном заболевании, научат упражнениям лечебной физкультуры, которые будут способствовать укреплению брюшной стенки, поддерживать тонус и функции органов пищеварения, предотвращать метеоризм и колики, тренировать сфинктер ануса. Проводить занятия нужно регулярно в течение десяти минут перед принятием пищи.
Оперативное
При установленном врожденном аганглиозе младенцам подбирают оптимальный период оперативного вмешательства, и это может сделать только оперирующий врач. Оно показано во время стабилизации и улучшения. Врач вырезает аномальный кусок кишки, а края здоровых участков сшивает. Манипуляцию могут провести одномоментно, когда вслед за отсечением патологических тканей идет соединение здоровых краев.
Но может и проводится двухмоментное лечение. После резекции больной области часть оставшейся кишки выводят вовне тела. Продукты выделения выводят в калоприемник. Через определенный период выполняется завершительная стадия операции, концы кишечника сшиваются. Обычно за этим следует налаживание самостоятельной дефекации. Может возникнуть непродолжительная диарея.
С профилактической целью можно использовать слабительное, иногда пользоваться клизмами. К поддерживающим средствам относится применение по предписанию пробиотиков, ферментных медикаментов, витаминных комплексов, протеиновых препаратов.
При возникновении таких симптомов как кровь в стуле, рвотные приступы, гипертермия, метеоризм, сильный понос, необходимо тут же посетить врача.
Возможно, после оперативного вмешательства кишечник был инфицирован. Опасность смертельного исхода после проведения хирургического лечения снижается до двух–шести процентов. Ребенок будет наблюдаться у профильного специалиста еще примерно полтора года после лечения.
Возможные осложнения и последствия
- Детям любого возраста (с болезнью Гиршпрунга) без своевременной грамотной врачебной помощи угрожают опасные, часто не совместимые с жизнью осложнения и последствия: воспаление тонкого и толстого кишечника разной интенсивности и опасности (вплоть до гнойного процесса, прободения кишечной стенки и воспаления серозного слоя брюшины).
- Для предотвращения токсикоза, образования копролитов, малокровия нужно вовремя провести операцию.
- При проведении хирургического лечения этого заболевания и вскоре после него возможны острые кишечные воспаления, констипация, понос, состояние непроходимости кишок, несостоявшееся сращение краев прооперированной кишки, инфицирование раны, пневмония, пиелонефрит, перитонит.
В заключение
Специфической профилактики данная патология толстого кишечника не имеет. Болезнь передается по наследству и развивается на очень раннем сроке в утробе матери. Главным условием сохранения всех функций пищеварительной системы у ребенка оказывается ранее выявление патологии, грамотное лечение и реабилитация.
Очень важно наладить подходящий рацион, активность на должном уровне, применять нужные энзимы. Научите этому малыша, чтобы в дальнейшем он знал, как себя поддерживать в форме. Так можно предупредить проблемы и опасности этой врожденной аномалии.
Источник
Источник: https://snovenie.ru/prichiny-vozniknoveniia-osobennosti-diagnostiki-i-lecheniia-bolezni-girshprynga-y-detei.html
Болезнь Гиршпрунга — что это такое, симптомы и лечение
Болезнь Гиршпрунга, что это такое? Это довольно редкое наследственное заболевание, затрагивающее отделы кишечника. В результате исследований ученые пришли к выводу, что данная патология наиболее часто встречается у представителей мужского пола, нежели у женщин.
Описание и виды
Болезнь Гиршпрунга – это врожденный дефект отдела толстого кишечника, при котором наблюдается большой недостаток или полное отсутствие нервных клеток, участвующих в его двигательной функции. В итоге отдел кишечника перестает принимать участие в процессе пищеварения.
Появляются длительные задержки стула, на протяжении от 5 до 7 дней. В некоторых случаях сходить в туалет получается только после проведения клизмы. В основном болезнь Гиршпрунга диагностируется еще в детском возрасте.
В редких случаях, при легкой форме, заболевание может проявиться и у взрослого населения. Примерно в 20% случаев у новорожденных присутствуют сопутствующие патологии, такие как расстройства мочеполовой системы и органов пищеварения, заболевания сердечно — сосудистой и нервной системы.
Дети с хромосомными нарушениями более подвержены к проявлению врожденного дефекта нижнего отдела живота.
Виды заболевания
- Компенсированный – задержка стула проявляется с самого раннего возраста, при которой клизмы дают положительный эффект на длительное время.
- Субкомпенсированный – более тяжелый вид, у пациента снижается масса тела, появляются болезненные ощущения тяжести, развивается анемия. Клизменное очищение не приносит нужного эффекта.
- Декомпенсированный – присутствие вздутия и тяжести в низу живота, при резкой смене рациона питания или физической нагрузке может возникнуть резкая кишечная непроходимость. Слабительные средства и очистительные клизмы не дают хорошего результата.
Также болезнь Гиршпрунга подразделяют по определению места поражения. Прямокишечная форма (прямая кишка) бывает с поражением промежностного отдела или с поражением ампулярной части. Ректосигмоидальная – поражение прямой и сигмовидной части. Субтотальная форма затрагивает половину кишечника. Тотальная – охватывает весь толстый кишечник.
Симптомы и причины
Выраженность симптомов зависит от уровня поражения и степени отсутствия определенных нервных клеток (ганглиев), участвующих в двигательной функции прямой кишки. Зачастую симптоматику различают еще у новорожденных детей. Чем больше присутствует скопление ганглиев, тем позднее проявится патология.
- Усиленное образование газов в животе – метеоризм.
- Отсутствие позывов к опорожнению (дефекации).
- Запоры с раннего детства.
- Периодически возникающее вздутие живота.
- Наличие затвердевших каловых масс (каловые камни).
- Нерегулярная боль в низу живота.
- Интоксикация организма человека из-за застоя каловых масс с последующим расширением толстой кишки.
- Изменение пигментации радужной оболочки одного глаза (гетерохромия), в результате недостатка или избытка пигмента (меланина).
- Отставание в росте и развитии.
- Увеличение объема живота.
В ходе современных исследований, выявления причины возникновения болезни Гиршпрунга предполагается, сбоя процесса развития нервных сплетений вызвано мутацией на генном уровне в структуре ДНК.
В период роста и формирования плода в утробе матери, примерно с пятой по двенадцатую неделю, идет образование ганглиев, в дальнейшем обеспечивающее их связь с нервной системой организма.
По не выясненным причинам процесс может прерваться, что приводит к нехватке ганглиев на определенном участке пищеварительной системы.
Чем больше протяженность отсутствия нервных сплетений, тем тяжелее форма заболевания.
Диагностика
Диагностирование болезни Гиршпрунга чаще всего проводится еще у новорожденных или раннем детстве, в очень редких случаях этот процесс затягивается до взрослого возраста. В качестве мер распознавания заболевания применяют функциональные тесты и инструментальное исследование.
- Сбор семейного анамнеза (выясняется, есть ли у близких родственников данная патология).
- Уточнение и сбор жалоб пациента.
- Уточнение перенесенных операций и наличие хронических заболеваний.
- Колоноскопия – диагностическая процедура осмотра кишечника с помощью специального инструмента. В ходе исследования производится фото и видео съемка. Детям до 12 лет колоноскопию проводят под общим наркозом.
- Ультразвуковое исследование органов брюшной полости (УЗИ). Простой и безболезненный метод диагностики. Позволяет определить изменение состояния внутренних органов.
- Ирригография – лабораторное исследование рентгеном толстой кишки при введении в него контрастного вещества. С помощью данной процедуры проводят ряд рентгеновских снимков на выявление изменений органа и его функциональность.
- Биопсия – взятие небольшого кусочка слизистой оболочки исследуемого органа для дальнейшего изучения. Считается наиболее достоверным методом диагностики.
- Рентгенологическое исследование проводится с целью обнаружения расширения внутренних органов.
- Аноректальная манометрия – измерение давления мышц сфинктера и изучение нейрорефлекторной деятельности мышц заднего прохода.
Лечение
Основным методом результативного лечения является хирургическое вмешательство. Консервативная терапия не дает необходимых результатов, но может быть использована в качестве подготовительного этапа.
Такое лечение направлено на изменение рациона питания – продукты не вызывающие повышение газообразование или запоры.
А также физиотерапия, стимуляция перистальтики при помощи специального массажа, прием витаминов, капельницы и очищающие клизмы.
Лечение хирургическим путем заключает в себя иссечение пораженного участка толстой кишки с ее конечным отделом (прямой кишкой). В зависимости от степени поражения все этапы операции производят за один или два раза. При двухмоментном вмешательстве вначале производится резекция участка с применением колостомии, выведение ее края через операционный разрез на животе.
Резекция – это удаление поврежденного участка. Выведение каловых масс происходит в специализированную емкость для сбора, которую пациент постоянно носит при себе. После адаптации пищеварительного тракта к новым условиям производят следующий этап лечения.
Операция по реконструкции включает в себя соединение здорового конца кишечника с прямой кишкой, с дальнейшим зашиванием отверстия на животе.
В некоторых случаях вместо колостомии возможно применение лаважа толстого кишечника. Лаваж – это механическое промывание толстой кишки физиологическим раствором через трубку с боковыми отверстиями. Чаще всего такое промывание используется при оперативном вмешательстве в один этап. Основной целью лаважа является устранение перерастяжения стенок органа пищеварения и снятие вздутия.
Послеоперационный уход
Период восстановления после оперативного вмешательства занимает достаточно долгий период. Время окончательной адаптации доходит до 6 месяцев.
В этот период у больного возможно периодическое непроизвольное отхождение кала.
Такое может происходить по причине замедленных процессов восстановления чаще всего при наличии у больного сопутствующих изменений органов пищеварения, а также погрешностей в операции.
После вмешательств такого рода существуют риски инфицирования пищеварительной системы. При внезапном проявлении высокой температуры, рвоты, вздутия или кровотечения необходимо незамедлительно обратиться к лечащему специалисту.
После проведенной хирургической операции пациент еще полтора года должен состоять на учете в диспансере. После нормализации стула ребенок начнет прибавлять в весе и хорошо развиваться.
Необходимо постараться установить строгий распорядок дня для выработки рефлекса опорожнения кишечника в определенное время.
Также в период адаптации нужно соблюдать сбалансированную диету и строго следить за работой перистальтикой.
Установление инвалидности
Не все пациенты с болезнью Гиршпрунга признаются инвалидами, так как патология сама по себе не является окончательным основанием для установления инвалидности. Критерием ее установления считается степень белково-калорийной недостаточности (БКН). Недостаточность различают по степени тяжести – 1-я, 2-я и 3-я.
БКН 2 степени характеризуется снижением показателей массы тела по его росту на 21 – 30%. Также бледность и снижение эластичности кожного покрова, уменьшение подкожно-жирового слоя. У ребенка отсутствует прибавка в весе, идет отставание в росте, снижен аппетит, частая рвота дисбиоз 2 степени.
При наличии у малыша стойкой (не поддающейся лечению в течение от полугода) белково-калорийной недостаточности 2 и 3 степени устанавливается инвалидность. При легкой форме БКН или ее отсутствии в признании ребенка инвалидом, скорее всего, будет отказано.
Источник: https://kishechnikhelp.ru/zabolevaniya/bolezn-girshprunga-chto-eto-takoe.html
Болезнь Гиршпрунга: симптомы, лечение и последствия
При формировании плода в период с пятой по двенадцатую неделю беременности происходит становление нервных скоплений. Указанные образования обеспечивают прохождение нервных импульсов по пищеварительной системе. Начало формирования происходит в ротовой полости. Нервные окончания создают сеть. Далее опускается в пищевод и желудок, по кишечнику к анальному отверстию.
При нарушении указанного процесса происходит сбой. Нервные сплетения на некоторых участках толстого кишечника отсутствуют. Расстояние, на котором отсутствуют нервные импульсы, может составлять до нескольких сантиметров. В тяжелых формах – распространяться на тонкий кишечник. От длины зависит тяжесть заболевания.
Ученые считают, что причиной отсутствия проводимости является мутация генной структуры ДНК. Заболевание носит наследственный характер.
Основу болезни составляет затрудненное прохождение или отсутствие нервной проводимости в тканях толстой кишки, нижнего отдела кишечника, что приводит к снижению или отсутствию перистальтики аганглионарного сегмента. Движения пищи нет. Происходит застой. Результатом становится запор.
Отмечено, лица мужского пола болеют чаще. Болезнь Гиршпрунга диагностируют до десятилетнего возраста. При условии заболевания старшего ребенка указанным недугом риск рождения последующих детей с патологией возрастает.
При синдроме Фавалле-Гиршпрунга толстый кишечник расширен. Увеличение растет в размерах. Постоянное присутствие каловых масс, и их скопление приводит к воспалительному процессу в затяжной форме. Слизистая оболочка деформируется и практически исчезает.
Классификация подразумевает разделение синдрома Гиршпрунга на стадии течения и формы болезни.
Выделяют стадии болезни:
- Анатомическая. Ректальная форма поражает промежностный отдел прямой кишки. В этом случае сегмент супер короткий. При поражении ампулярной и надампулярной части прямой кишки. В этом ситуации сегмент короткий. При ректосигмоидальной форме возможны поражения дистальной трети сигмовидной кишки. Для указанной стадии возможно поражение всей кишки или большей части при длинном сегменте. В сегментарной форме заболевания развитие патологии отмечается в одном сегменте или в паре. Субтотальная форма наступает при поражении левой половины толстого кишечника. Усугубляется положение при распространении патологии на правую сторону. Тотальная форма характеризуется развитием патологии на всю толстую кишку. В некоторых случаях процесс переходит на тонкий кишечник.
- Клинические. Выделяют компенсированную форму, субкомпенсированную и декомпенсированную.
Симптомы
У новорожденных клиническая картина болезни желудочно-кишечного тракта заметна практически сразу. Возможно диагностирование проблемы в пубертатном периоде или юношестве.
У грудничков можно отметить трудности отхождения или отсутствие мекония (первородный кал). Ребенка может рвать, констатируется метеоризм. Останавливается набор массы тела. Аппетит снижается заметно или отсутствует.
Запоры становятся очевидным признаком проявления, который позволяет заподозрить болезнь Гиршпрунга. У новорожденных с первых недель жизни отмечаются трудности с актом дефекации. Они становятся интенсивнее при введении прикорма. У малышей после года отмечаются стойкие и постоянные запоры.
Чем старше становится ребенок, тем труднее опорожнить кишечник. Получается только после применения клизмы. Газообразование увеличено. Появляется «лягушачий» живот. В ряд симптомов мегаколона также входит отставание в росте от сверстников.
Причиной возникновения становится нарушенное всасывание и развивающийся синдром мальабсорбции.
К поздним признакам относится недостаток железа в крови, гипертрофия, грудная клетка деформируется подобно рахитной. Образуются камни кала. Наступает интоксикация организма. Возможно появление энтероколита, выражающегося в нарастающей температуре тела, поносе и рвоте. Если степень интоксикации высока, то возникает расширение толстой кишки.
Диагностика
Из медицинского арсенала для диагностики болезни применяют инструментальные и функциональные способы исследования.
При подозрении на болезнь Гиршпрунга у взрослых врач назначает биопсию. Обязательным становится УЗИ кишечника. Проводится аноректальная манометрия.
Применение рентгена с контрастным веществом поможет выявить особенности кишечной моторики:
- Рентгеноскопия брюшной полости поможет выявить участки расширения толстой кишки. Констатируется отсутствие каловых масс выше анального отверстия.
- После применения клизмы проводят ирригоскопию с контрастным веществом. Метод позволит обнаружить узкие и широкие участки. Предоставляются данные о состоянии стенок кишечника.
- Аноректальная манометрия проводится с целью измерения давления в толстом кишечнике и внутреннем сфинктере.
- Колоноскопия поможет выявить участки, где нервные импульсы не проходят ввиду отсутствия нервных клеток. Биопсия при гистологическом исследовании покажет аномалию.
Дифференциальная диагностика включает в себя исследования кишечника и мекониевой пробки, стеноза терминального отдела подвздошной кишки. Фиксируется динамика кишечной проходимости.
Операции могут проводить по нескольким схемам. Наиболее частыми являются манипуляции: ректосигмоидэктомия по Свенсену-Биллу, ректальный доступ по Дюамелю (операция Дюамеля), эндоректальная операция Соаве и глубокий передний колоректальный анастомоз по Рехбейну.
Лечение
Избавиться от недуга возможно только хирургическим методом лечения. В ходе операции при болезни Гиршпрунга отсекается аганглионарный участок кишки. Процедура состоит из нескольких этапов.
В сложных случаях их проводят одномоментно. При двухмоментной операции началом становится удаление участка с патологией. Здоровый участок выводят через рассечение на животе.
Каловые массы отходят в специальную тару, которую пациент вынужден носит при себе.
Второй этап происходит после адаптации организма к перевариванию пищи при укороченном кишечнике. Состоит из реконструктивной операции. Здоровый конец кишечника связывают с прямой кишкой. Рассечение на животе (колостому) зашивают.
После операции пациент отмечает нормализацию стула. В первое время после вмешательства наблюдается диарея. При повторении запоров с ними легко справляется слабительное средство.
После хирургии может быть рекомендована диета, включающая в себя большое количество растительной клетчатки.
Перед применением оперативного вмешательства проводится лечение с помощью медикаментов. Питание становится послабляющим. Используется очистительная или сифонная форма клизмирования.
При поражении небольшого участка толстой кишки может быть рекомендовано применение клизм,а оперативное вмешательство откладывают. Клизмы делают с применением большого количества воды. Опорожнение кишечника указанным способом протекает всю жизнь. Для облегчения движения каловых масс назначают прием лекарств.
Применяются препараты, которые устраняют систематические проявления. На время больному становится легче. В нормальное состояние пищеварительная система вернется после операции.
У детей ситуация с лечением носит иной характер. Консервативную терапию применяют как подготовительную стадию перед операцией.
В детской хирургии рассматривают три способа возможного лечения:
- Терапию медикаментозными средствами до момента принятия решения о хирургическом вмешательстве.
- Отсрочка оперативного вмешательства с наложением ременной колостомы.
- Экстренная операция.
Единого мнения о возможности применения колостомии у детей до года в хирургическом сообществе детских врачей нет.
Некоторые считают, что прибегать к координальным методам возможно только после констатации отсутствия эффекта от лечения. Кишечник невозможно опорожнить другими способами.
Другая группа специалистов говорит о том, что радикальное вмешательство возможно в случае полной готовности пациента к его проведению.
Дети грудного возраста тяжело реагируют на сложные хирургические манипуляции. Высок риск развития осложнений. Возрастает возможность летального исхода.
Подготовка к операции проводится в амбулаторных условиях. Рекомендован массаж для механического запуска перистальтики кишечника. Показана лечебная гимнастика. Применяется витаминотерапия.
В сообществе родителей возникает мнение о привыкании к клизмам. При болезни Гиршпрунга самостоятельно кишечник не в силах избавиться полностью от содержимого.
Особенности лечения болезни Гиршпрунга у детей
Своевременная диагностика заболевания позволяет разработать эффективную схему лечения. Единственным эффективным методом борьбы с патологией является хирургическое вмешательство. При легком течении заболевания операция не всегда целесообразна, поэтому существует множество консервативных терапевтических методов, способных облегчить состояние больного.
Консервативная терапия
Консервативное лечение болезни Гиршпрунга применяется в основном при ректальном и сегментарном поражениях кишечника. В число обязательных терапевтических мер входят:
- специальное питание, усиливающее перистальтику;
- лечебная физкультура;
- регулярный массаж живота;
- клизмы (очистительные и сифонные);
- прием медикаментов, укрепляющих иммунитет и устраняющих симптомы интоксикации, витаминных комплексов, а также поддерживающих кишечную микрофлору препаратов-пробиотиков.
Зачастую консервативная терапия оказывается неэффективной и позволяет лишь отсрочить операцию. Однако она с успехом используется на этапе подготовки пациента к грядущей хирургической коррекции.
Хирургическое вмешательство
Хирургическое лечение патологии подразумевает удаление пораженного участка кишки. Чтобы орган мог впоследствии выполнять свою функцию, его здоровые отделы напрямую соединяют с терминальным участком. По возможности все необходимые для этого хирургические манипуляции совершаются в один этап. В противном случае проводят двухмоментую операцию, включающую следующие шаги:
- резекция аномально развитого участка кишечника;
- колостомия (выведение оконечности здоровой кишки через разрез на животе и присоединение калоприемника);
- период адаптации пациента к новому способу пищеварения в условиях укороченного кишечника;
- закрытие колостомы и реконструкция кишки.
Послеоперационный период
Период восстановления пациента после операции по реконструкции кишечника составляет полгода. Все это время ребенок должен находиться на учете у специалиста и проходить реабилитационные процедуры: заниматься физзарядкой, правильно питаться и укреплять свой иммунитет.
Задача родителей в этот момент – внимательно следить за состоянием малыша.
Почти у всех детей в послеоперационном периоде отмечаются задержки стула, чередующиеся с непроизвольным отходом каловых масс, а вздутие живота, понос или рвота на фоне повышения температуры тела – ненормальны.
При обнаружении подобных симптомов ребенка нужно немедленно показать врачу. Часто они являются признаком развития одного из возможных послеоперационных осложнений:
- энтероколита;
- перитонита;
- присоединившейся инфекции;
- расхождения внутренних хирургических швов.
Патогенез
Развитие болезни Гиршпрунга обусловлено нарушением эмбриогенеза предположительно на 7-12 неделях гестационного срока, когда формируются нервные сплетения Мейснера (в подслизистом слое толстой кишки) и Ауэрбаха (в мышечной оболочке кишечника).
Из-за преждевременного прекращения миграции нейробластов или их недостаточной дифференцировки вместо типичных подслизистого и мышечно-кишечного сплетений с ганглиями нейроструктуры кишки представлены отдельными нервными волокнами и глиальными элементами.
Чем раньше завершается миграция нейробластов, тем более протяженным является аганглиозный участок толстокишечной стенки. В слизистом слое накапливается ацетилхолинэстераза, которая вызывает спазм кишки, что является патогномоничным признаком аномалии Гиршпрунга.
Из-за тонического спазмирования и отсутствия перистальтики денервированный сегмент становится функциональным препятствием для продвижения каловых масс.
Хроническая задержка кишечного содержимого приводит к постоянным запорам и значительному расширению вышележащего отдела кишечника.
Как лечат болезнь Гиршпрунга без операции?
Лечение болезни Гиршпрунга у детей начинается с применения консервативных способов. К ним относятся:
- специальное питание — грудничкам назначается внутривенное введение питательных белковых растворов, детям старшего возраста рекомендуется включить в ежедневное меню продукты, усиливающие перистальтику (из овощей — отварную свеклу, капусту, морковь, фрукты — яблоки, сливы, абрикосы, обязателен кефир, гречневая и овсяная каша);
- лечебная физкультура и массаж живота в направлении по часовой стрелке;
- очистительные и сифонные клизмы;
- витамины — назначаются с целью дезинтоксикации и укрепления иммунитета;
- препараты-пробиотики — способствуют поддержке состава кишечной флоры.
Консервативное лечение бывает эффективным в редких случаях при ректальном и сегментарном поражении. Хирургический метод — основной, но предусматривает подготовку пациента с помощью терапии.
Причины заболевания
Исследователи до сих пор размышляют над причинами развития болезни Гиршпрунга. Ее истоки кроются в сбоях эмбрионального онтогенеза из-за структурных изменений ДНК. Есть мнение, что болезнь Гиршпрунга у детей зависит от мутации в десятой хромосоме. С 35 по 84 день вырастают нервные узлы, регулирующие кишечную перистальтику.
Механизм начинается реализовываться с полости рта; затем ганглии формируются в пищеводе, желудке, кишечнике и анусе. Иногда происходит сбой в области толстого кишечника. На его небольшом фрагменте либо по всей площади не вырастают ганглии (либо их недостаточно).
Осложнения
Врожденная аномалия Гиршпрунга часто приводит и развитию всевозможных осложнений. К их группе относят:
- Анемию.
- «Каловую» интоксикацию. Данное осложнение является результатом отравления организма скапливающимися токсическими веществами.
- Развитие острого энтероколита. При быстром прогрессировании подобного воспаления возможен летальный исход.
- Образование «каловых камней». При этом образуются такие твердые массы, что они могут нарушить целостность стенок кишечника.
Нельзя считать, что врожденная аномалия развития кишечника пройдет сама. Дальнейшее качество жизни ребенка и отсутствие у него изменений во всем организме зависит от своевременного лечения патологии.
В чем корень проблемы?
Формирование обеспечивающих иннервацию пищеварительной системы нервных скоплений происходит на внутриутробном этапе, а именно с 5 по 12 недели беременности. Сначала нервные сплетения возникают в полости рта, а в дальнейшем опускаются к кишечнику, желудку и анальному отверстию.
Иногда процесс прерывается, что неизбежно ведет к полному отсутствию нервных сплетений на каком-либо участке толстой кишки. Примечательно, что протяженность аномального участка разнится: иногда речь о нескольких см, а порой затрагивается весь толстый кишечник.
Тяжесть недуга впоследствии обуславливается именно протяженностью аномальной области.
Источник: https://pro-acne.ru/zheludok/bolezn-girshprunga-simptomy-lechenie-i-posledstviya.html
Польза сои и соевых продуктов — Образ жизни для хорошего здоровья
Если сравнивать сою с другими зернобобовыми культурами, она является лидером по содержанию белка.
Причем белок очень полезный и содержит много аминокислот:
- триптофан;
- лейцин;
- валин;
- метионин;
- изолейцин.
- Эти кислоты в организме не вырабатываются, но очень необходимы человеку.
- Соевый белок прекрасно усваивается, лучше животного, не содержит пуринов, естественных веществ содержащихся во всех клетках нашего организма.
- При распадении пуринов появляется мочевая кислота, в большом количестве приводящая к подагре.
Диетологи уверены, что соя заменяет мясо. Но, с этим можно поспорить. В ней небольшое количество витамина В12, участвующего в процессах кроветворения, рождения эритроцитов. Данный витамин содержится в мясных и молочных продуктах. Но это можно исправить, добавляя в продукты из сои витамины.
Лецитин в соевых продуктах
Соя содержит важное вещество — лецитин. Он подобно холестерину поступает в организм с желтком яйца, молочными продуктами, часть вырабатывается самим организмом.
Полезные свойства лецитина.
- Транспортирует холестерин в клетки тела.
- Если этого вещества мало, то жиры накапливаются в клетках печени, и появляется жировая дистрофия жизненноважного органа.
- Без него желчь накапливается в желчном пузыре, появляются холестериновые камни.
- Избавляет от скопления холестерина на стенках на стенках сосудов, помогает исчезновению уже имеющихся отложений.
- Является сильной профилактикой и лечением сердечно-сосудистых заболеваний.
- В лецитине очень нуждается мозг, так как на 30% состоит из него, на 60% из лецитина состоят ткани, оберегающие спинной и головной мозг.
- При его дефиците появляются головные боли, ослабление зрения, рассеянность, ухудшение памяти, нарушается работа сердца и печени.
Для хорошей работоспособности человеку требуется всего 4-5 г лецитина в сутки, а при стрессах, депрессии, плохой экологии, разных болезнях потребность увеличивается в несколько раз. В этом случае соя может заменить яйца и животные жиры.
Польза соевых продуктов
Соя содержит биофлавоноиды, например, генистеин. Это сильнейший антиоксидант, задерживающий размножение раковых клеток.
Изофлавоноиды (фитогормоны) не менее ценны, они близки по структуре к стероидным гормонам и восполняют недостаток женских гормонов-эстрогенов. Что важно в фазу менопаузы на фоне появляющегося остеопороза.
- В сое полностью отсутствует холестерин, поэтому пожилым людям, страдающим атеросклеротическим поражением сосудов, можно есть соевые продукты вместо мяса.
- Принимая во внимание все полезные свойства сои, продукты из нее можно рекомендовать для профилактики и лечения рака молочной железы, матки, простаты.
- Доказано, что если регулярно включать в свое питание продукты из сои, то риск появления следующих болезней понижается в 10 раз:
- рак молочной железы;
- рак предстательной железы;
- развития сердечно-сосудистых болезней;
- сахарного диабета;
- атеросклероз;
- болезни печени;
- старческое слабоумие.
- Какие противопоказания соевых продуктов?
- Чтобы приготовить продукты из сои нужен долгий процесс со сложными технологиями.
- В настоящее время заводским путем делают полуфабрикаты из сои, а потом — различные продукты.
Источник: https://pitanie4zdravie.ru/pampyshki-dlia-bosha/?random-post=1