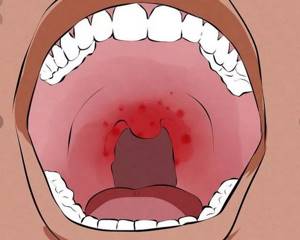
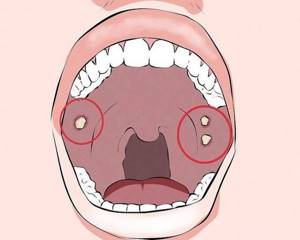
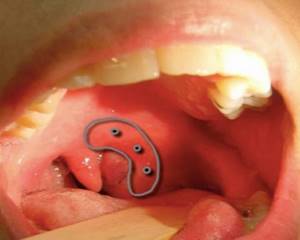
Небо – это костно-мышечная перегородка, отделяющая полость рта от глотки и носа. Основные его функции заключаются в распределении потоков воздуха в ротовой полости и носоглотке при разговоре, а также препятствие попадания пищи в полость носа во время приема пищи.
Болезненность неба может сигнализировать о серьезных патологиях, развивающихся в полости рта. При несвоевременном обращении к стоматологу воспаление чревато патологическими изменениями всей зубочелюстной системы и ухудшением общего состояния организма.
Среди наиболее частых причин воспаления неба выделяют травмы и вирусные инфекции. Рассмотрим полный список факторов, способствующих развитию болевых ощущений верхнего неба.
- Инфекционные заболевания полости рта (стоматит).
- Нарушение функции слюноотделения (слюнокаменная болезнь, мукоцеле).
- Панникулит – воспаление подкожно-жировой клетчатки вследствие инфекций или травм.
- Воспаление миндалин (ангина, фарингит, тонзиллит).
- Неврологические заболевания.
- Дисфункции челюстных суставов.
- Травматические поражения слизистой оболочки полости рта при чистке зубов жесткой щеткой или употреблении грубой пищи.
- Травмы неба, слизистой оболочки щек, десен вследствие аномалий развития зубов.
- Воздействие термических, химических и физических раздражителей (ожоги).
- Онкологические новообразования в полости рта.
- Предраковые состояния (лейкоплакия).
- Сиалометаплазия – доброкачественное образование на слюнных железах, достигающее 2 см в диаметре.
- Заболевания зубочелюстной системы (периодонтиты, пульпиты, кариес).
- Неправильно изготовленная ортопедическая конструкция.
- Аллергическая реакция на материал протезов.
Нередко дискомфортные ощущения человек испытывает в случае сильного обезвоживания, которое наблюдается при чрезмерном потоотделении, нарушениях работы мочевыделительной системы, приеме некоторых лекарственных препаратов.
Клиника поражения твердого или мягкого неба весьма специфична. Симптомы напрямую зависят от причин.
Травмы – частая причина болезненности неба как у взрослых, так и у детей. В области воздействия механического или термического раздражителя развивается небольшая рана, которая служит входными воротами для бактерий.
Как следствие – слизистая оболочка отекает, становится гиперемированной, болезненной. На небе появляются небольшие царапины, ранки, язвочки, волдыри.
Размножение бактериальной флоры провоцирует инфекционные заболевания всей полости рта.
Предрасполагающим фактором лейкоплакии служит употребление чрезмерно горячей или грубой пищи. Состояние характеризуется уплотнением слизистой оболочки в виде узелковых новообразований. У заядлых курильщиков воспаленное небо окрашивается в серовато-беловатый цвет.
В большинстве своем течение лейкоплакии бессимптомно. Однако при отсутствии лечебной терапии заболевание может перейти в злокачественную форму и проявляться общим недомоганием, потерей аппетита, сильной болезненностью неба.
Инфекционное поражение неба характеризуется покраснением, отеком, формированием язв. При этом человек испытывает сухость, болезненность, жжение и першение в горле. В случае бактериального воспаления на небе появляется беловатый налет.
При воспалении суставов ощущается болезненность, иррадиирующая в соседние органы и ткани.
Данное заболевание характеризуется появлением доброкачественных новообразований в виде пузырьков. После достижения определенных размеров они лопаются, оставляя маленькие язвочки на слизистой оболочке. Ведущими проявлениями состояния являются припухлость и незначительная болезненность.
Вследствие формирования кисты и закупорки слюнных протоков сдавливаются кровеносные сосуды. Это приводит к болезненности головы и шеи.
Кариозные поражения зубов приводят к инфицированию костной ткани и последующему образованию кисты в области верхушки корня. Как следствие – болевые ощущения в области кариозного зуба (преобладающие в ночное время), неприятный запах изо рта, гиперемия и отечность слизистой оболочки, повышение температуры тела, абсцессы со свищом.
Дополнительно при воспалениях неба будут выраженные реакции на температурные и химические раздражители, боли при глотании, приеме пищи, контакте языка с небом.
Определение лечебной тактики и выявление причины воспаления проводятся во время осмотра у стоматолога. Если первопричиной являются заболевания зубов, то осуществляют следующие мероприятия:
После лечения для снятия воспаления назначают:
- полоскания солевыми растворами, отварами трав (ромашки, шалфея, коры дуба, календулы) для устранения отека неба, гиперемии;
- противовоспалительную терапию;
- антибиотикотерапию.
Не стоит заниматься самолечением. Препараты и их дозировки подбирает стоматолог после оценки состояния полости рта и определения причины воспаления.
Если эффект от терапии отсутствует, то проводят хирургическое лечение: вскрытие гнойных очагов, удаление пораженного зуба.
В случае предраковых состояний пациента направляют на консультацию онколога и челюстно-лицевого хирурга. При заболеваниях миндалин лечение заключается в противовирусной, противовоспалительной терапиях, полоскании горла.
При частой болезненности неба не стоит злоупотреблять обезболивающими спреями и гелями. Данная тактика приведет к тому, что вовремя не будет распознан патологический процесс зубов, мягких тканей.
Чтобы предупредить развитие воспалительного процесса, следует придерживаться ряда важных профилактических мероприятий, среди которых выделяют:
- Соблюдение гигиены полости рта: чистка зубов после каждого приема пищи или не реже 2 раз в день.
- Проведение профилактических осмотров у стоматолога 1 раз в полгода.
- Наблюдение у онколога при подозрении на предрак или злокачественное новообразование.
- Своевременное лечение заболеваний ЛОР-органов, консультации отоларингологов.
- Укрепление иммунитета.
- Отказ от вредных привычек.
- Ограничение употребления продуктов, раздражающих слизистую оболочку неба.
Воспаление неба – явление нередкое и, в некоторых случаях, опасное. Специалисты наших клиник в Москве предлагают широкий спектр лечебно-диагностических мероприятий, которые подбираются индивидуально для каждого пациента.
В зависимости от клинической ситуации врачи назначают консультации узких специалистов: онкологов, отоларингологов, челюстно-лицевых хирургов. В своей ежедневной практике врачи руководствуются современными протоколами лечения и используют качественные лекарственные препараты, материалы.
Чтобы записаться на прием к врачу-стоматологу, свяжитесь с нами по телефону или заполните форму на сайте.
- Доктор медицины Аттила Финта / Земмельвейсский университет / 1-е отделение патологии и экспериментального рака: Патологии ротовой полости
- Анисимова И.В., Недосеко В.Б., Ломиашвили Л.М. — Клиника, диагностика и лечение заболеваний слизистой оболочки рта и губ.
- Барер Г.М., Волков Е.А. — Терапевтическая стоматология. Заболевания слизистой оболочки полости рта.
✅ Что делать, если опухло небо?
При появлении отека и гиперемии неба следует сразу же обратиться к стоматологу. Врач проведет осмотр, после чего назначит соответствующую лечебную терапию. Крайне не рекомендуется самостоятельно выбирать препараты и регулировать дозировки лекарственных средств. Неправильно составленная схема лечения грозит ухудшением состояния и развитием тяжелого патологического процесса.
✅ Каковы симптомы воспаления твердого неба?
При воспалении твердого неба около передних зубов будет ощущаться отек, гиперемия и болезненность, повышение температуры тела до субфебрильной. Лечебная тактика в первые дни воспаления включает в себя антибактериальную и противовоспалительную терапии.
Климович Виктория Борисовна Квалифицированный специалист в области ортодонтии, челюстно-лицевой хирургии и эстетической реставрации зубов, опыт работы — 11 лет
Привкус йода во рту: причины у женщин, мужчин. Что делать, если по утрам вкус йода во рту
Привкус йода во рту – довольно неприятное ощущение, от появления которого никто не застрахован. Обычно это чувство появляется у людей, которые в больших количествах едят морепродукты и со временем проходит, однако не всегда это так. Если привкус йода у женщины или мужчины присутствует в ротовой полости постоянно, стоит подумать о развитии таких заболеваний, как:
- йодизм;
- гипертиреоз;
- патологии органов ЖКТ.
В этом случае необходима консультация врача, чтобы установить причину появления симптома и начать лечение.
Йодизм
Йодизм – одна из самых опасных причин появления в ротовой полости йодистого привкуса. Существует две основных причины, из-за которых развивается это состояние: употребление в больших количествах специальных пищевых добавок с высокой концентрацией йода или самостоятельный прием препаратов на основе йода (либо прием их по рекомендации врача, но несогласованное повышение дозировки).
Также возможно развитие аллергической реакции на йод, поступивший в человеческий организм. Тогда вещество будет активно выводиться с помощью слюнных и потовых желез, дыхательными путями. Возможно также его попадание в ротоглотку с последующим появлением специфического неприятного привкуса.
Йодизм обычно сопровождают следующие дополнительные симптомы:
- чувство жажды на фоне сильного слюнотечения;
- не только привкус йода во рту, но и специфический запах из ротовой полости;
- сильное слезотечение;
- скачки температуры тела, которые нельзя объяснить наличием иных патологий в организме;
- появление на кожных покровах различных высыпаний (особенно угревой сыпи).
Гипертиреоз
Гипертиреоз – заболевание, при котором щитовидная железа активно продуцирует гормоны, вырабатывая большее их количество, чем необходимо человеческому организму. Особенно часто это заболевание передается по наследству или возникает вследствие воздействия неприятных экологических факторов.
Важно помнить о том, что дополнительное употребление продуктов с йодом на фоне гипертиреоза не улучшает состояние пациента, а только ухудшает его.
При появлении во рту специфического привкуса впервые рекомендуется обратиться к эндокринологу. Он сможет установить причину патологии, назначив ряд специфических исследований. Также при подозрении на гипертиреоз врач обязательно обратит внимание на дополнительные симптомы, без которых этот диагноз установлен быть не может. К ним относят:
- приступы тахикардии;
- повышенную раздражительность или вообще резкие смены настроения;
- отечность области шеи и, возможно, нижней трети лица;
- проблемы с менструальным циклом у представительниц прекрасного пола и потенцией у мужчин.
Использование гормональных медикаментов
Йодистый привкус в ротовой полости часто появляется у женщин, если они принимают оральные контрацептивы на регулярной основе.
В основном это происходит в том случае, если лекарства не были назначены врачом, а женщины выбирала их самостоятельно, пытаясь ориентироваться на рекомендации подруг и рекламу.
Также подобное чувство может возникать в том случае, если дозировка лекарства выбрана неверно.
Длительный прием неправильно подобранных контрацептивов не только не сможет защитить от нежелательной беременности, но и приведет к серьезным сбоям в эндокринной системе. Чтобы этого избежать, перед применением любых препаратов необходимо получить консультацию у специалиста.
Болезни ЖКТ
Привкус йода во рту может свидетельствовать о различных заболеваниях желудочно-кишечного тракта. Причем привкус, напоминающий йод, может появиться как при гастрите, так и при различных эрозиях, болезнях печени, желчевыводящих путей.
В некоторых случаях человеку кажется, что во рту есть йодистый привкус в том случае, если он не обеспечивает надлежащего ухода за своей ротовой полостью.
В этом случае идет активное разрушение эмали, и слюна начинает воздействовать на более уязвимые ткани, приводя к появлению соответствующего привкуса.
Также к появлению вкуса, напоминающего йод, могут приводить остатки пищи, остающиеся в промежутках между зубами, если человек некачественно проводит мероприятия по гигиене ротовой полости.
Другие причины привкуса йода во рту
Нередко женщины в период беременности жалуются на появление во рту привкуса, напоминающего йод. Чаще всего о какой-либо патологии в организме это не говорит.
Просто происходят сильные изменения гормонального фона, что приводит к изменению вкусовых восприятий и появлению специфического привкуса.
В основном избавиться от вкуса йода удается, как только женщина родит ребенка, и организм вернется в нормальное состояние.
Стрессы и неврозы также могут быть причиной появления в ротовой полости йодистого привкуса. При этом человек даже не обязательно будет чувствовать вкус йода, но ему вполне может так казаться, потому что у него сформировалась навязчивая идея.
Привкус йода во рту может также появляться, если человек с непривычки в течение длительного времени купается в море или просто находится на побережье. В этом случае появившееся неприятное ощущение опасности не представляет и со временем пройдет самостоятельно.
Как устранить симптом?
При появлении привкуса йода во рту рекомендуется обратиться к специалисту. Если женщине или мужчине диагностирован йодизм, врач может дать следующие советы:
- отказаться от продуктов питания, содержащих йод в большом количестве, включая отказ от йодированной соли (также придется отказаться от пищевых добавок с этим веществом);
- при сильном отравлении будет проведено промывание желудка, чтобы избавить организм от токсинов, которые еще не успели поступить в кровеносную систему и удалить излишки йода;
- будут порекомендованы для использования сорбенты, которые помогут вывести лишний йод из организма, не дав ему всосаться в кровь;
- в стационаре для лечения пациента с йодизмом будет применен тиосульфат натрия или хлорид кальция;
- если у пациента дома развились судороги, необходимо незамедлительно вызвать скорую помощь, чтобы провести госпитализацию в стационарные условия.
Если причина появления неприятного вкуса в гипертиреозе, то лечение будет подбираться специалистом в индивидуальном порядке. При патологиях зубов и десен помощь окажет врач-стоматолог, а при болезнях ЖКТ лечение назначит гастроэнтеролог.
При появлении в ротовой полости привкуса, напоминающего йод, рекомендуется обращаться к врачу. Чаще всего этот симптом не представляет опасности и развивается из-за употребления в пищу морепродуктов, однако в ряде случаев он может представлять серьезную опасность.
Своевременное обращение к специалисту поможет выявить причину патологии и начать ее устранение.
Лечение в домашних условиях при появлении привкуса йода в ротовой полости не рекомендуется, так как можно не улучшить собственное состояние, а только навредить своему здоровью.
Йод для подготовки к беременности, а также для беременных и кормящих мам
Йод – один из важнейших элементов, от которого зависит гормональный баланс. Ведь йод входит в состав гормонов щитовидный железы, а они регулируют многие жизненно важные процессы. Не будет йода – не будет необходимых гормонов, нарушится равновесие в организме.
На что влияет йод?
Щитовидная железа вырабатывает тиреоидные гормоны, которые образуются из аминокислоты тирозина и йода. Эти гормоны регулируют:
- Работу иммунной системы.
- Когнитивные функции.
- Рост организма.
- Развитие организма.
- Репродуктивную функцию.
- Обмен веществ.
Очевидно, что тиреоидные гормоны, а значит, и йод требуются для зачатия, а также для того, чтобы эмбрион правильно формировался, развивался и рос. Поэтому на обеспеченность женщины йодом во время беременности специалисты обращают особое внимание.
Чем опасен дефицит йода у беременных?
Примерно до середины беременности женский организм синтезирует йодсодержащие гормоны для двоих – для себя и для плода. В начале второго триместра в щитовидной железе ребенка начинают вырабатываться собственные тиреоидные гормоны, но их слишком мало, чтобы полностью обеспечить его потребности.
Если будущая мама получает недостаточное количество йода, то в первую очередь это «дефицитное» вещество в составе гормонов «отправится» в организм ребенка. А у самой женщины с вероятностью 30–50 % могут развиться следующие отклонения:
- зоб (разрастание) щитовидной железы,
- анемия,
- гестоз,
- осложнение беременности,
- угроза выкидыша,
- токсикоз.
Если же йода будет недоставать и для того, чтобы обеспечить будущего ребенка, то велика вероятность, что появятся следующие аномалии развития:
- микроцефалия,
- гидроцефалия,
- умственная отсталость вплоть до кретинизма,
- замедленное физическое развитие,
- снижение IQ,
- гипотериоз,
- карликовость,
- тиреотоксикоз.
Поэтому специалисты считают, что обеспеченность будущей мамы йодом на протяжении всего срока вынашивания – одно из важнейших условий правильного развития плода и нормальных родов. А во время грудного вскармливания йод необходим для активного и правильного физического и умственного развития младенца.
Сколько йода нужно?
Взрослому человеку требуется как минимум 150 мкг йода в сутки по данным ВОЗ [1]. А для беременных норма выше и составляет 200 мкг [2, 3]. Кормящим мамам требуется получать еще больше йода – 200–250 мкг в сутки [4].
Основными источниками йода для человека являются вода, рыба, морепродукты и йодированная соль.
Увы, йодированную соль употребляет всего 30 % населения России, а морская рыба и морепродукты – не самые популярные и частые продукты в рационе среднего жителя нашей страны.
70 % регионов России, включая Приморье, не содержат в почве, воде и местных продуктах достаточного количества йода [1]. Поэтому среднее поступление йода с продуктами питания составляет всего 60–80 мкг йода в сутки [5]. Конечно, этого мало!
Выход напрашивается сам собой: йод следует принимать дополнительно.
Важно знать! Многие беременные настороженно относятся к приему йода. Однако на самом деле йод противопоказано применять только при некоторых формах гипертиреоза. Эти формы встречаются менее, чем у 1 % женщин детородного возраста! Если у вас диагностирован гипертиреоз, обсудите прием йода во время беременности с эндокринологом. У остальных женщин нет оснований отказываться от приема йода.
Нормы суточной физиологической потребности в йоде у женщин
Данные МР 2.3.1.2432-08 «Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации»
| Количество йода | 150 мкг | 150 мкг | 150 мкг | 220 мкг | 290 мкг |
Как справиться с дефицитом йода?
Йод желательно начинать принимать уже во время планирования беременности. Ведь йод влияет на гормональный баланс и на работу репродуктивной системы. Поэтому его прием благоприятно скажется на шансах забеременеть.
Для приема во время подготовки к зачатию можно принимать комплекс Прегнотон, он содержит 150 мкг йода в суточной дозировке. Если вы уже вынашиваете ребенка, или кормите грудью – выбирайте Прегнотон Мама. Количество йода в комплексе в сочетании с поступающим из пищи йодом как раз и обеспечит суточную норму этого полезного вещества для беременных и кормящих.
Думайте о будущем своего ребенка заранее!
- Ших Е.В., Махова А.А. Витаминно-минеральный комплекс во время беременности. – М.: ГЭОТАР-Медиа, 2016. – 352 С.
- Rogan W.J., Paulson J.A., Baum C. et al. Iodine deficiency, pollutant chemicals, and the thyroid: new information on an old problem. Council on Environmental Health, Pediatrics. 2014 Jun;133(6):1163-6.
- Azizi F., Smyth P. Breastfeeding and maternal and infant iodine nutrition. Clin Endocrinol (Oxf). 2009 May;70(5):803-9.
- Sukkhojaiwaratkul D., Mahachoklertwattana P., Poomthavorn P. et al. Effects of maternal iodine supplementation during pregnancy and lactation on iodine status and neonatal thyroid-stimulating hormone. J Perinatol. 2014 Apr 17
- Дефицит йода – угроза здоровью и развитию детей России: Национальный доклад. – М., 2006. – 124 с.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Ранний токсикоз беременных
Большинство женщин, едва узнав о наступившей беременности, ждут плохого самочувствия, приступов тошноты и даже рвоты. И действительно, ранний токсикоз зачастую становится постоянным спутником многих будущих мам на ранних сроках беременности. Можно ли как-то облегчить эти неприятные симптомы?
Токсикоз (а врачи называют это состояние гестозом) – это синдром, который определяют как нарушение адаптации женщины к беременности.
По времени возникновения выделяют ранний гестоз, о котором и пойдет речь в данной статье, и поздний гестоз, который появляется в последние 2-3 месяца беременности и проявляется отеками, повышением артериального давления и появлением белка в моче.
Когда начинается ранний токсикоз при беременности
Ранний токсикоз обычно возникает в первой половине беременности. Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются.
Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции.
Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Проявление раннего токсикоза
Самым частым проявлением токсикоза является рвота. Очень редко встречаются другие формы раннего токсикоза:
- дерматозы беременных – это группа заболеваний кожи, которые возникают во время беременности и исчезают после нее. При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
- тетания (хорея) беременных. Это состояние возникает при условии снижения функции паращитовидных желез, вследствие чего нарушается обмен кальция в организме. Клинически заболевание проявляется судорогами мышц, чаще судороги бывают в пальцах рук, иногда в мышцах лица.
- слюнотечение – повышенное выделение слюны, в связи с чем происходит большая потеря жидкости (до 1 литра в сутки). Слюнотечение может быть самостоятельным проявление токсикоза или сопровождать рвоту беременных. В развитии слюнотечения имеют значение не только изменения в центральной нервной системе, но и местные нарушения в слюнных железах и их протоках под влиянием гормональной перестройки.
- бронхиальная астма беременных – крайне редкая форма гестоза.
- остеомаляция беременных – размягчение костей вследствие нарушения обмена кальция и фосфора, при этом чаще поражаются кости таза и позвоночника
- невропатия и психопатия беременных.
Причины токсикоза на ранних сроках
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами.
Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их.
Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения.
Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях.
Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Степени тяжести токсикоза при беременности
Основным симптомом раннего токсикоза беременных является рвота. В зависимости от частоты ее возникновения, а также степени нарушения обменных процессов в организме будущей мамы, врачи выделяют три степени тяжести рвоты беременных.
Как справиться с токсикозом и облегчить симптомы
Лечение легкой формы токсикоза обычно проводится дома. Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения.
Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения.
Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Правильное питание
Питаться нужно маленькими порциями, дробно, через каждые 2-3 часа. Еда должна быть легкоусваиваемой, по возможности высококалорийной и витаминизированной.
В связи со снижением аппетита рекомендуют разнообразную и приятную для будущей мамы пищу, то есть продукты выбираются с учетом желаний беременной, за исключением острых блюд, копченостей.
Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Если тошнота и рвота возникают утром, сразу после пробуждения, рекомендуется завтракать, лежа в постели, не вставая. На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
Каждая женщина сама подбирает для себя средство, помогающее бороться с тошнотой. Кому-то помогает долька апельсина, лимона или яблока, некоторые будущие мамы для облегчения симптомов токсикоза носят при себе сухарики или мятные конфеты. Хорошим противорвотным действием обладает тыквенный сок. Очень многим беременным помогает имбирный чай. Он готовится очень просто:
мелко нарезанный или натертый на крупную терку корень имбиря заливают кипятком и настаивают в течение 15-20 минут. Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Жиры и белки животного происхождения рекомендуется употреблять в первой половине дня, когда более активны ферменты поджелудочной железы. Молочные продукты лучше есть после обеда или перед сном.
Не рекомендуется использовать пищу с консервантами, мясо бройлерных кур, продукты быстрого приготовления, фаст фуд.
Для поддержания обменных процессов в организме желательно выпивать 2-2,5 литра жидкости в сутки. При учащении рвоты не рекомендуется одновременно употреблять твердую и жидкую пищу. Жидкости не стоит пить за 30 минут до и в течение 1,5 часов после еды, поскольку это провоцирует рвоту за счет растяжения стенок желудка и влияния на рецепторы.
Отвары и настои
Овсяный отвар
В качестве обволакивающего средства, то есть вещества, которое образует слизистую пленку и препятствует раздражению рецепторов на стенках желудка и кишечника, рекомендуется овсяный отвар. Готовится он следующим образом: 2—3 ст.
ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером.
Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями. Особенно хорошее воздействие он оказывает в сочетании с настоем шиповника.
Настой шиповника
Этот настой является хорошим источником витаминов и микроэлементов – содержит витамины С, К, Р и РР, калий, марганец, железо, способствует нормализации функции желчного пузыря.
Чтобы его приготовить, нужно 1 ст. ложку измельченных плодов шиповника залить 250 мл кипятка и настаивать в термосе около 2 часов.
Уменьшению тошноты и улучшению состояния будущей мамы способствуют следующие настои и отвары.
Фитонастой
Взять поровну: корня валерианы, плодов аниса обыкновенного, листьев кипрея, цветков липы, цветков календулы лекарственной, побегов черники обыкновенной, плодов боярышника кроваво-красного. 1 ст.
ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
Сбор Бенедиктова
Для приготовления данного сбора понадобятся: тысячелистник обыкновенный (10 г), трава мяты перечной (20 г), трава пастушьей сумки (20 г), корневища валерианы лекарственной (10 г), соцветия календулы лекарственной (20 г) и соцветия ромашки лекарственной (20 г). 10 г смеси залить 400 мл воды, выдержать на водяной бане 30 минут, процедить. Принимать по 50 мл 6 раз в день в течение 25 дней, три курса с 15-дневными перерывами.
Калина с медом
Растереть 2 ст. ложки свежих ягод калины обыкновенной, залить их 250 мл кипятка, нагревать 10 минут на водяной бане, процедить, добавить немного меда. Принимать по 1/3 стакана теплого настоя перед едой 3-4 раза в день.
Клюква с мятой, медом и лимоном
Отжать сок из 250 г ягод клюквы, охладить его, жмых вскипятить в 1 л воды, добавить 1 ст. ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
Шиповник с яблоками
Измельченные плоды шиповника (примерно 1 ст. ложку) залить 250 мл кипятка, добавить 0,5 ст. ложки сушеных яблок, нагревать на водяной бане в течение 15-20 минут. Этот напиток можно употреблять в течение дня вместо чая.
Шиповник с садовыми ягодами
Для приготовления напитка потребуются: 1 ст. ложка плодов шиповника, 1 ст. ложка плодов малины, 1 ст. ложка листьев черной смородины, 1 ст. ложка листьев брусники. 2 ст. ложки смеси залить 500 мл кипятка, кипятить в течение 5 минут, настаивать 1 час, процедить. Принимать по 100 мл отвара 3 раза в день.
Лечебная физкультура
Среди немедикаментозных средств хорошим эффектом обладает лечебная физкультура. Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту.
В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания.
Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Физиотерапевтические процедуры
Среди физиотерапевтических процедур для лечения раннего токсикоза применяют электросон, иглорефлексотерапию, лазеротерапию. Электросон — это метод, использующий низкочастотные токи, вызывающие засыпание. Продолжительность процедуры — от 60 до 90 минут, курс лечения – 6-8 сеансов.
Лазеротерапия
В комплексной терапии раннего токсикоза применяется облучение крови гелий-неоновым лазером через световод, проведенный через иглу, помещенную в локтевую вену. Процедура длится 15-20 минут.
Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ.
В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Иглорефлексотерапия, акупунктура
Это методы лечения, основанные на раздражении биологически активных точек и зон на теле и лице. При раннем токсикозе такое воздействие изменяет тонус нервной системы беременной женщины. Сеанс иглотерапии проводится 1-2 раза в неделю и длится 15-30 минут.
При утренней тошноте и рвоте беременных эффективен метод точечного массажа. Для этого надо пальцем надавить на точку, которая находится на внутренней стороне запястья, посередине, на 3 поперечных пальца выше ладони.
Ароматерапия
Применение ароматов растений – оказывает положительное воздействие на будущую маму и малыша. Вдыханием приятных ароматов можно достичь хорошего психологического эффекта, создать хорошее настроение, уменьшить явления токсикоза.
Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря.
Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Принципы лечения раннего токсикоза
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия — вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
Легкая степень
При легкой степени рвота натощак или после приема пищи наблюдается от 3 до 5 раз в сутки. Несмотря на рвоту, часть пищи все-таки удерживается и значительного похудения у таких беременных не наблюдается.
Общее состояние существенно не страдает, изменений в анализах крови и мочи нет.
Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
Умеренная рвота
Умеренная рвота (или рвота средней тяжести) выражается в учащении рвоты до 10 раз в сутки независимо от приема пищи. Характерна упорная тошнота.
Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия.
Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
Чрезмерная рвота
Тяжелая форма (чрезмерная рвота беременных) встречается редко. Частота рвоты до 20 раз в сутки и более. Для чрезмерной рвоты характерно выраженное обезвоживание организма и интоксикация. Это состояние может возникнуть как продолжение рвоты беременных средней тяжести или изначально приобрести тяжелый характер.
При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов. Рвоту средней и тяжелой степеней лечат в стационаре.
Чем чревато изменение кислотности желудка и как помочь организму
Главной опасностью увеличения секреторной функции желудка, является развитие воспалительного процесса в слизистой оболочке органа, с последующим её повреждением и развитием структурных дефектов. Изменение pН желудочной среды всегда сопровождается клинической симптоматикой, выраженность которой зависит от тяжести воспалительного процесса и характера структурно-функциональных нарушений.
Общая информация
В 80% случаев, причиной развития воспалительного процесса с повышенной кислотностью желудка, является микроорганизм Хеликобактер Пилори, которая нарушает естественные защитные свойства желудка и приводит к повреждению эпителия органа. Гастрит с повышенной кислотностью может развиваться у людей независимо от возраста, в том числе у детей.
К другим факторам, предрасполагающим к развитию данного состояния, можно отнести:
- Регулярное воздействие стресса на организм.
- Нерациональное питание, преобладание в рационе жареной и жирной пищи, а также блюд, приготовленных во фритюре.
- Злоупотребление так называемыми перекусами.
- Длительное или бесконтрольное использование препаратов из группы нестероидных противовоспалительных средств. Частое употребление слишком горячей или слишком холодной пищи. Кроме того, высокая предрасположенность к развитию гиперацидного гастрита имеется у людей с заболеваниями щитовидной железы, сахарным диабетом и подагрой.
Чем опасна повышенная кислотность
Желудочный сок содержит соляную кислоту, которая необходима для расщепления компонентов пищи. Для того чтобы кислотная среда не повреждала стенки желудка, вырабатывается защитная слизь. При повышенной кислотности желудка наблюдается разрушение слизистого защитного слоя, с последующим формированием воспалительного процесса, образованием эрозий и язв.
Клинические симптомы
Воспалительное поражение органа с увеличением секреции желудочного сока чаще обостряется в период межсезонья, в осенние или весенние месяцы. К симптомам повышенной кислотности желудка можно отнести:
- Тянущая или схваткообразная боль в подложечной области, которая чаще усиливается после приема пищи. При остром течении воспалительного процесса, боль может сопровождаться рвотой, которая приносит временное облегчение.
- Изжога, которая вызвана забросом кислотного содержимого желудка в пищевод.
- Отрыжка кислым.
- Неприятный запах изо рта.
- Расстройства стула в виде запоров или диареи.
К другим симптомам повышенной кислотности желудка при гастрите относится слабость, головокружение, повышенная потливость, избыточное газообразование в кишечнике (метеоризм), усиленное слюноотделение, повышение или снижение аппетита, появление белого или серого налёта на поверхности языка. Пониженная кислотность желудка сопровождается такими симптомами, как уменьшение аппетита, ощущение тяжести в эпигастрии, отрыжка тухлым.
Диагностика
Одним из ключевых методов как определить кислотность желудка, является проведение дыхательного уреазного теста на выявление бактерии Хеликобактер Пилори. Также, выполняется ПЦР и ИФА исследования, направленные на выявление антител к данному микроорганизму. К другим обязательным методам исследования при подозрении на гастрит с повышенной кислотностью, относят:
- Эндоскопическое исследование желудка (гастроскопия).С помощью данного метода оценивается состояние желудка, пищевода и двенадцатиперстной кишки. При необходимости, во время обследования, ведется забор фрагментов слизистой оболочки (биопсия).
- Внутрижелудочная pН-метрия. Для проведения исследования используется pН-метрический трансназальный зонд, который соединён с автономным регистрирующим блоком. Если показатели pН желудочного содержимого составляют менее 1,5 единиц, то диагноз гиперацидного гастрита подтверждается.
В качестве вспомогательных методов обследования может быть назначено ультразвуковое исследование органов брюшной полости.
Лечение
Информацию о том, как снизить кислотность желудка необходимо получить у врача гастроэнтеролога. Любые варианты самолечения в домашних условиях с использованием подручных средств, являются не только малоэффективными, но и могут привести к развитию осложнений.
При симптомах гастрита с повышенной кислотностью, диета и лечение предусматривает исключение из рациона жареной и жирной пищи, копченостей, фаст-фуда, алкоголя, мясных, рыбных и овощных консервов, специй, приправ, соусов. Питаться следует дробно, небольшими порциями, 4-5 раз в день.
Блюда необходимо готовить преимущественно на пару или путем отваривания. При повышенной кислотности желудка назначается диета № 1 по Певзнеру.
При симптомах гастрита с пониженной кислотностью, лечение и диета включают рецепты блюд, стимулирующих кислотообразующую функцию желудка.
Для лечения повышенной кислотности желудка, традиционная медицина использует такие группы фармацевтических средств:
- Антибактериальные препараты, которые эффективны при гиперацидном гастрите, спровоцированном бактерией Хеликобактер Пилори.
- Обволакивающие средства.
- Ингибиторы протонной помпы.
- Антациды.
- Н2 гистаминовые блокаторы.
- Препараты висмута.
Для поддержания нормальной кислотности желудочного сока, важно сохранять баланс нормальной желудочной микрофлоры. С этой целью, рекомендовано использовать метапребиотики, которые содержат натуральный питательный субстрат для желудочных и кишечных бактерий.
Метапребиотик Стимбифид Плюс помогает не только восстановить баланс нормальной желудочной и кишечной микробиоты, но и способствует эрадикации (уничтожению) Хеликобактер Пилори. Также, компоненты метапребиотика ускоряют процесс восстановления желудочного эпителия.
Профилактика
Уменьшить до минимума вероятность развития гиперацидного гастрита можно только при условии соблюдения профилактических мер.
Если у человека имеется склонность к избыточной секреции желудочного сока, то ему необходимо придерживаться диетических рекомендаций, не злоупотреблять жареной и жирной пищей, отказаться от употребления алкоголя и фаст-фуда.
Незаменимым помощником в сохранении здоровья желудка, является метапребиотик Стимбифид Плюс, который нормализует баланс желудочной микрофлоры и защищает эпителий органа от агрессивного воздействия соляной кислоты.
/ Доктор Стимбифид