Сердце человека бьется в результате работы электрических импульсов, которые регулируют последовательность и частоту сокращений камер сердца. Электрические импульсы генерируются в синусовом узле, структуре, расположенной в верхней камере сердца — предсердии.
От синусового узла, импульсы распространяются вниз к желудочкам с определенной частотой, тем самым задавая частоту сердечных сокращений. Если, по каким-либо причинам, импульсы замедляются или блокируются, развивается заболевание — блокада сердца (атриовентрикулярная блокада).
Блокада сердца — заболевание, при котором сердце человека сокращается с нарушенной частотой и ритмом из-за нарушения работы проводящей системы сердца. В результате блокад может развиваться аритмия или другие, более серьезные заболевания.
Классификация
Различают несколько видов блокады сердца. Их разделяют на основе локализации участка, на котором затруднена или полностью блокирована проводящая функция сердца. Из-за развития заболевания в различных участках сердца, каждая блокада имеет свои характерные особенности.
psodaz / freepik.com
Синоатриальная блокада
Синоатриальная блокада или синдром слабости синусового узла (СССУ) развивается в результате полной или частичной дисфункции синусового узла. Это может происходить как в результате физиологических нарушений, так и по причине других факторов, не связанных с состоянием организма (экстракардиальные факторы).
Основной причиной СССУ можно считать фиброз (развитие соединительной ткани и ее рубцевание) ткани синусового узла. Такая патология может быть вызвана воспалительными процессами, повышенным тонусом вагусного нерва или приемом лекарств.
СССУ может проявляться:
- одышкой;
- общей слабостью организма;
- болью в сердце;
- головокружением и потерей сознания;
- пониженным артериальным давлением;
- аритмией.
Межпредсердная блокада
Межпредсердная блокада развивается при нарушении распространения электрических импульсов, как внутри предсердий, так и между ними. Распространение возбуждения осуществляется по специальным проводящим путям, представляющим собой циркулярные и продольные мышечные пучки, обычно не описанные как часть специализированной проводящей системы сердца.
Одним из механизмов изменения электрофизиологических свойств миокарда предсердий, приводящих к замедлению проводимости, является развитие фиброза. Наблюдается нарушение целостности клеток миокарда с отложением коллагена в межклеточном пространстве, что препятствует движению импульсов по сердцу.
Сопровождается общей слабостью, болями в области груди и нарушенной частотой сердечных сокращений.
Атриовентрикулярная блокада
Атриовентрикулярная (АВ) блокада — это частичное или полное прерывание передачи импульса от предсердий к желудочкам и приводящее к нарушению частоты сердечных сокращений и скорости движения крови.
Различают 3 вида атриовентрикулярной блокады:
- 1 степень — обусловлена замедленным переходом импульсов от предсердий к желудочкам;
- 2 степень — характеризуется блокировкой части импульсов;
- 3 степень — (полная атриовентрикулярная блокада), связана с блокировкой всех импульсов, идущих от предсердий к желудочкам.
Возникает из-за поражения самой чувствительной области проводящей системы сердца — атриовентрикулярного соединения.
Внутрижелудочковая блокада
Внутрижелудочковая блокада возникает при нарушении работы пучка Гиса, проводящей области сердца, расположенного в области желудочков. Пучок Гиса состоит из 3 ветвей: левой и правой передних ветвей и задней ветви. Задняя ветвь также разделяется на правую и левую.
Рисунок 1. Отличия показаний ЭКГ при нормальном ритме и при блокадах.
Внутрижелудочковую блокаду классифицируют на основе поражения 1 из 3 ветвей:
- Блокировка передней правой ветви — нарушается иннервация правого желудочка;
- Блокировка передней левой ветви — при нарушении иннервации левого желудочка;
- Блокировка задней ветви — работа пучка Гиса нарушается в наибольшей степени, так как по этой ветви импульсы идут от предсердий к желудочкам, и в дальнейшем разделяются на правую и левую;
- Трехпучковая блокада — связана с нарушением проводимости всего пучка Гиса.
Степени и их симптомы
Блокады сердца классифицируются не только по месту ее развития, но и по степени тяжести, которая отражает опасность заболевания для здоровья человека и подходы к лечению той или иной стадии блокады сердца. Различают три основных стадии блокады сердца
Блокады сердца первой степени
Первая степень является самой легкой формой проявления. Возникает задержка в доли секунды во времени, необходимом для прохождения электрических импульсов через атриовентрикулярное соединение. Полной блокировки не происходит и импульсы достигают нужной точки.
Блокада сердца первой степени обычно не вызывает каких-либо заметных симптомов и диагностируется при изучении других заболеваний человека. Лечение может ограничиться исключением факторов риска, влияющих на здоровье сердца.
Блокады сердца второй степени
При развитии второй степени наблюдается серия увеличивающихся задержек во времени, которое требуется атриовентрикулярному соединению для проведения импульса в желудочки, до тех пор, пока не будет пропущен такт сердца. Возможны частичные блокировки импульсов.
Вторая степень подразделяется на 2 типа:
- Первый тип Мобитца. Это менее серьезный тип блокады сердца второй степени. Характеризуется замедленным проведением импульсов. Может вызывать симптомы легкого головокружения и слабости организма. Обычно не требует лечения.
- Второй тип Мобитца. Электрические сигналы доходят до желудочков медленно или могут полностью блокироваться. Этот тип сердечной блокады часто может прогрессировать до сердечной блокады третьей степени. Может вызывать симптомы головокружения и обморока, сопровождаться брадикардией. Требует врачебной консультации и полноценного лечения.
Блокады сердца третьей степени
Блокады сердца третьей степени — самая опасная степень для здоровья человека и его жизни и требует незамедлительной врачебной помощи. Характеризуется полной блокировкой передачи электрических импульсов от предсердий к желудочкам из-за отсутствия связи атриовентрикулярного соединения и желудочков.
- В этом случае, желудочки могут частично взять на себя функцию кардиостимулятора, но они не способны обеспечить полноценную работу сердца.
- Блокады третьей степени могут быть врожденными и приобретенными в результате других сердечных заболеваний или повреждений.
- Симптоматика включает в себя:
- одышку;
- слабость;
- обморочные состояния;
- боли в груди;
- побледнение кожи, покрывание пятнами;
- аритмию.
Многие случаи врожденной блокады сердца третьей степени диагностируются во время беременности, потому что ультразвуковое сканирование часто позволяет определить, есть ли у ребенка брадикардия.
Важно! Если диагноз упускается из виду во время беременности, симптомы врожденной блокады сердца третьей степени обычно не проявляются до тех пор, пока ребенок не станет старше, и его сердце не станет более развитым.
Диагностика
Диагностика блокад сердца начинается с опроса и физического осмотра пациента. Изучается история болезни, семейный анамнез. Исследуются симптомы и образ жизни пациента. Проверяются лекарственные препараты, которые мог употреблять пациент.
Проводится тестирование с помощью холтера или монитора событий — устройств для отслеживания сердечного ритма в течение определенного периода времени.
Рисунок 2. Признаки блокады сердца.
Монитор Холтера применяется для исследования сердца в течение 24 или 48 часов. Монитор событий — в течение месяца или более. Они позволяют фиксировать изменения сердечного ритма, даже если они не происходят часто или предсказуемо.
Может применяться имплантируемый петлевой регистратор, небольшой регистратор сердечных сокращений, который помещается под кожу над сердце. Способен анализировать работу сердца до 2 лет.
Применяются базовые методы изучения работы сердца, такие как электрокардиография (ЭКГ) и электрофизиологическое исследование. Для диагностики сердечных заболеваний ребенка в утробе матери, применяется метод УЗИ.
Монитор Холтера. yupachingping / freepik.com
Лечение
При диагностировании блокады сердца первой степени и блокады первого типа Мобитца, в лечении, как таковом, нет необходимости. Эти виды блокад не несут серьезной опасности. Врач может посоветовать вести здоровый и активный образ жизни, с умеренными физическими нагрузками, отказаться от вредных привычек, таких как курение и употребление алкоголя.
При диагностировании блокады второго типа Мобитца и блокады 3 степени, пациенту необходима медицинская помощь, так как отсутствие лечения может привести к летальному исходу.
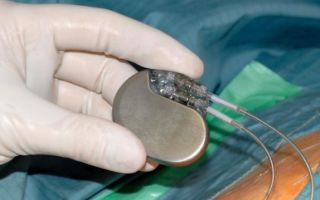
Основным методом лечение данных видов блокад — установка кардиостимулятора. Данное устройство хирургическим путем устанавливается возле сердца, и контролирует правильную частоту и скорость генерации электрических импульсов.
Кардиостимулятор. PantherMediaSeller / Depositphotos
Прогноз
Блокада сердца может быть врожденной), но чаще всего развивается после рождения. В целом, риск приобретенной блокады сердца увеличивается с возрастом, как и частота сердечно-сосудистых заболеваний.
Блокада сердца первой степени часто встречается у хорошо тренированных спортсменов, подростков, молодых людей и лиц с высокоактивным блуждающим нервом. Люди с различными сердечными заболеваниями, включая ишемическую болезнь сердца, ревматический порок сердца, саркоидоз или другие структурные заболевания сердца, также подвержены риску развития блокады сердца первой степени.
Без должного лечения блокад второго типа Мобитца и блокады третьей степени могут сопровождаться симптомами, значительно ухудшающими качество жизни: постоянная усталость, боли в груди, сильные головокружения и обмороки. Результатом отсутствия лечения может стать полная остановка сердца.
Заключение
Несмотря на то, что блокады сердца могут быть врожденными, наиболее часто встречается приобретенный вид блокад.
Употребление вредных веществ, постоянный стресс и сильные нагрузки на сердце могут привести к развитию сердечно-сосудистых заболеваний, осложнением которых может стать блокада сердца.
Здоровый образ жизни и регулярная консультация у врача позволит вовремя начать лечение и избежать развития серьезных заболеваний.
Описание, виды, симптомы, диагностика и лечение блокад сердца
Существует множество различных состояний, способных нарушить проведение электрического импульса по миокарду. Мы не всегда можем точно установить причину такого явления. Зачастую нам остается только предполагать, почему возникла блокада, и пытаться затормозить прогрессирование процесса.
В клинической кардиологии принято выделять две группы нарушений проводимости и возбудимости сердца:
- Кардиальные, то есть вызванные патологическими процессами, происходящими в сердечной мышце. Это может быть ишемическая болезнь сердца (ИБС) или перенесенный инфаркт миокарда, воспалительные заболевания, кардиомиопатии. Нередко источником проблемы становятся врожденные и приобретенные пороки сердечных клапанов. Сбой в работе проводящей системы может быть вызван травматизацией тканей во время операции.
- Некардиальные – причина таких нарушений кроется вне миокарда. Чаще всего нам приходится иметь дело с эндокринными заболеваниями – сахарным диабетом и патологией щитовидной железы. Среди возможных причин также стоит выделить гипертоническую болезнь, хронический бронхит, астму и иные состояния, приводящие к развитию гипоксии. У женщин сбой нередко регистрируется при беременности, с наступлением климакса.
Важно понимать: возникновение блокады не всегда связано с органическими изменениями миокарда или серьезными внесердечными заболеваниями. Сбой работы сердца может быть временным явлением на фоне стресса или физической нагрузки. Выяснить характер нарушений можно при обследовании пациента.
Механизм возникновения
В норме электрические импульсы проходят по миокарду с определенной скоростью и в строго установленной последовательности. Путь сигнала начинается в ушке правого предсердия – в синусовом узле.
Отсюда возбуждение постепенно распространяется по тканям предсердий и ненадолго замедляется в атриовентрикулярном узле. Далее импульс растекается по ветвям пучка Гиса, что охватывают правый и левый желудочек.
Заканчивается проводящая система мелкими волокнами Пуркинье.
Проблема возникает тогда, когда проведение импульса замедляется или полностью блокируется в определенной точке. Причиной могут выступать функциональные и органические изменения.
В первом случае импульс достигает клеток, которые находятся в рефрактерной (неактивной) фазе – и дальнейшее его прохождение нарушается. Следующий сигнал может пройти по тканям без препятствий.
При органических изменениях (например, в случае образования рубца после инфаркта) импульс будет «спотыкаться» о преграду, и сбой станет стойким.
Если говорить о патофизиологии нарушений, то нужно отметить работу Na+-каналов кардиомиоцитов. Пока эти пути открыты, импульс может без препятствий проникать в клетки. Но, если каналы инактивируются, проведение сигнала замедляется или приостанавливается. Такое случается, например, в зоне ишемии миокарда – там, где прекращается кровоснабжение тканей.
Признаки блокады сердца неспецифические и не всегда заметны без специального обследования. Выявить проблему можно на ЭКГ. На пленке видно, как проходит импульс по сердечной мышце, есть ли препятствия для возбуждения тканей, и в какой зоне они локализуются. Электрокардиография – это основной метод, позволяющий выставить диагноз и назначить лечение.
Возможные симптомы
Клинически блокады сердца не всегда проявляются. При легких нарушениях больной может не предъявлять никаких жалоб. Сбой в функционировании сердца выявляется только на электрокардиограмме.
При прогрессирующем нарушении проводимости возникают такие симптомы:
- беспричинная слабость;
- затрудненное дыхание;
- одышка;
- перебои в работе сердца;
- замедление ЧСС;
- головокружение.
Если несколько импульсов подряд не проходят по тканям сердца, возможна потеря сознания. Со временем болезнь прогрессирует, состояние больного ухудшается, и такие приступы случаются чаще.
Виды блокад и их признаки на ЭКГ
В кардиологии предлагаются различные классификации нарушений проводимости сердца. На практике нам кажется удобным разделение всех патологических процессов по месту локализации. Выделяют такие варианты блокады:
- Синоатриальные. Сбой локализуется в области синусового узла – в самом начале пути проведения импульса.
- Межпредсердные. Прохождение сигнала замедляется между предсердиями.
- Атриовентрикулярные (АВ-блокады). Замедляется или останавливается передача импульса между предсердиями и желудочками.
- Внутрижелудочковые. Наблюдается сбой в проведении сигнала по ветвям пучка Гиса в желудочках сердца.
Отличить эти состояния можно на ЭКГ. Характерные признаки патологии представлены в таблице.
| Вид блокады | Признаки на ЭКГ |
| Синоатриальная | Синусовый ритм неправильный. Отмечаются длительные паузы и выпадение отдельных сокращений сердца. Характерно появление брадикардии |
| Межпредсердная | Изменение зубца P – расширение более 0,12 сек., деформация. Может сочетаться с удлинением PQ-интервала |
| Атриовентрикулярная | Удлинение интервала PQ, выпадение комплекса QRS |
| Внутрижелудочковая | Расширение и деформация комплекса QRS |
Остановимся подробнее на атриовентрикулярных блокадах. По клиническому течению принято выделять 3 стадии развития процесса.
Блокада сердца I степени характеризуется замедленным прохождением электрического импульса от предсердий к желудочкам. На ЭКГ видно расширение интервала PQ до 0,2 сек.
– он отражает скорость проведения сигнала по предсердиям. Это самое частое нарушение АВ-проводимости.
Оно встречается преимущественно в пожилом возрасте на фоне органической патологии – перенесенного инфаркта, при миокардите, пороках сердца.
Блокада сердца II степени возникает при прогрессировании процесса. Не все импульсы проходят к желудочкам. Изменения на ЭКГ определяются типом блокады:
- АВ-блокада по типу Мобитц 1 ведет к выпадению сокращений желудочков. На кардиограмме это видно по удлинению интервала PQ, причем изменения прогрессируют с каждым комплексом. Далее фиксируется только зубец P, а QRS – маркер работы желудочков – выпадает. Такие симптомы наблюдаются при инфаркте, передозировке сердечных гликозидов и др.
- АВ-блокада по типу Мобитц 2 на ЭКГ отображается выпадением QRS. Интервал PQ удлиняется, но его нарастание не прогрессирует. Такой симптом говорит о серьезном поражении сердечной мышцы и грозит развитием полной блокады сердца.
Если процесс продолжает прогрессировать, блокируются несколько сокращений желудочков подряд, и выпадают комплексы QRS два и более раза. У больного наблюдаются приступы Морганьи-Адамса-Стокса (МАС) с потерей сознания.
Нарушения III степени – это полная поперечная блокада сердца. Сигнал не проходит от предсердий к желудочкам. Фиксируется отдельное возбуждение верхних и нижних отделов сердца. Изменения на ЭКГ хаотичны, видна диссоциация между маркерами предсердных и желудочковых сокращений – PQ и QRS. Нередко такое состояние сочетается с внутрижелудочковой блокадой.
После установки диагноза больной остается на амбулаторном лечении или госпитализируется в стационар. Тактика определяется тяжестью блокады. После достижения ремиссии пациент не должен оставаться без наблюдения специалиста. Мы рекомендуем:
- При стабильном состоянии и отсутствии жалоб посещать кардиолога и делать ЭКГ каждые 6 месяцев.
- Если состояние ухудшается, появляются новые жалобы или прогрессируют уже имеющиеся нарушения – записаться на прием к врачу как можно скорее.
Если врач назначает медикаментозную терапию, ее следует придерживаться и не нарушать график приема препаратов. Самостоятельная отмена лекарства недопустима – это ведет к развитию осложнений.
Если пациенту был установлен кардиостимулятор, тактика наблюдения меняется. Через 3, 6 и 12 месяцев после операции следует посетить врача и убедиться в том, что прибор работает без сбоев. Дальнейший график наблюдений будет зависеть от состояния пациента.
Подходы к лечению
При выборе схемы терапии мы ориентируемся на принятые Министерством здравоохранения протоколы, клинические рекомендации отечественных и зарубежных сообществ. Лечение должно быть комплексным и рациональным. Нужно не только убрать симптом, но и устранить возможную причину проблемы – и предупредить развитие осложнений.
Умеренные нарушения внутрипредсердной и внутрижелудочковой проводимости лечения не требуют. Мы предлагаем пациенту регулярно наблюдаться у кардиолога, следить за самочувствием, вести здоровый образ жизни.
Медикаментозная терапия назначается при явной клинической симптоматике – появлении перебоев в работе сердца, одышки, головокружения и иных состояний, которые мешают вести привычный образ жизни.
При развитии опасных осложнений показано хирургическое лечение.
Остановимся подробнее на терапии АВ-блокады. Схема лечения будет зависеть от тяжести состояния пациента. Если после проведенной диагностики по ЭКГ выявлена АВ-блокада I степени, терапия не показана. Рекомендуется только наблюдение у специалиста – визиты к врачу не реже одного раза в год.
При выявлении АВ-блокады II степени по типу Мобитц 1 лечение должно быть комплексным. Для стабилизации проводящей системы сердца назначаются антиаритмические препараты.
Одновременно с этим проводится лечение основного заболевания, ставшего причиной сбоя в работе сердца. Специфической терапии здесь не предусмотрено.
Мы подбираем медикаменты, исходя из ведущих симптомов и сопутствующих заболеваний.
АВ-блокада II степени Мобитц 2 и полная блокада сердца – повод для хирургического лечения. Проводится имплантация кардиостимулятора. Прибор регулирует сердечный ритм, обеспечивает полноценное проведение сигналов и бесперебойную работу миокарда. Кардиостимулятор может быть предложен и пациенту с АВ-блокадой по типу Мобитц 1 при наличии выраженной симптоматики.
Неотложная помощь показана при развитии синдрома МАС, полной блокаде сердца. Больной обязательно госпитализируется в стационар. Проводится непрямой массаж сердца, назначаются препараты, поддерживающие стабильный ритм. Показана установка кардиостимулятора.
Образ жизни и меры предосторожности
Лечение и профилактика нарушений в работе сердца – это не только прием медикаментов или операция. Мы рекомендуем пациенту полностью поменять свое отношение к жизни. Чтобы не допустить прогрессирования болезни и избежать нежелательных последствий, следует:
- Изменить рацион. В ежедневном меню должно быть меньше жареной, острой и соленой пищи. Рекомендуется добавить продукты растительного происхождения, сделать акцент на свежих овощах и фруктах. Запрещается фастфуд и быстроусвояемые углеводы – они негативно влияют на обмен веществ и провоцируют развитие сердечно-сосудистой патологии.
- Заниматься спортом. Показаны аэробные нагрузки, занятия йогой, плавание. Если нет возможности посещать фитнес-клуб или спортзал, можно ежедневно гулять на свежем воздухе – не менее 30 минут в день.
- Не перенапрягаться. Работа «на износ» не пойдет на пользу сердцу. Стоит пересмотреть свой режим дня. Ночной сон должен быть не менее 8 часов.
- Избегать стрессов. Излишние переживания негативно влияют на работу всех внутренних органов, и сердце не становится исключением.
- Следить за весом. При избыточной массе тела и ожирении стоит обратиться к эндокринологу, составить диету.
- Отказаться от вредных привычек. Курение – под запретом. Не стоит злоупотреблять алкоголем.
Прогноз заболевания зависит от тяжести состояния пациента. Соблюдение всех рекомендаций врача и своевременная установка кардиостимулятора продлевают жизнь и сохраняют здоровье.
Больной Р., 75 лет, обратился к участковому врачу с жалобами на перебои в работе сердца.
При осмотре и сбора анамнеза выяснилось, что пациента также беспокоят головные боли, приступы головокружения, одышка при физической нагрузке и в покое. Считает себя больным в течение 10 лет.
Перенес инфаркт миокарда в возрасте 67 лет. Наблюдается у кардиолога с диагнозом: ИБС. Постинфарктный кардиосклероз.
После дообследования на ЭКГ выявлены признаки АВ-блокады II степени, на эхоКГ –гипертрофия левого желудочка. После консультации кардиолога пациент был направлен в кардиохирургический центр. Проведена установка кардиостимулятора. Пациент выписан с улучшением состояния. Рекомендовано наблюдение у кардиолога.
Блокада ножек пучка Гиса
Блокада ножек пучка Гиса – нарушение внутрисердечной проводимости, характеризующееся замедлением или полным прекращением проведения импульсов возбуждения по одной или нескольким ветвям пучка Гиса. Блокада ножек пучка Гиса может выявляться только при инструментальном обследовании или симптоматически проявляться нарушениями ритма, головокружением, приступами потери сознания. Блокада ножек пучка Гиса диагностируется с помощью электрокардиографии. Лечение блокады ножек пучка Гиса сводится к устранению причин нарушения проводимости; в некоторых случаях может потребоваться установка искусственного водителя ритма сердца.
Блокада ножек пучка Гиса – неполное или полное нарушение прохождения электрического импульса по пучкам клеток проводящей системы сердца, приводящее к изменению последовательности охвата возбуждением миокарда желудочков.
В кардиологии блокада ножек пучка Гиса не рассматривается как самостоятельное заболевание. Как правило, она выступает следствием и одновременно электрокардиографическим симптомом какой-либо самостоятельной сердечной патологии.
По данным ЭКГ, блокада ножек пучка Гиса диагностируется у 0,6 % людей, чаще у мужчин; среди лиц старше 60 лет ее частота увеличивается до 1—2 %.
Пучок Гиса – часть проводящей системы сердца, представленная скоплениями видоизмененных мышечных волокон. В межжелудочковой перегородке пучок Гиса разделяется на две ножки — правую и левую. В свою очередь, левая ножка делится на переднюю и заднюю ветви, которые спускаются по обеим сторонам межжелудочковой перегородки.
Самыми мелкими ветвями внутрижелудочковой проводящей системы являются волокна Пуркинье, которые пронизывают всю сердечную мышцу и непосредственно связаны с сократительным миокардом желудочков.
Сокращения миокарда происходит благодаря распространению электрических импульсов, зародившихся в синусовом узле, через предсердия на атриовентрикулярный узел, затем – по пучку Гиса и его ножкам к волокнам Пуркинье.
Блокада ножек пучка Гиса
Блокада ножек пучка Гиса может вызываться различными причинами.
Блокада правой ножки пучка Гиса возникает при заболеваниях, сопровождающихся перегрузкой и гипертрофией правого желудочка, – митральном стенозе, дефекте межпредсердной перегородки, недостаточности трехстворчатого клапана, ИБС, легочном сердце, артериальной гипертензии, остром инфаркте миокарда (заднедиафрагмальном или верхневерхушечном) и др.
К блокаде левой ножки пучка Гиса приводят атеросклеротический кардиосклероз, пороки аортального клапана, кардиомиопатия, инфаркт миокарда, миокардит, бактериальный эндокардит, миокардиодистрофия. Реже блокада ножки пучка Гиса развивается на фоне тромбоэмболии легочной артерии, гиперкалиемии и интоксикации сердечными гликозидами.
https://www.youtube.com/watch?v=HgtTk8Lw230
Причинами двухпучковых блокад обычно служат аортальные пороки (аортальная недостаточность, аортальный стеноз) и коарктация аорты.
С учетом анатомического строения пучка Гиса блокады могут быть однопучковыми, двухпучковыми и трехпучковыми.
К однопучковым блокадам относятся случаи поражения только одной ножки (ветви) пучка Гиса: блокада правой ножки, блокада левой передней или левой задней ветви.
Двухпучковые блокады представляют собой одновременное поражение 2-х ветвей пучка Гиса: передней и задней ветви левой ножки, правой ножки и передней левой ветви, правой ножки и задней левой ветви. При трехпучковых блокадах поражаются все три ветви пучка Гиса.
По степени нарушения проведения импульса блокады ножек пучка Гиса могут быть неполными и полными. При неполной блокаде нарушается проведение импульса по одной из ножек пучка Гиса, в то время как функционирование второй ножки либо одной из ее ветвей не нарушено. При этом возбуждение миокарда желудочков обеспечивается неповрежденными ветвями, однако происходит с опозданием.
Т.о., при замедлении процесса распространения импульса по ветвям пучка Гиса, имеет место неполная блокада сердца I степени.
В том случае, если не все импульсы достигают желудочков, говорят о неполной блокаде сердца II степени.
Полная блокада (или блокада III степени) характеризуется абсолютной невозможностью проведения импульсов из предсердий в желудочки, в связи с чем последние начинают сокращаться самостоятельно, со скоростью 20-40 уд. в мин.
Блокады ножек пучка Гиса могут быть преходящими (интермиттирующими) или постоянными (необратимыми). В некоторых случаях блокада ножек пучка Гиса развивается только при изменении частоты сердечного ритма (брадикардии, тахикардии).
Блокады ножек пучка Гиса не имеют самостоятельных клинических проявлений; в большинстве случаев они проявляются симптомами основного заболевания и специфическими изменениями ЭКГ. В ряде случаев, при снижении сердечного выброса, блокада ножек пучка Гиса может сопровождаться частыми головокружениями, выраженной брадикардией, иногда – приступами потери сознания.
Рассмотрим основные клинические варианты блокады ножек пучка Гиса.
Блокада правой ножки пучка Гиса
В случае полной блокады правой ножки пучка Гиса проведение импульса и возбуждение миокарда правого желудочка и правой половины МЖЖП происходит по сократительным мышечным волокнам от левого желудочка и с левой половины МЖЖП.
При неполной блокаде отмечается замедление проведения электрического импульса по правой ножке пучка Гиса.
Иногда неполная блокада правой ножки пучка Гиса выявляется у практически здоровых молодых людей; в данном случае она расценивается как вариант физиологической нормы.
ЭКГ-признаками полной блокады правой ножки пучка Гиса служат расширение зубца S, увеличение амплитуды и расширение зубца R, QRS-комплекс имеет форму qRS с расширением до 0,12 сек. и более.
Блокада левой ножки пучка Гиса
При полной блокаде левой ножки пучка Гиса волна возбуждения не проводится по стволу ножки до ее ветвления либо не распространяется одновременно на обе ветви левой ножки (двухпучковая блокада).
Волна возбуждения передается на миокард левого желудочка с задержкой от правой половины МЖЖП и правого желудочка по волокнам Пуркинье. На ЭКГ – отклонение ЭОС влево, уширение комплекса QRS до 0,12 сек.
или больше.
В основе блокады передней ветви левой ножки пучка Гиса лежит нарушение проведения импульса к переднебоковой стенке миокарда левого желудочка. В данном случае после возбуждения МЖЖП и нижних отделов задней стенки по анастомозам волокон Пуркинье волна возбуждения распространяется на переднебоковую стенку левого желудочка снизу вверх.
При блокаде задней ветви левой ножки пучка Гиса нарушено проведение импульса к задненижним отделам миокарда левого желудочка. Волна активации распространяется от передней и переднебоковой стенки левого желудочка по волокнам Пуркинье на задненижние отделы левого желудочка, т. е. сверху вниз.
Неполная блокада левой ножки пучка Гиса характеризуется замедлением проведения импульса по основному левому стволу либо по обеим ветвям левой ножки. При этом часть миокарда левого желудочка возбуждается от импульсов, распространяющихся по правой ножке.
Двухпучковые блокады
При сочетании блокады правой ножки пучка Гиса с блокадой левой передней ветви распространение электрического импульса идет по задней ветви левой ножки пучка Гиса, вызывая возбуждение сначала задненижних отделов миокарда левого желудочка, затем — его переднебоковых отделов. Вслед за этим по сократительным волокнам импульс медленно распространяется на миокард правого желудочка.
Запаздывание возбуждения переднебоковой стенки левого желудочка и правого желудочка отражается на ЭКГ в виде расширения QRS-комплекса до 0,12 секунд, зазубренностью восходящего колена зубца S, отрицательного зубца Т, отклонения ЭОС влево.
При сочетанной блокаде правой ножки пучка Гиса с блокадой задней левой ветви проведение импульса осуществляется через переднюю левую ветвь, переднебоковые отделы миокарда левого желудочка по анастомозам к задненижним отделам левого желудочка, а затем — по сократительным волокнам к правому желудочку. ЭКГ отражает признаки блокады левой задней ветви и правой ножки пучка Гиса, отклонение ЭОС вправо. Данное сочетание свидетельствует о распространенных и глубоких изменениях миокарда.
Трехпучковая блокада
Неполная трехпучковая блокада сопровождается распространением импульса возбуждения к желудочкам по наименее пораженной ветви ножек пучка Гиса. При этом отмечается атриовентрикулярная блокада I или II степени.
В случае полной трехпучковой блокады проведение импульсов из предсердий к желудочкам становится невозможным (АВ-блокада III степени), что приводит к разобщению предсердного и желудочкового ритмов.
При этом желудочки сокращаются в собственном идиовентрикулярном ритме, характеризующемся малой частотой и аритмичностью, что может приводить к появлению мерцательной аритмии и асистолии различной длительности.
ЭКГ картина при полной блокаде ножек пучка Гиса соответствует признакам АВ-блокады той или иной степени.
Основным методом выявления блокады ножек пучка Гиса служит стандартная электрокардиография и ее разновидности — чреспищеводная электрокардиография (ЧПЭКГ), ритмокардиография, суточное ЭКГ-мониторирование.
Для выявления данных за органическое поражение сердца проводится ЭхоКГ, МРТ, МСКТ, ПЭТ сердца. При выявлении блокады ножек пучка Гиса необходима консультация пациента кардиологом, аритмологом или кардиохирургом.
Специфической терапии блокады ножек пучка Гиса не существует; при данном нарушении лечить необходимо основное заболевание.
При блокаде ножек пучка Гиса, осложненной стенокардией, артериальной гипертензией, сердечной недостаточностью, проводится терапия нитратами, сердечными гликозидами, гипотензивными средствами.
При АВ-блокадах следует рассмотреть показания к имплантации электрокардиостимулятора. При блокаде ножек пучка Гиса, протекающей без клинических проявлений, проводится динамическое наблюдение.
Прогноз блокады ножек пучка Гиса у асимптоматических пациентов благоприятен. При наличии органической патологии сердца прогноз определяется основным заболеванием. В свою очередь, блокада ножек пучка Гиса повышает как риск внезапной смерти у данной категории больных, так и развитие отдаленных осложнений.
Прогрессирование дефекта проведения, развитие АВ-блокады, кардиомегалии, гипертензии и сердечной недостаточности повышает вероятность неблагоприятного исхода.
Сердечные блокады
- Отличная техническая база
- Мощное оснащение — УЗ аппараты экспертного класса c возможностью 3D сканирования, мониторы /дефибрилляторы, холтеровские мониторы, а также собственная лаборатория дают возможность с высокой точностью определить причины возникновения патологии и контролировать ход лечения.
- Высокая квалификация персонала
Полное обследование пациентов и лечение проводят опытные кардиологи, аритмологи, терапевты, врачи функциональной диагностики.
Кандидаты медицинских наук, врачи высшей категории являются постоянными участниками европейских и отечественных конгрессов кардиологов, а также участниками международных клинических исследований, имеют многочисленные публикации в научных журналах.
Современные диагностические методы
Для диагностики заболевания проводится расширенное лабораторное исследование, ЭКГ в состоянии покоя, с нагрузкой и Суточный мониторинг ЭКГ по Холтеру, УЗИ, доплеровское и Duplex-обследование сонных артерии. В случае необходимости возможно проведение ЭКГ на дому переносным аппаратом.
Симптомы, причины, диагностика, особенности лечения
Сердце является главным поставщиком кислорода в кровь человека. При блокаде проводящая система работает неправильно, вызывая сокращения сердца в замедленном режиме – с частотой 50 и менее ударов в минуту.
Сердечная блокада, симптомы которой определяются степенью заболевания, вызывается нарушением внутриутробного развития, наследственной предрасположенностью.
Причиной может стать передозировка лекарств или любое поражение сердца (кардиосклероз, миокардит, инфаркт миокарда, ишемическая болезнь сердца), в результате которого мышечная ткань миокарда замещается рубцовой (соединительной) тканью.
Также причиной сбоя сердечного ритма могут стать серьезные физические нагрузки, например, у профессиональных спортсменов и высокое артериальное давление.
Клинические проявления заболевания различны. Так, например, блокада правой ножки Гиса проходит бессимптомно и чаще всего обнаруживается при ЭКГ, а полная блокировка левой ножки пучка Гиса сопровождается удушьем, посинением пальцев, губ, лица, кашлем с пенообразной мокротой.
Чем опасны блокады сердца
Сбои в работе сердца вызывают проблемы с кровоснабжением и, как следствие, приводят к кислородному голоданию внутренних органов. В результате человек ощущает частое головокружение, случаются обмороки. Длительная задержка сердечных сокращений (до минуты и более) может привести к кислородному голоданию мозга и клинической смерти.
Особенно опасна полная блокада, когда пульс снижается до 40 ударов в минуту и ниже. Для нее характерен синдром Морганьи-Эдемса-Стокса – возникают судороги и человек теряет сознание. На фоне поталогии быстро развивается сердечная недостаточность и летальный исход.
Классификация
Патологию классифицируют по нескольким параметрам: по участку сердца, на котором не проходит сигнал, по силе развития и степени выраженности.
По степени тяжести блокад:
- Неполная – характеризуется замедленным или частичным проведением импульсов на зону миокарда, расположенную ниже патологического участка. К ней относится АВ блокада 1 степени – импульсы проводятся с опозданием, 2 степени – импульсы проводятся не все.
- Полная или 3 степени – на участок миокарда, расположенный ниже патологии, импульсы в сердце не проводятся вообще.
По участку сердца, который находится в зоне патологии:
- Внутрипредсердная – при нарушении проведения электрического импульса, который проходит через стенки предсердия.
- Синоаурикулярная – блокируется синусовый угол в ушке предсердия.
- Атриовентрикулярная – блокируется узел, переключающий возбуждения с предсердия на желудочки.
- Внутрижелудочковая, или блокада ножки Гиса — при нарушении движения импульса из предсердий в желудочки.
Диагностика
Основное диагностическое значение в обнаружении блокады сердца принадлежит ЭКГ. Недостатком исследования является то, что патология может быть приходящей, а обнаружить ее можно только в момент проведения ЭКГ.
Поэтому для уточнения и подтверждения диагноза функциональные диагносты проводят холтеровское мониторирование и эхокардиографию. Если информативности ЭКГ или холтеровского мониторирования для постановки точного диагноза недостаточно, назначается ЭФИ — электрофизиологическое исследование сердца.
Лечение
В зависимости от степени блокады и ее локализации лечение патологии может быть консервативным и хирургическим. Иногда сердечное заболевание, встречается и у здоровых людей, являясь при этом вариантом нормы. Лечения неполная блокада в этом случае не требует, но опасность состоит в том, что со временем она может развиться в полную.
Если причиной блокады является какое-либо заболевание сердца, специального лечения блокады отдельных ветвей проводящей системы не требуется. В этом случае лечебные мероприятия направляются на устранение основного заболевания. При блокадах дистального типа и стойких сердечных блокировках назначается постоянная желудочковая электростимуляция.
При полной блокаде и развитии таких опасных состояний как сердечная недостаточность, отек легких и других грозных осложнениях, показана установка нормализующих проведение импульсов искусственных проводников ритма. Также рекомендуется постоянная электростимуляция сердца (установка кардиостимулятора) при симптомной АВ блоке 2 степени, если ЧСС значительно уменьшена.
Доверьте сердце профессионалам
Ни в коем случае не занимайтесь самолечением! Не игнорируйте признаки блокады сердца. Помните — от своевременного обращения к врачу зависит ваша жизнь и здоровье.
Звоните нам или записывайтесь на прием.