Терапия комплексная.
1 степень.
Показано длительное динамическое наблюдение. Подобная тактика может повторяться не один год. Если прогрессирования нет, постепенно частота консультаций кардиолога становится реже.
На фоне усугубления назначают медикаменты нескольких фармацевтических групп:
- Противогипертонические препараты. Разных видов.
- Антиаритмические.
Если имеет место воспалительная инфекционная патология используются антибиотики, НПВП и кортикостероиды. Лечение строго в стационаре.
Транзиторная АВ-блокада 1 степени (переходящая) — это единственный опасный случай, требующий терапии, при условии вирусного или бактериального генеза.
2 степень
Применяются препараты того же типа. В случае быстрого усугубления состояния смысла выжидать нет. Показана установка кардиостимулятора.
Независимо от возраста. Единственное исключение — пациенты старшей группы, которые могут не выдержать операции. Вопрос решается индивидуально.
3-4 степени
Имплантация искусственного водителя ритма обязательна. Как только наступает терминальная фаза, шансы на излечение минимальны.
На протяжении всего периода терапии показано изменение образа жизни:
- Отказ от пагубных привычек.
- Диета (лечебный стол №3 и №10).
- Полноценный сон (8 часов).
- Прогулки, ЛФК. Главное не перетруждаться. Длительность произвольная.
- Избегание стрессов.
Народные рецепты могут быть опасны, поэтому не используются.
Причины АВ блокады 1 степени
В основном это внешние факторы. Они могут быть устранены самим пациентом за редкими исключениями.
- Интенсивные физические нагрузки, чрезмерная активность. Возникает такое явление, как спортивное сердца. Нарушение проводимости — итог развитости кардиальных структур. На долю подобных причин приходится до 10% всех клинических ситуаций. Но поставить такой диагноз можно после длительного наблюдения и исключения органических патологий.
- Избыток лекарственных средств. Сердечных гликозидов, психотропных препаратов, блокаторов кальциевых каналов, спазмолитиков, миорелаксантов, наркотических анальгетиков, кортикостероидов.
- Нарушение процессов торможения нервной системы. Относительно безобидный фактор. Обычно является частью симптомокомплекса какого-либо заболевания.
Причины атриовентрикулярной блокады
В большинстве случаев атриовентрикулярная блокада является одним из симптомов различных заболеваний сердца:
- Стенокардия – сужение коронарных артерий сердца, которое проявляется в виде периодических болей за грудиной.
- Инфаркт миокарда.
- Кардиомиопатия – поражение сердечной мышцы, которое не связано с нарушением кровообращения в венечных артериях сердца и его пороками.
- Миокардит – воспаление сердечной мышцы.
- Поражение сердца при ревматизме.
- Пороки сердца.
- Опухоли сердца.
- Поражения сердца при сифилисе, дифтерии, грибковых инфекциях и пр.
Атриовентрикулярная блокада может развиваться у спортсменов при интенсивных тренировках, во время приема некоторых лекарственных препаратов (антиаритмические средства, спазмолитики).
Причины блокады 2-3 степеней
Намного серьезнее. Среди возможных факторов:
- Миокардит. Воспалительная патология мышечных слоев органа инфекционного или аутоиммунного (реже) генеза. Возникает как последствие в большинстве случаев.
Лечение в стационаре, клиническая картина яркая. Грозное осложнение — деструкция желудочков определяется в каждом десятом случае.
Особенно без специального антибактериального и поддерживающего воздействия.
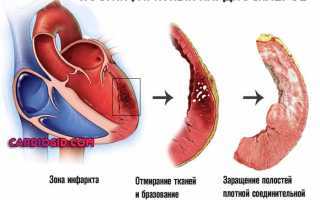
- Инфаркт. Острое нарушение трофики сердечных структур. Возникает в любом возрасте, преимущественно у пожилых пациентов. Также на фоне текущей ИБС, как осложнение.
Заканчивается некрозом кардиомиоцитов (клеток сердца), замещением активной ткани на рубцовую. Она не способна сокращаться и проводить сигнал. Отсюда АВ-блокада.
В зависимости от обширности можно говорить о степени тяжести. Чем больше структур пострадало, тем опаснее последствия.
Осложнения обширного инфаркта описаны в этой статье, симптомы предынфарктного состояния тут, причины и факторы риска здесь.
- Ревматизм. Аутоиммунный процесс, затрагивающий миокард. Лечение длительное, пожизненная поддерживающая терапия как результат.
Возможно замедлить деструкцию, предотвратить рецидивы, но полное избавление маловероятно.
Запущенное явление заканчивается повреждением пучков Гиса и нарушением проводимости.
- Ишемическая болезнь. По своему характеру похожа на инфаркт, но определенной критической массы процесс не достигает, поскольку кровоснабжение еще остается на приемлемом уровне. Однако некроз мышечного слоя не заставит себя долго ждать без лечения. Это логическое завершение ИБС.
- Коронарная недостаточность. В результате атеросклероза с сужением или окклюзией соответствующих артерий, питающих кардиальные структуры. Проявления возникают на поздних стадиях. Блокада — одно из органических нарушений. Подробнее о коронарной недостаточности читайте здесь.
- Кардиомиопатия. Обобщенное наименование группы процессов. Возникает как следствие тяжелых соматических патологий.
Суть кроется в дистрофии мышечного слоя сердца. Сократимость падает, сигнал по поврежденным тканям проводится хуже, чем в нормальном положении.
Ослабление гемодинамики, ишемия, полиорганная недостаточность как следствия. Виды кардиомиопатии, причины и методы лечения описаны в этой статье.
Также сказывается наличие патологий надпочечников дефицитарного типа, щитовидной железы, сосудов, в том числе аорты.
Список можно продолжать дальше. Есть мнение об участии в процессе наследственного фактора. Так это или нет — понятно не до конца. В последние годы активно ведется изучение роли генетического компонента.
Что может сделать врач?
Атриовентрикулярную блокаду выявляют при помощи электрокардиографии. Она помогает увидеть все нарушения распространения электрического импульса в сердце.
При первой степени атриовентрикулярной блокады обычно достаточно наблюдения у кардиолога – специального лечения не требуется. Нужно с осторожностью принимать медикаментозные препараты, которые влияют на работу сердца. Если врач назначает такие средства, то пациент должен предупредить его о нарушении сердечного ритма.
При второй и третьей степени атриовентрикулярной блокады устанавливают кардиостимулятор. Во время приступа, когда импульсы от предсердий совсем не проводятся к желудочкам, требуется экстренная помощь.
Атриовентрикулярные блокады – систематизация, диагностика, неотложная терапия Ссылка на основную публикацию
АВ-блокада: симптомы, причины, диагностика, лечение | АО «Медицина» (клиника академика Ройтберга)
Атриовентрикулярная блокада (АВ-блокада) — расстройство, проявляющееся как нарушение проведения электрического импульса из предсердий в желудочки. Синдром может протекать без внешних проявлений или сопровождаться выраженной симптоматикой: брадикардией, слабостью, обмороками, головокружениями. Лечение патологии осуществляется с помощью медикаментов или посредством операции. Запущенное течение АВ-блокады может привести к внезапной сердечной смерти.
Синдром развивается на фоне замедленного или отсутствующего электрического импульса, который должен следовать от предсердий к желудочкам. Причиной изменений становится поражение АВ-узла, пучка Гиса или ножек пучка Гиса. Атриовентрикулярные блокады — распространённое осложнение кардиологических патологий. Расстройство встречается у 12–15% пациентов, страдающих от заболеваний сердца.
Кардиологи выделяют врождённые и приобретённые формы расстройства. Механизмы манифестации первичных и вторичных блокад различны.
Врождённые блокады
Первичные синдромы — следствие системных заболеваний, перенесённых женщиной в период вынашивания плода. Триггером могут стать системная красная волчанка или дерматомикоз. В 30% случаев поражения АВ-узла возникают у плода на фоне аутоантител, продуцируемых организмом матери. Эти белки проникают сквозь плацентарный барьер и повреждают проводящую систему развивающегося организма.
Приобретённые блокады
Расстройства этого типа делятся на экстракардиальные и кардиальные. Первые не связаны с патологиями сердечной мышцы, вторые развиваются на фоне острых или хронических заболеваний сердца. К экстракардиальным причинам АВ-блокад относятся:
- расстройства ВНС;
- нарушения в работе желез внутренней секреции;
- механические травмы грудной клетки;
- физическое переутомление;
- употребление алкоголя и наркотических веществ т. д.
Кардиальные причины поражения АВ-узла не менее разнообразны. В их число входят:
- ИБС;
- нарушение кровообращения;
- разрастание рубцовой ткани в миокарде;
- хирургические вмешательства в средостении;
- дегенеративные процессы в перикарде.
В редких случаях расстройство проводимости электрического импульса становится следствием злокачественных опухолей, сформировавшихся на тканях сердечной мышцы.
Кардиологи используют несколько типологий для описания клинических проявлений синдрома. Наиболее распространённая классификация учитывает уровень, на котором происходит нарушение проведения электрического импульса. Этот подход позволяет выделять следующие формы АВ-блокад:
- проксимальные — затрагивают предсердия, АВ-узел, ствол пучка Гиса;
- дистальные — поражают ветви пучка Гиса;
- комбинированные — формируются на нескольких уровнях одновременно.
Электрокардиографические критерии предусматривают выделение нескольких степеней синдрома:
- первой — проводимость АВ-узла нарушена, но все импульсы из предсердий достигают желудочков;
- второй — нарушение проводимости выражено сильнее, часть импульсов не достигает желудочков;
- третьей — все импульсы, идущие от предсердия, не поступают в желудочки.
Кардиологи называют АВ-блокады первой и второй степени частичными, третьей — полными.
Клинические проявления расстройства зависят от степени поражения АВ-узла, наличия сопутствующих патологий сердца и причины развития непроводимости тканей. Наиболее распространёнными симптомами АВ-блокад остаются:
- выраженная слабость при физической нагрузке;
- прерывистые дыхательные движения;
- приступообразные боли в сердце;
- потеря равновесия;
- сумеречное состояние сознания.
Расстройство третьей степени может привести к снижению пульса до 35–40 ударов в минуту, выраженным болям в области сердца, судорогам.
Эпизодические потери сознания пациентами старшей возрастной группы становятся причиной углубления интеллектуальных нарушений. Лица, перенёсшие инфаркт миокарда, могут столкнуться с кардиогенным шоком. Недостаточность кровоснабжения, возникающая при АВ-блокадах, провоцирует обострение ишемической болезни сердца и развитие почечной недостаточности.
Постановка диагноза выполняется кардиологом. Врач собирает данные для анамнеза, осматривает пациента и направляет его на диагностические процедуры:
- ЭКГ;
- функциональные тесты;
- суточное мониторирование;
- ЭФИ.
Данные ЭКГ помогают определить степень АВ-блокады. Функциональные пробы дают представление о реакции организма на различные физические нагрузки. Во время стресс-тестов лица с признаками поражения АВ-узла получают инъекцию атропина.
Суточное мониторирование позволяет установить тип расстройства (постоянный или временный) и период его возникновения (утро, день, вечер, ночь). ЭФИ предназначено для обнаружения первичного очага непроводимости в тканях сердечной мышцы.
Тактика лечения зависит от клинической картины расстройства. Врачи могут прибегнуть к медикаментозной терапии или хирургическому лечению, основываясь на результатах диагностических тестов. Частичные блокады не требуют лечения — пациентам следует проходить регулярные профилактические осмотры.
Полная бессимптомная АВ-блокада
Эта форма расстройства не требует лечения. Синдром формируется у новорождённых или лиц моложе 20 лет. Единственным признаком поражения АВ-узла становится замедление ЧСС до 50–60 ударов в минуту. В этом случае показаны:
- регулярные — раз в полгода — электрокардиограммы;
- консультации с кардиологом;
- умеренные физические нагрузки.
Систематические ЭКГ позволят выявить прогрессирующее поражение АВ-узла. При устойчивом снижении ЧСС до 40 ударов в минуту пациенту назначается операция, во время которой хирурги устанавливают электрокардиостимулятор. Устройство призвано предупредить наступление внезапной сердечной смерти.
Полная АВ-блокада с нарушением кровообращения
Расстройство этого типа провоцирует регулярные обмороки. Установка кардиостимулятора остаётся основным способом лечения. Показанием к его установке кардиологи считают единичные обмороки лиц из группы риска. При неэффективности кардиостимулятора пациентам назначается медикаментозная терапия, основанная на препаратах-симпатомиметиках:
- орципреналине;
- изопреналине;
- протерноле и т. д.
Благодаря этим средствам частота сердечных сокращений поддерживается на уровне 50–60 ударов в минуту. Дозировка препаратов подбирается индивидуально для каждого пациента.
Полная АВ-блокада острой формы
Синдром развивается на фоне инфаркта миокарда или миокардита, интоксикации организма медицинскими препаратами, операций на сердце. Устранение расстройства требует применения кортикостероидов. Препараты этой группы обеспечивают снижение отёчности и устраняют воспаление в АВ-узле. Дополнительно пациенты получают гидрокортизон и преднизолон.
Наиболее действенной профилактической мерой остаётся своевременное лечение патологий, приводящих к нарушению проводимости электрического импульса от предсердий к желудочкам. Лицам всех возрастов рекомендуется:
- обращаться к кардиологу при обнаружении симптомов АВ-блокад;
- соблюдать дозировку медикаментов, влияющих на функции АВ-узла;
- следовать режиму труда и отдыха, придерживаться сбалансированной диеты;
- избегать чрезмерных физических нагрузок.
Пациентам из группы риска следует проходить регулярные профилактические осмотры в условиях клиники.
— Какой врач занимается лечением АВ-блокад?
— Постановка диагноза и разработка тактики лечения осуществляется кардиологом. Пациентам могут потребоваться консультации других врачей: хирургов, эндокринологов, терапевтов и т. д.
— Почему частичные АВ-блокады не рассматриваются врачами как показание к установке пациенту кардиостимулятора?
— Расстройства этого типа незначительно угнетают функции АВ-узла. Купировать нарушение проводимости электрического импульса от предсердий к желудочкам можно с помощью медикаментозной терапии.
— Требуется ли реабилитация после установки кардиостимулятора?
— Процесс восстановления после операции длится до 4 недель. В этот период показаны умеренные физические нагрузки, сбалансированный рацион, приём вспомогательных препаратов. После завершения реабилитации люди, перенёсшие хирургическое вмешательство, могут вернуться к привычной жизни без значимых ограничений.
При подготовке статьи использованы следующие материалы:
- Чазов Е. И. Руководство по кардиологии. — М.: Медицина, 1982. — Т. 1.
- Большая медицинская энциклопедия: В 30 томах / Главный редактор Б. В. Петровский. — 3-е издание. — М.: Советская энциклопедия, 1974. — Т. 1. — 576 с. — 150 000 экз.
- Справочник терапевта: В 2 томах / Под редакцией Н. Р. Палеева. — М.: Издательство АСТ, 1999. — Т. 1. — 560 с. — 5000 экз.
Предсердно-желудочковая блокада — причины, симптомы, диагностика, лечение и профилактика
- Повышение тонуса блуждающего нерва.
- Миокардиты.
- Острый инфаркт.
- Кальциноз проводящей системы.
- Электролитные нарушения (снижение содержания в крови магния и калия).
- Передозировка лекарственных препаратов (бета-адреноблокаторы, сердечные гликозиды, антагонисты кальция, антиаритмики Ic, Ia, II — IV класса).
- Может возникать у детей с различными пороками сердца и у взрослых после операции на клапане.
На ЭКГ интервал PQ соответствует распространению импульса от предсердия к желудочку и в норме его длительность составляет от 120 до 200 мс.
- При блокаде 1 степени наблюдается удлинение интервала более 200 мс.
- При 2 степени возможны 2 варианта развития:
- постепенное удлинение интервала, что приводит к тому, что один из желудочковых комплексов выпадает.
- предсердный комплекс выпадает неожиданно, при этом все интервалы постоянны.
- Полная блокада 3 степени – это нарушение проводимости, во время которого электрический импульс из предсердий к желудочкам не проводится. При этом предсердия и желудочки сокращаются сами по себе с различным ритмом.
Виды атриовентрикулярной блокады
По степени тяжести различают 3 степени. Также бывает прерывающейся, острой и хронической по степени устойчивости.
Симптомы
При 1 степени жалоб пациент может не предъявлять. В анамнезе встречаются миокардиты или инфаркт. Пациент может принимать препараты, которые вызывают замедление проведения импульса в атриовентрикулярном узле. Во время осмотра блокада не дает отклонений, чаще ее случайно обнаруживают на ЭКГ-ленте.
Для блокады 2 степени характерны следующие симптомы:
- головокружение.
- брадикардия, снижение АД.
- боль в грудной клетке, связанная с поражением сердца.
- полная атриовентрикулярная блокада характеризуется следующими признаками:
- слабость, головокружение, повышенная потливость.
- снижается толерантность к нагрузкам.
- боль в грудной клетке.
- нарушение сознания, синкопальные состояния.
- одышка.
Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Для постановки диагноза нужна регистрация ЭКГ – по изменениям на ленте кардиолог может поставить диагноз. Полезно оценивать ЭКГ в динамике, то есть провести мониторирование ЭКГ по Холтеру. Также данные мониторирования помогают в решении вопроса о применении электрокардиостимулятора.
Кроме ЭКГ, необходимо провести УЗИ сердца и лабораторные анализы, все зависит от предполагаемого заболевания, приведшего к патологии.
- Ферменты, которые кардиоспецифичны при возможном инфаркте.
- Электролиты.
- Исследования при миокардите – ПЦР на вирусы, антитела к ВИЧ.
Все больные с впервые возникшими нарушениями проводимости нуждаются в срочной госпитализации в кардиологическое отделение стационара медицинского центра ОН КЛИНИК для обследования и выявления вида блокады.
Такие нарушения опасны для жизни, особенно в сочетании с органическим поражением сердца. У нас работают высококвалифицированные специалисты, которые проведут необходимое обследование и сразу же начнут лечение.
При предсердно-желудочковой блокаде 1 степени обычно лечение не требуется. Требует постоянного наблюдения блокада 2 степени, так как она может трансформироваться в полную блокаду. Рекомендуется отказ от средств, вызвавших нарушения проведение импульса и терапия основного заболевания.
Особого внимания требует поперечная блокада 3 степени. При ее возникновении нужна срочная госпитализация, где решается вопрос о виде лечения и применении кардиостимуляции. Медикаментозную терапию назначает врач с учетом индивидуальных особенностей организма пациента и наличия сопутствующего заболевания.
При нарушении общего самочувствия, снижении сердечного выброса больного назначается лечение, которое направлено на повышение сокращений сердечной мышцы. Самым безопасным и эффективным методом является временная электрокардиостимуляция (ЭКС).
При полной стойкой поперечной блокаде в нашем медицинском центре больному устанавливается постоянный электрокардиостимулятор.
Ав блокада сердца
Атриовентрикулярная (АВ) блокада сердца – нарушение сократимости сердечной мышцы. Это паталогическое состояние, вызванное замедлением или полным прекращением проведения электрических импульсов по атриовентрикулярному узлу (АВ-узел).
Движение электрических импульсов начинается в синусовом узле, далее переходит в АВ-узел, где замедляется и перераспределяется по пучку Гиса и его ножкам к правому и левому желудочкам, способствуя их возбуждению и сокращению. Замедляясь в АВ-узле, электрический импульс позволяет сокращаться предсердиям и перекачивать кровь в желудочки.
Механизм передачи электрического импульса обеспечивает поочередное сокращение разных отделов сердца и позволяет поддерживать стабильное движение крови по сосудам.
Нарушение передачи электрического импульса в АВ-узле может протекать бессимптомно, представляя большую опасность для человека.
Классификация АВ блокад
В зависимости от тяжести заболевания атриовентрикулярную блокаду (АВ) сердца разделяют на несколько степеней:
- Блокада 1 степени – легкая форма. Электрический импульс проходит через АВ-узел замедленно, но достигает желудочков.
- Блокада 2 степени – блокируется каждый последующий импульс (2 или 3) из предсердий к желудочкам. Подразделяется на два типа: мобитц 1 и мобитц 2. Мобиц 1 менее опасный с точки зрения развития осложнений;
- Блокада 3 степени – полное прекращение проводимости импульса от предсердий к желудочкам.
Причины возникновения АВ блокады сердца
Причины возникновения АВ блокады могут быть функциональными и органическими.
К функциональным относят повышенный тонус блуждающего нерва (соединяет мозг с сердцем, легкими, печенью и другими важными органами). Либо вследствие приема некоторых типов медикаментозных средств, их передозировкой. Может наблюдаться при интенсивной физической нагрузке (например, во время занятий спортом).
- Органические причины развиваются при различных заболеваниях:
- В некоторых случаях АВ блокада развивается вследствие хирургического вмешательства.
- Встречаются также врожденные АВ блокады, вызванные нарушением внутриутробного развития сердца
Симптомы АВ блокады
АВ блокада 1 степени и АВ блокада 2 степени (в особенности. Мобиц 1) может протекать бессимптомно, однако проявление симптоматики зависит от компенсаторных возможностей организма.
В ряде случаев даже при незначительном нарушении АВ проводимости (АВ блокада 1 степени) у пациентов могут наблюдаться те или иные симптомы. АВ блокада 3 ст.
в большинстве случаев имеет характерные клинические проявления.
Ярко выраженные симптомы:
- потеря сознания
- редкий пульс
- понижение артериального давления;
- снижение частоты сердечных сокращений;
- слабость, сонливость;
- боль в груди;
- спутанность сознания;
- затрудненное дыхание;
- одышка;
- головокружение;
- головные боли.
Недуг коварен, поэтому важно своевременно его обнаружить. Чтобы быть уверенным в здоровой работе своего сердца, необходимо своевременно проходить кардиологическое обследование, как детям, так и взрослым. В нашем центре ФНКЦ ФМБА существует несколько программ обследования сердца.
Диагностика
В некоторых случаях Ав блокада сердца не проявляется и диагностируется только при плановом осмотре на ЭКГ. При выявленных заболеваниях и симптомах врач проводит осмотр, опрашивает на существование других заболеваний, жалоб, выслушивает сердце и измеряет пульс. После сбора анамнеза назначает ЭКГ.
Дополнительно могут быть проведены исследования:
- суточное мониторирование ЭКГ;
- ЭХО;
- ЭФИ;
- МРТ или МСКТ сердца.
Профилактика
Профилактика атриовентрикулярной (АВ) блокады сердца заключается в лечении сопутствующего заболевания. Дополнительно пациенту назначается кардиологическая диета, умеренные физические и эмоциональные нагрузки, отказ от курения и употребления алкоголя. Важно следовать назначениям и рекомендациям врача для успешной терапии.
Чтобы не допустить развитие недуга, необходимо своевременно проходить осмотр у кардиолога. В кардиологическом центре ФНКЦ ФМБА специалисты подберут для вас программу обследования и назначат адекватное лечение.
Берегите себя и свое сердце!
Как лечить
Выбор методики лечения АВ блокады сердца определяется в зависимости от степени заболевания. В нашем центре ФНКЦ ФМБА есть несколько вариантов лечения. Обычно при АВ блокаде 1 степени назначают только динамическое наблюдение.
Для таких случаев предусмотрено терапевтическое отделение. Пациент находится под постоянным присмотром врачей и своевременно проходит необходимые процедуры. При значимой АВ блокаде 2 степени и АВ блокаде 3 медикаментозной терапии не существует.
Таким пациентам жизненно показано имплантация электрокардиостимулятора (ЭКС).
Атриовентрикулярная (предсердно-желудочковая) блокада у детей. Клинические рекомендации
- Атриовентрикулярная блокада
- Электрокардиостимуляция
- АВ — атриовентрикулярный
- ЭКГ — электрокардиограмма
- ЭхоКГ — эхокардиография
- ЭКС — электрокардиостимуляция (электрокардиостимулятор)
- ЧСС – частота сердечных сокращений
Термины и определения
Электрокардиостимуляция — это метод, при котором роль естественного водителя ритма (синусового узла) выполняет искусственный водитель ритма. Этот водитель ритма вырабатывает электрические импульсы определенной силы и частоты. В качестве искусственного водителя ритма используют специальные аппараты – электрокардиостимуляторы.
1. Краткая информация
1.1 Определение
Атриовентрикулярной (АВ) блокадой или предсердно-желудочковой блокадой обозначают замедление, частичное и полное прекращением проведения возбуждения от предсердий к желудочкам. Замедление проведения импульса может происходить в предсердиях, АВ узле, системе Гиса-Пуркинье. Все варианты АВ блокад могут быть преходящими и персистирующими, врожденными и приобретенными.
1.2 Этиология и патогенез
Изменение АВ проведения может быть связано как с нарушением регуляции его деятельности со стороны вегетативной нервной системы, так и с органическим и/или структурными изменениями проводящей системы сердца (таблица 1) [1,2,3,5,8,9,10,12,15].
Таблица 1 — Причины развития атриовентрикулярной блокады
| Хирургическая коррекция врождённых пороков сердца |
|
| Изолированная врожденная АВ блокада | -повреждение ткани АВ-узла плода материнскими антителами класса анти– SSA/Ro анти–SSB/La, направленными к внутриклеточным растворимым рибонуклеопротеидным комплексам 48-KD SSB/La, 52-KD SSA/Ro, и 60-KD SSA/Ro |
| АВ блокада, ассоциированная со структурными аномалиями развития сердца |
|
| Инфекционные заболевания |
|
| Нейромышечные заболевания |
|
| Хромосомные и генетические заболевания |
|
| Дегенеративные заболевания миокарда | -болезнь Лева, -болезнь Ленегра |
| Другие причины |
|
Появление АВ блокады I степени на фоне брадикардии может быть связано с повышением тонуса парасимпатического отдела вегетативной нервной системы. Тахизависимые АВ блокады I степени, возникающие при учащении ритма сердца, очевидно, связаны с блокадой проведения по быстрому (?) каналу АВ узла.
Данная блокада может сохраняться в ортостатическом положении пациента, но может проходить после подкожного введения атропина. Такая ответная реакция дает основание считать, что при тахизависимой АВ блокаде I степени характер влияния вегетативной регуляции АВ проведения является не главным.
АВ блокада I степени может возникать у пациентов после применения таких лекарственных средств как: блокаторы кальциевых каналов, ?-блокаторы, дигоксин, амиодарон и др. Причиной развития АВ блокады I степени могут быть воспалительные заболевания миокарда различной этиологии; инфильтративные и дегенеративные заболевания.
АВ блокада I степени может возникать также после перенесенной хирургической или эндоваскулярной коррекции врождённых пороков сердца (ВПС) или в результате катетеризации правых отделов сердца.
АВ блокада II степени нередко наблюдается при патологической ваготонии, при токсических поражениях сердца, связанных с препаратами наперстянки, ?-блокаторами и блокаторами кальциевых каналов, а также при аутоиммунных поражениях проводящей системы с последующим развитием кардиосклероза и дегенеративных заболеваниях.
проводящей системы сердца. АВ блокада II степени наблюдается у детей, после операций на сердце; иногда АВ блокада как I, так и II степени может быть следствием аномалии развития проводящей системы сердца при ВПС.
Следует иметь в виду, что АВ блокады I-II степени могут трансформироваться в полную АВ блокаду у детей с органической или сруктурной патологии сердца.
Врожденная полная АВ блокада может быть обусловлена аутоиммунным конфликтом, либо возникает вследствие структурного дефекта развития. Морфологические исследования свидетельствуют, что на долю иммунных форм полной врождённой АВ блокады приходится около 70% всех случаев.
Известна достоверно документированная ассоциация врожденной полной АВ блокады у новорожденных, матери которых страдают диффузными заболеваниями соединительной ткани.
Около 25% случаев врожденных АВ блокад III степени сочетаются со структурными аномалиями сердца, наиболее часто с дефектами развития межпредсердной и межжелудочковой перегородок, левопредсердным изомеризмом, а также L-транспозицией магистральных сосудов.
Одной из наиболее частых причин, приобретенной АВ блокады III степени является воспалительное поражение миокарда. В ряде случаев приобретенная АВ блокада III степени возникает после операции по коррекции ВПС. Развитием АВ блокад могут сопровождаться ряд наследственных и нейромышечных заболеваний.
АВ блокада I степени может быть результатом замедленного проведения в предсердии, АВ-узле, пучке Гиса или в его ножках. Доминирующим местом задержки импульса является АВ-узел (у 83% больных). Задержка проведения в предсердиях или АВ узле при АВ блокаде I степени носит транзиторный или стабильный характер и может медленно прогрессировать в сторону высоких степеней АВ блокады.
АВ блокада II степени тип Мобиц I (с периодикой Самойлова-Венкебаха), вызывается замедлением проводимости в АВ узле в 72% случаев и в системе пучка Гиса — в 28% (4). Циклы Венкебаха могут видоизменяться и под влиянием других явлений (например, супернормального проведения или зависимых от брадикардии задержек и блокад проведения).
В редких случаях в цикле Венкебаха отмечается блокирование двух последовательных Р-волн. При АВ блокаде II степени типа Мобиц II интервалы PQ (R), предшествующие выпавшему сокращению, всегда постоянны и не меняется даже после выпавшего сокращения.
В случаях, соответствующих последнему критерию, АВ блокада II степени тип Мобиц II ограничивается системой Гиса-Пуркинье (35% случаев на уровне пучка Гиса и 65% – в дистальной части системы Гиса-Пуркинье). АВ блокада II степени в АВ узле имеет относительно благоприятное течение и не ведет к внезапной асистолии.
Согласно общепринятому мнению, АВ блокада II степени в системе Гис-Пуркинье часто прогрессирует в сторону полной атриовентрикулярной блокады и приступов Морганьи-Адамса-Стокса.
При АВ блокаде III степени (полная АВ блокада) нарушение проведения локализуется в АВ узле в 16-25% случаев, пучке Гиса в 14-20%, ножках пучка Гиса в 56-68% случаев. Полная АВ блокада может быть, как врождённой, так и приобретенной.
Врожденная АВ блокада обусловлена наличием антител класса анти- 48 kD SS-B/La, анти- 52 kD SS-A/Ro, и анти-60 kD SS-A/Ro у матерей.
После прохождения через плаценту материнские аутоантитела класса анти-SSA/Ro и анти-SSB/La, перекрестно реагируют с L типами кальциевых каналов в клетках сердца у плода, вследствие чего возникает замедление атриовентрикулярной проводимости (АВ блокада I степени).
Длительные нарушения гомеостаза кальция в клетках сердца у плода под влиянием продолжающего воздействия материнских аутоантител класса анти-SSA/Ro и анти-SSB/La могут привести к активации апоптоза клеток Апоптоз не ассоциируется с воспалением, так как клетки при апоптозе не набухают и не разрушаются до поглощения их макрофагами, однако, опсонизированный фагоцитоз клеток приводит к синтезу противовоспалительных цитокинов (интерлейкинов — 1,интерлейкиов – 6, интерлейкинов -8 , фактора некроза опухолей и др.), которые вместе с антителами класса анти-SSA/Ro и анти-SSB/La и активацией системы комплемента генерируют устойчивую воспалительную реакцию в сердце плода, в конечном итоге к необратимому повреждению и развитию полной атриовентрикулярной блокады Возникновение врожденной полной АВ блокады документируется не ранее 16-й недели гестации. Антитела продолжают обнаруживаться в крови новорожденного до 3 месяца жизни. «Скрытое» носительство антител встречается в среднем у 1% женщин, а предсказуемый уровень рождения ребенка с полной АВ блокадой во много раз ниже. Вероятно, на возникновение аутоиммунного поражения атриовентрикулярного соединения влияет величина титра антител (1:16 и выше). При наличии антител класса анти-SS-A/Ro и анти SS-B/La антител у матери и врожденной полной АВ блокада у ребенка установлена ассоциация со следующими HLA гаплотипами: A1, B8, DR3, MB2 и MT2. Такие HLA гаплотипы как DR2, MB1/MT1 — характерны для матерей с положительным титром антител и детей без врожденной полной АВ блокады. Другие факторы риска, которые могут оказывать влияние на развитие врожденной полной атриовентрикулярной блокады у плода являются возраст матери, зимний сезон, повышенная инфицированность матери во время беременности, низкий уровень витамина D [1,2,3,5,7,8,10,12].
1.3 Эпидемиология
АВ блокада I степени может встречаться на электрокардиограмме (ЭКГ) у здоровых детей от 0,6 до 8% случаев. У детей с нормальным синусовым ритмом транзиторное увеличение интервала РQ встречается у младших детей в 5% случаев и в 15% у старших детей, в основном в ночное время.
Более высокая частота выявления АВ блокады I степени отмечается у тренированных спортсменов — 8,7%. Частота выявления АВ блокады I степени у детей при проведении холтеровского мониторирования гораздо выше — до 10-22%. Частота АВ блокады II степени составляет 0,003% в популяции.
Достаточно высокая распространённость (2,4%) АВ блокады II степени тип Мобиц I отмечается у тренированных спортсменов, проходящих рутинную ЭКГ. Средняя частота врожденной полной АВ блокады составляет 1 на 22 000 новорожденных и колеблется в пределах от 1 на 25000 до 1 на 15000.
Частота развития АВ блокад после хирургической коррекции врожденных пороков сердца составляет от 1 до 17%, что зависит от анатомии порока и вида выполненного кардиохирургического вмешательства [2,3,9,15].
1.4 Кодирование по МКБ-10
- I 44.0 – Предсердно-желудочковая блокада первой степени (АВ блокада I степени)
- I 44.1 — Предсердно-желудочковая блокада второй степени (атриовентрикулярная блокада, тип I и II Блокада Мобица, тип I и II Блокада второй степени, тип I и II Блокада Венкебаха)
- I 44.
2 — Предсердно-желудочковая блокада полная (полная блокада сердца, блокада III степени)
- I 44.3 — Другая и неуточненная предсердно-желудочковая блокада (атриовентрикулярная блокада)
- Примеры диагнозов
- Атриовентрикулярная блокада III степени.
- Врождённый порок сердца. Корригированная транспозиция магистральных сосудов. Атриовентрикулярная блокада II степени.
1.5 Классификация
В зависимости от степени нарушения АВ проводимости 3 степени АВ блокады:
- Атриовентрикулярная блокада I степени
- Атриовентрикулярная блокада II степени Мобиц I с периодами Самойлова-Венкебаха
- Атриовентрикулярная блокада II степени Мобиц II
- Атриовентрикулярная блокада III степени [3]
2. Диагностика
2.1 Жалобы и анамнез
Спектр клинических проявлений АВ блокады широк и варьирует от полного отсутствия симптомов до развития сердечной недостаточности, синкопальных состояний и внезапной смерти.
Среди наиболее часто встречающихся жалоб:
- снижение толерантности к физическим нагрузкам (одышка при нагрузке),
- головокружения,
- потери сознания (синкопальные состояния).
При анализе анамнеза основное значение придаётся выяснению обстоятельств обнаружения АВ блокады: случайно при диспансеризации, на фоне развития острого воспалительного процесса, при обследовании по поводу хронической патологии и т.д. Тщательный анализ анамнестических данных имеет одно из первостепенных значений в определении причины развития АВ блокады [2].
2.2 Физикальное обследование
- При проведении стандартного клинического осмотра следует обратить особое внимание измерение роста и массы тела, температуры тела, частоты дыхания и частоты сердечных сокращений (ЧСС), измерение артериального давления [2].
Уровень убедительности рекомендаций 2 (уровень достоверности доказательств – А).