Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения.
Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии.
На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Одонтогенный гайморит
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти.
Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой.
В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости.
Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов.
Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом.
Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение.
Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
Хронический гайморит
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей.
Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести.
К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга.
В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек.
Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
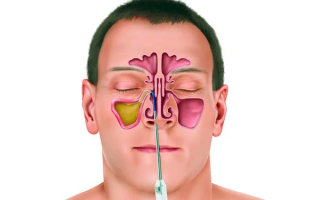
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
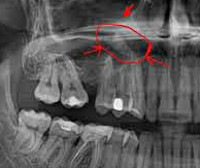
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями.
Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения.
При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.
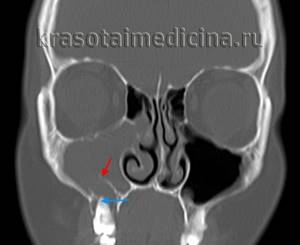
КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Публикации в СМИ
Cинуситы — воспалительные заболевания околоносовых (придаточных) пазух, связанные с инфекцией или аллергическими реакциями. Частота — 10% населения. Чаще происходит поражение ячеек решётчатой кости, затем — верхнечелюстной, лобной и, наконец, клиновидной пазух.
- Классификация острых синуситов • Острый гайморит • Острый этмоидит • Острый фронтит • Острый сфеноидит.
- Классификация хронических синуситов • Экссудативный синусит •• Гнойная форма •• Катаральная форма •• Серозная форма • Продуктивный синусит •• Пристеночно-гиперпластическая форма •• Полипозная форма •• Кистозная форма • Холестеатомный синусит • Некротический синусит • Атрофический синусит • Смешанные формы.
- Этиология • Инфицирование пазух различной микрофлорой •• Для острых синуситов характерна монокультура: бактериальная инфекция (пневмококки, стрептококки, стафилококки; только у 13% больных), вирусная инфекция (вирус гриппа, парагриппа, аденовирусы) •• Для хронических синуситов характерна смешанная микрофлора: чаще стафилококк, синегнойная палочка, протей, кишечная палочка, грибковая инфекция (грибами родов Aspergillus, Penicillium, Cаndida) • Предшествующая ОРВИ • Тампонада носа при носовых кровотечениях.
- Факторы риска • Отягощённый аллергологический анамнез • Иммунодефицитные состояния • Болезни зубочелюстной системы • Купание в загрязнённой воде.
- Пути проникновения инфекции в носовые пазухи • Риногенный (через естественные соустья пазух) • Гематогенный • Одонтогенный • При травмах пазух.
- Клиническая картина
Острые синуситы • Общие симптомы острых синуситов •• Заложенность носа •• Головная боль •• Лихорадка •• Выделения из носа •• Симптомы простуды • Острый гайморит •• Заложенность носа •• Ощущение тяжести, напряжения в области щеки, особенно при наклоне туловища вперёд •• Ощущение давления на глаза •• Боль в зубах на стороне поражения •• Головная боль неопределённой локализации •• Выделения из носа слизисто-гнойного или гнойного характера •• Ухудшение обоняния •• Слезотечение (из-за нарушения проходимости носослёзного канала) • Острый этмоидит. Симптоматика мало отличается от острого гайморита. Дополнительно отмечают боль в области корня носа и глазницы • Острый фронтит — головная боль в области лба, особенно интенсивная по утрам (вследствие затруднения оттока из пазухи при горизонтальном положении больного) • Острый сфеноидит •• Головная боль в области затылка, в глубине глаза •• Стекание гнойных выделений из носоглотки по задней стенке глотки •• Неприятный запах.
Хронические синуситы • Клиническая картина хронических синуситов вне обострения менее выражена, чем при острых • Для грибковых синуситов характерны: •• резко выраженная односторонняя или двусторонняя заложенность носа; •• боли в области поражённой пазухи; •• резко выраженное ощущение давления в пазухе; •• зубная боль (при гайморитах) • Характер выделений зависит от возбудителя: •• при плесневых микозах — вязкое, серовато-белое или тёмное, желеобразное; •• при аспергиллёзе — серого цвета с черноватыми точками (напоминает холестеатому); •• при кандидозе — жёлтого или жёлто-белого цвета (напоминает творожистые массы) • Чаще, чем при других формах, наблюдают отёчность мягких тканей лица, а иногда и свищи. Обычно протекают как моносинуситы, чаще происходит поражение верхнечелюстной пазухи.
Методы исследования.
• Риноскопия •• Острый гайморит ••• Гиперемия слизистой оболочки носа, наиболее выраженная в среднем носовом ходе. Из средней носовой раковины стекает гнойное отделяемое ••• Пальпация передней стенки гайморовой пазухи болезненна •• Острый этмоидит. Гнойное отделяемое обычно обнаруживают в среднем и верхнем носовых ходах (т.к.
происходит поражение всех групп клеток решётчатой кости). Болезненная пальпация области ската носа у внутреннего угла глаза •• Острый фронтит — характерны выраженные изменения в области переднего отдела средней носовой раковины. Слизистая оболочка в этой области гиперемирована, отёчна.
Локализация скоплений гноя в передних отделах среднего носового хода. Болезненная пальпация передней и особенно нижней стенок пазухи •• Острый сфеноидит — при передней риноскопии после анемизации слизистой оболочки видна полоска гноя в самых задних отделах верхнего носового хода. Задние отделы полости носа гиперемированы, отёчны.
При задней риноскопии — скопление гноя в своде носоглотки.
- • Рентгенография пазух — скопление жидкости, уровень жидкости, утолщение слизистой оболочки в поражённых синусах.
- • Диагностическая пункция — определение наличия характера отделяемого.
- • КТ в некоторых неясных случаях хронического синусита.
- Дифференциальная диагностика • Вирусный ринит • Аллергический ринит • Опухоли • Инородные тела • Гранулематоз Вегенера.
- ЛЕЧЕНИЕ
Острые синуситы • При неосложнённых синуситах лечение, как правило, консервативное •• Антибиотикотерапия (например, бензилпенициллин по 500 тыс ЕД 4–6 р/сут) в течение 7–10 дней •• Сульфаниламидные препараты (например, сульфадиметоксин в первый день 2 г, затем по 1 г/сут, ко-тримоксазол по 1 таблетке 3 р/сут после еды) •• Ненаркотические анальгетики •• Сосудосуживающие капли в нос, например 0,05–0,1% р-ры нафазолина или ксилометазолина; закапывание проводят, положив пациента на бок. Сосудосуживающий эффект постепенно уменьшается, поэтому после 5–7 дней применения рекомендован перерыв на несколько дней. Препараты противопоказаны при артериальной гипертензии, тахикардии и выраженном атеросклерозе •• Физиотерапия (при хорошем оттоке из пазухи), например микроволновая терапия (аппарат ЛУЧ-2), токи УВЧ, лампа-соллюкс •• В амбулаторных условиях при острых гайморитах целесообразно провести пункцию пазухи с последующими промываниями её р-ром нитрофурала (1:5 000), йодинолом, 0,9% р-ром натрия хлорида и введением в неё антибактериальных средств, например бензилпенициллин (2 млн ЕД), 1% р-ра гидроксиметилхиноксилиндиоксида (назначают только взрослым, перед началом применения проводят пробу на переносимость, противопоказан при беременности), 20% р-ра сульфацетамида •• При выраженном отёке одновременно в пазуху вводят 1–2 мл суспензии гидрокортизона, 1% р-р дифенгидрамина •• При остром фронтите, этмоидите или сфеноидите и отсутствии эффекта от консервативной терапии показана госпитализация для проведения пункций или зондирования этих пазух • При осложнённых острых синуситах — хирургическое лечение •• Радикальные операции на пазухах •• Эндоскопические операции на пазухах.
Хронические синуситы
• При обострении — сочетание общего и местного лечения. Особенности •• При стафилококковом поражении антибиотикотерапия не всегда эффективна.
Применяют противостафилококковую плазму (250 мл 2 р/нед), стафилококковый g-глобулин (по 1 ампуле через день, всего 5 инъекций) •• При грибковых синуситах и вне обострения — сульфаниламидные препараты, противогрибковые препараты, например нистатин 3–4 млн ЕД/сут или леворин 2 млн ЕД/сут в течение 4 нед •• При аллергических синуситах — см. Ринит аллергический.
• Дренирование верхнечелюстной пазухи выполняют с помощью пункции — при этом либо в полиэтиленовую трубку предварительно вводят иглу Куликовского, либо после пункции через иглу в пазухи проводят трубку меньшего размера. Аналогичным образом вводят дренаж в любую пазуху.
Для осуществления дренирования лобной и клиновидной пазух через естественные отверстия целесообразно использовать зонд-проводник, на который надевают трубку. После проведения зондирования трубку оставляют, а зонд удаляют. Наружный конец трубки прикрепляют лейкопластырем к коже.
В пазухи через дренаж вводят антибактериальные средства с учётом чувствительности к ним микрофлоры •• Для разжижения гноя в пазуху можно одновременно ввести ферменты (химотрипсин 25 мг или химопсин 25 мг) •• При аллергических синуситах в пазуху вводят суспензию гидрокортизона (2–3 мл) или антигистаминные средства •• При грибковых синуситах в пазуху вводят леворина натриевую соль или нистатин из расчёта 10 тыс ЕД на 1 мл 0,9% р-ра натрия хлорида, р-р хинозола 1:1 000 или амфотерицин В.
• Физиотерапия: микроволны, грязелечение (противопоказано при обострении синуситов). Физиотерапия противопоказана при гиперпластических, полипозных и кистозных синуситах.
• Хирургическое лечение — при полипозных, смешанных формах, а также при неэффективности консервативного лечения экссудативных форм •• Радикальные операции на пазухах с целью их санирования путём наложения искусственного соустья с носовым ходом (при гайморитах — методики по Калдвеллу–Люку, Дликеру–Иванову, при фронтитах — по Киллиану) •• Остеопластика закрытым способом (Мишенькин Н.В., 1997) •• Ультразвуковая хирургия.
- Осложнения • Глазничные (орбитальные) •• Флегмона •• Неврит зрительного нерва (редко) •• Периостит глазницы •• Отёк, абсцесс ретробульбарной клетчатки • Панофтальм (воспаление всех тканей и оболочек глаза) — очень редко • Внутричерепные •• Менингит •• Арахноидит •• Экстра- и субдуральные абсцессы •• Абсцесс мозга •• Тромбофлебиты пещеристого синуса •• Тромбофлебит верхнего продольного синуса •• Септический кавернозный тромбоз.
- Сопутствующая патология • Ринит • Баросинусит • Пансинусит.
- Прогноз: при остром синусите благоприятный при своевременном лечении и профилактике осложнений, при хроническом может быть благоприятным, если элиминировать аллерген и обеспечить хороший дренаж.
- Возрастные особенности • Дети и подростки •• Заболеваемость острым и хроническим синуситами увеличивается в позднем детском возрасте •• Наблюдают увеличение заболеваемости среди детей с тонзиллитом и аденоидами •• Наличие хронического синусита указывает на необходимость выяснения причины, лежащей в основе заболевания (деформация носа, инфекция, аденоиды) • Пожилые •• Увеличение заболеваемости к 75 годам, затем снижение •• Синусит труднее излечивается в этой возрастной группе.
- МКБ-10 • J01 Острый синусит • J32 Хронический синусит
Синусит у детей и взрослых: симптомы, диагностика, лечение и профилактика
Синусит: что это за болезнь, симптомы которой похожи сразу на несколько простудных заболеваний? Данное заболевание представляет собой воспаление вирусного, бактериального или аллергического характера, возникающее в придаточных носовых пазухах. Его лечение напрямую связано с разновидностью и формой протекания.
Виды, формы, типы синусита
От того, в какой области носовых пазух локализуется очаг болезни, зависит ее разновидность. В классической медицине их насчитывают четыре:
- фронтит (лобные пазухи);
- этмоидит (ячейки решетчатого лабиринта);
- сфеноидит (клиновидные пазухи);
- гайморит (гайморовы или верхнечелюстные пазухи).
Сфеноидит представляет собой воспаление носовых пазух клиновидной полости, а потому встречается реже всего. Его сопровождает головная боль в затылке, зрительные аномалии. Одна из причин развития сфеноидита – различные опухоли в пазухах и искривление носа. Поэтому лечат его преимущественно хирургическим путем.
Гайморит или верхнечелюстной синусит характеризуется воспалением гайморовых пазух. Он сопровождается головными болями в лобных долях, слизистыми выделениями из носа, повышенной температурой и отечностью.
В отличие от сфеноидита, гайморит — самая распространенная разновидность синусита. Причиной гайморита может стать бактериальное или вирусное заражение, аллергические реакции и даже воспаление верхнего зубного ряда.
В зависимости от локализации очагов болезни различают двусторонний, правосторонний и левосторонний верхнечелюстной синусит.
Этмоидит – это разновидность воспаления решетчатых полостей. Он часто наблюдается у пациентов школьного и дошкольного возраста, и становится причиной возникновения отечности глаз и конъюнктивита.
Особенность этмоидита состоит в том, что он проявляется в комплексе с гайморитом и фронтитом.
В связи с этим лечат его так же комплексно, совмещая медикаментозное лечение, физиотерапию и хирургические процедуры.
Фронтит представляет собой тяжелое воспаление лобных пазух. Он сопровождается явно выраженной симптоматикой, позволяющей быстро диагностировать заболевание: головными болями в лобных долях, увеличивающимися при надавливании. Вылечить фронтит сложно – необходимо комбинировать медикаментозную терапию, физиопроцедуры и пункции.
Формы синусита по МКБ 10 определены кодом J01 «Острый синусит» и J32 «Хронический синусит».
Острая форма характеризуется длительностью заболевания от одной до трех недель, ярким проявлением симптоматики, высокой температурой. Она возникает преимущественно из-за вирусных и простудных болезней, инфекций, других болезней, провоцирующих отек слизистой.
Хроническая форма отличается более длительным периодом протекания (до нескольких месяцев) и слабостью. Она возникает преимущественно из-за инфекционных заражений и нарушения схемы употребления антибиотиков.
- гнойный;
- отечно-катаральный;
- смешанный гнойно-слизистый.
Острый бактериальный синусит относится к гнойному типу. Он характеризуется повышенной температурой тела и наличием патогенов в пазухах. Несвоевременное лечение этого типа болезни приводит к воспалению костей, переходу в заболевания в хроническую форму, другим негативным последствиям.
Отечно-катаральный тип наблюдается на первых этапах хронических форм заболевания. Обычно он является последствием запущенных простуд и ОРВИ.
Начальную стадию развития синусита символизирует катаральный тип. Ему свойственно наличие слизистых выделений из носа и отека слизистых в пазухах. Этот этап хорошо поддается лечению, которое, как правило, не отличается большой продолжительностью. Полезно будет узнать, что основной причиной катарального синусита является недолеченный насморк.
Смешанный тип характеризуется гнойно-слизистыми выделениями и другой симптоматикой, свойственной всем видам заболевания.
Причины возникновения синусита
Причин воспаления носовых пазух может быть множество. Любое заболевание, которое приводит к появлению отечности в области придаточных носовых пазух, может спровоцировать развитие гайморита, этмоидита и фронтита. Причиной появления сфеноидита выступают различные опухоли и абсцессы.
К распространенным причинам развития острой формы болезни относятся:
- насморк простудного или аллергического характера, наблюдающийся на протяжении длительного периода;
- переохлаждение в сочетании со слабой иммунной системой;
- искривление носа и аномалии строения носовых пазух, из-за которых естественное отхождение слизи затрудняется;
- опухоли, абсцессы, полипы;
- инфекционные заражения;
- аденоиды.
Также синусит часто появляется при запущенном рините или неправильном лечении ОРВИ. Причины синусита определяют дальнейший вид, форму и тип болезни. Так, при запущенном пародонтозе может возникнуть только гайморит.
Симптоматика у детей и взрослых
Признаки синусита схожи для острой и хронической форм. К ним относятся:
- слизистые, гнойные или гнойно-слизистые выделения желто-зеленого оттенка;
- головная боль, отдающая в лобные доли, затылок, глаза;
- заложенность носа, сопровождающаяся гипосмией;
- ярко выраженная отечность носовых пазух и век;
- повышенная температура, слабость, кашель.
Часть перечисленных симптомов свойственна только к тем видам болезни, которые возникают вследствие инфицирования. Острый верхнечелюстной синусит, возникший из-за инфекции, сопровождается также зубной болью.
Симптомы хронического синусита отличаются от острой формы болезни только тем, что у больного редко наблюдается повышение температуры тела. Общим признаком всех форм является сильная головная боль.
Синусит: симптомы и лечение у детей
В связи с физиологическими особенностями организма, дети чаще болеют фронтитом и этмоидитом. Так как дети более чувствительны, симптоматика болезни у них проявляется ярче.
Сначала она имеет сходство с обычной ОРВИ или простудой и характеризуется насморком с сухим кашлем. После возникает головная боль, наблюдается потеря аппетита и повышенная утомляемость.
Эти симптомы свидетельствуют о необходимости срочной консультации в ЛОР-клинике.
Признаки острой формы фронтита включают заложенность носа, серозные выделения, сильную головную боль в лобных долях, отечность. Хроническая форма характеризуется раздражительностью, повышенной утомляемостью, ухудшением памяти, слабой головной болью.
Симптоматика этмоидита у детей зависит от возраста. Груднички тяжело переносят этот вид заболевания. У них оно сопровождается отечностью, сильной интоксикацией, обильными выделениями и даже сепсисом. Для детей в возрасте от года до 3 лет перечисленная симптоматика дополняется различными внутриглазными осложнениями.
Дети в возрасте от 3 лет и старше в основном болеют несколькими видами синусита сразу. Обычно у них одновременно наблюдается этмоидит, гайморит и фронтит.
При классическом гайморите наблюдается отечность, выделения гнойного или гнойно-слизистого характера, интоксикация, боли в районе носа и лба. Особым отличительным признаком является ослабление или полная потеря обоняния.
При смешанном протекании этмоидита и гайморита в хронической форме симптоматика представлена интоксикацией, выделениями гнойного или гнойно-слизистого характера, головной болью, усиливающимся к вечеру сухим кашлем. Неправильное или несвоевременное лечение приводит к обострению, которое проявляется в виде усиливающейся боли и повышенному объему выделений.
В редких случаях дети болеют сфеноидитом. Симптомами его острой формы являются гнойный насморк, температура, интоксикация, головная боль, отек слизистой с покраснением области воспаления. При хронической форме воспаления наблюдается головокружение, слабость, нервозность.
Отдельно стоит описать синусит у детей, возникший вследствие заражения грибковой инфекцией. Такая болезнь появляется чаще всего у детей в пубертатном возрасте с ослабленной иммунной системой. Характерные признаки: зуд в носу, обильные выделения, затрудненное дыхание. Сопли при синусите в данном случае не имеют ярко выраженного желто-зеленого оттенка.
Лечение назначает детский отоларинголог после комплексного обследования и сбора анамнеза.
Синусит: симптомы и лечение у взрослых
У взрослых людей ярче всего выражен острый синусит, симптомы и лечение которого зависят от того, в какой области носовых пазух локализуется очаг болезни. К распространенным признакам заболевания относится:
- обильные выделения слизистого, гнойного или гнойно-слизистого характера с желто-зеленым оттенком, а в редких случаях – с вкраплениями кровянистых выделений;
- повышенная утомляемость, сонливость, потеря аппетита;
- сухой кашель, усиливающийся в ночное время;
- ощущение чрезмерной сухости в носоглотке;
- ослабление или потеря обоняния;
- повышенная температура;
- головные боли;
- интоксикация;
- отечность.
С незначительными отличиями протекает синусит хронический: симптомы и лечение у взрослых в этом случае дополняются субфебрилитетом вместо повышенной температуры.
Основными признаками, по которым можно определить вид и форму синусита у взрослых, являются головные боли и температура.
По локализации головной боли проще всего выявить область поражения. Гайморит характеризуется болями в переносице, отдающими в верхнюю челюсть, лоб, глаза. Фронтит выражен сильными болями в лобных долях, а этмоидит – в переносице. Сфеноидит вычисляется благодаря болям в затылочной области.
Повышенная температура при синусите сигнализирует об острой форме болезни.
Методы диагностики
Для того, чтобы выявить синусит, отоларингологи применяют комплекс диагностических методик. К ним относятся:
- сбор стоматологического анамнеза;
- лабораторные исследования;
- компьютерная томография;
- различные манипуляции;
- обычный осмотр;
- рентгенография;
- фарингоскопия;
- риноскопия;
- эндоскопия.
Часть перечисленных методик имеет противопоказания. Так, например, рентгенография противопоказана беременным женщинам, а компьютерная томография – людям с индексом массы тела свыше 35.
Лечение
Чтобы определить, как лечить синусит, отоларинголог оценивает степень тяжести болезни. При своевременном обращении за медицинской помощью больные могут рассчитывать на медикаментозное лечение, включающее этиотропную и симптоматическую терапию. Исключение составляют только те случаи, когда болезнь вызвана различными опухолями либо искривлением носа.
Таблетки от синусита представлены различными противоотечными и антигистаминными препаратами. Они устраняют основную причину развития заболевания. Самостоятельный прием таких препаратов приводит к негативным последствиям. Поэтому их назначение и определение курса лечение проводится только врачом-отоларингологом.
Симптоматическая терапия направлена на смягчение и устранение симптоматики. Поэтому в перечень медикаментов, назначаемых при симптоматическом лечении, кроме таблеток входят спреи для носа, противовоспалительные препараты, антисептики, и различные растительные препараты, такие как СинуСтронг.
Антибиотики при синусите входят в этиотропное медикаментозное лечение. Они назначаются при инфекционных воспалениях носовых пазух. Главное при таком лечении – не пропускать прием назначенных лекарств и придерживаться схемы лечения. При выявлении аллергических реакций на медикаменты следует немедленно прекратить их прием и повторно обратиться к врачу.
Грибковые возбудители устойчивы к воздействию обычных антибиотиков. Поэтому для их устранения назначаются специальные препараты Амфотерицин, Флуконазол и другие противогрибковые лекарства.
Хирургическое вмешательство
Хронический полипозный синусит, одонтогенный гайморит и другие формы этой болезни с частыми рецидивами требуют хирургического вмешательства. То же самое касается различных патологий носовых пазух и искривлений носа. Сейчас, решая, как вылечить синусит с помощью операции, врачи предпочитают эндоскопическую микрохирургию.
Нужен ли больничный при синусите?
При лечении хронического синусита хирургическим путем, а также при инфекционных и острых формах заболевания выписывание больничного листа требуется обязательно. Начальные стадии болезни лечатся без больничного.
Синусит: симптомы и лечение в домашних условиях
Стоит обратить внимание, что лечение синусита в домашних условиях может быть опасно. Особенно это касается детей, так как неправильное лечение в данном случае может привести к тяжелым осложнениям.
Лечение синусита в домашних условиях включает:
- промывание носа,
- ингаляции ароматическими маслами,
- прием устраняющих симптоматику заболевания препаратов.
Это допускается только на начальных стадиях болезни. Однако даже такие методики требуют предварительной консультации с врачом.
Профилактика
В список профилактических мер можно отнести:
- укрепление иммунитета;
- своевременное лечение простуд и ОРВИ;
- регулярное посещение отоларинголога и стоматолога;
- соблюдение назначенного курса приема антибиотиков.
Под укреплением иммунитета подразумевается множество мероприятий: прогулки на свежем воздухе, правильное питание, здоровый сон, снижение уровня стресса и отсутствие недостатка витаминов. Также стоит избегать переохлаждения, общения с больными, зараженными инфекционными заболеваниями, травм носа.
Интересно, почему всегда заложен нос, а насморка нет — читайте в статье.