С болью в горле рано или поздно сталкивается каждый человек. Но этот, казалось бы, безобидный симптом может стать причиной серьёзных проблем.
Острый тонзиллит (ангина) — это инфекционное заболевание, вызывающее воспаление миндалин. Статистика показывает, что острой формой болезни страдают около 15% детей. У взрослого населения эта цифра ниже — 5-10%. А вот хроническим тонзиллитом в крупных мегаполисах болеет чуть ли не каждый первый. Почему? Давайте разбираться!
Заболевание тонзиллитом в острой форме, проходящее с повышением температуры тела и сильнейшей болью в горле, более знакомо нам как ангина. При хронической форме больной может долгое время даже не догадываться о наличии у себя этого недуга.
Человеку может казаться, что периодически возникающие боли в горле и частые простуды — просто результат ослабленного иммунитета. Такое беспечное отношение к своему здоровью может стать причиной серьезных осложнений и патологий.
Чтобы их избежать, необходимо вовремя диагностировать проблему: знать первые признаки, симптомы и лечение.
Записаться
Зачем нужны миндалины?
Нёбные миндалины — это составная часть нашей иммунной системы. И главное их предназначение — ограждать организм от проникновения в него болезнетворных бактерий и вирусов. Всего у человека их шесть: нёбные и трубные (парные), глоточная и язычная.
По их названиям можно примерно понять, в какой части глотки они расположены. Их общее расположение напоминает кольцо. Это кольцо и выступает как своеобразный барьер для бактерий. Говоря о воспалении миндалин, мы имеем ввиду только нёбные миндалины (они же гланды).
На них и остановимся подробнее.
Если широко открыть рот, то в зеркале легко увидеть два образования, похожие на орешки миндаля — миндалины, это и есть гланды. Каждая миндалина состоит из небольших отверстий (лакун) и извилистых каналов (криптов).
Попавшие с воздухом бактерии, контактируя с миндалинами, получают отпор и тут же утилизируются, не успев вызвать вспышку того или иного заболевания. В норме здоровый человек даже не подозревает, что внутри него ведутся настоящие боевые действия. Теперь вы понимаете всю важность миссии нёбных миндалин.
Поэтому хороший оториноларинголог никогда не будет спешить с рекомендациями по их удалению. Хотя услышать от врача, говоря о миндалинах: «Нужно удалять!» — явления в наше время нередкое. К сожалению, на сегодняшний день далеко не все клиники могут предложить качественное лечение тонзиллита, да и обращаемость порой зашкаливает.
Именно поэтому врачу, порой, проще отмахнуться и направить больного на операцию.
Разновидности тонзиллита
Заболевание проходит в двух формах — острой и хронической. Острый тонзиллит — это недуг, имеющий инфекционную природу и проявляющийся в остром воспалении миндалины. Причина обострения — стафилококки и стрептококки. Острая ангина у ребёнка и взрослых также подразделяется на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Хронический тонзиллит — это длительный, непроходящий воспалительный процесс в гландах. Проявляется как следствие перенесённых воспалений, ОРВИ, заболеваний зубов, сниженного иммунитета.
Хроническое обострение заболевания у взрослых и детей проходит в трёх формах: компенсированной, субкомпенсированной и декомпенсированной. При компенсированной форме болезнь «дремлет», обострение симптомов тонзиллита случается нечасто.
В случае субкомпенсированной формы заболевания обострения случаются часто, болезнь проходит тяжело, нередки осложнения. Декомпенсированная форма характеризуется длительным вялым течением.
Симптомы тонзиллита
Признак, объединяющий оба типа — это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.
Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта.
На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит.
Часто человека мучают бессонницы.
Возможные осложнения
Обе формы заболевания: и хроническая, и острая, — могут спровоцировать серьёзные осложнения. Одним из наиболее тяжелых последствий заболевания является ревматизм.
Практика показывает, что половине пациентов, страдающих ревматизмом, пришлось месяцем раньше лечить тонзиллиты в хронической форме или проводить лечение острых состояний.
Сам недуг начинается с невыносимой боли в суставах и повышения температуры тела.
Нередки случаи развития болезней сердца, вызванные тонзиллитом. У пациентов наблюдается одышка, перебои в работе сердечной мышцы, тахикардия. Может развиться миокардит.
Если воспаление переходит на близлежащие от миндалины ткани, проявляется паратонзиллит. Больного при этом мучает боль в горле, поднимается температура. Если инфекция из миндалин распространяется на лимфатические узлы, появляется лимфаденит.
Не долеченный тонзиллит приводит также к заболеваниям почек.
Беременность и хронический тонзиллит
Здоровье будущей мамы и малыша требует пристального внимания. Осложнения, вызванные заболеванием, могут привести к опасным последствиям вплоть до выкидыша или спровоцировать преждевременные роды.
Самолечение в данном случае опасно: необходимо пройти лечение у ЛОРа в клинике. Врач назначит промывания миндалин, обработку их ультразвуком и полоскания горла антисептиками, безопасными для будущей мамы.
Физиопроцедуры беременным противопоказаны.
Если вы только планируете беременность, стоит для профилактики провести плановую терапию, чтобы снизить негативное влияние патогенов на гланды. На стадии планирования беременности рекомендуется пройти осмотр обоим родителям, чтобы снизить риск появления этого недуга у ребёнка.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Острый тонзиллит. Лечение
Самолечение при этом заболевании недопустимо! Чтобы выбрать эффективный метод лечения при обострении, лечить тонзиллит у детей и взрослых необходимо под контролем ЛОР-врача. Следует помнить, что острая форма недуга крайне заразна. При появлении первых признаков заболевания нужно выполнить ряд мероприятий, способствующих скорейшему выздоровлению больного:
- заболевшего необходимо изолировать, поместив в другую комнату. У него должно быть собственное полотенце, бельё и посуда, поскольку болезнь очень заразна;
- в течение периода терапии больному показан строгий постельный режим;
- позаботьтесь о питании больного: пища должна быть не твёрдой, чтобы не причинять излишнее беспокойство больному горлу;
- не забываем про обильное питьё;
- назначается курс антибактериальной терапии («Амоксиклав», «Азитромицин» и др.). Необходимо полностью пропить весь курс антибиотиков, даже если больной почувствовал заметное улучшение;
- для местного лечения применяют препараты с антибактериальным эффектом;
- при лечении горла при тонзиллите показаны препараты «Тантум-верде», «Ингалипт»,
- полоскания антисептиками («Хлоргекидин», «Фурацилин»);
- смазывание миндалин раствором Люголя;
- чтобы снять отёчность с гланд надо принимать препараты от аллергии;
- при температуре тела выше 38°С принимайте жаропонижающие средства на основе ибупрофена или парацетамола.
Лечение хронического тонзиллита
При терапии этого недуга действует правило: лечить обострение хронического тонзиллита нужно в комплексе с лечением сопутствующих болезней носа и носоглотки. Можно пролечить воспаление гланд, но, например, постоянно стекающая по стенке глотки слизь из-за постоянного воспаления нижних носовых раковин, будет провоцировать новое воспаление.
Клиники лечения тонзиллита предлагают два способа лечения: консервативный и хирургический. При компенсированной и субкомпенсированной формах назначают консервативную терапию.
При декомпенсированной форме, когда попробованы все консервативные способы терапии и они не принесли результата, прибегают к удалению гланд.
Но лишаясь их, человек теряет естественный защитный барьер, поэтому про хирургический метод нужно говорить в самом крайнем случае.
Медикаментозная терапия хронической формы болезни включает:
- лечение антибиотиками, которые назначает оториноларинголог;
- применение антисептических средств («Мирамистин», «Октенисепт»);
- антигистаминные препараты для снятия отёка гланд;
- иммуномодуляторы для стимуляции ослабленного иммунитета (например, «Имудон»);
- гомеопатические средства («Тонзилгон», «Тонзиллотрен»)
- отвары трав: ромашки, шалфея, череды;
- при необходимости назначают обезболивающие препараты;
- соблюдение диеты (никакой твёрдой пищи, сильно холодной или горячей, исключается алкоголь, кофе и газированные напитки).
Промывание гланд
Большой положительный эффект оказывает процедура промывания гланд, в результате которой из лакун высвобождается гной и вводится лекарство. Есть несколько способов проведения процедуры.
Самый старый, так сказать, дедовский способ — санация с помощью шприца. Его используют довольно редко ввиду его низкой эффективности и травматичности, по сравнению с появлением более современных методов. Шприц используют когда у пациента имеется сильный рвотный рефлекс или очень рыхлые миндалины.
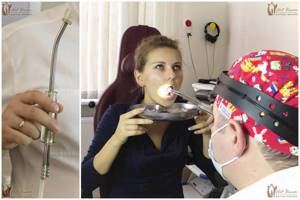
В остальных случаях применяют более действенный метод — вакуумное промывание специальной насадкой аппарата «Тонзиллор».
Но и он не лишен недостатков:
- ёмкость, куда «откачивается» гнойное содержимое гланд непрозрачна, и врачу не видно, до конца ли выполнено промывание;
- особенность строения насадки такова, что при достижении необходимого для полноценного промывания давления, насадка может травмировать гланды.
Наша клиника по лечению тонзиллита предлагает своим пациентам альтернативный безболезненный вариант промывания гланд с использованием улучшенной насадки «Тонзиллор» — это «ноу-хау» нашей клиники. Аналогов нашей насадки нет в других медучреждениях Москвы.
В ней устранены недостатки обычной насадки: ёмкость для промывания, которая присасывается к миндалине, имеет прозрачные стенки, и оториноларинголог может видеть, что «выходит» из гланд. Это избавляет от проведения лишних манипуляций.
Сама насадка нетравматична, и её можно использовать даже детям со школьного возраста.
Комплексная терапия хронического тонзиллита в «Лор Клинике Доктора Зайцева»
Методика комплексного лечения недуга появилась не сразу. Нашими специалистами на практике были испробованы различные методы лечения тонзиллита. В результате многолетнего опыта по изучению и лечению хронического тонзиллита данная методика прижилась и является наиболее эффективной. Она включает несколько этапов.
Первый этап — анестезия гланд. Миндалина смазывается лидокаином. Второй этап — вакуумное промывание гланд от казеозных масс. Третий этап — лекарственная обработка гланд с помощью ультразвука. Четвёртый этап — орошение гланд антисептиком.
Этап пятый — смазывание поверхности миндалин антисептическим раствором Люголя. Шестой этап — физиотерапия с помощью лазера — эта процедура снимает отёк и воспаление гланд.
Следующий этап — виброакустическое воздействие на гланды, благодаря чему кровоток устремляется непосредственно к миндалинам, и с ним выводятся патогенные вещества.
Заключительный этап комплексного лечения — сеанс УФО, оздоравливающий гланды и борющийся с патогенами.
Весь сеанс занимает в районе двадцати минут. Для достижения положительного результата пациенту обычно хватает пяти комплексных процедур.
Лечение тонзиллита в Москве
Лечить хронический тонзиллит в Москве, собственно, как и острую форму заболевания нужно только у оториноларинголога. Главное выбрать правильное медицинское учреждение, где вам будет оказана квалифицированная помощь. Лечить тонзиллит в клинике «Доктора Зайцева» значит доверить своё здоровье профессионалам.
Современное оборудование и запатентованные методики лечения позволяют оказать максимально эффективную помощь пациентам. Наши цены остаются одними из лучших в Москве, поскольку наш прайс остался на уровне 2013 года. Записаться в клинику можно по телефонам регистратуры ежедневно с 9 до 21 часа либо через онлайн-форму записи на сайте.
Приходите, будем рады вам помочь!
Налет на гландах без температуры
Среди всех заболеваний не так много патологий, при которых появление белого налета не сопровождается гипертермией. Высота лихорадки зависит не только от свойств патогенных микроорганизмов, но и особенностей иммунной системы человека. Налет на миндалинах без температуры может наблюдаться при выраженном иммунодефиците, обусловленном тяжелым заболеванием.
- фарингомикоз;
- стоматит;
- ангину Симановского-Венсана;
- хронический тонзиллит.
Фарингомикоз
Возникновение воспалительного очага в зоне гланд и глотки, обусловленное активацией грибковых возбудителей, называется фарингомикоз. На сегодняшнее время треть всех случаев инфекционных болезней глотки представлена грибковым поражением. Зачастую оно сочетается с хейлитом, гингивитом или стоматитом.
В большинстве случаев инициатором развития болезни являются грибки кандида, которые относятся к условно-патогенной группе. Они способны поражать не только слизистую ротовой полости, но и кожи, половых органов. Довольно редко при диагностике выявляются плесневые грибки. К предрасполагающим факторам относится:
- снижение иммунной системы;
- частые ОРВИ;
- тяжелые соматические болезни;
- туберкулез;
- онкоболезни;
- длительный курс антибиотикотерапии, прием гормональных средств, а также цитостатиков;
- наличие съемных зубных протезов.
Классификация фарингомикоза включает виды патологии, отличающиеся по клиническим признакам:
- псевдомембранозный – имеет белый налет на гландах и глоточной поверхности;
- эритематозный отличается появлением участков покраснения на слизистой с гладкой поверхностью;
- для гиперпластической — характерно формирование белых бляшек, сложно удаляемых со слизистой;
- при эрозивно-язвенном поражении наблюдаются изъязвления на слизистой поверхностного характера.
- першением, дискомфортом, жжением, сухостью в ротоглотке;
- болевым синдромом в зеве, который усиливается при приеме соленой или перченой пищи;
- головной болью;
- недомоганием;
- лимфаденитом;
- субфебрилитетом (не всегда).
В диагностике отоларинголог выясняет анамнез, анализирует жалобы и проводит обследование. При фарингоскопии отмечается отечность слизистой, белесоватые пленки, распространяющиеся на гланды, язык, дужки и заднюю глоточную стенку. На фоне атрофических участков отмечаются гипертофированные валики.
Решающую роль в диагностике играет бактериологическое исследование и микроскопия. Благодаря этим методам определяется вид патогенных микроорганизмов и их устойчивость к медикаментам.
При активации грибов кандида наблюдается творожистая консистенция налетов, которые легко снимаются. При поражении плесневыми грибами пленки имеют желтый оттенок и трудно удаляются.
Фарингомикоз зачастую протекает в хронической форме с частыми обострениями. Вне обострения беспокоят только местные симптомы в ротоглотке.
При прогрессии болезни повышается риск развития паратонзиллярного, заглоточного гнойника и сепсиса.
В лечении используются препараты местного и системного действия. Прием антимикотических препаратов длиться до 14 дней, после чего повторяется исследование мазков из зева. При осложненном течении болезни показана госпитализация.
Местное лечение предусматривает обработку глоточной стенки и промывание гланд. Обязательным пунктом является иммунокоррекция, а также лечение сопутствующих болезней.
Афтозный стоматит
Повреждение поверхностного слоя слизистой рта эрозивными дефектами приводит к появлению определенных клинических признаков. Причины стоматита до сих пор не установлены, выделяют лишь предрасположенные факторы:
- снижение иммунной защиты;
- использование средств для ухода за ротовой полостью с лаурилсульфатом натрия;
- травмы (прикусывание слизистой);
- авитаминоз;
- нервное перенапряжение;
- гормональные изменения (менструальный цикл, беременность);
- аллергогенные продукты (цитрусовые, шоколад);
- генетическая предрасположенность.
Учитывая форму болезни, различают:
- фибринозную, при которой нарушается микроциркуляция, появляются афты с белым налетом. Спустя 2 недели изъязвления эпителизируются;
- некротическую, характеризующуюся деструктивными процессами, из-за которых появляются афты на фоне некроза тканей. Болезнь наблюдается при наличии тяжелой сопутствующей патологии. Язвы безболезненны, полностью эпителизируются в течение месяца;
- грандулярную, когда поражаются протоки желез и возникают болезненные афты;
- рубцующую, при которой афты быстро трансформируются в глубокие язвенные дефекты. Заживление происходит через 3 месяца с образованием рубца;
- деформирующую, наиболее тяжелую, ведь язвы глубокие, часто рецидивируют, что приводит к деформации неба, дужек и губ.
Афтозные дефекты и белый налет на миндалинах без температуры следует дифференцировать с другими формами стоматита (герпетическая, язвенно-некротическая). Лечебная тактика основывается на местной и системной терапии.
Местно назначаются обработки ротовой полости фурацилином или хлоргексидином. При наличии болевого синдрома афтозные дефекты обрабатываются глицериновой массой с анестетиком (новокаин). При аллергическом происхождении афт назначаются лечебные средства с гормональными, сосудистыми компонентами, анестетиками и антикоагулянтами.
При обострении используются ферменты, витамины, прополис и сок каланхоэ для ускорения заживления. Для системного действия показан прием антигистаминных препаратов (Супрастин, Зодак). В некоторых случаях рассматривается вопрос вакцинации, назначении противовирусных и иммуностимуляирующих медикаментов.
В лечебный комплекс также включаются физиотерапевтические процедуры, например, фоно-, электрофорез или лазер. На фоне лечения требуется соблюдение гипоаллергенной диеты.
Ангина Симановского-Венсана
Среди причин, провоцирующих развитие болезни, следует выделить условно-патогенные микробы в ротовой полости, которые при определенных условиях становятся болезнетворными. К таким микроорганизмам относится спирохета, а также веретенообразная палочка. Из предрасполагающих факторов стоит отметить:
- снижение иммунной защиты вследствие частых ОРВИ, обострения тяжелой сопутствующей патологии, туберкулеза или онкоболезней;
- заболевания крови;
- гиповитаминоз;
- неправильную гигиену рта.
Клинически тонзиллит проявляется обильным слюноотделением, гнилостным запахом, увеличением близко расположенных лимфоузлов и болью в ротоглотке.
При диагностике проводится фарингоскопия, благодаря которой удается визуализировать пораженные гланды, отечность тканей, разрыхление и бело-желтые налеты. Пленка удаляется легко, оставляя язвенные дефекты с неровными границами.
Вид патогенных микроорганизмов удается установить с помощью культурального анализа. Материал для исследования берется с поверхности миндалин, после чего производится его посев. Также выполняется ПЦР для более быстрого определения вида болезнетворных микробов.
Для снижения риска повторного развития ангины рекомендуется соблюдать гигиену рта, укреплять иммунную защиту и своевременно санировать хронические инфекционные очаги.
Хронический тонзиллит
В большинстве случаев налет в горле без температуры регистрируется при хроническом течении тонзиллита. К причинам, которые провоцируют хронизацию инфекционно-воспалительного процесса в гландах, относится:
- снижение иммунной защиты;
- состояние после перенесенных инфекций (скарлатина, дифтерия, корь);
- сильное переохлаждение;
- большие дозы антибактериальных препаратов длительным курсом;
- тяжелые сопутствующие болезни;
- нарушение носового дыхания (поллиноз, искривление перегородки, аденоидит);
- хронические инфекционные болезни носоглотки;
- кариес.
В большинстве случаев при диагностике выявляется стафилококк или стрептококк. Учитывая выраженность клинических признаков, различают несколько форм:
- простая – проявляется местными симптомами в виде отечности, утолщения дужек, появления гнойного отделяемого и заполнения лакун пробками. Регионарные лимфоузлы при прощупывании отмечаются увеличенными и чувствительными;
- токсико-аллергическая 1 степени – характеризуется сочетанием местных и системных проявлений. Человека беспокоит недомогание, артралгия и загрудинные боли. При диагностике на ЭКГ не выявляются какие-либо изменения. На фоне ослабленного иммунитета процесс выздоровления после респираторных болезней и обострений тонзиллита становится более длительным;
- токсико-аллергическая 2 степени, при которой наблюдаются функциональные изменения внутренних органов (печени, почек, миокарда). На ЭКГ выявляются нарушения кардиального ритма вследствие поражения миокарда.
Осложнения представлены ревматизмом, кардиальными пороками, миокардитом, эндокардитом, сепсисом и поражением желез. Также местно возможно формирование паратонзиллярного гнойника.
Симптомы хронического тонзиллита представлены:
- комком в горле;
- першением;
- сухостью;
- неприятным запахом.
В периоды обострения возможно повышение температуры, появление общих клинических признаков, например, недомогания, головной боли и сонливости. Боль в горле значительно усиливается, что обусловлено активацией инфекционных возбудителей.
В диагностике используется фарингоскопия и лабораторные исследования. При осмотре ротоглотки выявляется покраснение, утолщение слизистой дужек, которые могут срастаться с гландами. На поверхности визуализируется налет, обусловленный распространением гнойного отделяемого из лакун.
Лечение заключается в назначении антибактериальных препаратов местного (Биопарокс) или общего характера (Амоксициллин), полосканий и ингаляций растворами с антисептическим, анальгетическим и противовоспалительным действием.
Отсутствие повышенной температуры не означает отсутствия болезни.
Галактионова Светлана
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Пробки в миндалинах
Пробки в нёбных миндалинах (или гландах) — это гнойные скопления в лакунах миндалин. В медицине можно встретить и другие названия этой патологии: гнойные пробки, казеозные пробки.
В большинстве своём это белые пробки, но могут иметь жёлтый, коричневый или серый оттенок, в зависимости от их состава.
Пробки в миндалинах могут быть мягкими на ощупь или более твёрдыми, если в их составе большое количество кальция. Их размер варьируется от нескольких миллиметров до сантиметра. Их появлению одинаково подвержены как мужчины, так и женщины, независимо от возраста.
Некоторые пациенты ошибочно думают, что такое состояние лечить необязательно. Но это в корне неправильно! Наличие в нёбных миндалинах гнойных скоплений способствует развитию осложнений (причём не только на верхние дыхательные пути, но даже на суставы, почки и сердце!).
Почему же возникает скопление гноя в гландах? Как проводить лечение пробок в миндалинах? И можно ли осуществлять лечение в домашних условиях? Ответы на все волнующие вопросы вы найдёте в нашей новой статье.
Пробки на миндалинах: причины возникновения
Чтобы выяснить этиологию возникновения гнойных скоплений в гландах, нужно понять, какую роль в организме выполняют нёбные миндалины.
Гланды — это важный орган иммунной системы человека, который первый встаёт на пути бактериям и вирусам, попадающим в организм через рот.
Как только «чужаки» попадают на поверхность гланд, в них начинается усиленная выработка лейкоцитов, вступающих в схватку с патогенными микроорганизмами.
В результате таких «боевых действий» в лакунах гланд скапливаются погибшие лейкоциты, бактерии, остатки эпителия. С течением времени здесь скапливаются минералы, и содержимое лакун начинает затвердевать, образуя казеозные пробки.
Основная причина возникновения пробок — это хронический тонзиллит. Но они также могут образовываться в нёбных миндалинах в силу различных причин:
- скопление стафилококков, стрептококков, пневмококков и других бактерий;
- у людей, имеющих слабую иммунную систему;
- частые ангины;
- наличие в организме вируса герпеса, грибков;
- стоматологические проблемы (кариес);
- вирусные инфекции (грипп, ОРВИ).
Каждая из выше перечисленных причин способна спровоцировать воспаление нёбных миндалин. Увеличивают риск скопления казеозных масс в лакунах гланд неправильное питание, курение, употребление алкоголя.
Просто так, беспричинно, пробки не образуются. Они являются последствием другого заболевания и сигнализируют о том, что в организме идёт воспалительный процесс.
Симптоматика
Скопления маленького размера, как правило, не вызывают яркую симптоматику. При скоплениях большого размера у больного могут наблюдаться следующие симптомы воспаления:
- неприятный запах изо рта;
- на поверхности гланд хорошо просматриваются белесоватые точки;
- непрекращающаяся боль в горле;
- боль во время глотания;
- может быть повышена температура тела до 37-37,7 градусов;
- ощущение дискомфорта в месте скопления гнойных масс;
- отёкшие гланды;
- слабость, вялость, общее недомогание;
- снижение работоспособности;
- потеря аппетита;
- увеличенные лимфоузлы;
- болевые ощущения могут отдавать в уши.
Пробки появляются постепенно, поэтому на ранних этапах развития заболевания больной испытывает только дискомфорт при глотании и першение в горле.
Это состояние крайне опасно для беременных женщин! Помимо того, что оно пагубно сказывается на общем состоянии будущей мамы, оно может негативно отразиться на развитии плода и при самом плохом исходе спровоцировать выкидыш. Поэтому крайне важно вовремя обратиться к оториноларингологу, чтобы получить грамотные рекомендации, как эффективно лечить тонзиллит во время беременности и избежать осложнений.
Помоги себе сам?
Самая большая ошибка большинства пациентов — чрезмерная уверенность, что удаление казеозных пробок можно провести дома подручными средствами. В ход идёт целый арсенал предметов, которые абсолютно не предназначены для этого: ложки, вилки, зубочистки…
В лучшем случае такая самодеятельность просто не принесёт результата, в худшем — вызовет травму поверхности миндалин и спровоцирует сильное кровотечение, отёк и воспаление! За этим, с высокой вероятностью, последует ангина! Плюс при неправильном надавливании твёрдым предметом на скопление гноя, можно протолкнуть его ещё дальше в толщу миндалины.
Некоторые пытаются полоскать горло, считая, что полоскание принесёт облегчение. Да, чувство дискомфорта в горле временно проходит, но скопления гнойничков не исчезают, ведь раствор для полоскания контактирует только с поверхностью гланд, а проникнуть внутрь её крайне проблематично, правильнее сказать, невозможно. Поэтому такой метод тоже не эффективен.
Лучший метод избавления от пробок — обратиться к врачу-оториноларингологу!
Возможные осложнения
Как уже упоминалось, наличие скоплений казеозных масс не так безобидно, как может показаться на первый взгляд. Опасность подобного состояния заключается в том, что патогенная микрофлора из лакун миндалин может распространиться на другие органы за пределы гланд и спровоцировать различного рода осложнения:
- Паратонзиллярный абсцесс тканей вокруг гланд. В тканях вокруг гланд запускается сильнейший воспалительный процесс. Больной при таком состоянии испытывает боль в горле. Его не покидает ощущение, что в горле застрял инородный предмет. Возникают трудности с глотанием и широким открыванием рта (тризм жевательной мускулатуры). Периодически больного лихорадит, и проявляются другие неприятные симптомы интоксикации организма. Улучшить состояние пациента в этом случае поможет только вскрытие паратонзиллярного абсцесса, иногда и с одномоментным удалением гланд (абсцесстонзиллэктомия).
- Шейная флегмона — это поражение инфекцией клетчатки шеи. Больной в месте воспаления испытывает сильные болевые ощущения, температура тела повышается до 40°С. Опасность состоит в том, что гнойная инфекция может попасть в кровь и вызвать сепсис и гнойное поражение других органов. Гнойник также может спуститься в средостение – футляр, где находится наше сердце. Такое воспаление называется медиастенит. Это заболевание с крайне высокой летальностью!
- Сепсис (заражение крови), вызываемый попаданием в кровь инфекции. Это состояние крайне опасно для человека и требует срочной госпитализации.
- Заболевания почек.
- Заболевания суставов.
- Заболевания сердца.
Лечение пробок в миндалинах
При обращении к лор-врачу пациенту предлагается консервативное лечение, которое включает промывания гланд, физиотерапевтические процедуры и медикаментозную терапию.
Существуют два способа промывания: удаление гноя шприцем и аппаратное промывание. Метод с использованием шприца применяется гораздо реже, в случае если у пациента сильно выражен рвотный рефлекс.
Наиболее эффективно промывание гланд вакуумным способом с помощью аппарата «Тонзиллор».
В нашей лор-клинике для этого используется специальная вакуумная насадка, у которой на сегодняшний день нет аналогов! С помощью этой насадки удаётся эффективно и безболезненно отмыть всё содержимое лакун гланд, и улучшить состояние пациента уже после первого сеанса.
Профилактика
Чтобы предотвратить появление новых гнойных образований следует выполнять ряд несложных рекомендаций. Необходимо уделять особое внимание гигиене полости рта и чистить зубы два раза в день, чтобы избежать скопления во рту патогенной микрофлоры.
Хорошо пролечивать ангину, полностью выполнять все предписания врача, особенно это касается длительности приёма антибиотиков. Нужно вовремя лечить стоматологические заболевания и инфекционные болезни носа, избегать переохлаждений и укреплять иммунитет.
Тогда гланды перестанут доставлять проблемы, а станут другом.
- Пробки в гландах удалять необходимо!
- И делать это нужно только опытному лор-врачу на хорошем оборудовании!
- Приходите, пожалуйста, к нам на приём!
- Мы вам обязательно поможем, ведь лечение нёбных миндалин — наш профиль!
Почему на миндалинах появляется белый налёт и как его убрать
Что такое белые точки на гландах
Налёт может иметь вид единичных белых точек различного размера – от одного до нескольких миллиметров. По консистенции они могут быть мягкими, творожистыми (казеозными), плотными или твёрдыми.
Ежедневно гланды сталкиваются с микробами, проникающими через носоглотку. В лакунах патогенные микроорганизмы контактируют с эпителием миндалин. В ответ на проникновение бактерий развивается местное воспаление. Оно активизирует работу иммунной системы и выработку антител.
Эпицентром сопротивления инфекции являются фолликулы миндалин. Они представляют собой группы лимфоидных иммунокомпетентных клеток. Результатом борьбы являются скопления разрушенных клеток и бактерий в лакунах и на месте фолликулов. Постепенно пробки импрегнируются солями кальция и отвердевают.
Образовавшиеся белые точки на гландах состоят:
- из остатков погибших лейкоцитов;
- разрушенных эпителиальных клеток;
- микробов;
- солей кальция.
При бактериальном исследовании содержимого пробок обнаруживают стрептококки, стафилококки, пневмококки.
Что это за болезнь и в чём её причины
Хронический тонзиллит – наиболее частая причина образования пробок. Кроме того, белые комочки на гландах могут появляться:
- при ослабленном иммунитете;
- частых ангинах;
- герпетической инфекции;
- грибковом поражении – кандидозе;
- кариесе;
- вирусных инфекциях – гриппе, ОРВИ.
С температурой и без неё
Появление белых пятен на гландах может сопровождаться повышением температуры. Это наблюдается:
- при фолликулярной или лакунарной ангине;
- гриппе и острых респираторно-вирусных заболеваниях;
- герпетической инфекции;
- обострении хронического тонзиллита.
Миндалины увеличиваются, выявляется их гиперемия, отёчность, поверхность их разрыхляется.
Белые точки на гландах могут появляться без повышения температуры. Это бывает:
- при кандидозе;
- при хроническом тонзиллите вне обострения.
Чтобы установить причину белых точек на миндалинах, необходимо сделать их бактериологический анализ.
Белые комочки с неприятным запахом
При хроническом тонзиллите в гландах возникают белые комочки с неприятным запахом. Часто они имеют творожистую или твёрдую консистенцию. Их называют тонзиллолитами. Гнилостный запах обусловлен жизнедеятельностью патогенных микроорганизмов. Заболевание протекает без боли в горле.
При воспалительных процессах в горле или носоглотке тонзиллолиты увеличиваются.
Другие симптомы
При обострении хронического тонзиллита, фолликулярной или лакунарной ангине, кроме налета на миндалинах, отмечается боль в горле, затруднение при глотании, увеличение и болезненность подчелюстных лимфатических узлов. Появляются симптомы интоксикации: головная боль, слабость, отсутствие аппетита. По ночам могут быть проливные поты, нарушения сна.
При острых респираторно-вирусных инфекциях пациенты жалуются на ломоту в теле, боль в мышцах и при движении глазных яблок, кашель, насморк, заложенность в груди.
После ОРВИ у ребёнка
Дети болеют острыми респираторно-вирусными заболеваниями достаточно часто. Это обусловлено:
- незрелостью механизмов иммунной защиты у ребёнка;
- высокой скученностью в детских коллективах.
Иногда после ОРВИ у ребёнка на гландах обнаруживают белые точки или пятна, увеличение, отёчность миндалин, покраснение нёбных дужек. Это указывает на присоединение бактериальной инфекции и развитие ангины. В этом случае немедленно следует обратиться за медицинской помощью.
Своевременное и правильное лечение ангины предохранит организм ребёнка от осложнений.
На гландах у ребёнка может появляться белый налёт без температуры. Это бывает при возникновении молочницы полости рта. Молочница – грибковое заболевание, вызывается патогенными грибами рода Candida.
Часто кандидоз развивается на фоне лечения антибиотиками. Диагноз устанавливают на основании исследования мазка с миндалины под микроскопом. При лечении применяют специфические противогрибковые препараты.
Как убрать белые точки
Для того чтобы убрать белые комочки в гландах, используют антисептические бактерицидные средства местного действия. Они в широком ассортименте выпускаются в виде спреев, леденцов или таблеток. Хорошо помогают полоскания. Традиционно для этого используют растворы соды, поваренной соли с йодом, фурацилина, отвары ромашки, шалфея. Можно применять раствор метрогила, мирамистин.
Почистить гланды от белых комочков в домашних условиях невозможно Это делает врач оториноларинголог путем вакуумной экстракции пробок или промывания миндалин растворами антисептиков.
Удалять с миндалины белую точку с гноем самостоятельно не рекомендуется. В остром периоде заболевания это делать запрещено.
Правильное лечение
Для лечения ангины, или обострения хронического тонзиллита, у взрослого назначают:
- Антибиотики широкого спектра действия.
- Орошение или промывание миндалин раствором антисептика.
- Полоскание горла бактерицидными средствами.
- Комплексную витаминотерапию для повышения иммунитета.
- Физиолечение.
Белые комочки на гландах удаляют путём вакуумной очистки миндалин.
Точное выполнение всех назначений врача способствует быстрому выздоровлению. Неправильное или самостоятельное лечение может привести к развитию осложнений.
Что делать, если не проходит
Если пациент страдает частыми ангинами или на гландах пробки без повышения температуры, которые не проходят после лечения, применяют более радикальные меры.
После удаления гнойных пробок применяют лазерную лакунотомию. Запаивание очищенных лакун препятствует накоплению в них некротического содержимого.
Удаление миндалин хирургическим путем избавляет от гнойного налёта навсегда. Операция проводится под местной анестезией.

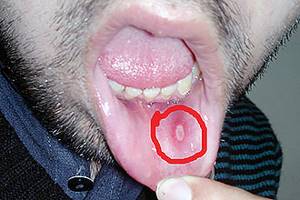 появляются афты на фоне некроза тканей. Болезнь наблюдается при наличии тяжелой сопутствующей патологии. Язвы безболезненны, полностью эпителизируются в течение месяца;
появляются афты на фоне некроза тканей. Болезнь наблюдается при наличии тяжелой сопутствующей патологии. Язвы безболезненны, полностью эпителизируются в течение месяца;