Атеросклероз — болезнь, подразумевающая образование атеросклеротических бляшек, закупоривающих сосуды. Развивается по причине скопления на стенках артерий жиров. Заболевание опасно для жизни. Требуется консультация врача.
Поделиться:
Признаки атеросклероза различаются в зависимости от локализации поражения. Развитие в головном мозге сопровождается:
- частыми обмороками;
- головной болью;
- стабильным повышением артериального давления;
- шумом в ушах;
- пациент становится раздражительным, нервным, близок к возникновению депрессивного синдрома;
- трудностями с засыпанием;
- постоянной сонливостью;
- дефектами речи;
- одышкой;
- больной плохо запоминает происходящее;
- затрудненной координацией движений;
- болезненными ощущениями в легких.
Появление атеросклеторических бляшек в сердечной аорте характеризуется следующими симптомами:
- частые головокружения;
- пациенту трудно глотать пищу;
- внешне больной выглядит старее, седеет;
- скачки артериального давления;
- жжение в грудной клетке;
- высыпания на лице.
Атеросклероз сосудов, питающих сердце, имеет следующие признаки:
- изменение ритма сердца;
- ощущение тяжести в груди;
- усиленное потоотделение;
- озноб;
- постоянная слабость;
- боль, локализующаяся в грудной клетке с отдачей в левую часть тела;
- затуманивание сознания;
- обмороки;
- болезненные ощущения давящего характера в нижней челюсти, распространяющиеся на левое ухо и шею.
Поражение органов желудочно-кишечного тракта сопровождается следующими проявлениями:
- нарушение процесса дефекации;
- резкое похудение пациента;
- тянущая боль в брюшной полости после приёма пищи;
- стабильное повышение артериального давления;
- тошнота, рвота;
- повышенное образование газов;
- почечная недостаточность.
Распространение болезни на нижние конечности характеризуется:
- онемением;
- “мурашками” при долгом нахождении пациента в неудобном положении;
- побелением кожного покрова в области образования закупорки;
- повышенной чувствительностью стоп и кистей рук к холоду.
Булацкий Сергей Олегович
Ортопед • Травматолог
• стаж 15 лет
- 24 Марта 2021 года
- Дата проверки: 24 Марта 2021 года
- Дата обновления: 13 Мая 2022 года
Атеросклероз чаще поражает людей в возрасте от 40 лет, чаще диагностируется у мужчин. На развитие болезни влияют:
- сахарный диабет;
- гипертония;
- табакокурение;
- излишний вес;
- злоупотребление спиртосодержащими напитками;
- постоянные стрессовые ситуации;
- заболевания нервной системы;
- генетическая предрасположенность;
- нарушения гормонального фона щитовидной железы;
- увеличенный уровень холестерина в крови;
- период менопаузы у женского пола;
- неправильное питание;
- дисфункция обмена липидов в организме.
Врачи выделяют несколько стадий прогрессирования болезни:
- на начальной стадии формируются жировые отложения на стенках сосудов. Отсутствуют характерные симптомы, что затрудняет диагностирование болезни. Начинаются структурные изменения стенок артерий. Переход на следующий этап ускоряют диабет и лишняя масса тела;
- вторая степень развития атеросклероза характеризуется уплотнением липидных новообразований. Сосуды воспаляются. Жировые отложения принимают капсульную форму, закрывают часть просвета внутри вен;
- третьему этапу свойственно появление осложнений. Происходит закупоривание артерий, образование тромбов, разрыв атеросклеротических бляшек. Возможен инфаркт миокарда, некроз конечностей.
Болезнь классифицируется в зависимости от причины развития:
- метаболическая — прогрессирует из-за наследственного фактора, нарушений в обмене жиров, болезней эндокринной системы;
- гемодинамическая, причиной становятся заболевания сердечно-сосудистой системы, например гипертензия;
- смешанная, характеризуется несколькими факторами из разных видов.
По степени активности развития атеросклероз подразделяется на:
- прогрессирующий, возникают новые атеросклеротические бляшки, растут имеющиеся, появляются новые симптомы, имеет высокий риск возникновения осложнений;
- стабилизированный — образование липидных отложений имеет медленный темп, клинические признаки не изменяются или уменьшаются, низкая вероятность негативных последствий;
- регрессирующий, симптоматика ослабевает, состояние и анализы пациента улучшаются.
Лечение назначается после установки диагноза. Больному назначают обследования у разных врачей в зависимости от области поражения атеросклерозом.
Доктор собирает анамнез, проводит пальпацию сосудов, назначает пациенту анализ крови и аппаратные исследования.
Коронарография и аортография применяют для изучения состояния сосудов, МРТ используют для обнаружения липидных бляшек. В сети клиник ЦМРТ рекомендуют следующие способы диагностики:
Запишитесь на приём к кардиологу. Он поставит точный диагноз и назначит грамотное лечение. При выраженной клинической картине может направить к другим узким специалистам.
Для лечения патологии на начальных этапах прогрессирования достаточно консервативной терапии. Пациенту следует изменить рацион питания, больше двигаться, соблюдать диету, принимать лекарства.
Врачи рекомендуют отказаться от курения для понижения давления, восстановления обмена липидов. Избавиться от боли помогают народные рецепты. Вылечить атеросклероз на поздних стадиях удается за счет хирургического вмешательства.
В сети клиник ЦМРТ используют следующие методы лечения:
При отсутствии курса лечения атеросклероз прогрессирует, повышается риск возникновения осложнений:
- ишемическая болезнь сердца (ИБС);
- образование тромбов;
- инфаркт миокарда;
- стенокардия, сопровождающаяся болью в грудном отделе;
- почечная недостаточность;
- инсульт;
- ухудшение остроты зрения;
- изменения психики;
- снижение работоспособности;
- нарушение работы печени;
- хромота;
- некроз тканей ног;
- нарушение кровообращения желудочно-кишечного тракта;
- некроз кишечника.
Предотвратить развитие атеросклероза, избежать осложнений можно при помощи следующих правил:
- контроль уровня холестерина и сахара в крови;
- отказ от табакокурения, употребления спиртосодержащих напитков, наркотических веществ;
- избегание стрессовых ситуаций;
- прием курса витаминов раз в полгода;
- высокая двигательная активность;
- контроль показателей артериального давления;
- ежегодное прохождение диспансеризации;
- при первых признаках заболевания обращаться в больницу;
- соблюдение принципов правильного питания.
Москалева В. В.
Редактор • Журналист • Опыт 10 лет
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Причины и лечение атеросклеротического кардиосклероза
С каждым годом среди людей, приходящих ко мне на прием, возрастает число пациентов с хронической патологией, особенно системы кровообращения.
Атеросклеротический кардиосклероз — диффузное заболевание, обусловленное поражением коронарных артерий холестериновыми бляшками, вследствие которого развивается хроническая кислородная недостаточность мышечной ткани.
По причине этого сердце утрачивает способность адаптироваться к повышению нагрузки.
Причиной этого заболевания является атеросклероз — это хронический процесс в сосудистой стенке артериол среднего и крупного калибра, в основе которого лежат накопление холестерина, разрастание рубцовой ткани и сужение просвета сосуда.
В международной классификации заболеваний (МКБ 10) кардиосклероз кодируется в группе ишемической болезни сердца (ИБС):
- I25 — хроническая ИБС:
- 0 — атеросклеротическая кардиоваскулярная болезнь.
На приеме данное состояние я диагностирую у пациентов с длительным течением ишемической болезни сердца и ее последствиями (стенокардией, инфарктом миокарда, нарушениями ритма, недостаточностью кровообращения).
Причины возникновения
На сегодняшний день установлено, что атеросклеротический кардиосклероз — заболевание, обусловленное сочетанием множества факторов. На некоторые из них возможно влиять теми или иными терапевтическими мерами. Благоприятной основой для отложения холестерина является наличие повреждений внутренней выстилки сосуда (интимы).
Риски развития атеросклеротического кардиосклероза:
- Немодифицируемые (неизменяемые):
- генетическая предрасположенность (наследственные дислипидемии);
- возраст (мужчины старше 40, женщины — 50 лет);
- мужской пол (эстрогены, продуцируемые во время менструального цикла, защищают сосуды от пропитывания холестерином).
- Модифицируемые (изменяемые):
- дислипидемия, вызванная нерациональным питанием;
- артериальная гипертензия;
- табакокурение, алкоголь;
- избыточная масса тела, метаболический синдром;
- нарушения обмена углеводов (гипергликемия, сахарный диабет);
- тахикардии;
- малоподвижный образ жизни;
- хронический стресс;
- гипергомоцистеинемия (избыток данной аминокислоты вызывает повреждения интимы сосуда, на которые легче прикрепляться холестерину).
В основе развития атеросклеротического кардиосклероза выделяют:
- Сочетанное нарушение обмена белков и жиров. Ранее главную роль отдавали гипердипидемии — повышенной концентрации жиров в сыворотке пациента, обусловленной избыточным их потреблением. На сегодняшний день доказано, что значительную роль в отложении холестериновых бляшек играет дисбаланс между «хорошими» (высокой плотности — ЛПВП) и «плохими» (низкой и очень низкой плотности — ЛПНП, ЛПОНП) липопротеидами.
- Гормональный дисбаланс. Инсулинорезистентность, сахарный диабет, гипотиреоз способствуют накоплению холестерина во внутреннем слое клеток (эндотелии) артериол.
- Гемодинамическую нагрузку. Постоянное высокое сопротивление крови при гипертонической болезни способствует быстрому развитию патологических процессов в сосудистом русле.
- Нервный фактор. Постоянные стрессы, конфликты, недосыпание, неблагоприятный психоэмоциональный фон ведут к нарушению контроля над метаболизмом белков и липидов и расстройствам тонуса сосудов.
- Непосредственное состояние стенок сосудов. На неповрежденной интиме венечных артерий атеросклеротическая бляшка не образуется. Поэтому наличие возрастных изменений, инфекционного процесса, тромбоза облегчает построение холестеринового отложения.
Основная опасность данного заболевания состоит в том, что холестериновые бляшки по мере увеличения в размере теряют свою стабильность, на их поверхности образуются язвочки, наслаиваются тромботические массы. В конечном итоге поражённый сосуд полностью перекрывается, развивается ишемия миокарда. Только после этого появляются симптомы, с которыми пациент и обращается к врачу.
Если пораженные сосуды мелкого калибра, со временем кровоснабжаемые участки сердечной мышцы прорастают соединительнотканными волокнами, которые замещают кардиомиоциты, постепенно снижая сократительную способность миокарда. В случае закупорки более крупного венечного сосуда развивается клиника острого коронарного синдрома с некрозом ткани сердца и замещением нефункционирующего участка фиброзным рубцом.
Типичные симптомы
Атеросклеротический кардиосклероз не имеет яркой симптоматики до тех пор, пока компенсаторные возможности кровотока поддерживают доставку кислорода на должном уровне в участок, питаемый пораженным сосудом. Яркая клиника присутствует в случае критического сужения просвета артериолы.
На некоторых участках миокарда за длительное время накопления холестерина образовываются новые обходные пути кровоснабжения или сама бляшка вершиной растет в сторону наружной стенки сосуда, а просвет остаётся неизмененным.
При данном заболевании будут присутствовать общие клинические признаки атеросклероза:
- ксантелазмы (подкожные скопления холестерина, чаще вокруг глаз);
- ксантомы (бородавчатые отложения холестерина на локтевых и ладонных изгибах, вдоль сухожилий);
- преждевременное старение, увядание кожи;
- ранняя седина;
- повышенное оволосение ушных раковин;
- хронический панкреатит.
Проявления атеросклеротического кардиосклероза со стороны сердца обусловлены снижением массы функционирующих мышечных клеток. Все симптомы будут указывать на хроническую сердечную недостаточность:
- одышка при физических нагрузках;
- ортопноэ (неудовлетворенность дыханием в горизонтальном положении);
- снижение толерантности к физическим нагрузкам;
- общее недомогание, повышенная утомляемость, сонливость;
- отеки на ногах;
- учащённое сердцебиение;
- приступы головокружения, сниженное настроение;
- ночной кашель.
Так как атеросклерозом поражаются и артериолы крупного калибра, дополнительно у пациента могут наблюдаться симптомы стенокардии: боли в грудной клетке в ответ на физические и эмоциональные нагрузки, которые купируются приемом «Нитроглицерина» и отдыхом.
Постепенное вовлечение в патологический процесс проводящей системы может спровоцировать нарушения сердечного ритма:
- синусовую или желудочковую тахикардию;
- фибрилляцию предсердий;
- атриовентрикулярные блокады;
- блокады ножек пучка Гисса.
Как установить диагноз
Диагноз «атеросклеротический кардиосклероз» можно установить только на основе детального обследования пациента на предмет поражений миокарда, закупорки венечных сосудов и дислипидемических изменений в сыворотке крови.
План обследования пациента с подозрением на атеросклеротический коронарокардиосклероз включает:
- Лабораторное исследование крови:
- уровень холестерина, фракции липопротеидов;
- сахар крови, гликозилированный гемоглобин (HBA1c);
- тест толерантности к глюкозе;
- биохимическое исследование — креатинин, мочевина, АЛТ, АСТ;
- коагулограмма, международное нормализированное соотношение (МНО);
- гемоглобин, гематокрит;
- натрийуретический пептид.
- Электрокардиография:
- стандартная в покое (12 отведений);
- с дозированной физической нагрузкой (велоэргометрия, тредмил-тест);
- суточный мониторинг по Холтеру.
- ЭхоКГ (ультразвуковое исследование точно покажет степень гипертрофии миокарда, фракцию выброса, размеры камер сердца, состояние клапанной системы). В последнее время в практику вводится стресс-эхокардиография — исследование выполняется в комбинации с физической нагрузкой на тредмиле или велоэргометре.
- Сцинтиграфия миокарда (ОФКЭТ, ПЭТ). Суть метода состоит во внутривенном введении радионулидного маркера (технеция99). Исследуется качество кровоснабжения сердечной мышцы (чем оно лучше, тем больше радиофармпрепарат накапливается в ткани, хорошо питаемые места имеют яркое свечение). Наибольшую диагностическую информативность имеет данное сканирование в комплексе с нагрузочными пробами.
- Компьютерная томография:
- КТ-визуализация коронарных артерий без введения контраста — индекс кальцификации (холестериновые бляшки в процессе своего роста проходят стадию отложения в них кальция, который можно увидеть на сканировании);
- КТ-коронарография — исследование венечных артерий с использованием внутривенного контраста.
- Инвазивная коронарография. Наиболее доступный метод визуализации атеросклеротических поражений сосудов сердца. Во время процедуры через бедренную артерию в коронарные вводится проводник с контрастным веществом и при помощи рентгена определяется место сужения.
Все методы визуализации сердца помогут провести дифференциальный диагноз между различными видами кардиосклероза (постинфарктным, атеросклеротическим, миокардитическим).
С 2014 года у меня наблюдается пациент Б. 1951 года рождения с диагнозом ИБС. Стенокардия напряжения, II функциональный класс. Атеросклеротический и постинфарктный (2013) кардиосклероз. Гипертоническая болезнь II степени. Сердечная недостаточность IIA. Пациент имел избыточную массу тела (ИМТ 30.4), стаж курения 22 года.
В начале лечения пациент жаловался на боли в груди и одышку, возникающие при подъеме на 3-й этаж, отеки голеней к вечеру, общую слабость. Артериальное давление колебалось в пределах 150—160/90 мм. рт. ст., пульс — 89 уд./мин.
По результатам дополнительных исследований установлено повышенное количество холестерина, триглицеридов в крови, глюкоза 5,8 ммоль/л.
За 4 года лечения пациенту удалось перейти на здоровое питание, бросить курить, снизить вес на 22 килограмма. Регулярная физическая активность помогла повысить толерантность к нагрузкам, стабилизировать артериальное давление, а ограничение соли и воды позволило отказаться от приема «Фуросемида», снизить дозировку «Эналаприла».
На данный момент состояние сердца пациента Б. остаётся удовлетворительным. Эпизоды приема «Нитроглицерина» не чаще 1—2 раз в неделю. Удается удерживать уровень холестерина ниже 4,9 ммоль/л.
Лечение и наблюдение у врача
Атеросклеротический кардиосклероз — медленно прогрессирующее заболевание, отсутствие терапии которого приводит к несостоятельности сердечной мышцы (участки отмерших мышечных клеток замещаются соединительной тканью).
Учитывая особенности данного состояния, я выделяю основные направления терапии заболевания:
- по мере возможности компенсация основного заболевания;
- симптоматическая коррекция (устранение отечного синдрома, восстановление ритма, поддержка сократительной функции миокарда);
- гиполипидемическая терапия;
- модификация образа жизни;
- профилактика осложнений.
План лечения атеросклеротического кардиосклероза должен вмещать в себя:
- Комплекс физической активности, отказ от курения, алкоголя.
- Специальный рацион питания: ограничение поступления в организм натрия, воды, ненасыщенных жиров, газообразующих продуктов, кофе, крепкого чая. Дробный 5—6-разовый режим приема пищи. Регулярное взвешивание.
- Гиполипидемические средства («Аторис», «Розувастатин»).
- Диуретики («Фуросемид», «Трифас», «Верошпирон»).
- Ингибиторы АПФ («Энап», «Лизиноприл»).
- Бета-адреноблокаторы («Бисопролол»).
- Антиагреганты («Кардиомагнил», «Клопидогрель»).
- При необходимости:
- yитраты («Нитроглицерин»);
- cердечные гликозиды («Дигоксин»).
Профилактика ухудшения состояния
Клиническая картина коронаросклероза усугубляется по мере разрастания холестериновых бляшек и очагов фиброза. Все меры профилактики направлены на максимальное сохранение сократительной способности миокарда — предупреждение прогресса сердечной недостаточности.
Помимо грамотно подобранной медикаментозной терапии и контроля факторов риска, пациенту могут понадобиться:
- имплантация кардиовертера-дефибриллятора;
- постановка искусственного водителя ритма;
- хирургические методы реваскуляризации миокарда (стентирование, аортокоронарное шунтирование).
- Успешность лечения, продолжительность и качество жизни пациента во многом зависят от его мотивации и способности изменить отношение к себе. Своим пациентам я рекомендую придерживаться нескольких правил.
- Относиться к ограничениям в питании не как к жесткой диете, а как к возможности перейти на здоровый и сбалансированный рацион.
- Выработать у себя привычку каждое утро выполнять легкую зарядку, гулять пешком более 4 км.
- Систематически принимать назначенные препараты, вести дневник артериального давления, пульса.
- Всегда при себе иметь лекарства для неотложной помощи (рекомендованные доктором).
- Контролировать вес. Рекомендовано снизить ИМТ до уровня
Атеросклеротическая сердечно-сосудистая болезнь сердца
С болезнями сердца в той или иной мере сталкивается большая часть взрослого населения.
И, несмотря на множество методов лечения, атеросклеротическая сердечно-сосудистая болезнь сердца (или ишемическая болезнь сердца, ИБС) продолжает быть серьезной угрозой для жизни.
Во многом потому что пациенты слишком поздно обращаются к врачу. MedAboutMe расскажет, что нужно знать о такой патологии, чтобы не упустить время.
Атеросклероз — поражения артерий холестериновыми бляшками — может развиться в любой части тела. Но наибольшую угрозу он представляет в сосудах головного мозга и сердца. Поскольку повреждение этих артерий может привести к летальному исходу.
Коронарная артерия поражается атеросклерозом постепенно — бляшка может нарастать здесь годами. При этом первые симптомы патологии человек почувствует не сразу. Только когда сосуд будет перекрыт на 30-40%, нарушится кровообращение и сердечная мышца начнет страдать от ишемии (нехватки кислорода), может проявиться недомогание.
На этой стадии пациент с ИБС будет жаловаться на боли в сердце, утомляемость, одышку.
На развитие атеросклеротической сердечно-сосудистой болезни сердца влияет образ жизни человека. Риски повышены у курящих, тех, кто мало двигается и неправильно питается.
По данным American Heart Association, важную роль играет избыточный вес.
Причем больше страдают люди с абдоминальным ожирением (жировые отложения в области талии и живота), даже если их индекс массы тела находится в пределах нормы.
Свою роль в прогрессировании ИБС играет и стресс. Ученые из Drexel University установили, что у женщин разные факторы стресса способны повысить риски развития болезни на 21%.
При этом атеросклеротическое поражение коронарных артерий нередко связано с факторами, на которые мы не можем повлиять. Это наследственность, врожденные нарушения липидного обмена, сахарный диабет, возраст старше 40-45 лет.
Свою роль играет и пол — у мужчин болезнь проявляется в более молодом возрасте. При этом American Heart Association отмечает, что у женщин с ранней менопаузой (до 40 лет) риск ИБС на 40% выше по сравнению с другими женщинами.
Поскольку не все факторы риска можно устранить, а симптомы ИБС проявляются не сразу, для ранней диагностики важно регулярно проходить хотя бы минимальный набор обследований. Это анализ крови с липидным профилем, ЭКГ и ЭхоКГ.
Поражение сосудов, к сожалению, является хроническим и прогрессирующим. Но болезнь можно держать под контролем. Важно изменить образ жизни — бросить курить, наладить питание, привести в норму вес.
Кроме этого, на ранних стадиях заболевания врач может прописать лекарства. В первую очередь, это гиполипидемические препараты, к которым относятся и статины. Такие лекарства понижают уровень холестерина и препятствуют нарастанию бляшек.
Принимать их нужно на постоянной основе в той дозе, которую прописал кардиолог.
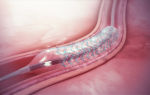
Если болезнь зашла слишком далеко, потребуется операция. Стентирование — это малоинвазивная операция, во время которой в суженную артерию по сосудам вводится расширяющий стент. Иногда таких мер недостаточно, и пациенту назначают аорто-коронарное шунтирование — создание обходного сосуда взамен поврежденного.
Если врач назначает операцию, ее не стоит откладывать. По данным Society for Cardiovascular Angiography and Interventions, хирургические методы помогают уменьшить смертность на 21%.
Атеросклероз сосудов сердца
Атеросклероз сосудов сердца (атеросклероз коронарных сосудов) – хроническая патология, которая развивается при образовании холестериновых бляшек на стенках коронарных артерий.
Холестериновые бляшки появляются вследствие нарушенного липидного (жирового) обмена. Стенка артерии утолщается, эластичность теряется, сосуд деформируется с сужением его внутреннего просвета, что мешает нормальному кровотоку к сердцу.
При полной закупорке просвета сосуда бляшкой, часть клеток отмирает, возникает острый инфаркт миокарда.
Причины возникновения
Единого мнения по поводу возникновения причин атеросклероза сосудов сердца в современной медициной нет. Существует ряд косвенных причин, которые влияют на развитие патологии:
- повышение уровня холестерина в крови из-за неправильного питания;
- малоподвижный образ жизни;
- лишний вес и ожирение;
- заболевания сердца и сердечно-сосудистой системы;
- инфекционные заболевания;
- гормональные нарушения;
- сахарный диабет;
- наследственность;
- неблагоприятная психологическая обстановка;
- употребление табака, алкоголя и наркотических средств.
Симптомы атеросклероза сосудов сердца
На начальной стадии заболевание протекает бессимптомно. По мере прогрессирования патологии, когда атеросклеротическая бляшка перекрывает сосуд, пациент чувствует боль в грудной клетке, особенно на фоне физического или эмоционального перенапряжения, а также могут отмечаться:
- повышенное артериальное давление;
- боль в груди;
- одышка;
- быстрая утомляемость;
- слабость.
Важно знать: полная блокировка одной из сердечных артерий приводит к инфаркту миокарда. Симптомы: давящая, продолжительная боль в области груди или за грудиной, отдающая в левое плечо, челюсть, руку. Может сопровождаться одышкой и обильным потоотделением.
Не нужно ждать, пока симптомы проявятся. Запишитесь на консультацию к специалисту кардиологического центра ФНКЦ ФМБА и пройдите одну из программ исследования сердца.
Диагностика
Диагностика атеросклероза сосудов сердца начинается с физикального осмотра и сбора анамнеза. Врач замеряет давление, выслушивает сердце. При наличии симптомов и обнаружении шумов в сердце, пациента направляют на более детальное обследование. Оно включает:
- развернутый биохимический анализ крови – важно для определения уровня холестерина в крови;
- ЭКГ;
- УЗИ-сердца;
- МРТ;
- КТ;
- стресс-тест.
Профилактика атеросклероза сосудов сердца
Профилактические меры необходимо проводить после болезни и для предотвращения ее появления. Основные рекомендации врачей:
- правильно питание и соблюдение диеты – исключить жирную пищу из рациона, чаще включать в меню морепродукты. Готовить лучше на пару, варить или запекать. Питаться часто, но понемногу;
- умеренные физические нагрузки – полезны пешие прогулки, утренняя гимнастика;
- контроль веса тела;
- позитивная психоэмоциональная обстановка – избегайте стресса и моральных потрясений;
- отказ от курения и злоупотребления алкоголем.
Не забывайте следовать рекомендациям врача и своевременно проходить диагностику сердечных заболеваний. В кардиологическом центре ФНКЦ ФМБА действует несколько программ, ознакомиться с ними можно тут.
Лечение атеросклероза сосудов сердца
Лечение атеросклероза сосудов сердца зависит от стадии патологии, сопутствующих хронических или сторонних заболеваний, возраста пациента. В терапии может быть применена как медикаментозная, так и хирургическая практика.
В кардиологическом центре ФНКЦ ФМБА работает отделение, где пациенты находятся под постоянным присмотром врачей. Назначения делает лечащий врач кардиолог и постоянно наблюдает за динамикой лечения. Дополнительно могут быть проведены инструментальные исследования сердца для корректировки лечения или наиболее точных прогнозов течения заболевания.
Если оптимальной медикаментозной терапии недостаточно, кардиолог может предложить операцию:
- коронарная ангиопластика – введение через катетер проводника со сдутым баллоном в закупоренный сосуд. При достижении нужного места баллон раздувается и сдавливает все отложения к стенкам сосуда;
- шунтирование коронарных артерии – создание обходных путей пораженного сосуда с помощью шунтов – части вены голени или лучевой артерии;
В кардиологическом центре ФНКЦ ФМБА работают специалисты с многолетним стажем. При обращении врач определит, нужна ли операция или можно обойтись медикаментозным лечением.
ᐈ Как избавиться от кардиосклероза? ~【Симптомы и лечение】
???? Как избавиться от кардиосклероза?
Меню
Кардиосклероз — это одно из опасных проявлений ишемической болезни сердца, обусловленное разрастанием соединительной ткани и формированием рубца в сердечной мышце и клапанах. В результате патологического процесса сердце теряет способность к нормальной возбудимости и сократимости.
Одной из возможных классификаций заболевания является разделение по распространенности патологического процесса.
Виды кардиосклероза
- Очаговый — миокард поражается отдельными очагами, которые могут быть мелкими (мелкоочаговая форма) и значительными по площади (крупноочаговая форма).
- Диффузный — соединительная ткань равномерно разрастается по всему миокарду.
В зависимости от причин возникновения, кардиосклероз может быть: атеросклеротическим (развивается вследствие атеросклероза) и миокардитическим (появляется после миокардитов).
При коронарном атеросклерозе выделяют диффузный кардиосклероз (следствие ишемии и дистрофии миокарда) и очаговый или постинфарктный кардиосклероз (развивается после перенесенного инфаркта).
В результате артериальной гипертензии развивается диффузный фиброз, или мелкоочаговый кардиосклероз. Диффузный фиброз можно рассматривать как связующее звено между гипертоническим повреждением сердца и хронической сердечной недостаточностью.
Появлению кардиосклероза в большинстве случаев предшествует какое-либо заболевание сердца и сосудов (воспалительные процессы, инфекции, инфаркт, ишемия и др.).
В результате патологического процесса здоровые мышечные клетки разрушаются, образуются полости и очаги некроза.
На месте мышечной ткани формируются рубцы из соединительной ткани, которая замещает поврежденные и некротизированные участки миокарда.
Изредка встречается врожденный, или первичный кардиосклероз. Он появляется в результате наличия некоторых врожденных патологий (коллагеноза, фиброэластоза).
- аллергии;
- курение;
- избыточный вес;
- инфекционные заболевания;
- эмоциональные потрясения и стрессы;
- малоподвижный образ жизни;
- злоупотребление алкоголем;
- генетическая предрасположенность;
- чрезмерные физические нагрузки в течении продолжительного времени.
Чаще всего кардиосклероз развивается бессимптомно. Первые признаки кардиосклероза проявляются в виде аритмий разной степени. При диффузном поражении они сопровождаются симптомами сердечной недостаточности.
По мере развития заболевания у больного снижается работоспособность, появляются одышка и учащенное сердцебиение, сначала только при физическом напряжении, а при прогрессировании заболевания и более серьезном поражении — при обычной ходьбе.
- одышка;
- гипертония;
- ночной кашель;
- снижение диуреза;
- отеки ног;
- тяжесть в правом подреберье;
- полостные отеки;
- нарушение ритма в работе сердца;
- боль в области сердца ноющего или колющего характера.
Атеросклеротическая и очаговая формы склонны к прогрессированию, поэтому со временем симптомы кардиосклероза становятся более выраженными и имеют признаки сердечной недостаточности.
Кардиосклероз изменяет нормальное функционирование сердечной мышцы, при котором наблюдается нарушение возбудимости и проводимости. Заболевание является наиболее частой причиной развития разных видов аритмий: экстрасистолии (чаще желудочковой), мерцательной аритмии, блокады сердца.
- пороки сердца;
- расширение полостей сердца;
- хроническая аневризма сердца;
- предсердно-желудочковая блокада;
- тяжелые формы тахикардии.
На консультации врач-кардиолог особое внимание уделяет наличию в анамнезе патологий сердечно-сосудистой системы. При физикальном обследовании может быть выявлено увеличение печени, отеки, скопление жидкости в брюшной и плевральной полостях.
Лабораторные показатели при диагностике кардиосклероза мало информативны, поскольку нет специфических лабораторных признаков заболевания.
Инструментальные исследования при кардиосклерозе
Лечение кардиосклероза комплексное и направлено на замедление развития склерозирующих процессов (снижение холестерина в крови), снижение частоты приступов стенокардии, устранение недостаточности кровообращения, коррекцию артериального давления и нормализацию сердечного ритма.
Медикаментозное лечение кардиосклероза сердца
- сосудорасширяющие средства;
- антикоагулянты;
- пролонгированные нитраты;
- бета-блокаторы;
- сердечные гликозиды;
- салуретики;
- антиагреганты;
- антиаритмические лекарственные средства;
- диуретики.
При неэффективности консервативной терапии рекомендовано провести хирургическую коррекцию нарушения коронарного кровообращения.
Хирургическое лечение кардиосклероза
- аортокоронарное шунтирование;
- стентирование.
- При угрожающих аритмиях показана имплантация искусственного водителя ритма.
- В курс лечения кардиосклероза вводится лечебная гимнастика, назначаются дието- и витаминотерапия, препараты калия и магния.
- Важную роль в выздоровлении играет санаторно-курортное лечение кардиосклероза.
Профилактика развития кардиосклероза основана на контроле над основным заболеванием и на мероприятиях по предупреждению его возникновения. Для этого требуется:
- рациональное питание с ограничением соли, жирной и копченой пищи;
- контроль над весом;
- отказ от спиртных напитков и курения;
- умеренная физическая активность;
- избегание сильных эмоциональных переживаний и стресса.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Кардиосклероз — не приговор! Предупредить развитие тяжелых осложнений и полностью восстановить здоровье поможет своевременная диагностика и лечение кардиосклероза.
В Киеве, в подразделениях медицинского центра МЕДИКОМ, расположенных на Оболони и Печерске, опытные специалисты проводят всестороннюю диагностику и разрабатывают индивидуальную тактику лечения для каждого пациента.
Звоните по контактному номеру в колл-центр и записывайтесь на консультации к терапевту и кардиологу!
все специалисты
Хочу сказать большое спасибо врачу Касьяненко Татьяне Владимировне. К ней я обратился с проблемой кардиосклероза. У меня ишемическая болезнь сердца, которую я лечил в государственной больнице.
Как мне сказали, кардиосклероз — осложнения первоначально выявленной патологии. И я подумал, что нужно обратиться за консультацией в клинику МЕДИКОМ. Врач принимает по пр-ту Героев Сталинграда, 6Д.
Я не разочаровался, анализы принимают быстро, процедуру ЭКГ тоже делают оперативно. Решил лечиться дальше у Татьяны Владимировны.
Ишемическая болезнь сердца возникла у меня лет 5 назад. Я лечилась в обычной поликлинике, сдавала анализы, пила таблетки. Потом лечение бросила, сама виновата, каюсь. Когда стало хуже, прошла процедуру ЭКГ, сдавала кровь и т. д.
По факту было выявлено, что у меня произошло осложнение. Я твердо решила заняться своим здоровьем и записалась на прием к кардиологу. Им оказался чудесный врач Касьяненко Татьяна Владимировна.
Я довольна специалистом, буду рекомендовать друзьям обращаться в клинику по адресу: пр-т Героев Сталинграда, 6 Д.
Ишемическая болезнь сердца скосила меня, как морально, так и физически. Я решила обратиться в платную клинику за дальнейшим лечением. Моим выбором стал МЕДИКОМ так как адрес удобный для меня. Принимал кардиолог Голод Андрей Григорьевич. Могу сказать только хорошие слова про этого врача. Он мне все подробно объяснил, прописал лечение. Надеюсь, все будет хорошо.
Голод Андрей Григорьевич — замечательный врач из клиники МЕДИКОМ. Работает четко и назначает только нужные анализы, ЭКГ и другие процедуры.
Разговаривает с пациентом на понятном языке, без всяких сложных медицинских терминов как это любят делать для запутывания, запугивания и навязывания дорогущих лекарств.
Буду ходить к этому кардиологу дальше и надеюсь, что мое лечение будет эффективным. Однозначно рекомендую доктора другим пациентам.
Голод Андрей Григорьевич — замечательный кардиолог. Меня тревожит мое сердце, ведь я дама в зрелом возрасте. Мой сын оплатил мне прием к врачу в клинике МЕДИКОМ. Доктор выписал анализы, направил на процедуру ЭКГ, дал советы по образу жизни. Теперь жду результатов обследования и хочу поскорее начать лечение.
Я хочу сказать, что я настоящая неудачница по жизни в плане здоровья. Уже много лет страдаю болезнями сердца. Вы даже себе не представляете, каково это жить когда моторчик постоянно барахлит! Я проходила лечение у многих врачей. Мне никто не смог помочь, но скорее всего, не хотели особенно со мной возиться.
Конечно, я сложный пациент: прошу, чтобы ко мне проявляли уважение и лечили как следует. Но в государственных больницах от кардиологов этого не дождешься. Я обратилась к МЕДИКОМ. Меня записали к Рудь Валентине Михайловне. Первый прием превзошел все мои ожидания. Приятная женщина, сдержанная и одновременно добрая.
Доктор сразу поняла, что перед ней человек, который несколько лет терпит симптомы болезни сердца и это накладывает отпечаток и на поведение. Мне были назначены анализы, процедура ЭКГ. Я так поняла, врач взялась за мое лечение серьезно и надолго. Уже рассказала своей соседке про клинику МЕДИКОМ и Валентину Михайловну.
И рекомендую вообще всем, кто страдает болезнями сердца, идти к этому кардиологу!