- Прием (осмотр, консультация) врача-инфекциониста Только в клинике на аллее Поликарпова 6к2 Условия акции
- Акция «День здоровья» 30% скидка на анализы по воскресеньям во всех филиалах «Медицентр» Условия акции
- Экспресс тест на коронавирус (COVID-19) Результат в течение 25 минут, с момента сдачи биоматериала Условия акции
- Справка 086/у для поступления в ВУЗ Медицинская справка в учебное заведение (ф.086/у) с 18 лет — 1210 руб. Условия акции
- Флюорография В клинике «Медицентр» на пр. Маршала Жукова, 28 к.2 Условия акции
- Акция «ЛМК новая» Медосмотр по приказу № 29Н с выдачей ЛМК Условия акции
- Акция «Продление ЛМК» Медосмотр по приказу № 29Н с продлением ЛМК Условия акции
- Прием врача — уролога Прием врача — уролога (сбор анамнеза и жалоб, визуальное исследование) Условия акции
- УЗИ сердца (ЭхоКГ) Эхокардиография ЭхоКГ Условия акции
- 3D УЗИ плода УЗИ плода в режиме 3D + запись на диск Условия акции
- Акция «ФГДС (гастроскопия)» ФГДС с комфортом по привлекательной цене Условия акции
- Акция «ФКС (Видеоколоноскопия)» Ранняя диагностика опухолей желудочно-кишечного тракта Условия акции
Неотложное лечение пароксизмальных тахикардий
catad_tema Нарушения сердечного ритма и проводимости — статьи Статьи
- Опубликовано в журнале:
- «Российский кардиологический журнал»
- »» № 5'98
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ Олишевко С.В., Быкова Е.К., Мишуровский Э.Э., Масляк Л.И., Шевченко Н.М. Отделение скорой помощи МСЧ №170, г. Королев
Среди всех случаев пароксизмальных наджелудочковых тахикардий (НЖТ) примерно 90% составляют реципрокные атриовентрикулярные тахикардии (РАВТ). Реципрокная — значит, обусловленная механизмом повторного входа (reentry). Существует два варианта РАВТ:1. Реципрокная АВ — узловая тахикардия, при которой циркуляция импульса («повторный вход») происходит в пределах АВ узла, и
2. РАВТ с участием дополнительного пути проведения, при которой антероградное проведение осуществляется через АВ-узел, а ретроградное — через дополнительный путь. Намного реже, не более, чем в 10% случаев в клинической практике встречаются пароксизмальные предсердные тахикардии, при которых источник находится в миокарде предсердий.
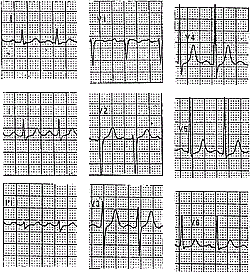
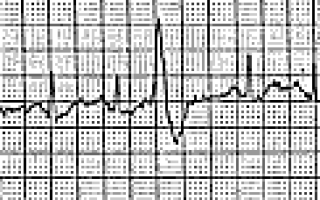
Основным способом диагностики пароксизмальных тахикардий является регистрация ЭКГ. Если комплексы QRS во время тахикардии не изменены /не уширены/ — тахикардия наджелудочковая (рис. 1). Если же комплексы QRS во время тахикардии уширены — тахикардия может быть как наджелудочковой (с блокадой ветвей пучка Гиса), так и желудочковой (рис. З).
Признаками желудочковой тахикардии (ЖТ) в этих случаях являются наличие АВ диссоциации и/или проведенных (или «сливных») комплексов. Если на ЭКГ не заметно АВ-диссоциации и проведенных или сливных комплексов, используют термин «тахикардия с уширенными желудочковыми комплексами» (точно определить локализацию источника тахикардии невозможно).
Для уточнения предполагаемой локализации источника тахикардии с уширенными комплексами разработаны дополнительные критерии, основанные на оценке ширины и формы комплексов QRS, однако в неотложных ситуациях, если не ясна локализация источника аритмии, следует считать тахикардию желудочковой.
Дополнительные признаки при оказании неотложной помощи не используют.
| A | Б | ||
| В |
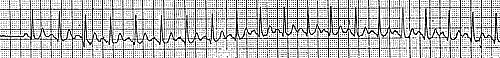
Рис. 1. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ. А — ЭКГ во время синусового ритма;
Б — ЭКГ во время пароксизма НЖТ (р1 — ретроградные зубцы Р). Выраженная депрессия сегмента ST в отведениях V3-V6;
В — Купирование НЖТ после в/в введения АТФ (отмечаются частые желудочковые зкстрасистолы и появление признаков преждевременного возбуждения желудочков — ограничено стрелками).
Лечение пароксизмальных тахикардий
В случаях возникновения выраженных нарушений гемодинамики, сопровождающихся клиническими симптомами: резкое падение АД, сердечная астма и отек легких, потеря сознания — необходимо проведение неотложной электрической кардиоверсии.
При пароксизмальных НЖТ, как правило, достаточно разряда мощностью 26-50 Дж (2-2,5 кВ), при ЖТ — около 75 Дж. Для обезболивания используют в/в введение реланиума. При более стабильном состоянии основой лечения является применение антиаритмических препаратов.
Промежуток между введением препаратов определяется клинической ситуацией и реакцией на предшествующие лечебные мероприятия.
Купирование пароксизмальных РАВТ с применением вагусных воздействий. Наиболее часто используют пробу Вальсальвы (натуживание после вдоха) и массаж сонной артерии.
Кроме этих приемов можно использовать так называемый рефлекс ныряния — погружение лица в холодную воду.
Эффективность вагусных воздействий при купировании РАВТ достигает 50% (есть сообщения о более высокой эффективности рефлекса ныряния — до 90%).
При отсутствии эффекта от вагусных приемов назначают антиаритмические препараты. Наиболее эффективными являются в/в введение АТФ или верапамила (финоптина). Восстановление синусового ритма отмечается более, чем в 90% случаев, особенно после введения АТФ.
Единственным недостатком АТФ является возникновение довольно неприятных субъективных ощущений: нехватки воздуха, покраснения лица, головной боли или ощущения «дурноты». Но эти явления быстро исчезают — не позже чем через 30 секунд.
Эффективность в/в введения кордарона или гилуритмала (аймалина) составляет около 80%, обзидана или новокаинамида — около 50%, дигоксина — менее 50%.
С учетом вышеизложенного, примерную последовательность введения препаратов для купирования пароксизмальных РАВТ можно представить в следующем виде:1) верапамил (финоптин) — в/в 5-10 мг или АТФ — в/в 10 мг (очень быстро за 1-5 с);2) новокаинамид — в/в 1 г (или гилуритмал, ритмилен);
3) амиодарон (кордарон) — в/в 300- 460 мг.
Для купирования пароксизмальных РАВТ очень эффективно использование электрокардиостимуляции (в т.ч. с помощью зонда-электрода, введенного в пищевод).
Последовательность введения антиаритмических препаратов для купирования желудочковой тахикардии: 1. лидокаин — в/в 100 мг; 2. новокаинамид — в/в 1 г;
3. амиодарон (кордарон) — в/в 300 — 460 мг.
В случаях регистрации на ЭКГ тахикардии с уширенными желудочковыми комплексами, если определение локализации источника аритмии невозможно, специалисты Американской кардиологической ассоциации предлагают следующую последовательность введения антиаритмических препаратов: лидокаин — аденозин (АТФ) — новокаинамид — амиодарон (кордарон).
Клинические примеры неотложного лечения пароксизмальных тахикардий
1. Больная Н., 40 лет, приступы сердцебиения возникают в течение 8 лет с частотой примерно один раз в 1-2 месяца. Во время приступов на ЭКГ регистрируются НЖТ с частотой 215 в мин. (рис. 1Б), предсердные комплексы (р1) расположены позади желудочковых и хорошо заметны в отведении V1, (сравните с ЭКГ во время синусового ритма).
Диагноз: пароксизмальная НЖТ, наиболее вероятно РАВТ с участием дополнительного пути проведения. В отведениях V3-V6 отмечается выраженная горизонтальная депрессия сегмента ST, достигающая 4 мм.
Следует подчеркнуть, что во время приступов РАВТ часто регистрируются горизонтальная или косонисходящая депрессия сегмента ST (иногда достигающая 5 мм и более), даже при отсутствии ишемии миокарда.
Приступ НЖТ купирован в/в введением 10 мг АТФ (рис. 1В).
В момент купирования отмечается возникновение групповых желудочковых экстрасистол, а перед восстановлением синусового ритма с исходной ЭКГ наблюдается появление признаков преждевременного возбуждения желудочков в четырех комплексах (отмечены стрелками). Уточненный диагноз у больной Н.: Синдром Вольфа-Паркинсона-Уайта (латентное преждевременное возбуждение желудочков), пароксизмальная ортодромная реципрокная АВ тахикардия.
Введение АТФ (также как и введение верапамила) нередко сопровождается возникновением желудочковых экстрасистол. Кроме того, на фоне действия этих двух препаратов у больных с латентным синдромом преждевременного возбуждения желудочков на ЭКГ появляются признаки преждевременной деполяризации: дельта-волна, уширение комплекса QRS и укорочение интервала PR («Р-дельта»).
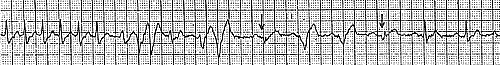
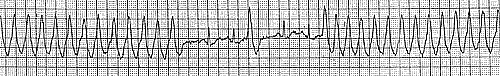
2. Больной Л., 34 года. Приступы сердцебиения беспокоят в течение 5 лет с частотой примерно один раз в 2-3 месяца. На рисунке 2 представлен момент купирования приступа после в/в введения 10 мг АТФ.
Отмечаются преходящая выраженная синусовая брадикардия (интервал РР достигает 3 с), выскальзывающие комплексы и АВ-блокада с проведением 3:1 и 2:1.
Перед восстановлением cинусового ритма регистрируются два предсердных эхо-сокращения (указаны стрелками).
Рис. 2. Пароксизмальная наджелудочковая тахикардия. Купирование внутривенным введением АТФ.
В момент купирования регистрируется выраженная синусовая брадикардия, выскальзывающие комплексы, АВ-блокада II степени с проведением 3:1 и 2:1. Перед восстановлением синусового ритма-реципрокные предсердные эхо-сокращения (указаны стрелками, перед эхо-сокращениями отмечается удлинение интервала PR).
Выраженная синусовая брадикардия и АВ-блокада II-III степени довольно часто наблюдаются при купировании НЖТ с помощью АТФ, но, как правило, не вызывают заметных нарушений гемодинамики и быстро исчезают.
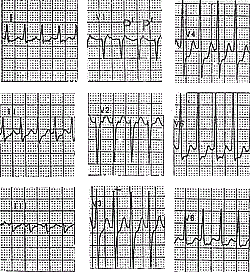
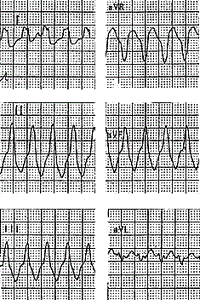
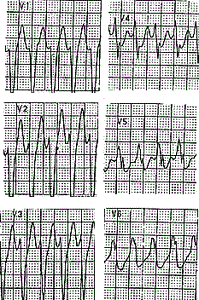
3. Больная К., 39 лет, приступы сердцебиения беспокоят около года, возникают примерно один раз в месяц, иногда прекращаются самостоятельно, в остальных случаях купировались в/в введением новокаинамида или верапамила. На ЭКГ во время приступов регистрируется тахикардия с уширенными желудочковыми комплексами с частотой 210-250 в мин.
Комплексы QRS изменены по типу блокады левой ножки пучка Гиса, ширина комплексов 0,13 с (рис. 3 и 4). Перед третьим комплексом QRS в 1 отведении регистрируется зубец Р, т.е. имеется АВ-диссоциация. Значит, тахикардия — желудочковая.
Однако, врач, оказывающий неотложную помощь, предположил, что это наджелудочковая тахикардия с тахизависимой блокадой левой ножки пучка Гиса и лечебные мероприятия провел по схеме купирования НЖТ.
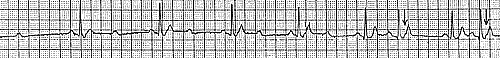
При проведении пробы Вальсальвы отмечено кратковременное прерывание тахикардии (рис. 3Б). После в/в введения верапамила наблюдался точно такой же эффект, как и при пробе Вальсальвы (рис. 4А).
После в/в введения 10 мг АТФ отмечено прерывание тахикардии с возникновением синусовой брадикардии и далеко зашедшей АВ-блокады II степени с последующим быстрым рецидивированием тахикардии (рис. 4Б).
Внутривенное введение 1 г новокаинамида не оказало эффекта. Приступ был купирован в/в введением кордарона (450 мг).
В этом случае тахикардия напоминает редкий вариант пароксизмальной желудочковой тахикардии, описанный Lerman с соавт. в 1986 г, который прерывается или купируется вагусными приемами, верапамилом, аденозином и бета-блокаторами.
| A | |
| Б | |
Pис. 3. Желудочковая тахикардия. A — ЭКГ во время тахикардии. Перед третьим комплексом QRS в 1 отведении регистрируется зубец Р (АВ-диссоциация);
Б — Кратковременное прерывание тахикардии после пробы Вальсальвы.
| A |
| Б |
Pис. 4. Желудочковая тахикардия. А — Кратковременное прерывание тахикардии после в/в введения верапамила.Б — Кратковременное прерывание тахикардии после в/в введения АТФ.
Выраженная синусовая брадикардия, АВ-блокада II степени с проведением 2:1 и 3:1, рецидивирование тахикардии.
Тахикардия – симптом болезни или самостоятельная болезнь?
Психоэмоциональное и физическое перенапряжение, нарушения работы эндокринной системы и ряд других функциональных изменений могут привести к усиленному выбросу гормонов и тем самым спровоцировать приступ тахикардии. Он является одним из симптомов аритмии и поэтому чаще проявляется у пожилых людей, а также у тех, кто ведет нездоровый образ жизни или имеет хронические заболевания. Многие пациенты, обращающиеся к специалистам, говорят о том, болезнь сопровождает их на протяжении длительного периода времени.
Причины возникновения
Основная проблема приступа тахикардии заключается в том, что даже при слабых симптомах он все равно может нанести непоправимый ущерб организму. Согласно статистике, заболевание является весьма распространенным и обнаруживается у 1 из 5 жителей Земли. Нарушение, приводящее к развитию болезни, бывает
| Физиологическое | Подростки | Усиление активности симптоматической нервной системы |
| Люди, выполняющие большие физические нагрузки | Включение в работу компенсаторного механизма для усиления снабжения тканей кислородом и питательными веществами | |
| Паталогическое | Формируется при врожденных и приобретенных патологиях | Заболевания сердца, почек, легких и других органов. Повышенное АД, сбои в работе эндокринной системы. Анемия, инфекционные заболевания, резкое повышение температуры тела |
8 (495) 320-21-03
Круглосуточно без выходных
Толчок к развитию заболевания может дать любая причина, на которую человек даже не обращает внимания. Кроме хорошо известных стрессов и перегрузок основанием являются:
- курение и злоупотребление спиртными напитками;
- резкое понижение АД, вызванное кровопотерей;
- прием некоторых лекарственных препаратов;
- гнойная инфекция и опухолеобразование.
Несмотря на то, что при тахикардии с любой спецификой сердцебиение сильно увеличено, и характеризуется частотой более 90 уд./мин., тем не менее, промежутки между сердечными сокращениями и соответственно сам ритм ударов остается точно выверенным.
Приступ тахикардии может внезапно начаться и также неожиданно закончиться. Опасность заболевания заключается в том, что оно может привести к сердечной недостаточности, ишемии, инфаркту миокарда и, как следствие, к полному прекращению сердечной деятельности.
Симптомы и виды
Существует определенный ряд заболеваний, выявить которые несложно, благодаря яркой выраженности их симптомов. Тахикардия как раз относится к разряду таких болезней. Несмотря на то, что она подразделяется на несколько видов, для них характерны общие черты:
- предобморочное состояние, одышка;
- при приступе тахикардии ночью и днем учащается сердцебиение;
- общая слабость с головокружением и тошнотой;
- болезненные ощущения, захватывающие грудь и область сердца;
- нарушение кровоснабжения мозга, проявляющееся в ощущении нехватки воздуха и потемнении в глазах.
Кроме основной симптоматики, существуют типичные черты для каждого вида заболевания
| Синусовая | Чувство сильной утомляемости, правильный ритм сердца, количество сокращений 90 уд./мин. Определить можно подсчетом пульса и ЭКГ. Можно обойтись без медицинской помощи. |
| Предсердная | Появляется необоснованное чувство страха, сердцебиение усиленное – частота 140-250 уд./мин. Требуется ЭКГ и срочный прием медикаментов. |
| Пароксизмальная желудочная, наджелудочковая | Длится от пары секунд до нескольких суток. Сердцебиение 140-220 уд/мин, головокружение, тяжесть и сдавливание за грудиной, тошнота, повышенная потливость, падение АД и обмороки. Приступ пароксизмальной тахикардии требует срочного медицинского вмешательства, иногда хирургического. Представляет угрозу для жизни. |
| При беременности | Проявляется с 24-25 недели. Количество ударов увеличивается на 20-25 сокращений, характерная слабость с головокружением, болевые ощущения в области сердца. Является нормальной реакцией организма на нехватку кислорода и питания для роста плода. Опасно при появлении тошноты и рвоты. |
| Детский возраст | Может проявляться, начиная с рождения. У грудничков показателем являются учащенность дыхания, беспокойность с капризностью, повышенная сонливость. Для детей старшего возраста типичны боли в груди, обмороки с одышкой, бледность, слабость и учащение ритма сердца. Срочного вмешательства чаще всего не требуется, но при отсутствии лечения может стать опасной для жизни. |
Любой вид тахикардии требует обследования больного и установления точных причин ее появления. Длительное течение заболевания без надлежащего наблюдения может привести к последующим осложнениям.
8 (495) 320-21-03
Круглосуточно без выходных
Диагностика
Определить учащение ритма сердцебиения не сложно. Частота сокращений чувствуется при проверке пульсации на запястье. Больной отчетливо ее ощущает.
Тахикардия – это заболевание, которое может быть диагностировано у любой возрастной группы. Среди пациентов встречаются больные с сердечными (патологическими) и внесердечными (физиологическими) факторами развития.
Диагностика у первой группы выполняется на основании наблюдений специалистов и собранного во время лечения анамнеза.
Выявить развитие у второй группы сложней. Чаще это происходит во время профилактических осмотров либо лечения других заболеваний. Диагноз ставится после:
- осмотра кардиолога либо кардиоревматолога;
- снятия электрокардиограммы;
- проведения суточного мониторинга ЭКГ;
- проведения клинического и биохимического анализа крови, во время которого уточняется количество эритроцитов, гемоглобина и других клеток выявляется наличие лейкемии и анемии;
- анализа мочи на выявление следов распада адреналина;
- исследования гормонов щитовидной железы;
- УЗИ и МРТ диагностики сердца;
- электрофизиологических исследований;
- домашнего контроля сердечного ритма с записью данных в специальный формуляр.
Проведенные исследования становятся определяющим пунктом при выборе формы лечения.
Диагностика обязательно включает в себя изучение наследственных факторов, а также заболеваний, перенесенных человеком раньше. В зависимости от тяжести патологии лечение выполняется терапевтом, кардиологом или кардиохирургом.
Лечение на разных стадиях, факторы риска
Чтобы терапия быстро подействовала и была эффективной, требуется устранить катализирующий фактор. Поэтому лечение назначается в соответствии с выявленными во время диагностики отклонениями.
- Почти всегда в начальной стадии болезни устранение причины тахикардии приводит к полному выздоровлению пациента. В дальнейшем ему требуется только проходить регулярные профилактические обследования.
- Если при диагностировании не удалось установить источник болезни, либо терапевтический курс по устранению причины не произвел должного эффекта, снова начались приступы тахикардии – что делать? – тогда назначается прием успокоительных средств и бета-адреноблокаторов. Эти препараты понижают АД, сокращают количество ударов сердца. Они противопоказаны при бронхиальной астме, гипотонии и еще ряде патологий.
- Дополнительным методом терапевтического воздействия является физиотерапия, а также психотерапевтическая помощь.
- Дозировки препаратов сугубо индивидуальны и назначаются специалистом, опираясь на результаты полученных исследований и наблюдений. Самостоятельное употребление может привести к потере сознания или полной блокаде сердца.
В зависимости от вида болезни применяются разные виды экстренной помощи и основной терапии.
- Синусовая тахикардия – как снять приступ можно узнать, позвонив по телефону в любое медицинское учреждение. Основным способом оказания помощи является создание для больного условий полного покоя.
- Приступы желудочковой тахикардии похожи на предсердную, и отличить их может только специалист после снятия ЭКГ. Самостоятельно устранить этот вид нарушения невозможно. Проводится курсовое клиническое лечение. Обязательно нужно выполнить обследование, выяснить какие у приступа тахикардии причины, так как это заболевание может проявиться на фоне интоксикации медпрепаратами или во время инфаркта миокарда.
Пускать заболевание на самотек либо заниматься самолечением опасно, так как приступ тахикардии по своим симптомам имеет сходство со многими заболеваниями сердечнососудистой системы – мерцательная аритмия, кардиосклероз, нарушение синхронности сокращения желудочков и другими. Дальнейший прогноз на выздоровление зависит от качества и своевременности проведенного лечения.
Прогноз и профилактика заболевания
Так как приступ тахикардии чаще указывает на начальную стадию нарушений сердечной деятельности, то прогноз составляется на основании ее причины:
- при сердечной недостаточности и дисфункции левого желудочка он будет неутешительным;
- если виной является синусовая тахикардия, то в большинстве случаев удовлетворительный и даже положительный.
Основными профилактическими мерами являются:
- своевременное выявление болезни;
- устранение факторов провоцирующих ее возникновение;
- терапевтические мероприятия направленные на устранение высокой частоты сердечных сокращений.
Обязательно ведение здорового образа жизни, отказ от употребления спиртных напитков, курения и использования наркотических средств. Правильное питание продуктами, содержащими полный комплекс витаминов, аминокислот и микроэлементов.
Больному обязательно ежегодное прохождение профилактических осмотров и при необходимости прием прописанных медикаментозных препаратов. Лечение приступов тахикардии должно проводиться только под врачебным контролем.
8 (495) 320-21-03
Круглосуточно без выходных
Пароксизмальная тахикардия — причины, симптомы, диагностика, лечение и профилактика
Пароксизмальная тахикардия – это вид аритмии, при котором частота сердечного ритма внезапно увеличивается до 220-250 ударов в минуту без утраты регулярности. Причем, приступ может продолжаться как пару секунд, так и несколько суток.
Пароксизмальная тахикардия, диагностируется в той или иной форме (возвратная желудочковая аритмия, наджелудочковая тахикардия, желудочковая тахикардия, синдром Бувере-Гоффмана) у 25-30% кардиологических пациентов при продолжительном ЭКГ-мониторировании.
Причины
Механизм возникновения сердечных пароксизмов достаточно прост – в одном из отделов проводящей системы (желудочковом, наджелудочковом, предсердном, атриовентрикулярном) возникает очаг возбуждения, генерирующий электроимпульсы высокой частоты. Приступы сердцебиения (пароксизмы) могут возникать по разным причинам:
- повышенная активность симпатической нервной системы;
- воспалительные, дистрофические и другие поражения миокарда вследствие ишемии, миокардита, пороков сердца, инфаркта миокарда и т.д.;
- как осложнение болезней эндокринной, дыхательной и пищеварительной системы.
Кроме того, в некоторых случаях, вызвать приступы пароксизмальной тахикардии может прием определенной группы медикаментов, повышенные физические и психоэмоциональные нагрузки, потребление в большом количестве кофе, алкоголя или острых блюд. Это, так называемая идиопатическая или нейрогенная пароксизмальная тахикардия.
Симптомы
Приступ пароксизмальной тахикардии начинается внезапно, с неприятного толчка в области сердца, который потом превращается в повышенное сердцебиение с числом сокращений до 220-250 ударов в минуту. Особенно характерно для пароксизмальной тахикардии, сохранение в течение приступа, стабильности, цикличности и правильности сердечного ритма.
Клиническую картину также нередко дополняют следующие симптомы:
- тошнота;
- головокружение;
- звон в ушах;
- чувство холода в области сердца;
- шум в голове;
- вегетососудистая дисфункция – потливость, метеоризм, невысокое повышение температуры.
В редких случаях наблюдается афазия (нарушение речи), гемипарезы и другие нарушения работы нервной системы. Одним из важнейших симптомов, является повышенное мочеиспускание. Приступ проходит, как и начался – внезапно.
Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Диагностика пароксизмальной терапии проводится на основании жалоб пациента, клинической картины и показателей ЭКГ. Окончательный диагноз ставится только после проведения комплексного обследования пациента, которое включает лабораторные и инструментальные исследования – анализы крови, мочи, ЭКГ, суточное холтеровское мониторирование ЭКГ, УЗИ, МРТ или МСКТ сердца.
Необходимо помнить, организм каждого человека уникален и пароксизмальная тахикардия может проявлять себя индивидуально. Поэтому, если вы заметили у себя тревожные симптомы, не нужно обращаться за советом к всемирной паутине или «бывалым» пациентам – единственный правильный вариант, обратиться к врачу-кардиологу.
Симптоматика у каждой формы пароксизмальной тахикардии идентична, а вот тактика лечения различается, и подбирается в зависимости от вида и этиологии заболевания, частоты и длительности приступов, наличия осложнений и сопутствующих патологий. Лечение пароксизмальной тахикардии в ОН КЛИНИК направлено на предотвращение рецидивов болезни, минимизацию ее проявлений и исключение возможности развития осложнений.
У нас работают ведущие кардиологи с огромным стажем, которые к лечению всех форм пароксизмальной тахикардии подходят комплексно. Сочетание успешных и эффективных терапевтических методик и применение препаратов нового поколения позволяет нашим докторам достигать максимального результата лечения, не прибегая к хирургическому вмешательству.
Тахикардия. Причины, симптомы, диагностика и лечение
содержание
Суправентрикулярная тахикардия (или как ее еще называют пароксизмальная суправентрикулярная тахикардия, пароксизмальная тахикардия или просто тахикардия) означает, что время от времени сердце бьется очень быстро. Это может происходить по разным причинам – из-за физических нагрузок, высокой температуры, стресса. Слишком быстрое биение сердца может быть опасным.
Во время приступа тахикардии электрическая система сердца работает неправильно, и заставляет сердце биться очень быстро. Частота сердечного ритма при этом составляет не менее 100 ударов в минуту и может даже достигать 300 ударов в минуту. После приема лекарств или просто само по себе через некоторое время сердце обычно возвращается к нормальному ритму – от 60 до 100 ударов в минуту.
Тахикардия сердца может начаться и закончиться быстро, и можно даже не почувствовать никаких неприятных симптомов. Проблемой тахикардия становится тогда, когда она случается часто, длится долго или вызывает какие-то неприятные ощущения.
2.Причины тахикардии
Большинство случаев тахикардии сердца вызваны дефектами в электрических связях сердца. Но что вызывает эти проблемы, до сих пор не известно.
Тахикардия может быть побочным эффектом от приема некоторых лекарств, например, принимаемых для лечения заболеваний сердца или легких.
Некоторые типы тахикардии могут передаваться по наследству, или же являться следствием заболеваний легких – ХОБЛ или пневмонии.
3.Симптомы и диагностика
Симптомы тахикардии
Некоторые люди с тахикардией не ощущают каких-то неприятных симптомов. Но у других признаки тахикардии могут включать:
- Хорошо ощутимое усиленное сердцебиение. Чувство, что сердце сильно колотится и стучит;
- Головокружение;
- Обмороки (потеря сознания) и полуобморочные состояния;
- Боль в груди;
- Потливость;
- Чувство давления в горле.
Диагностика тахикардии
Диагноз тахикардия ставится врачом после анализа симптомов заболевания, общего осмотра и, если это необходимо, проведения специальных тестов. Врач обычно спрашивает, есть ли какие-то факторы, вызывающие учащенное сердцебиение, начинается ли и заканчивается ли оно внезапно, как регулярно ощущается усиленное сердцебиение.
Для диагностики тахикардии может проводиться ЭКГ – тест, который позволяет измерить электрическую активность сердца и записать эпизод тахикардии. Существуют специальные портативные аппараты ЭКГ, которые нужно носить с собой. С помощью этого прибора ЭКГ можно сделать в любом месте и в любое время – достаточно лишь активировать его во время приступа тахикардии.
4.Лечение заболевания
Когда тахикардия сердца не вызывает каких-то серьезных симптомов и ухудшения самочувствия, она обычно не требует лечения. Но если тахикардия становится причиной различных проблем со здоровьем, врач назначит необходимое лечение тахикардии.
Для лечения приступа тахикардии могут быть рекомендованы лекарства, которые нужно будет принимать во время приступа тахикардии. Кроме того, врач расскажет, каким образом можно замедлить сердечный ритм без медикаментов.
Это можно сделать, например, покашляв, спровоцировав рвотный позыв или опустив лицо в ледяную воду.
Если это не помогает, а тахикардия довольно серьезная, нужно обратиться за неотложной помощью. Врачи остановят тахикардию, применив сильные быстродействующие лекарства, а в особо серьезных случаях выполнят процедуру электрической кадиоверсии, в ходе которой для снижения сердечного ритма применяется электрический ток.
Если случаи тахикардии происходят часто, может потребоваться ежедневный прием лекарств, чтобы предотвратить приступы или замедлить частоту сердцебиения. Еще одним способом лечения тахикардии является хирургический метод разрушения крошечного участка сердца, который вызывает тахикардию.
Как предотвратить тахикардию в домашних условиях?
Чтобы предотвратить приступ тахикардии, стоит избегать тех вещей, которые могут его вызвать. Так, рекомендуется ограничить употребление алкоголя и кофеиносодержащих напитков. Не следует курить, а также принимать наркотики, противоотечные биологические добавки, лекарственные травы, таблетки для похудения и улучшения настроения.
Кардиальная форма вегетососудистой дистонии
Поскольку единой причины ВСД не существует, нет и препарата, который излечил бы от вегетососудистой дистонии. Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента.
Этиопатогенетическую терапию проводят после выяснения причины заболевания. В лечении пациентов с ВСД принимают участие кардиологи, пульмонологи, гастроэнтерологи, психиатры.
Основными группами препаратов для терапии вегетативных нарушений являются:
- седативные средства (нейролептики, транквилизаторы, некоторые антидепрессанты);
- вазоактивные и антигистаминные препараты;
- диуретики.
Если лекарственная терапия спланирована неверно, следует ожидать ухудшения состояния пациента. Поэтому врачи Юсуповской больницы назначают лекарственные препараты с большой осторожностью, исходя из индивидуальных особенностей больного.
У пациентов среднего возраста ВСД часто является признаком цереброваскулярной недостаточности.
Им назначают препараты, избирательно улучшающих мозговое кровообращение, метаболизм клеток мозга, оказывающих антиоксидантное и мембраностабилизирующее действие:
- кавинтон;
- сермион;
- нейромидин;
- актовегин;
- витамин Е;
- предуктал.
При выраженных тревожно-депрессивных нарушениях, которые сопровождаются нарушением сна, применяют антидепрессанты с седативным действием – доксепин, тразодон, миансерин. Если ВСД характеризуется проявлениями повышенного тонуса симпатической системы, назначают адренолитики и симпатолитики, ганглиоблокаторы, которые обладают гипотензивным и сосудорасширяющим эффектов.
Как лечить ВСД по гипертоническому типу? При склонности к повышению артериального давления, если эффект от успокаивающих препаратов недостаточен, назначают мягко действующие препараты, понижающие артериальное давление.
При гипотензивной форме ВСД, тахикардии, лабильной артериальной гипертензии и болях в сердце показаны бета-блокаторы. При болях, напоминающих стенокардию у пациентов с кардиальным типом ВСД, если они сочетаются с мигренью или синдромом Рейно, назначают антагонисты кальция (верапамил).
Если у пациента повышение температуры является симптомом вегетососудистой дистонии, назначают бета- блокаторы (анаприлин) или альфа-адреноблокаторы (пирроксан, фентоламин), проводят общеукрепляющее лечение, закаливание. Пациенты могут принимать дома травы и витамины при ВСД гипотонического типа.
Энерион при ВСД смешанного типа оказывает успокаивающее действие, улучшает обменные процессы в головном мозге.
Симптомы недостаточности адренергической активности требуют применения адреностимуляторов. При гипотензивной форме ВСД показаны адаптогены (настойки женьшеня, лимонника, элеутерококка). Иногда помогают противоастенические средства (бемитил, когитум).
При спастической дискинезии кишечника и устойчивой брадикардии применяют препараты белладонны (беллоид). В качестве дополнительного средства используют комбинированные препараты белладонны с алкалоидами спорыньи (беллатаминал, беллоид). При головокружении показаны кавинтон, циннаризин, бетасерк. Препараты при ВСД по смешанному типу в Юсуповской больнице подбирают индивидуально.

 Прием (осмотр, консультация) врача-инфекциониста Только в клинике на аллее Поликарпова 6к2 Условия акции
Прием (осмотр, консультация) врача-инфекциониста Только в клинике на аллее Поликарпова 6к2 Условия акции  Акция «День здоровья» 30% скидка на анализы по воскресеньям во всех филиалах «Медицентр» Условия акции
Акция «День здоровья» 30% скидка на анализы по воскресеньям во всех филиалах «Медицентр» Условия акции 
 Экспресс тест на коронавирус (COVID-19) Результат в течение 25 минут, с момента сдачи биоматериала Условия акции
Экспресс тест на коронавирус (COVID-19) Результат в течение 25 минут, с момента сдачи биоматериала Условия акции  Справка 086/у для поступления в ВУЗ Медицинская справка в учебное заведение (ф.086/у) с 18 лет — 1210 руб. Условия акции
Справка 086/у для поступления в ВУЗ Медицинская справка в учебное заведение (ф.086/у) с 18 лет — 1210 руб. Условия акции  Флюорография В клинике «Медицентр» на пр. Маршала Жукова, 28 к.2 Условия акции
Флюорография В клинике «Медицентр» на пр. Маршала Жукова, 28 к.2 Условия акции  Акция «ЛМК новая» Медосмотр по приказу № 29Н с выдачей ЛМК Условия акции
Акция «ЛМК новая» Медосмотр по приказу № 29Н с выдачей ЛМК Условия акции  Акция «Продление ЛМК» Медосмотр по приказу № 29Н с продлением ЛМК Условия акции
Акция «Продление ЛМК» Медосмотр по приказу № 29Н с продлением ЛМК Условия акции