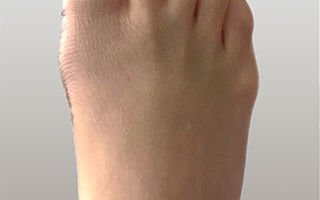
Пожалуйста, ознакомьтесь с информацией о том, что следует ожидать после операции, представленной в отдельном разделе нашего сайта.
Вы должны понимать, что представленная ниже информация, — это общий взгляд на процесс реабилитации, и у каждого человека сроки реабилитации будут свои, у кого-то они продлятся дольше, чем говорится здесь.
Представленная информация поможет вам понять собственные ощущения и всевозможные методы лечения, применяющиеся в ходе реабилитации пациентов. Обозначенные нами временные рамки – это программа-минимум.
Решаясь на операцию, вы должны понимать, что заживление и реабилитация могут занять и больше времени.
Ранний послеоперационный период
Практически все пациенты после операций по поводу вальгусной деформации 1-го пальца выписываются из клиники в день операции или на следующий день.
После операции на вашей стопе будет повязка, подобная приведенной на данном фото.
Послеоперационная повязка
Пожалуйста, не снимайте повязку самостоятельно. Также вам будет рекомендован послеоперационный ботинок с жесткой подошвой и разгрузкой переднего отдела стопы. Каждый раз, когда вы пойдете куда-либо, пожалуйста, не забывайте его надевать.
Послеоперационный ботинок с жесткой подошвой
В первые 48 часов после операции вам разрешается ходить с использованием двух костылей. Костыли необходимы для сохранения устойчивость при ходьбе в специальной обуви.
По истечении этого периода вы может нагружать стопу настолько, насколько вам позволяют собственные ощущения не забывая одевать послеоперационную обувь.
Об использовании костылей и возможной нагрузке вы побеседуете с физиотерапевтом сразу после операции и перед выпиской из клиники.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени. В течение всего этого периода вам рекомендуется находиться дома.
Возвышенное положение стопы и голеностопного сустава
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопы подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
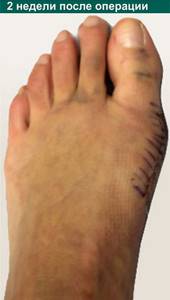
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка.
Обычный вид стопы через 2 недели после операции. Эта пациентка строго следовала всем рекомендациям и рана через две недели у нее полностью зажила, отек выражен минимально.
Рана должна быть сухой, краснота, если она есть, должна быть минимальной, могут быть видны кровоизлияния и небольшой или умеренный отек. Если не придавать стопе возвышенное положение, отек будет выражен больше и заживление замедлится.
На данном этапе, если отек купировался в достаточной мере, стопу рекомендуется держать в горизонтальном положении в течение дня 75% времени. В ночное время под стопу рекомендуется подкладывать одну подушку.
Также не рекомендуется стоять или ходить дольше 15 минут за раз, в противном случае стопа будет отекать и болеть. Послеоперационную обувь вы должны носить еще 3 недели.
Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Вождение автомобиля допускается только в случаях, когда у вас оперирована левая стопа, а автомобиль у вас с автоматической трансмиссией.
Если оперирована правая стопа, то за руль рекомендуется садиться не раньше, чем через 7-8 недель после операции.
Связано это с тем, что правой стопой вы должны давить на педаль тормоза, и иногда это необходимо сделать очень быстро и сильно, больной стопой вы просто не сможете этого сделать, что делает вождение небезопасным.
Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться специальным кремом, который следует втирать в область рубца и вокруг него.
Упражнения, направленные на восстановление движений малых пальцев, начинают через 3 недели после операции и продолжают в течение 3 месяцев. Эти движения включают активное с сопротивлением и пассивное сгибание и разгибание пальцев. Занятия также должны включать упражнения, направленные на укрепление собственных мышц стопы.
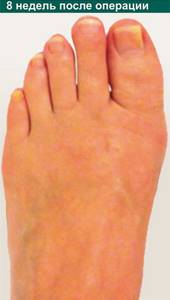
Шесть недель после операции
Перед визитом к врачу вам будет выполнена контрольная рентгенография. С этими снимками вас осмотрит ваш лечащий врач и у вас будет возможность сравнить рентгенограммы до и после операции. Признаки сращения обычно становятся видны не раньше, чем через 6 недель после операции, иногда позже, у курильщиков они могут появиться только через 3 месяца после операции.
- На данном этапе, если процесс заживления протекает благоприятно, отек и кровоизлияния должны практически полностью исчезнуть, хотя некоторый отек может сохраняться до 3-4 месяцев.
- Примерно через 8 недель после операции вы сможет носить обычную обувь (с учетом возможного остаточного отека), однако мы все же рекомендуем носить обувь с жесткой подошвой.
Три месяца после операции
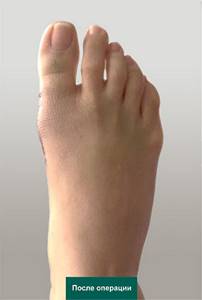
- Фото стопы до и после операции
- Если вы удовлетворены результатом, то это ваш последний визит к врачу.
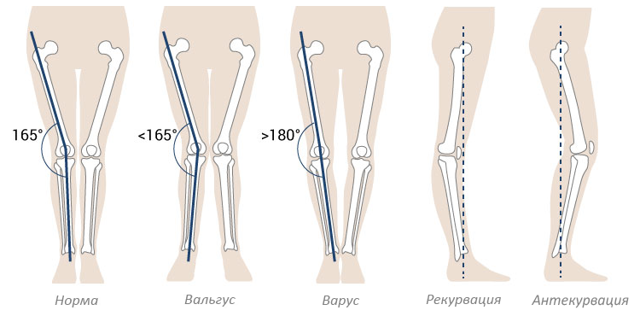
Вальгус и варус стопы
Варусная и вальгусная деформация стопы у детей является довольно распространённой патологией. В запущенных случаях она может стать причиной серьёзных нарушений со стороны опорно-двигательного аппарата и привести к инвалидности.
Причины, приводящие к деформации стопы
На сегодняшний день точно не установлены причины развития врождённого вальгуса или варуса стопы. По мнению ученых, определённую роль играет недостаток макро- и микроэлементов в организме беременной женщины, особенно кальция и витамина Д.
Повышают риск врожденной деформации стоп и голеностопных суставов также нахождение плода в тазовом предлежании, многоплодная беременность, маловодие.
Важное значение имеет здоровый образ жизни, которого должна придерживаться будущая мама на протяжении всех трёх триместров.
Приобретённые варианты патологии развиваются из-за неправильной работы опорно-двигательного аппарата или его недоразвитости. Чаще болезнь диагностируется у детей со следующими особенностями:
- родились раньше срока (недоношенные) или у матерей, чья беременность протекала с осложнениями;
- получили родовые или иные травмы, например, вывих бедра;
- болели или болеют заболеваниями, вызывающими изменения в хрящевой, костной, соединительной или мышечной тканях, например, рахит (дефицит витамина Д) или ДЦП (детский церебральный паралич);
- долго носили гипс на нижней конечности;
- имеют слабые мышцы и связки, в частности, из-за отсутствия адекватной физической нагрузки;
- носят неудобную обувь, которая не подходит по размеру;
- перенесли серьёзные инфекционные болезни, особенно на первом году жизни;
- страдают от лишнего веса;
- имеют генетическую предрасположенность к развитию данной патологии.
- рано встали на ноги и начали ходить самостоятельно, за руку или с помощью специальных устройств (ходунки и т.д.).
Зачастую варусная и вальгусная приобретённая деформация детских стоп формируется по вине родителей.
Многие папы и мамы стремятся скорее придать малышу вертикальное положение и увидеть его первые шаги, “насильно» ставя его на ноги.
Это является грубой ошибкой, так как ребёнок должен сам решить, когда ему пришло время ходить. Также для крохи важно создать все условия, чтобы его от природы плоские подошвы начали правильно развиваться.
Деформация нижних конечностей у ребенка может быть одним из проявлений нарушения осанки, которое развивается вследствие других причин (травмы шеи или основания черепа во время родов). В таких случаях посещение остеопата будет составлять основу лечения.
В зависимости от причинного фактора различают следующие виды варусного и вальгусного искривления нижних конечностей:
- посттравматический (после различных травм);
- структурный (вследствие аномалий развития опорно-двигательного аппарата);
- статический (из-за нарушения осанки);
- спастический (результат сбоев в работе нервной системы);
- паралитический (осложнение энцефалита, полиомиелита и т.д.);
- компенсаторный (из-за особенностей строения ног);
- рахитический (последствие рахита);
- коррекционный (итог неверного лечения других заболеваний нижних конечностей).
Правильно определить причину патологии и её степень может только врач-ортопед.
Степени тяжести и виды заболевания
Вальгусные стопы образуются постепенно, проходя четыре стадии развития:
- Первая степень. Отклонение от вертикальной оси составляет не более 15 градусов. Своевременная коррекция приводит к полному излечению.
- Вторая степень. Нижняя часть ног вывернута на 15-20 градусов. Комплексное консервативное лечение даёт хороший результат, полностью устраняя дефект.
- Третья степень. Отклонение от оси равно 20-30 градусам. Терапия включает в себя ряд мероприятий и продолжается несколько месяцев и даже лет.
- Четвёртая степень. Угол деформации превышает 30 градусов. Консервативное лечение не всегда даёт положительный результат, поэтому примерно в 7% случаев проводится хирургическая коррекция.
Варусное искривление имеет три степени тяжести:
| 1 | до 15 | до 150 | 15-20 мм |
| 2 | до 20 | 150-160 | 10 мм |
| 3 | более 20 | 160-180 | менее 10 мм |
Клиническая картина
Вальгус чаще начинает себя проявлять на первом году жизни ребёнка и часто сочетается с вальгусной деформацией коленных суставов. Он характеризуется Х-образным искривлением ножек и снижением высоты сводов стопы.
Если свести колени вместе и затем их выпрямить, расстояние между лодыжками будет превышать 4-5 см. Находясь на абсолютно ровной поверхности, внутренняя часть нижней части ноги заваливается внутрь, а пальцы и пятка “смотрят» наружу.
Плоско-вальгусная стопа развивается при практически полном уплощении её естественных сводов.
Варус также начинает себя проявлять в раннем детстве. При данной патологии ножки малыша имеют О-образную форму, напоминая колесо. Ось и купол стопы искривляются, при этом основная нагрузка ложится на наружный край подошвы. Однако, варус стопы, как и вальгус, может быть изолированным и не сочетаться с деформацией всей нижней конечности.
Обе деформации бывают врождёнными и приобретёнными. В первом случае патологические изменения будут наблюдаться уже в период внутриутробного развития плода. Ребёнок появляется на свет с дефектом.
Приобретённые искривления стоп начинают формироваться после окончательной постановки малыша на ноги.
Как правило, при вальгусе стоп родители замечают, что малыш при ходьбе наступает не на всю подошву, а только на её внутреннюю часть.
Искривление одной нижней конечности может быть более выраженным, чем другой, и сочетаться с плоскостопием. Если не лечить плоско-вальгусные стопы, со временем патология скорее всего будет прогрессировать.
Физиологическое положение ног изменится, провоцируя развитие заболеваний позвоночника и крупных суставов.
Со временем появится нарушение осанки, которое может перейти в такое грозное заболевание как сколиоз или кифосколиоз.
Вальгус стоп может сочетаться и даже быть следствием варуса коленных суставов.
Поэтому так важно своевременно выявлять дефекты нижних конечностей и обращать внимание на любые признаки болезни. Родители могут заметить, что походка ребёнка неуверенная и неуклюжая, вызывающая дискомфорт и боль. Нередко появляются отёки коленных и голеностопных суставов. При осмотре обуви видно, что она снашивается неравномерно, с большим износом одной стороны подошвы.
Дети с варусом и вальгусом часто жалуются на усталость после ходьбы, болезненные ощущения в ногах и позвоночнике, судороги в икроножных мышцах и даже головные боли. Они не могут полноценно бегать, прыгать, выполнять физические упражнения и заниматься спортом. У многих малышей на этой почве возникают комплексы, нежелание ходить на физкультуру или в садик. Иногда итогом становится депрессия.
Диагностика
Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.
Если у ребенка постоянно заваливается пятка в положении стоя и при ходьбе, либо имеются другие признаки деформации нижних конечностей, следует обратиться к врачу-ортопеду.
Врач проводит опрос и осмотр пациента и назначает стандартные методы исследований:
- рентгенография голеностопных суставов;
- подометрия (соотношение высоты стопы к её длине в процентах);
- компьютерная плантография (отпечаток подошвы).
По показаниям проводятся дополнительные обследования (определение уровня кальция и витамина Д в крови, УЗИ коленных суставов, рентгенография позвоночника и т.д.). При необходимости, пациент направляется на консультации к смежным специалистам (невролог, эндокринолог и т.д.).
Лечение варусной и вальгусной деформации
Вальгусная и варусная деформация стопы у детей обычно подразумевает длительное комплексное лечение. Чем раньше оно начнётся, тем лучше будет прогноз. Главной целью консервативной терапии является создание правильного свода стопы путём укрепления связочно-мышечного каркаса. К классическим методам лечения относятся:
- ЛФК и гимнастика с упражнениями для ног, в частности, с помощью различных предметов;
- лечебный массаж;
- гипсование;
- водные процедуры (ножные ванночки, плавание);
- использование ортопедической обуви и стелек;
- применение специальных ковриков, мячиков и аналогичных по действию предметов;
- физиотерапевтические процедуры (магнитотерапия, аппликации с озокеритом и другие);
- остеопатия.
Иногда для устранения дефекта используют ортопедические шины, бандажи и прочие фиксирующие приспособления.
В ряде случаев специалисты обращаются к альтернативным методикам, например, проводят кинезиотейпирование нижней конечности.
При выраженных клинических проявлениях назначают симптоматическую терапию (обезболивающие, гормональные и другие препараты). При неэффективности проводимых мероприятий прибегают к оперативному вмешательству.
Как правило, варус и вальгусная стопа у ребенка хорошо поддаются консервативному лечению.
Профилактика патологии
Чтобы у ребёнка ножка формировалась правильно, родителям следует предпринять следующие действия:
- подбирать для малыша правильную обувь строго по размеру;
- исключить любые причины, которые могут спровоцировать появление деформации;
- обеспечить ребёнку полноценное питание, нормальный режим дня, адекватную физическую активность с хождением босиком по любым неровным поверхностям;
- оборудовать в детской комнате шведскую стенку или её аналог.
Если родители заметили, что у малыша заваливается ножка в одну сторону, или есть иные признаки деформации, следует незамедлительно проконсультироваться с врачом-ортопедом.
Hallux Valgus
Изолированное искривление большого пальца на ноге называют Hallux Valgus. Чаще всего патология развивается в более зрелом возрасте, значительно ухудшая качество жизни человека.
Среди причин заболевания отмечаются неправильный выбор обуви, генетические особенности, а именно врожденная слабость соединительной и костной ткани, сопутствующие заболевания (остеопороз, плоскостопие, эндокринные нарушения).
Также к формированию Hallux Valgus может привести длительный приём некоторых медикаментов и чрезмерная физическая нагрузка, приходящаяся на нижние конечности.
Вальгусная деформация большого пальца стопы имеет три степени выраженности по градусу отклонения первого пальца:
- первая — до 20°,
- вторая — 25-35°,
- третья — более 35°.
В большинстве случаев вальгусная деформация большого пальца стопы “не отвечает» на консервативное лечение, поэтому без операции обходятся редко. Однако хирургическое вмешательство отличается травматичностью, имеет ряд осложнений и требует длительной реабилитации. После операции нередко возникают рецидивы.
Хирургическое лечение при Hallux Valgus нельзя проводить пациентам при наличии следующих состояний:
- заболевания свёртывающей системы крови;
- некомпенсированный сахарный диабет;
- хронические болезни опорно-двигательного аппарата;
- неконтролируемая артериальная гипертензия;
- выраженный варикоз и тромбофлебит нижних конечностей;
- хронические заболевания внутренних органов в стадии декомпенсации.
Также есть ряд относительных противопоказаний к операции, которые обязательно учитывает врач при выборе лечебной тактики.
Альтернативой хирургическому вмешательству при Hallux Valgus является остеопатия.
Данный метод позволяет нормализовать баланс тела, биомеханику стопы и нижней конечности в целом, кровообращение и иннервацию в области большого пальца нижней конечности, восстанавливая питание окружающих тканей.
В итоге связки и мышцы приходят в тонус, обретая силу и эластичность. В комплексе с другими мероприятиями (упражнения, массаж и т.д.) врачам-остеопатам в большинстве случаев удаётся провести лечение без операции и добиться стойкого положительного эффекта.
Вам понравилась статья? Добавьте сайт в Закладки браузера
Вальгусная деформация стопы
Вальгусная деформация стопы (hallux valgus) – это прогрессирующая патология первого пальца стопы, которая представляет собой формирование костной «шишки» по внутреннему краю стопы и отклонение первого пальца.
Hallux valgus формируется, когда костные структуры передней части стопы теряют стабильность и изменяют свое положение. Первый палец начинает отклоняться кнаружи, изменяя позицию остальных пальцев.
Сустав увеличивается в размерах и начинает выпирать, кожа в этой области обычно красная, болезненная на ощупь. Возникает функциональный дефицит сустава.
Женщины в большей степени подвержены вальгусной деформации.
Симптомы
- Наличие выпирающей «шишки» у основания большого пальца
- Опухание, покраснение кожи, болезненность при прикосновении к коже в области первого плюснефалангового сустава
- Постоянная или преходящая боль в области большого пальца, которая может усиливаться при ходьбе, ношении обуви
- Ограничение подвижности большого пальца
- Мозоли в месте трения между 1 и 2 пальцем
Причины вальгусной деформации
В формировании вальгусной деформации играют роль следующие факторы:
- Наличие врожденной деформации стопы (плоскостопие)
- Системные заболевания (ревматоидный артрит)
- Большие нагрузки на стопу, которые могут быть связаны с профессиональной деятельностью или занятиями профессиональным спортом
- Генетическая предрасположенность (слабость связочного и мышечного аппарата)
- Ношение неподходящей, узкой обуви
Классификация и стадии развития вальгусной деформации стопы
Вальгусную деформацию классифицируют по степеням следующим образом:
- 1 степень – угол отклонения большого пальца составляет менее 20°
- 2 степень – угол отклонения от 25° 35°
- 3 степень – угол отклонения более 35°
Стадию определяют по позиции пятки по отношению к оси голени:
- 1 стадия – стопа расположена плоско, угол отклонения до 15˚
- 2 стадия – угол наклона составляет 15˚-20˚
- 3 стадия – угол наклона 20˚-30˚, поддается коррекции
- 4 стадия – стопа распластана, угол наклона более 30˚
Диагностика заболевания
Диагноз ставится на консультации травматолога-ортопеда после тщательного осмотра.
Выполняют рентгенографию стопы в 3-х проекциях для того, чтобы поставить точный диагноз, степень и стадию вальгусной деформации, и определить тактику лечения.
На рентген-снимках также оценивают наличие сопутствующей патологии (артроз, вывих и подвывих). Важное условие – исследование выполняется под нагрузкой (в положении стоя).
При необходимости выполняют дополнительные исследования, такие как плантография для определения степени плоскостопия.
Лечение
Варианты лечения зависят от стадии вальгусной деформации, интенсивности симптомов.
Консервативные методы включают следующее:
- Подбор подходящей, комфортной, свободной обуви
- Использование ортопедических стелек, силиконовых прокладок с целью равномерного распределения нагрузки и давления при движении, уменьшения симптомов, предотвращения развития бурсита (воспалительного процесса в синовиальных сумках сустава)
- Прием противовоспалительных препаратов для уменьшения болей и воспаления
- Прикладывание льда, холодных компрессов
Хирургическое лечение выполняют при неэффективности консервативных методов одним этапом или комбинацией, в зависимости от тяжести процесса:
- Удаление воспаленной ткани вокруг большого пальца
- Выпрямление большого пальца путем удаления части костной структуры
- Изменение положения одной или нескольких костей, придание физиологичной позиции
- Внутрисуставное скрепление костей специальными ортопедическими устройствами
Реабилитационной период может занимать от одной недели до нескольких месяцев, в это время необходимо носить специальную мягкую ортопедическую обувь. Интенсивность физических нагрузок определяется лечащим врачом-ортопедом и врачом-реабилитологом.
Прогноз и профилактика
На фоне вальгусной деформации стопы у взрослых могут происходить следующие изменения:
- Бурсит – воспаление синовиальных сумок в первом плюснефаланговом суставе
- Стойкий болевой синдром
- Сопутствующие вальгусной деформации стопы (по типу «молоткообразной»)
- Артроз плюснефалангового сустава
- Нарушение походки
Для профилактики формирования и прогрессирования вальгусной деформации следует придерживаться следующих рекомендаций:
- Тщательный подбор обуви
- При наличии предрасположенности выполнение комплекса упражнений, направленных на укрепление связочного аппарата стопы
- При развитии первых симптомов вальгусной патологии своевременное обращение к специалисту
Hallux valgus — Википедия
Запрос «Вальгусная деформация» перенаправляется сюда. На эту тему нужно создать отдельную статью.
Hallux valgus
МКБ-11
FA30.0
МКБ-10
M20.1
МКБ-9
727.1
DiseasesDB
5604
MedlinePlus
001231
eMedicine
orthoped/467
MeSH
D006215
Медиафайлы на Викискладе
Ва́льгусная деформа́ция пе́рвого па́льца стопы́ (hallux valgus) (hallux abducto valgus, вальгусная деформация первого пальца стопы) — термин, обозначающий деформацию на уровне медиального плюснефалангового сустава с вальгусным (лат. valgus — искривлённый), то есть направленным кнаружи, отклонением первого пальца (лат. articulatio metatarsophalangealis) стопы.
Этиология
| Этот раздел не завершён.Вы поможете проекту, исправив и дополнив его. |
Вальгусная деформация первого пальца обусловлена длительным нарушением биомеханики первого плюснефалангового сустава, которое может быть связано с поперечным плоскостопием и слабостью связочного аппарата, некоторыми неврологическими нарушениями, врождёнными деформациями и рядом других причин, усугубляясь ношением неудобной обуви[1] (некоторые рассматривают ношение неудобной обуви в качестве главного фактора[2]). Деформация сустава сопровождается прогрессирующим артрозоартритом[3].
В основе искривления лежит поперечное плоскостопие. Неблагоприятными факторами являются ношение узкой обуви, очень высокий/низкий каблук (или полное его отсутствие).
Сильные формы деформации в первую очередь касаются женщин. Это связано с особенностями форм женской обуви, которые способствуют этой негативной тенденции.
Наблюдаются три неблагоприятных фактора, связанных с формой обуви:
- Чрезмерная высота каблука.
При высоте каблука более 3 дюймов (7,62 см) существенно повышается давление на переднюю часть стопы. Это, с одной стороны, способствует развитию плоскостопия, а с другой — ведёт к вдавливанию пальцев ног в обувь.
- Узкий носок обуви.
Если носок у обуви слишком узкий, то у пальцев ног нет необходимой свободы. В результате они вынуждены находиться в неудобном положении, что со временем приводит к постоянной деформации в плюснефаланговом суставе первого пальца.
- Слишком короткая обувь.
Если обувь слишком короткая, то пальцы ног вынуждены находиться в неестественной позиции, а это способствует развитию бурсита большого пальца стопы.
Патогенез
| Этот раздел не завершён.Вы поможете проекту, исправив и дополнив его. |
При вальгусной деформации стопы значительно увеличен угол между первой и второй плюсневыми костями. При этом первая плюсневая кость начинает смещаться внутрь, а первый палец стопы, удерживаемый приводящей мышцей, смещается кнаружи. Из-за этого на головке кости начинает образовываться бугорок, который называют «косточкой на ногах».
Так как в этом случае большой палец ноги не может по-прежнему «смотреть» внутрь, он начинает постепенно отклоняться наружу.
Вследствие постоянного давления выступ «косточки» воспаляется, так как «конфликтует» с обувью.
Это, как правило, приводит к бурситу, то есть к воспалению синовиальной сумки.
Кроме того, вследствие постоянного давления возникают изменения костной ткани в районе головки первой плюсневой кости. Изменения в кости приводят к припухлости, повышенной чувствительности, болезненности и чрезмерной раздражительности «косточки» на большом пальце.
Неправильные расположение и угол наклона большого пальца ноги приводят к преждевременному износу основного сустава, поражению хряща и значительному увеличению размера костного нароста на ноге.
Симптомы
Отклонение большого пальца от центральной оси
| Этот раздел не завершён.Вы поможете проекту, исправив и дополнив его. |
- Боль в суставах стоп
- Быстрая утомляемость ног
- Отклонение большего пальца стопы наружу, постепенное увеличение «косточки»
- Молоткообразная деформация остальных пальцев стоп
Причины
| Этот раздел не завершён.Вы поможете проекту, исправив и дополнив его. |
- Поперечное плоскостопие
- Генетика
- Эндокринные нарушения в работе организма
- Остеопороз
В основе заболевания лежит врождённая слабость соединительной и костной тканей, которая приводит к плоскостопию.
Развитию деформации способствует неправильно подобранная обувь (высокий каблук, узкий носок обуви), это ведёт к увеличению нагрузки на стопу и её неправильному распределению. Вследствие чего развивается и прогрессирует артроз сустава большого пальца.
Профилактика
| Этот раздел не завершён.Вы поможете проекту, исправив и дополнив его. |
- Регулярный осмотр у ортопеда;
- Ношение ортопедических стелек;[4]
- Ношение рациональной обуви (каблук не выше 7 см, обувь без шпилек, острых носов, из натуральных материалов);[5]
- При возможности для профилактики и улучшения кровообращения в стопе ходить по песку и маленьким камням босиком.
Лечение
| Этот раздел не завершён.Вы поможете проекту, исправив и дополнив его. |
Лечение преимущественно симптоматическое, направленное на устранение болевого синдрома, при выраженных деформациях производится хирургическое вмешательство с целью устранения деформации.
В некоторых случаях вальгусная деформация лечится при помощи специализированных мазей. Раннее оперативное лечение ведёт к профилактике артроза в первом плюснефаланговом суставе и более благоприятным исходам операции. Современные методы операций не разрушают сустав, сохраняя его подвижность и опороспособность.
Широкое распространение нашли корригирующие остеотомии типа Chevron, Skarf или проксимальные остеотомии в различных вариациях (см. Ортопедия).
При нестабильности в первом предплюсно-плюсневом суставе имеет смысл артродезирование (замыкание) этого сустава с одновременной коррекцией положения первой плюсневой кости.
Известны более 150 разных методов операционной корректировки возникшей вальгусной деформации стопы. Общая цель этих методов — это уменьшение угла между плюсневыми костями, так как это позволит поставить основание большого пальца ноги в правильную позицию. Немецкие хирурги-ортопеды используют не менее шести различных методов решения этих проблем.
В клиниках Германии операции по коррекции кости большого пальца проводятся:
- По методу Аустина, так называемая шевронная остеотомия.
- Остеотомия основания первой плюсневой кости.
- Остеотомии первой плюсневой кости с открытым клином.
- Перестановка костей. Например, на головке первой плюсневой кости, так называемый метод Ревердин—Грина.
- Коррекция по Айкину, остеотомия основной фаланги большого пальца.
- Удаление аномальных костных разрастаний первой плюсневой кости.
Так как процесс послеоперационного заживления длится от одного до двух месяцев, то в течение 1,5 месяцев специалисты рекомендуют носить ортопедический сапог — вид специализированной ортопедической обуви.
Прогноз
Условно неблагоприятный, состояние является медленно прогрессирующим, в итоге приводящим к инвалидизации, хирургическое лечение не устраняет причины возникновения патологии, а лечение основного заболевания лишь замедляет процесс развития деформации. При адекватно выполненном хирургическом вмешательстве наблюдается относительно длительная компенсация состояния больного.
Примечания
- ↑ Bunions (Hallux Abducto Valgus) (неопр.). Дата обращения: 13 апреля 2010. Архивировано 8 декабря 2011 года.
- ↑ Bunions — Information About Bunion Deformities (неопр.). Дата обращения: 13 апреля 2010. Архивировано 25 января 2009 года.
- ↑ Hallux valgus ЦИТО им. Н. Н. Приорова (неопр.
) (недоступная ссылка). Дата обращения: 12 сентября 2011. Архивировано 16 февраля 2012 года.
- ↑ оброзец ортопедический стелки (неопр.). Дата обращения: 18 июня 2018. Архивировано 18 июня 2018 года.
- ↑ что такое Hallux valgus (неопр.) (недоступная ссылка). Дата обращения: 18 июня 2018.
Архивировано 18 июня 2018 года.
Ссылки
- Bunions (Hallux Abducto Valgus)
- Техника операции по устранению HALLUX VALGUS
- Кинезиотейпирование при Hallus Valgus
Литература
- Hallux valgus // Краткая Медицинская энциклопедия / Б. В. Петровский (гл. ред.), А. Н. Шабанов (отв. ред.). — М.: Сов. энциклопедия, 1972. — Т. I. — С. 237. — 584 с.
Для улучшения этой статьи желательно:
После исправления проблемы исключите её из списка. Удалите шаблон, если устранены все недостатки. |
Источник — https://ru.wikipedia.org/w/index.php?title=Hallux_valgus&oldid=122200757
Вальгусная деформация стопы у ребенка: что это такое, лечение и причины искривления ноги
Содержание статьи
Каждый родитель хочет, чтобы его ребенок пошел как можно раньше. Однако из-за этого часто могут возникнуть патологии. Если вы заметили, что малышу сложнее передвигаться на ножках, часто за этим скрываются заболевания опорно-двигательной системы. Об этом мы и поговорим. В статье рассмотрим лечение вальгусной деформации стопы у ребенка, что это такое, что с этим делать и как действовать.
Определение
В медицинской науке этой патологией называют дефект сводов, при котором они располагаются в крестообразном состоянии в виде буквы Х.
Ортопеды обнаруживают это, когда смотрят пятки и пальчики — они развернуты наружу.
Если ноги поставить прямо и прижать друг к другу — расстояние между лодыжками будет более 4 сантиметров, коленки как будто смотрят в разные стороны. Это самая частая проблема, с которой приходят родители к врачам.
Его обнаруживают, когда учат ходить — то есть в возрасте до года. При ходьбе малыш опирается на внутреннюю часть — клиновидные кости. Сами шажки получаются неуверенными, а ребенок, еще не начав, часто капризничает и не хочет больше идти.
Развитие
Оно может появляться либо из-за неправильного внутриутробного развития, при тяжелой беременности и неудобном положении плода. При рождении они не будут заметны и проявляются спустя месяцы.
Иногда младенец может родиться без дефекта, но из-за недостатка витаминов, кальция, слабых костей, травм, ножки неправильно развиваются.
Если вам поставили диагноз вальгусная деформация стопы ноги, не бойтесь спрашивать у врача, это такое, у детей до года это легче вылечить.
Причины и факторы образования
В определенных ситуациях основными виновниками становятся родители, которые соревнуются между собой, чьи дети пойдут первее. Из-за слабой опорно-двигательной системы и неразвитого позвоночника конечности получают повышенную нагрузку, а жировой мягкий слой стопы еще не готов к этому. Поэтому мы советуем подождать минимум 10 месяцев, прежде чем ставить малыша и учить ходить.
К приобретенным причинам относятся недоразвитости сухожилий и связок, уменьшенный мышечный тонус, недостаток питания. Дополнительно влияют:
- маленький вес из-за раннего рождения (недоношенности);
- чрезмерное кормление, которое провоцирует лишний вес младенца;
- неправильное питание;
- ДЦП;
- плоскостопие;
- диагностированный сахарный диабет;
- рахит;
- искривление конечностей и сколиоз;
- гипотрофия;
- полиомиелит;
- чрезмерное стремление родителей к раннему развитию;
- вывихи тазовой кости и бедра;
- неверно подобранная обувь или плохого качества;
- дисплазия;
- различные вирусные заболевания.
Генетическая предрасположенности обычно определяются в младенческий период или во время беременности. Самыми часто встречаемыми проблемами считаются качалка и вертикальный таран. Их поправить сложнее, тут требуется постоянное наблюдение хирурга-ортопеда и операции.
Визуальные признаки и симптомы патологии
Основными индикаторами считается неуверенная походка, шаткость при хождении. Также доктора советуют обращать на судороги в ногах и особенно в икрах, припухлость после непродолжительной ходьбы. Подошва обуви будет сильнее изнашиваться во внутренней поверхности.
Для предотвращения дальнейшего развития подберите в нашем интернет-магазине сандалии или ботинки.
Степени развития
Существует 4 уровня патологии. Рассмотрим их подробнее.
- Угол отклонения не должен превышать пятнадцати градусов. Его проще всего поправить и врачам успешно удается это вылечить.
- Угол отклонения от пятнадцати до двадцати градусов. Ортопеды в этом случае назначают массаж, физиотерапию, упражнения с шариками. Проблема поддается терапии.
- Угол в пределах от двадцати до тридцати градусов. Эту степень лечить сложнее и дольше. Потребуется найти грамотного доктора, которому удастся скорректировать проблему. Без постоянных упражнений и помощи родителей ребенку не обойтись.
- Более тридцати градусов. Эту степень очень сложно поправить с помощью консервативного лечения. Направляют на хирургическую операцию.
Эти степени похожи на уровни дефекта плоскостопия, однако, данную проблему лечить сложнее.
Патология большого пальца ступни
Это является одним из проявлений заболевания. Нарушается анатомическая форма плюснефалангового сустава. Большой палец при этом смещается к другим, провоцируя их деформацию. Косточка выпирает наружу, образуя отечности и наросты, в будущем мозоли.
Иногда это возникает из-за неправильной обуви с узким носом, а также из-за артрита, полинейропатии, сахарного диабета, остеопороза. Для исправления потребуется правильная колодка, физиотерапия, массаж, гимнастика.
Удобные сандалии и ботинки есть в интернет-магазине Ортопанда — большой выбор с правильной пяткой и ортопедическими супинаторами.
Диагностика вальгуса стопы у ребенка в 1 и 2 года
Самостоятельно это определить достаточно сложно. Потребуется осмотр ортопеда. Он визуально смотрит своды, делает компьютерную плантографию, подометрию. Если доктор этого не проводит, а ограничивается только беглым осмотром, следует уточнить у другого врача, а также дополнительно проконсультироваться у невролога, который исключит другие проблемы.
По этиологии травматолог может выделить:
- статическое поражение — из-за неправильной осанки;
- структурное — из-за неудобного врожденного расположения таранной кости;
- компенсаторная — из-за короткого ахиллесового сухожилия и скошенных голеней;
- коррекционная патология — если у малыша не лечили косолапие;
- травматичная.
Из чего состоит лечение
Стопа малыша формируется и поддается исправлению с 6 до 12 лет. Поэтому многие проблемы обнаруживаются и лечатся именно в этом возрасте.
Доктор Комаровский советует, чтобы терапия была направлена на укрепление связочного аппарата, формирования свода. Ортопед должен назначить массаж, лечебные ванны, магнитотерапию, плавание, электрофорез,лечебную физкультуру.
Только при отсутствии результата направляют на хирургическую операцию.
Для профилактики нужно ходить по гальке, траве, катать ногой мяч или скалку. Дополнительно рекомендуют заниматься спортом — велосипед, плавание, бег, обычная физкультура.
Если отказаться от посоветанной терапии, то гарантирована последующая инвалидность, проблемы с суставами, нарушение опорно-двигательной системы, истирание колен и дисков позвоночника.
Чем и как лечить — способы
Чтобы снять болевые ощущения и придать косточкам правильную анатомическую форму, следует исключить прогрессирующие болезни, например, ожирение и рахит, купить ортопедическую обувь, чаще идти босиком.
Рассмотрим, чем можно лечить:
- Бандаж — это шины, которые используют для постоянного или ночного ношения. Их делают из силикона или пластика. Накладка давит на выпирающую кость, снимает боль и облегчает ходьбу, предохраняет дальнейшее искривление.
- Синусоидально-модулированные токи. Для этого метода крепят электроды на голенях с помощью эластичных повязок. Безболезненный и безопасный заряд проходит по связкам, стимулируя нервные окончания.
- Тутор — обеспечивает суставу неподвижность. Есть безнагрузочные, которые надевают только во сне, и функциональные, рассчитанные на двигательную активность. Их изготавливают индивидуально по слепку свода.
- Ванночки с солью, йодом, хвоей, ромашкой.
- Массаж нижних конечностей — 10-20 сеансов, повторяющихся через месяц.
- Упражнения на пальцы — перекатывания, захват мелких предметов пальцами, ходьба на носочках.
- Ортопедические стельки и супинаторы.
Медикаменты
Ортопеды назначают различные лекарства — уколы, мази, гель, таблетки при безоперационном устранении поражения, чтобы снять боль, напряжение. Чтобы устранить боль, врач выписывает препараты, например:
- Ибупрофен;
- Кетанов;
- Кеторол;
- Дексалгин;
- Пенталгин;
- Долобене.
Для снятия воспалительного процесса назначают нестероидные препараты, например, Флурбипрофен, Пироксикам, Кетопрофен, Амидопирин, Аспирин. Из гелей прописывают Диклофенак, Вольтарен, Вальгус-стоп.
Новые методики
Современная медицина предлагает несколько высокоэффективных безболезненных способов, которые помогают справиться без операции. Что это такое и какое лечение выберет из них врач зависит от причин и возраста вальгусной деформации стопы у детей до 1 года, 2, 3 лет. Рассмотрим их.
- Инфразвуковой метод. Отличается безболезненность и отсутствием побочных действий. Используется многократно. Инфразвуком воздействуют на косточку, разрушая наросты. Однако его нельзя использовать при онкологии и воспалениях.
- Лазер. При лазерной терапии нарост разрушается, боль проходит, восстанавливается кровообращение, устраняется воспаления. Противопоказания: онкология, сахарный диабет, наличие множества родинок.
- Лечебная грязь. Достаточно спорный метод, его еще называют народной медициной. Теплую массу при этом накладывают на вальгус.
- Ультразвук. Устраняет отеки, воспаление, нормализует кровообращение, но почти никак не влияет на кости. Противопоказание: аритмия, тромбы, нарушение нервной системы.
Эти способы редко назначают врачи в поликлиниках, однако, они также имеют место.
Как действует массаж
Чтобы повысить тонус суставов и закрепить эффект терапии, используется массажирование. Рассмотрим местное лечебное воздействие:
- укрепление голени, бедер,свода;
- повышение расслабление наружных мышц;
- ускорение кровотока;
- улучшение питание нижних конечностей;
- улучшение функционирования связочного аппарата;
- исправление дисбаланса напряжения;
- предотвращение боли и онемение;
- снятие отека и боли.
Для этого нужен опытный массажист. При вальгусе требуется стимуляция мышечных групп с внутренней стороны. Используют:
- поглаживание;
- растирание;
- разминание;
- поколаничание;
- пощипывание;
- рубление;
- похлопывание.
Действие массажа закрепляется лечебной гимнастикой, физиотерапевтическими процедурами, ношением стелек и фиксаторов. Дополнительно требуются упражнения для тренировки мышечно-связочного аппарата.
Хорошим массажером становится пупырчаты коврик с валиком, мячик, скалка.
Физиотерапия
Главное преимущество использование физиотерапевтических методов:
- уменьшение приема лекарств, что важно для детского возраста;
- простое применение;
- безопасность.
Подбором конкретного воздействия должен заниматься физиотерапевт совместно с ортопедом. Виды физиотерапии:
- компрессы, парафиновые аппликации;
- иглоукалывание в активных точках;
- насыщение тканей кислородом в барокамере;
- мануальная терапия;
- электромагнитное поле.
Стоит помнить, что до года большинство физиопроцедур противопоказаны. Ее назначают старшим детям.
Дополнительные противопоказания:
- опухоли;
- болезни крови;
- индивидуальная повышенная чувствительность;
- перепады давления;
- гнойные поражения;
- нарушение психики.
Травматологи полагают, что есть эффект от физиовоздействия у детей до 6-7 лет, корректировать удается до 12-13. Дальше происходит закостевание.
Какая нужна гимнастика
В стандартный комплекс входят общие физические упражнения, укрепляющие непосредственно на стопы и расслабляющие.
Для детей от двух до четырех лет:
- ходьба по узкому бревну, дорожке;
- подъем на носки и опускание на полную ногу;
- поднятие мелких игрушек, предметов пальцами;
- прыжки на носках;
- катание на велосипеде.
Для пятилетнего ребенка и старше:
- шаги с опорой на наружный и внутренний край свода;
- прыжки с приседанием;
- сидение “по-турецки”;
- подъем и спуск по шведской стенке босиком;
- коврики с камушками, песком.
Дополнительно добавляем к велосипеду плавание.
Нужна ли ортопедическая обувь
Доктор Евгений Комаровский считает, что из-за неправильно подобранных босоножек проблем в первое время может и не быть, но в дальнейшем они обязательно появятся.
С помощью качественной ортопедической обуви сохраняется результат от терапии и некоторые патологии корректируются. Натуральные материалы и правильные колодки вы найдете в интернет-магазине Ортопанда.
С нашей продукцией вы сможете предотвратить развитие дефектов в дальнейшем.
В первые месяцы младенца лучше минимально одевать на малыша сандалики и ботиночки — пусть лучше будет босиком. Когда уже без нее не обойтись, выбирайте стельки с супинаторами, которые не дают стопе провалиться. Они жестко фиксируют по бокам и в районе пятки в нужном по анатомии положении.
Перейти в раздел ортопедической обуви
Однако ортопеды рекомендуют, что для профилактики подбирать очень твердую обувь не следует. Достаточно того, чтобы она была по размеру, не на вырост, из натурального материала и без острого носа.
Хирургическое лечение
Оно требуется, когда нужно побороть осложнение, выпрямить палец, убрать другие деформации. Операция понадобится при 2-4 степени, прогрессирующей патологии с непрекращающимся болевым синдромом, плохо корректирующими проблемами опорно-двигательной системы.
Хирургическое вмешательство проводится бесплатно по полису ОМС по квотам. Направление дает либо ортопед, либо сам хирург-травматолог. Бояться этого не надо, потому что в большинстве случаев исправляют все на многие годы, и болезнь перестает прогрессировать.
Прогнозы и вероятность излечение
Чем раньше вы пойдете в поликлинику, тем быстрее и результативнее возможно исправить все проблемы. При диагностике в годик вероятность устранить дефект составляет почти сто процентов.
Если же неправильное развитие выявили поздно или отказались от лечения, гарантированы проблемы с позвоночником (сколиоз, остеохондроз), артриты, нарушение работы суставов. Вылечить все возможно только в детстве.
Важные советы при вальгусном искривлении пятки и стопы у ребенка в год, 2, 4 и 5 лет
- Чтобы меньше было проблем в будущем, лучше заняться профилактикой. Пусть ваш малыш чаще бегает босиком, особенно по траве или гальке.
- Дополнительно приобретите функциональные коврики — у нас на сайте вы найдете большой выбор с имитацией многих поверхностей.
- Не спешите учить ходить до года — он может встать и в 15 месяцев, ничего плохого не будет. Дайте его ножкам и позвоночнику окрепнуть.
- Если вам накладно постоянно проходить сеансы массажа, попросите доктора научить вас. И сами делайте это дома.
Мы рассмотрели, что это такое вальгус стопы ног у детей, какое выбрать лечение и какие причины возникновение болезни. Для полного объяснения вы можете посмотреть видео ниже.

 Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.
Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.