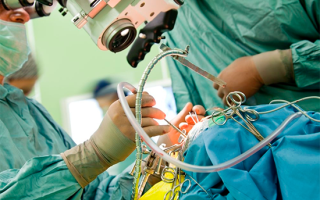
Аортокоронарное шунтирование – операция, при которой восстанавливается нормальное кровоснабжение миокарда путем создания обходного пути для кровотока через присоединенные сосуды. Коронарные артерии идут от аорты к сердцу и наполняют орган кровью. Если кровоток в них нарушается, проводят стентирование или шунтирование артерий. Шунтирование позволяет пролить жизнь пациентам с инфарктом миокарда, повысить выносливость организма.
Необходимость операции
Решение о проведении вмешательства принимается на основании данных коронароангиографии и клинических проявлений патологии. Показаниями на основе результатов коронароангиографии являются:
- непроходимость левого венечного сосуда более чем на 50%;
- непроходимость всех венечных сосудов более чем на 70%;
- стеноз 3 венечных сосудов, сопровождающийся выраженной стенокардией.
К клиническим проявлениям, являющимся показаниями к операции, относятся:
- стенокардия 3-4 функционального класса, не реагирующая на лекарственное лечение;
- острый коронарный синдром;
- острый инфаркт миокарда не позднее 4-6 часов после приступа;
- пониженная переносимость нагрузок при проведении нагрузочных тестов;
- выраженная ишемия, обнаруженная в процессе холтеровского мониторирования;
- пороки сердца, осложненные ишемией.
8 (495) 320-21-03
Круглосуточно без выходных
Проведение операции
Шунтирование может проводиться планово или экстренно. В случае экстренной госпитализации пациента, например, с острым инфарктом миокарда, проводится предоперационная подготовка и коронарография, которая может завершиться проведением стентирования или шунтирования.
В таких случаях диагностические процедуры минимальны – берутся самые важные анализы (определяется группа крови и показатели свертываемости крови), а также делается электрокардиограмма.
Если шунтирование проводится в плановом порядке, то перечень диагностических мероприятий существенно расширяется. В него входят:
- электрокардиограмма;
- УЗИ сердца;
- рентгенографическое исследование грудной клетки;
- общие анализы крови и мочи;
- биохимия крови и анализ на сворачиваемость;
- анализы на инфекции (ВИЧ, сифилис, гепатит);
- коронароангиография.
Предоперационный этап подразумевает внутривенное введение препаратов для наркоза. Шунтирование – вмешательство, при котором дается общий наркоз. Его длительность составляет 4-6 часов.
Традиционно вмешательство проводилось при помощи стернотомии, что подразумевало рассечение грудной клетки. Благодаря современным технологиям, появилась возможность проводить малоинвазивные манипуляции.
В ходе такой щадящей процедуры доступ к сердцу проводят через небольшой межреберный разрез. Малоинвазивные операции длятся меньше – около 2 часов, требуют меньше времени на восстановление.
Зачастую операция шунтирование проводится с подключением искусственного кровообращения, однако возможно ее проведение на работающем сердце. Коронарное шунтирование, проводимое на открытом сердце без подключения искусственного кровообращения, в значительной степени снижает вероятность осложнений.
В ходе операции хирург пережимает аорту, выделяет сосуд, который будет использоваться в качестве шунта, и присоединяет его с одной стороны к пораженной венечной артерии, с другой – к аорте.
В результате создается обходной путь, по которому кровоток будет проходить, не затрагивая поврежденный сосуд.
При шунтировании может быть установлено несколько шунтов, их число может доходить от 2 до 5, и обусловлено числом поврежденных артерий.
После окончания этих манипуляций края грудинной кости соединяются скобами, хирург осуществляет ушивание мягких тканей и накладывает антисептическую повязку. Обязательно делается дренаж, при помощи которого выводится геморрагическая жидкость из области перикарда. Швы и повязка снимаются по прошествии 1-1,5 недель, в течение которых проводят ежедневные перевязки.
Противопоказания
К числу противопоказаний относятся:
- снижение сократительной способности левого желудочка;
- плохое общее самочувствие пациента, связанное с недостаточностью почек, острым инсультом, раковыми заболеваниями или болезнью легких;
- диффузное поражение венечных сосудов (наличие множественных бляшек, из-за чего невозможно присоединить шунт);
- тяжелая сердечная недостаточность.
Возможные осложнения
Шунтирование сосудов сердца редко приводит к негативным последствиям. В то же время существует вероятность развития осложнений, которые будут затрагивать и сердце, и другие органы.
Ранний период восстановления может быть опасен развитием острого некроза миокарда, перетекающего в острый инфаркт. Риски в данном случае напрямую связаны со временем, на которое подключался аппарат искусственного кровообращения – чем дольше сердце не работает, тем выше вероятность осложнения. Распространенность постоперационного инфаркта составляет 2-5%.
Небольшая вероятность того, что венозные шунты могут закупориться по причине свертываемости крови в первые недели после шунтирования сердца, все же присутствует. Причиной этого становится медленная проводимость крови мелкими артериями за границами места соединения имплантата. Препятствовать этому процессу можно путем принятия аспирина.
Нарушения в функционировании других органов и систем возникают крайне редко. Как правило, они обусловлены хроническими заболеваниями и возрастом больных.
К возможным последствиям относятся острая сердечная недостаточность, инсульт, обострение бронхиальной астмы и т.д.
С этим связана важность прохождения полного диагностического обследования перед проведением операции и осуществление комплексной подготовки пациента с учетом всех имеющихся патологий.
8 (495) 320-21-03
Круглосуточно без выходных
Восстановительный период после операции
Сама рана заживает достаточно быстро, однако на заживление грудной клетки может уйти 5-6 месяцев.
Реабилитация начинается уже в раннем постоперационном периоде. Они включает в себя:
- диету;
- дыхательную гимнастику;
- элементарные физические нагрузки.
Дыхательная гимнастика является обязательной частью восстановительных процедур. Больному предлагается специальное приспособление наподобие воздушного шара. Процесс надувания приводит к расправлению легких, что является профилактикой венозного застоя.
Гимнастика на начальном этапе выполняется в положении лежа. На 3-4 день разрешается вставать с кровати, перемещаться в пределах палаты. Затем разрешается ходить по коридору. Желательно начать активность как можно раньше, если отсутствуют противопоказания к нагрузкам – это будет препятствовать развитию тромбоэмболии.
У четверти пациентов нормализация сердечного ритма происходит в течение 3-4 суток после вмешательства. Как правило сбои в ритме – это мерцательная аритмия, являющаяся временным явлением и прямым следствием проведенной операции.
Обязательно соблюдение диеты – отказ от жирного, жареного, соленого, острого. Основу питания должны составлять овощи и фрукты, кисломолочная продукция, нежирные сорта мяса и рыбы.
Необходимо контролировать уровень давления, принимая при необходимости медикаменты для его понижения.
После выписки интенсивность физических нагрузок определяет врач ЛФК. Упражнения направлены на укрепление и тренировку сердечной мышцы и сосудов.
В режим дня должны быть включены ходьба и легкая утренняя зарядка. Специалисты рекомендуют несколько недель после вмешательства провести в специализированном санатории.
В среднем продолжительность реабилитационного периода составляет 1,5-3 месяца.
Прогноз
Прогноз после операции зависит от множества факторов.
В первую очередь, это длительность функционирования шунта. Наиболее продолжительным сроком службы характеризуется внутренняя грудная артерия. Практически у 90% пациентов она продолжает служить спустя 5 лет. Высокой результативностью характеризуется лучевая артерия.
Шунтирование снижает вероятность внезапной сердечной смерти в течение следующих 10 лет до 3%. После проведения вмешательства повышается выносливость, снижается частота приступов стенокардии. Больше, чем у половины пациентов стенокардия не наблюдается. Вероятность развития инфаркта миокарда в течение первых 5 лет невысока и составляет около 5%.
Оформление инвалидности
Из-за длительного восстановления, которое требуется после того как проведено шунтирования, оформляется временная нетрудоспособность – до 4 месяцев. По истечение этого периода времени пациент проходит медико-социальную экспертизу, на которой решается вопрос о присвоении инвалидности.
III группа присваивается людям, у которых наблюдается неосложненное течение послеоперационного периода с 1 и 2 ФК стенокардии (без или на фоне сердечной недостаточности). Разрешается деятельность в сферах, которые не несут опасности для сердечной деятельности человека. II группа инвалидности устанавливается в случае осложненного течения послеоперационного периода.
I группа ставится людям с тяжелой формой сердечной недостаточности, нуждающимся в уходе третьих лиц.
Сколько стоит шунтирование сердца – один из ключевых вопросов, волнующих пациентов. Цена шунтирования зависит непосредственно от методики проведения операции и расходных материалы. Общая стоимость шунтирования так же может отличатся в зависимости от уровня комфорта клиники. Не стоит терять драгоценное время-запишитесь на консультацию к кардиологу уже сегодня!
8 (495) 320-21-03
Круглосуточно без выходных
Шунтирование сердца
Коронарное шунтирование сосудов сердца — это оперативное вмешательство, во время которого создаётся обходной путь кровоснабжения определённого участка миокарда.
Шунтирование позволяет полностью восстановить питание миокарда при сужении венечной артерии. В качестве шунта используются собственные вены голени или лучевая артерия.
Оперативное вмешательство позволяет уменьшить выраженность ишемической болезни сердца и повысить качество жизни пациента.
Что такое шунтирование сердца после инфаркта?
Остановить распространение инфаркта миокарда при его развитии можно путём проведения операции по шунтированию сердца в течение 6-15 часов после сердечно-сосудистого события. Технически вмешательство проводится стандартно с учетом некоторых особенностей:
- как можно более раннее выполнение;
- рекомендовано аортокоронарное соединение;
- доступ через грудину на неработающем сердце и искусственном кровообращении.
Классификация
Хирурги используют различные соединения в зависимости от локализации поражённых сосудов и их количества:
- аортокоронарное шунтирование — соединение с аортой;
- маммакоронарное шунтирование — соединение с грудной артерией.
Разница между шунтами заключается в том, что они получают питание из разных сосудов: из внутренней грудной артерии и аорты.
Аортокоронарный шунт
Из руки или ноги выделяют сосуд и соединяют его с аортой. Второй конец вшивается ниже участка суженной венечной артерии.
Это позволяет обеспечить питание поражённого участка миокарда напрямую из аорты, что положительно сказывается на метаболических процессах в миокарде и обеспечивает его нормальное функционирование.
У пациента улучшается переносимость физических нагрузок, уменьшается выраженность болевого синдрома.
Маммарокоронарный шунт
Маммарокоронарный шунт соединяет маммарные (грудные) артерии и повреждённые атеросклерозом коронарные сосуды сердца. Анатомия расположения сосудов позволяет соединять левую внутреннюю артерию груди с левой венечной, а правую — с правой венечной либо с межжелудочковой артерией.
Бимаммарное шунтирование
Проводится при распространённом поражении венечных сосудов. Оперативное вмешательство рекомендуется при неэффективности ранее проведённого АКШ, при тромбозе вен (невозможности их использования), сужении и закупорке шунта, сужении лучевых артерий. Преимущества данного метода:
- прочность стенки;
- устойчивость к образованию холестериновых бляшек и тромбов;
- широкий просвет грудной артерии.
Миниинвазивное коронарное шунтирование
Доступ к венечным артериям получают путём небольшого разреза в межребёрном промежутке слева от грудины. Грудная клетка при этом не вскрывается. Заживление происходит намного быстрее, а операция считается менее травматичной.
Хирургическое вмешательство проводится без подключения к аппарату искусственного кровообращения, на работающем сердце. Миниинвазивная операция проводится при повреждении 1 или 2-х коронарных ветвей на передней стенке левого желудочка.
Существенный недостаток данного метода – невозможность обеспечить полноценное восстановление коронарного кровотока.
Коронарное стентирование сосудов сердца
Считается щадящей, малоинвазивной, внутрисосудистой операцией на сосудах сердца, которая заключается в расширении суженной артерии путём расправления введённого стента. Стентирование обычно проводится сразу после коронароангиографии, которая позволяет выявить степень поражения венечной артерии и подобрать необходимый по диаметру и длине стент.
Причины
АКШ позволяет улучшить коронарный кровоток, что уменьшает выраженность болевого синдрома и снижает количество приступов стенокардии. После операции пациенты лучше переносят физические нагрузки, повышает работоспособность, улучшается психологическое состояние. Операции по реконструкции сосудистой сетки сердца снижают риск развития инфаркта миокарда.
Показания для установки шунта:
- критическое сужение коронарных артерий;
- стенокардия напряжения 3 и 4 степени (приступы беспокоят при обычной физической активности и в покое);
- аневризма сердца на фоне коронаросклероза;
- отсутствие возможности провести стентирование;
- сужение венечных артерий в сочетании с постинфарктной аневризмой и пороками строения сердца.
Симптомы
После оперативного вмешательства пациенты попадают в отделение реанимации, где проводится катетеризация мочевых путей и искусственная вентиляция лёгких.
Стандартно вводятся обезболивающие средства и назначаются антибиотики. Работа сердца оценивается на мониторе в виде электрокардиографии.
После стабилизации состояния пациента переводят на самостоятельное питание и дыхание. Объём движений увеличивается постепенно, поэтапно.
В первое время пациентов беспокоят загрудинные боли, что связано со спецификой проводимой операции, т.к. она проводится на открытом доступе. По мере срастания грудины болевой синдром утихает. Также дискомфортные ощущения наблюдаются и в области, где брали вену. Вся симптоматика носит временный характер и постепенно пациент возвращается к привычному образу жизни.
Анализы и диагностика
Полную информацию о состояния сосудистой системы сердца получают после проведения коронароангиографии и мультиспиральной компьютерной томографии. Оба метода исследования позволяют оценить степень поражения венечных сосудов и определиться с дальнейшей тактикой лечения.
Мрт сердца и коронарных сосудов
Магнитно-резонансная томография считается неинвазивным диагностическим исследованием, который основывается на методе ядерного магнитного резонанса. МСКТ позволяет получить чёткое изображение сердца и оценить состояние коронарных сосудов. Абсолютные противопоказания:
- наличие зажимов, скоб и имплантов из металла;
- наличие инсулиновой помпы, кардиостимулятора, феррамагнитного импланта и других электронных систем.
Цена исследования колеблется в диапазоне от 15 до 35 тысяч рублей. В сравнении с магнитно-резонансным методом исследования КТ сердца является более информативным в плане оценки состояния сосудистой системы сердца.
Дополнительные методы обследования:
- коагулограмма;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- липидный спектр;
- рентгенография органов грудной клетки;
- УЗДС нижних конечностей;
- ЭКГ;
- ЭхоКГ;
- анализ мочи.
Лечение
Медикаментозная терапия направлена на:
- поддержание нормального уровня кровяного давления и пульса;
- профилактику тромбообразования;
- снижение уровня холестерина, выравнивание липидного спектра;
- улучшение трофики и питания сердечной мышцы.
Лекарства
Основные препараты, назначаемые после стентирования и шунтирования:
Профилактика и реабилитация после операции на сердце
Оперативное вмешательство не устраняет истинную причину заболевания — атеросклеротические изменения на сосудах, а лишь позволяет ликвидировать последствия. Для профилактики рекомендуется смена рациона питания и образа жизни. Реабилитационный период несколько отличается после шунтирования и после стентирования венечных сосудов.
Аортокоронарное шунтирование, основные рекомендации по профилактике осложнений после оперативного вмешательства и для скорейшего восстановления в послеоперационный период:
- полный отказ от курения и употребления алкогольсодержащей продукции;
- диетическое питание со сниженным содержанием животных жиров;
- поддержание нормальных цифр кровяного давления;
- постепенное наращивание физических нагрузок;
- ношение специального компрессионного трикотажа (колготы, чулки);
- контроль над частотой сердечных сокращений;
- профилактическая лекарственная терапия;
- ежедневные прогулки на свежем воздухе;
- регулярное наблюдение у лечащего врача.
Основные рекомендации, которые необходимо соблюдать сразу после операции АКШ:
- ежедневная ходьба пешком продолжительностью не меньше 20 минут с постепенным увеличением продолжительности до 1 часа;
- уделять время для дыхательной гимнастики, медитаций и полного расслабления тела;
- постепенное избавление от лишнего веса за счёт коррекции питания и умеренных физических нагрузок;
- заменить мясные продукты питания (баранина, свинина, утка) на рыбу;
- полностью исключить субпродукты, сливочное мясо и жаренные блюда;
- уменьшить потребление соли;
- заменить выпечку и сладости на мёд и сухофрукты;
- бороться с лишним весом.
После шунтирования сердца в домашних условиях самостоятельно делать гимнастику, избегая чрезмерных перегрузок и подъёма тяжести. Лёгкие упражнения после АКШ позволяют держать мышечный корсет спины в тонусе.
После стентирования сосудов сердца ограничений чуть меньше, ввиду того, что не производится вскрытие грудной клетки, что позволяет пациентам уже с первых дней постепенно наращивать физическую активность и тренировать сердечную мышцу, не позволяя ей расслабиться и облениться. Шунтирование подразумевает более длительный реабилитационный период.
Диета после шунтирования
Основным фактором, негативно влияющим на состояние сосудистой стенки и кровоснабжение миокарда, является чрезмерное содержание холестерина в крови. Именно поэтому так важно отказаться от животных жиров и разнообразить рацион продуктами, которые выводят холестерин из организма и препятствуют его отложению на стенках сосудов.
В рационе должны присутствовать в достаточном количестве овощи, зелень, блюда из рыбы, курицы без жира. Молочные продукты лучше выбирать с пониженным показателем содержания жира. В качестве источника жира рекомендовано употребление растительного масла – 2 столовые ложки в день.
Последствия и осложнения
Осложнения могут развиться при наличии у пациента сопутствующей патологии:
- сахарный диабет;
- патология почечной системы;
- заболевания лёгочной системы.
Чаще всего после оперативного вмешательства возникают кровотечения в области анастомозов и регистрируются нарушения ритма. Возможные осложнения:
- острое нарушение кровообращения в головном мозге и миокарде;
- тромбирование венозного русла;
- недостаточность почечной системы;
- местные осложнения в виде инфицирования раны и формирования послеоперационных келоидных рубцов;
- закрытие или сужение шунта.
Прогноз, сколько живут после операции
- Если по коронарным артериям полностью восстановлен кровоток после проведённого коронарного шунтирования и пациент принимает всю назначенную терапию, то прогноз считается благоприятным.
- Восстановление адекватного кровоснабжения миокарда позволяет избавить пациента от болевого синдрома, связанного с ишемией миокарда, уменьшить число приступов стенокардии, улучшить переносимость физических нагрузок.
- Отдалённые результаты хирургического вмешательства:
- восстановление трудоспособности;
- снижение риска развития инфаркта миокарда;
- снижение риска внезапной смерти от острого коронарного синдрома;
- улучшение переносимости физических нагрузок;
- увеличение продолжительности жизни;
- лекарственные препараты принимаются только с профилактической целью.
Сколько живут после операции шунтирование сердца?
В среднем длительность функционирования шунта составляет 10 лет. Для оценки состоятельности шунта проводят коронароангиографию, по результатам которой принимается решение о необходимости повторного хирургического лечение. Полный курс реабилитации после оперативного вмешательства на сердце позволяет максимально увеличить срок службы установленного шунта.
Отзывы пациентов, перенесших шунтирование, в основном положительные. После проведённой операции идёт ремонделирование сердца, в этом период пациенты отмечают ухудшение самочувствия, и им кажется, что операция прошла неудачно.
Однако, спустя время, после полной перестройки кровоснабжения миокарда, самочувствие пациентов значительно улучшается, повышается переносимость физических нагрузок, уходят загрудинные боли.
В отдалённом периоде отзывы в большинстве своём положительные.
Щадящим вариантом оперативного вмешательства по восстановлению адекватного кровоснабжения миокарда является стентирование сердца.
Суть операции заключается во введении в венечный сосуд специального стента, который после раскрытия полностью раскрывает просвет поражённой артерии и восстанавливает кровоток.
Реабилитационный период после операции по стентированию гораздо меньше, чем при шунтировании, т.к. вмешательство проводится не на открытом сердце, а стент вводится через пах или через руку.
Аортокоронарное шунтирование у пожилых. Что ждет пациента после шунтирование сосудов сердца? — пансионаты Опека в Москве
21/03/2022
Операция спасающая жизни!Современная медицина шагнула далеко вперёд, операции на сердце проводятся успешно, и возрастным пациентам, в том числе. Основным способом лечения ишемической болезни сердца считается аортокоронарное шунтирование — это одна из распространенных операций на сердце, позволяющая сохранить жизнь пациента и улучшить ее качество.
Сердце — основной орган, малейшее нарушение в работе которого приводит к ухудшению самочувствия и развитию серьезного заболевания, требующего лечения или даже хирургического вмешательства.
Согласно статистике смертность от сердечно-сосудистых заболеваний занимает первое место – более 60% от всех смертей, где основным фактором риска выступает возраст пациента.
Опасность таких заболеваний заключается в том, что проходить они могут бессимптомно или замаскировавшись под другое заболевание, следовательно, к кардиологу пациент попадает уже в запущенном состоянии, когда поможет только хирургическое вмешательство.
Что такое коронарное шунтирование
Коронарное шунтирование – кардиохирургическое вмешательство с целью создания нового кровотока для восстановления и улучшения питания сердца, в обход поражённого участка артерии, путём установки шунта или нескольких шунтов.
Впервые такая операция была успешно проведена в 1960г. Робертом Гетцем, хотя попытки по её проведению предпринимались и другими врачами ещё с 1910г.
В СССР выполнили такую операцию в 1970г. И до сегодняшнего дня порядок и техника ее проведения постоянно совершенствуется.
Необходимость в такой операции возникает, когда кровоснабжение в сосудах нарушается из-за образования холестериновых бляшек, которые закупоривают просвет, в результате чего сердечная мышца недополучает кислород и питание, что приводит к развитию серьезного заболевания – ишемической болезни сердца. Прием лекарств не снижает риск летального исхода при очередном приступе и при отсутствии их эффективности назначается операция.
К показаниям для проведения операции относятся:
- стенокардия, не поддающаяся медикаментозному лечению,
- поражение коронарного русла более 70%,
- врожденное сужение сосудов,
- ишемическая болезнь сердца,
- невозможность стентирования и др.
Существует также ряд противопоказаний при наличии которых данная операция не проводится – это:
- онкологические заболевания,
- декомпенсированный сахарный диабет,
- обширный инфаркт,
- тяжелые болезни легких,
- болезни почек.
Подготовка к коронарному шунтированию сосудов сердца
Перед операцией проводится полное обследование пациента для получения полной информации о состоянии его здоровья и степени поражения сосудов – это:
- расширенный анализ крови,
- УЗИ органов и вен,
- ЭКГ,
- рентген,
- коронарография (рентген сосудов сердца с контрастным веществом),
по необходимости и при сопутствующем заболевании, лечащий врач может назначить дополнительное обследование. Обязательно перед операцией следует проконсультироваться с анестезиологом по поводу наркоза.
После проведенного обследования врач решает вопрос о выборе шунта, ведь от него зависит качество и продолжительность жизни пациента.
Разновидности шунтов для коронарного шунтирования сосудов сердца
- Выделяют несколько видов шунтов:
- — искусственные протезы (силиконовые)
- — собственные сосуды (вены и артерии), взятые с нижних конечностей, плеча, грудины, которые быстрее приживаются, чем искусственные.
Наиболее распространен второй вид шунтов – артерии пациента, и с какого участка тела их взять решает врач.
В большинстве случаев используется участок вены бедра, что не влияет на кровоснабжение конечности, но подходит по диаметру в качестве шунта. Эти вены менее подвержены атеросклерозу, что хорошо для пациента. Лучше подходит в качестве трансплантата лучевая или грудная артерия, но сначала следует её исследовать на предмет отсутствия поражений и повреждений в ней атеросклерозом.
У пожилых людей с возрастом, за счет имеющихся хронических заболеваний (например, варикоз) или дегенеративных процессов качество вен на ногах ухудшается и в качестве шунта как раз, и используют лучевую артерию. В любом случае перед забором артерии следует убедиться, что ее отсутствие не повлечёт никаких последствий для пациента.
Срок службы шунта в среднем считается 10 лет, после чего рекомендуется повторное шунтирование.
Госпитализация на операцию
За несколько дней до операции пациента госпитализируют в стационар под наблюдение врачей, где ему даются необходимые указания по режиму питания (диета) и гигиеническим процедурам (очищение кишечника, прием душа, бритье волос в месте операционного доступа), отменяют все принимаемые ранее лекарственные препараты, кроме жизненно необходимых по усмотрению лечащего врача.
Как проходит операция по коронарному шунтированию сердца
Существует несколько техник выполнения данной операции, основной алгоритм схож, но имеет некоторые отличия. Операция проводится под общим наркозом, и, как правило, на открытом сердце, что уменьшает время самой операции и улучшает процесс заживление, но не исключает и осложнений в виде кровотечения либо нарушения ритма сердца.
В случае необходимости, сердце пациента может быть остановлено, а сам он переведен на аппарат искусственного кровообращения (АИК). В среднем длительность операции составляет от 3 до 5 часов, в зависимости от индивидуальных особенностей пациента, сложности ее проведения и количества наложенных шунтов.
Операция проводится командой врачей с использованием микрохирургической техники – микроскопа и увеличительных луп.
В операционной пациента подключают к мониторам, которые следят за жизненно важными функциями оперируемого, такими как насыщение крови кислородом, артериальное давление, ЭКГ, устанавливают мочевой катетер.
После введения наркоза, в начале операции делается несколько разрезов — для доступа к сердцу (посередине грудной клетки) и для забора материала для шунта (на ногах, руке, в паху, предплечье). Разрезов будет несколько, если требуется установить несколько шунтов.
В ходе самой операции хирург формирует своеобразный «мостик» с помощью шунта, в обход пораженного участка и восстанавливая кровообращение, накладывает швы и дренаж.
Обязательно после операции пациента переводят в реанимацию под наблюдение врачей до полной стабилизации его состояния, ведь первые сутки очень важны, так как могут проявиться послеоперационные осложнения, которые требуют быстрой реакции.
Жизнь после коронарного шунтирования сердца
Восстановительный период после операции достаточно длинный. Во время нахождения в стационаре, в среднем это занимает 14 дней и зависит от восстановления организма и сопутствующих заболеваний пациента, для лучшего восстановления следует соблюдать рекомендации врачей:
- сообщать врачу о любых изменениях состояния здоровья,
- контролировать объем выделяемой жидкости,
- выполнять дыхательную гимнастику и менять положения тела для профилактики пневмонии и застоя в легких,
- постепенное увеличение физической активности только с разрешения или рекомендации лечащего врача,
- своевременно применять назначенные лекарственные препараты,
- использование специального бандажа
Реабилитационный процесс занимает от 6 месяцев и не заканчивается после выписки из стационара. Пациенту предлагается направление в кардиологический санаторий, где команда профильных специалистов, с помощью лечебной физкультуры и других индивидуально подобранных процедур и рациона питания, помогут восстановить здоровье и не допустить осложнений.
Прооперированному пациенту для поддержания эффекта после операции, следует внести некоторые коррективы в прежний образ жизни:
- исключить никотин и алкоголь,
- придерживаться диеты, снизив количество животных жиров и углеводов, соли, придерживаться дробного питания – 5-6 раз в день небольшими порциями,
- обеспечить полноценный отдых и сон, не менее 8 часов,
- исключить эмоциональные потрясения и нагрузки,
- соблюдать назначения лечащего врача по приему лекарственных препаратов – после операции на сердце основной массе пациентов назначается прием статинов на постоянной основе,
- регулярные посещения врача (1 раз в 3 месяца) для обследования и оценки состояния здоровья,
На сегодняшний день коронарное шунтирование проводится миллионам пожилых людей. Эта операция имеет положительный результат и минимальную смертность. Но в любом случае, решение о проведении операции принимается самостоятельно пациентом после получения полной информации, в том числе и о рисках. Если говорить о продолжительности жизни после проведенной операции, то она значительно увеличивается, но это в основном зависит от самого пациента, его образа и качества жизни, а также строгом выполнении рекомендаций врача.
Шунтирование сосудов сердца: операция, которая может спасти жизнь
Давящие, ноющие, жгучие боли в грудной клетке, одышка и чувство нехватки воздуха… Знакомые симптомы?
Обязательно обратитесь за медицинской помощью, если заметили их у себя или у кого-то из близких. Чаще всего они являются проявлением грозного состояния – ишемической болезни сердца.
Часто шунтирование спасает больному жизнь
Пациенты с этой патологией нуждаются в комплексной терапии: иногда приходится прибегать и к хирургическому лечению. Что такое шунтирование сосудов сердца, как проводится эта операция, какие показания и противопоказания она имеет: разберём в нашем обзоре и видео в этой статье.
Суть метода
Аортокоронарное шунтирование (АКШ, шунтирование сердечных сосудов) – хирургическое вмешательство, главной целью которого является восстановление нарушенного кровотока в венечных артериях, питающих сердечную мышцу. Это достигается за счёт создания альтернативных путей кровоснабжения в обход пораженных сосудов с помощью шунтов.
Закупорка венечных артерий – основная причина ИБС
Шунт – это искусственный или созданный из собственных здоровых тканей организма сосуд, который «встраивается» в коронарную систему выше и ниже атеросклеротического поражения.
Таким образом, участок артерии, закупоренный холестериновой бляшкой, выключается из системы кровоснабжения, а новый коллатеральный путь обеспечивает достаточное и своевременное поступление кислорода и питательных веществ к сердцу.
Обратите внимание! Наиболее часто АКШ используется для восстановления нарушенного кровотока в артериях сердца. Реже оно проводится и при облитерирующих поражениях сосудов нижних конечностей, почек и др.
Показания
Главным показанием для проведения шунтирования венечных сосудов является атеросклероз. В норме внутренняя стенка артерий гладкая, а диаметр составляет 3-8 мм. Нарушения липидного обмена в организме вызывает отложения в интиме сосудов жироподобного вещества – холестерина, который формирует атеросклеротическую бляшку.
Прогрессирующий рост бляшки вызывает нарушение кровообращения в пораженных участках сердечной мышцы, и у больного развивается клиническая картина ИБС:
- ноющие, давящие или жгучие боли за грудиной, распространяющиеся на левое плечо, шею, спину;
- связь боли с физической или психоэмоциональной нагрузкой;
- одышка, ощущение нехватки воздуха во время приступа.
Приступы боли в груди во время физической нагрузки – первый признак стенокардии
Без должного лечения болезнь быстро прогрессирует и нередко становится причиной опасного для жизни осложнения – острого инфаркта миокарда.
Если ранняя стадия атеросклероза и ИБС – показание для консервативного ведения, заключающегося в коррекции образа жизни и питания, регулярном приеме гиполипидемических средств и нитратов, то при значительном сужении просвета коронарных артерий необходима операция.
Шунтирование коронарных сосудов показано при следующих состояниях:
- закупорка левой венечной артерии на 50% и более;
- суммарный стеноз всех артерий, питающих сердце, на 70% и более;
- выраженное сужение передней межжелудочковой артерии в сочетании со стенозом других сосудов.
Постепенно атеросклероз вызывает полную закупорку артерий
В кардиологии выделяют три типа пациентов, которым может понадобиться АКШ.
Таблица: Показания для коронарного шунтирования:
| Тип 1 | Тип 2 | Тип 3 | |
| Категория пациентов | Пациенты с яркими клиническими проявлениями ишемической болезни сердца без отсутствия отклика на консервативную и медикаментозную терапию | Больные с яркой ишемией миокарда, у которых АКШ способно значительно улучшить отдаленный прогноз заболевания | Пациенты, готовящиеся к плановой операции на сердце и нуждающиеся в дополнительной поддержке в виде АКШ |
| Объективные показатели ИБС |
|
|
|
Подготовка: важный этап успешного лечения
А как происходит подготовка к аортокоронарному шунтированию?
Как и перед любым другим видом хирургического вмешательства, пациент проходит ряд диагностических мероприятий:
- Сбор жалоб и анамнеза, в ходе которых врач определяет основные проблемы пациента и составляет план дальнейших действий.
- Объективный осмотр, включающий аускультацию сердца и лёгких, измерение артериального давления.
- Лабораторное обследование:
- общие клинические анализы крови и мочи;
- биохимия крови;
- группа крови и резус-фактор;
- коагулограмма;
- определение уровня общего холестерина и липидограмма.
- Инструментальные тесты:
- дуплексное УЗ-сканировпние – неинвазивный и безопасный метод, позволяющий визуализировать каждую артерию, питающую сердечную мышцу и оценить степень закупорки ее холестериновыми бляшками.
- ангиография – метод рентгенологического исследования сосудов с использованием контрастного вещества.
- МР-ангиография.
Если анализы не соответствуют нормам, лечение придется отложить
При наличии сопутствующих заболеваний врачебная инструкция предусматривает проведение дополнительных диагностических тестов. Полученные данные необходимы для составления индивидуального плана терапии: ими пользуются хирурги, когда делают операцию.
Как проводится шунтирование
Многих пациентов интересует ход операции. В этом разделе подробно описана хирургическая техника и подобрано тематическое видео: как делают аортокоронарное шунтирование, опасно ли оно, и как долго длится?
Обратите внимание! Средняя цена аортокоронарного шунтирования в частных клиниках составляет 150 000 р.
Каким бывает аортокоронарное шунтирование
В зависимости от особенностей строения сердечно-сосудистой системы пациента, выраженности атеросклероза и конечных целей лечения выделяют следующие виды шунтирования сосудов сердца:
- АКШ с использованием аппарата искусственного кровообращения.
- АКШ без использования искусственного кровообращения – в этом случае применяется специальный «стабилизатор» для шунтирования.
- АКШ без вскрытия грудной клетки, с использованием современных эндоскопических техник.
Во время операции (на фото) работает команда высококлассных кардиохирургов
Обратите внимание! Все большее распространение в современной хирургии получают малоинвазивные хирургические техники. Они менее травматичны для пациента и позволяют значительно сократить риск развития послеоперационных осложнений.
Ход процедуры
Как делается шунтирование артерий сердца? Операция проводится под общим наркозом.
Материалом для создания коллатерального пути кровообращения обычно служат собственные артерии пациента – лучевая или внутренняя грудная. Это позволяет снизить риск возможных осложнений, повысить функциональность и долговечность шунта.
Обратите внимание! Внутренняя грудная или лучевая артерия извлекаются непосредственно перед использованием. Поэтому помимо грудной клетки разрез производится на предплечье (обычно левом).
После выделения пораженной артерии хирург определят место будущего шунта и создаёт альтернативный источник кровообращения, подшивая «новую» артерию одним и другим концом к выбранным точкам.
Шунт позволяет создать альтернативный путь кровообращения
Важно! Продолжительность операции составляет от 1 до 6-7 (при необходимости создания нескольких шунтов) часов.
Состоятельность шунта определяется с помощью:
- скорости наполнения артерий кровью;
- ангиографии в послеоперационном периоде;
- дуплексного ультразвукового сканирования.
Особенности послеоперационного периода
При нормальном течении послеоперационного периода больной остаётся в стационаре под наблюдением медиков на протяжении 3-10 дней. Швы с раны снимают на 6-7 сутки, чтобы свежий воздух способствовал подсыханию и быстрейшему заживлению нарушенной целостности кожи.
В больнице, а потом и в условиях амбулатории раневая поверхность обрабатывается растворами антисептиков, а также своевременно меняются асептические повязки.
Пациента ждет период реабилитации
Во избежание осложнений всем пациентам, перенесшим АКШ, рекомендуется носить грудной бандаж и выполнять дыхательную гимнастику.
Ниже собраны самые популярные вопросы пациентов, которым предстоит шунтирование, с подробными ответами на них:
- Сколько служит новый источник кровоснабжения, и когда можно делать повторное шунтирование? Специалисты различных клиник предлагают различные прогнозы, в зависимости от того, как делают операцию, какие техники используются. В среднем шунт служит 10-15 лет.
- Нужно ли принимать препараты после проведенного лечения? Аортокоронарное шунтирование хоть и избавляет пациента от проявлений ИБС, но не освобождает от необходимости постоянно принимать антигипертензивные, гиполипидемические и другие прописанные врачом средства.
- О чем говорят дискомфорт и болезненные ощущения в сердце после лечения? Возвращение жгучих давящих болей за грудиной может говорить о несостоятельности созданной коллатерали. Немедленно обратитесь за медицинской помощью при возникновении любых тревожащих вас симптомов.
- Что лучше: шунтирование или стентирование сосудов сердца? Сравнивать эти два вида оперативного вмешательства некорректно: они имеют свои показания и противопоказания. Локальное расположение холестериновой бляшки без существенного атеросклеротического поражения других венечных артерий – показание для стентирования. При выраженных нарушениях кровообращения более эффективным остаётся АКШ.
- Когда можно вернуться к привычной жизни? Легкую бытовую нагрузку можно с осторожностью выполнять сразу после выписки. Физические нагрузки любой интенсивности, в том числе и сексуальные контакты исключаются на 4-6 месяцев до полной реабилитации пациента.
Возобновить занятия спортом можно не раньше чем через полгода после операции
Противопоказания и возможные осложнения
Стентирование сердечных сосудов – серьезная операция, имеющая свои противопоказания и побочные действия.
Ее проведение запрещено при:
- диффузном атеросклерозе всех венечных артерий;
- снижении фракции сердечного выброса до 30% и менее;
- застойной сердечной недостаточности;
- хронических неспецифических заболеваниях лёгких;
- декомпенсированной соматической патологии;
- онкологических процессах.
Осложнения у пациентов, перенесших шунтирование коронарных артерий, возникают редко.
Обычно они связаны с инфекционно-воспалительными процессами и сопровождаются:
- повышением температуры тела;
- резкой слабостью, утомляемостью;
- болями в груди;
- нарушениями ритма;
- нестабильностью артериального давления.
Крайне редко возможно развитие:
- неполного сращения грудины;
- острых нарушений мозгового кровообращения (инсульта);
- инфаркта миокарда;
- тромбозов;
- келоидных рубцов;
- острой почечной недостаточностью;
- постперфузионным синдромом.
Любые неприятные ощущения после операции – повод показаться врачу
Шунтирование коронарных артерий – операция жизненно важная для многих пациентов. При своевременном проведении она позволяет восстановить нарушенное кровоснабжение сердечной мышцы и предотвратить развитие такого опасного осложнений, как инфаркт миокарда.