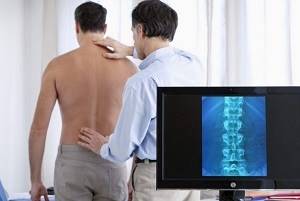
Инфекционные заболевания позвоночника представляют трудность в диагностировании, поскольку ни рентген, ни компьютерная томография, ни лабораторные исследования могут не указывать на них. И только опытный, квалифицированный врач-невролог может заподозрить спинальную инфекцию по специфическим признакам, назначить дополнительное обследование и правильно диагностировать заболевание.
Наиболее распространенными видами спинальных инфекций являются спондилит и эпидурит. Спондилит — это хроническое воспалительное заболевание у взрослых и детей, при котором происходит разрушение позвонков и деформация позвоночника. Анкилозирующий спондилит называется также болезнью Бехтерева.
Осложнениями спондилита могут стать паралич, сепсис, сердечная и дыхательная недостаточность.
При каких симптомах необходимо обратиться к врачу
Симптомы спондилита – это интенсивные, ноющие, постоянные боли в спине, сопровождаемые тугоподвижность позвоночника, недомоганием, общей слабостью, потерей веса, повышением температуры, ознобом, сонливостью.
Боли при спондилите могут распространяться по ходу нервов. При этом могут наблюдаться онемение, потеря чувствительности, мышечный спазм, паралич.
Характерный признак спондилита – растущий горб.
Другой вид деформации позвоночника при спондилите — сглаживание естественных изгибов.
Причины спондилита
Основной причиной спондилита является туберкулез. Кроме того, возбудителем заболевания может стать стафилококковая инфекция, стрептококк, актиномикоз, кишечная палочка, гонококк, сифилис, бруцелла. В некоторых случаях спондилит развивается на фоне ревматоидного артрита.
Диагностика и лечение спондилита
Заболевание диагностируется на основании осмотра и осмотра на приеме у врача-невролога, изучения анамнеза, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), общего и биохимического анализа крови. Для того чтобы дифференцировать инфекционное заболевание от опухоли используется пункционная биопсия.
Лечение спондилита может быть хирургическим или консервативным. Хирургическая операция проводится в случае компрессии спинного мозга, при наличии абсцесса или свища.
Медикаментозная терапия включает применение антибиотиков, нестероидных противовоспалительных средств (НПВС), кортикостероидов и дезинтаксионную терапию (физиологическим раствором внутривенно, раствором Рингера, глюкозой).
Наряду с медикаментозным лечением при спондилите применяются фонофорез, методы физиотерапии, массаж, рефлексотерапия.
Эпидурит
Эпидурит, или спинальный абсцесс – это воспаление твердой оболочки спинного мозга.
При каких симптомах необходимо обратиться к врачу
Симптомы, которые могут указывать на эпидурит – это локальная боль в спине, сопровождаемая припухлостью. Обычно боль в спине усиливается при напряжении (кашле, чихании, дефекации), глубоком дыхании, движениях и может отдавать в ноги.
Другие возможнее симптомы – повышение температуры, слабость в ногах, дисфункции органов мочеполовой сферы (в том числе, мочевого пузыря), парез или паралич ног.
При отсутствии своевременного лечения эпидурит может привести к инвалидности.
Причины эпидурита
Основные причины эпидурита – туберкулез, стафилококковая инфекция или аутоиммунный процесс. Нередко заболевание развивается на фоне межпозвоночной грыжи, спондилеза, наличия гнойных очагов воспаления (фурункулы, абсцессы).
Диагностика и лечение эпидурита
Диагностика эпидурита проводится на приеме у врача-невролога на основании осмотра и опроса жалоб, после чего назначается дополнительное обследование – лабораторные анализы, МРТ. Лечение эпидурита может быть хирургическим или консервативным. Хирургическое лечение эпидурита состоит в дренировании эпидурального пространства.
Если заболевание возникло на фоне межпозвоночной грыжи, может быть выполнено ее хирургическое удаление. Медикаментозное лечение включает использование антибиотиков для устранение гнойных воспалительных очагов, противовоспалительных и кортикостероидных препаратов. При своевременном лечении эпидурит в подавляющем большинстве случаев благополучно излечивается.
Несвоевременное начало лечения значительно ухудшает прогноз.
Экскурсия по стационару «Экстрамед»
Сравнение стационара Экстрамед с государственной больницей и платным отделением государственной больницы:
| Стационар | Государственная больница | Платное отделение гос. больницы |
| Новые методики лечения | ||
| Индивидуальная забота персонала | ||
| Круглосуточный уход | ||
| Диагностическая база | ||
| Реанимация | ||
| Индивидуальное питание | ||
| Повышенный комфорт | ||
| Профессиональная ответственность | ||
| Длительное пребывания | ||
| Новейшие лекарственные препараты | ||
| Размещение с родственниками | ||
| Прием посетителей в любое время | ||
| Выезд врача на дом |
5 причин эпидурита позвоночника — что это такое и как его лечить?
Эпидурит – опасное воспалительное поражение позвоночника.
Без своевременного выявления и терапии переходит в хроническую форму и провоцирует серьезные осложнения, которые могут привести к инвалидности и даже представлять угрозу для жизни. Самолечение этой болезни недопустимо, записаться на прием к невропатологу или хирургу следует при первых же симптомах.
Общее описание болезни
Знать о том, что такое эпидурит позвоночника и его опасность, очень важно. Чем раньше будет оказана медицинская помощь, тем больше шансов не стать инвалидом и сохранить жизнь. При эпидурите воспаление поражает рыхлую соединительную ткань в позвоночнике, которая заполняет пространство между костной тканью (позвонками) и твердой оболочкой мозга.
Опасность в том, что здесь расположены нервные корешки и сплетения кровеносных сосудов. Их повреждение может вывести из строя практически любой орган или часть тела (в зависимости от пораженного сегмента позвоночника). Другие названия эпидурита – спинальный, или эпидуральный абсцесс, пахименингит, перепахименингит.
Разновидности
Заболевание может протекать в острой и хронической форме. А исходя из локализации и характера очага воспаления различают несколько видов эпидурита. В большинстве случаев воспаляются грудной и поясничный отделы позвоночника.
Гнойный эпидурит – наиболее тяжелая форма, при которой скопление гноя сдавливает мягкие ткани, позвонки и межпозвоночные диски, спинной мозг. Это приводит к неврологическим расстройствам (параличи, проблемы с иннервацией внутренних органов). Чаще всего выявляется в грудном отделе позвоночника, поражая до трех позвонков.
Внимание! Инфекция при эпидурите может распространиться на соседние участки и дойти до головного мозга, спровоцировав менингит.
Другие разновидности:
- Ограниченный (реактивный) – воспаление локализовано вокруг позвоночной грыжи и травмированного участка, носит асептический характер, то есть без прямого участия инфекции.
- Рубцово-спаечный – вызван разрастанием фиброзной ткани в результате оперативного вмешательства (пункция, удаление грыжи и др.).
- Распространенный – воспаление переходит на соседние участки, может быть односторонним или двухсторонним.
Причины заболевания: почему развивается эпидурит позвоночного столба
Основной фактор, который может привести к заболеванию – инфекционный. Воспаление при этом вызвано попаданием болезнетворных организмов из имеющегося очага инфекции в организме, например, при гнойном стоматите, кариесе, патологиях мочеполовой сферы, ангине, гнойных кожных болезнях.
Возбудитель проникает в эпидуральное пространство лимфогенным, гематогенным путем (то есть по лимфатическим или кровеносным сосудам). Еще одна инфекционная причина – туберкулез или остеомиелит позвоночника.
Также эпидурит бывает связан:
- с травмами позвоночника;
- аутоиммуными процессами (ревматоидный артрит, болезнь Бехтерева, системная красная волчанка и др.)
- осложнениями после хирургических манипуляций, например, пункции;
- грыжей межпозвоночного диска;
- спондилезом (активным или в анамнезе).
Симптомы
Как распознать заболевание, каковы его основные проявления?
Это зависит от формы протекания болезни. Но первый эпизод эпидурита всегда острый, а симптомы его таковы:
- повышенная температура до 39° и выше;
- головная боль, озноб, лихорадка;
- выраженная боль в спине, которая усиливается при движениях, кашле, нагрузках;
- слабость мышц и онемение в ногах и руках;
- болевой синдром часто распространяется на нижние конечности;
- позже ослабевают сфинктеры прямой кишки и мочевого пузыря, что проявляется недержанием мочи и самопроизвольной дефекацией.
На заметку: эпидурит схож по некоторым признакам с менингитом и энцефалитом – это напряженность мышц затылка, повышенная чувствительность к яркому свету и громким звукам.
При хронической форме боль слабо выражена, возникает после нагрузок, длительного пребывания в неудобной позе, простудных болезней.
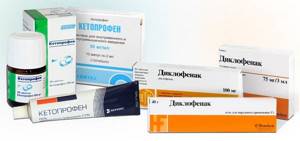
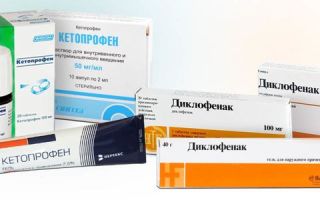
Не подозревая о развитии серьезной болезни, человек зачастую лечит боль в спине местными средствами (Фастум-гель, Диклофенак, Финалгон) и на этом успокаивается.
Однако эпидурит продолжает прогрессировать, постепенно истончая спинномозговую оболочку и распространяясь по внутренним тканям спинного, а затем и головного мозга.
Диагностика
Выявить эпидурит важно как можно раньше, поскольку это залог успешного лечения и благоприятного прогноза. В диагностике наиболее эффективные методы при таком заболевании – компьютерная, магнитно-резонансная томография (КТ и МРТ) и УЗИ. Они показывают состояние мягких тканей, количество экссудата или гноя, определяют точную локализацию воспаления.
Обязательна в диагностировании и рентгенография позвоночника. Этот метод позволяет увидеть состояние костных структур, исключить или подтвердить наличие спондилеза, остеохондроза, артрита, остеоартроза и других ревматологических болезней.
При подозрении на эпидурит используют контрастный метод рентгенографии (миелографию). Из лабораторных анализов информативны спинномозговая пункция и ликвородинамические тесты.
Тактика лечения
В период лечения пациенту показан постельный режим и покой, отсутствие любых физических нагрузок.
Консервативная терапия эпидурита направлена на уничтожение инфекционного возбудителя, вызвавшего воспалительный процесс.
С этой целью проводят не только лечение позвоночника, но и те очаги, из которых патогенные микроорганизмы попали в эпидуральное пространство. Также необходимо симптоматическое лечение воспаления и боли.
В большинстве случаев прибегают к хирургическому вмешательству. После устранения причин патологии и острых симптомов назначаются дополнительные методы – физиотерапевтические процедуры, лечебная гимнастика, массаж, при необходимости ношение ортопедических средств.
Видео
Болезни позвоночника атакуют молодых людей
Хирургическое вмешательство
Дренирование гнойной полости при эпидурите проводится чаще всего, поскольку заболевание в большинстве своем носит септический характер.
Этот метод очищает воспаленную область от гноя и не допускает развития менингита и других вторичных инфекционных осложнений.
При рубцово-спаечном эпидурите иссекают разросшуюся фиброзную ткань, заполняющую пространство между позвоночными пластинками и спинным мозгом.
Запущенные формы требуют проведения ламинэктомии – иссечения части костной пластинки (или всей дужки позвонка) над нервным корешком и фрагмента межпозвоночного диска под ним. Метод устраняет сдавление пораженного участка спинного мозга.
После хирургической терапии показан прием антибиотиков и противовоспалительных средств. Для снятия болевого синдрома в послеоперационном периоде используют анальгетики. На первых этапах реабилитации пациент соблюдает постельный режим, а затем, по назначению врача проходит курсы гимнастики и физиотерапевтического лечения.
Препараты
Медикаментозное лечение эпидурита включает:
- антибиотики;
- противовоспалительные глюкокортикоидные препараты;
- нестероидные средства от боли и воспаления, или НПВС;
- анальгетики (Новокаин, Анальгин, Лидокаин);
- миорелаксанты, сосудорасширяющие средства (Трентал, Мидокалм);
- дегидратационные и вазоактивные лекарства (Маннит, диуретики, Реополиглюкинас).
Антимикробный препарат вводят в вену или внутримышечно и назначают в зависимости от типа инфекции.
При стафилококковой и стрептококковой природе воспаления эффективно большинство антибиотиков, в частности, Тетрациклин, Линкомицин, Ванкомицин, Нифуроксасид, Кларитромицин.
Если заболевание спровоцировано мочеполовой бактериальной инфекцией, то чаще всего выбирают бета-лактамы, цефалоспорины или фторхинолоны.
При остеомиелите течение эпидурита тяжелое, так как инфекция проникает в позвонки, надкостницу, костный мозг. При этом применяют Нафциллин, Оксациллин или Бензилпенициллин – сначала вводят внутривенно, а затем длительным курсом пьют в капсулах или таблетках.
Внимание! Если эпидурит вызван туберкулезной палочкой, то показаны специфические антибактериальные препараты – Циклосерин, Капреомицин, рифамицины и аминогликозидные средства.
Для симптоматического лечения используют нестероидные или гормональные противовоспалительные средства.
К первой группе относятся Диклофенак, Кетопрофен, Индометацин, Мелоксикам, Пироксикам и многие другие.
Они снимают небольшую и умеренную боль, уменьшают воспаление.
Применяются внутримышечно, перорально и местно в виде гелей и мазей.
Важно! НПВС оказывают разушительное воздействие на слизистую желудка, поэтому вместе с ними часто назначают так называемые ингибиторы протонной помпы (защитники ЖКТ), например, Омепразол.
Глюкокортикостероиды (ГКС) – Бетаметазон, Дексаметазон, Гидрокортизон, Преднизолон и др. – действуют намного эффективнее НПВС, показаны при выраженном болевом синдроме и воспалении. При эпидурите и других заболеваниях скелета вводятся локально путем инъекций.
Курс применения короткий, дозировки подбираются осторожно, поскольку ГКС относятся к высокотоксичным препаратам, имеют большой список серьезных побочных эффектов.
Ни при каких обстоятельствах не используйте глюкокортикостероидные средства самостоятельно.
Это может не только усугубить течение болезни, но и привести к развитию опасных изменений в организме, в том числе и необратимых, – атрофии тканей, хроническому снижению иммунитета, поражению печени и др.
Прогноз и профилактика
Прогноз эпидурита при своевременной диагностике и лечении благоприятный. На самых ранних этапах развития болезни еще есть возможность обойтись без хирургического вмешательства, уничтожив инфекцию в первичном очаге и в позвоночнике, а также локально купировав симптоматику боли и воспаления.
В запущенных случаях развиваются неврологические осложнения – параличи, парезы, нарушения функции внутренних органов (чаще всего в малом тазу), мышечная атрофия.
Худший вариант развития событий – пожизненная инвалидность или смертельный исход. Поэтому то, когда человек обратился к врачу, играет главную роль в прогнозировании лечения и эпидурита.
Его профилактика включает:
- своевременное обнаружение и лечение любых очагов инфекции – от тонзиллита до воспаления придатков;
- по возможности предупреждение травм позвоночника (соблюдение техники безопасности на производстве и в быту, исключение чрезмерных нагрузок на спину);
- здоровый образ жизни в целом – сбалансированное питание, укрепление иммунитета, занятия спортом, отказ от малоподвижного образа жизни.
Помните, что даже незначительная боль в спине может быть сигналом эпидурита или других, более серьезных заболеваний позвоночника.
Как определить и вылечить эпидурит
Такое необычное и малоизвестное заболевание спинного мозга, как эпидурит, представляет собой воспалительный процесс, который затрагивает определенную область спинного мозга. Зачастую данная патология характеризуется поражением спинномозговых корешков, что приводит к возникновению болевого синдрома.
Принято считать, что эпидурит «зарождается» вследствие развития различных инфекционных заболеваний, но нередко воспалительный процесс может быть обусловлен наличием аутоиммунной реакции человеческого организма.
Нежелательные последствия эпидурита
Лечение инфекционных осложнений при помощи одних только обезболивающих препаратов и антибиотиков – не всегда благоразумно, тем более, когда речь идет о самолечении в домашних условиях без врачебной консультации.
То же самое касается и эпидурита: при появлении первых симптомов заболевания необходимо сразу же обратиться за медицинской помощью.
В противном случае возможны различные осложнения, которые затрагивают спинной или головной мозг.
Бездействие в момент прогрессирования болезни может обернуться еще худшими последствиями, например, человек может стать абсолютно неприспособленным к реалиям современной жизни и, собственно, работе. Обострение эпидурита может произойти при наличии сопутствующих заболеваний, в числе которых находятся спондилез позвоночника, грыжа спины и другие.
Разновидности болезни
Современной медицине известно несколько разновидностей заболевания, которые отличаются между собой по ряду признаков. К примеру, эпидурит реактивного типа обычно развивается при грыжевом образовании в области спины. Данную патологию еще называют ограниченным эпидуритом.
Существует и распространенный тип эпидурита, который затрагивает восходящие сегменты позвоночника.
Очень часто заболевание развивается на фоне других патологий, среди которых: туберкулез позвоночника, инфекционное поражение организма, наличие воспаления гнойного характера и другие подобные отклонения.
Основные признаки заболевания
Независимо от разновидности эпидурита и формы его протекания (острый или хронический), в области поражения всегда имеется скопление гноя с кровяными прожилками. Начальный этап развития болезни характеризуется резким возрастанием температуры и наличием симптомов менингита.
Кроме этого, имеется выраженный болевой синдром, который возрастает в процессе движения или даже при резком вдохе. Если не предпринимать никаких мер, то спустя несколько дней может появиться тяжесть в ногах и повышенная утомляемость.
Если вышеперечисленные симптомы прошли сами по себе (без применения медикаментов), то, скорее всего, эпидурит перешел в свою хроническую форму.
Методы терапии
Своевременное лечение этого заболевания позволяет справиться с недугом без каких-либо негативных последствий для организма. Тем не менее, эффективность терапии напрямую зависит от причины возникновения эпидурита и стадии развития недуга.
Однако даже комплексное лечение болезни, начатое на ранних этапах, не всегда способно принести положительный результат – в этом случае человеку грозит неминуемая инвалидность.
Главная цель терапии заключается в скорейшем устранении истинной причины заболевания, поэтому при появлении первых тревожных звоночков не стоит затягивать с визитом к врачу.
К.М.Н., академик РАМТН М.А. Бобырь
Эпидурит. Лечение боли в спине
Оглавление темы «Боль в спине.»: 1. Мышечно-фасциальная дисфункция. Боль при мышечно-фасциальной дисфункции. МФБД. 2. Болевая дисфункция височно-нижнечелюстного сустава. БДВНЧ. Лечение БДВНЧ и МФБД. 3. Поясничная боль. Шейная боль. Мышечно-фасциальная боль. Элементы сегментов позвоночника. 4. Короткие мышцы позвоночника.
Изгибы позвоночника. Связки позвоночника. 5. Нагрузки на позвоночно-дисковые сегменты. Поражение позвоночного столба. Остеохондроз позвоночника. 6. Мышечно-фасциальный синдром остеохондроза. Компрессионные синдромы остеохондроза позвоночника. 7. Признаки остеохондроза на рентгенограмме. Спондилоз. Острая дискогенная люмбалгия. 8.
Лечение острой дискогенной люмбалгии. Подострая дискогенная люмбалгия. 9. Эпидурит. Лечение боли в спине. 10. Вытяжение позвоночника. Методы вытяжения позвоночника.
Острая боль в поясничной области может вызываться эпидуритом (воспаление эпидуральной клетчатки спинного мозга), который следует отличать от паранефрита.
При эпидурите процесс локализуется в заднем эпи-дуральном пространстве, т. е. экстрадурально, и, как правило, является своеобразным спинальным абсцессом. Первичными гнойными очагами могут быть фурункул, абсцедирующая пневмония, флегмона, остеомиелит и др.
Как и при остром гнойном паранефрите, острый гнойный эпидурит поясничной локализации проявляется остро — локальной болью, лихорадкой, воспалительными изменениями в крови. Объективно может обнаруживаться локальная припухлость, располагающаяся срединно на уровне поражения. Пальпация в этой области резко болезненна.
При паранефрите припухлость и болезненность определяются латерально от позвоночника. При паранефрите при переходе воспалительного процесса на поясничную мышцу возникает сгибательная контрактура в тазобедренном суставе.
При эпидурите гнойный процесс поражает твердую мозговую оболочку и вызывает сдав-ление спинного мозга, что может вести к параличам или парезам ног, расстройству чувствительности ниже уровня поражения, нарушению тазовых функций.
При острой и подострой дискогенной люмбалгии и люмбоишиалгии необходим постельный режим с использованием жесткого матраса, больному придается антал-гическое положение (описано выше); исключение допускается в отношении пользования туалетом. Видимо, это менее травматично для пораженного сегмента, чем использование судна в кровати.
Только необходимо при этом пользоваться костылями и сидеть на стульчаке, опираясь на него ладонями вытянутых рук. Постельный режим способствует быстрому рубцеванию трещин фиброзного кольпа.
Поэтому больному следует дать больничный лист на 10 дней с назначением анальгетиков с противовоспалительными свойствами (ибупрофен, диклофе-нак, раптен рапид, бутадион и др.).
В тяжелых случаях допустимо применение в течение нескольких дней трамала внутрь в капсулах по 0,05 г несколько раз в сутки или внутримышечно раствора этого препарата в той же дозе.
Широкое применение нашли так называемые рефлекторно-отвлекающие средства — перцовый пластырь, мази со змеиным или пчелиным ядом (вирапин, випратокс, апизартрон и др.) Помогает местное применение сухого тепла (t не более 40 «С — электрическая грелка, 1-й режим).
В домашних условиях может быть использована чрескожная электростимуляция. Соответствующие приборы, например ЧЭНС, «Нейрон», могут быть приобретены в аптеке по рецепту врача. Они малогабаритны, безопасны при самостоятельном использовании.
Метод основан на закрытии «ворот» боли в задних рогах соответствующего сегмента спинного мозга путем усиления афферентной импульсации, проводящейся по толстым (проприоцептивным) волокнам.
Электроды накладываются на болевую зону (при вовлечении периферических нервов — на область их проекции) и паравертебрально соответственно уровню пораженного сегмента. Параметры стимуляции (сила тока и частота) подбираются экспериментально по анальгетическому эффекту — обычно 40-60 мА, 20 Гц с длительностью процедуры 15—20 мин.
— Также рекомендуем «Вытяжение позвоночника. Методы вытяжения позвоночника.»
Спинальный гнойный эпидурит (пахименингит наружный): описание, диагностика, лечение
Спинальный гнойный эпидурит (пахименингит наружный, спинальный эпидуральный абсцесс, гнойный перипахименингит) представляет собой быстроразвивающееся гнойное воспаление эпидуральной клетчатки спинного мозга. Заболевание имеет вторичную природу и возникает вследствие проникновения бактериальной инфекции из очага гнойного воспаления в эпидуральное пространство. Характер заболевания может быть диффузным (разлитым) или ограниченным (в виде отдельных очагов различной величины).
Эпидуральные абсцессы чаще всего развиваются в заднем эпидуральном пространстве, что обусловлено наличием в нем густой сети лимфатических щелей и отсутствием эпидуральной клетчатки в переднем отделе.
Локализация гнойного воспаления в большинстве случаев наблюдается в среднем и нижнем грудном отделе позвоночника.
Мягкая мозговая оболочка и спинной мозг, как правило, в патологический процесс не вовлекаются, однако в них могут развиваться дегенеративно-деструктивные и вторичные воспалительные реактивные изменения (в результате развития отека, интоксикации, компрессии, нарушения лимфо- и кроводинамики).
Причины возникновения спинального гнойного эпидурита (пахименингита наружного)
Можно выделить несколько основных причин, провоцирующих развитие спинального гнойного эпидурита:
- непосредственный переход инфекционного возбудителя в эпидуральное пространство при туберкулезных и остеомиелитических процессах в позвоночнике;
- распространение преимущественно стафилококковой инфекции гематогенным или лимфогенным путем из гнойных или инфекционных очагов в организме (фурункул, абсцесс и пр.);
- прямое проникновение инфекции в эпидуральное пространство при пункциях (в единичных случаях).
Симптомы спинального гнойного эпидурита (пахименингита наружного)
Спинальный гнойный эпидурит обычно развивается остро, с повышением температуры тела (до 40 °C), ознобом, общим недомоганием и головными болями. При хроническом течении характерно постепенное начало заболевания с менее выраженными клиническими симптомами.
Вследствие поражения задних корешков, гипестезии или анестезии по сегментарному типу развивается болевой синдром различной интенсивности с возможной иррадиацией вдоль всего позвоночника, возникает сдавление спинного мозга. При распространении воспалительного процесса на мышцы спины может отмечаться припухлость.
В течение первых дней к боли присоединяется нарастающая слабость в конечностях (преимущественно в ногах), а также частичное или полное нарушение функции тазовых органов (при выраженном миелитическом синдроме).
В результате компрессии спинного мозга ниже очага поражения возникает снижение чувствительности по корешковому или проводниковому типу, возникают парезы и параличи (преимущественно нижних конечностей), образуются пролежни.
Переход острого гнойного эпидурита в хроническое состояние характеризуется стабилизацией или некоторым ослаблением компрессионного синдрома:
- уменьшение радикулярных болей;
- относительное восстановление функций тазовых органов;
- относительное восстановление двигательных функций пораженных конечностей;
- снижение температуры тела.
При хроническом течении заболевания наблюдается смена фаз обострения и затухания патологического процесса.
Диагностика спинального гнойного эпидурита (пахименингита наружного)
Диагноз устанавливается после выявления типичных клинических симптомов, изучения характера течения заболевания и дифференциация с поперечным миелитом и другими заболеваниями, вызывающими компрессию спинного мозга (опухоли, травмы).
Лабораторные исследования:
- подтверждение воспалительного процесса в организме (увеличение СОЭ, нейтрофилез, сдвиг лейкоцитарной формулы влево);
- получение гноя с помощью пункции эпидурального пространства на уровне поражения;
- поясничная пункция (для обнаружения блокады субарахноидального пространства).
Из инструментальных диагностических методов наиболее полную информацию предоставляют МРТ и КТ.
Лечение спинального гнойного эпидурита (пахименингита наружного)
Консервативные методы лечения включают интенсивное применение сульфаниламидных препаратов и антибиотиков широкого спектра действия.
При отсутствии эффекта требуется неотложное хирургическое вмешательство – ламинэктомия (вскрытие позвоночного канала посредством удаления дуг позвонков), удаление гнойника и дренирование эпидурального пространства. После операции назначается массивная терапия антибиотиками и восстановительная терапия.
При своевременном лечении и отсутствии диссеминации гнойников по эпидуральному пространству, прогноз благоприятный. На более поздних стадиях заболевания, как правило, прогноз неблагоприятный.
Вернуться к списку
Эпидурит позвоночника: что это за заболевание, причины, симптомы и лечение методами мануальной терапии
Эпидурит позвоночника – это опасное заболевание, которое чаще всего является осложнением протекающих в расположенных рядом тканях инфекционных процессов. Может принимать хроническую, спаечную, рубцовую, экссудативную и другие формы течения. Очень опасно для состояния здоровья человека и его жизни. Может в ряде случав приводить к стойкой инвалидности и даже летальному исходу.
Поэтому очень важно при появлении характерных клинических симптомов как можно быстрее обращаться на прием к врачу неврологу или вертебрологу.
После проведения первичной дифференциальной диагностики врач может порекомендовать также консультацию ревматолога или инфекциониста. Но первичной диагностикой должен заниматься врач невролог или вертебролог.
В этом случае у пациента гораздо больше шансов на полноценное восстановление всех функций тела.
В этой статье можно узнать про эпидурит позвоночника: что это такое, симптомы и лечение заболевания, возможные осложнения и негативные последствия. Но использовать эту информацию для проведения самостоятельной диагностики и лечения нельзя. Это опасно для вашего здоровья и жизни. Обязательно обращайтесь к врачу.
Инфекционное происхождение эпидурита вероятно в большинстве случаев.
Примерно 90 % пациентов с подобным поражением обращаются к врачу после перенесенных инфекционных гнойных процессов в твердых оболочках спинного мозга, мягких тканях позвоночного столба.
Воспаление затрагивает эпидуральные оболочки, в которых может постепенно развиваться рубцовые деформации. Это негативно влияет на работоспособность вегетативной нервной системы. При поражении иннервации возможны разнообразные клинические симптомы.
Течение эпидурита чаще всего хроническое. Его острая фаза обычно приходится на разгар основного заболевания, поэтому первые характерные признаки остаются незамеченными.
Известны клинические случаи поражения эпидуральных оболочек на фоне длительно протекающих хронических инфекций в других частях тела человека.
Некоторое количество случаев приходится на осложнения длительно текущих ревматических и аутоиммунных процессов.
Первичный процесс обычно протекает в гнойной форме. Это приводит к тяжелому состоянию пациента. Сопровождается сильными болями, высокой температурой тела, мышечной слабостью, доходящей до парезов и параличей. Затем болезнь переходит в хроническую форму.
Начинают формироваться спайки и рубцы на тех местах, где протекали гнойные процессы. Спаечная рубцовая форма считается самой сложной в лечении. Пациенты с такими изменениями часто страдают от серьезных нарушений иннервации внутренних органов.
У них развиваются вторичные соматические заболевания.
Асептическая форма эпидурита характерна для аутоиммунных и ревматических процессов.
Часто сопровождает болезнь Бехтерева (анкилозирующий спондилит), системную красную волчанку, склеродермию, псориаз и т.д.
При этом варианте течения отсутствуют клинические признаки интоксикации организма. Переносится легче, но также приводит к деструктивных рубцовым деформациям эпидуральных оболочек спинного мозга.
Также встречаются слипчивая и продуктивная формы патологии. Они довольно редкие и мало чем отличаются от клинического проявления изменений.
При любом течении заболевания необходимо как можно быстрее обращаться за квалифицированной медицинской помощью. Чем раньше будет поставлен диагноз, тем выше шансы на полноценное восстановление всех функций.
В Москве вы можете записаться на бесплатный прием вертебролога или невролога в нашей клинике мануальной терапии. У нас работают опытные доктора, которые смогут быстро поставить правильный диагноза и дадут все необходимые рекомендации по проведению эффективного и безопасного лечения.
Причины локального эпидурита позвоночника
Локальный эпидурит позвоночника – это форма, при которой воспалительный, дегенеративный или рубцовый процесс расположен в определенном сегменте. Причины этого патологического процесса могут быть совершенно различными. Предлагаем для понимания происходящих процессов узнать о том, что такое эпидуральное пространство и какие оболочки защищают спинной мозг.
Начнем с того, что спинной мозг является центральной частью вегетативной нервной системы. Он расположен внутри спинномозгового канала. Он образован задней поверхностью тел позвонков и их дугообразными отростками. Спинной мозг обладает паутинной, мягкой и твердой оболочкой.
Последняя прилегает к стенкам спинномозгового канала. Между стенками спинномозгового канала и твердыми оболочками находится эпидуральное пространство.
Когда во время проведения хирургических вмешательств используется эпидуральная анестезия, то препараты вводятся именно в это пространство.
Между телами позвонков располагаются хрящевые межпозвоночные диски. Они состоят из плотного фиброзного кольца и внутреннего пульпозного ядра. Эти структуры отвечают за нормальное расположение тел позвонков, распределение амортизационной нагрузки и защиту корешковых нервов от оказываемого на них давления.
При развитии дегенеративного дистрофического заболевания (остеохондроза) происходит разрушение фиброзного кольца. Постепенно снижается высота межпозвоночного диска.
В тяжелых случаях фиброзное кольцо разрывается и происходит частичное выпадение пульпозного ядра.
Если сегмент межпозвоночного диска, где выпала межпозвоночная грыжа находится в области спинномозгового канала, то такой тип выпячивания называется дорзальным.
Белки пульпозного ядра неспецифичны для организма и вызывают сильнейшее воспаление в том числе и твердой оболочки спинного мозга. И часто межпозвоночная дорзальная грыжа является причиной развития локального эпидурита.
Другие возможные причины эпидурита позвоночника – это такие состояния и заболевания, как:
- травма позвоночника, в том числе перелом или трещина, растяжение или разрыв связочного и сухожильного волокна;
- туберкулез позвоночника или спинного мозга, также возможны сифилис, клещевой энцефалит, полиомиелит и т.д.;
- опухолевые новообразования, в том числе метастазы при росте опухолей в других частях тела;
- кровоизлиянии в субдуральном пространстве, в том числе при травме мягких тканей позвоночного столба;
- дегенеративный дистрофический процесс, приводящий к протрузии и экструзии, пролапсу и межпозвоночной грыже диска;
- деформирующий спондилоартроз межпозвоночных суставов;
- нестабильность положения тел позвонков;
- послеоперационные осложнения (чаще всего это последствия хирургического вмешательства по удалению межпозвоночной грыжи).
Также стоит понимать, что существуют определённые факторы риска. При их наличии у человека возрастает риск развития эпидурита позвоночного столба.
Важно по мере возможности исключать все возможные аспекты негативного влияния. Это является эффективной профилактикой любых заболеваний позвоночного столба.
Также факторы риска исключаются в обязательном порядке перед началом проведения курса лечения.
Вот основные аспекты, на которые нужно обратить внимание:
- ведение малоподвижного сидячего образа жизни, провоцирует застойные явления, снижает тонус мышечного волокна, резко меняется интенсивность трофики тканей;
- избыточная масса тела, особенно сопряженная с нарушением обменных процессов в организме человека;
- диабет и диабетическая ангиопатия;
- курение, употребление спиртных напитков и другие вредные привычки;
- нарушение правил эргономики при организации своего спального и рабочего места;
- искривление позвоночного столба и нарушение осанки (круглая или сутулая спина, сколиоз и т.д.);
- отказ от регулярных физических нагрузок, направленных на усиление мышечного каркаса спины, шеи и воротниковой зоны.
В ходе проведения первичного осмотра врач в обязательном порядке устанавливает все возможные причины развития заболевания и присутствующие у пациента факторы риска. Затем он разрабатывает индивидуальные рекомендации для пациента. Если они полностью выполняются, то процесс выздоровления проходит гораздо быстрее.
Симптомы эпидурита позвоночника
Сильные боли при эпидурите позвоночника могут возникать как в месте развития гнойного воспалительного процесса, так и в отдаленных частях тела. Многое в развитии клинической картины зависит от формы заболевания и локализации процесса.
Например, при поражении шейного сегмента боль может поражать верхние конечности, кисти и т.д. При развитии гнойника в грудном сегменте могут возникать межреберные боли, имитации сердечного приступа. Поясничный сегмент может сигнализировать болями в брюшной полости, нарушениями функций органов малого таза, сильными болями в нижних конечностях.
Общие клинические симптомы эпидурита позвоночника включают в себя следующие проявления:
- общая выраженная слабость во всем теле, которая провоцирует также мышечные спазмы, судороги;
- сонливость, невозможность выполнять физическую работу;
- ощущение общей разбитости;
- нарастающая гипертермия (температура тела может постоянно повышаться, пока не достигнет критических показателей, плохо поддается коррекции фармакологическими препаратами);
- боли в мышцах по всему телу, иногда они сопровождаются судорогами, парезами и параличами.
В ряде случаев за исключением повышенной температуры тела клинические симптомы напоминают обострение остеохондроза позвоночного столба в том отделе, который поражен. Поэтому наличие гипертермии в этом состоянии является дифференциальным клиническим симптомом. По нему врач может заподозрить развитие эпидурита и назначить соответствующие обследования.
Они начинаются с проведения рентгенографического снимка позвоночного столба.
Таким образом устанавливается целостность костных тканей позвоночного столба, исключаются переломы, трещины, остеофиты и косвенные признаки снижения высоты межпозвоночных промежутков. Затем назначается МРТ.
Проводится спинальная пункция, которая позволяет поставить точный диагноз и затем провести бактериологическое исследование с проверкой чувствительности к антибактериальной терапии.
Лечение эпидурита позвоночного столба
Лечение эпидурита позвоночного столба проводится в несколько этапов. Сначала проводится противовоспалительное и антибактериальное лечение. Этим занимается врач инфекционист или ревматолог. Если причиной явилась опухоль, то решается вопрос о её хирургическом удалении.
После того, как острый период пройден, начинается восстановление всех утраченных функций. Для этого необходим качественный и эффективный курс реабилитации.
Для проведения реабилитации рекомендуем подыскать клинику мануальной терапии по месту жительства.
В Москве вы можете обратиться к нам. В нашей клинике мануальной терапии работают опытные доктора, которые ведут реабилитацию пациентов даже после очень тяжелых поражений тканей позвоночника.
Первичный прием врача вертебролога, невролога или мануального терапевта проводится совершенно бесплатно. Доктор ознакомится с медицинской документацией, проведет осмотр и сделает функциональные диагностические тесты.
После этого он предоставит вам исчерпывающую информацию о перспективах и возможностях применения наших методик мануальной терапии в вашем случае.
Для лечения эпидурита позвоночника мы используем остеопатию, мануальное вытяжение, рефлексотерапию, лазерное воздействие, кинезиотерапию, лечебную гимнастику, массаж и многие другие методики.
Если вы хотите, чтобы для вас был разработан индивидуальный курс восстановления, то запишитесь на бесплатный прием доктора в нашей клинике мануальной терапии в Москве прямо сейчас.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40










 Сравнение стационара Экстрамед с государственной больницей и платным отделением государственной больницы:
Сравнение стационара Экстрамед с государственной больницей и платным отделением государственной больницы: