Одним из симптомов острого нарушения мозгового кровообращения является головокружение. При инсульте лечение этого субъективного ощущения врачи Юсуповской больницы начинают с определения его причины.
Комплексное лечение в клинике реабилитации Юсуповской больницы, включающее фармакотерапию, вестибулярную гимнастику, стабилотренинг, приводит к уменьшению интенсивности и продолжительности головокружения, уменьшению координаторных расстройств, увеличению устойчивости вертикальной позы.
Причины головокружения при инсульте
Головокружение делят на истинное, связанное с поражением вестибулярного анализатора, несистемное, которое возникает за пределами вестибулярного аппарата. В свою очередь вестибулярное головокружение подразделяют на три группы:
- периферическое (поражение лабиринта);
- промежуточное (возникает в вестибулярном нерве);
- центральное (возникает в центральной нервной системе).
Существуют следующие причины центрального головокружения:
- острая ишемия в области ствола головного мозга (инсульт, транзиторная ишемическая атака);
- хроническая ишемия головного мозга;
- хлыстовая травма шейного отдела позвоночника;
- травмы и опухоль головного мозга.
Из наиболее распространённых причин периферического головокружения следует отметить болезнь Меньера, вестибулярную мигрень, травмы головы.
Головокружение при инсульте и после острого нарушения мозгового кровообращения у 95% пациентов связано с повреждением или нарушением кровоснабжения мозжечка, отвечающего за равновесие и координацию человека в пространстве. Нарушение процесса восстановления после перенесенного инсульта (злоупотребление алкоголем, недостаточное количество сна, табакокурение) способствует сохранению и возобновлению головокружения.
Нерациональное питание, содержание в рационе повышенного количества липидов, поваренной соли, простых углеводов замедляет процесс восстановления клеток головного мозга. Физические и эмоциональные нагрузки, страх, депрессии могут быть причиной появления головокружения в результате вегетативной дисфункции после инсульта.
Падение артериального давления у пациентов с инсультом также является причиной головокружения, помутнения в глазах. Сопутствующие инсульту заболевания (сдавление сонных артерий, остеохондроз шейного отдела позвоночника) способствуют нарушению кровоснабжения головного мозга и возникновению неврологических симптомов.
Головокружение при инсульте. Лечение
Для лечения головокружения врачи Юсуповской больницы проводят мероприятия для устранения причины, вызвавшей его. Это имеет особое значение, когда головокружение возникает при церебральном инсульте, развивающемся вследствие артериальной гипертензии, церебрального атеросклероза, сахарного диабета.
При головокружении у пациентов с артериальной гипертензией проводится терапия основного заболевания. Для этого кардиологи индивидуально подбирают препараты для антигипертензивной терапии.
При развитии церебрального инсульта головокружение обусловлено преходящим или стойким нарушением кровоснабжения периферических или центральных отделов вестибулярной системы. Чаще всего оно возникает в результате ишемии вестибулярных ядер ствола мозга.
При инсульте головокружение сопровождается следующими неврологическими симптомами:
- атаксия (нарушение согласованности движений различных мышц при условии отсутствия мышечной слабости);
- глазодвигательные нарушения;
- бульбарные расстройства (при поражении языкоглоточного, блуждающего и подъязычного нервов);
- парезы (частичное нарушение двигательной функции) и параличи;
- чувствительные нарушения.
Головокружение увеличивает возможность падений, травматизации пациентов, ограничивает их функциональную активность, снижает качество жизни. В связи с этим вестибулярная реабилитация, тренировка устойчивости, улучшение постурального контроля являются важной задачей восстановительного лечения пациентов при инсульте.
Комплексное реабилитационное лечение головокружения при инсульте, которое проводят в Юсуповской больнице, включает в себя:
- фармакотерапию;
- вестибулярную и глазодвигательную гимнастику;
- использование методов ЛФК (биомеханотерапии);
- стабилотренинг с эффектом биологической обратной связи.
Для того чтобы уменьшить головокружения у пациентов с инсультом врачи Юсуповской больницы используют препараты следующих групп:
- нейропротекторы, в состав которых входят ингибиторы и антагонисты. Они способствуют улучшению мозгового кровообращения, а также защищают мозг от повторного поражения;
- хорошо зарекомендовал себя бетасерк – лекарственный препарат, помогающий справиться с нарушениями, независимо от продолжительности головокружения;
- головокружение снижается при регулярном приёме антикоагулянтов.
После купирования острого приступа головокружения реабилитологи постепенно начинают проведение вестибулярной гимнастики. Она представляет собой разновидность лечебной гимнастики, направленной на ускорение адаптации вестибулярной системы к повреждению, вызванному острой церебральной ишемией.
При проведении данного метода реабилитационного лечения используется способность различных отделов центральной нервной системы к реорганизации за счёт структурных и функциональных изменений. Пациенту предлагают выполнить ряд упражнений, оказывающих слабое раздражающее влияние на вестибулярные структуры.
Повторное выполнение их приводит к тому, что пациент привыкает к раздражению и головокружение ослабевает.
Для лечения пациентов с головокружением после инсульта специалисты по обратной биологической связи Юсуповской больницы включают в комплексную программу реабилитационных мероприятий стабилометрический тренинг.
В основе методики лежит биоуправление, при котором в качестве сигнала обратной связи специалисты используют параметры проекции общего центра масс на плоскость опоры.
Пациенты в ходе специальных компьютерных «стабилометрических игр» обучаются произвольному перемещению центра давления с различной амплитудой, скоростью, степенью точности и направления движений без потери равновесия.
Уход за пациентами с головокружением после инсульта
Немаловажной составляющей восстановительного лечения пациентов с головокружением перенесших инсульт, является организация ухода и выхаживания. Нарушения координации движений при сохранной мышечной силе в конечностях являются причиной утраты способности к самообслуживанию, снижению функциональной активности пациентов. Они могут стать причиной травмы и повторного инсульта.
С целью повышения качества жизни пациентов с головокружением внедряются новейшие технологии, используемые в уходе.
Правильный уход не противопоставляется лечению, а органически входит в него как составная часть и предполагает создание благоприятной бытовой и психологической обстановки на всех этапах лечения.
В связи со снижением функциональной активности пациентов с головокружением ему рекомендуют использовать абсорбирующие средства (подгузники для малоподвижных пациентов и впитывающие трусы для сохранивших подвижность пациентов).
После выяснения причины головокружения вам подберут индивидуальную схему лечения, позволяющую избавиться от неприятного последствия перенесенного инсульта.
Использование современных методик восстановления позволяет специалистам клиники реабилитации Юсуповской больницы улучшить качество жизни пациентов, страдающих головокружением после инсульта.
Запишитесь предварительно на приём к неврологу по телефону.
Вестибулярное головокружение при полушарных инсультах
Вестибулярное головокружение — частый симптом инсульта в вертебрально-базилярной системе. В этом случае головокружение обусловлено повреждением вестибулярных ядер и их многочисленных связей с другими структурами ствола головного мозга или мозжечка.
Характер вестибулярных нарушений, их особенности в зависимости от локализации повреждения, методы диагностики и дифференциальной диагностики стволовых и мозжечковых инсультов с периферическим вестибулопатиями хорошо изучены и подробно описаны.
Значительно реже головокружение встречается при инсультах полушарной локализации, а причины и механизмы вестибулярных симптомов в этих случаях менее известны.
Между тем вестибулярные центры ствола головного мозга имеют многочисленные связи не только с глазодвигательными ядрами и мозжечком. Описаны многочисленные пути, соединяющие стволовые вестибулярные центры с корой головного мозга.
Направляясь к коре мозга, вестибуло-кортикальные связи проходят через различные субкортикальные образования (в том числе, таламус, гипоталамус, мамиллярные тела), что делает вполне вероятным развитие вестибулярного головокружения при их поражении в результате ишемического или геморрагического инсульта.
В качестве примера вестибулярного головокружения при инсульте полушарной локализации приводим следующее клиническое наблюдение.
Больной А., 56 лет, обратился на амбулаторный прием к неврологу в связи с тремя приступами вестибулярного головокружения. Первый приступ произошел за 2 мес до обращения к врачу. Головокружение возникло остро, без предвестников, продолжалось около часа, сопровождалось тошнотой, однократной рвотой, выраженной неустойчивостью. Оно не имело позиционного характера, т. е.
продолжалось и в покое, однако усиливалось при движениях. После приступа легкая неустойчивость сохранялась еще в течение нескольких часов, затем состояние больного полностью нормализовалось. Спустя 3 нед развился новый приступ головокружения, напоминающий первый.
Головокружение также возникло днем, на фоне активной деятельности, не имело явных провоцирующих обстоятельств, продолжалось чуть менее часа и имело отчетливый вращательный характер. После головокружения еще около 2—3 ч сохранялась небольшая неустойчивость. Оба раза пациент во время головокружения и после приступов не обращался к врачу.
Пойти к неврологу пациента заставил третий приступ, который произошел спустя еще месяц. Он был продолжительнее и сильнее предыдущих. Головокружение начиналось постепенно в течение 10—15 мин. Приступ длился около 4 ч. Головокружение имело отчетливый вращательный характер, сопровождалось выраженной тошнотой, многократной рвотой, неустойчивостью.
Каких-либо других неврологических нарушений (расстройства речи, зрения, нарушения чувствительности или парезы и др.) пациент во время приступа не отмечал. После приступа в течение 4—5 дней сохранялось ощущение небольшой неустойчивости без заметных нарушений равновесия.
В течение последних 5—7 лет пациент периодически отмечал повышение АД до 150—160/90 мм рт.ст. По поводу повышения АД к врачу не обращался и антигипертензивных средств не принимал.
При исследовании неврологического статуса в момент обращения очаговой симптоматики выявлено не было. При нейровестибулярном исследовании с видеоокулографией спонтанный и позиционный нистагм отсутствовал.
Тест Хальмаги и проба с встряхиванием головы (проба на скрытый нистагм) были отрицательными. Позиционные пробы также были отрицательными. Нарушений плавных следящих движений глаз, зрительных саккад и оптокинетического нистагма выявлено не было.
Проба Ромберга (обычная и усложненная), маршевая проба Фукуда отрицательные. Нарушений походки также выявлено не было.
При ультразвуковом дуплексном сканировании брахиоцефальных артерий был выявлен нестенозирующий атеросклероз. Результаты тональной пороговой аудиометрии соответствовали физиологической норме.
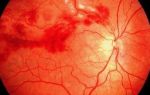
При магнитно-резонансной томографии (МРТ), выполненной в том числе в режиме DWI и проведенной спустя 10 дней после третьего приступа головокружения, были выявлены изменения, соответствующие недавно перенесенному ишемическому инсульту в области теменно-затылочных отделов левого полушария мозга (см. рисунок).
Магнитно-резонансная томограмма пациента А. Ишемический инфаркт в теменно-затылочной области левого полушария головного мозга.
Проведенные после получения результатов МРТ дополнительные исследования с целью уточнения причин инсульта (трансторакальная эхокардиография, компьютерная томографическая ангиография церебральных артерий, исследование свертывающей системы крови, липидного спектра, глюкозы) отклонений от нормы не выявили.
Принимая во внимание анамнестические данные и результаты МРТ головного мозга, можно предположить связь между выявленными при МРТ изменениями и приступами головокружений.
Таким образом, причиной инсульта может быть атеротромбоз задней ветви левой средней мозговой артерии, первоначально проявлявшийся двумя однотипными эпизодами транзиторных ишемических атак, а впоследствии, по мере прогрессирования, приведший к формированию инфаркта головного мозга.
В литературе имеются немногочисленные описания вестибулярного головокружения при инсультах полушарной локализации. Так, в обзорной статье M. von Breverv и соавт. [1] приводится описание 10 случаев инсульта, сопровождающегося вестибулярным головокружением.
Вместе с собственным наблюдением, описанным в той же работе, авторы говорят о 10 случаях, когда приступы вестибулярного головокружения были достоверно связаны с полушарным инсультом. Причем 9 из 10 случаев были связаны с инфарктом мозга, а один — с кровоизлиянием в мозг.
Причинами инсульта были: кардиоартериальная тромбоэмболия — в 1 случае, диссекция внутренней сонной артерии — в 1, стеноз внутренней сонной артерии — в 2 случаях. В остальных 6 случаях инсульт был расценен как криптогенный. Головокружение у всех пациентов было основным проявлением заболевания.
Однако при неврологическом обследовании у больных обнаруживались и другие нарушения: негрубые расстройства чувствительности, минимальный гемипарез, дизартрия, дисфазия, диспраксия, синдром Горнера, негрубая гемианопсия.
Среди изменений при нейровестибулярном исследовании преобладал спонтанный нистагм (чаще контралатеральный стороне поражения, лишь в 1 случае — ипсилатеральный), отклонение субъективной зрительной вертикали в контралатеральную или, реже, ипсилатеральную сторону. Калорический тест проводился 3 пациентам и всегда был отрицательным.
У 6 больных поражение локализовалось в правой гемисфере, у 4 — в левой. Чаще всего очаг распространялся на задние отделы островковой доли (в 7 случаях) и ретроинсулярно (в 4 случаях). В остальных случаях повреждалась надкраевая извилина, скорлупа и область средней височной извилины [1].
Большинство описанных в статье M. von Brevern больных (6 из 10), так же как и обсуждаемый в настоящей статье больной А, были младше 60 лет.
Вестибулярные ядра ствола мозга имеют многочисленные связи с корой головного мозга.
На сегодняшний день известны четыре пути, по которым информация от периферического отдела вестибулярного анализатора поступает в корковые зоны: 1) вестибуло-таламо-кортикальный; 2) соединяющий ядра дорсальных отделов покрышки варолиева моста с латеральными мамиллярными телами, переднедорсальными ядрами таламуса и энторинальной корой; 3) через ретикулярные ядра оральных отделов варолиева моста, супрамамиллярные ядра заднего отдела гипоталамуса, медиальные отделы септальной области к гиппокампу; 4) через мозжечок, вентролатеральные ядра таламуса к коре теменной области [2, 3].
Корковое представительство вестибулярного анализатора не имеет определенного единого центра.
Кора в области теменно-височного стыка (верхняя височная извилина, задняя часть островковой доли, нижняя часть теменной доли) считается наиболее важной частью коркового представительства вестибулярного анализатора [4].
Считается, что в этих областях происходит интеграция вестибулярных и проприоцептивных сигналов для поддержания равновесия.
В соматосенсорной коре в области передних отделов теменной доли происходит интеграция вестибулярной и проприоцептивной информации от проприорецепторов головы, шеи и верхних конечностей. Полагают [5], что здесь происходит дифференциация собственных движений от движений окружающих предметов.
Задние отделы коры теменной доли и медиальные отделы верхней височной извилины задействованы в обеспечении пространственной ориентации, регистрации собственного движения и ускорений [4, 6].
Учитывая ту роль, которую играют вышеописанные отделы коркового представительства вестибулярного анализатора, их повреждение может сопровождаться головокружением.
Другие участки коркового представительства вестибулярного анализатора принимают участие в обеспечении более сложных когнитивных функций, так что их повреждение вряд ли будет сопровождаться головокружением.
Скорее, оно приведет к расстройствам пространственной памяти и нарушению навигационных способностей.
Так, поясная извилина и ретроспленальная ее часть у человека принимают участие в навигации, аллоцентрическом и эгоцентрическом восприятии пространства [7]. Кора гиппокампа и парагиппокампальной области, по-видимому, играет ключевую роль в составлении «карты» окружающего пространства, пространственной памяти и участвует в составлении плана перемещения в пространстве и навигации [8].
Обращает на себя внимание частое повреждение островковой доли у описанных выше пациентов с полушарным инсультом, проявляющимся головокружением. Это обстоятельство, по-видимому, объясняется той ролью, которую играет островковая доля.
Есть мнение, что она обеспечивает мультимодальную интеграцию многочисленных афферентных сигналов от различных внутренних органов и систем. Здесь также могут перерабатываться и афферентные сигналы от вестибулярного анализатора.
Участие островковой доли в проведении и переработке информации от вестибулярного анализатора подтверждается также исследованиями вестибулярной эпилепсии [9].
Дифференциальная диагностика головокружений, вызванных полушарным инсультом, от периферических вестибулярных расстройств основывается на анализе анамнестических данных и факторов риска цереброваскулярных заболеваний, исследовании неврологического статуса, проведении тщательного нейровестибулярного обследования, результатов МРТ головного мозга. Среди анамнестических данных, повышающих вероятность инсульта, в качестве причины изолированного вестибулярного головокружения выделяют возраст старше 50 лет, мужской пол, артериальную гипертонию, гиперхолестеринемию и другие факторы риска сердечно-сосудистых заболеваний. В большинстве случаев головокружение при полушарном инсульте сопровождалось другими очаговыми неврологическим симптомами, которые, впрочем, зачастую были минимально выражены и выявлялись лишь при тщательном анализе неврологического статуса.
Важную роль в дифференциальной диагностике центральной и периферической вестибулопатии играет нейровестибулярное исследование. Так, выявление спонтанного нистагма у больного с острым, впервые возникшим вестибулярным головокружением при отрицательной пробе Хальмаги (указывает на сохранность вестибулоокулярного рефлекса), почти всегда свидетельствует об инсульте [10].
При проведении пробы Хальмаги больному предлагают зафиксировать взор на переносице расположившегося перед ним врача и быстро поворачивают его голову поочередно в одну и другую сторону примерно на 15° от средней линии.
Неспособность больного удерживать взор в одной точке при быстром повороте головы проявляется возникновением произвольной коррекционной саккады, возвращающей взор на переносицу врача уже после поворота головы.
Эта саккада обычно хорошо видна невооруженным глазом и свидетельствует о повреждении вестибулоокулярного рефлекса, что характерно для периферических вестибулопатий или повреждения вестибулярных ядер ствола головного мозга. При головокружении, вызванном полушарным инсультом, вестибулоокулярный рефлекс не страдает, а значит коррекционная саккада будет отсутствовать (отрицательная проба Хальмаги).
Несомненное дифференциально-диагностическое значение имеет и МРТ головного мозга.
Показанием к МРТ даже в отсутствие других очаговых неврологических симптомов может быть впервые возникшее головокружение у пациента с факторами риска цереброваскулярных заболеваний и без признаков периферического вестибулярного расстройства, таких как нарушенный вестибулоокулярный рефлекс (положительная проба Хальмаги).
В приведенном выше клиническом наблюдении обращало на себя внимание отсутствие при нейровестибулярном исследовании признаков периферической вестибулярной дисфункции (отрицательная проба Хальмаги), несмотря на ощущаемую пациентом небольшую неустойчивость.
Кроме того, не было выявлено слуховых нарушений, что делало маловероятным дебют синдрома Меньера. Отсутствие анамнестических указаний на рецидивирующие приступообразные головные боли исключало мигрень-ассоциированный характер головокружения.
Эти обстоятельства, а также наличие факторов риска цереброваскулярных заболеваний (артериальная гипертония, мужской пол, возраст) делают необходимым проведение нейровизуализации.
Выявленные при МРТ изменения свидетельствуют об ишемическом инсульте, механизм которого остается не до конца ясным, несмотря на проведенные впоследствии исследования.
Основываясь на имеющихся на сегодняшний день данных о вестибулокортикальных связях, в качестве причины развития вестибулярных симптомов у вышеописанного пациента можно предположить повреждение пути, связывающего вестибулярные ядра через мозжечок, вентролатеральные ядра таламуса с корой теменной области.
Таким образом, полушарные инсульты в некоторых случаях могут сопровождаться вестибулярным головокружением, причиной возникновения которого, по-видимому, становится одностороннее повреждение вестибуло-кортикальных связей или вестибулярных центров коры головного мозга.
Чаще других причиной головокружения при поражении полушарий мозга становится повреждение островковой доли и участков теменной коры.
Диагностика полушарного инсульта как причины вестибулярного головокружения основывается на тщательном анализе анамнестических данных и факторов риска цереброваскулярных заболеваний, а также результатах клинического неврологического и нейровестибулярного исследования.
Авторы заявляют об отсутствии конфликта интересов.
Лечение головокружения у пожилых пациентов с хронической цереброваскулярной патологией
Статьи
Опубликовано в журнале:
« Неврология, нейропсихиатрия, психосоматика » 2018;10 (1)
Дума С.Н. Научно-исследовательский институт терапии и профилактической медицины — филиал ФГБОУ«Федеральный исследовательский центр Институт цитологии и генетики Сибирского отделения Российской академии наук»,
Новосибирск, Россия 630089, Новосибирск, ул. Бориса Богаткова, 175/1
У пожилых пациентов головокружение может быть вызвано различными причинами, возможности лекарственной терапии ограничены, наиболее часто используется бетагистина дигидрохлорид. Цель исследования — изучение эффективности и безопасности комплексной терапии препаратом Мексидол® и бетагистином у пациентов с головокружением по данным шкалы глобальной оценки эффективности лечения. Пациенты и методы. В исследование включено 89 пожилых пациентов (средний возраст — 73,7 года) с хронической цереброваскулярной патологией и жалобами на головокружение. У всех пациентов оценивали неврологический, отоневрологический (пробы ортостатическая, с форсированной гипервентиляцией, Дикса-Холлпайка, Тинетти, визуальная аналоговая шкала головокружения), соматический, когнитивный и эмоциональный статус. Пациенты были рандомизированы на две группы. В основную группу вошли пациенты, получавшие бетагистин 48 мг/сут, Мексидол® 5,0 мл внутривенно в течение 10 дней, затем таблетки по 375 мг/сут 50 дней; в группу сравнения — больные, использовавшие только бетагистин 48 мг/сут на протяжении 60 дней. Оценку эффективности лечения проводили по глобальной шкале на 60-й день терапии в обеих группах с учетом мнения врача и пациента. Результаты. У пожилых пациентов головокружение в большинстве случаев (75%) было вызвано несколькими причинами. В группе комбинированного лечения (бетагистин + Мексидол®) отмечено более существенное (более чем в два раза) уменьшение симптомов головокружения, чем в группе сравнения. Заключение. У пожилых пациентов с хроническим цереброваскулярным заболеванием и головокружением комбинированная терапия препаратом Мексидол® и бетагистином, обладающим нейропротективными свойствами, улучшает результаты лечения.
Ключевые слова: головокружение; пожилой возраст; хроническая ишемия головного мозга; Мексидол®. Для ссылки: Дума С.Н. Лечение головокружения у пожилых пациентов с хронической цереброваскулярной патологией. Неврология, нейропсихиатрия, психосоматика. 2018;10(1):55-59.
Treatment of vertigo in elderly patients with chronic cerebrovascular disease
Duma S.N. Research Institute of Internal and Preventive Medicine, Branch, Federal Research Center, Institute of Cytology and Genetics, Siberian
Branch, Russian Academy of Sciences, Novosibirsk, Russia 175/1, Boris Bogatkov St., Novosibirsk 630089
Dizziness can be caused by different problems in elderly patients; the possibilities of drug therapy are limited; betahistine dihydrochloride is most commonly used.
Objective: to investigate the efficiency and safety of combination therapy with mexidol and betahistine in patients with vertigo according to the global assessment scale for treatment efficiency. Patients and methods. The investigation enrolled 89 elderly patients (mean age, 73.
7 years) with chronic cerebrovascular disease and complaints of dizziness. Neurological, otoneurological (the orthostatic test, the forced hyperventilation test, the Dix-Hallpike test, the Tinetti test, and the visual vertigo analogue scale), somatic, cognitive and emotional statuses were evaluated in all the patients.
The patients were randomized into two groups. A study group included patients who took betahistine 48 mg/day, intravenous Mexidol® 5.0 ml for 10 days, then 375 mg tablets daily for 50 days; a comparison group consisted of patients who used only betahistine 48 mg/day for 60 days.
The efficiency of treatment in both groups was evaluated using the global scale on day 60 of therapy, by taking into account the opinion of a physician and a patient. Results. In the elderly patients, vertigo was caused by several problems in the majority (75%) of cases.
The combined (betahistine + mexidol) treatment group showed a more significant (more than double) reduction in the symptoms of vertigo than the comparison group. Conclusion.
In elderly patients with chronic cerebrovascular disease and vertigo, combined therapy with betahistine and mexidol, which has neuroprotective properties, improves the results of treatment. Keywords: vertigo; elderly age; chronic cerebral ischemia; Mexidol®. For reference: Duma S.N. Treatment of vertigo in elderly patients with chronic cerebrovascular disease. Nevrologiya, neiropsikhiatriya, psikhosomatika = Neurology, neuropsychiatry, psychosomatics. 2018;10(1):55-59. DOI: dx.doi.org/10.14412/2074-2711-2018-1-55-59
Трудно найти более разнообразно трактуемый симптом, чем головокружение, которое может существенно ухудшать качество жизни пожилого пациента, быть причиной падений и травм, приводить к инвалидизации [1, 2].
Обычно врачи неохотно берутся за лечение пожилых пациентов, у которых «кружится голова», так как диагностика этого состояния трудоемка и требует времени и есть множество причин для возникновения головокружения. В нашей стране очень мало специализированных центров, в которых проводятся диагностика и лечение головокружения.
В амбулаторной неспециализированной практике в качестве причины головокружения обычно рассматривается хроническое цереброваскулярное заболевание, определяемое как хроническая ишемия головного мозга (ХИГМ) [3]. При описании своих ощущений пациенты говорят не столько об истинном вращении, сколько о покачивании, неуверенности при ходьбе и т. п.
Неопределенное описание жалоб связано с тем, что система равновесия опирается на взаимодействие сразу нескольких сенсорных систем: зрительной, вестибулярной и мышечно-суставной. Большой объем информации, поступающей в мозг, обеспечивает высокую надежность и приспособляемость системы ориентировки.
В то же время дисфункция одной из трех сенсорных систем порождает настолько разные ощущения, что описания пациентами с одинаковым заболеванием своего состояния редко совпадают. Обычно в условиях непродолжительного амбулаторного приема врач оценивает симптомы вестибулярной дисфункции по времени их возникновения и выраженности.
Вестибулярное головокружение носит вращательный характер, сопровождается нистагмом, тошнотой, рвотой, чувством страха и другими вегетативными нарушениями.
Наиболее распространенные причины вестибулярного головокружения у пожилых пациентов — доброкачественное пароксизмальное позиционное головокружение (ДППГ), болезнь Меньера, инсульт или транзиторная ишемическая атака (ТИА).
При инсульте или ТИА головокружение, как правило, возникает остро и сопровождается другими очаговыми неврологическими симптомами; редко (0,4-0,7% случаев) встречается изолированное вестибулярное головокружение [1].
Головокружение как симптом ортостатической гипотензии наблюдается при болезни Аддисона, амилоидозе почек, при использовании лекарственных препаратов (ганглиоблокаторы, гипотензивные и противопаркинсонические средства), при заболеваниях сердца (аортальный стеноз, желудочковые аритмии) [4-6].
Нарушение устойчивости, обусловленное церебральной микроангиопатией (сосудистая лейкоэнцефалопатия), отмечается почти у половины пациентов (40%) с когнитивными нарушениями [7, 8]. Неустойчивость и падения в пожилом возрасте ассоциированы также с другими соматическими заболеваниями, такими как сахарный диабет, остеопороз, сердечная недостаточность. Множественная сенсорная (мультисенсорная) недостаточность — частая причина жалоб у пациентов с головокружением, она вызвана сочетанием множественной патологии: зрительных расстройств, проприоцептивных нарушений, снижения слуха [1].
Тревога и страх падения усугубляют заболевание и ухудшают адаптацию пожилых пациентов путем избегания рисков (мелкие шаги, медленные движения). Головокружение нередко вызвано тревожными расстройствами [9].
Диагностика психогенного головокружения часто затруднительна в связи с тем, что психопатологические симптомы нередко отрицаются пожилыми пациентами, а головокружение связывается с колебаниями артериального давления (АД) [8, 10, 11].
При наличии подобных жалоб у пожилых пациентов на приеме у невролога часто наблюдается гипердиагностика когнитивных нарушений вплоть до деменции, а терапевты в большом числе случаев интерпретируют эти жалобы как проявление ХИГМ с астено-невротическим синдромом [12].
Выделяют фобическое постуральное головокружение, при котором несистемное головокружение — основная и часто единственная жалоба [9]. В дальнейшем заболевание было переименовано в «персистирующее постурально-перцептивное головокружение», которое ВОЗ включила в МКБ-11 [13].
Лечение головокружения проводится в зависимости от его причины. Например, в случае ДППГ эффективны репозиционные маневры [2, 9]. При вестибулярном головокружении наиболее часто используется бетагистин.
В нашей стране у таких пациентов широко применяются ноотропные средства, однако нередко они вызывают раздражительность, слабость и нарушение сна [14].
Пациентам с диагнозом ХИГМ нередко назначают этилметилгидроксипиридина сукцинат (Мексидол®), который обладает антиоксидантными, анксиолитическими, антиагрегантными и вегетотропными свойствами [14], что позволяет рассматривать его как патогенетически обоснованное средство в комплексной терапии пациентов с ХИГМ и головокружением. Мексидол® мало токсичен, не оказывает седативного, миорелаксирующего, стимулирующего, эйфоризирующего действия. Применение одного нейропротективного препарата, обладающего несколькими механизмами действия и минимальным количеством побочных эффектов, крайне важно в лечении пожилых пациентов [14].
Цель исследования — изучение эффективности и безопасности Мексидола® в комплексной терапии пожилых пациентов с ХИГМ и жалобами на головокружение.
Пациенты и методы.
В открытое сравнительное контролируемое исследование было включено 89 пожилых пациентов (49 женщин и 40 мужчин) в возрасте 70-85 лет (средний возраст — 73,7 года) с диагнозом «хроническая ишемия мозга», ведущей жалобой у которых было головокружение.
По МКБ-10 ХИГМ квалифицируется как «Другие уточненные поражения сосудов мозга с гипертензией» (рубрика I67.8) [5].
Диагноз ХИГМ подтверждали или устанавливали на основании результатов стандартизированного клинического неврологического обследования, а также лабораторных данных (общий анализ мочи и крови, биохимическое исследование крови трехмесячной давности) и инструментальных исследований (дуплексное сканирование сонных артерий, магнитно-резонансная томография — МРТ — головного мозга), представленных в амбулаторной карте пациента.
Критерии включения в исследование: I-II стадия ХИГМ в соответствии с классификацией сосудистых поражений головного мозга Е.В. Шмидта и соавт. (1985).
Критерии исключения: III стадия ХИГМ с наличием деменции по классификации Е.В. Шмидта и соавт.; нестабильные сопутствующие заболевания, требующие лечения изменяющимися дозами лекарств; наличие признаков депрессии (>7 баллов по шкале Гамильтона) и деменции (
Современные подходы к реабилитации пациентов с вестибулоатактическими нарушениями | #06/12 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи
Головокружение — одна из самых частых жалоб пациентов на приеме врачей различных специальностей. В дифференциальном ряду причин головокружения могут быть сотни заболеваний и состояний. При этом головокружение — это всего лишь субъективное ощущение движения окружающего пространства вокруг собственного тела или тела в пространстве [4].
Довольно часто пациенты называют головокружением, интерпретируют как «головокружение» состояния, характеризующиеся, в первую очередь, неустойчивостью, нарушение равновесия, координации движений. Эти симптомы могут быть проявлением заболеваний нервной системы, связанных с экстрапирамидными, мозжечковыми и иными расстройствами, и не являются истинным головокружением [7].
В ряде случаев пациенты обозначают как головокружение чувство «дурноты», пустоты, приближающейся потери сознания, «тяжести в голове» или, наоборот, «необыкновенной легкости».
Эти жалобы характерны для липотимического состояния и сочетаются с вегетативно-висцеральными проявлениями: бледностью кожных покровов, сердцебиением, тошнотой, потемнением в глазах, гипергидрозом.
Подобные состояния наблюдаются при кардиологической патологии, других сердечно-сосудистых заболеваниях, сахарном диабете с присущей ему вторичной периферической вегетативной недостаточностью, проявляющейся ортостатической гипотензией и синдромом постуральной тахикардии, также при гиповолемии, метаболических нарушениях [1, 2, 6].
Другой вариант жалоб, определяемых пациентами как головокружение, — это ощущение тяжести «внутри головы», «внутреннего головокружения», состояния, подобного опьянению. Он наиболее характерен для психогенного головокружения, наблюдающегося при неврозах и депрессиях.
По данным T. Brandt, психогенное головокружение — это вторая по частоте причина головокружения у больных, обратившихся за помощью к специалистам — отоневрологам [2].
Головокружение, развивающееся в связи с психическими нарушениями, характеризуется часто неопределенностью жалоб пациента, а также комплексом разнообразных ощущений (зрительных, слуховых и др.).
Такое головокружение не похоже ни на одно из состояний (вестибулярное головокружение, обморок) и, как правило, возникает не приступообразно, а беспокоит пациента в течение многих месяцев и лет [5, 8].
По традиционной классификации головокружение делят на вестибулярное (истинное, системное), связанное с поражением вестибулярного анализатора, и невестибулярное (несистемное), которое возникает за пределами вестибулярного аппарата. В свою очередь вестибулярное головокружение подразделяют на три группы: периферическое (поражение лабиринта), промежуточное (возникает в вестибулярном нерве) и центральное (возникает в центральной нервной системе).
Из наиболее частых причин центрального головокружения следует отметить сосудистые нарушения (острая ишемия в области ствола головного мозга (инсульт, транзиторная ишемическая атака), хроническую ишемию головного мозга, хлыстовую травму шейного отдела позвоночника, травмы и опухоль головного мозга.
Из наиболее распространенных причин периферического головокружения следует отметить доброкачественное пароксизмальное позиционное головокружение, болезнь Меньера, вестибулярную мигрень, лабиринтиты, травмы головы (перелом пирамиды височной кости), фистулу лабиринта.
Поэтому дифференциальная диагностика причин головокружения требует комплексного подхода с участием врачей различных специальностей: неврологов, кардиологов, оториноларингологов, психиатров, ангиохирургов и др.
Несмотря на появление новых технических возможностей для оценки функции вестибулярной системы, в основе дифференциальной диагностики причин головокружения по-прежнему лежит тщательный анализ жалоб, изучение анамнеза заболевания, клинико-неврологическое обследование пациента.
Диагностические сложности могут возникать в связи с недостаточной компетенцией специалиста в вопросах головокружения, особенно при заболеваниях периферического вестибулярного аппарата и психических расстройствах.
Очень часто в типичной клинической практике переоценивается роль изменений шейного отдела позвоночника, выявляемых при рентгенологическом обследовании у большинства лиц пожилого и старческого возраста, и результатов ультразвукового исследования магистральных артерий головы (позвоночных артерий). Выставляется ошибочный диагноз «гипертонического церебрального криза», «гипертонического криза», осложненного головокружением, связанным с дисциркуляцией в вертебрально-базилярной системе и др. [4, 9].
Как показывает клинический опыт, применение дорогостоящих инструментальных методов обследования (МРТ/РКТ головного мозга, электронистагмография, компьютерная постурография и др.
) необходимо только у части пациентов.
Тогда как у 2/3 пациентов с большой долей вероятности верный диагноз можно поставить на основании жалоб, анамнеза заболевания, данных соматического, неврологического и отоневрологического обследования.
Лечение головокружения в первую очередь должно быть направлено на устранение причины, вызвавшей его развитие.
Это приобретает особое значение при развитии головокружения при церебральном инсульте, который, как известно, является всего лишь синдромом, проявлением основного заболевания (артериальная гипертензия (АГ), атеросклероза, сахарного диабета и др.).
Таким образом, при головокружении у пациентов с АГ лечение основывается на терапии основного заболевания, при этом, конечно же, нормализация АД не способна устранить головокружение в большинстве случаев.
В то же время улучшение самочувствия, исчезновение или ослабление такого неприятного ощущения, как головокружение, способствует более строгой приверженности больных приему антигипертензивных средств и, вследствие этого, нормализации АД. Следовательно, основное значение в терапии больных с головокружением приобретает патогенетическое и симптоматическое лечение.
При развитии церебрального инсульта головокружение обусловлено преходящим или стойким нарушением кровоснабжения центральных или периферических отделов вестибулярной системы.
Причем чаще всего головокружение возникает в результате ишемии вестибулярных ядер ствола мозга или их связей.
При инсульте головокружение, как правило, сопровождается иными неврологическими симптомами, такими как атаксия, глазодвигательные нарушения, бульбарные расстройства, парезы, чувствительные нарушения.
Вестибулоатактические нарушения наблюдаются достаточно часто при церебральном инсульте.
Наличие нарушений функции равновесия увеличивает возможность падений, травматизации пациентов, ограничивает их функциональную активность, снижая качество жизни.
В связи с этим вестибулярная реабилитация, тренировка устойчивости, улучшение постурального контроля являются весьма важной задачей восстановительного лечения пациента при инсульте.
Комплексное реабилитационное лечение вестибулоатактических нарушений при инсульте включает в себя, помимо фармакотерапии, вестибулярную и глазодвигательную гимнастику, использование методов ЛФК, в частности биомеханотерапии, стабилотренинг с эффектом биологической обратной связи (БОС), занятия в костюме аксиального нагружения.
После купирования острого приступа головокружения, который обычно сопровождается бурной вегетативной симптоматикой, постепенно начинают проведение вестибулярной гимнастики, представляющей собой разновидность лечебной гимнастики, направленной на ускорение адаптации вестибулярной системы к повреждению, вызванному патологическим процессом, при инсульте — острой церебральной ишемией. При проведении данного метода реабилитационного лечения используется один из основных механизмов функциональной нейропластичности, то есть способности различных отделов ЦНС к реорганизации за счет структурных и функциональных изменений — габитуация (привыкание), который заключается в уменьшении рефлекторного ответа на повторные слабораздражающие стимулы. Пациенту предлагается выполнение ряда упражнений, оказывающих слабое раздражающее влияние на вестибулярные структуры. Повторное выполнение их приводит к тому, что пациент привыкает и головокружение ослабевает (табл.).
Обоснованным дополнением к вестибулярной гимнастике является включение в комплексную программу реабилитационных мероприятий стабилометрического тренинга, основанного на принципе биологической обратной связи (БОС). В основе методики лежит биоуправление, при котором в качестве сигнала обратной связи используются параметры проекции общего центра масс на плоскость опоры.
Этот метод позволяет обучать больного в ходе специальных компьютерных «стабилометрических игр» произвольному перемещению центра давления с различной амплитудой, скоростью, степенью точности и направления движений без потери равновесия. Технической основой является компьютерное моделирование, позволяющее отображать на экране движение предметов.
За счет данной технологии создается для конкретного больного «индивидуальное виртуальное пространство» в соответствии с имеющимися у него нарушениями двигательных функций, в частности, вестибулоатактическими расстройствами.
В данном диапазоне пациент совершает перемещения, управляя курсором экрана, для усовершенствования процесса используются дополнительные опции, например стереоскопические очки [3].
Одним из наиболее часто применяемых тренингов является программа «Мишень».
Больной должен, стоя на стабилометрической платформе перед монитором, посредством перемещения корпуса относительно стоп совмещать свой центр давления, демонстрируемый ему на экране в виде курсора, с мишенью и перемещать мишень в определенный участок экрана или удерживать центр давления (ЦД) в центре мишени.
При этом врач может, изменяя масштаб, менять площадь опоры пациента, усложняя или упрощая задачу. В начале тренировки движения больного с вестибулоатактическими расстройствами, как правило, бывают избыточные и требуют затраты большого количества энергии.
Однако, по мере восстановления равновесия, появления двигательного навыка, пациент будет выполнять более точные и своевременные движения, что приведет к изменению характеристик стабилометрии. Также во время занятий на стабилометрической платформе применяются другие тесты «Тир», «Цветок», «Яблоко», принцип которых аналогичен.
Весьма эффективным методом в комплексе реабилитации пациентов с вестибулоатактическими расстройствами при инсульте является использование костюма аксиального нагружения с системой нагрузочных элементов, основанного на восстановлении функциональных связей за счет потока афферентной информации и улучшения трофики тканей, находящихся под нагрузкой. Механизм действия связан также с ограничением гипермобильности суставно-связочного аппарата, компрессионным воздействием на стопу в виде противодействия ее патологической установки, растяжением мышц, способствующих нормализации мышечного тонуса.
Лечебный костюм состоит из системы эластичных нагрузочных элементов (жилет, шорты, наколенники, специальная обувь), которые распределены в соответствии с топографией антигравитационных мышц.
Перед началом занятий в костюме необходимо определить уровень категории функциональной мобильности, т. е. способности к передвижению (согласно классификации Perry J. et al., 1995). В зависимости от уровня мобильности выделяют два варианта программы занятий:
- Первый — для больных с более низкими категориями функциональной мобильности при ходьбе (категории 2 и 3), когда пациент не может передвигаться без сопровождающего из-за выраженного головокружения и атаксии.
- Второй — для больных с более высокими категориями мобильности, когда пациент может передвигаться без помощи по прямой поверхности, но требуется помощь при ходьбе по неровной поверхности, подъеме и спуске по лестнице (категории 4 и 5).
Важнейшим условием проведения занятий является использование методов контроля эффективности нагрузок, включающей оценку сатурации и показателей системной гемодинамики (АД, ЧСС). Курс лечения включает 10–12 занятий.
Немаловажной составляющей восстановительного лечения пациентов, перенесших инсульт, имеющих вестибулоатактические нарушения, является организация ухода и выхаживания. Нарушения координации движений при сохранной мышечной силе в конечностях могут быть причиной утраты способности к самообслуживанию, снижению функциональной активности больных.
С целью повышения качества жизни пациентов с вышеописанными расстройствами после инсульта на сегодняшний день внедряются новейшие технологии, используемые в уходе. Правильный уход не противопоставляется лечению, а органически входит в него как составная часть и предполагает создание благоприятной бытовой и психологической обстановки на всех этапах лечения.
В настоящее время активно используются у пациентов с церебральным инсультом, имеющих нарушение функции движения в связи с вестибулоатактическими расстройствами, абсорбирующие средства (подгузники MoliCare® Premium soft для малоподвижных пациентов и впитывающие трусы MoliCare® Mobile для сохранивших подвижность пациентов), которые необходимы не только при нарушении функции тазовых органов, но и при снижении общей функциональной активности больных.
Основными требованиями, предъявляемыми к современной специальной гигиенической продукции для пациентов с проблемами мочеиспускания (в силу разных причин: недержание мочи, отсутствие возможности мочеиспускания), являются: способность впитывать и удерживать мочу в течение нескольких часов; возможность длительного сохранения сухости поверхности (чтобы не вызывать раздражения кожи); анатомическое соответствие; удобство ношения, комфортность, незаметность под одеждой; препятствие росту бактерий и распространению неприятного запаха. Продукция данной марки полностью соответствует перечисленным требованиям, позволяет существенно снизить психоэмоциональную напряженность, повысить социальную активность и, соответственно, качество жизни пациента, расширяет возможности проведения реабилитационных мероприятий.
В клинике неврологии МОНИКИ им. М. Ф. Владимирского проведено обследование и комплексное лечение 65 больных в раннем восстановительном периоде ишемического инсульта в вертебрально-базилярном бассейне в возрасте от 45 до 75 лет (средний возраст 59,48 ± 8,63 года).
Все пациенты в исследовании были разделены на две группы.
Основная группа включала 35 больных (17 мужчин и 18 женщин), которым проводилось комплексное лечение с использованием медикаментозной терапии бетагистином (Бетасерк), вестибулярной гимнастики, стабилотренинга с биологической обратной связью (БОС), занятий в костюме аксиального нагружения «Регент».
Курс лечения составлял 10–15 занятий. Контрольная группа включала 30 больных и была сопоставима с основной по всем показателям. Пациентам контрольной группы проводилась фармакотерапия, согласно стандартам ведения больных с острыми нарушениями мозгового кровообращения.
По окончании курса занятий в основной группе больных при клинической оценке степени устойчивости выявлено достоверное (р < 0,05) улучшение показателей по шкале Bohannon, отражающих комплексную характеристику функции поддержания устойчивой вертикальной позы в пробах как с открытыми, так и с закрытыми глазами, улучшение стабилометрических показателей. В контрольной группе также отмечалась положительная динамика. Однако статистически значимой разницы показателей по шкале Bohannon не наблюдалось (p > 0,05).
Таким образом, проведение комплексного реабилитационного лечения, включающего фармакотерапию, вестибулярную гимнастику, стабилотренинг, занятие в костюме аксиального нагружения, приводило к уменьшению интенсивности и продолжительности головокружения, регрессу координаторных расстройств, увеличению устойчивости вертикальной позы.
Литература
- Абдулина О. В., Парфенов В. А. Вестибулярное головокружение в неотложной неврологии // Клиническая геронтология. 2005, № 11, с. 15–18.
- Брандт Т., Дитерих М., Штрупп М. Головокружение (пер. с англ.). Редактор перевода М. В. Замерград. М.: Практика, 2009, 198 с.
- Кадыков А. С., Черникова Л. А., Шахпаронова Н. В. Реабилитация неврологических больных. М.: МЕДпресс-информ, 2009, 555 с.
- Парфенов В. А., Замерград М. В., Мельников О. А. Головокружение: диагностика и лечение, распространенные диагностические ошибки. Учебное пособие. М.: Медицинское информационное агентство, 2009, 149 с.
- Табеева Г. Р., Вейн А. М. Головокружение при психовегетативных синдромах // Consilium Medicum. 2001, т. 4, № 15.
- Штульман Д. Р. Головокружение и нарушение равновесия. В кн.: Болезни нервной системы. Под ред. Н. Н. Яхно. М., 2005. С. 125–130.
- Brandt T., Dieterich M. Vertigo and dizziness: common complains. London: Springer, 2008. 208 p.
- Schmid G., Henningsen P., Dieterich M., Sattel H., Lahmann C. Psychotherapy in dizziness: a systematic review // J Neurol Neurosurg Psychiatry. 2011, Jun; 82 (6): 601–606.
- The Cochrane Library. Issue I. Oxford: Update Software, 2009.
М. В. Романова С. В. Котов, доктор медицинских наук, профессор Е. В. Исакова, доктор медицинских наук, профессор
ГБУЗ МОНИКИ им. М. Ф. Владимирского, Москва
Контактная информация об авторах для переписки: isakovael@mail.ru