- Правильное оказание неотложной помощи при бронхиальной астме может значительно улучшить прогноз, поэтому как самому пациенту, так и его близким необходимо знать алгоритм оказания неотложной помощи при развитии удушья.
- Пациентам, страдающим астмой, не рекомендуется выходить из дома без ингалятора с назначенным препаратом даже в том случае, если приступы случаются редко.
- Первая помощь при бронхиальной астме
Неотложная помощь при приступе бронхиальной астмы заключается, в первую очередь, в обеспечении пациента свежим воздухом, в облегчении ему дыхания. Для этого необходимо освободить человека от тесной одежды или хотя бы ослабить ее, вывести человека из душного помещения или открыть окно. Нужно вызывать скорую помощь, а до приезда бригады помочь пациенту принять удобное положение. Облегчить состояние пациента во время приступа может поза с расставленными в стороны локтями или разведенными руками. При легком приступе могут помочь горячие ванночки для верхних и нижних конечностей. При отсутствии возможности сделать ванночку можно растирать пациенту кисти рук. Предвестники появляются за 30–60 минут до начала приступа, они заключаются в сильном кашле, чихании, першении и/или боли в горле, обильных выделениях из носовой полости, головной боли.
При наличии ингалятора с препаратом, который предназначен для подобных случаев, нужно помочь больному им воспользоваться, для чего встряхнуть флакон с лекарственным средством, совершить 1 или 2 впрыскивания на вдохе. Для наиболее эффективного поступления препарата в верхние дыхательные пути флакон следует держать вверх дном.
Действие препарата обычно начинается спустя несколько минут. Повторять ингаляцию спреем не рекомендуется ранее чем через 20 минут после первого впрыскивания, так как это может стать причиной развития осложнений со стороны сердечно-сосудистой системы.
Нужно сообщить медицинским работникам обо всех препаратах, которые были использованы до их приезда.
При приступе бронхиальной астмы могут применяться бронхолитические препараты, сердечные гликозиды, спазмолитические препараты, однако применять их можно только в том случае, если они ранее были назначены врачом.
Если приступ удушья купировать не удается и бригаде скорой помощи, больного госпитализируют в стационар. В больнице, помимо медикаментозной терапии, может быть проведена оксигенотерапия, искусственная вентиляция легких, плазмаферез. Когда состояние пациента стабилизируется, ему назначается физиотерапия для облегчения выведения из респираторного тракта скопившейся слизи.
Как проявляется бронхиальная астма
Астма характеризуется хроническим течением с чередованием обострений и ремиссии. При обострениях начинается обильная продукция мокроты, приступы удушья учащаются.
У больных могут наблюдаться жидкие прозрачные выделения из полости носа, усиленное слезотечение, крапивница. Нередко обострения болезни имеют выраженную сезонность.
При неаллергической бронхиальной астме у больных возникают приступы сильного кашля, который переходит в приступы удушья. В периоды между приступами проявления заболевания минимальны.
При частом контакте пациента с аллергеном, длительном некупирующемся приступе у него может развиваться астматический статус, характеризующийся стойкой обструкцией бронхов.
Предвестники появляются за 30–60 минут до начала приступа, они заключаются в сильном кашле, чихании, першении и/или боли в горле, обильных выделениях из носовой полости, головной боли.
При заболевании неаллергической природы предвестниками приступа выступают кашель, нарастающая слабость, усталость, головокружение, беспокойство, тревожность.
Ночным приступам удушья нередко предшествуют сильный кашель в вечернее время, нарушения сна.
Непосредственно перед началом приступа у пациентов наблюдается затруднение речи, шумное (свистящее) дыхание, затруднение вдоха, обильные сухие хрипы, которые слышно даже на расстоянии. С целью облегчения дыхания больной принимает вынужденное положение сидя.
Выделяют три степени (стадии) бронхиальной астмы:
- Легкая – у пациента наблюдается одышка во время ходьбы, увеличивается частота дыхательных движений, однако вспомогательная мускулатура участия в процессе дыхания не принимает, слышны свистящие хрипы на выдохе. Частота сердечных сокращений менее 100 ударов в минуту.
- Средняя – одышка может возникать при разговоре, во время приема пищи, частота дыхания увеличивается, в дыхании участвует вспомогательная мускулатура, слышны громкие хрипы. Частота сердечных сокращений – от 100 до 120 ударов в минуту.
- Тяжелая – характерна одышка в состоянии покоя, возбужденное состояние, дистанционные хрипы, частота сердечных сокращений превышает 120 ударов в минуту.
При частом контакте пациента с аллергеном, длительном некупирующемся приступе у него может развиваться астматический статус, характеризующийся стойкой обструкцией бронхов. Астматический статус представляет немалую опасность для жизни пациента, так как возможна смерть от удушья.
Бронхиальную астму необходимо дифференцировать с хронической обструктивной болезнью легких, новообразованиями легкого, хроническими заболеваниями легких неспецифического характера, обструктивным бронхитом.
При наличии ингалятора с препаратом, который предназначен для подобных случаев, нужно помочь больному им воспользоваться, для чего встряхнуть флакон с лекарственным средством, совершить 1 или 2 впрыскивания на вдохе.
Прогноз зависит от своевременности начала лечения, выполнения пациентом всех необходимых рекомендаций лечащего врача. Если пациент получает необходимую помощь и соблюдает врачебные предписания, прогноз в отношении жизни благоприятный. У пациентов молодого возраста возможно полное выздоровление.
Причины и факторы риска развития заболевания
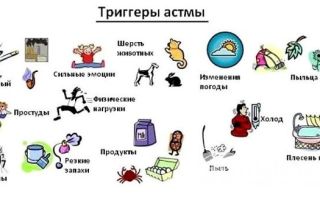
В зависимости от причины выделяют неаллергическую и аллергическую астму. Аллергенами чаще всего выступают: пыльца растений, пылевой клещ, шерсть животных, перья птиц, корм для домашних рыбок. Реакция может развиваться не сразу после контакта с аллергеном, а спустя некоторое время.
В последние годы отмечается рост заболеваемости бронхиальной астмой из-за высокого уровня общей аллергизации, особенно среди детей.
При астме неаллергической этиологии спазм может быть спровоцирован любым раздражением бронхов, например, табачным или любым другим дымом (например, от сжигаемых листьев), испарениями бытовой химии, сильными запахами, выхлопными газами, приемом некоторых лекарственных средств.
Вызвать удушье также могут интенсивные физические нагрузки, вдыхание слишком холодного воздуха, употребление некоторых продуктов питания, эмоциональное напряжение, стрессовые ситуации. На начальных этапах заболевания оказывать провоцирующее действие могут острые заболевания дыхательных путей.
У ряда пациентов патология возникает ввиду воздействия не одного, а нескольких аллергенов.
В некоторых случаях определить точную причину заболевания не удается даже в случае проведения аллергологических проб. Диагностика профессиональной бронхиальной астмы также бывает затруднена ввиду того, что человек может не уделять должного внимания симптомам, которые развиваются на рабочем месте и исчезают после окончания рабочего дня.
Бронхиальная астма у детей: оказание помощи при приступе БА
Для специалистов 21 августа 2019
Бронхиальная астма (БА) – хроническое воспалительное заболевание респираторного тракта, проявляющееся рецидивирующими приступами удушья. Основой патологических изменений при БА является хронический воспалительный иммунный процесс в бронхиальной стенке, который вызывает развитие бронхиальной обструкции. Обструкция бронхов обусловлена нарушением тонуса гладкой мускулатуры, отеком бронхиальной стенки, эластичностью паренхимы и секрецией слизи в просвет бронхов. Обострение БА связано с усилением воспаления дыхательных путей и у чувствительных лиц может быть индуцировано респираторной инфекцией, воздействием аллергенов или профессиональных сенсибилизирующих факторов.
Приступ БА – остро развивающийся и/или прогрессивное ухудшающееся экспираторное удушье, затрудненное и/или свистящее дыхание, спастический кашель или сочетание этих симптомов при резком снижении показателя пиковой скорости выдоха.
Оказание неотложной помощи при приступе бронхиальной астмы у детей
Для оказания неотложной помощи при приступе БА используются три основные группы препаратов:
- ингаляционные b2-агонисты короткого действия (сальбутамол, фенотерол) и комбинированный бронхоспазмолитик беродуал (b2-агонист и М-холинолитик) – препараты первого выбора;
- метилксантины – препараты второго выбора;
- М-холинолитики (атровент) – препараты последнего выбора. Показаниями для метил-ксантинов короткого действия (теофилиин) являются: отсутствие ингаляционных b2-агонистов быстрого действия; отказ родителей от ингаляционной терапии; тяжелый приступ БА, резистентный к b2-агонистам.
Неотложная помощь при приступе БА легкой степени тяжести:
- усадить ребенка с упором на руки для уменьшения гипоксии, успокоить ребенка и родителей;
- обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду;
- однократная ингаляция одного из бронхоспазмолитических препаратов: беротек Н, сальбутамол, беродуал — 1-2 ингаляционных дозы из дозирующего аэрозольного ингалятора или возрастная доза через небулайзер*;
- оценить эффект через 20 мин;
- при нестабильном состоянии, симптомы прежние или нарастают, пиковая скорость выдоха (ПСВ) менее 80 % – повторить ингаляцию бронхоспазмолитиков каждые 20 мин. в течение 1 часа;
- при неудовлетворительном эффекте – переоценить состояние. См. алгоритм терапии среднетяжелого приступа.
*- При отсутствии возможностей для аэрозольтерапии как альтернативу можно использовать прием b2–агонистов короткого действия в таблетках или сиропе в возрастной дозировке.
После ликвидации приступа продолжить ингаляции или пероральный прием стартового бронхолитика течение 1-2 суток с интервалом 3-4 час.
Неотложная помощь при приступе БА средней степени тяжести:
- усадить ребенка с упором на руки для уменьшения гипоксии, успокоить ребенка и родителей;
- обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду;
- ингаляции увлажненного 100 % кислорода (по прибытии бригады скорой помощи);
- ингаляция одного из бронхоспазмолитических препаратов: беротек Н, сальбутамол, беродуал (предпочтителен) — 1-2 ингаляционных дозы из дозирующего аэрозольного ингалятора или возрастная доза через небулайзер;
- при отсутствии дозирующего аэрозольного ингалятора или небулайзера возможно введение 2,4 % раствора эуфиллина в дозе 4-5 мг/кг (0,15-0,2 мл/кг) на изотоническом растворе натрия хлорида в/венно струйно в течение 10-15 мин. (эуфиллин внутримышечно, ингаляционно или в свечах не применятся!);
- оценить эффект через 20 мин.;
- при нестабильном состоянии, симптомы прежние или нарастают, ПСВ менее 80 % – повторить ингаляцию бронхоспазмолитика до трех раз каждые 20 мин. в течение первого часа;
- при неудовлетворительном эффекте – ввести преднизолон в дозе 1-2 мг/кг парентерально или дать внутрь. Повторить ингаляцию бронхоспазмолитика через небулайзер.
- при неудовлетворительном эффекте — см. терапия тяжелого приступа. Госпитализация в стационар.
После ликвидации приступа продолжить терапию ингаляции бронхолитиков в течение нескольких суток с интервалами 3-4 часа. Если пациент получал базисную терапию кортикостероидами, суточная доза препарата увеличивается в 1,5-2 раза сроком на 7-10 дней.
Неотложная помощь при тяжелом приступе БА:
- вызов скорой помощи и срочная госпитализация;
- оксигенотерапия через маску или носовой катетер;
- при отсутствии признаков их передозировки — ингаляция b2-агонистов (беротек, сальбутамол) через небулайзер каждые 20 мин. в течение 1 часа. Оптимально сочетание b2-агонистов с М-холинолитиками (атровент) или использование беродуала;
- при отсутствии ингаляционной техники (недоступны небулайзер и дозирующий ингалятор) – или при недостаточном эффекте от ингаляционных методов – ввести 2,4 % раствор эуфиллина в/венно струйно медленно в течение 20-30 мин. в дозе 4-5 мг/кг (0,15-0,2 мл/кг, не более 10 мл); о
- одновременно с бронхоспазмолитиками — ввести внутривенно, в/мышечно преднизолон — 2 мг/кг;
- при отсутствии эффекта ежечасной ингаляционной терапии, а также если больной не может создать пик потока на выдохе – введение b-адреномиментиков — 0,05% р-ра алупента (астмопента) 0,1 мл/год жизни (но не более 1,0 мл) в/мышечно или 0,1% р-ра эпинефрина (адреналина) п/кожно 0,01 мл/кг веса (максимальная доза 0,3 мл). Адреналин вводится п/кожно с интервалом 5 минут, не более 3 раз. Повторить введение преднизолона в дозе 2 мг/кг в/мышечно или в/венно.
Важно! При симптомах передозировки b2-агонистов в результате самолечения (тахикардия, сердцебиение, беспокойство, нарушение сна, тремор, дрожь, синдром “запирания легкого”) показано введение эуфиллина (теофилилна) в дозе 5-6 мг/кг (0,25 мл — 2,4%- р-ра эуфиллина на 1 кг массы тела) в/венно (лучше капельно) в течение 10-15 минут. Если ребенок в последние 6 часов получал эуфиллин, то доза уменьшается на 25%.
Внимание!
- Нельзя использовать более 8 ингаляций b2 — агонистов в сутки, даже детям старшего возраста.
- Не рекомендовано введение во время приступа муколитических средств, седативных и антигистаминных препаратов. Муколитические препараты (бромгексин, амброксол) назначаются в постприступном периоде при наличии остаточных явлений.
Показания для госпитализации при БА:
- тяжелый приступ;
- отсутствие ответа на бронходилатационную терапию в течение 1-2 час.;
- наличие факторов риска смерти от бронхиальной астмы;
- угроза остановки дыхания;
- длительный (более 1-2 недель) период обострения БА;
- неблагоприятные бытовые условия;
- невозможность оказания неотложной помощи в домашних условиях.
Техника использования дозированного аэрозоля: 1. Встряхнуть ингалятор. 2. Снять колпачок. 3. Перевернуть ингалятор дном вверх. 4. Больного усадить (ингаляция производится стоя или сидя). 5. Слегка запрокинуть голову. 6. Сделать полный медленный выдох. 7.
Плотно обхватить мундштук ингалятора губами. 8. Начать делать вдох и в это время нажать на дно баллончика. 9. Закончить глубокий вдох. 10. Сделать спокойный выдох. 11. Подождать 30 секунд, ингаляцию повторить.
Наверх
Приступ бронхиальной астмы
Что делать в случае развития приступа астмы, и как распознать его приближение, должно быть написано в вашем индивидуальном плане действий при астме. Лечение приступа бронхиальной астмы, как правило, заключается в принятии одной или нескольких доз препарата неотложной помощи.
Если состояние продолжает ухудшаться, необходима госпитализация в больницу.
Для лечения в больнице используют кислород, препараты для неотложной помощи (бронхолитики быстрого действия) и лекарства для поддерживающей терапии, чтобы вновь взять астму под контроль.
После развития приступа астмы, нужно пересмотреть индивидуальный план действий, чтобы выяснить причину ухудшения и скорректировать лечение.
Признаки того, что приступ астмы на подходе у всех разные. Поскольку каждый организм индивидуален. Но есть общие симптомы, зная которые можно предугадать приближение приступов:
- изменение цвета кожи рук и лица – наличие синюшного оттенка;
- повышенное потоотделение;
- при дыхании отчетливо слышатся хрипы;
- частый «лающий» кашель практически без выделения мокроты;
- отделение мокроты, после которого приступ стихает.
Предвестниками неаллергического приступа так же являются кашель, общая слабость и головная боль. Нередко случается, что и медикам тяжело обнаружить раздражитель, вызвавший приступ, не говоря уж об обычном человеке. Но астматики, которые живут с этой проблемой достаточно долгое время, могут по собственным ощущениям диагностировать начинающийся астматический приступ.
Сам приступ характеризуется активным наступающим удушьем, возникающим из-за спазма бронхов. Длительность острого состояния варьируется от трех минут до 5 часов.
Доврачебная помощь при приступе бронхиальной астмы должна производиться быстро и оперативно. Иначе ухудшение состояния пациента может привести к повышению частоты приступов и усилению их интенсивности. Даже если человек не знает правильной последовательности действий, необходимо постараться успокоить пациента и вызвать скорую быстрее, чем состояние ухудшится.
Существует специальный алгоритм оказания помощи, отвечающих за снятие симптомов болезни. Соблюдение данных рекомендаций при приступе бронхиальной астмы поможет нормализовать астматику общее состояние.
Снижают приступ удушья при бронхиальной астме такие действия:
- Во-первых, постараться успокоиться и помочь астматику нормализовать дыхание, поскольку возможность остановить приступ астмы, зависит от расслабления и успокаивания астматика.
- Второе, что необходимо сделать – открыть окно, чтобы помещение быстро наполнилось свежим увлажненным воздухом.
- Необходимо помочь астматику принять правильное положение в пространстве. Лучше всего, если он будет сидеть. Пациент может стоять, привалившись к стене, но ни в коем случае нельзя допускать положение лежа на спине. Допустимый максимум – лежа на боку.
- Голову астматика нужно слегка наклонить вниз, что поможет ему нормально дышать и не захлебнуться быстро отходящей мокротой.
- Необходимо устранить всё, что мешает спокойному и размеренному дыханию – галстук, украшения, тугой воротник.
- Следует удалить аллерген, если его наличие точно известно.
- Есть способ спровоцировать снятие спазма болевым ударом в область коленей или локтей. Развитие шока в суставах разовьет нервный спазм и увеличит бронхи. Также может помочь приготовление специальной теплой ванны для конечностей. Но это возможно только в том случае, если больной ничего не ел, и в дыхательных путях нет пищевых продуктов.
- В случае если у астматика есть препараты для быстрого купирования приступа бронхиальной астмы, а также ингаляционный аппарат, важно срочно ими воспользоваться, но при этом строго соблюдая предписанную врачом дозировку. Чтобы купировать приступ ингалятор рекомендуется применять каждые 20-25 минут.
В случае, когда у человека отсутствует ингалятор, способный помочь ему побороть приступ, или если не удается прекратить приступ необходимо позвонить в службу скорой медицинской помощи, где опытные медики проинформируют, какие действия следует осуществить и каким средством облегчить состояние до их приезда.
Бронхиальная астма у детей
Заболевание лечит: Детский пульмонолог
Содержание статьи
Бронхиальная астма представляет собой хроническое заболевание дыхательных путей, носящее воспалительный характер и сопровождающееся удушьем, кашлем и другой тяжелой симптоматикой.
Дети обычно страдают атопической формой болезни. Ее причина – аллергическая реакция, вследствие которой сужается просвет бронхов. Данная реакция проявляется из-за вдыхания аллергенов: пыли, пыльцы и др.
У детей самого раннего возраста поводом к развитию болезни часто становится употребление пищевых аллергенов.
Самая редкая форма для детей – инфекционно-аллергическая, которая проявляется вследствие хронических инфекционных недугов дыхательных путей.
Бронхиальная астма у детей: симптомы и лечение
Признаки бронхиальной астмы у ребенка
Бронхиальная астма очень схожа с другими заболеваниями органов дыхания. Ее часто путают даже с обычной простудой. Поэтому родителям нужно крайне внимательно наблюдать за ребенком. Первыми признаками болезни являются:
- свистящее дыхание (хрипы) – возникает периодически, иногда во время смеха, сна, плача, может иметь различную тональность;
- сухой кашель, приступы которого случаются чаще ночью или сразу после пробуждения, может носить аллергический характер – возникать при вдыхании аллергенов, а также усиливаться при плаче, смехе, физической нагрузке;
- затрудненное, стесненное дыхание;
- периодическая одышка.
Как выглядит приступ бронхиальной астмы у детей?
Приступ может развиваться по-разному, однако обычно имеет довольно типичную клиническую картину. Начинается с кашля, который может сопровождаться кожной сыпью, ринитом.
Дыхание малыша становится неровным, присутствуют короткие вдохи, а выдохи даются с явным трудом. Дыхание сопровождается свистящим хрипом, со стороны приступ выглядит так, словно ребенок ловит ртом воздух.
При этом может бледнеть кожа, синеть губы.
Что делать при приступе?
Когда у детей проявляется бронхиальная астма, родители испытывают страх и нередко – панику, однако необходимо успокоиться и принять такие меры, как:
- посадить ребенка на что-то твердое;
- наклонить торсом вперед, попросить опереться локтями на колени;
- открыть окно, но без переохлаждения комнаты;
- дать ребенку ингалятор, прописанный врачом;
- пока неприятная симптоматика не пройдет, успокаивать ребенка, отвлекать его разговорами или чтением вслух.
Даже если Вы волнуетесь и переживаете, не показывайте этого, не провоцируйте страх у ребенка – это значительно усугубит его состояние.
Если состояние ребенка не изменяется на фоне приема препарата и принятых мер, необходимо вызвать скорую помощь.
Причины бронхиальной астмы у детей
- Наследственность. Ребенок, у которого оба родителя больны, имеет более чем в 6,5 раз больший риск астмы. Если болен только один родитель, то риск повышается примерно в 2,5 раза.
- Курение матери. Если мать курила во время беременности, то риск подвергнуться астме у ее ребенка на четверть выше, чем у остальных.
- Пассивное курение. Вероятность и тяжесть течения болезни напрямую зависят от того, сколько взрослые курят рядом с ребенком.
- Невылеченный атопический дерматит в раннем возрасте.
- Плохая экология.
- Частые простуды с осложнениями на бронхи. Источник: О.В. Лаврова, Ю.Р. Дымарская Бронхиальная астма у детей: факторы предрасположенности// Практическая пульмонология, 2015, №2, с.2-9
Также нередко у детей бронхиальная астма развивается по психосоматическим причинам. Существует теория, что данное заболевание развивается на фоне сильной зависимости от матери, является выражением недостатка внимания. Приступ при этом становится подобием плача младенца, зовущего мать.
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы.
Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм.
На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
- наличие симптоматики (свистящий хрип, одышка, кашель, ощущение нехватки воздуха и заложенности грудной клетки);
- обратимость приступов;
- чрезмерная активность бронхов;
- локальные воспалительные процессы.
У маленьких детей не всегда возможно объективно оценить все эти параметры. Поэтому наибольшее внимание уделяется:
- сбору анамнеза ребенка и его семьи. Принимают в расчет предрасположенность, частые простудные симптомы, наличие атопического дерматита, аллергии на продукты питания, аллергического насморка;
- анализу симптоматики – ее наличию и интенсивности;
- физиологическим обследованиям (исследование функции легких – пикфлоуметрия, определение их объема, измерение уровня сопротивляемости бронхов и др.);
- лабораторным исследованиям (в первые два года жизни у детей и без астмы часто встречаются кашель и свистящее дыхание, поэтому подтверждение наличия специфических антител к аллергенам может служить поводом для постановки диагноза «бронхиальная астма»);
- пробному лечению в течение 2-3 месяцев – если на фоне него наступает улучшение, а без него – новое ухудшение, это позволяет говорить о наличии астмы;
- рентгенографии грудной клетки – она не дает возможности диагностировать бронхиальную астму, но исключает ряд других похожих заболеваний.
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Осложнения бронхиальной астмы у детей:
- бактериальные инфекции верхних дыхательных путей;
- подкожная эмфизема;
- эмфизема средостения;
- ателектазы;
- бронхоэктазы;
- пневмоторакс;
- астматический статус;
- сердечно-сосудистые нарушения;
- аллергические реакции.
Как лечить бронхиальную астму у детей?
Для купирования приступов, снижения их частоты, улучшения общего состояния может быть принят комплекс мер:
- применение ингаляторов, снимающих приступы;
- иммунотерапия в период ремиссии;
- устранение аллергенов, из-за которых случаются приступы; Источник: О.В. Зайцева, О.А. Муртазаева Бронхиальная астма у детей: современные аспекты терапии// Вопросы современной педиатрии, 2011, т.10, №6, с.148-156
- и другие методики, которые подбираются индивидуально для каждого пациента.
Для улучшения состояния ребенка родителям необходимо:
- использовать увлажнители и очистители воздуха;
- очень часто проводить влажную уборку;
- убрать ковры;
- не приобретать пуховые и перьевые спальные принадлежности, наполнитель должен быть синтетическим;
- своевременно устранять плесень и проводить тщательную профилактику ее появления;
- не покупать малышу мягкие игрушки.
Почему следует выбрать «СМ-Клиника»?
Наш медицинский центр – это штат одних из лучших в городе пульмонологов и других детских врачей, передовое диагностическое оборудование и внимательное отношение к каждому маленькому пациенту.
Приходите к нам, если заметили у Вашего ребенка первые признаки бронхиальной астмы. Мы в кратчайшие сроки диагностируем заболевание и подберем эффективную терапию.
Источники:
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6591438/ Shyamali C. Dharmage, Jennifer L. Perret and Adnan Custovic. Epidemiology of Asthma in Children and Adults // Front Pediatr. 2019; 7: 246.
- О.В. Лаврова, Ю.Р. Дымарская. Бронхиальная астма у детей: факторы предрасположенности // Практическая пульмонология, 2015, №2, с.2-9.
- О.В. Зайцева, О.А. Муртазаева. Бронхиальная астма у детей: современные аспекты терапии // Вопросы современной педиатрии, 2011, т.10, №6, с.148-156
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
| Прием (осмотр, консультация) врача-пульмонолога первичный, лечебно-диагностический, амбулаторный |
1950 руб. |
| Консультация кандидата медицинских наук |
2500 руб. |
| Консультация профессора |
6500 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций |
2250 руб. |
| Назначение схемы лечения (на срок до 1 месяца) |
1800 руб. |
| Исследование функции внешнего дыхания (ФВД) с медикаментозными пробами |
1950 руб. |
| Рентгенография органов грудной клетки (обзорная) |
1900 руб. |
| Рентгенография органов грудной клетки в 2-х проекциях |
2900 руб. |
Бронхиальная астма у детей
Авторы: Таточенко В.К.
Как развивается астма
Астма определяется врачами как заболевание, характеризующееся эпизодами бронхиальной обструкции (нарушения проходимости бронхов), полностью или частично обратимых. В основе ее лежит воспаление слизистой бронхов и бронхиальная гиперреактивность.
Во время приступа бронхиальной обструкции происходит сужение просвета как мелких, так и более крупных бронхов.
У всех больных астмой, когда нет приступа, тем не менее обнаруживаются признаки воспалительного процесса в слизистой оболочки бронха. Этот факт ставит вопрос о лечении воспалительного процесса — и не только во время приступа астмы. Такие препараты есть, так что настойчивое проведение длительного лечения должно стать основой борьбы с астмой.
Не менее важно и второе положение — о наличии у больных астмой бронхиальной гиперреактивности, то есть повышенной раздражимости бронхов, отвечающих спазмом даже на ничтожные количества раздражающих веществ во вдыхаемом воздухе. Это заставляет создавать для этих больных здоровую воздушную среду.
«Не все астма, что свистит»
Бронхиальная обструкция наблюдается не только при астме, но и при ряде других заболеваний. При большинстве из них, особенно у взрослых, заболевание не имеет ремиссии (светлых промежутков), что и отличает их от астмы.
Но в детском возрасте существует группа очень похожих на астму заболеваний, связанных с вирусной инфекцией. К астме они не имеют никакого отношения. И больной астмой грудной ребенок, и его сверстник без признаков аллергии могут дать эпизод обструкции на фоне ОРВИ.
Разница состоит лишь в том, что у астматика приступы заболевания будут повторяться, причем не только при ОРВИ, но и в ответ на тот или иной неинфекционный аллерген, тогда как ребенок без аллергии заболеет обструктивным бронхитом и, скорее всего, «перерастет», так что бронхиальная обструкция после 1-2 подобных эпизодов прекратится.
Именно этот факт порождает сложности в указанных выше «взаимоотношениях» с диагнозом «астма» у многих родителей, а также не полное принятие педиатрами определения астмы.
В чем отличие обструктивного бронхита на фоне ОРВИ и астмы? При некоторых вирусных инфекциях у грудных детей наблюдается воспаление слизистой оболочки бронха, которая утолщается, и увеличивается продукция слизи.
Это ведет к сужению очень узких детских бронхов, что сопровождается, так же как при астме, затруднением выхода.
Такая картина может повториться 1-2 раза, но с ростом ребенка и увеличением диаметра его бронхов новая инфекция, хотя и вызывает бронхит, существенного нарушения бронхиальной проходимости не вызывает.
То же происходит и у ребенка-аллергика, однако со временем, благодаря сохранению гиперреактивности бронхов, практически каждая новая инфекция будет сопровождаться бронхоспазмом. Более того, такой ребенок может дать приступы обструкции в ответ на вдыхание аэроаллергенов — а это и есть бронхиальная астма.
- Среди детей первых трех лет, имеющих обструктивные заболевания, группой риска по бронхиальной астме являются:
- — дети с аллергической предрасположенностью (аллергией у родителей, имеющих кожные аллергические проявления, положительные кожные аллергические пробы или высокий уровень иммуноглобулина Е);
- — дети, обструктивное заболевание которых развивается без температуры (что говорит о роли неинфекционного аллергена);
- — дети, имеющие более 3 обструктивных эпизодов.
- В возрасте после 3 лет практически всем детям с обструктивными проявлениями уместно ставить диагноз бронхиальной астмы, правда, у многих из них через 1-3 года заболевание прекращается.
- Формы бронхиальной астмы
Выше мы упоминали о двух формах астмы — аллергической и неаллергической. Этим деление астмы на формы не ограничивается.
- У многих детей астма протекает без выраженных приступов, во время обострения у них возникает бронхит с явными признаками обструкции, который у нас принято называть астматическим бронхитом, что не должно успокаивать родителей: астматический бронхит есть форма бронхиальной астмы.
- У некоторых детей приступ астмы протекает как упорный ночной кашель без выраженной одышки — это тоже форма астмы, которая со временем может переходить в типичную форму.
- У ряда детей возникают одышка и затруднение дыхания в ответ на физическую нагрузку — это астма физического напряжения, а развивается приступ как результат бронхиальной гиперреактивности, стимулированной мышечными усилиями.
Многие родители замечают, что приступ астмы возникает при сильном волнении ребенка, иногда даже говорят о «психической астме».
Вряд ли есть основания говорить о психическом механизме астмы, а вот в том, что при любой форме этой болезни волнения, особенно связанные с неспособностью ребенка справиться с той или иной проблемой, могут вызвать приступ, — сомнений нет. Поэтому в семье, где есть ребенок с астмой, очень важен здоровый психологический климат.
Как протекает астма
«Обычный» приступ развивается внезапно, учащается дыхание, затрудняется выдох, ребенок принимает сидячую позу и дышит поверхностно. Часто свистящее дыхание слышно на расстоянии, иногда оно ощущается только при поднесении уха ко рту ребенка. Затруднение выдоха ведет к задержке воздуха в грудной клетке, она обычно вздувается, если положить на нее руки, то ощущается дрожание на выходе.
Приступ может держаться от нескольких минут до многих часов, нередко он кончается самопроизвольно.
Однако ждать, когда он пройдет, или применять сомнительные средства (их напридумано очень много) недопустимо: удушье — очень мучительное явление, так что каждая минута промедления с эффективным лечением усиливает страдания ребенка, пугает его, что само по себе может усиливать бронхоспазм. В более тяжелых случаях требуется интенсивная терапия.
Различаются больные и по характеру межприступного периода. У некоторых больных никаких изменений выявить не удается, тогда как у других и в межприступном периоде имеются существенные ограничения со стороны дыхательной функции.
Лечение астмы
Когда я смотрю больного астмой ребенка, первое, о чем я ставлю его родителей в известность, что астма не излечивается ни одним из известных средств. Возможно, это жестоко, но почему я говорю об этом? Потому что многие родители в поисках чудо-средства пробуют самые разные методы, большинство которых не только не приносят пользы, но и вредят больному.
Если не рассчитывать на излечение, то в чем смысл лечения? Смысл его состоит в том, чтобы уменьшить тяжесть астмы, научиться предотвращать приступы, по крайней мере сделать их более редкими, быстро снимать приступ в случае его возникновения. Короче, сделать жизнь ребенка полноценной — как у здорового ребенка.
А в отношении возможности излечения я всегда «облегчаю душу» родителей — в очень большом проценте случаев астма у ребенка проходит самостоятельно.
Ну, а как правильно лечить астму? Надо четко различать лечебные меры, помогающие избавиться от уже возникшего приступа, и средства, позволяющие смягчить течение болезни.
Как предупредить приступ? Предупреждение приступов является основной задачей базисного лечения. Но к этому следует добавить и меры по возможному предупреждению контакта с аллергенами, в первую очередь — с домашней пылью. Лучше убрать ковры и мягкую мебель, по крайней мере в комнате, где спит ребенок.
Я нередко шучу — идеальная спальня для ребенка — тюремная камера, где, кроме койки, стола и табуретки, ничего нет. Важно закрыть книги в стеклянных полках, чаще использовать пылесос для уборки, причем лучше увлажняющий. Чтобы уменьшить контакт больного с клещом-дерматофагоидесом, следует обтянуть матрас ребенка полиэтиленовой пленкой и надеть 2 наволочки на подушки.
С учетом аллергизирующих свойств пера птицы — следует заменить перьевые подушки на ватные или поролоновые.
Очень трудно расстаться с домашними животными, но это необходимо, если выявлена чувствительность ребенка к их шерсти. В комнате не следует иметь живых цветов — для больного могут быть опасны не только их запахи и пыльца, но и грибок-аспергилюс, который часто заводится в цветочных горшках. У маленьких больных астмой нередко приступ может быть связан с пищевыми аллергенами.
Вряд ли надо говорить о вреде курения в квартире, где есть больной астмой. Для него в первую очередь следует создать условия, обеспечивающие максимальное пребывание на свежем воздухе. Да и все другие меры предупреждения аллергии должны полностью соблюдаться.
Очень важно закалять ребенка — это уменьшит чистоту респираторных инфекций, которые часто являются причиной приступа и способствуют усилению бронхиальной гиперреактивности.
Очень многие дети с астмой плохо переносят физическую нагрузку — через 5-7 минут от начала бега или подвижных игр у них возникает бронхоспазм, вызывающий одышку, или даже приступ астмы.
Для предупреждения этого следует сделать 1-2 ингаляции бета-мииетика или принять порошок эуфиллина, после этого бронхоспазм не разовьется, а через 20-30 минут под влиянием физической нагрузки бронхи, наоборот, расширятся, что очень полезно для больного.
Именно поэтому физическая культура, повышение физической выносливости входит в арсенал лечебных средств при астме. Более того, физическая тренировка повышает самооценку больного, способствует выработке у него уверенности в собственных силах и снижает зависимость от взрослых. Очень полезна дыхательная гимнастика, больные астмой в процессе занятий обучаются правильному дыханию.
Многие родители спрашивают, можно ли ребенку с астмой ехать на юг, к морю. Опыт показывает, что такая смена климата обычно провоцирует приступ астмы, так что к этому надо быть готовым.
Но затем дети обычно чувствуют себя хорошо и получают много пользы от пребывания на море — ведь морской воздух очень чист, дыхание им снижает гиперреактивность бронхов. По возвращению домой многие больные вновь дают приступы астмы, и к этому тоже надо быть готовым.
В целом, польза от такой поездки будет ощутимой, если пробыть на юге месяца полтора-два, не меньше.
Другой частый вопрос — о смене климата. В большинстве случаев «подобрать» климат не удается, так что я обычно не советую родителям пускаться в это очень непростое предприятие.
Если астма четко связана с цветением определенного растения, на этот период иногда можно увезти ребенка в другой регион, но чаще всего полностью избавиться от астмы таким способом не удается.
Это же относится и к поездкам в горы, где на высоте 1500-2000 метров очень мало аллергенов: это полезно (в том числе и с точки зрения физической тренировки), но полностью избавиться от астмы все же не удается.
Ну а как отнестись к лечению астмы в соляных шахтах? Там в воздухе нет аллергенов, и это способствует снижению гиперреактивности бронхов. Но ведь всю жизнь в шахте не просидишь, так что рассчитывать на излечение не приходится. А вот пребывание в галокамере (комнате, стены которой покрыты солью) представляется мне по меньшей мере сомнительным.
Альтернативные методы лечения
Многим приходилось слышать или читать о чудодейственных средствах — иглоукалывании, особых дыхательных приемах, о чудо-лекарствах, экстрасенсах, якобы излечивающих астму.
Да, действительно, легкий приступ можно снять с помощью задержки дыхания или иглоукалывания, но я никогда не мог понять, чем иглоукалывание лучше ингаляции.
Более того, задержки дыхания даже при среднетяжелой астме могут быть весьма опасны.
Я не знаю ни одного солидного исследования, в котором было бы доказано излечение астмы с помощью этих методов, а сведения типа «мы лечились у экстрасенса — и астма прошла» совершенно неубедительны: ведь у большенства детей астма рано или поздно проходит!
А вред от всех этих методов один — прибегая к ним, родители отвлекаются от тех мер, которые действительно помогают при астме, в частности — не проводят базисного лечения.
Да и применение при приступе других лекарств (приходится слышать от родителей, что им рекомендовали бронхолитин, но-шпу, папаверин, солутан и даже антибиотики) недопустимо, так как они, как правило, не облегчают страдания ребенка.
Что ждет в будущем больного астмой? При правильном лечении, как правило, удается стабилизировать состояние ребенка, и если приступы не прекращаются совсем, то снижается их частота и тяжесть.
- И не надо забывать, что очень часто астма проходит.