В отделение кардиологии Юсуповской больницы пациентов с тяжёлой недостаточностью левого желудочка госпитализируют ежедневно в течение 24 часов, потому что это ургентное состояние, которое требует немедленного оказания специализированной медицинской помощи.
Левожелудочковая сердечная недостаточность обусловлена нарушением структуры и функции левого желудочка сердца и характеризуется застоем крови в малом круге кровообращения.
Для установления диагноза кардиологи тщательно собирают анамнез, выявляют провоцирующие факторы и причины развития состояния, симптомы и признаки застоя или гипоперфузии (снижения кровоснабжения).
Врачи кардиологического отделения с помощью современной аппаратуры ведущих мировых производителей проводят комплексное обследование пациента. Оно включает электрокардиографию, рентгенографию грудной клетки, эхокардиографию и лабораторные анализы, в том числе на наличие специфических биомаркеров.
Острая левожелудочковая недостаточность – это опасное для жизни состояние, поэтому пациентов госпитализируют в отделение реанимации и интенсивной терапии.
Пациентам с острой сердечной недостаточностью проводят неинвазивный мониторинг жизненно важных кардиореспираторных функций: пульсоксиметрию, измерение артериального давления и частоты сердечных сокращений, непрерывную регистрацию ЭКГ, контроль диуреза.
При наличии кардиогенного шока кардиологи незамедлительно обеспечивают гемодинамическую поддержку, при наличии дыхательной недостаточности –респираторную поддержку.
Если острая недостаточность левого желудочка развивается на фоне высокой гипертензии, в течение первых нескольких часов кардиологи проводят агрессивное снижение артериального давления, а затем осторожно вводят внутривенно вазодилататоры и мочегонные средства.
При предсердных или желудочковых аритмиях, которые привели приводящих к гемодинамической нестабильности, проводят электрическую кардиоверсию, при брадиаритмиях и нарушениях проводимости устанавливают временный кардиостимулятор.
Пациентам с хронической тяжёлой недостаточностью левого желудочка проводят комплексную медикаментозную терапию современными лекарственными препаратами.
array(6) { [«ID»]=> string(5) «24510» [«WIDTH»]=> int(800) [«HEIGHT»]=> int(600) [«SRC»]=> string(67) «/upload/sprint.editor/566/%D0%BB%D0%B5%D1%87%D1%81%D0%B5%D1%802.jpg» [«ORIGIN_SRC»]=> string(67) «/upload/sprint.editor/566/%D0%BB%D0%B5%D1%87%D1%81%D0%B5%D1%802.jpg» [«DESCRIPTION»]=> string(0) «»
}
Тяжелая недостаточность левого желудочка
Понятие «Сердечная недостаточность» означает, что сердце начало работать с меньшей эффективностью. По какой-либо причине кровь движется через сердце и тело с меньшей скоростью, что вызвало повышение давления в полости сердца. Это приводит к тому, что у сердца не получается перекачивать достаточное количество кислорода и питательных веществ, для удовлетворения потребностей организма.
Одной из самых распространенных причин данной патологии является недостаточность левого желудочка. Левый желудочек обеспечивает большую часть насосной мощности сердца, поэтому он больше других камер необходим для нормальной работы.
Выделяют два типа левосторонней сердечной недостаточности. Первый тип — это сердечна недостаточность со сниженной фракцией выброса. Левый желудочек теряет способность нормально сокращаться.
Сердце не может качать с достаточной силой, чтобы заставить кровь циркулировать. Второй тип – сердечная недостаточность с сохраненной фракцией выброса, с диастолической недостаточностью.
Сердце теряет способность нормально расслабляться (из-за утолщения мышц сердца). Сердце не может правильно наполниться кровью во время расслабления.
Кардиологи Юсуповской больницы являются передовыми специалистами в диагностике и лечении заболеваний, которые приводят к развитию тяжелой недостаточности левого желудочка. Используя в своей практике современные методы диагностики (ЭхоКГ, компьютерную и мультиспиральную томографию, инвазивные методы), специалисты имеют возможность выставить точный диагноз.
Постоянно повышая свою квалификацию и посещая зарубежные съезды кардиологов, врачи Юсуповской больницы используют передовые методы лечения, что позволяет улучшить повседневную жизнь пациента даже с тяжелой сердечной недостаточность с минимальным риском развития нежелательных побочных эффектов.
Юсуповская больница оснащена всем необходимым для комфортного пребывание пациентов даже с тяжелым течением заболевания.
array(6) { [«ID»]=> string(5) «24498» [«WIDTH»]=> int(1024) [«HEIGHT»]=> int(682) [«SRC»]=> string(62) «/upload/sprint.editor/17d/57b837eb0a4220e99d51141205dfc378.JPG» [«ORIGIN_SRC»]=> string(62) «/upload/sprint.editor/17d/57b837eb0a4220e99d51141205dfc378.JPG» [«DESCRIPTION»]=> string(0) «»
}
Причины развития тяжелой недостаточности левого желудочка
Недостаточность левых отделов сердца вызвана многими состояниями, которые повреждаю сердечную мышцу, к ним относятся:
array(6) { [«ID»]=> string(5) «24507» [«WIDTH»]=> int(410) [«HEIGHT»]=> int(1024) [«SRC»]=> string(67) «/upload/sprint.editor/ea5/%D0%BB%D0%B5%D1%87%D1%81%D0%B5%D1%808.png» [«ORIGIN_SRC»]=> string(67) «/upload/sprint.editor/ea5/%D0%BB%D0%B5%D1%87%D1%81%D0%B5%D1%808.png» [«DESCRIPTION»]=> string(0) «»
}
Симптомы тяжелой недостаточности левого желудочка
Накопление жидкости в легких и скопление жидкости в тканях из-за нарушенной функции сердца и почек могут вызвать такие симптомы:
- одышка в покое, которая усиливается во время нагрузки,
- затрудненное дыхание в покое или лежа на кровати,
- постоянный сухой кашель,
- хрипы в легких, которые могут быть слышны на расстоянии,
- отек нижних конечностей,
- скопление жидкости в животе (асцит),
- учащенное мочеиспускание ночью,
- потеря аппетита,
- тошнота,
- головокружение,
- усталость, слабость,
- перебои в работе сердца.
Диагностика тяжелой недостаточности левого желудочка
Чтобы выявить, есть ли недостаточность левого желудочка, врачи Юсуповской больницы могут назначить следующие диагностические тесты.
На первом визите врач проводит осмотр пациента, определит артериальное давление, проведет взвешивание, будет слушать сердце и легкие при помощи стетоскопа. При сборе жалоб пациенту не стоит скрывать свои вредные привычки, нарушения в пищевом поведении, это поможет врачу определить риск развития недостаточности левого желудочка.
Одним из первых исследований является анализ крови. Изменения в результатах могут указывать на повышенную нагрузку на сердце или другие органы.
Выполнение рентгенографии грудной клетки позволяет определить, увеличенное ли сердце, есть ли застой в легких.
ЭКГ определяет ритм сердца, частоту сердечных сокращений, электрическую проводимость сердца; это позволяет определить были ли у пациента инфаркты, утолщение стенки левого желудочка, наличие аритмии.
array(6) { [«ID»]=> string(5) «24511» [«WIDTH»]=> int(1000) [«HEIGHT»]=> int(797) [«SRC»]=> string(67) «/upload/sprint.editor/8a8/%D0%BB%D0%B5%D1%87%D1%81%D0%B5%D1%803.jpg» [«ORIGIN_SRC»]=> string(67) «/upload/sprint.editor/8a8/%D0%BB%D0%B5%D1%87%D1%81%D0%B5%D1%803.jpg» [«DESCRIPTION»]=> string(0) «»
}
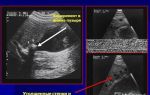
Современный аппарат эхокардиографии позволяет точно исследовать структуру и сокращение сердца. Изображения, полученные при помощи эхокардиограммы, могут показать, изменения толщены левого желудочка, насколько хорошо функционирует сердце. Это наиболее распространенный тест, используемый для оценки фракции выброса левого желудочка.
Стресс-тест – это исследование, которое проводиться во время физической нагрузки (ходьба или бег на беговой дорожке). Тест позволяет определить, нормально ли реагирует ваше сердце на физическую нагрузку.
Для диагностики структурных изменений в сердце, определения, насколько хорошо кровь течет через сердце, основные сосуды, выявления повреждения в сердце, вызванного сердечным приступом или сужением просвета сосудов, кардиологи Юсуповской больницы используют новый аппарат магнитно-резонансной томографии (МРТ). Для определения проходимости артерий сердца врачи используют катетеризацию полости сердца или сосудов, питающих сердце с использованием контрастного вещества. Компьютерная томография поможет определить изменения в других внутренних органах организма – это высокоинформативное и безопасное (по сравнению с другими рентгенологическими методами) исследование.
array(6) { [«ID»]=> string(5) «24508» [«WIDTH»]=> int(1024) [«HEIGHT»]=> int(682) [«SRC»]=> string(62) «/upload/sprint.editor/273/28ca3f99d72d3c27b6e7fa54d996a561.JPG» [«ORIGIN_SRC»]=> string(62) «/upload/sprint.editor/273/28ca3f99d72d3c27b6e7fa54d996a561.JPG» [«DESCRIPTION»]=> string(0) «»
}
Лечение тяжелой недостаточности левого желудочка
Изменения образа жизни может улучшить симптомы тяжелой недостаточности левого желудочка. Выполнение рекомендаций относительно диеты, выполнение физических упражнений и изменение других привычек может облегчить симптомы, замедлить прогрессирование заболевания и улучшить повседневную жизнь.
Изменения в образе жизни могут включать в себя:
| Отказ от курения |
| Контроль массы тела |
| Контроль потребляемой жидкости |
| Прекращение или ограничение потребления алкоголя |
| Ограничение объема потребляемого кофеина |
| Здоровое питание |
| Контроль стресса |
| Контроль кровяного давления |
Очень важно, чтобы пациенты принимали назначенные лекарственные препараты точно в соответствии с указаниями врача, для того чтобы лечение было эффективным.
В лечении недостаточности левого желудочка кардиологи Юсуповской больницы используют только те лекарства, которые доказали свою эффективность на территории РФ и за рубежом с минимальным риском развития нежелательных побочных эффектов.
При возникновении тяжелой недостаточности левого желудочка используют комбинацию из нескольких препаратов, которая позволит контролировать ваши симптомы.
Для пациентов с тяжелым течением заболевания в Юсуповской больнице есть палаты интенсивной терапии, которые оснащены самым современным оборудованием. Пациенты находятся под постоянным контролем врача и медсестры. Постоянный уход и личную гигиену пациентов обеспечивают сиделки.
При неэффективности консервативной терапии в Юсуповской больнице применяют хирургические методы лечения, которые в некоторых случаях могут предотвратить дальнейшее повреждение сердца.
Коронарное шунтирование — наиболее распространенный метод оперативного лечения, который используется при развитии нарушения проходимости сосудов сердца. Заболевания клапанов сердца сегодня можно лечить, применяя баллонную вальвулопластику.
Имплантация вспомогательных устройств левого желудочка позволяет улучшить симптомы пациентов даже с тяжелым течением заболевания.
В Юсуповской больнице работает программа реабилитации пациентов, в которой врач-реабилитолог проводит тренировки с физической нагрузкой, обучение здоровому образу жизни, проводит консультации по поводу снижения стресса. Врач-реабилитолог помогает пациентам восстановиться и улучшить физические, умственные и социальные функции.
Данная программа позволит определить ваши потребности и ограничения, что поможет вам понять ваше состояние и как управлять им. Поддержка и обучение позволит помочь вам и вернуться к работе или вашей обычной деятельности. Если у вас возникли вопросы, записаться на консультацию к кардиологу можно на сайте больницы или по телефону.
Галерея:
Кардиогенный шок (левожелудочковая недостаточность)
Острая левожелудочковая недостаточность (кардиогенный шок) — остро развившаяся сердечная недостаточность, возникшая в результате нарушений систолической и/или дисастолической функции левого желудочка. Для ОЛЖН характерна яркая клиническая симптоматика венозного застоя в малом круге кровообращения. Клинические синдромы, которыми проявляется острая левожелудочковая недостаточность:
- кардиогенный шок;
- острое лёгочное сердце;
- отёк лёгких.
Самым частым и тяжёлым вариантом течения является отёк лёгких, который проявляется выраженной нарастающей одышкой в покое.
Кардиогенный шок и левожелудочковая недостаточность — это остро возникшее патологическое состояние, при котором сердечно-сосудистая система становится неспособной обеспечивать адекватный для организма кровоток.
Временно необходимый уровень перфузии может быть достигнут за счёт истощаемых резервов, далее развивается декомпенсация. Такое состояние принято относить к наиболее тяжёлой форме нарушений деятельности сердца — 4 классу сердечной недостаточности.
Летальность может достигать 60-100%.
Кардиогенный шок регистрируется чаще всего в странах со слабо развитой профилактической медициной, высокими показателями сердечно-сосудистой патологии, отсутствием высокотехнологической помощи.
Патогенез
Патогенетические механизмы связаны с резким, критическим падением кровяного давления и последующим ослаблением кровотока в органах и тканях.
Ведущим фактором является не сама гипотония, а именно уменьшение циркулирующей по сосудам крови в определённый промежуток времени.
Компенсаторно-приспособительные реакции запускаются в ответ на ухудшение перфузии.
Организм направляет все свои резервные запасы на обеспечение питанием жизненно-важных органов: головной мозг и сердце.
При этом скелетная мускулатура, конечности и кожные покровы испытывают кислородное голодание. В ответ периферические капилляры и артерии спазмируются.
Всё это приводит к активации нейроэндокринных систем, в организме задерживается вода и ионы натрия, развивается ацидоз.
Диурез может снижаться до показателя в 0,5 мл/кг в час и меньше. У пациентов диагностируется олигурия, анурия, нарушается работа печёночной системы, развивается полиорганная недостаточность. Чрезмерная вазодилатация отмечается на поздних стадиях и провоцируется выбросом цитокинов и ацидозом.
Классификация
Классификацию проводят по патогенетическим механизмам. Определить разновидность кардиогенного шока на догоспитальном этапе невозможно. В выборе методов лечения помогает определиться этиология болезни, которую можно установить только в условиях стационара. Летальность при ошибочной диагностике составляет 70-80%. Возможные варианты шока:
- Рефлекторный. Все нарушения связаны с выраженным болевым синдромом. Диагностировать заболевание удаётся уже при незначительном объёме поражения, т. к. не всегда размеры некротического очага соответствуют выраженности болевого синдрома.
- Истинный кардиогенный. Развивается сразу после острого инфаркта миокарда и характеризуется объёмным некротическим очагом поражения. Насосная функция сердца резко снижается, падает минутный объём крови. Наблюдается характерный симптомокомплекс. Показатель летальности достаточно высокий — 50%.
- Ареактивный. Самая опасная разновидность. Схож с истинным кардиогенным шоком, однако патогенетические факторы выражены намного сильнее. Практически не поддаётся медикаментозной коррекции. Крайне высокий показатель летальности — 95%.
- Аритмический шок. Считается самым прогностически благоприятным. Проявляется в результате нарушения ритма и проводимости. Аритмический шок может развиться при AV блокадах 2 и 3 степени, пароксизмальной тахикардии, полных поперечных блокадах. Вся симптоматика исчезает через 1-2 часа после восстановления ритма.
Патологические изменения формируются поэтапно, ступенчато. Принято выделять 3 стадии шока:
- Компенсация. Характерна умеренная гипотония, уменьшение минутного объёма, ослабление перфузии на периферическом уровне. Центральное кровообращение справляется и поддерживает кровообращение. Пациент находится в сознании и предъявляет жалобы на боли в области сердца, головокружения, головные боли. Стадия компенсации полностью обратима.
- Декомпенсация. Характерен богатый симптомокомплекс. Перфузия крови в сердце и головном мозге снижена, уровень кровяного давления критически низкий. Пациент может находиться без сознания или в сопоре. Необратимых изменений нет, но до их развития остаются считанные минуты. Образование мочи снижается за счёт ослабления почечного кровотока.
- Стадия необратимых изменений. Характерен переход в терминальную стадию. Присутствующая симптоматика усиливается, во внутренних органах формируются некротические изменения, наблюдается ярко выраженная церебральная и коронарная ишемия. У пациентов диагностируется ДВС-синдром, на кожных покровах высыпают петехии, возникают внутренние кровотечения.
Причины кардиогенного шока
Синдром развивается в результате критического уменьшения показателя минутного выброса, резкого снижения сократительной способности левого желудочка, что в конечном итоге ведёт к недостаточности кровообращения. В органы и ткани не поступает необходимого количества крови, развивается кислородная гипоксия, голодание, падает кровяное давление, развивается характерная клиническая симптоматика.
Причины, по которым может развиться кардиогенный шок:
- Инфаркт миокарда. Является основной и главной причиной развития кардиогенного шока. На долю инфарктов приходится 80% всех случаев кардиогенного шока. Синдром развивается преимущественно при крупноочаговых повреждениях миокарда, трансмуральных инфарктах с поражение 40-50% сердечной массы. Синдром не развивается при мелкоочаговых инфарктах, т. к. оставшиеся кардиомиоциты полностью восполняют работу повреждённой части миокарда.
- Миокардит. Патогенез развития синдрома кроется в образовании противокардиальных антител, поражении кардиомиоцитов инфекционными токсинами и агентами. Шок, который приводит к летальному исходу, наблюдается в 1% случаев тяжёло протекающего инфекционного миокарда, вызванного пневмококками, стафилококками, вирусами герпеса и Коксаки.
- Интоксикация кардиотоксическими ядами. Резерпин, Клонидин, сердечные гликозиды, фосфорорганические соединения и инсектициды оказывают негативное влияние на работу сердечной мышцы при передозировке. Наблюдается падение минутного объёма крови, снижается частота сокращений сердца, ослабляется сердечная деятельность.
- Массивная тромбоэмболия. При закупорке ветвей лёгочной артерии крупного калибра тромбом развивается острая правожелудочковая недостаточность из-за выраженного нарушения в лёгочном кровотоке. Сосудистая недостаточность развивается из-за расстройств гемодинамики, которые обусловлены перенаполнением правого желудочка и застойными явлениями в нём.
- Тампонада сердца. Жизнеугрожающее состояние может развиться при гемоперикардите, перикардите, травмах грудной клетки, расслоении аорты. При чрезмерном скоплении жидкости в перикардиальной сумке затрудняется работа сердца, нарушается кровоток и развиваются шоковые состояния.
- Крайне редко патологическое состояние может развиться при разрыве миокарда, дефектах межжелудочковой перегородки, дисфункции папиллярных мышц, блокадах, аритмиях.
Факторы, которые повышают вероятность развития сердечно-сосудистых катастроф:
Симптомы кардиогенного шока
В самом начале пациенты отмечают выраженный болевой синдром кардиогенного характера. Клинические симптомы кардиогенного шока по своей локализации и ощущениям схожи с инфарктом миокарда.
Пациенты отмечают боль за грудиной сжимающего характера с иррадиацией в левую руку, лопатку, челюсть. Практически не встречается иррадиация болевого синдрома на правую сторону.
Симптомы левожелудочковой недостаточности
Характерна дыхательная недостаточность, которая проявляется частичной или полной утратой способности с самостоятельному свободному дыханию (беспокойство, втягивание крыльев носа и включение в акты дыхания вспомогательной мускулатуры, страх смерти). Если развивается альвеолярный отек лёгких, то у пациента изо рта идёт розоватая, белая пена. Пациент принимает вынужденное положение, наклоняясь вперед и упираясь руками в стул.
Наблюдается снижение уровня систолического давления до 80-90 мм рт. ст. и ниже. Пульсовое может падать до 20-25 мм рт. ст. Регистрируется выраженная тахикардия с ЧСС 100-110 ударов в минуту, прощупывается слабого напряжения и наполнения нитевидный пульс.
Частота сокращений может снижаться до 45-50 ударов в минуту. Кожные покровы приобретают бледный оттенок, на ощупь становятся влажными и холодными. Пациенты предъявляют жалобы на выраженную слабость, упадок сил. Диурез снижается либо вовсе прекращается.
На фоне шока нарушается сознание, развивается сопор, кома.
Анализы и диагностика
Диагностика кардиогенного шока базируется на данных физикального осмотра, инструментальных и лабораторных обследований. При внешнем осмотре кардиолог или реаниматолог обращает внимание на внешние признаки заболевания:
- потливость;
- бледность;
- мраморность кожи.
Объективная диагностика включает:
- Физикальное обследование пациента. Характерно снижение уровня кровяного давления до 9050 мм рт. ст. и ниже, пульсовой показатель может опускаться ниже отметки 200 мм рт.ст. Гипотония может отсутствовать на начальных этапах заболевания, что объясняется запуском компенсаторных возможностей организма. Сердечные тоны глухие, при прослушивании лёгких отмечаются мелкопузырчатые влажные хрипы.
- Электрокардиография. На ЭКГ в стандартных 12 отведениях регистрируются характерные признаки инфаркта миокарда: смещение сегмента ST; снижение амплитуды зубца R; отрицательный зубец Т. Дополнительно могут регистрироваться атриовентрикулярные блокады, экстрасистолия.
- Лабораторные анализы и обследования. Проводится оценка концентрации электролитов, тропонина, мочевины, креатинина, печёночных ферментов, глюкозы. Уже в первые часы после инфаркта миокарда повышается уровень тропонинов I и Т. По увеличению концентрации мочевины, натрия и креатинина подозревают недостаточность почечной системы. При реакции гепатобилиарной системы увеличивается активность печёночных ферментов.
Обязательно проведение дифференциальной диагностики кардиогенного шока и вазовагальных синкопе, расслаивающей аневризмы аорты.
При синкопе на ЭКГ нет специфических характерных изменений, в анамнезе у пациента психологический стресс либо болевое воздействие.
При расслоении аорты болевой синдром отмечается вдоль позвоночного столба и сохраняется на протяжении нескольких дней, может носить волнообразный характер.
Лечение
Пациенты с подозрением на кардиогенный шок и острую сердечную недостаточностью экстренно госпитализируются в круглосуточный стационар в отделение кардиологии. В составе бригады скорой медицинской помощи, которая обслуживает такой вызов, обязательно должен быть врач-реаниматолог.
На догоспитальном этапе проводятся мероприятия по обеспечению центрального и периферического венозного доступа. Организуется тромболизис и оксигенация по показаниям. После поступления в стационар продолжается терапия, начатая врачами бригады скорой помощи.
Доктора
Лекарства
ФуросемидНорадреналинАмиодаронРеополиглюкинЛидокаинКлопидогрел
Медикаментозная коррекция нарушений
Эффективно введение петлевых диуретиков для купирования отёка лёгких. Нитроглицерин позволяет уменьшить сердечную преднагрузку. При ЦВД ниже 5 мм рт. ст. и отсутствии признаков отёка лёгких проводится инфузионная терапия. Объём инфузии считается достаточным, если это показатель достигает 15 единиц.
Показано назначение кардиотоников, антиаритмиков (Амиодарон), стероидных гормонов, наркотических анальгетиков. Показанием для использования через шприц-перфузор Норадреналина является выраженная гипотония. Кардиоверсия применяется при стойких нарушениях сердечного ритма. При тяжёлой дыхательной недостаточности проводят ИВЛ.
Процедуры и операции
Для лечения пациентов с кардиогенным шоком могут применяться такие варианты высокотехнологической помощи, как:
- искусственный желудочек;
- внутриаортальная баллонная контрпульсация;
- баллонная ангиопластика.
Своевременная хирургическая помощь повышает шансы пациента на выживаемость.
Неотложная помощь при кардиогенном шоке
Лечение кардиогенного шока должно быть начато как можно раньше и проведено максимально качественно. Именно от этих двух составляющих зависит жизнь пациента.
Алгоритм неотложной помощи при кардиогенном шоке:
- Уложить пациента на ровную горизонтальную поверхность и по возможности приподнять ножной конец.
- Обеспечьте максимальный доступ кислорода: откройте окно, расстегните стесняющую дыхание одежду.
- Подайте кислород (алгоритм предполагает подачу через носовой катетер либо специальную маску).
- Обезбольте пациента. При рефлекторном шоке и инфаркте миокарда могут применяться наркотические медикаменты, например, Морфин, который вводят медленно внутривенно, предварительно растворив в физиологическом растворе.
- Неотложная помощь предполагает восстановление объёма циркулирующей крови и притока крови посредством введения раствора Реополиглюкин. Если положительной динамики нет, то кровяное давление повышают вводя 0,1% раствора Атропина в дозе 0,5-1 мл.
Действия должны быть направлены и на устранение причин, которые спровоцировали развитие шока. При желудочковых нарушениях ритма вводят антиаритмик Лидокаин.
При неэффективности организуется дефибрилляция.
При инфаркте миокарда проводится антиагрегантная и тромболитическая терапия перпаратами Аспирин, Клопидогрел, Альтеплаза.
Профилактика
Профилактика базируется на предупреждении развития инфаркта миокарда, тяжёлых жизнеугрожающих аритмий, тромбоэмболий, миокардитов и травматических повреждений сердца.
Эффективно прохождение диспансеризации, профилактических осмотров, ведение здорового образа жизни. При появлении первых признаков сердечно-сосудистой катастрофы необходимо незамедлительно вызвать бригаду скорой медицинской помощи.
Последствия и осложнения. Причина смерти
Левожелудочковая недостаточность известна своим грозным осложнением — полиорганной недостаточностью. Изменения касаются работы почечной системы, печени, нарушается нормальное функционирование пищеварительной системы.
Системная органная недостаточность развивается в результате отсутствия своевременного специфического лечения либо при слишком тяжёлом течении болезни, когда предпринимаемые меры оказываются малопродуктивными. Основные симптомы:
- запах сырого мяса изо рта;
- рвота «кофейной гущей»;
- звёздочки на коже;
- анемия;
- набухание ярёмных вен.
Причина смерти – некроз миокарда левого желудочка и, как следствие, полиорганная недостаточность.
Прогноз
Прогноз носит неблагоприятный характер. Показатель летальности крайне высок — 50%. При своевременном оказании медицинской помощи это показатель снижается до 30-40%. Среди пациентов, которым было проведено хирургическое вмешательство (восстановление проходимости повреждённых сосудов сердца), выживаемость достоверно выше.
Список источников
- Кардиогенный шок: современные аспекты лечения. Миронков А.Б., Прямиков А.Д., Цветков Р.С., Абашин М.В. Анестезиология и кардиореанимация. – 2014. — №1
- Стандарты лечения кардиогенного шока: спорные и нерешенные вопросы/ Литовский И.А., Гордиенко А.В.// Вестник Российской военно-медицинской академии. – 2016 — №3 (55)
- Кардиогенный шок: Учебное пособие / Голуб И.Е., Сорокина Л.В. – 2011.
Острая левожелудочковая недостаточность
Острая левожелудочковая недостаточность – тяжелое состояние, обусловленное декомпенсацией патологии сердца и требующее неотложной медицинской помощи. В структуре смертности кардиологических больных это заболевание является первым среди причин летального исхода. Каковы основные причины, симптомы, методы диагностики, как лечится левожелудочковая недостаточность – информация об этом далее в статье.
Факторы риска
Острая сердечная левожелудочковая недостаточность возникает в результате того, что сложные патогенетические механизмы вызывают первичную гипертензию (повышение давления) в малом круге кровообращения. Факторами риска декомпенсации тяжелой сердечной патологии являются физическое или эмоциональное перенапряжение, перегрузка жидкостью сосудистого русла, инфекции и т.д.
Развитие недостаточности сердца связано с нарушением систолической или диастолической функции, которая вызывается различными причинами. Для того чтобы понять патогенетический механизм следует вспомнить некоторые аспекты анатомо-функциональных особенностей сердца.
Сердце – мышечный «насос», непрерывно перекачивающий кровь по 2 кругам кровообращения – большому и малому. Острая левожелудочковая недостаточность возникает при затруднении работы левых отделов (предсердия и желудочка) сердца и обусловлена перегрузкой малого круга кровообращения (МКК).
8 (495) 320-21-03
Круглосуточно без выходных
Упрощенно схему МКК можно описать следующими последовательными этапами циркуляции крови по сердечно-сосудистой системе:
- Правый желудочек.
- Легочный ствол.
- Правая и левая легочные артерии.
- Артерии, артериолы, капилляры бронхо-легочной системы.
- Венулы и вены.
- Левое предсердие.
Обогащенная кислородом кровь через митральный клапан, во время диастолы, попадает в левый желудочек, а оттуда в систолу, выталкивается в аорту.
Острая левожелудочковая недостаточность развивается при воздействии таких неблагоприятных факторов, как:
- ишемическая болезнь сердца;
- длительное оперативное вмешательство;
- инфекции;
- гипертоническая болезнь;
- избыток жидкости в организме;
- бронхиальная астма;
- тяжелые болезни почек;
- прием некоторых медикаментов;
- врожденная и приобретенная патология клапанной системы;
- болезни эндокринной системы.
Под неблагоприятным воздействием происходит обратный заброс, переполнение и перегрузка объемом левого предсердия и легочного сосудистого русла. Это вызывает отек межклеточных пространств, реактивное сужение просвета бронхов, вспенивание протеинового содержимого альвеол. Все это приводит к развитию клинической картины сердечной астмы и отека легких.
Причины возникновения
Причины острой левожелудочковой недостаточности имеют кардиальную (сердечную) и некардиальную природу. К причинам, обуславливающим развитие этой патологии, относят:
К факторам, не затрагивающим анатомические структуры сердца, но существенно влияющим на его работу с развитием недостаточности, относят:
- нарушение лечебной тактики (передозировка препаратов, несоблюдение ритма и кратности приема лекарств);
- перегрузку жидкостью (особенно при внутривенных вливаниях);
- злоупотребление алкоголем;
- опухоль коры надпочечников (феохромоцитому);
- почечная недостаточность;
- тяжелая патология легких (бронхиальная астма, ХОБЛ, пневмония, туберкулез);
- инсульт;
- сепсис.
Кроме этого, такие состояния, как анемия тяжелой степени и тиреотоксический криз вызывают синдром усиленного сердечного выброса, что тоже негативно сказывается на состоянии левого желудочка.
8 (495) 320-21-03
Круглосуточно без выходных
Какой бывает
Острая левожелудочковая недостаточность согласно этиологическому фактору или по происхождению может быть первичной и обострением хронической недостаточности. К первичной сердечной недостаточности приводят:
- острый нефрит (воспаление тканей почек);
- острый инфаркт миокарда;
- гипертонический криз.
А среди острых проявлений хронической левожелудочковой недостаточности выделяют:
- митральные пороки сердца;
- пороки аортального происхождения;
- застой крови в МКК при хронической недостаточности сердца;
- аневризма левого желудочка.
По клиническому течению, согласно новым рекомендациям общества кардиологов, сердечная недостаточность (СН) может быть:
- острая декомпенсированная (впервые возникшая, обострение хронической СН);
- гипертензивная – симптомы сердечной недостаточности сочетаются с артериальной гипертензией;
- отек легких;
- кардиогенный шок;
- СН сочетающаяся с высоким сердечным выбросом (чаще при инфекциях).
При учете клинического течения совместно с данными рентгенографии острая СН подразделяется на 4 степени тяжести:
- Клинических признаков СН нет.
- Появление симптомов и рентгенологических признаков, соответствующих сердечной астме.
- Развернутая картина отека легких.
- Кардиогенный шок с падением артериального давления.
На основании систематического наблюдения за особенностями клинического течения, в зависимости от объема крови, который выталкивается левым желудочком, выделяют левожелудочковую СН с высоким или низким сердечным выбросом.
Симптомы
В момент, когда развивается острая левожелудочковая недостаточность помощь должна оказываться согласно клиническому варианту, для каждого из которых имеются свои особенности.
Предвестники и острые формы левожелудочковой недостаточности проявляются в виде:
- усиление или появление одышки;
- вынужденное положение тела (ортопноэ), облегчающее состояние;
- саднение за грудиной при физической нагрузке;
- кашель при смене положения тела;
- появление хрипов в нижних отделах легких.
При застое в легочных сосудах и их повышенном напряжении происходит пропотевание жидкости из кровеносного русла в межклеточную ткань (интерстиций). Именно интерстициальный отек легких лежит в основе развития сердечной астмы, которая имеет следующие клинические проявления:
- ночной приступ удушья;
- одышка в сопровождении болей за грудиной;
- ортопноэ;
- участие вспомогательной мускулатуры в дыхании;
- липкий, холодный пот на лице и груди;
- цианоз (посинение) носогубного треугольника, губ, шеи, кончиков пальцев;
- сухие и влажные хрипы в легких;
- пульс учащенный и аритмичный.
Если не оказывается помощь или лечение неэффективно, развивается следующий вид проявления левожелудочковой недостаточности – отек легких, для которого характерны такие симптомы, как:
- внезапность возникновения;
- клокочущее дыхание;
- ощущение страха смерти;
- влажные хрипы, слышимые на расстоянии;
- выделение бело-розовой пенистой мокроты;
- над всеми легкими выслушиваются влажные хрипы.
Если развивается острая левожелудочковая недостаточность отек легких должен купироваться незамедлительно, так как тяжелое нарушение дыхания приводит к острому кислородному голоданию всего организма. Это критическое состояние, приводящее к летальному исходу в короткий срок.
8 (495) 320-21-03
Круглосуточно без выходных
Диагностика
В основе диагностических мероприятий, направленных на подтверждение диагноза, лежит сбор объективных данных, в особенности аускультативных (при выслушивании легких стетоскопом).
Из дополнительных лабораторных и инструментальных методов используют следующие:
- электрокардиография;
- рентгенография органов грудной клетки;
- ЭХО-кардиоскопия с допплерографией;
- биохимический анализ крови;
- исследование газового состава крови;
- общие анализы крови и мочи;
- исследование свертывающей системы и D-димера.
При записи ЭКГ выявляется ряд характерных изменений, которые подтверждают декомпенсацию патологического состояния. На кардиограмме в соответствующих повреждению отведениях регистрируются изменения изолинии.
Рентгенография позволяет оценить наличие и степень поражения легочной ткани, смещение сердечной границы, увеличение или смещение границ сердца и средостения.
ЭХО-кардиоскопия проводится с помощью узи-датчика с функцией измерения скорости и объема кровотока по сосудам (допплер). Это исследование помогает визуализировать место повреждения, клапанный аппарат, измерить объемы камер сердца, толщину сердечных стенок, скорость и величину кровотока, фракции выброса.
Биохимический анализ крови подразумевает выявление и количественную оценку веществ, которые являются маркерами острой сердечной патологии. Среди биохимических показателей учитывают общий белок, АЛТ и АСТ, креатинфосфокиназу, гаптоглобин, креатинин, калий, натрий, мочевина, сахар.
Газы крови позволяют определить степень снижения кислорода в крови и повышения углекислого газа. Критерии этих показателей отражают тяжесть гипоксии – кислородного голодания и помогают контролировать состояние больного, эффективность терапевтических мероприятий.
Лечение на разных стадиях
Если развивается острая левожелудочковая недостаточность неотложная помощь должна оказываться еще до приезда скорой помощи. Алгоритм действий при этом следующий:
- Вызвать скорую помощь.
- Расположить больного полусидя.
- Обеспечить доступ свежего воздуха.
- Расстегнуть ворот рубашки, ослабить ремень.
- По возможности успокоить, дать выпить Валосердин, Валокардин, Корвалол.
- Измерить и зафиксировать артериальное давление и пульс, делать это каждые 10 минут.
- При систолическом (верхнем) давлении выше 100 мм рт.ст. предложить рассосать под языком таблетку Нитроглицерина.
- Наложить на бедра (на 15-20 см ниже паховой складки) жгуты, ослаблять их каждые 15 минут.
- При потере сознания придать безопасное положение на боку.
- Очистить рот от пены.
- При отсутствии дыхания и сердцебиения начать непрямой массаж сердца и искусственное дыхание.
Острая левожелудочковая недостаточность лечение которой необходимо проводить в условиях палаты интенсивной терапии или реанимации абсолютное показание к госпитализации в стационар кардиологического или терапевтического профиля.
Лечебные мероприятия, направленные на купирование этого патологического состояния, заключаются в таких методах, как:
- кислородотерапия – ингаляции подогретого увлажненного кислорода через маску или носовые канюли, при отеке легких, пропущенного через пеногаситель – этиловый спирт;
- введение наркотических анальгетиков (Морфина), которые обеспечивают седативный (успокоительный) и обезболивающий эффект;
- внутривенное введение Нитроглицерина;
- использование диуретиков (Лазикс, Фуросемид, Этакриновая кислота);
- назначение сердечных гликозидов (Строфантин, Коргликон, Дигоксин);
- кардиоверсия – применяется при трепетании или мерцании предсердий.
Для успешной терапии острой СН, вызванной внесердечной патологии важно установить и устранить причину ее вызывающую. При продолжающемся воздействии негативного фактора лечебные мероприятия оказываются неэффективными, что приводит к скорой гибели.
Прогноз
Прогноз при этом заболевании редко бывает благоприятным и несмотря на достижения современной реаниматологии очень часто отек легких является причиной летального исхода. Во многом прогноз зависит от следующих факторов:
- этиологии развития СН (остро возникшая или декомпенсация хронической сердечной недостаточности);
- объема поражения сердечной структуры при кардиогенных причинах;
- возможности быстрого купирования внесердечной причины СН (пневмония, сепсис, тиреотоксический криз);
- возраст;
- наличие сопутствующей патологии.
Левожелудочковая недостаточность, возникающая как преходящее состояние, имеет более благоприятный прогноз, который зависит от объема и своевременности медицинского вмешательства. Часто острая СН сопровождается массивным повреждением сердца и переходит в хроническую форму.
Профилактика заболевания
В основе профилактики развития острой левожелудочковой недостаточности лежит приверженность к неукоснительному соблюдению назначений врача. Важно исключить все провоцирующие факторы, которые способствуют повреждению сердечно-сосудистой системы.
К мерам профилактики болезней сердца можно отнести такие мероприятия, как:
- отказ от курения;
- исключение употребления алкогольсодержащих напитков;
- соблюдение диетотерапии (ограничение богатых холестерином продуктов, жирных, жареных, консервированных блюд, кофе, кондитерских изделий, животных жиров);
- выполнение ежедневно посильных физических упражнений (бег трусцой, йога, скандинавская ходьба, плавание);
- исключение стрессовых ситуаций и нервно-эмоциональных переживаний;
- ограничение физического перенапряжения.
8 (495) 320-21-03
Круглосуточно без выходных
Острая левожелудочковая недостаточность в основе развития имеет кардиальные и некардиальные причины, которые вызывают гипертензию в малом круге кровообращения. Основными проявлениями патологии является сердечная астма и ее осложнение – отек легких. Своевременное оказание неотложной и специализированной помощи при острой сердечной недостаточности влияет на прогноз болезни.
Левожелудочковая недостаточность — причины, симптомы, диагностика, лечение и профилактика
Сердечную недостаточность подразделяют на правостороннюю (правожелудочковую) и левостороннюю (левожелудочковую), где каждая форма имеет собственный патогенез и симптоматику.
Если заметили ухудшение здоровья, немедленно обратитесь к грамотному специалисту. Именно такие специалисты работают в Международном медицинском центре ОН КЛИНИК. Наши двери открыты для Вас ежедневно, в том числе по выходным и праздникам.
Симптомы
Заболевания сердца обладают схожей симптоматикой и выражаются болью в грудной области, отдающей, как правило, в левую сторону (лопатку, локоть, челюсть и шею). Исключением не является и левожелудочковая недостаточность. В этом случае клиническую картину дополняют еще такие симптомы:
- лихорадка; резкие скачки АД;
- сбивчивое дыхание; тяжелая одышка; кашель;
- потемнение в глазах; головокружение; обмороки;
- аритмия; увеличение ЧСС;
- отечность конечностей;
- патологическое увеличение шейных вен;
- увеличение печени, асцит;
- синюшность кожи.
При прогрессировании левожелудочковой недостаточности симптомы заболевания наблюдаются даже в покое. У пациентов с хронической формой заболевания нередко развивается острая левожелудочковая недостаточность в виде отека легких или сердечной астмы.
Причины левожелудочковой недостаточности
Левожелудочковая недостаточность развивается вследствие перегрузки или сильного поражения именно левосторонних отделов сердца. Недостаток поступления питательных веществ и невозможность сердечной мышцы полноценно выполнять свою работу провоцирует патогенный застой крови в левых отделах сердца, что влечет за собой развитие таких опасных состояний, как сердечная астма и отек легких.
Левожелудочковая недостаточность может развиваться в результате таких патологических факторов:
- острый инфаркт миокарда;
- гипертоническая болезнь;
- пороки сердца;
- гипертиреоз;
- острый миокардит;
- тяжелое алкогольное или наркотическое отравление;
- опухоли левых сердечных отделов.
Левожелудочковая недостаточность – очень опасное состояние, которое требует немедленной диагностики и скорейшего лечения, поскольку очень часто сочетается с правосторонней сердечной недостаточностью и может повлечь внезапный летальный исход. Ни рискуйте здоровьем! Обратитесь в надежную проверенную клинику за по-настоящему качественной медицинской помощью.
Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Поскольку левожелудочковая недостаточность имеет тенденцию стремительно прогрессировать, своевременная диагностика является крайне необходимой. Для правильной постановки диагноза недостаточно лишь ЭКГ, нужно проведение комплексного исследования:
- УЗИ сердца;
- рентгенография грудной области;
- радиоизотопная вентрикулография;
- ПЭТ – позитронно-эмиссионная томография.
Проанализировав все полученные данные и клиническую картину, врач разрабатывает наиболее результативную схему лечения, обеспечивающую продолжительный период ремиссии без возможности рецидива болезни.
Кардиологи ОН КЛИНИК к лечению левожелудочковой недостаточности подходят комплексно. Врач не только разрабатывает индивидуальную схему медикаментозного лечения, но и составляет программу лечебно-профилактических мероприятий, включающую лечебную диету, необходимые кардионагрузки, коррекцию образа жизни и т.д.
Левожелудочковая сердечная недостаточность не только значительно снижает качество жизни человека, но является опасным для жизни заболеванием, поскольку чревато развитием отека легких и кардиогенного шока.
Поэтому, лечение направлено не только на устранение симптомов, а и непосредственно самой причины развития этого состояния.
Правильно подобранная терапевтическая схема и своевременно назначенное лечение – залог успешной борьбы с левожелудочковой недостаточность и минимизация риска развития осложнений.
Если Вас беспокоит одышка от минимального напряжения, регулярное появление шума в ушах, головокружений, а о скачках АД и боли в груди и упоминать не стоит – приходите на консультацию в Центр кардиологии ОН КЛИНИК.
У нас принимают ведущие кардиологи Москвы, врачи высшей категории, доктора и кандидаты наук, авторы многих научных работ и методов эффективного лечения кардиологических заболеваний и состояний, успешно применяющихся отечественными и зарубежными коллегами.
Наши доктора имеют огромный опыт успешного лечения левожелудочковой недостаточности, как с помощью консервативной, так и оперативной терапии. Мы предлагаем не только амбулаторное, но и комфортное стационарное лечение.





 Норадреналин
Норадреналин Амиодарон
Амиодарон Реополиглюкин
Реополиглюкин Лидокаин
Лидокаин Клопидогрел
Клопидогрел