Гемодиализ – это процедура, которая позволяет очищать организм пациента с нарушенной работой почек от лишней жидкости и токсинов.
При острой или хронической почечной недостаточности почки не способны выводить воду и продукты метаболизма белка — мочевину и креатинин, поддерживать стабильный уровень калия, фосфора. В этом случае необходимо экстракорпоральное, т.е.
внепочечное, удаление ненужных веществ. В быту гемодиализ называют «искусственной почкой» или просто диализом.
Как проходит гемодиализ
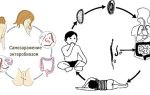
Для подсоединения к искусственной почке необходим сосудистый доступ. С этой целью на предплечье руки заранее выполняют небольшое хирургическое вмешательство — формируют артерио-венозную фистулу.
Это сшивание артерии и вены. После операции получают поверхностно расположенный сосуд с достаточно высокой скоростью тока крови и толстой стенкой. Фистуле необходим срок около 1 месяца, чтобы «созреть», т.е.
сформироваться после полного заживления.
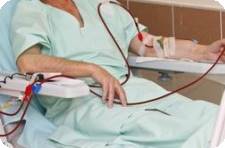
Во время процедуры диализа в фистулу вводят иглу с подсоединенной гибкой трубкой, по которой кровь поступает в диализный аппарат. Там происходит удаление токсинов, избыточного количества электролитов и жидкости. После этого кровь возвращают в сосудистое русло больного.
Чтобы кровь не сворачивалась и не забила тромбами диализную систему, вводят гепарин. В экстренных случаях, когда нет готового доступа, пациенту устанавливают катетер в крупный сосуд. Гемодиализ делают трижды в неделю, в среднем процедура занимает 4 часа.
Все это время пациент лежит в функциональном кресле, подсоединенный к аппарату; можно читать, смотреть ТВ, спать, слушать музыку.
Рисунок 1. Схема гемодиализа. Источник: inspiring / freepik.com
Показания к началу гемодиализа
Гемодиализ проводят при остром повреждении почек и при хронической почечной недостаточности. Так как острое повреждение может быть обратимым, то и процедур в этом случае требуется лишь несколько, обычно от 2 до 5. С восстановлением функции почек гемодиализ прекращают.
При хронической недостаточности или при остром повреждении с неблагоприятным исходом почки полностью перестают выполнять свои функции. Происходит это из-за гибели почечных клубочков и замещения их рубцовой тканью. В этом случае гемодиализ замещает работу почек и проводится до момента пересадки донорского органа либо до смерти пациента.
Показания к началу процедуры определяет врач-нефролог. Специалист в первую очередь ориентируется на состояние пациента, но учитывает и результаты анализов. Симптомы, которые указывают на необходимость скорейшего начала диализа у пациентов с тяжелым заболеванием почек:
- нарушение деятельности мозга из-за воздействия уремических токсинов
- невозможность контроля артериального давления
- выраженное нарушение кислотно-щелочного баланса
- неконтролируемые отеки с риском развития отека мозга или отека легких
- прогрессирующая потеря веса
- выраженная тошнота, рвота, общая слабость
- мучительный кожный зуд, отложение токсинов на серозных оболочках организма
- повышение уровня калия свыше 6,5 ммоль/л
- снижение уровня клубочковой фильтрации до уровня менее 10 мл/мин.
Оборудование для гемодиализа. mailsonpignata / freepik.com
Противопоказания к процедуре гемодиализа
Противопоказания в настоящее время сведены к минимуму — это острое нарушение мозгового кровообращения, кровотечение, общее тяжелое состояние, обусловленное сердечной недостаточностью или онкологическим заболеванием, и психические заболевания (не связанные с поражением головного мозга уремическими токсинами). Тем не менее, даже эти противопоказания считают относительными, т.е. в определенной клинической ситуации пациенту может быть начат гемодиализ, если потенциальная польза процедуры очевидна.
Осложнения гемодиализа
Самыми частыми проблемами бывают:
- повышение или снижение артериального давления
- судороги в мышцах
- головная боль
Несколько реже может быть тошнота, нарушения ритма сердца, тромбоз артерио-венозной фистулы.
Для профилактики осложнений важно принимать предписанные препараты для снижения давления, в период между процедурами гемодиализа соблюдать диету с ограничением жидкости.
В междиализный период прирост веса не должен превышать 5 процентов от идеального «сухого» веса. При нарушении фосфорно-кальциевого обмена нужно корригировать уровни кальция, паратгормона, фосфора и витамина D3.
Не стоит самостоятельно принимать препараты, влияющие на свертываемость крови.
Образ жизни пациента на гемодиализе
mailsonpignata / freepik.com
В России пациенты с почечной недостаточностью получают диализное лечение за счет государственных средств.
Хронический гемодиализ значительно изменяет жизнь пациента, так как необходимо посещение диализного центра три раза в неделю. К счастью, сейчас все более широкое распространение получает так называемый «гостевой» диализ.
Например, если пациент хочет уехать в отпуск или навестить родственников в другом городе, он может заблаговременно связаться с ближайшим диализным центром этого города и попросить зарезервировать ему время на процедуры.
После приезда в гости программный гемодиализ проводят не в домашнем, а в гостевом центре весь период пребывания. Для пациента это обычно бесплатно, три процедуры в неделю оплачивает государство.
Оплата может быть нужна во время заграничных поездок, при необходимости делать диализ чаще или при внезапной поездке без предварительного согласования с гостевым центром.
Диета при гемодиализе
Для того, чтобы хорошо переносить очищение крови, важно постоянно контролировать свой вес, не допуская большого набора жидкости между процедурами, придерживаться диеты с ограничением продуктов, богатых калием (сухофрукты, орехи, картофель) и фосфора (сыр, рыба).
oksix / freepik.com
Существуют нормы потребления белка. Определяются они из расчета 1,2 г белка/ 1 кг веса в сутки. Половина этого белка должна быть животного происхождения. Пациенту весом 65 кг полагается получать с пищей 78 граммов белка.
При недостаточном питании начинается истощение. В таких случаях нужно дополнительное питание, например, жидкие питательные смеси и белковые порошки.
Если они не оказывают эффекта, назначают питание по зонду, а если и оно не помогает, то питательные вещества вводят парентерально (внутривенно).
Диализные больные не должны употреблять столовую соль и большинство солезаменителей, содержащих калий, а также есть блюда, приготовленные с существенной добавкой соли. Гемодиализ удаляет из организма водорастворимые витамины — C и группы B.
Поэтому рекомендуется принимать с пищей витамины: суточная норма витамина C 60-100 мг, фолиевой кислоты — 0,8-1 мг. Отдельно назначается витамин D, доза устанавливается индивидуально в зависимости от уровня кальция, фосфора и кальцитриола в крови.
Общее потребление кальция не должно превышать 2000 мг в сутки, а фосфора — 800-1000 мг.
Очень часто у диализных пациентов возникает железодефицитная анемия, что требует введения стимулирующих образование красных кровяных клеток средств (эритропоэтинов) и препаратов железа.
Перспективы
Несмотря на некоторые сложности, большинство пациентов на гемодиализе живут полноценной жизнью: они могут работать, учиться, заниматься физкультурой, посещать бассейн, ездить в отпуск.
В настоящее время пациенты на искусственной почке могут жить 20-30 лет.
Если гемодиализ начинают в возрасте старше 75 лет и уже есть тяжелые заболевания сердца, сосудов или сахарный диабет, то прогноз ухудшается.
Поскольку жизнь на гемодиализе — это очень надолго, пациенту предстоит приучить себя к мысли о постоянной совместной работе с врачом и диализной командой, а также освоить самоконтроль в междиализный период (это примерно 92% всего времени, которым располагает больной). Очень важно следить за весом, рационом, знать о действии каждого назначенного лекарства и уметь оценить критичность любой ситуации.
- “Dialysis. Overview”, NHS, [https://www.nhs.uk/conditions/dialysis/](https://www.nhs.uk/conditions/dialysis/)
- Нефрология (клинические рекомендации) под редакцией Е.М. Шилова, А.В. Смирнова, Н.Л. Козловской, Москва, “ГЭОТАР-Медиа”, 2016.
- Takeki Ishida, Kenichi Kono, Yuusuke Nishida, Masahiro Yoshida. Functional recovery in post-stroke patientson hemodialysis during the convalescentphase: a comparison with those notundergoing hemodialysis [Электронный ресурс] // Renal Replacement Therapy, 2021.
- Alexandre Lautrette, Christophe Leroy. Response to the letter to the Editor Regional citrate anticoagulation for intermittent hemodialysis in the intensive care [Электронный ресурс] // Annals of Intensive Care, 2021.
- Izaya Nakaya. Temporary central venous catheter at hemodialysis initiation and reasons for use: a cross-sectional study [Электронный ресурс] // Renal Replacement Therapy, 2021.
- Yuka Sugawara, Masao Iwagami, Kan Kikuchi. Infection prevention measures for patientsundergoing hemodialysis during theCOVID-19 pandemic in Japan: a nationwidequestionnaire survey [Электронны ресурс] // Renal Replacement Therapy, 2021.
Гемодиализ
| Гемодиализ — это метод внепочечного очищения крови, незаменимый при некоторых критических состояниях, часто становящийся регулярной процедурой. Зачастую гемодиализ ассоциируется с лечением дисфункции почек, а окончательное их восстановление обычно становится возможным лишь после трансплантации. |
Что такое гемодиализ?
Процедура гемодиализа базируется на диффузии через полупроницаемую мембрану токсических веществ, которые накапливаются в крови и других биологических жидкостях человека при наличии у него уремии.
Процедура представляет собой внепочечное очищение крови и применяется в случае острой или хронической почечной недостаточности, ее не следует путать с перитонеальным или кишечным диализом.
Гемодиализ позволяет нормализовать нарушения водного и электролитного балансов, вывести из организма токсические продукты метаболизма, что обычно входит в функцию почек.
Кишечный диализ имеет с гемодиализом мало общего, ведь представляет собой промывание слизистой оболочки кишечника гипертоническими растворами. У перитонеального диализа с гемодиализом общего несколько больше — это также очищение крови, однако производится оно за счет замены специальных растворов в брюшной полости, здесь роль мембраны выполняет брюшина
Процесс диализа опосредован механизмами диффузии осмоса и ультрафильтрации. Диализное лечение может быть стационарным или домашним.
Для проведения гемодиализа применяются аппараты «искусственная почка», самые эффективные из которых позволяют сократить время процедуры до 3-4 часов и их можно использовать для проведения диализа в домашних условиях.
В основе гемодиализа содержится процедура обмена с использование полунепроницаемой мембраны, с одной стороны контактирующей с кровью, а с другой — с диализирующим раствором. Между кровью и раствором создается гидростатический градиент давления, и тем самым обеспечивается ультрафильтрация — из организма выводится избыток жидкости, а из крови удаляются вредные вещества и продукты обмена.
Диализ позволяет:
- вывести так называемые уремические яды,
- снизить уровень мочевины и креатинина в крови,
- в большинстве случаев скорректировать нарушения кислотно-основного состояния,
- скорректировать диселектролитемию,
- снизить артериальную гипертензию путем удаления натрия и воды,
- смягчить проявления уремической энцефалопатии.
Однако для уменьшения анемии, проявлений полинейропатии, остеопатии, перикардита, невыносимого зуда нужно продолжить медикаментозное лечение, которое проводилось до диализа, а иногда и прибегать к гемофильтрации или плазмаферезу.
Время проведения диализа зависит от состояния пациента и колеблется от 12 до 24 часов в неделю. В последнее время наметилась тенденция к сокращению времени проведения диализа до 4 часов один раз в два дня.
Режим и программа гемодиализа определяются строго индивидуально. Регулировать частоту гемодиализа можно посредством выбора мембран, отличающихся площадью поверхности. Это может быть ежедневный двухчасовой диализ, а может быть и двухразовый за неделю. Еще реже проводить гемодиализ становится возможным, если сохранена выделительная функция почек.
Гемодиализ позволяет значительно улучшить прогноз хронической почечной недостаточности — 5-летняя выживаемость больных, находящихся на амбулаторном гемодиализе, в общем достигает 80%. Реабилитацию этих больных можно оценить следующим образом:
- отличная — работоспособность восстанавливается полностью (бывает редко);
- хорошая — симптомы уремии ликвидированы, но работоспособность, физическая и психическая активность снижены (50% больных);
- удовлетворительная — работоспособность и активность снижены более чем на половину;
- плохая — человек совершенно неработоспособен.
Показания к гемодиализу
Качество крови больного требует применения гемодиализа при следующих патологиях:
- острая почечная недостаточность;
- хроническая почечная недостаточность;
- тяжёлые нарушения электролитного состава крови;
- гипергидратация, угрожающая жизни (отёк лёгких, отёк головного мозга и т. п.), не снижаемая консервативной терапией;
- отравления ядами и лекарствами (способными пройти через гемодиализную мембрану);
- отравление спиртами.
Лечение программным гемодиализом показано при таких клинических показателях:
- снижение клубочковой фильтрации до 5 мл/мин, что примерно соответствует повышению уровня креатинина до 1,1-1,3 ммоль/л (если клинические проявления выражены, гемодиализ следует начинать как можно раньше, уже при клиренсе 10 мл/мин);
- падение суточного диуреза ниже 700 мл;
- появление начальных признаков уремической остеопатии, полинейропатии, не корригированной гиперкалиемии (7 ммоль/л и выше), гипергидратации, прекоматозного состояния, неукротимой рвоты, невыносимого зуда, перикардита, геморрагического диатеза.
Противопоказания к гемодиализу
Абсолютными противопоказаниями к лечению программным гемодиализом являются:
- злокачественные новообразования,
- острые и хронические лейкозы,
- тяжелые органические поражения нервной системы,
- тяжелые психические расстройства (психозы, эпилепсия, шизофрения),
- тяжелая сердечная и легочная недостаточность,
- терминальная стадия хронической почечной недостаточности с необратимыми тяжелыми изменениями органов и систем;
- возраст старше 80 лет или старше 70 при наличии сахарного диабета.
- Относительными противопоказаниями являются:
- При язвенной болезни и неспецифическом язвенном колите перед началом программного гемодиализа необходимо провести радикальное лечение больного, включая и хирургическое.
- Пожилой возраст больных не является противопоказанием к гемодиализу, но в возрасте 65 лет эффективность его значительно снижается и в течение последующих двух лет выживаемость оценивается в 50% пациентов, тогда как в молодом и среднем возрасте продолжительность жизни больных, находящихся на гемодиализе, достигает 5-10 лет и более.
Как устроен гемодиализ?
- Гемодиализ — сложная медицинская процедура, в большинстве своем проводимая в медицинском учреждении, однако на сегодняшний день существуют и аппараты для домашнего гемодиализа.
- Гемодиализ будет невозможным без трех обязательных его составляющих — устройства для подачи крови, непосредственно диализатора, то есть полупроницаемой мембраны, и устройства для подачи и приготовления диализирующего раствора.
- Классическая процедура гемодиализа требует следующего:
- оборудование
- обратный осмос для очистки воды;
- роликовая насосная станция;
- гемодиализатор (так называемая «искусственная почка»), временно замещающий функцию почки;
- кресло/кровать для расположения в них пациентов во время процедуры
- весы медицинские
- расходные материалы
- диализатор — функциональная единица гемодиализа, содержащая в своей структуре полупроницаемую мембрану;
- магистраль/контур крови для проведения крови пациента из кровеносного русла к диализатору и от диализатора в кровеносное русло.
- 2-просветные перманентные и временные центральные венозные катетеры или иглы для пункции артериовенозной фистулы/артериовенозного сосудистого протеза.
- ацетатный и бикарбонатный концентрат в подходящей для забора таре;
- стерильный набор включающий в себя салфетки, тампоны, вспомогательный инструментарий;
- физиологический раствор (например, 0,9% натрия хлорид) — 1500-2000 мл;
- асептики и антисептики;
- шприцы одноразовые;
- гепарин или низкомолекулярные гепарины;
- препараты и средства неотложной помощи.
Наличие роликового насоса кровь изымается по трубкам в диализатор. На ее пути происходит замер скорости поступления крови и ее давление, нормальным считается ток в 300-450 мл крови в минуту. В то же время происходит приготовление диализирующего раствора, он поступает в диализатор, пройдя мимо мембраны со скоростью 500 мл в минуту по направлению обратному к току крови.
Состав диализирующего раствора обычно сходен с плазмой крови. Иногда (зависимо от уровня электролитов в крови и для регулирования количества удаляемой крови) состав корректируется в количестве калия или натрия, а количество хлора, кальция и бикарбоната обычно остается без изменений.
Обычно процедуру выполняют амбулаторно, но разработаны (и популярны за рубежом) портативные аппараты, позволяющие производить гемодиализ в домашних условиях.
Достоинствами домашнего гемодиализа являются возможность более частого его проведения и отсутствие необходимости постоянного посещения медицинского центра, что делает его совместимым с максимально приближенными к нормальным работой, диетой и образом жизни.
Смежные с гемодиализом процедуры
Гемодиализ применяется для лечения критических состояний, часто почечной недостаточности — острой или хронической, а потому не исключается сочетание данной прцедуры с другими для достижения максимального эффекта.
Гемофильтрация основывается на конвекторной транспортировке жидкой части крови и растворенных в ней веществ через мембрану с высокой гидравлической проницаемостью с частичной или полной обработкой ультрафильтрата стерильным раствором.
Гемофильтрация — это метод очистки крови путем фильтрации через плотные мембраны с высокой пористостью, способные выдерживать более высокое гидростатическое давление, чем при обычном диализе (200-300 мм рт. ст.). Скорость фильтрации крови достигает 50-90 мл/мин, благодаря чему из организма удаляется большое количество жидкости и токсических веществ.
Гемофильтрация способна корректировать ряд устойчивых к гемодиализу патологических состояний: стойкую гипергидратацию и артериальную гипертензию, а также уремическую нейропатию, гипертриглицеридемию, гиперфосфатемию, перикардит. Ее применяют преимущественно у больных с почечной недостаточностью с объемным перегрузкой, которым не нужен гемодиализ.
Гемодиафильтрация сочетает эффекты гемофильтрации и гемодиализа.
Применение перитонеального диализа основывается на том, что кровеносные сосуды внутри брюшины отделены от ее полости лишь тонким слоем мезотелия, общая площадь которого составляет 1-2 мг.
В брюшную полость на 3-4 см ниже пупка вводят пластиковый катетер разной конструкции, проксимальный отдел которого смещают в подкожный туннель (длиной 10 см), направленный вверх, чтобы предотвратить инфицирование брюшины.
После этого конец катетера выводят наружу через дополнительное отверстие в коже.
В последние годы широкое распространение получил постоянный амбулаторный перитонеальный диализ: в брюшной полости несколько раз в сутки меняется по 2 л диализата, который вводят из специального мешка. Состав его подбирают индивидуально для каждого пациента, в зависимости от характера нарушений гомеостаза и уровня азотемии.
Применение перитонеального диализа ограничено из-за вероятности развития осложнений:
- инфицирование места катетеризации и перитонит;
- большие потери белка — до 20-25 г в сутки, что требует увеличения его содержания в рационе до 1-1,4 г на 1 кг массы тела в сутки;
- базальные ателектазы легких при введении чрезмерно больших объемов диализата.
Перитонеальный диализ показан в терминальной стадии хронической почечной недостаточности:
- больным сахарным диабетом,
- больным вирусным гепатитом,
- больным СПИДом,
- лицам пожилого возраста, страдающим сердечной недостаточностью,
- пациентам, которым трудно наложить артериовенозную фистулу (в частности, детям),
- больным тяжелой анемии,
- больным злокачественной артериальной гипертензией.
Противопоказаниями по перитонеальному диализу являются:
- недавно перенесенная абдоминальная операция,
- большое количество оперативных вмешательств в анамнезе,
- наличие спаек, ко- или илеостомы, грыжи,
- инфекции кожи и подкожной клетчатки в области передней брюшной стенки,
- злокачественные новообразования в брюшной полости,
- ожирение III-IV степени,
- заболевания позвоночника, сопровождающиеся болью в пояснице,
- тяжелые заболевания легких с бронхообструктивным синдромом,
- отрицательное отношение больных к такому методу лечения.
Таких ограничений лишена трансплантация почки, что по своей эффективности значительно превосходит диализ, поскольку открывает возможность для восстановления всех функций здоровых почек и нормализации свойственных уремии нарушений обмена веществ.
Диета при гемодиализе
Питание при гемодиализе играет далеко не второстепенную роль. Составление рациона должно преследовать цель максимально снизить накопление продуктов жизнедеятельности в крови, а потому учитываются следующие нюансы:
- основа ежедневного меню — сбалансированное количество белковых продуктов, то есть курица, мясо и рыба;
- тщательному контролю необходимо подвергать количество калийсодержащих продуктов и не злоупотреблять ими (возрастает риск осложнений со стороны сердца) — это заменители соли, некоторые фрукты (бананы, апельсины), овощи (картошка), шоколад, сухофрукты и орехи;
- тщательному контролю необходимо подвергать количество потребляемой жидкости (возрастает риск отеков, артериальной гипертензии, осложнений со стороны сердца и легких) — ориентироваться на увеличение массы тела не более 5% между процедурами;
- ограничить количество поваренной соли, которая обуславливает жажду и задерживает жидкость в организме;
- ограничить потребление богатых фосфором продуктов, если врач назначил препараты для нормализации обмена кальция и фосфора, что бывает часто — это печень, сердце, морская рыба, яичные желтки, орехи и семечки, отруби;
Настоятельно рекомендуется лицам, находящимся на гемодиализе, не скрывать от своего лечащего врача случаи нарушений диеты. От таковых никто не застрахован, однако осведомленность об этом врача позволит скорректировать программу гемодиализа максимально благоприятным для пациента образом.
Осложнения гемодиализа
Гемодиализ — процедура, к выполнению которых больные вынуждены прибегать в течение многих лет. Она не лишена определенной доли осложнений, к таковым относят:
- синдром дисбаланса — проявляется головной болью, тошнотой, мышечными судорогами, повышением артериального давления и, в конце концов, обмороком;
- артериальную гипотензию — чаще развивается из-за избыточной ультрафильтрации в период диализа;
- пирогенные реакции — например, повышение температуры тела во время сеанса гемодиализа обусловлено бактериальным загрязнением аппаратуры и эндотоксемией;
- воздушную эмболию — является следствием поступления воздуха в систему из разных отделов аппарата, вследствие чего развивается клиническая картина эмболии мозговых или легочных сосудов;
- кровотечения — чаще случаются носовые и желудочно-кишечные кровотечения, реже кровоизлияния в мозг, в полость перикарда и субдуральные гематомы;
- перфорацию мембраны диализатора,
- присоединение вторичной инфекции — преобладает инфицирование вирусом гепатита В как больных (7-20%), так и сотрудников клиник, причем безжелтушные формы составляют 30%, а антиген НВS обнаруживают лишь в 40-50% всех случаев заболевания; кроме вирусного гепатита часто развиваются пневмонии;
- алюминиевая интоксикация — чаще всего является следствием повышенной его концентрации в воде, которую используют для изготовления диализата; повышение его концентрации в крови через 1-2 года от начала лечения диализом, а иногда и раньше, приводит к так называемой алюминиевой болезни, проявляющейся остеопатией (боль в суставах, слабость мышц, риск переломов костей) и энцефалопатией (расстройства речи, деменция, умеренная гидроцефалия).
- приобретенные кисты почек — особенно часто обнаруживаются у больных, находящихся на программном гемодиализе более 2 лет, локализируются в большинстве случаев в корковом веществе, часто кальцифицируются, а у 3% больных сочетаются со злокачественными опухолями почек.
Гемодиализ: понятие, когда показан, как проводят, рекомендации пациентам
Почечная недостаточность – неизлечимая патология, которая была смертельной до того, как появился гемодиализ. Этот процесс выведения продуктов обмена из крови позволяет продлить активную жизнь больного в среднем на 15-20 лет и, при необходимости, дождаться пересадки почки.
Что такое гемодиализ
При ХПН или ОПН почки перестают справляться со своей главной функцией – не выводят из организма продукты метаболизма – креатинин и мочевину. Вместо них это делает аппарат, с помощью которого кровь больного проходит через особые синтетические мембраны, благодаря чему очищается от токсинов и лишней жидкости.
Кроме креатинина и мочевины, он очищает кровь от электролитов, спирта, лекарственных препаратов, то есть полностью выполняет функции почек. Частота и продолжительность этой процедуры определяются персонально для каждого больного, но усредненный стандарт – трижды в неделю, от 2 до 4 часов.
Принцип работы аппарата
Метод предполагает обеспечение сосудистого доступа, для этого на предплечье пациента формируют фистулу, через которую будет подсоединяться аппарат. В нем устанавливается мембрана, с одной стороны которой течет диализный раствор, вытягивающий из крови молекулы удаляемых веществ. Соответственно, устройство состоит из двух основных частей:
- Секция для передвижения крови, оснащенная насосами и датчиками давления, которые помогают контролировать состояние пациента.
- Секция для приготовления очищающего раствора. Его состав подбирается для каждого пациента, а аппарат готовит диализат по заданным специалистом параметрам.
Гемодиализ – это процедура, которая выполняет следующие функции:
- Выведение продуктов обмена, очищение крови от уремических ядов.
- Обеспечение нормального кислотно-щелочного баланса. В раствор добавляют бикарбонат натрия, который попадает в кровь и нормализует рН.
- Удаление воды и натрия, за счет этого происходит снижение артериальной гипертензии, которая часто сопровождает почечную недостаточность. Удаление воды также позволяет устранить отеки, в том числе на внутренних органах, нормализовать работу легких, сердца, мозга.
Одновременно с процедурой внепочечного очищения крови в нее через специальный насос вводится гепарин. Он необходим как профилактика образования тромбов. Еще одно дополнительное устройство – воздушная ловушка, которая не допускает попадания в кровь воздуха, улавливая его.
Виды гемодиализа
Аппараты, которые используются для очистки крови, постоянно совершенствуются, поэтому у врачей и пациентов есть возможность выбрать подходящее устройство – функциональное, эффективное и одновременно удобное.
В зависимости от места проведения
Чаще всего при ХПН процедура проводится в амбулаторных условиях. Пациенты приходят в центры гемодиализа по расписанию, в соответствии с назначенным врачом графиком. В таких центрах всегда присутствуют специалисты, соблюдается стерильность, а врач может контролировать ход процедуры, анализировать результаты исследований и своевременно вносить коррективы в тактику лечения.
При острой почечной недостаточности и других неотложных состояниях пациенты проходят гемодиализ в условиях стационара, в соответствующих отделениях. Не так давно появилась возможность подключаться к аппарату прямо дома. Для этого существуют специальные небольшие портативные устройства.
Метод домашнего диализа довольно простой, но тоже требует дисциплины: процедура должна проводиться ежедневно по 2-3 часа. Кроме того, портативный аппарат стоит очень дорого, и приобрести его может далеко не каждый больной.
В зависимости от возможностей систем
Особенности метода в каждом отделении и общее время процедуры зависят от производительности установленных аппаратов:
- Площадь мембраны у традиционных устройств – от 80 кв. см до 1,5 кв. м. Фильтр с такими параметрами пропускает только маленькие частицы веществ, скорость крови не превышает 200-300 мл/мин., а длительность процедуры – от 4 часов.
- Аппараты с увеличенной мембраной, ее площадь составляет 1,5 — 2,2 кв. м. Скорость кровотока увеличивается до 550 мл/мин., продолжительность сеанса сокращается до 3 часов.
Кроме того, есть устройства с мембранами повышенной проницаемости. Через них могут проходить крупные молекулы веществ, поэтому очистка крови более эффективна.
Аппараты «искусственная почка» отличаются по строению диализаторов
Диализаторы различаются типами фильтров, строением, принципами работы. Основные виды:
- Пластинчатый. Фильтр таких приборов образуют несколько пластин, расположенных параллельно друг другу и покрытых мембраной. Внутри находится диализат (очищающий раствор), с внешней стороны – поток крови. Применение таких устройств снижает риск образования тромбов, позволяет контролировать степень фильтрации. Чтобы прибор был заполнен, требуется мало крови, и организм пациента во время процедуры не ощущает ее нехватку.
- Капиллярный. Фильтр – это несколько тысяч очень тонких капилляров, по которым течет кровь. Снаружи находится диализирующий раствор. Если проводится щадящая процедура (для детей или пациентов, которые только начинают привыкать к диализу), он течет в том же направлении, что и кровь, в остальных случаях – в обратном.
Оба типа диализаторов отличаются высокой эффективностью и качеством очистки крови, поэтому в диализных центрах устанавливаются как капиллярные устройства, так и пластинчатые.
Перитонеальный диализ – альтернатива гемодиализу
Методы гемодиализа развиваются и совершенствуются. Одна из достаточно новых технологий – перитонеальный диализ.
Суть метода заключается в том, что очищение крови происходит через катетер, установленный в брюшной полости.
Специальные аппараты для этого не требуются: в катетер заливают диализат, а через несколько часов его сливают. Вместе с раствором выводятся креатинин, мочевина и прочие продукты, требующие удаления.
С одной стороны, технология удобная, поскольку может проводиться дома и не требует посещения специального центра.
Однако осложнением гемодиализа в этом случае может стать инфицирование из-за отсутствия стерильных условий, поэтому наиболее распространенным методом по-прежнему остается амбулаторный диализ.
Перитонеальный же предлагается как альтернатива при отсутствии мест в диализном центре или невозможности добраться до него.
Показания для гемодиализа
В каких случаях проводят гемодиализ:
- ХПН. Как часто делают гемодиализ, зависит от сохранности функции почек. Если они работают на 20%, достаточно двух раз в неделю, если ниже, назначается три процедуры еженедельно.
- Острая почечная недостаточность из-за пиелонефрита, гломерулонефрита и других болезней почек. Цель гемодиализа в этом случае – улучшение состояния больного. Как только она будет достигнута, сеансы прекращаются.
- Отравление токсичными ядами или лекарственными средствами. Очищение крови проводится однократно на протяжении нескольких часов для удаления ядов и профилактики ОПН.
- Острое алкогольное отравление. Для выведения из организма формальдегида и других продуктов распада спирта достаточно одного сеанса продолжительностью до 12-14 часов.
- Избыточное количество воды в организме, которую нужно срочно удалить, чтобы не допустить появления отеков внутренних органов. Периодичность, количество сеансов определяются на основе состояния пациента.
- Нарушение электролитного баланса, характерное для некоторых заболеваний и острых состояний (например, для перитонита). Назначают 2-3 сеанса еженедельно до снижения уровня натрия в крови.
Прежде чем назначить очистку крови, врач изучает не только историю болезни, но и показания для гемодиализа. Оценивается уровень креатинина, мочевины, калия в плазме крови, рассчитывается функция почек и количество выделяемой мочи (оно должно быть менее 500 миллилитров в сутки).
Противопоказания для назначения диализа
Когда очищение крови становится единственным методом спасения пациента и диализ проводится экстренно, противопоказаний для него нет. В стандартных ситуациях препятствием для проведения процедуры могут стать:
- Возраст старше 80 лет, а для пациентов с сахарным диабетом – старше 70 лет.
- Инфекционные заболевания.
- Активный туберкулез.
- Инсульт.
- Злокачественные опухоли.
- Хронические сердечные заболевания, первые несколько месяцев после инфаркта.
- Нарушения свертываемости или злокачественные заболевания крови.
- Психические заболевания, при которых пациент не может контролировать свое поведение.
ХПН необратима, поэтому ответ на вопрос, для чего нужен гемодиализ, очевиден: чтобы продолжать жить. Он назначается пожизненно или до тех пор, пока не будет пересажена искусственная почка. Однако современные технологии безболезненные, не требующие реабилитации, поэтому в перерывах между сеансами пациенты могут жить полноценной жизнью и работать.
Гемодиализ — показания к проведению, как делают, результат после процедуры
Гемодиализ: как проводят, противопоказания, виды
Коротко об известном
Наши почки оказывают на продолжительность и качество жизни самое непосредственное влияние. Поэтому человек сталкивается с почечной недостаточностью, он, по сути, начинает травиться отходами обменных процессов. Кроме того, любой из нас подвержен заражению из источников внешних – например, пары ацетона. Это не проходит бесследно, особенно, когда почки дают сбой.
О гемодиализе известно давно. Сама методика обоснована необходимостью контролировать течение патологий, которые так или иначе связаны с резким повышением в крови продуктов распада, а также продуктов промежуточных.
Это происходит вследствие печеночной или же почечной недостаточности, процессом метастазирования, отравления лекарственными продуктами, спиртосодержащими веществами, ядами.
В онкологической практике нередко приходиться сталкиваться с проблемой интоксикации из-за роста опухоли, а она в свою очередь запускает процесс повышения концентрации патологических белков, что может привести к гибели больного.
По сути своей процедура и предназначена для выведения вредных веществ из крови. Прежде всего, к ней прибегают для лечения людей с почечной недостаточностью.
Аппараты, используемые в процедуре способны отфильтровывать из крови мочевину, токсины, лишнюю жидкость и помогает увеличить, иногда значительно, жизнь больных.
Медицинская статистика утверждает: очищать кровь необходимо более чем тысячи человек на миллион человек населения.
Как проводят
Итак, гемодиализ является очищением крови от веществ токсичных, избытка жидкости проводимом с помощью аппарата «искусственная почка». Принцип работа несложен. Мембрана «искусственной почки» позволяет «выкачивать» токсины из крови пациентов.
Они попадают в специальный раствор, а вот белки туда, опять-таки благодаря мембране не попадают. Затем начинается ультрафильтрация токсинов и избытка жидкости. Понятно, что подобные манипуляции необходимо проводить в условиях высокой стерильности.
«Искусственная почки» посредством трубки соединена с кровеносной системой больного. Специальный насос, прогоняет через аппарат кровь; очищаясь, она вновь поступает пациенту.
Данная процедура не мешает пациенту: в течение пяти-шести часов, пока она осуществляется, он может читать или смотреть телевизор. «Искусственная почка» выполняет сразу несколько функций:
- Нормализует уровень электролитов;
- Поддерживает баланс кислотно-щелочной;
- Удаляет продукты обмена;
- Противодействует образованию тромбов;
- Удаляет излишек воды и т.д.
Цели
Уникальность процедуры в том, что она удаляет из крови вредные вещества, которые попали туда извне либо в результате обменных процессов. В случае с онкологическими проблемами он способен снижать интоксикацию и улучшать общее состояние больного.
Что удаляет
С помощью гемодиализа удаляют из крови:
- Излишнюю жидкость;
- Яды;
- Мочевину;
- Креатинин;
- Препараты лекарственные;
- Спирт;
- Электролиты.
Показания и противопоказания
Как уже было отмечено, гемодиализ применим при почечной недостаточности и для пациентов с другими патологиями. Благодаря ему жизнь человека может быть сохранена и ее качество повышается. Однако есть и противопоказания к применению:
- Хронический гепатит;
- Цирроз печени;
- Серьезные проблемы с нервной системой;
- Туберкулез в активной форме;
- Проблемы со свертываемостью крови;
- А также возраст 70+.
Хорошо зарекомендовала процедура применительно к пациентам со значительной опухолевой интоксикацией, а также при подготовке к химиотерапии.
Виды
В настоящее время в мире практикуются несколько видов процедуры:
- В условиях дома;
- В условиях амбулатории;
- В условиях стационара.
Все они имеют свои достоинства и недостатки. Например, практикующаяся в Европе манипуляция в условиях домашних проста и безопасна, не заставляет пациента ждать своей очереди в клинику, однако дорога и требует специальной подготовки. В России практикуют проведение процедура в условиях стационара либо амбулатории.
Виды аппаратов «Искусственная почка» различаются по строению диализаторов:
- Пластинчатые;
- Капиллярные.
И те, и другие хорошо зарекомендовали себя и имеют характерные преимущества.
Альтернативы?
Сегодня существуют и альтернативные методики кровоочищения. Кроме «искусственной почки» применяют и иные другие методики, основанные на принципе мембраны ограниченно проницаемой.
Это, например, диализ перитонеальный и диализ кишечный.
В первом случае роль фильтра выполняет брюшина, во втором – стенка толстой кишки.
Обе методики можно применять при противопоказании гемодиализа. Обе значительно дешевле, но и эффективность их меньше. неоднократная лабораторная диагностика.
Прогнозы
- Когда речь заходит о том, как больной должен себя вести после процедуры, какую диету соблюдать, какой образ жизни стоит вести, основное слово за лечащим врачом или консилиумом докторов.
- Применение гемодиализа позволяет продлить человеку жизнь на несколько десятилетий.
- Поэтому рекомендации врача, составленные индивидуально, стоит выполнять неукоснительно.
Onco.Rehab – современная клиника интегративной онкологии, где на все интересующие Вас вопросы ответят квалифицированно и помогут.