Ведь диспепсия — это расстройство, характеризующееся не специфическим симптомокомплексом дискомфортных ощущений в желудочно-кишечном тракте. В ряду «диспепсия: что это такое — симптомы — лечение» особой проблемой является этап поиска источников симптоматики, который осложняется игнорированием многими пациентами проявлений желудочно-кишечного дискомфорта.
Лишь каждый десятый пациент с диспепсией обращается за врачебной помощью. Однако нельзя легкомысленно «отмахнуться», если обнаружилась диспепсия: что это такое — результат погрешности диеты, а может быть, симптомы злокачественного новообразования — от выяснения причин иногда зависит не просто возвращение комфортного пищеварения, но и жизнь пациента.
Основные симптомы диспепсии
Рецидивирующая и хроническая диспепсия проявляется в таких основных симптомах, как боль и жжение в эпигастральной области, быстрое (раннее) насыщение, постпрандиальное переполнение (жалобы на тяжесть, вздутие в желудке вне зависимости от объема съеденного). Подозрения на органическую диспепсию возникают при ряде тревожных симптомов (их называют также «сигналами опасности»):
- дисфагии;
- тошноты;
- рвоты;
- снижении (отсутствии) аппетита;
- потери массы;
- бледности кожных покровов;
- отклонении от нормы лабораторных показателей клинического анализа крови (СОЭ, количества форменных элементов).
Данные проявления (особенно возникшие в возрасте старше 55 лет), требуют незамедлительного эндоскопического исследования пациента на наличие структурных изменений (прежде всего — злокачественных новообразований).
Характеристика симптомов функциональной диспепсии (Римcкие критерии III)
Для диагностики функциональной диспепсии используются «Римские критерии III», принятые в 2006 году, согласно которым пациенты делятся на группы:
- с эпигастральным болевым синдром (ранее его называли «язвенноподобным», при котором пациенты чувствуют «повреждение ткани» в зоне локализации боли);
- с постпрандиальным (после приема пищи) дистресс-синдром (дискинетический вариант с преобладанием не болевого синдрома, а дискомфорта).
В терапевтической практике наиболее частым случаем обращения к врачу является диспепсия: что это с точки зрения этиологии, чем вызваны симптомы — вопросы, которые в некоторых случаях потребуют весьма серьезной дифференциальной диагностики.
Ведь диспепсия — это расстройство, характеризующееся неспецифическим симптомокомплексом дискомфортных ощущений в желудочно-кишечном тракте. В ряду «диспепсия: что это такое — симптомы — лечение» особой проблемой является этап поиска источников симптоматики, который осложняется игнорированием многими пациентами проявлений желудочно-кишечного дискомфорта.
Лишь каждый десятый пациент с диспепсией обращается за врачебной помощью. Однако нельзя легкомысленно «отмахнуться», если обнаружилась диспепсия: что это такое — результат погрешности диеты, а может быть, симптомы злокачественного новообразования — от выяснения причин иногда зависит не просто возвращение комфортного пищеварения, но и жизнь пациента.
Разновидности и причины диспепсии
По локализации дисфункции или органического поражения диспепсия подразделяется на пищеводную (дисфагию), диспепсию желудка и двенадцатиперстной кишки; диспепсию кишечника.
Однако наиболее распространенная классификация диспепсии носит этиологический характер.
Хотя считается, что механизмы этого гетерогенного расстройства многообразны, можно выделить два его основных типа: органический и функциональный.
Органическая (структурная) диспепсия
Около 40% пациентов испытывают диспепсический синдром вследствие органических поражений органов пищеварительной системы: язв, новообразований (доброкачественных и раковых), воспалений (при эзофагите, гастрите, панкреатите), холелитиазе, патологий желчевыводящих путей.
Наиболее часто клиническая картина разворачивается на фоне гастроэзофагеальной рефлюксной болезни, синдрома раздраженного кишечника, заболеваний, ассоциированных с инфекцией Helicobacter pylori.
Helicobacter pylori (под микроскопом) — бактерия, которая может вызвать диспепсию.
- Причиной могут быть и эндокринные патологии (дисфункции надпочечников, поджелудочной и щитовидной желез); склеродермия, саркоидоз; нарушение кровообращения (ишемия, мальформации сосудов, анемия); лучевая болезнь; гепатит (например, алкогольный).
- Для некоторых консервативных врачей до сих пор является непривычным, что некоторые симптомы больше не характеризуют диспепсию: что такое проявление, например, как рефлюкс (изжога) отнесено к неэрозивной рефлюксной болезни.
- При наличии таких симптомов, продолжающихся не менее трех месяцев (и при отсутствии зафиксированных органических поражений), пациенту может быть поставлен диагноз функциональной диспепсии.
При диспепсии симптомы зависят от локализации расстройства и специфики патогенных факторов. Так, в случае гиперсекреции кислоты в желудке появляется болевой синдром в эпигастрии и/или пилородуоденальной области, кислая отрыжка, рвота; а жалобы на дискомфорт в верхней зоне живота обычно характеризуют дискинетический вариант.
При диспепсии кишечника симптомы включают плеск, урчание, метеоризм, расстройства стула (запоры, диарею либо их чередование). В случае бродильной диспепсии у грудничка образуются много газов и уксусной кислоты; учащенный стул становится пенистым и приобретает кислый запах.
У ребенка бурчит вздутый живот, и лишь после отхождения газов малыш успокаивается и начинает играть и интересоваться окружающим. При жировой, бродильной и гнилостной диспепсии симптомы и лечение сходны в том, что основным проявлением является нарушение стула (частоты, консистенции, запаха, состава), а главной задачей становится коррекция питания.
Направленность лечения диспепсии
При диагностировании органического типа диспепсии терапия направлена на устранение основной патологии. Лечение функциональной диспепсии — консервативное, с применением следующих групп медикаментов:
- лекарства первой линии лечения, которые нацелены на эрадикацию Helicobacter pylori, регуляцию кислотности желудка (ингибиторы протонной помпы, Н2-блокаторы);
- прокинетики (итоприд, метопрокламид, домперидон);
препараты второй линии (антидепрессанты, спазмолитики, анальгетики).
Диарея является особенно опасным при жировой и бродильной диспепсии симптомом: и лечение помимо диетотерапии должно включать средства, восстанавливающие электролитный баланс.
Диспепсия: лечение лекарственными препаратами (Метоклопрмид, Домперидон, Итоприд)
Распространено заблуждение относительно лечения диспепсии беременных: что это такое расстройство, которое «пройдет само» и не нуждается в лечебных мероприятиях.
Однако этот подход не вполне оправдан, поскольку проявления диспепсии не только значительно ухудшают качество жизни пациентки в этот волнительный период, но и повышают риск последующего развития гастроэзофагеальной рефлюксной болезни.
Лекарственная терапия диспепсии беременных ограничена, но в некоторых случаях под контролем врача допускается прием антацидов, прокинетиков. При диспепсии лечение медикаментами должно поддерживаться изменением образа жизни: переходом на сбалансированное питание, психотерапией, избавлением от вредных привычек.
Придется ограничить потребление продуктов, вызывающих активизацию гнилостных бактерий и брожение в желудке и кишечнике. Отказ от курения снизит риск диспепсии в 2 раза. Особенно внимательными к избеганию факторов риска следует быть пациентам с наследственной предрасположенностью к этому расстройству.
Рекомендуем также статью: Гастал – инструкция по применению
Видео: Синдром раздраженного кишечника (программа «Будьте здоровы»)
Источник: http://lekarstvie.ru/gastroenterologiya/dispepsiya.html
Диспепсия
Диспепсия – это нарушение пищеварения, обусловленное причинами органического и функционального характера. Симптомами являются боли в верхней части живота неясной локализации, тошнота, изжога, чувство переполненности желудка, быстрое насыщение после еды и др. Диагноз устанавливается только в случае исключения другой патологии ЖКТ, основополагающее значение при этом имеет эндоскопическое обследование верхних отделов пищеварительного тракта. Лечение симптоматическое: ферментные препараты, средства для улучшения моторики ЖКТ и т. д. Огромное значение имеет психотерапия – после занятий с психологом большинство пациентов отмечают снижение интенсивности жалоб.
Диспепсия – одна из главных проблем современной гастроэнтерологии, так как неопределенные жалобы на дискомфорт пищеварения предъявляет до 40% населения развитых стран, при этом к докторам обращается лишь каждый пятый. Расстройства пищеварения могут иметь органическую или функциональную основу.
Органическая диспепсия возникает на фоне различной патологии органов пищеварения (гастриты, язвенная болезнь, воспалительные заболевания гепатобилиарной системы, поджелудочной железы и разных отделов кишечника, опухоли ЖКТ и др.).
О функциональной диспепсии говорят в том случае, когда при наличии симптомов нарушения деятельности желудка не выявляется никакой органической патологии, которая могла бы эти жалобы вызвать.
Женщины страдают функциональной диспепсией в 1,5 раза чаще мужчин; основной возрастной контингент, у которого выявляется данное заболевание, составляют лица 17-35 лет.
Диспепсия
Патологию принято считать психосоциальным заболеванием, при котором в результате различных стрессовых факторов нарушается регуляция функций желудка и начальных отделов кишечника.
Кроме эмоционального перенапряжения, причинами развития функциональной диспепсии могут быть нарушения питания, прием некоторых лекарственных препаратов, повышение секреции соляной кислоты, хеликобактерное обсеменение слизистой оболочки желудка, дискинезия начальных отделов пищеварительного тракта, нарушение переваривания сложных сахаров и др. Известно, что гиповитаминозы (недостаточность витаминов С и группы В) также могут способствовать развитию диспепсии.
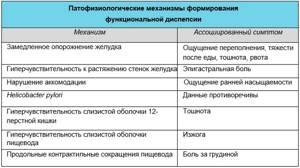
В результате воздействия перечисленных факторов на стенку желудка повышается чувствительность висцеральных рецепторов, возникает дискоординация моторики желудка и тонкого кишечника, нарушается нормальная секреция пищеварительных соков.
Проявлениями данных расстройств служат гастропарез (сопровождается тяжестью в эпигастрии, тошнотой и рвотой), повышенная висцеральная восприимчивость к растяжению (ощущение переполненности желудка, голодные боли в подложечной области), неполное расслабление мышечного слоя органа (чувство раннего насыщения), замедление продвижения пищевых масс из желудка в кишечник.
С диспепсическим синдромом протекают и такие заболевания, как пищевая аллергия, гастроэзофагеальная рефлюксная болезнь, диафрагмальная грыжа со смещением брюшного отдела пищевода в грудную полость, гастрит, ахлоргидрия, язвенная болезнь желудка и двенадцатиперстной кишки, желчнокаменная болезнь, холецистит, состояние после холецистэктомии, панкреатит, пилоростеноз, опухоли ЖКТ, различные инфекции пищеварительного тракта.
Наиболее частой причиной диспепсии у детей являются пищевые токсикоинфекции, в этом случае на первый план, наряду с диспепсическим, выходит синдром токсико-эксикоза. Поскольку признаки органической диспепсии рассматриваются в разделах о соответствующих заболеваниях ЖКТ, в данной статье речь пойдет преимущественно о функциональной диспепсии.
В результате воздействия перечисленных факторов на стенку желудка повышается чувствительность висцеральных рецепторов, возникает дискоординация моторики желудка и тонкого кишечника, нарушается нормальная секреция пищеварительных соков.
Проявлениями данных расстройств служат гастропарез (сопровождается тяжестью в эпигастрии, тошнотой и рвотой), повышенная висцеральная восприимчивость к растяжению (ощущение переполненности желудка, голодные боли в подложечной области), неполное расслабление мышечного слоя органа (чувство раннего насыщения), замедление продвижения пищевых масс из желудка в кишечник.
На основании патогенетического принципа различают функциональную и органическую диспепсию. Органическая патология сопровождает различные заболевания пищеварительного тракта, а функциональная протекает на фоне отсутствия органического поражения ЖКТ. По причинному фактору выделяют следующие варианты диспепсии:
- Алиментарная – обычно связана с нарушением соотношения основных питательных веществ в рационе. Бродильная диспепсия развивается при преобладании в меню углеводов, гнилостная – белков и несвежего мяса, мыльная – при переизбытке тугоплавких жиров.
- Ферментативная – связана с недостаточной выработкой пищеварительных ферментов. В зависимости от того, в каком органе развилась ферментная недостаточность, выделяют гастрогенную, панкреатогенную, гепатогенную и энтерогенную диспепсию.
- Диспепсия при синдроме мальабсорбции — связана с нарушением всасывания питательных веществ в кишечнике.
- Инфекционная — развивается при различных кишечных инфекциях, чаще всего при дизентерии и сальмонеллёзе.
- Интоксикационная – возникает при острых отравлениях, тяжёлых общих инфекциях, обширных травмах.
Также выделяют четыре клинические формы функциональной диспепсии: язвенноподобная, дискинетическая, рефлюксоподобная и неопределённая.
Диагноз функционального расстройства устанавливается при наличии трех обязательных критериев. Первый из них – жалобы на боли и дискомфорт в верхней половине живота по срединной линии в течение одной недели ежемесячно, либо 12 недель в году.
Второй — отсутствие органических изменений ЖКТ при физикальном, эндоскопическом и ультразвуковом обследовании верхних отделов пищеварительного тракта.
Третьим критерием является отсутствие признаков синдрома раздраженного кишечника (облегчение симптомов после дефекации или изменения характера и частоты стула).
Существует ряд признаков, при наличии которых диагноз исключается: это дисфагия, повышение температуры тела, появление крови в стуле, воспалительные изменения в клинических анализах, беспричинная потеря веса, анемия. При наличии перечисленных симптомов требуется более глубокое обследование пациента для постановки верного диагноза.
Различают четыре варианта течения функциональной диспепсии, каждый из которых имеет свои клинические и физикальные признаки.
Язвенноподобный вариант проявляется достаточно сильными ночными или голодными болями в эпигастральной области, часто возникающими после эмоционального перенапряжения. Болевой синдром купируется приемом пищи, введением антацидов.
Характерным признаком является чувство страха во время приступа, навязчивые мысли о наличии неизлечимого заболевания.
Дискинетический вариант выражается чувством переполненности желудка после еды, тяжестью в эпигастрии, тошнотой, вздутием живота. Возможна рвота, приносящая облегчение. Пациенты отмечают, что после еды наступает быстрое насыщение.
Рефлюксоподобная диспепсия проявляется изжогой, чувством жгущей боли за грудиной, отрыжкой и срыгиванием кислотой. Последняя форма заболевания – неопределенная, или неспецифическая – характеризуется полиморфизмом симптомов, при этом выделить один ведущий не представляется возможным.
Для функциональной диспепсии характерно длительное течение, отсутствие прогрессирования симптомов.
Консультация гастроэнтеролога позволит выявить ведущие жалобы, определиться с необходимым объемом исследований. Диагноз функциональной диспепсии устанавливается только после полного обследования пациента и исключения другой патологии ЖКТ.
Обязательными являются следующие исследования: консультация врача-эндоскописта для проведения эзофагогастродуоденоскопии, УЗИ органов брюшной полости, исследования крови (общеклинический и биохимический анализы крови), исследование кала для оценки пищеварительной деятельности, выявления скрытой крови.
При функциональной диспепсии во время ЭГДС изменения слизистой не визуализируются. На УЗИ органов брюшной полости может быть обнаружен хронический панкреатит, желчнокаменная болезнь. Отклонений в анализах при этом диагнозе обычно не бывает.
Для дифференциальной диагностики с другими заболеваниями ЖКТ могут потребоваться дополнительные исследования. При рентгенографии желудка может выявляться расширение полости органа, замедление эвакуации пищи.
На электрогастрографии регистрируется нарушение перистальтики желудка (чаще всего урежение ее ритма).
Для определения кислотности проводится исследование желудочного сока, внутрижелудочная рН-метрия (возможно как повышение, так и понижение рН).
Для оценки степени расслабления желудка используется антродуоденальная манометрия, во время которой в полость органа вводится специальный датчик, передающий показатели давления.
При функциональной диспепсии манометрия может указать на недостаточное расслабление либо же, наоборот, релаксацию стенок желудка.
В ситуации, когда симптомы прогрессируют, либо недостаточно регрессируют на фоне лечения, требуется проведение двух различных исследований для выявления хеликобактерной инфекции.
Использование методов с разными механизмами диагностики (определение хеликобактер в кале методом ИФА, ПЦР-диагностика хеликобактер, определение в крови антител к хеликобактер методом ИФА, дыхательный тест на хеликобактер) позволит избежать ошибки.
Повторная консультация гастроэнтеролога после получения результатов всех исследований дает возможность исключить органическую патологию, установить диагноз функциональной диспепсии и назначить правильное лечение.
Известно, что органические причины расстройства обнаруживаются у 40% пациентов с характерными для этого заболевания жалобами, поэтому диагностический поиск в первую очередь должен быть направлен на выявление указанных заболеваний.
Функциональную диспепсию следует дифференцировать с синдромом раздраженного кишечника, функциональной рвотой, аэрофагией.
Основные цели, которые преследует врач при назначении лечения функциональной патологии, – уменьшение интенсивности симптомов, предупреждение рецидивов заболевания.
Госпитализация в отделение гастроэнтерологии обычно показана лишь для проведения сложных исследований, при трудностях дифференциальной диагностики.
Основные направления терапии функциональной диспепсии: коррекция образа жизни и питания, медикаментозные и психотерапевтические мероприятия.
Для нормализации режима дня следует исключить ситуации, провоцирующие стрессы и переживания, физические и эмоциональные перегрузки. Рекомендуется отказаться от употребления алкоголя, курения.
Необходимо выделить время для ежедневных занятий физической культурой – они улучшают и общее состояние пациента, и функцию органов пищеварения. Также необходимо уделять большое внимание режиму питания.
Из рациона исключается жареная, экстрактивная и острая пища, газированные напитки, кофе.
Есть нужно маленькими порциями, тщательно пережевывать пищу, не допускать переедания и длительных перерывов между приемами пищи. После еды нужно активно двигаться, не стоит ложиться отдыхать.
При наличии признаков диспепсии рекомендуется отказ от использования нестероидных противовоспалительных средств, так как они отрицательно влияют на состояние слизистой оболочки желудка.
Данные мероприятия являются ведущими в лечении функциональной диспепсии.
Если пациент не в состоянии самостоятельно нормализовать режим питания, ему может понадобиться помощь диетолога. Специалист объяснит необходимость соблюдения частоты и объема каждого приема пищи, вред переедания и длительных перерывов в питании. Также диетолог будет контролировать качественный состав пищи – наличие достаточного количества белка и витаминов, пищевых волокон.
Излечение от функциональной диспепсии невозможно без глубокой психо-эмоциональной перестройки. Для этого необходимо не только снизить количество стрессов до минимума, но и изменить отношение пациента к отрицательным ситуациям. Этому могут поспособствовать спорт, водные процедуры, занятия йогой.
Лечащий врач должен поддерживать с пациентом доверительные отношения, подробно объяснять причины и механизмы развития заболевания – только в этом случае возможно получение желаемого эффекта от лечения.
Большей продуктивности терапии можно достигнуть при назначении седативных препаратов (трава валерианы, пустырника), антидепрессантов (флувоксамин, флуоксетин).
Медикаментозное лечение назначается в зависимости от формы диспепсии.
При язвенноподобном варианте основная группа препаратов – антациды и антисекреторные средства: гидроксид алюминия в сочетании с гидроксидом магния, ингибиторы протонной помпы, блокаторы Н2-рецепторов и другие.
При дискинетической форме диспепсии используют прокинетики: домперидон или метоклопрамид. Остальные варианты функциональной диспепсии предполагают применение разнообразных комбинаций антацидов и прокинетиков.
В случае, если симптомы диспепсии не регрессируют на фоне проводимого лечения, следует использовать другие препараты из указанных групп, либо изменить комбинацию лекарственных средств.
Также рекомендуется провести исследование на H.pylori (если до сих пор оно не проводилось), при положительном результате – осуществить эрадикацию микроорганизма антибактериальными средствами.
Антихеликобактерная терапия в 25% случаев значительно облегчает течение диспепсии.
Не следует забывать о тревожных симптомах, которые могут появиться у пациента с диспепсией: дисфагия, кровотечение из разных отделов ЖКТ, немотивированное похудение. Если пациент предъявляет перечисленные жалобы, необходимо повторить эндоскопическое и другие исследования для своевременного выявления опасной патологии ЖКТ (рака желудка, рака тонкого кишечника и т. п.).
Функциональная диспепсия ухудшает течение жизни пациента, однако прогноз данного заболевания благоприятный. При отсутствии тревожных симптомов, перечисленных выше, наличие серьезной патологии ЖКТ маловероятно.
Однако, для диспепсии характерно волнообразное течение, поэтому после проведенного курса терапии сохраняется высокая вероятность рецидива симптомов.
Специфических мер профилактики диспепсии не разработано, но ведение здорового образа жизни, рациональное питание и исключение стрессовых ситуаций значительно снижают вероятность развития данного заболевания.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/dyspepsia
Что такое диспепсические явления? Диагностика и лечение
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Перед лечением важно понять, диспепсические явления что это за заболевания, какие имеют симптомы и причины появления.
Сюда входит группа расстройств пищеварительной системы, появление которых провоцирует недостаток ферментов, позволяющих качественно переваривать пищу.
По этой причине происходит в пищеварительном тракте сбой моторики, и пища, попавшая в желудок, не перерабатывается своевременно.
У больного наблюдается диспепсия. Это оказывает негативные реакции на слизистую ЖКТ, нарушая перистальтику кишечника. Диспепсия становится причиной развития дисбактериоза.
Симптомы диспепсии
Чтобы понять, что у больного диспепсия, важно знать, какие симптомы характерны для заболевания. Так как диспепсические расстройства — это обширная группа болезней. Признаки встречаются следующие:
- тяжесть и неприятные ощущения в желудке;
- болезненные ощущения, которые не зависят от приема пищи;
- после еды появляется ощущение переполненности органа;
- человек испытывает состояние перенасыщения после употребления небольшого количества еды;
- больной часто испытывает вздутие живота;
- возможна тошнота до и после приема пищи при диспепсии;
- из-за нарушения пищеварения наблюдается постоянная отрыжка;
- в груди после еды жжение или сильная изжога;
- может встречаться рвота;
- наблюдается нарушение стула.
Это основные проявления диспепсии у взрослых и детей. Врач, зная симптомы, лечение назначает для купирования негативных проявлений.
Причины
Главная причина диспепсических расстройств — погрешность в питании, когда человек употребляет однообразную пищу: белковую, жирную, углеводную. Также спровоцировать диспепсическое расстройство может еда из некачественных продуктов.
Выделяют следующие причины диспепсии:
- если у больного гастрит, и происходит усиленное выделение желудочного сока;
- диспепсия появляется при приеме лекарств некоторых групп или при их передозировке;
- при частых стрессах и расстройстве нервной системы;
- при интоксикации;
- провоцируют диспепсию вирусные, инфекционные, гнойные заболевания;
- нарушения работы толстого кишечника;
- нарушения моторики ЖКТ;
- заболевания двенадцатиперстной кишки.
Все эти факторы вызывают проблемы диспепсического характера.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Виды расстройств
В медицине диспепсические явления имеют разные формы течения. Поэтому их квалифицируют на виды, каждый из которых имеет свои особенности, диспепсический характер течения и симптоматику.
Существует две формы расстройств:
- алиментарная диспепсия;
- органическая диспепсия.
Алиментарная имеет следующие формы течения:
- бродильную диспепсию, которая появляется, если человек употребляет большое количество углеводов. Также она может быть, если постоянно употребляется капуста, пиво, квас, бобы;
- жировую диспепсию, которую провоцирует частое употребление бараньего или свиного жира и сала;
- гнилостную диспепсию, для которой характерно употребление большого количества белка.
Органическая диспепсия имеет следующие подвиды:
- гепатогенный, когда нарушена работа печени;
- гастрогенный, при нарушении желудка;
- холицистогенный, когда уменьшается количество выработки желчи;
- панкреатогенный наблюдается при нарушении работы поджелудочной железы;
- энтерогенный, когда нарушена работа кишечника;
- смешанный вид, когда у пациента выявлено сразу несколько патологий пищеварительной системы.
Симптомы органической диспепсии:
- неприятное урчание в животе;
- выход газов;
- подташнивание;
- вкусовые ощущения в полости рта;
- жидкий стул;
- остатки пищи в кале;
- повышенная утомляемость;
- снижение работоспособности;
- бессонница;
- головные боли.
Симптомы бродильной диспепсии:
- газовыделение;
- отрыжка;
- жидкий или пенистый стул.
Симптомы жировой диспепсии:
- через 25-30 минут после приема пищи появляется боль в желудке;
- неприятное ощущение тяжести и дискомфорта в желудке;
- метеоризм;
- стул имеет жирный блеск.
Симптомы гнилостной диспепсии
- головокружение;
- головная боль;
- общее недомогание;
- чувство слабости;
- рвота или тошнота;
- диарея. При этом стул имеет резкий запах и темный оттенок.
Заболевания с диспепсическим синдромом
Существует ряд заболеваний, которые по симптомам напоминают диспепсический синдром. К ним относятся следующие нарушения:
- ГЭОБ;
- грыжа диафрагмы;
- хронический гастрит;
- язва желудка;
- язва двенадцатиперстной кишки;
- хронический холецистит;
- ЖКБ;
- катаральный рефлюкс;
- доброкачественные и злокачественные образования ЖКТ;
- панкреатит;
- стеноз;
- рак;
- гепатит;
- непроходимость кишечная.
Чтобы отличить диспепсический синдром от других заболеваний, важно пройти диагностическое обследование.
Диагностика диспепсических явлений
Чтобы выявить у пациента диспепсическое расстройство, необходимо провести диагностику. Определение вида заболевания позволит подобрать адекватное и правильное лечение.
- Врач собирает анализ анамнеза, чтобы выявить симптоматику и причины появления дискомфорта.
- Чтобы установить диагноз, выяснить носит ли болезнь диспепсический характер, пациент сдает биохимический и клинический анализ крови.
- Для исключения язвенной болезни желудка и двенадцатиперстной кишки назначают сдать анализ кала.
- Проводят копрограмму, чтобы определить, насколько качественно переваривается пища.
- Компьютерная томография необходима для исключения злокачественных опухолей.
- Чтобы выявить причину диспепсических явлений пациент сдает анализы на выявление лямбий и глистов.
- Больному проводят тест желудочного сока.
- Используя эзофагогастродуоденоскопию проводят оценку слизистой желудка, пищевода, двенадцатиперстной кишки.
- С помощью импенданс-рН-метрии оценивают кислотность.
- Возможно назначение УЗИ брюшной полости.
Лечение
Только после диагностических процедур больному назначают лечение. Это позволит подобрать необходимые препараты и исключить побочные реакции, если у больного болезнь носит диспепсический характер.
Главное место в лечении занимают антацидные препараты. Они способствуют нормализации соляной кислоты.
Рекомендуемые средства:
- Маалокс;
- Фосфалюгель;
- Гастал.
- Эффективно убирает диспепсический синдром Актала.
- Если необходимо убрать выраженные проявления газообразования и метеоризма назначают Протаб.
- Восстановить моторику желудка и кишечника, избавить от тошноты и рвоты помогут:
- Метоклопрамид;
- Сульпирид;
- Домперидон.
Видео — Дисперсия
Народная медицина
Хорошо помогают при диспепсических явлениях рецепты народной медицины. Тем, у кого заболевания носят диспепсический характер подойдут следующие рецепты:
1. Самым эффективным средством является сырой сок картофеля.
Он помогает от изжоги, скопления газов, уменьшает боль. Для этого необходимо на мелкой терке натереть очищенную картофелину, выжать из массы сок и принимать его по чайной ложке натощак. Курс лечения 10 дней.
После перерыва можно повторить прием сока.
2. Залить кипятком ложку коры ивы и дать отвару настояться 30 минут. Пить жидкость трижды в сутки по столовой ложке.
3. Приготовить отвар из горечавки, и пить жидкость трижды в день по стакану.
4. Если сильная изжога, можно съесть пару листиков щавеля.
5. При скоплении газов хорошо помогает укропное или анисовое масло.
Профилактика диспепсических явлений
Профилактика занимает важное место, если выявлен диспепсический синдром. Существует ряд рекомендаций, который необходимо соблюдать: правильно сбалансировать питание;
- исключить прием цитрусовых, кофе, чая, газированных напитков при диспепсии;
- отказаться от острых, жирных и жареных блюд;
- отказаться от курения и алкоголя;
- перед приемом пищи мыть руки;
- перед употреблением обдавать кипятком овощи и фрукты;
- не переедать;
- перейти на дробное питание.
Только здоровый образ жизни, соблюдение всех рекомендаций врача, своевременный прием лекарственных препаратов позволят избежать диспепсии или облегчить негативную симптоматику.
Источник: https://zen.yandex.ru/media/id/5a7bf2178139baa694016d48/5a9cef058139bae2a7e7208b
Симптомы и лечение функциональной диспепсии
Синдром под названием «функциональная желудочная диспепсия» считается одной из самых частых проблем с ЖКТ, требующих срочного обращения к гастроэнтерологу.
Любого человека, которому поставили такой диагноз, в первую очередь интересует, что это такое и какими осложнениями может грозить данная патология.
Согласно общепринятой классификации заболеваний по МКБ функциональная диспепсия имеет код К30 и делится на две основные группы. В их перечень входит органическая и функциональная диспепсия.
В первом случае патология развивается на фоне уже имеющегося заболевания, во втором – представляет собой болезнь, протекающую самостоятельно. В данной статье подробно рассматриваются обе формы синдрома, способы его диагностики и лечения, а также меры, помогающие предотвратить развитие болезни.
Описание патологии
- Диспепсический синдром сигнализирует о нарушениях в работе пищеварительного тракта, проявляясь в виде болей и дискомфортных ощущений в эпигастральной области желудка.
- Неправильный рацион, вредные привычки, прием медикаментов и другие негативные факторы ежедневно влияют на работу ЖКТ и провоцируют синдром функциональной диспепсии.
- Под этим термином подразумевается обширный перечень признаков, которые имеют общее происхождение, этиологию и локализацию.
- Врачи-гастроэнтерологи называют функциональной и постоянной диспепсией желудка все симптомы, провоцирующие нарушение нормальной работы желудочно-кишечного тракта.
Важно! Признаки, характерные для диспепсического синдрома, также могут проявляться при наличии других болезней, включая заболевания сердца, печени и других органов. Поставить точный диагноз сможет только гастроэнтеролог после проведения детального обследования.
Пациента, обратившегося к врачу с жалобами на расстройство такого типа, всегда интересует вопрос о том, что такое функциональная диспепсия и какими последствиями она грозит.
Органическую форму болезни чаще всего диагностируют пациентам старшей возрастной группы, в то время как функциональная диспепсия в основном встречается у детей и подростков. В обеих ситуациях также назначается разное лечение.
Стоит учитывать, что патология делится на несколько форм, каждая из которых имеет свои особенности и проявляется по-разному. Диспепсия может быть:
- неспецифической, когда имеющиеся симптомы сложно причислить к первой или второй форме болезни;
- дискинетической, если больной жалуется на тошноту, тяжесть и ощущение переполненности желудка;
- язвенноподобной, когда пациента в основном беспокоит дискомфорт в подложечной области.
- Характерные признаки диспепсии напрямую зависят от причин, спровоцировавших возникновение этого состояния.
- Поскольку патологию относят к категории биопсихосоциальных болезней, то часто провоцирующим фактором выступает постпрандиальный дистресс, а также стрессовые и психотравмирующие ситуации различного происхождения.
- Этиология болезни до сих пор изучается специалистами, которые пока еще не пришли к единому мнению по поводу факторов ее развития. Поскольку диспепсия делится на несколько форм, именно от них зависят причины возникновения болезни:
- Функциональная. Эта форма развивается из-за нарушения рациона, присутствия в нем продуктов, вызывающих несварение, употребления алкоголя и курения, приема некоторых лекарств, инфекции после попадания в организм Хеликобактер пилори, а также стрессовых состояний.
- Органическая. Развивается на фоне заболеваний органов ЖКТ, в перечень которых входит гастрит, язвенная болезнь в хронической или острой форме, рак желудка и другие патологические состояния.
- Диспепсия, связанная с недостаточной активностью пищеварительных ферментов. На ее возникновение влияет нарушение секреции желез ЖКТ, проблемы с выделением желчи, повышенная кислотность, снижение выработки желудочного сока.
- Алиментарная. Возникает из-за расстройств желудка на фоне нарушения пищевого поведения, включая анорексию или булимию.
- Невротическая. Чаще всего диагностируется эмоционально лабильным людям с неустойчивой психикой.
Симптомы заболевания
- Характерные симптомы функциональной диспепсии, на которые жалуется пациент, могут появляться время от времени либо иметь хронический характер.
- Острая форма встречается:
- у маленьких детей, которые были переведены на искусственное кормление;
- в результате попадания в организм инфекции вместе с испорченной пищей;
- при наличии бактериальных заболеваний, например, отита.
- Постоянная функциональная диспепсия желудка, симптомы которой зависят от ее стадии, сопровождает пациентов с болезнями ЖКТ.
- У взрослых часто наблюдается дискинетический вариант патологии, когда их беспокоит чувство тяжести и быстрого насыщения, желудок часто болит, фиксируется тошнота и вздутие верхней полости брюшины.
Наличие хронического гастрита с повышенной кислотностью в желудке всегда гарантирует развитие диспептического синдрома. Несмотря на достаточно обширную симптоматику патологии можно выделить ряд основных признаков, указывающих на наличие диспепсии того или иного типа. В этот перечень входит:
- чувство тяжести в подложечной зоне;
- повышение аппетита и кислая отрыжка из-за чрезмерного скопления кислоты в желудке;
- длительное отсутствие стула;
- ноющие боли, сопровождаемые изжогой;
- голодные боли, тошнота и рвота, тяжесть в желудке;
- отсутствие аппетита в сочетании с болями в животе.
Для постановки точного диагноза под названием «функциональная диспепсия» понадобится пройти комплексное обследование и сдать все необходимые анализы.
Задачей гастроэнтеролога является исключение серьезных патологий, имеющих похожие симптомы, при помощи лабораторных исследований, включая анализ кала и крови на наличие лейкоцитов. Неинвазивные методики, например, гастродуоденоскопия, УЗИ и электрогастрофагия, помогают поставить максимально точный диагноз.
Функциональная желудочная диспепсия легко выявляется в большинстве случаев и достаточно хорошо поддается лечению. Использование правильных методик в процессе диагностики помогает быстро обнаружить нарушения в работе желудка и назначить пациенту правильное лечение.
Люди, страдающие функциональной диспепсией, должны находиться под контролем врача на протяжении всего курса терапии.
Лечение функциональной диспепсии
Стоит понимать, что лечение функциональной диспепсии должно быть комплексным. Хорошие результаты дает терапия народными средствами, препаратами и лекарствами, включая антисекреторные и антацидные медикаменты.
Пациентам назначают такие препараты, как Метацин, Фамоцидин, Алмагель, Ренни и другие средства с учетом конкретной формы заболевания и наличия других болезней. Результативное лечение диспепсии возможно только под наблюдением опытного гастроэнтеролога.
Общие клинические рекомендации включают введение в рацион пищи, нормализующей работы желудка, в том числе кисломолочных продуктов, свежих овощей, каш и растительных масел. Правильное питание должно быть дробным, пациентам нужно есть не менее 4-5 раз в день небольшими порциями.
При функциональной диспепсии желудка неязвенного типа следует исключить возможные стрессы, чаще гулять и включить в распорядок дня легкие физические упражнения, нормализующие состояние нервной системы.
Профилактика
В целях профилактики врачи рекомендуют людям с предрасположенностью к нарушениям работы ЖКТ нормализовать свой режим питания и распорядок дня.
Необходимо помнить, что прием пищи должен осуществляться в одно и то же время. А вредные привычки, употребление бесполезной еды, постоянные стрессы и поверхностное отношение к своему здоровью способны не только спровоцировать диспепсию, но и стать причиной гораздо более серьезных заболеваний ЖКТ.
Видео по теме
Доцент Белорусского Государственного Медицинского Университета, к.м.н, Хурса Раиса Валентиновна рассказывает о функциональных заболеваниях ЖКТ, в частности, о функциональной диспепсии.
Врач-гастроэнтеролог, гепатолог Эльхан Ибрагимов рассказывает о том, как при диагностике дифференцировать два диагноза: хронический гастрит и функциональная диспепсия.
Источник: https://BolitVnutri.ru/zabolevaniya-zheludka/dyspepsia/funkcionalnaya-dispepsiya-chto-eto-takoe/
Диспепсия: что это такое, симптомы, лечение, причины, признаки
- При желудочно-кишечных расстройствах, сопровождающихся болевым симптомом, назначают препараты со спазмолитическим действием — папаверин, но-шпу, галидор, дуспаталин, спазмомен и др.
- Используются также препараты, устраняющие влияние на секрецию и перистальтику парасимпатической вегетативной нервной системы, — экстракт белладонны, платифиллин, скополамин.
- Наиболее сильное спазмолитическое и обезболивающее действие оказывают комбинированные препараты, содержащие анальгетик, миотропный спазмолитик и холинолитик — баралгин, мак-сиган, минолган, спазган и др.
Необходимым в лечении является восстановление нормальной кишечной микрофлоры. Используются лиофилизированные бактерии определенных штаммов — бактисубтил, бифидумбактерин, бификол, колибактерин и иные, а также стерильные концентраты продуктов их обмена — хилак, хилак-форте.
Если в клинических проявлениях кишечного расстройства есть признаки инфекционного поражения, необходимы проведение бактериологической диагностики и последующее применение противомикробных (противопаразитарных) препаратов.
Внутрь могут быть назначены: смесь коры коричневого дерева, мяты перечной, травы золототысячника — в настое; смесь плодов бадьяна, коры коричневого дерева, травы и корней цикория, мяты болотной в равных частях в настое.
Проводится лечение выявленных заболеваний. При неопределенном диагнозе следует продолжить наблюдение, объясняя тактику пациенту. Для устранения симптомов назначают ИПП, блокаторы Н2-рецепторов или препараты цитопротекторов.
При диспепсических симптомах, характерных для нарушений моторики, допустимо также пробное лечение прокинетиками (например, метоклопрамидом, эритромицином) в виде суспензии.
Нет доказательств, что определенный класс лекарственных препаратов оказывает гарантированный эффект при соответствующем характере симптомов (например, рефлюксоподобных или характерных для нарушений моторики).
Мизопростол и анти-холинергические средства не показали свою эффективность в лечении функциональной диспепсии. Могут быть эффективными средства, воздействующие на механизмы чувствительности (например, трициклические антидепрессанты).
Начальная терапия диспепсии
На начальном этапе лечение больного с диспепсическим синдромом включает следующие моменты:
- Эмпирическая терапия препаратами, нейтрализующими соляную кислоту (больные часто самостоятельно принимают антациды или алгинаты).
- Препараты выбора — ингибиторы протонной помпы, отличаются высокой эффективностью и безопасностью.
Обследование и лечение диспепсии
В отличие от варианта терапии, когда применяют только антациды, выявление HP и проведение соответствующего курса эрадикационной терапии не только улучшает результаты лечения, но и уменьшает потребность в эндоскопических исследованиях.
Считают, что своевременная диагностика HP-ассоциированной патологии и лечение эффективнее, чем только подавление образования соляной кислоты (затраты в любом случае одинаковы, поскольку эрадикация HP предупреждает рецидивы пептической язвы в будущем и прогрессирование хронического атрофического гастрита).
До дыхательной пробы на HP и анализа кала с определением антигена больной в течение 2 нед не должен принимать никаких ингибиторов Н+,К+-АТФазы.
Ведение больных с заболеваниями, в клинической картине которых синдром диспепсии играет ведущую роль
Ведение больных с язвенной болезнью
Хотя доказательство роли HP как причинного фактора 90% дуоденальных язв и 75% язв желудка привело к снижению частоты госпитализаций и хирургических вмешательств по поводу неосложненных язв, в очень незначительной степени изменилось количество поступлений в стационары по поводу язвенных кровотечений. В течение последних 30 лет общая летальность практически не меняется, оставаясь на уровне 6-8%. Отчасти это объясняют увеличением возраста больных и выходом на арену сопутствующей патологии.
Первоначальное установление диагноза и наблюдение за больным
Современные эндоскопические методы исследования позволяют поставить диагноз и провести биопсию, определить степень выраженности митотической активности в тканях, выявить инфекции с локализацией в верхних отделах ЖКТ, в том числе заселение слизистой оболочки HP:
- Что касается неосложненных дуоденальных язв, когда симптоматика проходит на фоне лечения, в повторном эндоскопическом исследовании нет необходимости.
- Всем больным с язвой желудка проводят контрольные ФЭГДС с интервалом в 6-8 нед. Цель заключается в том, чтобы убедиться в заживлении язвы. Если заживления не происходит, необходимы повторные биопсии для исключения рака.
- Если язва желудка не зажила после 6 мес лечения, многие специалисты рассматривают ситуацию как показание к оперативному лечению.
Helicobacter pylori и язвообразование
Все больные с язвенной болезнью в случае обнаружения у них Helicobacter pylori подлежат проведению эрадикационной терапии.
Эрадикация HP при дуоденальных язвах повышает долю выздоровевших HP-позитивных больных по истечении 4-8 нед терапии до 74%. Одновременно сокращается количество рецидивов.
Рецидивы дуоденальных язв после успешной эрадикации HP возникают редко, и они, как правило, становятся результатом повторного инфицирования.
Эрадикация не улучшает показатели выздоровления от язвы желудка, но уменьшает количество рецидивов язв.
Контрольного обследования после эрадикации HP может не потребоваться, но если его проводят, то результаты оказываются полезными. В случае стойкой симптоматики или рецидива клинических проявлений болезни эрадикацию необходимо подтвердить дыхательной пробой с мочевиной, меченной 13С.
Положительный результат — повод назначить повторный курс эрадикационного лечения.
В подобных случаях может возникнуть необходимость в том, чтобы с помощью биопсии и бактериального посева определить чувствительность возбудителя к антибиотикам, а также убедиться в правильном выполнении больным врачебных назначений.
Серологическое обследование после терапии никакого существенного значения не имеет, поскольку титры антител в организме больного определяются долго. Если возможность провести дыхательную пробу отсутствует, останавливаются на повторном эндоскопическом исследовании с морфологическим исследованием + ПЦР-диагностика.
У больных с осложненной дуоденальной язвой надежность эрадикации HP требует четкого подтверждения: некоторые гастроэнтерологи, чтобы удостовериться в устранении возбудителя, настаивают на повторной ФЭГДС. Такой подход позволяет доказать эффективность лечения и провести биопсию.
Язва желудка
Язвенные поражения желудка в большинстве случаев (более 70%) HP-позитивны. Чтобы исключить злокачественный рост, при эндоскопическом исследовании всегда проводят биопсию. Есть данные о том, что цитологическое исследование повышает диагностическую ценность обследования.
Нестероидные противовоспалительные средства и язвообразование
Относительно общей популяции больных риск развития пептической язвы, обусловленной применением НПВС и приводящей к необходимости госпитализации, составляет приблизительно 1 случай на 100 человек в год. Если у пациента в анамнезе упомянута язвенная болезнь, вероятность язвообразования возрастает.
В отношении больных, получающих НПВС по поводу болевого синдрома, связанного с поражениями опорно-двигательного аппарата, риск клинически значимого желудочно-кишечного кровотечения повышается в 5 раз.
В 2 раза он выше у тех, кто принимает малые дозы ацетилсалициловой кислоты в качестве вторичной профилактики сердечно-сосудистых заболеваний:
- При наличии пептической язвы НПВС, по возможности, отменяют.
- У больных, страдающих язвенной болезнью и получающих НПВС, эрадикация HP не повышает процент заживления по сравнению с ситуацией, когда проводят только антисекреторную терапию. Тем не менее, эрадикация HP уменьшает вероятность рецидива пептической язвы.
- У больных, использующих НПВС, если они никогда не страдали язвенной болезнью, эрадикация уменьшает количество впервые выявленных пептических язв.
- Лицам с указанием на язвенную болезнь в анамнезе, формирующим группу высокого риска, рекомендуют осуществлять гастропротекцию ингибиторами протонной помпы и блокаторами гистаминовых рецепторов ЦОГ-2-селективные НПВС считают менее ульцерогенными, хотя многие клиницисты предпочитают также комбинировать их с гастропротективными препаратами (ЦОГ— цикло-ксигеназа).
- Высокие дозы блокаторов Н2-рецепторов или ингибиторов протонной помпы снижают частоту выявления поражений слизистой при эндоскопическом исследовании у больных, получающих НПВС.
- У лиц без пептических язв, нуждающихся в противовоспалительной терапии, язвообразование происходит реже, если используют ЦОГ-2-селективные НПВС. До конца не выяснено, улучшает ли это результаты лечения и служит ли мерой профилактики рецидивов у пациентов при наличии пептических язв.
Пептические язвы, не связанные с Helicobacter pylori и приемом нестероидных противовоспалительных средств
Важно учитывать следующие аспекты:
- Возможная ошибка с выявлением HP по той причине, что больной принимает ингибиторы протонной помпы или антибиотики.
- Прием больным ацетилсалициловой кислоты или других НПВС тайно или случайно.
- Язвы, обусловленные использованием других лекарственных препаратов: калия хлорида, бифосфонатов, иммуносупрессоров и недавно появившихся селективных ингибиторов обратного захвата серотонина.
- Ситуация с гиперсекрецией кислоты, как при синдроме Золлингера-Эллисона (СЗЭ), особенно если налицо сочетание диареи, множественных язв, похудания и гиперкальциемии.
- Болезнь Крона.
- Туберкулез.
- Злокачественные опухоли.
- ЦМВ-инфекция у лиц с иммунносупрессией.
Ведение больных с функциональной диспепсией
Группу с функциональной диспепсией образуют больные, у которых эндоскопически исключены язва (в том числе эрозивный дуоденит и эрозии в желудке, рассматриваемые как проявления язвенной болезни), злокачественные новообразования и эзофагит. Если больной в отсутствие эзофагита при эндоскопическом исследовании предъявляет жалобы на изжогу, другие неприятные ощущения, связанные с рефлюксом желудочного содержимого, говорят об «эндоскопически негативной рефлюксной болезни».
Пока нет ясности в вопросе о наиболее эффективном способе лечения больных этой категории. В современные рекомендации включено несколько пунктов. Если обнаружен Helicobacter pylori, проводят эрадикационную терапию.
Были проанализированы объединенные данные по 12 рандомизированным контролируемым исследованиям (2900 больных), в которых сравнивали эффективность эрадикации HP и результаты применения плацебо.
Оценивали выраженность симптоматики у больных, страдавших неязвенной диспепсией. На терапию в контрольной группе ответили в среднем 36% больных; эрадикация увеличила этот показатель на 7%.
Выгода от медикаментозного лечения — 1 больной из 14.
Если дискомфорт продолжает беспокоить пациента, можно назначить ингибиторы протонной помпы или блокаторы Н2-рецепторов. Больной может принимать их «по требованию», в самых малых дозировках, способных обеспечить контроль симптоматики.
Прокинетики
Прокинетики особенно показаны больным с доминирующим нарушением моторной функции. В одной из работ с метаанализом данных по 14 испытаниям с участием 1000 больных удалось отметить преимущество прокинетиков, в сравнении с плацебо. Оценивали динамику диспепсии при длительном (от 2 до 8 нед) назначении препаратов.
При интерпретации результатов возникает сомнение в их надежности в связи с гетерогенностью включенных в исследование больных (во многих испытаниях не обращали внимания на рефлюксную болезнь), а также применением во многих случаях цизаприда, который в Великобритании удален из списка представленных на рынке препаратов.
Чтобы определить эффективность блокаторов допаминовых рецепторов (метоклопрамида и домперидона), нужны дальнейшие исследования.
Диагностика инфекции Helicobacter pylori и эрадикация возбудителя.
Роль в отношении больных с функциональной диспепсией
В исходный набор диагностических методов HP могут входить серологическое исследование, выявление антигена в кале, дыхательный тест с мочевиной, меченной 13С, и ФЭГДС с биопсией. При контрольном обследовании следует пользоваться дыхательной пробой с мочевиной, меченной 13С.
Эрадикация оправдана в отношении больных, страдающих язвенной болезнью, Функциональной диспепсией, а также как компонент ведения больных с «диспепсией неясного генеза».
Рекомендации по лечению диспепсии
Рекомендации британского Национального института клинических рекомендаций (National Institute lor Clinical Excellence, NICE), опубликованные в 2004 г., рассчитаны в первую очередь на систему оказания первичной медицинской помощи и ориентированы в основном на устранение симптоматики.
При этом даже на примере больных, направляемых на эндоскопию, — в этой группе заведомо клиническая выраженность заболевания всегда больше, чем в общей массе обращений в системе первичной медицинской помощи, — корреляция между симптоматикой и эндоскопическим диагнозом очень низкая.
Тактика ведения больных, попадающих в стационары, зависит от диагноза. В рекомендациях 2004 г. подчеркнуто два ключевых аспекта:
- Если у больного обнаружены настораживающие симптомы, неотложная консультация гастроэнтеролога и эндоскописта показана, независимо от возраста обратившегося.
- Больные старше 55 лет с диспепсией в отсутствие «настораживающих симптомов» не всегда нуждаются в том, чтобы их направляли на ФЭГДС (в этом отличие от предыдущих рекомендаций). Эндоскопия может быть показана, если симптомы остаются, несмотря на эрадикацию HP и проведение курса терапии ингибиторами протонной помпы, а также в случаях, когда встает вопрос о риске рака желудка, или пациент выражает серьезную обеспокоенность возможностью наличия у него рака [речь идет о больных с язвой желудка, перенесших операцию на желудке, страдающих пернициозной анемией, принимающих НПВС].
Почему в рекомендациях NICE нет возрастного порога?
Следование прежним рекомендациям в отношении эндоскопии выявило, что рак у больных в возрасте до 55 лет без «настораживающих симптомов» — большая редкость. Согласно последним данным, возрастной порог в отсутствие «настораживающих симптомов» имеет очень малое прогностическое значение (рекомендации NICE).
Меры профилактики
Если в кишечнике накапливаются газы, нельзя употреблять газированных напитков, и, наоборот, пить их, если отрыжка приносит облегчение.
Необходимо ограничивать прием трудноперевариваемых продуктов.
Основные положения
- У пациента с острым вздутием живота возможно наличие ишемии миокарда.
- Эндоскопическое исследование показано пациентам в возрасте > 45 лет и при симптомах тревоги.
- Назначение эмпирической терапии антисекреторным препаратом обоснованно в возрасте < 45 лет при отсутствии симптомов тревоги; если после 2-4-недельного лечения ответа не наблюдается, необходимо дальнейшее обследование.
Источник: https://www.sweli.ru/zdorove/meditsina/gastroenterologiya/dispepsiya-simptomy-lechenie-prichiny-priznaki.html

 Органическая (структурная) диспепсия
Органическая (структурная) диспепсия