Одним из наиболее важных органов в человеческом организме, является щитовидная железа.
Она содержит в себе весь запас йода, поступающего в организм, вырабатывает необходимые гормоны, которые в свою очередь помогают правильно функционировать обмену веществ и воздействовать на развитие клеток.
Однако, как и все другие органы, щитовидка может страдать от воздействия различных заболеваний, и самое распространенное из них – это гипотиреоз на фоне аутоиммунного тиреоидита.
Субклинический гипотиреоз вызванный аутоиммунным тиреоидитом приводит к повышению ТТГ, что является следствием реакции гипофиза на нарушение в работе щитовидки.
В результате, «выжившие» клетки щитовидной железы начинают усиленно работать, сохраняя достаточный уровень тиреоидного гормона.
Благодаря такой реакции организма, может даже не проявиться никаких симптомов, свидетельствующих о нарушении. Именно поэтому, данный вид гипотиреоза называется – субклинический.
Реакция организма на болезнь
Поскольку щитовидка оказывает влияние на все органы и системы в организме, то и симптомы могут проявляться с разных сторон. Для хорошей работоспособности органа необходимо достаточное содержание йода.
Однако, если организм довольно продолжительное время чувствует его нехватку, то это может привести к тому, что снижается темп роста и деления клеток, из-за чего происходят негативные изменения железы, а также узловые образования.
Узловой зоб с явлениями АИТ субклинического гипотиреоза может образоваться в следствии множества причин, таких как:
- недостаток йода;
- загрязнения и токсины;
- вирусные инфекции;
- постоянные стрессы;
- курение;
- затяжной период приема лекарственных средств;
- генетика.
Далее будут рассмотрены вопросы о том, как лечить аутоиммунный тиреоидит, узловой зоб и гипотиреоз. Но для начала, разберем методы борьбы с узловыми образованиями.
Периодически посещая эндокринолога, можно следить за состоянием, а также здоровьем щитовидки. Благодаря этому, можно будет распознать любые проявления нарушений и начать незамедлительное лечение. К способам лечения можно отнести следующие действия:
- правильное применение радиоактивного йода;
- применение лекарств, которые останавливают выработку тиреоидов;
- хирургическое вмешательство.
Аутоиммунный тиреоидит и гипотиреоз
АИТ иногда называют тиреоидитом Хашимото. При таком диагнозе, иммунитет начинает разрушать белки щитовидки, из-за чего происходит ее разрушение. Первичный гипотиреоз на фоне аутоиммунного тиреоидита может развиваться из-за генетических или приобретенных нарушений работы щитовидной железы. Однако такой исход можно предотвратить.
Симптомы АИТ гипотиреоза
При аутоиммунном тиреоидите может не быть никаких явных симптомов. Болезнь протекает медленно и прогрессирует с исходом в гипотиреоз.
Однако, в большинстве случаев, одним из характерных признаков может стать появление зоба, который может расти и увеличиваться, а результатом будут и другие проявления болезни.
Если узловое образование возникло в области трахеи, то оно будет мешать дыханию и глотанию, но чаще всего дискомфорт ощущается просто от прикосновений или при ношении шарфов и галстуков.
Некоторые симптомы болезни могут выражаться следующим образом:
- бессонница;
- нарушения в системе пищеварения;
- беспокойства;
- усталость;
- резкие изменения веса;
- боли в теле, мышцах, суставах;
- перемены настроения и депрессии.
Диагностика АИТ
Проходя регулярные обследования у специалиста, можно следить за состоянием щитовидной железы и выявить еще на ранних стадиях различные отклонения от нормы ее работы. Эндокринолог может выявить следующее:
- отклонения от нормы в размерах органа;
- исходя из анализа крови можно определить уровень тиреоглобулина, тиреопероксидазы и антител, а также их соотношение;
- биопсия поможет обнаружить лимфоциты и макрофаги;
- с помощью радиоизотопного исследования можно увидеть диффузное поглощение в увеличенной щитовидке.
Лечение АИТ гипотиреоза
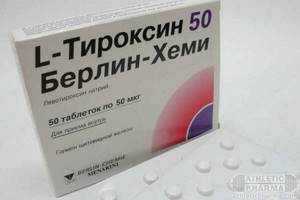
В случаях, когда наблюдается увеличение размеров органа, эндокринолог назначит пациенту терапию, проводимую с помощью гормонов. Искусственные гормоны, такие как левотироксин, помогают бороться с уменьшением размеров щитовидки. Однако если медикаментозное лечение оказывается не действенным, то лечащий врач может посоветовать частичное или полное удаление железы.
Если же пациенту поставили диагноз – аутоиммунный тиреоидит субклинический гипотиреоз, то врачи могут прописать гормон L- тироксин или йодомарин, а по прошествии месяца – ТТГ.
Некоторые врачи придерживаются мнения, что если при аутоиммунном тиреоиде наблюдается наличие тиреодных антител, то необходимо начать незамедлительное лечение малыми дозами гормонов, такими, какие вырабатывает щитовидная железа.
Большинство практикующих врачей советуют применять препарат левотироксин, если уровень содержания ТТГ находится в пределах нормы. Этот препарат помогает противостоять развитию болезни, даже приостановить ее.
Причиной такого результата является то, что уровень антител и содержание лимфоцитов в значительной мере понижается, а значит, проходит и воспаление.
Лечение с помощью гормональной терапии имеет ряд значительных преимуществ. Конечно, страдающий данным заболеванием должен понимать свою зависимость от препаратов на всю оставшуюся жизнь.
Однако этот факт не должен вызывать опасений, поскольку лечение включает в себе насыщение организма недостающими гормонами, которые более не может вырабатывать сама щитовидная железа.
Благодаря лечению с помощью гормонов, вскоре можно будет наблюдать следующие изменения:
- восстановление щитовидки;
- отсутствие недомоганий;
- облегчение наступает очень быстро, благодаря чему страдающий заболеванием, очень быстро может вернуться к нормальной жизни;
- уже через три месяца можно восстановить уровень гормонов;
- доза препарата, не меняется на протяжении всего курса, если отсутствует факт беременности или значительные изменения массы веса;
- стоимость лекарственных средств, также делает лечение вполне доступным.
Лечение субклинического АИТ
Для лечения данной болезни не требуется существенных особенностей, главная задача проводимой терапии – поддержание тиреоидных гормонов на должном уровне. Такое лечение осуществляется следующим образом:
- назначаются препараты, которые содержат гормоны, вырабатываемые самой щитовидкой;
- лечение изначальной причины развития болезни;
- каждодневное поддержание баланса организма, с помощью витаминов, а также минералов;
- должное питание. Поскольку нарушается обмен веществ, то благодаря простым правилам рациона, можно поддержать здоровье и правильное функционирование железы.
Если подробнее разобрать рацион для здорового питания, важно исключить следующие продукты:
- сахар;
- сократить употребление воды до 600 мл в день;
- уменьшить употребление жиров: растительного и сливочного масла, жирной рыбы, орехов, авокадо;
- соевые продукты.
В диету, которая поможет противостоять гипотиреозу, нужно включить следующие продукты:
- свежие овощи и фрукты;
- говяжье, индюшиное мясо и мясо других птиц;
- морепродукты, поскольку именно они содержат самое большое количество йода;
- мясные бульоны;
- натуральный кофе.
Запущенные формы заболевания гораздо сложнее лечить, тем более что исход может иметь весьма серьезные последствия, такие как кома и нарушение в работе других органов. К тому же профилактика всегда является гораздо лучшим методом, чем непосредственно само лечение болезни.
Однако, к сожалению, на данный момент есть возможность предотвратить только те виды данного заболевания, которые вызваны недостаточным содержанием йода, поступающего в организм.
Для того чтобы предотвратить развитие патологии внутри утробы, беременная женщина должна сдать необходимые анализы и своевременно предпринять меры по борьбе с заболеванием.
Похожие записи
Источник: http://GormonOff.com/zabolevanija/tireoz/gipotireoz-pri-autoimmunnom-tireoidite
Тиреоидит щитовидной железы
Тиреоидит щитовидной железы — наиболее распространенное эндокринное заболевание, на ранних стадиях может не иметь симптомов, однако практически всегда завершается гипотиреозом. Нарушаются функции всех органов и систем, человек быстро стареет. Болезнь все чаще обнаруживается у детей и подростков, она имеет быстрый злокачественный характер развития.
Самое распространенное эндокринное заболевание — это тиреоидит щитовидной железы.
Что такое тиреоидит щитовидной железы
Под этим термином подразумевают ряд патологических состояний, при которых наблюдается воспаление щитовидной железы. Наиболее частой является хроническая форма тиреоидита. По мере развития тиреоидита нарушаются функции щитовидной железы. Пациент нуждается в постоянном приеме гормональных препаратов.
Причины тиреоидита
Развитию хронического тиреоидита способствует аутоиммунная агрессия. Иммунитет вырабатывает антитела, уничтожающие здоровые клетки.
Аутоиммунный тиреоидит — наиболее распространенное заболевание щитовидной железы. Обнаруживается оно у лиц зрелого и пожилого возраста.
У женщин риск заболеть намного выше, чем у мужчин. Сейчас тиреоидит все чаще диагностируется у людей моложе 30 лет. Причины возникновения воспаления остаются неизвестными. Многие специалисты считают, что патологические изменения в щитовидной железе обнаруживаются при любых типах эндемического зоба.
Медики считают, что патологические изменения в щитовидной железе обнаруживаются при любых типах эндемического зоба.
Подострый тиреоидит де Кервена развивается на фоне вирусной инфекции. Является осложнением гриппа и ОРВИ, свинки или кори. Чаще всего диагностируется у женщин моложе 50 лет.
Тиреоидит Хашимото — поражение щитовидной железы антителами, которые воспринимают клетки железы как чужеродные. Ткани начинают разрушаться, в воспалительном очаге происходит инфильтрация. Это женское заболевание: на 8 пациенток с аутоиммунным тиреоидитом приходится 1 мужчина.
Тиреоидит Риделя возникает по невыясненным причинам.
В какой-то момент железистые ткани начинают превращаться в соединительные. Формируются множественные фибромы.
Симптомы
При тиреоидите пациент жалуется на головную боль, ухудшение зрения, шум в ушах, боли при глотании. Так проявляется компрессионный синдром. Специфические формы — воспаления при сифилисе, микозе и туберкулезе.
Острое воспаление щитовидной железы сопровождается:
- нагноением;
- инфильтрацией органа (переходит в абсцесс);
- резким повышением температуры тела;
- острыми болями в передней части шеи (усиливаются при глотании, повороте головы, кашле и чихании);
- общей слабостью, апатией;
- ломотой в мышцах и суставах.
При инфильтрации щитовидная железа имеет плотную консистенцию, при нагноении и абсцессе — мягкую. В большинстве случаев кожные покровы шеи краснеют, повышается температура, воспаляются регионарные лимфоузлы.
Острый тиреоидит характеризуется выраженным гипотиреозом. По мере роста опухоли количество поступающих в кровь гормонов неуклонно снижается. При тяжелом течении их запасы в организме иссякают.
Подострый тиреоидит характеризуется:
- фебрильной температурой;
- сильными болями в области шеи, иррадиирующими в затылок, челюсть и уши;
- общей слабостью;
- незначительным и неравномерным увеличением щитовидной железы;
- усилением боли при проглатывании пищи и повороте головы.
Появляются признаки тиреотоксикоза:
- тахикардия;
- гипергидроз;
- повышенная утомляемость;
- боли в мышцах и суставах;
- одышка.
Симптомы сохраняются в течение нескольких месяцев. Подострая форма тиреоидита завершается выздоровлением и восстановлением функций щитовидной железы.
В большинстве случаев подострый тиреоидит завершается выздоровлением и восстановлением функций щитовидной железы.
Диагностика тиреоидита
Выявить тиреоидит на ранних стадиях практически невозможно. Диагноз устанавливается на основании имеющихся симптомов и результатов анализов.
Наличие подобных нарушений у родственников пациента повышает вероятность тиреоидита. Обследование включает в себя: общий анализ крови, иммунограмму, определение уровня Т3 и Т4.
Повышение ТТГ при нормальном количестве Т4 свидетельствует о скрытом гипотиреозе.
При УЗИ щитовидной железы выявляется изменение ее размеров и структуры, наличие уплотнений.
Подробнее>>
Результаты этой процедуры дополняют клиническую картину и лабораторные анализы. Тонкоигольная биопсия позволяет обнаружить увеличение числа лимфоцитов и других клеток, появляющихся при воспалительном процессе. Чаще всего назначается при подозрении на рак щитовидной железы.
Тонкоигольная биопсия позволяет обнаружить увеличение числа лимфоцитов и других клеток, которые появляются при воспалительном процессе.
Диагностическими признаками тиреоидита считаются:
- увеличение числа антител АТ-ТПО;
- наличие гипоэхогенных включений в тканях;
- симптомы гипотиреоза.
При отсутствии даже одного критерия диагноз считается неуточненным. Лечение показано при наличии признаков выраженного гипотиреоза.
Виды
Существует несколько форм тиреоидита, отличающихся характером клинической картины и скоростью развития.
Острое воспаление щитовидной железы возникает при проникновении возбудителя инфекции с кровью и лимфой из близлежащих органов.
Такое наблюдается при хроническом и остром тонзиллите, пневмонии. Возбудителями инфекции являются стафилококки и стрептококки. Асептическая форма воспаления возникает при травмах, воздействии радиацией, кровоизлиянии в ткани. В таком случае патогенные микроорганизмы не обнаруживаются.
Лечение тиреоидита
Специфических терапевтических схем не разработано. Несмотря на стремительное развитие медицины, эндокринология не располагает безопасными и действенными методами коррекции подобных отклонений щитовидной железы. При наличии выраженных признаков сердечной недостаточности используются бета-адреноблокаторы.
Если у пациента присутствуют признаки сердечной недостаточности, используются бета-адреноблокаторы.
При гипотиреозе назначается поддерживающая терапия, которая восполняет в организме недостаток гормонов. При ее проведении необходимо регулярно сдавать анализ на уровень ТТГ.
Подробнее о различных методах лечения тиреоидита читайте здесь >>
Диета
Специальных диет для больных тиреоидитом не существует. Для восстановления нормальной работы щитовидной железы нужно есть 3-4 раза в день. Недостаток калорий плохо скажется на состоянии пациента.
При нарушении функций щитовидной железы случаются сбои в метаболизме, из-за чего организм отравляется. Чтобы облегчить состояние, в рацион включают как можно больше овощей и фруктов. Они содержат клетчатку, которая связывает и выводит токсины.
Важными при тиреоидите являются полиненасыщенные жирные кислоты, содержащиеся в рыбе и рыбьем жире.
Углеводы должны поступать в организм со злаками, хлебом, выпечкой и макаронами. Запрещается соблюдение строгой диеты. Правильное питание при тиреоидите подразумевает употребление нормального количества мяса, молочных продуктов и яиц.
Так как тиреоидит может спровоцировать остеопороз, необходимо есть богатые кальцием продукты. В сутки употребляют не менее 2 л жидкости.
Осложнения
Воспаление щитовидной железы не является опасным для жизни состоянием, если вовремя его заметить и начать лечить. Тем не менее могут развиться следующие осложнения тиреоидита:
- аритмия;
- острая сердечная недостаточность;
- инфаркт миокарда;
- гипотиреоз или гипертиреоз.
Увеличивается риск развития других аутоиммунных заболеваний. Тиреоидит считается наследственным заболеванием; нужно учитывать это в случае планирования беременности.
Необходимо контролировать состояние больного и в случае необходимости немедленно обращаться к врачу. Важно в точности выполнять его указания, особенно при риске развития осложнений.
Источник: https://schitovidka03.ru/bolezni/tireoidit
Что такое аит щитовидки, признаки и методы лечения
Щитовидная железа – это один из самых восприимчивых органов к агрессивному воздействию окружающей среды.
Кроме этого, на щитовидку не самое благоприятное влияние порой оказывают внутренние процессы организма.
В связи с этим, нередко встречаются заболевания щитовидной железы, которые могут нести прямую угрозу жизни человека. К числу таких болезней относится АИТ щитовидной железы (аутоиммунный тиреоидит).
АИТ
Аутоиммунный тиреоидит – это заболевание, в ходе которого щитовидную железу охватывает воспалительный процесс. На возникновение этой патологии влияют сбои в иммунной системе, результатом которых является то, что собственный иммунитет организма начинает уничтожать клетки щитовидки.
АИТ – это достаточно распространенная патология. Она чаще всего наступает:
- у женщин 45-60 лет – это объясняется пагубным влиянием эстрогенов на клетки лимфоидной системы и Х-хромосомными аномалиями;
- гораздо реже встречаются случаи обнаружения патологии у беременных женщин;
- после искусственного прерывания беременности и естественных родов;
- у женщин в период климакса;
- в подростковом возрасте.
В случаях, когда поражение железы не слишком большое, болезнь долгое время может протекать бессимптомно. Если же организм дает мощный иммунный отклик, то начинается разрушение фолликулов и все становится очевидным.
Орган стремительно увеличивается, это обусловлено оседанием лимфоцитов на месте поврежденных структур железы. Такое аномальное разрастание тканей влечет за собой сбои в работе щитовидной железы: появляются гормональные нарушения.
Причины
На возникновение и развитие заболевания влияет целый ряд факторов, среди которых:
- частое пребывание в состоянии стресса и общее эмоциональное перенапряжение;
- избыточная концентрация йода в организме, либо, наоборот, дефицит этого элемента;
- присутствие каких-либо заболеваний эндокринной системы;
- самовольный и неправильный прием противовирусных лекарственных средств;
- пагубное влияние неблагоприятной окружающей среды;
- отсутствие правильного полноценного питания;
- подверженность радиационному облучению;
- тяжелые инфекционные или вирусные заболевания;
- наследственная предрасположенность. Этот фактор оказывает влияние в 25-30% всех случаев.
Отсюда можно сделать вывод, что развитие АИТ может спровоцировать любое повреждение щитовидки, из-за которого тиреоидные антигены поступают в кровь.
Классификация
- Хронический АИТ – на возникновение этой формы, как раз, и влияет наследственность. Развитию этой формы заболевания всегда предшествует снижение выработки гормонов – гипотиреозом.
- Послеродовой аутоиммунный тиреоидит встречается нередко из-за снижения иммунитета женщины в период вынашивания ребенка и резкой его активизации после родов. В ходе этого усиленного функционирования иммунной системы могут вырабатываться антитела в избыточном количестве.
Из-за чего и будет происходить разрушение клеток органов. Особенно осторожной после родов нужно быть женщине, которая имеет плохую наследственность в этом плане.
- Цитокин-индуцированный АИТ развивается вследствие приема медицинских препаратов на основе интерферона, а так же средств, используемых при лечении гепатита С и болезней системы кроветворения.
- Безболевый аутоиммунный тиреоидит до сих пор не имеет установленных причин.
Помимо основной классификации, у данного заболевания имеются формы:
- Гипертрофическая форма тиреоидита характерна значительным увеличением размера щитовидной железы. Клиническая картина при этом имеет определенное сходство с симптоматикой гипертиреоза.
- Атрофическая форма – это снижение синтеза тиреоидных гормонов. Размеры железы и в этом случае не будут соответствовать норме – происходит постепенное ее уменьшение.
Однако, несмотря на форму, выраженность и характер тиреоидита, щитовидка продолжает выполнять свои функции. Ее работу можно классифицировать следующим образом:
- Гипотиреоидный тип работы, когда выработка гормонов в организме значительно снижена.
- Эутиреоидный тип характерен стабильным гормональным фоном.
- Гипертиреоидный – этому типу свойственна повышенная выработка гормонов.
Симптомы
Начальная стадия болезни может протекать абсолютно бессимптомно. Именно по этой причине сильно затруднено диагностирование на ранних стадиях.
Определить АИТ легче по прошествии тиреотоксической фазы, которая может продолжаться от трех месяцев до полугода. Поэтому, ближе к концу этого срока, пациент чувствует следующие изменения:
- устойчивое повышение температуры тела, не превышающее 37,5 градусов. Более высокое повышение говорит о стремительном развитии болезни;
- частые перепады настроения;
- излишне сильные сердечные сокращения;
- дрожь в теле;
- сильная потливость;
- болезненность в суставах и бессонница – следствием этих проявлений становится общая слабость.
В ходе прогрессирования аутоиммунного тиреоидита симптоматика усугубляется и приобретает еще более выраженный характер:
- сильная отечность лица, желтушность кожи;
- помутнение сознания, плохая концентрация внимания, периодическая или постоянная депрессивность, заторможенность реакций, мимические нарушения;
- сухость и шелушение кожных покровов, ухудшение качества ногтей и волос;
- ухудшение или полная потеря аппетита;
- повышение массы тела – либо резкий скачок, либо постепенное стабильное увеличение;
- болезненные менструации, снижение либидо, бесплодие. Очень многих пациенток волнует вопрос – можно ли забеременеть при аутоиммунном тиреоидите. В том случае, если болезнь зашла слишком далеко, и развилось бесплодие, зачатие становится невозможным;
- снижение частоты сердечных сокращений, риск развития сердечной недостаточности;
- понижение температуры тела, озноб;
- сиплость голоса, расстройства слуха;
- увеличение или уменьшение размеров щитовидки;
- дискомфорт в области шеи, особенно в период ночного сна.
Диагностика
Для постановки точного диагноза и последующего подбора лечения очень важно при первых же тревожащих симптомах обратиться к врачу.
Он соберет семейный анамнез пациента, проведет визуальный осмотр с пальпацией щитовидки, назначит дополнительные методы исследования и укажет, какие анализы сдавать. Существуют определенные критерии, на которые доктор ориентируется при постановке диагноза:
- Увеличения размера щитовидки более 18 мм и 25 мм у женщин и мужчин соответственно.
- Появление антител и их высокий титр к тиреоидным гормонам.
- Нахождение уровня гормонов Т3 и Т4 вне пределов нормы (причем, как ниже границ нормы, так и выше).
Какие анализы сдавать при подозрении на заболевание
Диагностические мероприятия по выявлению АИТ подразумевают:
- Общий анализ крови проводится для установления уровня лимфоцитов.
- Иммунограмма – для обнаружения наличия антител к тиреоидным гормонам.
- Анализ крови на Т3, Т4, ТТГ. По их концентрации и соотношению врач определяет степень и стадию заболевания.
- Ультразвуковое исследование щитовидки – один из самых важных методов диагностики, с его помощью можно определить размеры органа и то, насколько далеко зашли изменения его структуры.
- Биопсия тонкоигольным способом позволяет точно определить наличие лимфоцитов. Как правило, это исследование показано в случаях подозрения на перерождение доброкачественных узловых образований в злокачественные. Самое опасное – это когда в тканях образуются опухоли.
- Сцинтиграфия – это высокоинформативный метод, позволяющий получить двумерное изображения пораженного органа путем введения в организм радиоактивных изотопов.
По совокупности данных врач определит эхо-структуру железы, ее форму и размер, соотношение долей щитовидки и форму ее перешейка.
Лечение
Мероприятия по лечению аутоиммунного тиреоидита возможны лишь при наступлении гипотиреоза – последней стадии заболевания. Наиболее используемыми средствами являются препараты на основе левотироксина.
Их отличительной особенностью является то, что они содержат активный компонент, максимально приближенный по составу к гормону Т4.
Основными преимуществами таких препаратов является то, что они не имеют противопоказаний даже при беременности, грудном вскармливании, не имеют побочных действий и не способствуют повышению массы тела.
Данные средства нельзя принимать в совокупности с другими медикаментами, их принимают всегда исключительно на голодный желудок за 30 минут до еды и запивают большим количеством воды. Все прочие лекарства можно принимать не ранее, чем спустя 4 часа после приема левотироксина.
Наилучшими средствами этой группы являются Эутирокс и L-тироксин. Несмотря на существующие аналоги, лучшим вариантом будут именно эти два препарата. Их действие будет наиболее продолжительным. Переход на аналоги потребует консультации с врачом для коррекции дозировки и сдачи анализов крови каждые 2-3 месяца на уровень ТТГ.
Питание при АИТ
Правильно питание при аутоиммунном тиреоидите – это залог быстрого и успешного выздоровления. Меню на неделю должно быть составлено таким образом, чтобы в него обязательно входили:
- достаточное количество кисломолочных продуктов, это очень важно для нормализации работы кишечника;
- кокосовое масло;
- большое количество овощей и фруктов в свежем виде;
- нежирное мясо и бульоны из него;
- любая рыба, морепродукты, морская капуста;
- пророщенные злаки.
Все вышеперечисленные продукты положительно влияют как на саму щитовидную железу, так и на работу иммунной системы в целом.
Под запретом должны оказаться следующие продукты: фаст-фуд, сладости (особенно шоколад), мучные изделия и хлеб, злаковые.
Если в организме наблюдается избыток йода, из рациона исключаются продукты с большим его содержанием.
Источник: https://gormons.ru/zhelezy/shhitovidnaya-zheleza/chto-takoe-ait-shhitovidki-priznaki-i-metody-lecheniya/
4 основные фазы аутоиммунного тиреоидита (АИТ), гипотиреоз, причины и симптомы заболеваний
Аутоиммунный тиреоидит, сокращённо АИТ — это воспалительное заболевание щитовидной железы, которое является одним из самых распространённых заболеваний. При этой болезни клетки щитовидной железы распознаются иммунной системой как инородные, враждебные, что приводит к образованию антител, которые разрушают их.
Щитовидная железа — это очень важный орган человека, она вырабатывает тиреоидные йодосодержащие гормоны, такие как, тироксин и трийодтиронин, которые в свою очередь влияют на сердечно-сосудистую систему, желудочно-кишечный тракт, на нашу половую и психическую систему, на развитие всего организма и обмена веществ. Так же щитовидная железа вырабатывает гормон кальцитонин, который участвует в регуляции уровня кальция в организме.
Причины возникновения АИТ:
- Продолжительный высокий уровень стресса.
- Вирусные заболевания.
- Наследственность.
- Плохая экология.
- Беременность и послеродовая депрессия.
- Вредные привычки, такие как алкоголь, курение.
Симптомами аутоиммунных тиреоидитов являются:
- Неприятные ощущения в области щитовидной железы, ком и давление в горле.
- Увеличение размера щитовидной железы (зоб).
- Слабость, быстрая утомляемость.
- Боль в суставах.
- Потливость.
- Тремор конечностей.
- Снижение веса.
Существует четыре основные фазы АИТ:
1. Эутиреоидная фаза, которая в основном не прогрессирует, щитовидная железа полностью работоспособна и вырабатывает нужное количество гормонов.
2. Субклиническая фаза, когда под действием антител клетки железы начинают разрушаться. Выработка гормонов тироксина (Т3) и трийодтиронина (Т4) уменьшается, снижается функция железы. Эта фаза может проходить совершенно бессимптомно.
3. Тиреотоксическая фаза, при которой высокий уровень антител повреждает клетки железы и тиреоидные гормоны (Т3, Т4) освобождаясь, в большом количестве попадают в кровь.
Это носит название гипертиреоз.
При длительном течении заболевания клетки щитовидной железы разрушаются ещё больше, гормонов она производит всё меньше, что приводит к их недостатку — гипотиреозу.
4. Гипотиреоидная фаза, характеризуется низким уровнем гормонов щитовидной железы, что приводит к:
- хроническим запорам;
- сухости кожи;
- ломкости и выпадению волос;
- нарушению менструального цикла;
- сонливости, снижению памяти, депрессиям;
- повышению уровня плохого холестерина;
- отёкам;
- анемии;
- избыточному весу.
При первых симптомах нужно обязательно обратиться к специалисту, сдать анализы, сделать узи щитовидной железы.
Основными принципами лечения гипотиреоза являются:
- Заместительная терапия, которая включает тиреоидные медикаменты.
- Терапия гормонами коры надпочечников, которые предотвращают аутоиммунные процессы, то есть убирают агрессивное воздействие иммунитета против своего органа.
- Иммуномодуляторы.
Так же необходима диета и лечение народными средствами, о которых Вы можете узнать здесь.
Источник: https://zen.yandex.ru/media/id/5b01b47700b3dd0f6c18730f/5b781f9841e72700aaaf0961
Насколько опасен аутоиммунный тиреоидит
Основной фактор возникновения аутоиммунного тиреоидита – нарушение иммунной системы. Проявляется как семейное заболевание. В семьях больных имеются и другие патологии аутоиммунного характера. Может возникать после родов.
К провоцирующим факторам относят: хронические инфекции носоглотки, кариес; инфекции; иерсиниоз (передается от домашнего скота, собак, грызунов); загрязнение почвы, воздуха и воды хлором, фтором, нитратами; облучение радиационное и солнечное; стрессовые ситуации; длительное, бесконтрольное применение йодсодержащих препаратов или гормонов; лечение препаратами интерферона болезней крови; травмы и операции на щитовидной железе.
Важным является употребление йода в количествах, превышающих физиологическую норму. Это относится к продуктам питания (красные пищевые красители, консерванты, добавки йода в муку, соль), но чаще – к медикаментам и биодобавкам.
Классификация форм зоба Хашимото включает латентную, гипертрофическую, атрофическую.
Заболевание проходит в своем развитии несколько стадий – эутиреоидная, субклиническая, тиреотоксическая, гипотиреоидная.
Признаки заболевания обнаруживают при значительном разрушении железы. Помимо клинических проявлений гипотиреоза (слабость, нарушение терморегуляции, сонливость, низкое артериальное давление) его последствием может быть бесплодие. Если все же зачатие произошло, то при вынашивании оказывает неблагоприятное влияние на мать и ребенка.
Большинство больных на субклинической и эутиреоидной стадии не догадываются о наличии у них тиреоидита. В это время щитовидная железа сохраняет свои размеры, не болезненная, гормональный фон не нарушен. В первые годы болезни аутоиммунный тиреоидит обычно проявляется гипертиреозом.
Чаще обнаруживают у детей в виде: склонности к плаксивости, беспокойству, возбуждению; повышенной раздражительности, агрессивности; ускоренного сердцебиения; повышения верхнего показателя давления; потливости, плохой переносимости жары; дрожания век, пальцев рук; снижения веса.
При гипертрофической форме на первый план выходят признаки сдавления соседних тканей. У больных возникает затрудненное дыхание, глотание, возможна охриплость голоса, кратковременные приступы головокружения или обморочного состояния.
До появления гипотиреоза аутоиммунный тиреоидит выявить сложно. Диагностика включает: анализ крови общий, иммунологию крови; гормоны крови; УЗИ; биопсию.
Чтобы подтвердить хронический аутоиммунный тиреоидит Хашимото, нужно одновременное наличие самых важных признаков: антитела к тиреоидной пероксидазе, превышающие 34 МЕ/л, гипоэхогенность на УЗИ и симптомы гипотиреоза.
Лечение сводится только к компенсации нарушений образования гормонов. Тиреостатики (Мерказолил, Эспа-карб) при хашитоксикозе не применяют, так как гипертиреоз связан с разрушением щитовидной железы, а не с усиленным синтезом тироксина. При сердцебиении, тахикардии, повышении давления, дрожании рук показан бета-адреноблокатор Анаприлин.
При развитии гипотиреоза назначается заместительная терапия левотироксином (L-тироксин, Эутирокс). Для снижения титра антител к лечению добавляют селен (Цефасель) на три месяца.
Глюкокортикоиды (Преднизолон, Дексаметазон) применяют при обострении воспаления. При слабо выраженном воспалительном процессе используют нестероидные препараты (Вольтарен, Индометацин).
При больших размерах проводится операция по удалению железы.
Читайте подробнее в нашей статье об аутоиммунном тиреотоксикозе, его проявлениях и лечении.
Причины развития аутоиммунного тиреоидита
Основной фактор возникновения этого заболевания – нарушение иммунной системы, которая начинает воспринимать клетки своей щитовидной железы, как чужеродные и вырабатывать против них антитела.
Аутоиммунный тиреоидит проявляется как семейное заболевание.
У пациентов и их кровных родственников имеются антитела к ферментам (тиреоидной пероксидазе) и тиреоглобулину, которые участвуют в образовании гормонов – тироксина и трийодтиронина.
Кроме этого, в семьях больных имеются и другие патологии аутоиммунного характера – сахарный диабет 1 типа, ревматоидный артрит, гепатит, пернициозная анемия, витилиго. Само наличие антител не является гарантией развития активного процесса. Поэтому даже при генетической предрасположенности необходимо воздействие провоцирующего фактора. Доказана роль таких причин:
- хронические инфекции носоглотки, особенно тонзиллит, синусит, кариес;
- острые вирусные инфекции, особенно гепатит;
- кишечные инфекционные заболевания, иерсиниоз (передается от домашнего скота, собак, грызунов);
- загрязнение почвы, воздуха и воды хлором, фтором, нитратами (стимулируют активность Т и В лимфоцитов, отвечающих за клеточный иммунитет и образование антител);
- облучение радиационное и солнечное;
- стрессовые ситуации;
- длительное, а особенно бесконтрольное применение йодсодержащих препаратов или гормонов;
- лечение препаратами интерферона болезней крови;
- травмы и операции на щитовидной железе.
Последние исследования значимости этих факторов доказали, что важным, а возможно и главным из них, является употребление йода в количествах, превышающих физиологическую норму. Это относится к продуктам питания (красные пищевые красители, консерванты, добавки йода в муку, соль), но чаще – к медикаментам и биодобавкам.
Следует отметить, что самостоятельное лечение или профилактика йодного дефицита раствором йода или Люголя крайне опасны. Подобные состояния могут возникать и при превышении дозы поливитаминов, длительном применении Кордарона.
Аутоиммунный тиреоидит может возникать после родов. Его развитие связано с активизацией защитных сил организма после периода угнетения во время беременности. Если у пациентки нет наследственной предрасположенности, то он может самопроизвольно прекратиться. Также бывает и безболевой («немой, молчащий») вариант болезни, не связанный с беременностью или какой-либо другой известной причиной.
Рекомендуем прочитать статью о симптомах и лечении гипотиреоза. Из нее вы узнаете о причинах появления, симптомах гипотиреоза у мужчин и женщин, а также о диагностике, лечении болезни и профилактике.
А здесь подробнее о лечении гипотиреоза народными средствами.
Классификация зоба Хашимото
В зависимости от выраженности симптомов и изменений щитовидной железы заболевание может иметь несколько клинических форм.
Латентная
В крови обнаруживаются антитела, но признаков изменений работы щитовидной железы нет. Возможна стертая симптоматика небольшого увеличения или снижения образования гормонов. При исследовании может быть незначительное увеличение размеров органа, уплотнения не обнаруживаются.
Гипертрофическая
При развитии зоба может быть равномерное разрастание тканей – диффузное увеличение или на его фоне образуются узлы (диффузно-узловая форма). Иногда узел обнаруживают в неизмененной ткани (узловой зоб). В начальной стадии бывает избыточный синтез гормонов (гипертиреоз, тиреотоксикоз), но у большинства пациентов функция не меняется (эутиреоз) или снижается (гипотиреоз).
При прогрессировании аутоиммунного воспаления ткань щитовидной железы подвергается атаке антителами и лимфоцитами-киллерами, что приводит к ее разрушению. В этот период состояние пациентов ухудшается, а образование гормонов падает, развивается гипотиреоидное состояние со снижением обменных процессов в организме.
Атрофическая
Наиболее тяжелая форма, так как функция органа существенно снижена из-за массового разрушения клеток щитовидной железы. Размеры ее уменьшаются, а гипотиреоз становится стойким. Чаще встречается у пожилых пациентов и при радиоактивном облучении в молодом возрасте.
Стадии заболевания
Заболевание проходит в своем развитии несколько стадий. Не всегда у пациента они все присутствуют. Возможно монофазное течение длительный период.
Эутиреоидная
Работа щитовидной железы в норме. Эта фаза аутоиммунного тиреоидита длится несколько или десятки лет, а может продолжаться всю жизнь.
Субклиническая
Начинается при обострении из-за массовой атаки Т-лимфоцитов. Эти клетки усиленно поступают в щитовидную железу и начинают разрушение ее ткани. В ответ гипофиз усиленно вырабатывает тиреотропный гормон (ТТГ) и таким образом стимулирует образование тироксина, поддерживая его нормальный уровень.
Тиреотоксическая
При обширном повреждении клеток гормоны из них поступают в кровь. Это сопровождается симптомами тиреотоксикоза (тахикардия, потеря веса, потливость, дрожание рук). Вместе с гормонами в кровеносную сеть поступают и части фолликулов. Они выступают в роли антигенов и провоцируют образование антител к собственным клеткам.
Гипотиреоидная
Запасы гормонов в щитовидной железе не беспредельны, а со временем, из-за уменьшения объема функционирующей ткани, наступает снижение их образования. Когда число клеток, способных к синтезу тироксина и трийодтиронина, уменьшается до критического уровня начинает прогрессировать гипотиреоз. На этой стадии чаще всего и диагностируют аутоиммунный тиреоидит.
Гипотиреоидное состояние обычно длится около года, а затем железа восстанавливает свои функции, но иногда он остается стойким и необратимым.
Чем страшен аутоиммунный тиреоидит
В России, Украине и Беларуси от тиреоидита Хашимото страдают от 4 до 12% населения в зависимости от региона. По мере загрязнения окружающей среды его распространенность возрастает.
Трудность раннего выявления болезни связана с тем, что от момента аутоиммунного поражения до осложнений проходит не один год или даже десятилетие.
Признаки заболевания обнаруживают при значительном разрушении железы, когда у пациента теряется способность образовывать гормоны.
Помимо клинических проявлений гипотиреоза (слабость, нарушение терморегуляции, сонливость, низкое артериальное давление) его последствием может быть бесплодие. При этом оно встречается не только при явном варианте болезни (манифестном), но и скрытом (субклиническом).
Если при выраженных проявлениях пациентки не могут забеременеть из-за нарушения овуляции, то субклинический гипотиреоз сопровождается привычными выкидышами. Избыточной реакцией иммунной системы часто объясняется бесплодие и при эндометриозе.
Если все же зачатие произошло, то при вынашивании гипотиреоз оказывает неблагоприятное влияние на будущую мать и ребенка. Это проявляется в таких осложнениях:
- угроза преждевременных родов;
- преэклампсия (повышенное давление, отеки, судорожный синдром);
- отслоение плаценты;
- замедление внутриутробного развития плода;
- кровотечение после родов;
- нарушения работы сердца;
- анемия.
Отслоение плаценты
У новорожденного отмечаются патологии нервной и костной системы, замедленный сердечный ритм. Сочетание аутоиммунного тиреоидита и рака щитовидной железы является не частым, но возможным вариантом.
Симптомы патологии у взрослых и детей
Большинство больных на субклинической и эутиреоидной стадии болезни не догадываются о наличии у них тиреоидита. В это время щитовидная железа сохраняет свои размеры, не болезненная, гормональный фон не нарушен. У части пациентов могут появляться неспецифические признаки, которые их не приводят к врачу:
- дискомфорт в области шеи,
- ощущение кома в горле,
- быстрая утомляемость,
- общая слабость,
- летучие боли в суставах.
В первые годы болезни аутоиммунный тиреоидит обычно проявляется гипертиреозом. Его называют хашитоксикозом. Чаще обнаруживают у детей в виде:
- склонности к плаксивости, беспокойству, возбуждению;
- повышенной раздражительности, агрессивности;
- ускоренного и усиленного сердцебиения;
- повышения верхнего показателя давления (высокое систолическое и пульсовое);
- потливости, плохой переносимости жары;
- дрожания век, пальцев рук;
- снижения веса.
Аутоиммунный тиреоидит у детей
Эта стадия непродолжительная и, в отличие от токсического зоба, не приводит к появлению глазных симптомов (пучеглазие, усиленный блеск глаз, расширение глазной щели). В дальнейшем функция щитовидной железы ослабевает в среднем каждый год на 5%. Фаза относительно нормальной работы продолжается долго, и только при развитии гипотиреоза можно заподозрить аутоиммунный тиреоидит.
При гипертрофической форме на первый план выходят признаки сдавления соседних тканей. У больных возникает затрудненное дыхание, глотание, возможна охриплость голоса, кратковременные приступы головокружения или обморочного состояния. В случае выраженного гипотиреоза больные отмечают:
- апатию, вялость, сонливость;
- постоянную зябкость;
- снижение памяти;
- отечность лица, голеней;
- устойчивое повышение веса тела;
- выпадение волос, повышенную ломкость ногтей;
- сухость кожи;
- снижение давления и замедление пульса.
Смотрите на видео об аутоиммунном тиреоидите:
Анализ на гормоны и другие методы диагностики
До появления гипотиреоза аутоиммунный тиреоидит выявить сложно. Для постановки диагноза учитывают:
- проявления болезни;
- данные лабораторных и инструментальных методов исследования;
- наличие подобных патологий у кровных родственников.
При обследовании больного обнаруживают:
- анализ крови общий – повышены лимфоциты;
- иммунология крови – антитела к тиреоглобулину, тиреопероксидазе, тироксину, трийодитронину;
- гормоны крови – при повышении ТТГ выявляют гипотиреоз. Если тироксин в норме, то он субклинический, а при снижении – явный;
- УЗИ – размеры уменьшены или увеличены в зависимости от формы, эхогенность снижена;
- биопсия показана при обнаружении узла для исключения его перерождения в злокачественную опухоль.
Для того, чтобы подтвердить хронический аутоиммунный тиреоидит Хашимото нужно одновременное наличие самых важных признаков: антитела к тиреоидной пероксидазе, превышающие 34 МЕ/л, гипоэхогенность на УЗИ и симптомы гипотиреоза. Ни один их этих критериев по отдельности не дает оснований для утвердительного диагноза.
Лечение острой и хронической формы
Специфическая терапия болезни, которая предупредила бы ее дальнейшее прогрессирование, отсутствует. Несмотря на понимание причины и механизмов развития аутоиммунного тиреоидита, его лечение сводится только к компенсации нарушений образования гормонов.
Тиреостатики (Мерказолил, Эспа-карб) при хашитоксикозе не применяют, так как гипертиреоз связан с разрушением щитовидной железы, а не с усиленным синтезом тироксина. При сердцебиении, тахикардии, повышении давления, дрожании рук и потливости показан бета-адреноблокатор Анаприлин.
При развитии гипотиреоза назначается заместительная терапия левотироксином (L-тироксин, Эутирокс) под контролем содержания тиреотропного гормона гипофиза в крови.
С учетом данных обследования прием гормонов может быть начат уже на субклинической стадии и в период эутиреоза в минимальной дозе. Такая терапия тормозит образование ТТГ и прогрессирование аутоиммунного разрушения. Для снижения титра антител к лечению добавляют селен (Цефасель) на три месяца.
Глюкокортикоиды (Преднизолон, Дексаметазон) применяют при обострении воспаления, что чаще всего происходит на фоне вирусных или бактериальных инфекций в осенне-зимний период. При слабо выраженном воспалительном процессе используют нестероидные препараты (Вольтарен, Индометацин). Если зоб достигает больших размеров, то пациентам проводится операция по удалению железы.
Прогноз для больных
При своевременном выявлении болезни удается компенсировать нарушения функции щитовидной железы и добиться удовлетворительного самочувствия пациентов. Несмотря на то, что антитела продолжают вырабатываться на протяжении всей жизни, во многих случаях удается снизить их количество и предупредить массивное разрушение клеток.
Поддерживать хорошую работоспособность возможно на протяжении 10-15 лет при условии постоянного контроля за состоянием продукции гормонов.
У женщин при обнаружении антител к тиреоидной пероксидазе в период беременности возможно развитие гипотиреоза, а послеродовый аутоиммунный тиреоидит может дать рецидив в дальнейшем. У каждой третьей пациентки этот процесс приводит к стойкой низкой активности щитовидной железы, требующей приема левотироксина.
Аутоиммунный тиреоидит возникает при наследственной предрасположенности. При нарушении работы иммунной системы в организме образуются антитела к клеткам щитовидной железы. Они постепенно разрушают фолликулы, приводя со временем к гипотиреозу.
Клинические проявления могут отсутствовать до стойкого снижения функции органа. Для постановки диагноза необходимо наличие антител в крови, УЗИ-признаков и симптомов дефицита тиреоидных гормонов. Для лечения используется симптоматическая и заместительная терапия.
Источник: https://endokrinolog.online/autoimmunnyj-tireoidit/