Заболевание возникает в 5-10 случаях на 100 тысяч человек, в три раза чаще, чем у мужчин, встречается у женщин до 30 лет. Примечательно, что не только люди страдают от этой болезни, но и домашние животные. Динамика роста случаев заболевания миастенией заставляет узнать подробные факты о патологии, ее симптомах и причинах возникновения.
Миастения нередко сопровождает новообразования вилочковой железы (тимуса), онкологию, амиотрофический синдром, соединительнотканные болезни.
Виды миастении
Заболевание различается по трем основным видам и имеет следующие характеристики:
- Миастения бульбарная. Для нее характерны нарушения при жевательном и глотательном процессах. С течением времени больной не может говорить.
- Миастения глазная. Поражению подвергаются мышцы шеи, черепно-мозговой области, а опущенные веки выступают явным симптомом заболевания.
- Миастения генерализованная. Этот вид — самый распространенный, поражению подвергаются шейные мышцы с дальнейшим «захватом» всех остальных, страдает мимика.
Патология классифицируется по факторам приобретенности и врожденности:
- Приобретенную форму регистрируют у пациентов любого возраста. Она возникает чаще врожденной и вызывается различными инфекциями, происходит на фоне неблагоприятной наследственности.
- Врожденную форму специалисты встречают редко. Развитие болезни происходит внутриутробно, плод при этом малоподвижен. После рождения из-за атрофии мышц у ребенка отмечаются слабость и отсутствие полноценного дыхания. Шансов выжить у таких новорожденных практически нет.
Причины развития миастении
Современная медицина не имеет точного описания причин, вызывающих развитие миастении. Предположение исследователей сводится к тому, что тимус, находящийся у основания грудины, активно вырабатывает антитела.
Они разрушают рецепторы, находящиеся со стороны мышц нервно-мышечного синапса. Этим рецепторам природой предписано получать сигналы с помощью химического вещества — ацетилхолина. Он передает нервный импульс в синапсе.
«Приказ» от мозга к рецепторам мышц доставляют нейротрансмиттеры, вырабатываемые в волокнах нервов. Миастения характеризуется тем, что сама иммунная защита осуществляет блокировку проводимости в нервно-мышечных связях.
| Глазная миастения |
Вилочковая железа растет до достижения ребенком 18-ти лет, а далее она уменьшается в размерах и сводит к минимуму свою жизнедеятельность. У страдающих миастенией отмечается большой размер тимуса часто с наличием доброкачественных новообразований.
Исследователями установлено, что заболевание может быть спровоцировано основными предпосылками, заключающимися в:
- генетической мутации;
- образовании в тимусе опухоли;
- перенесенном сильном стрессе;
- вирусных инфекциях, поражающих организм;
- аутоиммунном заболевании;
- новообразованиях органов дыхания, почечных лоханок, печени.
Усугубить процесс развития миастении могут также следующие факторы:
- постоянная чрезмерная физическая нагрузка;
- заболевания различной этиологии;
- эмоциональный всплеск, стрессовая ситуация;
- пребывание в жарком климате продолжительное время;
- курсовое применение антибиотиков.
| Генерализованная миастения |
Бывают ли осложнения?
Заболевание по ряду причинных факторов может быть осложнено кризами, имеющими три вида, спровоцированными бронхолегочной инфекцией:
- Миастеническим.
- Холинэргическим.
- Смешанным.
Эти виды характеризуются резким усугублением признаков недуга, нарушенным глотанием, расстройством функции дыхания. Больного в срочном порядке помещают в реанимацию, подключая к аппарату ИВЛ (искусственной вентиляции легких).
| Больной с признаками миастении |
Как определяется миастения
Прежде всего, диагноз ставится врачом-неврологом. Для профессионала своего дела достаточно ознакомления с анамнезом и визуального осмотра.
Диагностические мероприятия при назначении дополнительных методов исследования включают:
- функциональную пробу с целью выявления и оценки патологического состояния — усталости мышц;
- прозериновую пробу (внутримышечное введение «Прозерина» способствует кратковременному улучшению состояния);
- декремент-тест (выявляющий блокировку передачи нервно-мышечной системы);
- анализ крови (исследующий наличие антител к ацетилхолиновым рецепторам, титину;
- КТ тимуса;
- прохождение электромиографии;
- выполнение электронейрографии;
- анализ генетического профиля для новорожденного.
Сложная диагностика дополняется биохимическими исследованиями, а также изучением нервов на предмет наличия проводящих способностей, электромиографией волокон мышц.
Симптомы
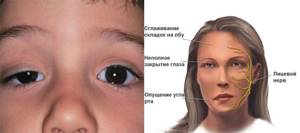
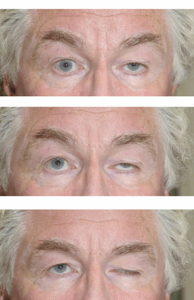
Основные симптомы заболевания – птоз (опущенные веки), слабость мышц глаз, провоцирующая раздвоенность изображения. После даже незначительной нагрузки наступает мышечная усталость. Слабые мышцы «ведут» себя по-разному.
Иногда этот симптом ярко выражен, болезнь обостряется, а иногда – состояние больного улучшается.
Миастения, сопровождающаяся тяжелыми приступами, характеризуется появлением паралича, но чувствительности это не грозит: нарушений не происходит.
| Выраженный птоз века |
К основным симптомам недуга также относятся:
- проблемы со зрением (страдает фокусировка, восприятие цветовой гаммы, формы предмета, способность оценивать удаленность/приближенность объектов, появление пелены перед глазами);
- дисфункция дыхания;
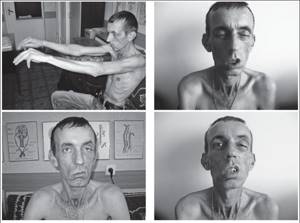
- потеря веса стремительными темпами;
- трансформированная походка;
- нарушения речи, измененный голос (сиплый, хриплый, грубый, больной говорит тихо, «в нос»);
- бессонница;
- затруднения и утомляемость при жевании/глотании/говорении;
- проблематичное проглатывание еды в жидком виде или пюре (часто из-за этого развивается пневмония аспирационная);
- криз миастенический, являющийся предпосылкой летального исхода;
- психомоторная возбужденность;
- расстройства вегетативного свойства;
- гипоксическое поражение головного мозга (отсутствие достаточного количества кислорода), вызывающее смерть;
- нарушенная моторика пальцев рук и ног, в целом верхних и нижних конечностей;
- запор или, наоборот, диарея;
- приступообразное учащенное сердцебиение.
Ранняя стадия заболевания характеризуется быстрым восстановлением состояния организма пациента после отдыха. С течением времени симптоматическая картина будет присутствовать, несмотря на попытки больного расслабиться и отдохнуть.
Невнимательное отношение к проявляющимся симптомам способно довести до состояния ощутимой мышечной слабости (особенно мышц дыхательной системы), угрожающей жизни.
Лечение миастении
Применение лечения при миастении направляется на достижение двух основных целей:
- Улучшение мышечной работы через передачу нервных импульсов к мышцам.
- Подавление аутоиммунного процесса.
Первая цель достигается путем применения лечебных препаратов антихолинэстеразного направления, подобранных по дозе употребления для пациента в индивидуальном порядке:
- «Прозерина».
- «Оксазила».
- «Пиридостигмина».
Возможно возникновение побочных эффектов, поэтому врач назначает другие средства с целью минимизации вредного воздействия:
- «Эфедрин»;
- «Верошпирон» и др.
Подавление аутоиммунного процесса происходит с помощью глюкокортикоидов («Преднизолона», «Дексаметазона» и пр.). Как только результат достигнут, дозировка уменьшается, но прием препарата не прекращается, так как возможен рецидив.
При отсутствии видимого эффекта или противопоказаниях к глюкокортикоидам, предпочтение отдается иммуносупрессорам. А больным, имеющим опухоль вилочковой железы, назначается лечение хирургическим (радикальным) способом. После оперативного вмешательства рекомендуется пройти рентгенотерапию.
Лечение плазмафарезом (очищением плазмы от антител) широко применяется в медицинской практике.
Дыхательная недостаточность, вызванная кризом миастении, лечится путем проведения трахеостомии, пациента переводят на ИВЛ. Больной питается с помощью зонда, проходящего через нос в желудок.
Также для получения положительного эффекта от лечения врачом назначаются:
- препараты калия (курсовое применение);
- антиоксиданты;
- человеческий иммуноглобулин;
- цитостатики;
- прохождение процедуры облучения гипоталамуса;
- специальное диетическое питание;
- иммунофармакотерапия (экстракорпоральная);
- лечение в санаторно-курортных зонах (в средней полосе).
Что касается диеты, она включает в себя:
- продукты, содержащие в большом количестве калий (это касается картофеля, бананов, кураги, изюма, абрикосов, винограда);
- нежирную, «легкую» пищу (употреблять алкоголь категорически запрещено).
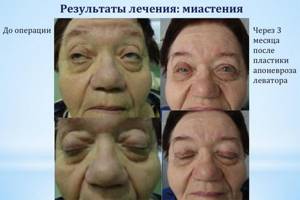
| Пластическая хирургия при миастении и сопутствующем двухстороннем птозе |
Дальнейшее благоприятное прогнозирование возможно тогда, когда больной получил адекватное лечение, если он соблюдал все назначения. Однако в любое время недуг может обостриться и привести больного к смерти.
Как лечить миастению в домашних условиях
Народная медицина приходит на помощь больным миастенией после консультации с врачом и одобрения им того или иного средства с учетом индивидуальных особенностей. Среди некоторых популярных рецептов следующие:
- Улучшению состояния способствуют продукты — природные антиоксиданты, содержащие калий (этого элемента много в кураге, чесноке, луке, натуральном меде и пр.). Их применяют согласно дозам, предписанным врачом.
- Овсяный настой. Берутся стакан овса и 0,5 л воды. Смесь томится на медленном огне около 60 минут, затем настаивается 1,5 часа. Для употребления взять 100-120 мл отвара, добавить ложку меда, пить четырежды в день перед едой. Курсовой прием длится три месяца с последующим перерывом на 30 дней. Затем прием отвара следует возобновить еще на такой же срок.
- Лук и сахар. Смешиваются равные части ингредиентов (по 200 г), заливаются полулитром воды. Смесь кипятится 1,5 часа, остужается. Затем в отвар добавляются 4 ложки натурального меда. Принимать такое снадобье необходимо трижды в сутки по 20 мл.
На самом деле, можно найти массу полезных рецептов, но следует помнить, что самостоятельно принимать решение об их приготовлении и применении нельзя.
Профилактические мероприятия
Профилактики миостении как таковой не существует. Можно лишь придерживаться рекомендаций, исключающих осложненные варианты течения болезни и включающих следующие правила:
- избегать тяжелых физических усилий на работе и в быту;
- не заниматься спортом;
- не находиться под прямыми солнечными лучами (носить солнцезащитные очки);
- включить в рацион молочные продукты, фрукты, овощи;
- отказаться от курения, употребления алкогольных напитков;
- регулярно принимать витамины;
- твердо усвоить, что под категорическим запретом находится прием средств, содержащих магний нейролептики, антибиотики, мочегонные, седативные препараты;
- вести здоровый образ жизни;
- избегать стрессовых ситуаций;
- вовремя лечить различные заболевания.
Прогноз
Ремиссионные и обостренные состояния при миастении наступают довольно часто. Полностью этот недуг не излечивается. Но это не значит, что не надо обращаться к врачу, а смиренно ждать «развязки» событий. У больного может внезапно остановиться сердце.
Патология может спровоцировать атрофическое состояние всей мышечной системы вплоть до летального исхода. Необходимо прийти на прием к неврологу и получить назначение на применение комплексного лечения. Особенно это важно для беременных, имеющих диагноз «миастения».
Наблюдение у невролога, существующие в современной медицине методики, проверенные на практике, позволяют обеспечить жизнь пациента на хорошем уровне.
Своевременное, длительное и комплексное лечение обеспечивает почти полное исчезновение симптомов заболевания.
Источник: https://on-doctor.com/zabolevaniya/miasteniya-chto-eto-za-bolezn.html
Миастения
Миастения – это аутоиммунное заболевание, характеризующееся нарушением нервно-мышечной передачи и проявляющееся слабостью и патологической утомляемостью поперечнополосатых мышц.
В результате этого нарушения здоровые мышцы становятся слабыми, что приводит к параличу мышц.
Практика показывает, что при данной патологии могут поражаться любые мышцы, но чаще всего поражаются глазные мышцы, чуть реже – лицевые, губные и языковые, а также мышцы глотки, гортани и шеи.
При поражении дыхательных мышц, а также мышц туловища и конечностей возникает генерализованная миастения – очень опасное состояние, которое может привести даже к летальному исходу.
Впервые данное заболевание описано в далеком 1672 году английским врачом, специалистом в области анатомии Томасом Уиллисом. Число случаев выявления миастении неуклонно растет и в настоящее время составляет 5-7 человек на 100 тысяч населения.
Согласно статистике, женщины страдают от миастении значительно чаще мужчин (70% на 30%), заболевание впервые проявляется обычно в подростковом периоде, но наиболее ярко выражено в возрасте 20-30 лет. Заболевание имеет аутоиммунную природу, поэтому для лечения используют гормональную терапию.
Между прочим, данное заболевание диагностируется не только у людей – нередко фиксируется миастения у собак и кошек.
Причины миастении
На сегодняшний день причины возникновения миастении до конца не выяснены. В медицинской практике диагностируются случаи семейных миастений, но наследственность заболевания не доказана.
Достаточно часто у больных с астеническим бульбарным параличом диагностируют гиперплазию или новообразование вилочковой железы.
Также фактором, способствующим развитию миастении, является проникновение в организм человека вирусов и микоплазм.
Главной патогенетической особенностью данного заболевания выступает дисфункция нервно-мышечной передачи, которая и обусловливает характерные клинические проявления.
Синаптический блок взаимосвязан со сбоем в синтезе ацетилхолина.
В сыворотке крови определяются антитела к скелетным мышцам и эпителиальным клеткам вилочковой железы, это дает основания для причисления миастении к аутоиммунным заболеваниям.
Результаты исследования причин развития миастении доказывают, что недостаточный уровень калия в организме, гиперфункция щитовидной железы и гормональный дисбаланс значительно повышают риски данного заболевания.
Симптомы миастении
Слабость и резкая утомляемость могут поразить любые мышцы в организме человека. Чаще — мышцы лица и шеи.
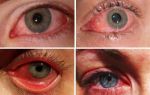
Характерными симптомами миастении (см. фото) являются:
- птоз (опущение век);
- двоение в глазах;
- гнусавость голоса и нарушения речи;
- затрудненное глотание, утомляемость жевательных мышц;
- утомляемость мышц шеи (сложно удерживать голову прямо);
- слабость в руках и ногах.
Симптомы проявляются после нагрузки, причем даже после самой минимальной. Чем больше нагрузка, тем хуже состояние больного.
К примеру, поначалу нарушения речи минимальны – человек слегка гнусавит, но слова произносит довольно четко, затем начинает «глотать» отдельные звуки, а потом и вовсе не может говорить.
Отдых способен уменьшить эти проявления. Особенно сильно симптомы проявляются через 3-4 часа после пробуждения.
В зависимости от проявлений выделяют следующие формы заболевания:
- глазная (болезнь проявляется только опущением век, двоением в глазах; для таких больных достаточной обычно является терапия антихолинэстеразными препаратами);
- бульбарная (нарушения речи, жевания, глотания, дыхания — опасность этой формы заключается в том, что трудности с дыханием могут нарастать стремительно);
- генерализованная (поражение всех мышц, именно такую форму миастении имеют в виду, когда говорят о миастении гравис или болезни Эрба-Гольдфлама; болезнь затрагивает все мышцы, начиная с мимических и мышц шеи и заканчивая мышцами рук и ног);
- молниеносная (наиболее опасная форма, так как приводит к инвалидизации и даже смерти, она вызывается обычно злокачественной опухолью вилочковой железы, поражаются все мышцы, включая скелетную мускулатуру, при этом терапия просто не успевает оказать своё действие, предотвратить опасные последствия миастении просто невозможно).
Чаще встречается генерализованная форма, которая обычно начинается со слабости мимических мышц.
Симптоматика у детей
Особое место занимает миастения у детей, ранние симптомы развития которой имеют некоторые свои особенности:
1) Врожденная миастения. Быструю утомляемость мышечной системы можно заподозрить еще внутриутробно во время проведения УЗИ. При миастении движения плода менее активные, а то и вовсе могут отсутствовать. После рождения симптомы данной миастении похожи на миастению новорожденных. Гибель наступает из-за нарушения самостоятельного дыхания.
2) Миастения новорожденных. Встречается у тех детей, матери которых сами страдают миастенией. Начинается она уже с первых дней жизни и может длиться около 2 месяцев. Ее основными симптомами могут стать следующие:
- ребенок более вял, чем другие новорожденные,
- дышит поверхностно,
- периодически поперхивается,
- крик у него слабый, более напоминающий писк,
- также он плохо сосет грудь и быстро устает,
- рот его приоткрыт,
- взгляд практически неподвижен,
- в некоторых случаях глотание тоже может быть затруднено.
Ребенок чаще погибает от удушья.
- Ранняя детская миастения. По данным специалистов встречается в возрасте до 2 лет, когда на фоне полного здоровья начинают появляться проблемы со зрением: непроизвольно опускаются веки, развивается паралич взора, косоглазие. В некоторых случаях малыш может отказываться ходить, бегать, ему трудно подниматься или спускаться по ступенькам, часто просится на руки. Отказ от еды может произойти в том случае, если в процесс вовлекаются жевательные мышцы.
- Юношеская и детская миастения. Развивается от 2 до 10 лет или в подростковом возрасте преимущественно у девочек. Среди ранних признаков необходимо обращать внимание на жалобы ребенка на появившуюся вдруг усталость, нарушение зрения, трудности с занятиями бегом, ходьбой на большие расстояния, приседаниями, выполнением физической работы по дому.
Миастенический криз
Миастения — это заболевание хроническое, оно постоянно прогрессирует. Если больной не получает правильного лечения, его состояние ухудшается. Тяжелая форма болезни может сопровождаться наступлением миастенического криза.
Он характеризуется тем, что больной испытывает резкую слабость мышц, отвечающих за глотание и движение диафрагмы. Из-за этого его дыхание затруднено, сердцебиение учащается, часто наблюдается слюнотечение.
Вследствие паралича дыхательных мышц может наступить смерть больного.
При передозировке антихолинэстеразных препаратов может наступить холинергический криз. Он выражается в замедлении сердцебиения, слюнотечении, судорогах, усилении перистальтики кишечника. Это состояние тоже угрожает жизни пациента, поэтому ему нужна медицинская помощь. Антихолинестеразный препарат необходимо отменить, а внутримышечно ввести его антитод – раствор «Атропина».
Диагностика
Необходимо обратиться к врачу-неврологу. Первым делом врач проведет осмотр пациента, спросит о жалобах и других выявленных симптомах. При первичном осмотре пациента выявить миастению достаточно затруднительно, ведь ее симптомы схожи с симптомами многих других заболеваний. Поэтому проводится комплексное обследование.
Самый простой и самый ценный метод диагностики миастении – проведение прозериновой пробы. При выполнении данной пробы пациенту подкожно вводится раствор прозерина (0,05%, 1-2 мл), затем спустя 20-30 минут невролог повторно осматривает пациента, определяя реакцию организма на пробу.
Прозерин блокирует холинэстеразу, повышенная активность которой приводит к нарушению нервно-мышечных соединений, поэтому симптомы миастении быстро отступают, а человек чувствует себя совершенно здоровым.
Стоит отметить, что эффект от прозерина хотя и мощный, но кратковременный, поэтому для лечения он не используется, а вот для диагностики незаменим.
Также для диагностики проводят следующие исследования:
- Электромиография (декремент-тест) – регистрация биоэлектрических потенциалов в скелетных мышцах. Электромиографию целесообразно проводить дважды: сначала перед проведением прозериновой пробы, затем через 30-40 минут после нее, поскольку так можно выявить нарушение нервно-мышечной передачи.
- Электронейрография – исследование скорости импульсов, проходящих по нервам.
- Анализ крови на специфические антитела, иногда также требуется биохимический анализ крови.
- Генетические исследования – проводятся для выявления врожденной миастении.
- Компьютерная томография органов средостения – для исследования вилочковой железы на ее увеличение в объеме или наличие опухоли (тимомы).
Для диагностики миастении разработаны специальные пробы (тесты), которые позволяют неврологу выявить заболевание на начальных стадиях. Хотя такие тесты вы можете выполнить и самостоятельно в домашних условиях:
- Быстро открывать и закрывать рот в течение 40 секунд – в норме вы должны успеть сделать 100 циклов таких движений, а при мышечной слабости гораздо меньше.
- Нужно лечь на спину, чуть приподнять голову и держать ее на весу 1 минуту.
- Сделайте 20 приседаний с одинаковой амплитудой.
- Быстро сжимайте и разжимайте кисти – часто в связи с мышечной слабостью при миастении такое упражнение приводит к опущению век.
Дифференциальная диагностика проводится с заболеваниями со схожими симптомами: бульбарным синдромом, энцефалитом, менингитом, глиомой головного мозга, гемангиобластомой, синдромом Гийена-Барре и др.
Лечение миастении
Главная задача лечения миастении – это увеличить количество ацетилхолина. Синтезировать этот компонент довольно сложно, поэтому в лечении используются препараты, предотвращающие его разрушение. С этой целью в неврологии применяются медикаменты, содержащие неостигмин.
Если заболевание быстро прогрессирует, назначаются медикаменты, которые блокируют иммунный ответ, в этом заключается лечение в таком случае.
При выборе препаратов нужно учитывать, что миастеникам противопоказаны медикаменты с содержанием фтора. Людям старше 70 лет удаляют вилочковую железу. Кроме этого, подбираются препараты для блокирования отдельных симптомов – подергивания века, остановки слюнотечения и т.д.
Улучшить состояние больного помогает «пульсотерапия». Такое лечение предполагает употребление гормональных препаратов. Сначала выписывается большая доза искусственных гормонов, но постепенно она снижается и сводится на «нет». Если случился миастенически криз, может понадобиться госпитализация. Больным в таком состоянии назначают плазмофероз и вентиляцию легких для лечения симптомов.
Относительно новый метод лечения миастении – криофероз. Лечение предполагает использование низких температур, которые помогают избавить кровь от вредных компонентов.
Полезные вещества, содержащиеся в плазме, возвращаются в кровь больного. Метод является безопасным, поскольку отсутствует вероятность передачи инфекции и появления аллергической реакции. Криофероз улучшает общее состояние больного.
Спустя 5-6 процедур устанавливается хороший стойкий результат.
Часто при лечении врачи назначают Калимин — антихолинэстеразное средство, так же известен, как Местинон, Пиридостигмин. Как и при любом аутоиммунном заболевании назначают кортикостероиды, в частности Преднизолон для лечения.
Народные средства
Наряду с медикаментозной терапией, возможно лечение миастении в домашних условиях народными средствами с целью ускорения выздоровления и облегчения состояния. Однако, любые народные методы лечения должны согласовываться с наблюдающим специалистом.
- Овес. Зерна тщательно промывают, заливают водой в объеме 0,5 л. Далее емкость помещают на огонь, состав доводят до кипения, и пропаривают в течении не менее получаса. Далее, для приготовления настоя следует выждать еще 2 часа, сняв овес с огня. Полученный отвар принимают за час до еды, не реже 4 раз в сутки. Продолжительность терапии – 3 месяца с перерывом на 1 месяц и еще один курсовым приемом.
- Репчатый лук. Продукт в объеме 200 грамм (очищенный) смешивают с 200 граммами сахара и заливают водой в объеме 0,5 литра. Состав помещают на медленный огонь и варят в течении 1,5 часа. Далее массу остужают, добавляют две столовые ложки меда и принимают по две чайные ложки три раза в день.
- Чеснок в количестве трех головок измельчают и смешивают с четырьмя лимонами, литром меда и льняным маслом (200 гр.). Все ингредиенты нужно тщательно перемешать и принимать ежедневно по одной чайной ложке три раза в день.
Правила поведения при миастении
Если диагноз поставлен вовремя, и больной выполняет все предписания врача, его работоспособность и образ жизни почти не меняются. Лечение миастении заключается в постоянном приеме специальных препаратов и соблюдении некоторых правил.
Запрещено таким больным загорать, выполнять тяжелую физическую работу и пить лекарственные препараты без рекомендации врача. Пациенты обязательно должны знать, какие противопоказания при миастении есть для приема лекарств. Многие препараты могут вызвать осложнение течения заболевания или развитие миастенического криза. Это такие лекарства:
- все препараты магния и лития;
- миорелаксанты, особенно курареподобные;
- транквилизаторы, нейролептики, барбитураты и бензодиазепины;
- многие антибиотики, например, «Неомицин», «Гентамицин», «Норфлоксацин», «Пенициллин», «Тетрациклин» и другие;
- все мочегонные препараты, кроме «Верошпирона»;
- «Лидокаин», «Хинин», оральные контрацептивы, антациды, некоторые гормоны.
Питание
Пациентам с заболеванием нужно наладить свой рацион в соответствии с этапом болезни. Защитные функции организма ослаблены, поэтому питание при миастении играет важную роль в выздоровлении. Важно употреблять печеный картофель, изюм, бананы и курагу. Не помешает найти источники получения таких микроэлементов, как фосфор, кальций.
Прием кальция нужно совмещать с фосфором, так происходит лучшее усвоение веществ. Важно употреблять препараты калия и витамины.
Осложнения
С помощью ацетилхолина, как описано выше, функционируют и дыхательные мышцы человека. Поэтому вследствие проблем с работой этих мышц может возникнуть резкое нарушение дыхания, вплоть до его остановки. Вследствие этого может наступить летальный исход.
Особенное внимание взрослые должны всегда проявлять к жалобам ребенка. При развитии детской миастении часто ребенок жалуется на то, что он не может крутить педали велосипеда, подняться на возвышение и т.п. Важно разобраться в причинах подобного состояния, ведь при миастении у детей дыхательная недостаточность развивается внезапно.
Прогноз
Спрогнозировать точный исход данного заболевания практически невозможно, поскольку он зависит от множества факторов: времени начала, клинической формы, пола и возраста пациента, а также наличия или отсутствия терапевтических мероприятий. Самое благоприятное течение бывает в случае глазной формы миастении, а самое тяжелое течение заболевания сопровождает генерализованную форму.
При грамотном лечении и постоянном медицинском контроле, практически все формы данного заболевания имеют благоприятный прогноз.
Источник: https://doctor-365.net/miasteniya/
Миастения, что это такое? Причины и первые симптомы миастении
Миастения — это наиболее частое аутоиммунное заболевание, характеризующееся поражением нервно-мышечных синапсов, вследствие выработки аутоантител к рецепторам ацетилхолина или к специфическим фермента – мышечноспецифической тирозин-киназы.
В результате этого развивается патологическая утомляемость и слабость скелетной мускулатуры, мутации в белках нервно-мышечных соединений могут приводить к развитию врожденных миастенических синдромов.
Что это такое?
Миастения – это довольно редко встречающееся заболевание аутоиммунного типа, характеризующееся слабостью и вялостью мышц. При миастении происходит нарушение связи между нервными и мышечными тканями.
Официальное научное название данного недуга звучит так – myasthenia gravis pseudoparalitica, что на русский язык переводится как астенический бульбарный паралич. В медицинской российской терминологии широко употребляют понятие “миастения Гравис”.
Причины миастении
На сегодняшний день специалисты не имеют четких сведений о том, что именно провоцирует возникновение у человека симптомов миастении.
Миастения является аутоиммунным недугом, ведь в сыворотке больных обнаруживаются множественные аутоантитела.
Врачи фиксируют определенное количество семейных случаев миастении, однако доказательств влияния наследственного фактора на проявление болезни нет.
Достаточно часто миастения проявляется параллельно с гиперплазией либо опухолью вилочковой железы. Также миастенический синдром может возникнуть у больных, которые жалуются на органические заболевания нервной системы, полидерматомиозит, онкозаболевания.
Чаще миастенией болеют представительницы женского пола. Как правило, проявляется болезнь у людей в возрасте 20– 30 лет. В целом заболевание диагностируется у пациентов в возрасте от 3 до 80 лет.
В последние годы специалисты проявляют существенный интерес к данному заболеванию ввиду высокой частоты проявления миастении у детей и молодых людей, что приводит к последующей инвалидизации.
Впервые данный недуг был описан более столетия тому назад.
Патогенез
В механизме развития миастении играют роль аутоиммунные процессы, обнаружены антитела в мышечной ткани и вилочковой железе. Часто поражаются мышцы век, появляется птоз, который варьирует по степени выраженности в течение дня; поражаются жевательные мышцы, нарушается глотание, изменяется походка. Больным вредно нервничать, так как это вызывает боль в груди и одышку.
Провоцирующим фактором может являться стресс, перенесённая ОРВИ, нарушение функции иммунной системы организма ведёт к образованию антител против собственных клеток организма — против ацетилхолиновых рецепторов постсинаптической мембраны нервно-мышечных соединений (синапсов). По наследству аутоиммунная миастения не передаётся.
Чаще всего заболевание проявляется во время переходного возраста у девочек(11-13 лет),реже встречается у мальчиков в этом же возрасте. Все чаще выявляется заболевание у детей дошкольного возраста (5-7 лет).
Классификация
Это заболевание у всех развивается по-разному. Чаще всего начинается миастения со слабости глазных и лицевых мышц, потом это нарушение переходит на мышцы шеи и туловища. Но у некоторых людей присутствуют только некоторые признаки заболевания. В соответствии с этим существует несколько видов миастении.
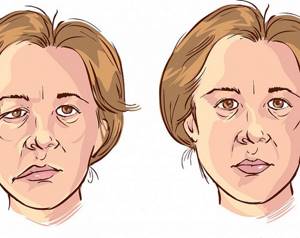
- Глазная форма характеризуется поражением черепно-мозговых нервов. Первым признаком этого является опущение верхнего века, чаще всего сначала с одной стороны. Больной жалуется на двоение в глазах, затруднения в движении глазными яблоками.
- Бульбарная форма миастении – это поражение жевательных и глотательных мышц. Кроме нарушения этих функций, у больного меняется речь, голос становится тихим, гнусавым, наблюдаются трудности в произношении некоторых звуков, например, «р» или «б».
- Но чаще всего встречается генерализованная форма заболевания, при которой сначала поражаются мышцы глаз, потом процесс распространяется на шею, верхние и нижние конечности. Особенно часто поражаются бедра и мышцы рук, больному сложно подниматься по лестнице, удерживать предметы. Опасность такой формы заболевания в том, что слабость распространяется на дыхательные мышцы.
Симптомы
К сожалению, чаще всего миастению диагностируют уже в тех случаях, когда заболевание протекает несколько лет подряд и переходит в запущенную форму. По этой причине любую необъяснимую усталость, вялость мышц, резко нарастающую при повторяющихся движениях слабость необходимо расценивать как возможный симптом миастении до тех пор, пока этот диагноз не будет полностью опровергнут.
К ранним симптомам относятся:
- нарушение глотания,
- затруднения при пережевывании твердой пищи вплоть до отказа от еды,
- при разговоре – «затухание голоса»,
- быстрая утомляемость при расчесывании, подъеме по лестнице, обычной ходьбе,
- появление шаркающей походки,
- опущение век.
Наиболее часто поражаются глазодвигательные, мимические, жевательные мышцы, а также мускулатура гортани и глотки. Следующие пробы помогают выявить скрыто протекающую миастению:
- Если пациента попросить быстро открывать и закрывать рот в течение 30 секунд, то здоровый человек сделает около 100 движений, а страдающий миастенией – меньше.
- Лечь на спину, приподнять голову и удерживать ее в таком положении 1 минуту, смотря при этом на свой живот.
- Вытянуть руки и постоять так 3 минуты.
- Сделать 15–20 глубоких приседаний.
- Быстро сжимать и разжимать кисти – у больного миастенией это зачастую вызывает опущение век.
Локальная форма миастении характеризуется проявлением мышечной слабости определенной группы мышц, а при генерализованной форме в процесс вовлекаются мышцы туловища или конечностей.
Миастенический криз
Как показывает клиническая практика, миастения является прогрессирующим заболеванием, а значит под воздействием тех или иных факторпараличов (внешней среды или причин эндогенного характера) степень и тяжесть симптомных проявлений болезни может нарастать. И даже у больных с легкой формой миастении может случиться миастенический криз.
Причиной этого состояния могут стать:
- травмы;
- стрессовые состояния:
- любые инфекции острого характера;
- прием медицинских препаратов с нейролептическим или транквилизирующим эффектом;
- хирургические вмешательства в организм и проч.
Симптоматика проявляется тем, что сначала появляется двоение в глазах. Затем больной ощущает внезапно нарастающий приступ мышечной слабости, двигательная активность мышц гортани снижается, что приводит к нарушению процессов:
- голосообразования;
- дыхания и глотания;
- усиливается слюноотделение и учащается пульс;
- могут расшириться зрачки, возникнуть тахикардия и наступить полный паралич без потери чувствительности.
Развитие острой недостаточности поступления кислорода в мозг могут привести к прямой угрозе жизни, поэтому в срочном порядке необходимо проведение реанимационных мероприятий.
Диагностика
Для того чтобы поставить правильный диагноз больному назначают комплексное исследование, так как клиническая картина миастении может быть схожей с другими заболеваниями. Основными методами диагностики выступают:
- Развернутые биохимические анализы крови на выявление антител;
- Электромиография – исследование, во время которого можно оценить потенциал мышечных волокон при их возбуждении;
- Генетический скрининг, который проводится для выявления врожденной формы миастении;
- Электронейрография – исследование, позволяющее оценить скорость передачи нервных импульсов к мышечным волокнам;
- МРТ – при помощи данного исследования можно заметить даже самые незначительные признаки гиперплазии вилочковой железы;
- Тест на мышечную утомляемость – пациента просят быстро открывать и закрывать несколько раз рот, махать руками и ногами, сжимать и разжимать кисти, приседать. Главным синдромом миастении является появление нарастающей мышечной слабости при повторении этих движений.
- Прозериновая проба – больному подкожно вводят прозерин, после чего ждут до получаса, а затем оценивают результат. Больной миастенией чувствует значительное улучшение своего состояния, а спустя несколько часов клинические симптомы возобновляются с прежней силой.
Как лечить миастению?
При тяжелом течении миастении показано удаление вилочковой железы в ходе оперативного вмешательства.
К самым эффективным медикаментам, успешно применяемым для снятия симптомов заболевания, относят прозерин и калинин.
Наряду с ними используют лекарственные средства, повышающие иммунитет, и ряд других медикаментов, улучшающих самочувствие пациента. Важно помнить, что чем раньше начато лечение, тем эффективнее оно будет.
На первой стадии заболевания в качестве симптоматической терапии применяют антихолинэстеразные препараты, цитостатики, глюкокортикоиды и иммуноглобулины. Если причиной миастении является опухоль, то проводится операция по её удалению.
В тех случаях, когда симптомы миастении быстро прогрессируют, показана экстракорпоральная гемокоррекция, позволяющая очистить кровь от антител.
Уже после первой процедуры больной отмечает улучшение состояния, для более стойкого эффекта лечение проводят несколько дней.
К новым, эффективным методам лечения относится криофорез – очищение крови от вредных веществ под воздействием низких температур. Процедура проводится курсом (5–7 дней).
Преимущества криофореза перед плазмофорезом очевидны: в плазме, которая возвращается к пациенту после очистки, сохраняются все полезные вещества в неизменном виде, что помогает избежать аллергических реакций и вирусного заражения.
Также к новым методам гемокоррекции, применяемым в лечении миастении, относится каскадная плазменная фильтрация, при которой очищенная кровь, пройдя через нанофильтры, возвращается к пациенту. Уже после первых минут проведения процедуры больной отмечает улучшение самочувствия, полный курс лечения миастении требует пяти-семи дней.
К современным методам лечения миастении относится также и экстракорпоральная иммунофармакотерапия.
В рамках проведения процедуры из крови больного выделяют лимфоциты, которые обрабатываются медикаментами и отправляются обратно в кровяное русло больного. Данная процедура при лечении миастении считается максимально эффективной.
Она позволяет снизить активность иммунной системы, уменьшив продукцию лимфоцитов и антител. Подобная методика даёт стойкую ремиссию в течение года.
Профилактика миастении и её осложнений
Предотвратить заболевание нельзя, но можно сделать всё возможное для того, чтобы и с таким диагнозом жить полноценно.
- Во-первых, контроль врача. Таких пациентов ведут неврологи. Помимо прописанной схемы лечения и систематического посещения невролога необходимо контролировать общее состояние (сахар крови, давление и т. п.), чтобы не допустить развития других заболеваний на фоне лечения миастении.
- Во-вторых, стоит избегать чрезмерных нагрузок – физических и эмоциональных. Стрессы, тяжелая физическая работа, излишне активные виды спорта ухудшают состояние больных. Умеренная физзарядка, прогулки даже полезны.
- В-третьих, стоит исключить пребывание на солнце.
- В-четвертых, необходимо знать противопоказания для больных миастенией и строго их соблюдать.
- В-пятых, строго соблюдать прописанную врачом схему лечения, не пропускать прием препаратов и не принимать лекарства больше, чем назначено лечащим врачом.
Врач обязан выдать перечень медикаментов, противопоказанных такому пациенту. В него входят препараты магния, миорелаксанты, транквилизаторы, некоторые антибиотики, мочегонные препараты за исключением верошпирона, который, наоборот, показан.
Не стоит увлекаться иммуномодулирующими препаратами и любыми успокоительными, даже теми, которые кажутся безопасными (например, валерьянка или настойка пиона).
Прогноз
Ранее миастения была тяжёлым заболеванием с высокой летальностью — 30—40 %. Однако при современных методах диагностики и лечения летальность стала минимальной — менее 1 %, около 80 % на фоне правильного лечения достигают полного выздоровления или же ремиссии. Заболевание является хроническим, но требует тщательного наблюдения и лечения.
Источник: https://medsimptom.org/miasteniya/
Миастения: симптомы, причины возникновения и методы лечения
Распространённость данной патологии составляет 4 случая на 100 тыс. населения. Примечательно, что в молодом возрасте болезнь чаще поражает женщин и девочек-подростков, в пожилом возрасте и мужчины, и женщины заболевают с гендерной частотой 1:1.
Причина, по которой развивается миастения гравис, ещё до конца не изучена. На сегодняшний день спровоцировать развитие болезни могут следующие факторы:
- Патология вилочковой железы или тимуса, а также других желез (надпочечников, гипофиза, щитовидной).
- Мутации в генах, кодирующих работу нервно-мышечных синапсов.
- Экзогенные причины (переохлаждение, частые стрессы, физическое перенапряжение, инфекции, аутоиммунные заболевания).
Более чем у 60% пациентов с выявленной миастенией наблюдается патология тимуса (вилочковой железы) – гиперплазия или тимома.
Основные симптомы болезни возникают из-за того, что рецепторы поперечно-полосатых мышц перестают связываться с ацетилхолином – медиатором, который продуцируют нервные окончания. Рецептор не получает «топливо», из-за чего мышечная активность отсутствует.
Это происходит из-за:
- выработки собственных антител к ацетилхолиновым рецепторам;
- недостаточной выработки ацетилхолина;
- чрезмерной активности фермента ацетилхолинэстеразы, которая разрушает медиатор.
При гиперплазии тимуса возникает избыточное выделение в кровь гормона тимина, который запускает каскад аутоиммунных реакций, приводящих к разрушению мышечных рецепторов из-за повышенной выработки холинэстеразы и антител.
Механизм развития болезни происходит на уровне нервно-мышечного синапса: блокируется импульс, проходящий от нейрона к миоциту – сокращения мышц не происходит. Чаще других поражаются мышцы век, туловища и конечностей, жевательные мышцы.
Клиническая картина
Первые симптомы миастении связаны с избирательным нарушением функций отдельных групп мышц. Нередко болезнь дебютирует с поражения мышц глаз – офтальмологический синдром: к концу рабочего дня пациент может ощущать временное двоение в глазах (диплопию), опущение верхнего века (птоз), затруднения при вращении глазными яблоками.
Если мышечные изменения не распространяются дальше области глаз, данная форма заболевания носит название глазная миастения. Если же мышечная слабость прогрессирует, в патологический процесс вовлекаются и другие группы мышц – мимические, глотательные, мышцы шеи, туловища и конечностей, развивается генерализованная форма миастении.
Формы
Выделяют 4 формы миастении, которые характеризуются определённой клинической картиной:
- Генерализованная – повышенная утомляемость и слабость вплоть до пареза или паралича развивается практически во всех группах мышц. Если болезнь развивается постепенно, то в её начале пациенты могут предъявлять жалобы на двоение в глазах или птоз к концу дня после зрительной нагрузки. Кроме зрительных расстройств, может нарушаться глотание, речь, развиваться слабость в конечностях, приводящая к парезам или параличам, страдают мышцы шеи, из-за чего заболевшим становится трудно удерживать голову. Наиболее тяжелыми симптомами данного недуга являются удушье, обусловленное слабостью дыхательной мускулатуры, и расстройства сердечной деятельности.
- Бульбарная – форма миастении гравис, характеризующаяся патологическими изменениями в центрах ствола головного мозга, сопровождающаяся нарушениями речи, глотания, жевания.
- Глазная – при данной патологии изолированно страдают мышцы глаз: пациенты предъявляют жалобы на двоение, нависание верхнего века, косоглазие. Функции мышц туловища, глотки, конечностей не нарушаются.
- Туловищная – проявления данной формы включают в себя поражение мышц конечностей, живота, груди.
По своему течению болезнь бывает:
- Злокачественной – от начала появления симптомов до тяжёлых расстройств дыхания, глотания проходит около двух недель.
- Прогрессирующей – болезнь развивается постепенно, медленно, однако её симптомы неуклонно прогрессируют, и состояние пациента ухудшается.
- Стационарной (непрогрессирующей) – длительное время состояние пациента остается стабильным, без отрицательной или положительной динамики мышечной патологии.
- Эпизодической – мышечные нарушения носят временный, преходящий характер. Они могут возникать при ослаблении иммунитета, на фоне стресса, перенесённой инфекции, интоксикации. После стабилизации общего состояния пациента симптомы заболевания могут бесследно исчезать.
Кризы
Квинтэссенцией клиники заболевания являются миастенические кризы – резкие ухудшения состояния пациентов, при которых симптомы болезни резко нарастают. Кризы могут быть спровоцированы недостаточностью терапии, изменением дозировки принимаемых лекарственных средств, инфекцией, физическим или психоэмоциональным напряжением.
Чаще кризы возникают у пациентов, страдающих генерализованной или бульбарной формой миастении. О наступлении криза свидетельствует резкое нарастание мышечной слабости, появление или усугубление дыхательных расстройств, нарушение глотательных движений, афония. Пациенты напуганы и тревожны из-за резкого ухудшения самочувствия.
Без оказания неотложной медицинской помощи сознание больных может изменяться: становиться сопорозным или коматозным, возникают расстройства сердечной деятельности (тахикардия, падение артериального давления, жизнеугрожающие аритмии).
Как диагностировать болезнь?
Диагностика миастении основывается на клинической картине, а также лабораторных и инструментальных методах исследования, специфических пробах.
Важное диагностическое значение имеют:
- Прозериновая проба – пациенту вводят под кожу 1-3 мл 0,05%-го раствора прозерина. Если миастения имеется, то после инъекции её признаки на 2-3 часа уменьшаются: двигательная активность на время улучшается.
- Проба с открыванием глаз, высовыванием языка – пациент в течение 40 раз поочередно открывает и закрывает глаза либо 40 раз высовывает язык. Положительный результат пробы, подтверждающий диагноз, наблюдается, если после этих упражнений появляется птоз, возникают нарушения речи, ограничение объёма языка.
- Электромиография – это высокоинформативный инструментальный метод исследования, позволяющий исследовать потенциалы отдельных мышечных волокон. При миастении наблюдается временное снижение амплитуды мышечного ответа.
- Пневмомедиастинография – позволяет выявить изменения в тимусе у большинства пациентов.
- Серологическое исследование крови – у 90% заболевших генерализованной формой и у 70% с глазным синдромом выявляются антитела к холинорецепторам постсинаптической мембраны.
Для точной постановки диагноза, помимо клинических симптомов, врачу необходимо иметь не менее 2-3 подтверждающих диагностических тестов с положительным результатом, а также заключение серологического исследования крови.
Лечение миастении
Лечение и прогноз миастении в каждом случае индивидуален и зависит от формы болезни, характера её течения. Терапия требует индивидуального подхода: врач должен учесть особенности конкретного пациента, стадию заболевания, сопутствующую патологию.
На сегодняшний день терапия заболевания может проводиться консервативно (при помощи лекарств) и хирургически.
Медикаментозная терапия
Хороший терапевтический эффект в лечении демонстрируют антихолинэстеразные средства. Клинические исследования показали, что у пациентов с локальными формами миастении применение данной группы лекарств позволяет стабилизировать течение заболевания.
К ингибиторам антихолинэстеразы относят:
- Прозерин 15 мг внутрь или 0,05%-й раствор по 2-3 мл подкожно.
- Калимин 30-60 мг 3-6 раз в день.
Препараты данной группы способствуют накоплению ацетилхолина в синаптической щели за счет торможения его разрушения.
В терапии миастении применяются и другие фармакологические группы медикаментозных средств:
- Гормональные препараты: Преднизолон курсами в высоких дозах на протяжении 1-2 недель, а затем постепенный переход к дозе 5-15 мг ежедневно или 10-30 мг через день.
- Цитостатики: Азатиоприн по 50-150 мг в сутки, Циклоспорин до 5мг/кг в сутки.
- Иммуноглобулины в/в из расчета 0,4г/кг/сут в течение 5 дней.
- Анаболические стероиды (могут назначаться мужчинам): Ретаболил по 1-2 инъекции в неделю, а затем по 1 введению через каждые 3-4 недели.
Назначенную врачом схему лечения нельзя корректировать или отменять. Препараты необходимо принимать лишь в той дозировке, которая рекомендована специалистом.
Лечение народными средствами не оказывает должного действия в терапии заболевания и может нанести больше вреда, чем пользы.
Хирургическое лечение
В случае неэффективности консервативного лечения, при неуклонном прогрессировании заболевания, наличии генерализованной формы заболевания у пациентов в возрасте до 70 лет, а также при диагностировании тимомы может быть рекомендовано удаление вилочковой железы.
Хороший прогноз оперативное вмешательство имеет у молодых пациентов с давностью болезни до пяти лет: у 80% прооперированных наблюдается улучшение состояния и стойкая ремиссия (пять и более лет). У многих пациентов после радикальной операции получается и вовсе уйти от медикаментозного приема антихолинэстеразных препаратов или существенно снизить их дозировку.
Противопоказаниями к операции являются декомпенсированные соматические заболевания, нерезектабельная злокачественная опухоль с множественными метастазами в другие органы, возраст старше 70 лет. Зачастую при глазной форме миастении хирургическое лечение оказывается неэффективным.
Если операция производится по поводу опухоли тимуса, то до и после хирургического вмешательства пациент проходит курсы лучевой терапии.
Терапия миастенических кризов
При развитии криза заболевания пациентам следует оказывать квалифицированную медикаментозную помощь в стационарных условиях, а если имеет место угнетение дыхания – то в отделении реанимации и интенсивной терапии.
При любых нарушениях со стороны органов дыхания или при возникновении дисфагии следует перевести пациента на искусственную вентиляцию легких во избежание паралича дыхательной мускулатуры. Круглосуточно проводится мониторинг частоты дыхания, ЧСС, насыщения крови кислородом.
Пациентам с миастеническим кризам проводят пульс-терапию глюкокортикостероидами, назначают высокие дозы антихолинэстеразных препаратов до улучшения самочувствия. После купирования острого состояния корректируют базисную схему лечения, уходя от высоких доз лекарственных средств.
Пациентов следует обучать узнавать «предвестники» кризов: вовремя отмечать нарастание слабости, появление расстройства речи, трудности глотания и другие специфические симптомы, указывающие на возможное обострение патологического процесса, и вовремя обращаться за медицинской помощью.
Прогноз
На сегодняшний день при успешном лечении прогноз даже при тяжёлых формах миастении стал во много крат благоприятнее. Пациенты с непрогрессирующей, эпизодической, глазной формой при поддерживающей терапии ведут полноценный образ жизни и доживают до старости.
Менее благоприятен прогноз при наличии опухоли тимуса, при заболевании с частыми кризами в анамнезе. Кризовое течение может привести к развитию острой дыхательной недостаточности и вызвать летальный исход.
Для подготовки статьи использовались следующие источники: 1. Быков Ю. Н. Смолин А. И. Лечение и реабилитация больных миастенией // Сибирский медицинский журнал – 2013 – №4 2. Конькова Д. Ю. История исследования миастении — от описания симптомов до изучения патогенеза // Дальневосточный медицинский журнал – 2015
3. Скворцов М. Б. Смолин А. И. Миастения. Хирургическое лечение и его эффективность // Acta Biomedica Scientifica – 2012 – №4(86)
Источник: https://neuromed.online/miasteniya/