11.05.2018
Кератит глаза – это поражение в виде воспалительного процесса в роговице, передней, самой выпуклой прозрачной оболочки глазного яблока, которая находится над радужкой.
Воспаление роговицы болезненное, остротекущее, заканчивается образованием бельма на глазу. А так как это одна из светопропускающих сред глаза, помутнение роговицы приводит к слепоте, частичной или полной.
Кератит: что это такое
Роговица – очень прочная, прозрачная оболочка глазного яблока, которая защищает радужку, зрачок и хрусталик. Состоит из пяти слоев, в зависимости от повреждения конкретного слоя можно судить о последствиях рубцевания, а также прозрачности образовавшегося пятна.
Воспаление роговицы глаза происходит с образованием и скоплением инфильтрата, в котором клетки иммунной системы борются с очагом воспаления. Из кровеносного русла выделяются лейкоциты, антитела, лимфоциты, которые непрозрачны, они определяют цвет инфильтрата.
В итоге патологического процесса появляются роговичные язвенные образования, которые проявляются острой болью, так как оболочка насыщена нервными окончаниями. Если воспаление находится в пределах первой, крайней эпителиальной оболочки и вовремя происходит лечение, прозрачность роговицы глаза не нарушается. Этот слой склонен к быстрой регенерации.
Чем запущенней процесс, тем он становится глубже и опаснее. Язвы начинают рубцеваться, образуя шрамы, инфильтрат уплотняется, плавно перетекая в пятно, которое имеет три исхода:
- Облачко – прозрачное, слегка туманное образование.
- Пятно – полупрозрачное образование.
- Бельмо – агрессивное, непрозрачное образование.
Воспаление может распространиться на внутренние структуры глаза, на радужку или хрусталик, смотря что является возбудителем. Кератит у детей протекает так же, только все симптомы выражены более ярко. Наблюдается значительное покраснение глаза, явно видна вся сосудистая сеть, это объясняется необходимостью повышения кровоснабжения в месте воспаления для транспортировки защитных клеток.
Классификация
Разнообразие видов и форм воспаления роговицы зависит от локализации процесса, его причины и стадии. Четкая классификация необходима для назначения наиболее эффективного лечения для конкретного случая.
По степени поражения бывает:
- поверхностный кератит – легкая степень поражения, инфильтрат рассасывается бесследно;
- стромальный (глубокий) – оставляет помутнения различной степени, вплоть до бельма.
В зависимости от локализации инфильтрата:
- центральный (инфильтрат находится в центральной части зрачка, на зрительной оси, частично или полностью перекрывая поле зрения);
- парацентральный (инфильтрат находится в зоне проекции радужки);
- периферический (инфильтрат располагается в районе лимба, зрение не затрудняет).
Классификация кератитов в зависимости от причины появления:
1. Экзогенные кератиты глаз – причина извне:
- травматический – повреждение целостности роговицы;
- диффузный (пролиферативный) ламеллярный кератит (или ДЛК) – серьезное осложнение после операции LASIK, а конкретно – срезание верхнего слоя роговицы микрокератомом.
- посттравматический – к травме присоединяется инфекционный, вирусный или микробный компонент;
- инфекционный – вследствие проникновения инфекции;
- вирусный – причиной становится вирус, например герпес;
- грибковый – возбудитель грибковой этиологии;
- микробный – бактериальный кератит, возбудителем которого является патологическая микрофлора;
- фотокератит – воспаление вследствие ожога роговицы солнечными лучами или сваркой;
- хронический – вследствие воспалительных заболеваний конъюнктивы, век или мейбомиевых (сальных) желез.
2. Эндогенные кератиты глаз – причины внутри организма:
- нейрогенный: нейропаралитический (поражение тройничного нерва), нейротрофический (нарушение чувствительности роговицы);
- аллергический – острая реакция организма на аллерген;
- кератиты неясной этиологии.
По форме воспалительного процесса различают:
- Фликтенулезный – детская форма кератита глаз, для которой характерно образование фликтен (пузырьков).
- Точечный – множественные точечные инфильтраты по всей поверхности роговицы.
- Буллезный – это тяжелая отечная форма кератита глаз с образованием пузырьков с серозным содержимым, по типу волдырей после ожогов.
- Пигментозный – отложение частичек пигмента на роговице.
- Розацеа (акне) кератит – относится к кератитам неясной этиологии.
- Дисковидный – инфильтрат занимает центральное положение относительно зрачка и напоминает форму диска.
- Кератоувеит – в воспалительный процесс вовлекаются соседние ткани: цилиарное тело, радужка и сосудистая оболочка.
Причины
Причины возникновения воспаления роговицы разные, существуют даже формы заболевания, причины которых до сих пор не установлены.
Мы перечислим основные из них, самые распространенные:
- Семьдесят процентов всех кератитов, особенно у детей, вызывают вирусы простого герпеса. При рождении ребенок получает от матери антитела к данному вирусу, но в течение первого года жизни они исчезают. Поэтому дети наиболее склонны к поражению этим вирусом. Для выработки своих антител им необходимо пару-тройку раз переболеть вирусом самостоятельно.
- Травмы роговицы глаза. Любое повреждение целостности оболочки – от микротрещин или царапин соринкой до глубоких, проникающих ранений – становится входными воротами для инфекции.
- Неправильное ношение контактных линз: несоблюдение правил гигиены при их использовании, нарушение правил эксплуатации (ношение больше положенного времени, использование линз ночью во сне).
- Химические, термические, ультрафиолетовые ожоги роговицы глаз, облучение радиацией.
- Системные заболевания организма: туберкулез, сифилис, вирус герпеса, сальмонеллез, малярия, дифтерия, гонорея.
- Нарушение питания, обмена веществ, гипо- или авитаминоз.
- Аллергическая реакция организма.
- Нарушение в работе сальных желез, гипер- или гипосекреция.
- Птоз или несмыкание глазной щели.
- Как осложнение других воспалительных заболеваний глаз.
Симптомы
Благодаря отличной иннервации (наличию множественных нервных окончаний во всех слоях роговицы) первым признаком воспаления является острая боль. Это не может остаться незамеченным, а также способствует раннему обращению к врачу-офтальмологу за помощью.
Симптоматика у взрослых идентична детской, разница лишь в том, что не всегда маленький ребенок сможет сказать, что и как у него болит, тут вам необходимо внимательно присмотреться к своему малышу.
Кератит глаз, основные симптомы:
- Боль внутри поврежденного глаза.
- Блефароспазм – рефлекторное, неконтролируемое смыкание век.
- Светобоязнь.
- Слезоточивость.
- Снижение остроты зрения.
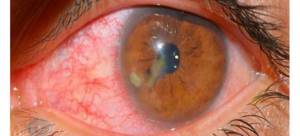
- Частичное или полное проявление сосудов глазного яблока, что выглядит как покраснение глаза.
- Появление пятен, точек, облачков инфильтрата. Цвет пятна зависит от цвета клеток, из которых оно состоит: серое – в основном лимфоциты, желтое – большинство лейкоцитов.
- Отек глаза, нарушение прозрачности, ощущение инородного тела.
- Зеркальная поверхность роговицы становится матовой за счет отека.
- Васкуляризация – врастание сосудов в роговицу глаза.
Диагностика
Диагностика кератита направлена на установление формы, вида, а также причины заболевания. Эти три составляющих являются залогом правильного назначения и успешности лечения. При невозможности открыть глаз или резко выраженном болевом синдроме закапывают анестезирующие капли.
Методы обследования:
- сбор анамнеза (опрос пациента);
- внешний осмотр для определения клинической картины;
- проверка остроты зрения;
- биомикроскопия глазного яблока;
- осмотр глазного дна;
- УЗИ глазного яблока;
- осмотр в щелевой лампе;
- выворот век для исследования на предмет наличия инородного тела;
- кератоскопия;
- биопсия роговицы на цитологическое исследование;
- бактериологический мазок;
- флуаресцинография (окраска роговицы пигментным веществом). Процедура показывает уровень распространенности воспалительного процесса, а также глубину повреждения.
Если необходима дополнительная лабораторная диагностика или консультация смежных специалистов, вас направят к аллергологу, невропатологу или инфекционисту.
Как правильно лечить кератит глаза в домашних условиях
Лечение любой формы кератита глаза напрямую зависит от причины возникновения воспалительного процесса. Правильно и точно поставить диагноз и, соответственно, назначить соответствующее лечение может только врач. Поэтому при малейших признаках немедленно обращайтесь к специалисту. Но можно ли вылечить кератит?
Чем быстрее начать лечить кератит, тем меньше осложнений будет у людей после этого заболевания. При запущенном длительном процессе, если кератит долго не проходит, возможно назначение дополнительного обследования и операции по замене сетчатки. Существуют полностью излечимые формы и частично, переведенные в стадию ремиссии – все зависит от причины и возможности ее устранения.
От причины зависит и то, как долго лечится кератит глаз. От пары недель до месяцев и даже нескольких лет. Чтобы максимально ускорить процесс, необходимо вовремя обратиться к окулисту и строго соблюдать все назначения врача.
Медикаментозное лечение
Традиционная терапия включает в себя общую схему лечения и этиотропную (причинную). Различные виды первопричин и возбудителей подразумевают разные схемы лечения и препараты.
Этиотропное лечение:
1. Бактериальная причина – назначаются антибиотики в виде глазных капель или таблеток при кератите, вызванном патогенной микрофлорой:
- Левомицетин;
- Флоксал;
- Гентамицин;
- Тобрекс;
- Ципромед;
- Эритромицин;
- тетрациклиновая мазь;
- растворы антисептиков (фурацилин, хлоргексидин).
2. Вирусные кератиты – противовирусные препараты:
- Интерферон;
- Иммуноглобулин;
- Зирган;
- Зовиракс;
- Флореналь;
- Офтальмоферон.
3. При грибковой форме назначают:
- Флуконазол;
- Натамицин;
- Триазол;
- Амфотерицин.
4. При тяжелом язвенном кератите:
- Канамицин;
- Линкомицин;
- Неомицин;
- Мономицин;
- Стрептомицин-хлоркалиевый комплекс;
- Олететрин.
Общая схема лечения:
1. Мидриатики – препараты, влияющие на сужение и расширения зрачка. Применяются для профилактики рубцевания и сращивания:
- Цикломед;
- Атропин;
- Адреналин;
- Скополамин;
- Тропикамид.
2. Обезболивающие:
3. Стероидные противовоспалительные:
- Гидрокортизон;
- Дексаметазон.
- 4. Регенерирующие средства:
- 5. Курс поливитаминных комплексов:
- 6. Для снижения внутриглазного давления при отеке:
Все препараты, а также схему их применения должен назначить врач, не занимайтесь самолечением.
Народные средства
Традиционное лечение кератита в сочетании с народными средствами поможет избавиться от патологии в домашних условиях. Обязательно согласуйте все методы с вашим врачом-офтальмологом.
Народные средства:
- Лечение облепиховым маслом. Эффективно при мейбомиевом кератите, когда нарушается выработка секрета сальной железы.
- Отвар из травы очанки пьют три раза за сутки. Для этого залейте 5 столовых ложек сухой очанки литром кипятка и дайте настояться.
- Мед – это природный антисептик. Разведите в воде 1:2 и используйте как глазные капли.
- Отвары ромашки, календулы, донника, листьев березы используют для промывания глаз и теплых примочек.
- Сок алоэ эффективен как сорбент, он вытягивает на себя воспаление.
- При вирусном кератите закапывают 1%-ной водной настойкой прополиса.
Осложнения и последствия
Запущенный, невылеченный кератит может иметь тяжелые осложнения, вплоть до слепоты без возможности коррекции или восстановления.
Исходы кератита:
- бельмо на глазу;
- амблиопия;
- дистрофия роговицы;
- перерождение инфильтрата в онкологию;
- эндофтальмит;
- глаукома;
- флегмона глазницы;
- атрофия глаза.
Профилактика
Специфической профилактики кератита нет, так как очень много причин его возникновения и застраховаться сразу и от всего невозможно. Если вы склонны к рецидивированию кератита, то проводите профилактику именно для своего случая.
Профилактика кератита, общие правила:
- вовремя лечите все воспалительные заболевания зрительных органов;
- соблюдайте зрительный режим отдыха и нагрузки;
- при работе с вредными условиями (запыленность, задымленность, яркий свет, высокие температуры) используйте индивидуальные средства защиты;
- ведите здоровый образ жизни, правильно питайтесь, употребляйте достаточное количество витаминов;
- не пропускайте профилактические осмотры у офтальмолога.
Можно ли носить линзы после болезни
Во время воспалительного процесса носить линзы категорически нельзя. Перейдите на очки и лучше с фотохромными стеклами, чтобы защитить воспаленный глаз от вредного ультрафиолета. После полного выздоровления вы можете вернуться к ношению контактных линз, но соблюдайте все правила личной гигиены и аккуратность.
- Дополнительно приглашаем посмотреть видео о кератите:
-
- Поделитесь статьей со своими друзьями в социальных сетях, заболевание распространенное, и информация обязательно кому-то пригодится, сохраните страницу в закладках и для себя, будьте здоровы.
Кератит глаз (воспаление роговицы): что это такое, симптомы и лечение Ссылка на основную публикацию
Источник: https://ozrenieglaz.ru/bolezni/drugie/keratit-glaza
Кератит
Кератит локализуется в переднем отделе глаза, а точнее в его роговой оболочке. Нередко является следствием перенесенных ранее воспалений глаз (конъюнктивита, блефарита и других). Возбудителями являются различные бактерии (кокки, синегнойная палочка, амебы), вирусы (герпес) и грибки. Высокий риск возникновения кератита имеют лица, которые носят контактные линзы, поэтому таким людям нужно очень тщательно следить за личной гигиеной глаз.
Кератит это профессиональная болезнь сварщиков, при работе их глаза подвержены искусственному УФ излучению, что часто становится причиной возникновения заболевания. При своевременном и правильно подобранном лечении исход болезни довольно благоприятный, но в запущенных случаях может развиться стойкое необратимое снижение зрения, вплоть до слепоты.
Причины
Причин развития кератитов множество. Они бывают экзогенного и эндогенного характера. Иногда выяснить причину этого заболевания не удается.
К экзогенным (действие извне) причинам относятся:
- механические повреждения;
- химическое воздействие;
- термическое воздействие;
- инфекции (туберкулезные, сифилитические кератиты);
- грибковые поражения;
- бактерии (стафилококки, синегнойная палочка);
- контактные линзы;
- фотокератиты (встречаются у профессиональных сварщиков).
К эндогенным (действие изнутри) причинам относятся:
- нарушение иннервации;
- авитаминоз;
- аллергия;
- вирусы (герпес);
- нарушение обмена веществ;
- нарушение работы слезных желез;
- заболевания век и конъюнктивы;
- эрозии роговицы;
- лагофтальм (неполное смыкание век).
Классификация
По характеру происхождения кератиты различают:
- экзогенные;
- эндогенные;
- кератиты неясной этиологии.
По клиническим проявлениям:
- катаральные;
- гнойные;
- негнойные.
По локализации:
- Поверхностные, когда в воспаление вовлечена часть роговичной оболочки, эпителия или передняя пластинка (боуменова оболочка).
- Глубокие (стромальные) с вовлечением всей стромы роговицы, задней мембраны (десцеметовой оболочки) или внутреннего эндотелия.
По характеру течения:
- острый;
- подострый;
- хронический.
Симптомы
Симптоматика зависит от характера поражения, течения и причины заболевания.
Для кератита любой этиологии характерен общий признак, т.н. роговичный синдром, который включает в себя три основных симптома:
- Фотофобия (светобоязнь) – при ярком свете больной чувствует боль, невозможность открыть глаза, часто моргает и прищуривает глаза.
- Слезотечение – избыточное выделение слезной жидкости.
- Блефароспазм – рефлекторное сокращение круговых мышц, смыкание глаз.
Симптомы кератита могут быть разной степени выраженности и обусловлены тяжестью состояния. Для многих видов заболевания характерны специфические симптомы, но есть и много общих:
- роговичный синдром;
- чувство присутствия инородного тела, как будто глаза «засыпаны песком»;
- появление инфильтрата;
- помутнение роговицы и связанное с ним снижение остроты зрения;
- покраснение глаз, ярко выражена сосудистая сетка (перикорнеальная или смешанная инъекция);
- боли в глазах;
- появление серозного или слизисто-гнойного отделяемого;
- воспаление конъюнктивы;
- головная боль.
Довольно часто кератитам сопутствуют воспаления склеры, конъюнктивы, радужной оболочки. Заболевание может затрагивать все части и оболочки глаза.
Образовавшиеся инфильтраты бывают различными по форме, глубине размещения и величине. Инфильтраты при тяжелом течении заболевания часто переходят в язвы, которые могут распространяться на близлежащие оболочки, вплоть до прободения.
Поверхностные инфильтраты могут полностью рассосаться, не оставляя никакого следа.
При различных видах кератита имеет место весьма характерная картина.
При нейрогенном кератите в результате поражения тройничного нерва пропадает чувствительность и выраженная симптоматика отсутствует. Позже появляется отечность и воспаление.
При кератите, вызванном синегнойной палочкой, течение заболевания особенно тяжелое. Во время формирования абсцесса пациент страдает от сильных болей в глазу, поражаются внутренние оболочки. При этом возможно осложнение в виде атрофии глазного яблока.
Диагностика
Диагностика кератита включает осмотр пациента врачом и аппаратные обследования.
Основные методы диагностики:
- Сбор анамнеза. Нужно выяснить, что предшествовало заболеванию, были ли травмы или другие повреждения, есть ли инфекционные или вирусные заболевания.
- Осмотр пациента. Во время осмотра выясняется характер повреждения, его масштабы и характерные симптомы заболевания. Это позволяет поставить более точный диагноз и установить причину заболевания. Методы исследования:
- Визометрия. Проверка остроты зрения при помощи офтальмологической таблицы.
- Флюоресцеиновый тест. Этот тест позволяет выявить нарушение целостности слоя роговицы.
- Анальгезиметрия. Это проверка болевой чувствительности.
- Офтальмоскопия. Это осмотр непосредственно глаза и глазного дна. Исследуют сетчатку, сосудистые оболочки и зрительный нерв. Обследование проводят с помощью специального инструмента – офтальмоскопа.
- Биомикроскопия. Это аппаратный метод диагностики заболеваний глаза.
Для него используется оптическое устройство – щелевая лампа, которая позволяет исследовать оптические среды глаза и обнаружить любые микроскопические изменения.
- Микроскопия. Это исследование соскоба, которое позволяет выяснить, какие возбудители стали причиной кератита.
Если есть подозрение, что причиной кератита стала внутренняя инфекция организма, то назначают необходимые обследования на наличие инфекций (туберкулез, сифилис, малярия и т.д.).
Лечение
После тщательного осмотра врач определяет схему лечения. В случае незначительных поражений и воспалений пациент может лечиться амбулаторно.
При более серьезных поражениях, остром воспалении, гнойных выделениях, пациент направляется в стационар.
Необходимые мероприятия:
- Для снятия болевого синдрома назначают закапывание анестетика.
- Если причиной кератита стало ношение контактных линз (при этом возникают царапины и микротрещины), назначаются специальные глазные гели, которые восстанавливают целостность роговицы. На время лечения рекомендуют ограничить использование линз.
- Если кератит вызван попаданием инородного тела, то его нужно в обязательном порядке извлечь, а дальнейшая терапия зависит от характера повреждений глаза. При значительных травмах может понадобиться оперативное вмешательство.
- При нарушениях работы глазных желез, применяют капли, которые увлажняют глаз.
- При аллергическом кератите назначаются антигистаминные препараты, но только глазных капель может быть не достаточно, и пациенту назначают гормональные или антигистаминные препараты в виде таблеток или инъекций. В этом случае, самое главное — устранить действие аллергена.
- При бактериальных инфекциях применяют антибактериальные препараты. Широко применяют закладывание антибактериальных мазей, в тяжелых случаях назначают парабульбарные или субконъюнктивальные инъекции препаратов. Если это малоэффективно, то антибиотик могут назначить внутрь, внутримышечно или даже внутривенно.
- При вирусных кератитах используют противовирусные капли. Схему лечения расписывает врач, в начале лечения капают препарат часто, постепенно снижая количество закапываний до трех раз за сутки.
- При сифилитическом поражении глаз проводят совместное лечение с венерологом. Назначаются большие дозы антибиотиков не только в виде глазных капель, но и внутримышечно.
- При туберкулезном кератите офтальмолог проводит лечение вместе с фтизиатром. Лечение долгое и сложное.
В некоторых случаях, помимо медикаментозного лечения, используют лазерную коагуляцию, диатермокоагуляцию и криотерапию. Эти методы позволяют воздействовать точечно на пораженные участки.
Также назначают курс витаминов и особую диету.
Следует отметить, что самолечением заниматься не стоит, иначе это может привести к переходу заболевания в хроническую форму, осложнениям, значительному снижению остроты зрения, вплоть до слепоты.
Необходимое лечение проводится в комплексе, это позволяет добиться хорошего результата и предотвратить осложнения. При отсутствии положительной динамики при комплексном лечении, резком снижении остроты зрения или хроническом воспалении роговицы глаза, возможна ее трансплантация.
От качества лечебных мероприятий и характера поражения зависит длительность терапии и скорость выздоровления пациента.
Осложнения
После излечения кератита может остаться ряд осложнений:
- очаги помутнения, которые снижают остроту зрения (образуются рубцы, так называемое бельмо);
- развитие вторичной глаукомы;
- эндофтальмит (гнойные образования стекловидного тела);
- склерит;
- прободение роговицы;
- необратимое стойкое снижение зрения;
- атрофия зрительного нерва;
- септические осложнения.
Профилактика
Профилактика кератитов совсем несложная и включает:
- Соблюдение личной гигиены, особенно лицами, которые носят контактные линзы.
- Своевременное лечение других воспалений глаз (конъюнктивита и т.д.).
- Своевременное обращение за профессиональной помощью к офтальмологу, его посещение не реже одного раза в год.
- Защита от химического воздействия, пыли, попадания инородных тел, яркого УФ излучения.
Прогноз
В современной офтальмологии кератиты отлично поддаются лечению без каких либо осложнений. В тяжелых случаях могут оставаться помутнения роговицы, а вследствие, снижение зрения.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Источник: https://pillsman.org/21953-keratit.html
Герпетический кератит глаза: причины, симптомы, лечение
Герпетический кератит (герпесный) представляет собой патологию, областью развития которой становится роговица глаза.
Нарушение является разновидностью офтальмогерпеса и принадлежит к заболеваниям, имеющим вирусное происхождение.
Опасность герпетического кератита заключается в повышенной вероятности развития осложнений – вторичной глаукомы, катаракты, помутнения хрусталика, ухудшению зрительного восприятия.
Описание проблемы
Развитию герпетического кератита подвержены как взрослые, так и пациенты младшего возраста. Патология часто выявляется в запущенной стадии, а сам больной может длительное время не подозревать об имеющемся нарушении.
Герпесный кератит распространён среди населения различных стран, ежегодно приводит к развитию слепоты у нескольких миллионов людей.
Заболевание нелегко поддаётся лечению и нередко присутствует у пациента на протяжении всей его жизни. Герпетический кератит характеризуется периодическими спадами и обострениями, вероятностью перехода патологического процесса на кожный покров, репродуктивные органы, слизистые оболочки рта, губ.
Формы заболевания
Герпетический кератит может иметь 2 основные формы:
- Первичную.
- Постпервичную.
Первичное заболевание развивается у детей младше 5-летнего возраста, после первого контакта с вирусной инфекцией. При наличии ослабленного иммунитета болезнь может принимать маловыраженное течение. Начало такого кератита часто острое, протекает с характерной симптоматикой. В случае присоединения бактериальной инфекции патология сопровождается гнойными процессами.
Постпервичный кератит выявляют у пациентов старшей возрастной группы. Этот вариант патологии возникает на фоне активизации вируса, уже имеющегося в организме. Процесс часто обладает односторонним характером, невыразительными симптомами.
Поверхностная форма болезни разделяется на везикулярный кератит (вызывающий появление мелких сероватых пузырьков, наполненных жидкостью) и древовидный (приводит к образованию своеобразного «рисунка» в области роговицы, напоминающего дерево).
Глубокий кератит бывает метагерпетическим (выступающим в качестве осложнения древовидного типа), дисковидным (способствующим появлению инфильтрата в форме диска), стромальным (приводящим к глубокому проникновению вируса в роговицу, ухудшению зрения или наступлению слепоты).
Особой разновидностью заболевания является кератоиридоциклит, чреватый развитием невралгии тройничного нерва, интенсивной болезненности в области внутренних уголков глаз, век, лба.
Причины появления
Данное заболевание вызывается вирусом герпеса, и уже на начальном этапе своего развития провоцирует поражение нервной ткани, нарушение иннервации роговицы, её воспаление и ослабление чувствительности.
Специалисты различают множество разновидностей вируса герпеса. Патология органов зрения связывается с несколькими типами инфекции:
- ВПГ-1 (вирусом простого герпеса первого типа);
- ВПГ-2;
- цитомегаловирусом;
- герпесом зостер, также вызывающим заболевание опоясывающим лишаём, ветрянкой;
- вирусом Эпштейна-Барра.
Среди 5 типов герпеса, представляющих угрозу для органов зрения, наиболее распространён ВПГ-1. Данную форму вирусной инфекции, преимущественно поражающую верхнюю часть тела и лицо, обнаруживают у 90% разновозрастного населения.
Большинство людей подвергается инфицированию уже в детстве или в юношеские годы в результате контакта с носителями вируса. В первое время, последующее за заражением, типичная симптоматика может отсутствовать, а единственным признаком развития болезни становится образование пузырьков в области губ.
Что приводит к реактивации вируса
Реактивация вируса чаще всего провоцируется следующими факторами:
- ослаблением иммунной защиты;
- сильными стрессами;
- переохлаждениями;
- длительным пребыванием под ультрафиолетовыми лучами;
- физическим переутомлением.
- При поражении герпесной инфекцией глаз риск рецидива достигает 40–50%.
- Герпесная инфекция способна обостряться после пересадки роговицы, проведения лазерной коррекции зрения, офтальмологических операций при глаукоме, катаракте, у женщин в период менструации.
- Пациентам, перенёсшим в прошлом герпетический кератит, назначаются периодические профилактические курсы с противовирусными препаратами.
Симптоматика
Начальный этап развития герпетического кератита сопровождается следующими симптомами:
- слезотечением;
- блефароспазмом (состоянием, при котором происходит непроизвольное спазматическое закрытие век);
- покраснением;
- светобоязнью.
Наиболее распространённый вид вируса, ВПГ-1, протекает с воспалением поверхностного слоя клеток, появлением язв и эрозий на поверхности эпителия, раздражением нервных окончаний, болезненностью, ощущением присутствия в глазном яблоке инородного тела. Развитие первичной инфекции сопровождается появлением пузырьков на веках и конъюнктиве. Роговица на этой стадии часто остаётся незатронутой.
Реактивация вируса становится причиной периодического проявления герпетического кератита и характерной клинической картины. Повторное обострение заболевания чревато проникновением инфекции в область нервных окончаний и заражением глазного яблока.
Диагностика
В случае возникновения первых признаков заболевания следует незамедлительно посетить врача-офтальмолога.
Специалист проведёт необходимое обследование, направленное на определение расположения, глубины и размера патологического очага, степень вовлечения в воспалительный процесс остальных зрительных структур.
В процессе диагностики пациенту измеряют внутриглазное давление, закапывают в глаза препарат Флуоресцеин (данное средство позволяет оценивать степень повреждения роговицы герпесной инфекцией).
Получить более точное представление о протекании заболевания и назначить дальнейшее лечение помогают современные лабораторные методы диагностики.
Лабораторные исследования
Чаще всего клиническая картина герпетического кератита имеет выраженный характер. В некоторых случаях уточнение диагноза требует проведения лабораторных исследований. С этой целью осуществляются взятие мазков с роговицы, ДНК-тестирование, ПЦР, серологические тесты, показывающие рост антител.
С целью проведения дифференциальной диагностики показана сдача анализов на наличие хламидийной, сифилитической инфекции. Кроме этого могут понадобиться консультации фтизиоофтальмолога или ревматолога (чтобы исключить наличие туберкулёза глаз, каких-либо аутоиммунных нарушений).
Методы лечения
Схема лечения герпетического кератита определяется его разновидностью. Чаще всего терапия проводится с использованием следующих препаратов:
- Ацикловира (таблеток, мази);
- Валацикловира (таблетированной формы);
- капель с интерфероном.
Таблетки Ацикловир или Валацикловир назначаются недельным курсом. На протяжении 5 дней также закладывают противовирусную мазь за веко. Интерферон применяют в случае недостаточной эффективности основной терапии.
Сложнее проходит лечение стромального кератита. Терапия данной разновидности заболевания проходит следующим образом:
- назначение таблеток Ацикловир (2 г каждые 24 часа) или Валацикловир (1 г ежедневно), курсом до 2 недель;
- закапывания средства с дексаметазоном 0,1% (начинают с 8 раз в день, снижая объём вводимого препарата по мере улучшения состояния больного).
Подобное лечение занимает достаточно продолжительный период и может проводиться в течение нескольких месяцев.
Пациентам с прогрессирующими глубокими кератитами, патологией, не поддающейся воздействию медикаментозными и физиотерапевтическими средствами, показано проведение лечебной кератопластики (операции по пересадке донорской роговицы).
Прогноз и профилактика
При своевременно проведённом лечении удаётся максимально подавить активность вируса, сократить риск появления помутнений или рубцовых изменений роговицы, способных привести к снижению остроты зрения. В случае образования бельма восстановить ослабленное зрение удаётся благодаря дополнительному проведению кератопластики.
Профилактические меры, помогающие избежать развития кератита, заключаются в тщательном соблюдении гигиены глаз, правил эксплуатации контактных линз, круглогодичном укреплении иммунитета. Пациентам, уже перенёсшим данное заболевание, рекомендовано применение специальной антигерпетической поливакцины.
Источник: https://oculistic.ru/bolezni/drugie-zabolevaniya/prichiny-vozniknoveniya-i-lechenie-gerpeticheskogo-keratita
Воспаление роговицы глаза: симптомы и лечение — "Здоровое око"
Воспаление роговицы глаза имеет второе название – кератит. Патология сопровождается помутнение, падением остроты зрения. В тяжелых случаях возможна слепота. Главная опасность недуга таится в осложнениях, к которым он может привести. Поэтому требуется срочная медицинская помощь. Из-за схожей симптоматики кератит часто путают с конъюнктивитом, но между этими болезнями нет ничего общего.
Причины развития воспалительного процесса
Спровоцировать появление аномалии способны два фактора. Первый заключается в проникновении патогенных микроорганизмов из окружающей среды. Также кератит вызывает попадание вредоносных бактерий из человеческого организма.
Причины воспалительного процесса, связанные с внешними факторами:
- Повреждения органа зрения различного происхождения, например, проникновение инородного тела;
- Ожог роговой оболочки в результате воздействия ультрафиолетового излучения;
- Воспаление вирусного происхождения;
- Поражение глаза грибками;
- Патологические инфекционные процессы.
Второй тип факторов также имеет вирусное либо инфекционное происхождение.
Но в отличие от внешних причин, болезнетворные бактерии попадают на роговую оболочку не из окружающей среды, а вместе с кровеносным потоком из другого внутреннего органа.
Например, если у пациента диагностирована инфекционная патология легких, легко может развиться воспаление и на роговице, поскольку вредители проникнут на оболочку через кровоток.
| В большинстве случаев кератит развивается в результате инфекционной аномалии. Вызвать недуг способны такие микроорганизмы, как стрептококки, вирус герпеса и т.д. |
У детей воспалительные процессы в роговице могут протекать на фоне ветрянки или кори. Помните о том, что у малышей все патологии развиваются в ускоренном режиме, соответственно повышается риск возникновения тяжелых осложнений. Поэтому при малейшем подозрении на кератит незамедлительно посетите медицинское учреждение.
Также привести к развитию воспаления в роговице может нарушение метаболизма и недостаток полезных веществ. Патология способна проявиться у абсолютного здорового человека, если он, например, носит контактную оптику.
Симптомы воспаления роговицы глаза
При развитии кератита у пациента отмечаются характерные признаки:
- Болезненные ощущения и резь в зрительном аппарате;
- Непереносимость яркого света как в помещении, так и на улице;
- Усиленное и неконтролируемое слезотечение;
- Чувство присутствия в глазу постороннего предмета или песка;
- Нарушение работы мускулатуры, отвечающей за движение органа зрения;
- Из-за отечности поверхности роговой оболочки становится мутной;
- Периодически появляются сильные головные боли;
- Рефлекторное подергивание глазного яблока;
- Резкое падение остроты зрения.
| Возникновение одного или несколько симптомов должно послужить толчком к посещению окулиста. Таким образом вы не только выяснить причину ухудшения самочувствия, но и предотвратить развитие серьёзных проблем с глазами, вплоть до полной потери зрения. |
Источник: https://zdorovoeoko.ru/bolezni/vospalenie-rogovitsy-glaza/
Кератит
Кератит — воспаление роговицы глаза, возникающее вследствие травм, инфекции или аллергии, проявляется её помутнением и снижением остроты зрения.
Причины возникновения кератита:
- — инфекции (вирусные, бактериальные, грибковые, простейшие)- ношение контактных линз- травмы роговицы- аллергия- фотокератиты (у сварщиков)- гипо- и авитаминозы
- — нарушение иннервации при повреждении 1 ветви тройничного нерва.
Симптомы кератита
Кератит характеризуется так называемым роговичным синдромом, включающим в себя триаду симптомов: слезотечение, светобоязнь, блефароспазм (непроизвольное смыкание век). Вследствие хорошей иннервации роговицы глаза возникают постоянные боли в глазу и ощущение инородного тела, больной не может открыть глаз.
Появляется перикорнеальная (вокруг роговицы) или смешанная инъекция. В передней камере может быть гной (гипопион). На заднем эпителии появляются преципитаты (они состоят из лимфоцитов, макрофагов, плазматических клеток, пигментной «пыли», свободно плавающей в камерной влаге, все эти элементы склеиваются и оседают на задней поверхности роговицы).
Снижается острота зрения при образовании помутнения в оптической зоне.
Кератиты могут быть поверхностные (повреждается эпителий и боуменова мембрана) и глубокие (в воспалительный процесс вовлекаются следующие слои роговицы — строма и десцеметова мембрана).
В зависимости от локализации воспалительного процесса выделяют центральные и периферические, ограниченные и диффузные кератиты. По морфологии помутнения различают точечные, монетовидные, древовидные. Их различают внешне по форме, размерам и расположению воспаления роговицы.
Этиологически (в зависимости от причины, вызвавшей кератит) выделяют:
— экзогенные (вирусные, бактериальные, грибковые, вызванные простейшими, травматические, при заболеваниях век и конъюнктивы, слезных путей)
Травматический кератит
— эндогенные (хронические инфекции, такие как герпес, сифилис, туберкулез; нарушения обмена веществ, аутоиммунные и ревматические заболевания, аллергия).
Эндогенный кератит
Часто возбудителем кератита является вирус герпеса. При этом на роговице возникает древовидное помутнение, роговичный синдром резко выражен. Характерны сильные боли. Чувствительность роговицы снижена на непораженных участках.
При ношении контактных может возникать акантамебный кератит. Его причины: промывание контейнеров водопроводной водой, купание в грязных водоемах, нарушение правил гигиены. Характерно вялое течение с сильной болью.
Акантамебный кератит
Травматические кератиты возникают вследствие присоединения вторичной инфекции, чаще бактериальной. Характерны все признаки воспаления. На роговице образуется инфильтрат, а затем и язва, которая распространяется не только по площади, но и вглубь, нередко доходит до десцеметовой оболочки и возможно прободение.
При аллергическом кератите длительно существующее воспаление приводит к помутнению роговицы. Часто этот диагноз приходится дифференцировать с аллергическим конъюнктивитом.
При повреждении (чаще травмы) 1 ветви тройничного нерва может нарушиться иннервация роговицы (снижение чувствительности до полной её потери) и возникнуть нейропаралитический кератит.
Эта же патология возможна при лагофтальме(полном или неполном несмыкании глазной щели). Единственными симптомами могут быть боли и снижение остроты зрения.
Инфильтрат превращается в язву, которая очень быстро распространяется и трудно поддается лечению.
При гипо- и авитаминозах В1, В2,РР возможно развитие кератита, который нередко имеет двустороннюю локализацию.
Симптомы могут быть и слабо выраженными, т.к. некоторые кератиты имеют медленное течение. При вялых и хронических воспалениях в роговице появляются сосуды.
- Если вы заметили хоть один из нижеперечисленных признаков, немедленно обратитесь к врачу:
- — боль в глазу- слезотечение- ощущение инородного тела- невозможность открыть глаз
- — покраснение глаза
Самодиагностика недопустима, т.к. только специалист может поставить правильный диагноз.
Диагностика кератита
- Врач проводит следующие методы диагностики:
- — наружный осмотр,- проверка остроты зрения,- обязателен выворот век для исключения инородного тела,- биомикроскопия (исследование сред глаза при помощи микроскопа),- окраска роговицы флуоресцином (для лучшей визуализации степени повреждения роговицы),
- — анальгезиметрия (определение болевой чувствительности).
- Большое значение в диагностике имеют микроскопия и посев отпечатков с роговицы, обнаружение антител к вирусу герпеса (ИФА, ПЦР), кровь на RW, ревмопробы, флюорография, внутрикожные аллергические пробы.
- Обязательно исследование слезоотводящих путей и их санация при необходимости.
Для исключения очагов фокальной инфекции больного консультируют ЛОР, стоматолог. При наличии эндогенных причин необходимо посетить терапевта, ревматолога, гинеколога или уролога, аллерголога, венеролога, фтизиатра.
Лечение кератита
Лечение кератитов должно быть местным и общим, чаще всего оно проводится в стационаре. Возможно амбулаторное лечение под наблюдением врача и при соблюдении всех рекомендаций, но только если воспаление поверхностное. Самолечение приводит к возникновению осложнений.
Общее для всех кератитов:
- — дезинтоксикационная терапия (реосорбилакт 200,0 внутривенно капельно),- внутрь или парентерально антибиотики, противовирусные и противогрибковые препараты в зависимости от вида и чувствительности, — десенсибилизирующая терапия (глюконат кальция 10% добавляется в капельницу),
- — поливитамины по 1 таблетке 1-2 раза в день.
Местное лечение кератита:
— Закапывание дезинфицирующих (сульфацил-натрия 20%, мирамистин) и антибактериальных капель (Флоксал, Тобрекс, Офтаквикс) сначала через каждые 2 часа, потом 4 раза в день.- Если не поврежден эпителий, закапывают капли, содержащие гормоны (Офтан-Дексаметазон, Максидекс) 2 раза в день.
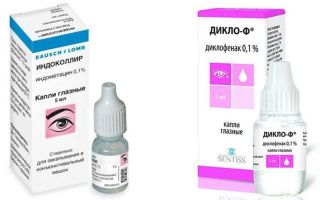
— При вирусном кератите капли, содержащие интерферон (Окоферон) 5 раз в день или Офтан-иду (сначала каждый час, снижая дозу до 3 раз в день).- Противовоспалительные капли (Наклоф, Индоколлир) каждые 4-6 часов.- Мидриатики (расширяют зрачок для предупреждения образования спаек) — тропикамид, мезатон, атропин.
Между закапыванием разных капель должен быть промежуток не менее 5-10 минут. Хороший эффект от субконъюнктивальных (мидриатики — мезатон) и парабульбарных (антибиотики — гентамицин, цефазолин, и гормоны — дексон) инъекций.
— Корнерегель 2-3 раза в день способствует ускорению эпителизации роговицы.
— Мазь Зовиракс 5 раз в день при герпетическом кератите. При герпетическом кератите еще принимают ацикловир внутрь по 200 мг 5 раз в день 7-10 суток.
- Если инфицированы слезные пути, то их ежедневно промывают 0,25% раствором левомицетина, 0,01 % мирамистином или фурацилином 1:5000
- При кератите с нарушением иннервации показано частое закладывание мазей (эритромициновая 1%, тетрациклиновая 1%, Флоксал) и устранение причины развития нейропаралитического воспаления роговицы.
- Для ускорения эпителизации и рассасывания рубцов назначают физиотерапию: электрофонофорез, магнитотерапия.
- При длительном течении герпетического кератита возможно применение таких методов лечения, как криотерапия, лазеркоагуляцию иди диатермокоагуляцию поврежденных участков.
- Рекомендована диетотерапия с повышенным содержанием белков, витаминов и микроэлементов, ограничением жиров и углеводов.
Осложнения кератита
Лечение кератита должно быть комплексным и своевременным, чтобы предупредить развитие таких грозных осложнений, как прободение роговицы, иридоциклит (воспаление сосудистой оболочки), склерит, эндофтальмит (гнойное поражение стекловидного тела), вторичная глаукома, которые могут привести к потере глаза, и помутнения роговицы, при которых необратимо снижается острота зрения.
Профилактитка кератита
Профилактика заключается в соблюдении гигиены, правил ношения и ухода за контактными линзами, защите глаз от попадания инородных тел, санация очагов инфекции и лечение заболеваний, которые могут быть причиной кератита.
Врач офтальмолог Летюк Т.З.
Источник: https://medicalj.ru/diseases/ophthalmology/801-keratit