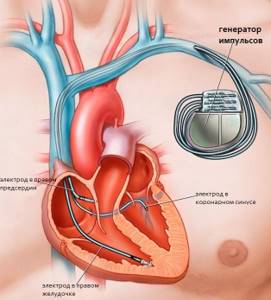
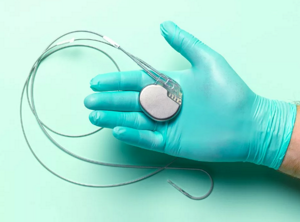
Электрокардиостимулятор, как правило, состоит из двух частей: металлический корпус, содержащий батарею, рассчитанную на 7-10 лет работы и микропроцессорный блок, который обеспечивает установку ЧСС и другие параметры; второй частью являются электроды, по которым происходит распространение электрических импульсов из ЭКС в камеры сердца. Кардиостимулятор являются лучшим средством для лечения брадиаритмий. Первый кардиостимулятор был имплантирован в 1958 году.
Существует три вида ЭКС (это зависит от места установки электродов):
- Однокамерный: устанавливается только в одной камере сердца — правом желудочке или предсердии,
- Двухкамерный: устанавливается в предсердии и желудочке сердца,
- Трехкамерный: вмещает в себя аппарат для лечения сердечной недостаточности, устанавливается на правое предсердие и оба желудочка.
Также ЭКС делят на временную (устанавливается наружный стимулятор на срок от нескольких часов до 2-ух недель) и постоянную (устанавливается вживляемый стимулятор).
Подготовка к лечению
- Вы не должны есть или пить что-либо в течение шести часов перед операцией.
- Если у вас диабет, вы должны поговорить с кардиологом о потреблении пищи и лекарств перед операцией, чтобы сохранить уровень сахара в крови. Другие лекарства, особенно препараты для разжижения крови, возможно, необходимо прекратить принимать до процедуры.
Список обследований перед имплантацией ЭКС
- Талон — направление на ВМП в ООО «Клиника инновационной хирургии»,
- Общий анализ крови
- Биохимия крови,
- Анализ крови на ВИЧ, HCV, НBs не старше 14 дней
- ЭКГ в 12-ти отведениях не старше 60 дней
- Суточный мониторинг ЭКГ (3 канальный)-холтер
- ЭХО КГ не старше 60 дней
- УЗИ подключичных вен с обеих сторон
Как проходит лечение
- Установка электрокардиостимулятора проходит под местной анестезией и под рентгенологическим контролем в специально оборудованной операционной.
- В сердце, через подключичную вену, вводят электроды, подключенные к стимулятору, который вшивается в мышечное ложе в подключичной области.
- Наиболее сложной частью процедуры является установка и закрепление кончика электрода в предсердии или желудочке, чтобы получился хороший контакт.
- Ложе для кардиостимулятора создается в подключичной области слева или справа под кожей через небольшой кожный разрез.
Возможные осложнения
- Риски процедуры, как правило, составляет около 1%, включая кровотечение, пневмоторакс (попадание воздуха в плевральную полость), перфорацию сердца, риск нагноения и неисправность устройства.
- Из возможных осложнений выделяют смещение и нарушения изоляции электродов, синдром ЭКС (головокружения и одышка при неправильной работе ЭКС) и инфекционные осложнения.
- На самом деле подобные осложнения очень редки и несопоставимы с пользой установленного по показаниям электрокардиостимулятора.
Прогноз и наблюдение после имплантации ЭКС
Имплантация кардиостимулятора может выполняться с минимальной болезненностью и практически без смертности. Пациент не испытывает каких то неприятных ощущений, связанных с деятельностью электрокардиостимулятора.
Сразу после имплантации аппарат начинает вырабатывать электрические импульсы при обнаружении долгой паузы в работе камер сердца, в другое время устройство находится в «ждущем режиме». Необходимо ежегодно проверять в клинике корректность работы и уровень заряда ЭКС.Большинство пациентов выписываются из больницы в течение 24-48 часов после имплантации кардиостимулятора.
Пациенту необходимо будет носить идентификационную карту кардиостимулятора. Такие устройства, как противоугонные системы в магазинах, экранирующие устройства аэропорта и металлодетекторы, могут мешать работе устройства, хотя эти случаи встречаются редко.
Микроволновые печи и другие обычные бытовые приборы обычно не мешают функциям этих устройств. Однако мобильные телефоны должны быть размещены на расстоянии более 15 см от стимулятора, чтобы предотвратить возможное вмешательство.
Пациент с имплантированным кардиостимулятором должен всегда информировать врача перед тем, как пройти процедуру, которая использует медицинские или электронные устройства, опасаясь возможных помех.
Кардиолог регулярно проводит обследование пациента с установленным кардиостимулятором, чтобы оценить его функцию, настроить программы кардиостимуляции и оценить заряд батареи. Нельзя пренебрегать такими обследованиями, так как в случае остановки кардиостимулятора может остановиться и сердце.
Показания и противопоказания к методу лечения
Современные западные аппараты Возможность лечения по полису Послеоперационное наблюдение и настройка
Принципы выбора вида кардиостимуляции
- Стимуляция желудочков необходима, если имеется нарушение АВ проводимости или велика вероятность ее возникновения. Если нет противопоказаний, следует использовать те виды стимуляции, при которой осуществляется связь с предсердиями иили их стимуляция.
- Частотная адаптация не нужна при нормальной хронотропной реакции больного или если в силу общего состояния больного ему не рекомендуется учащение ритма.
- Любое нарушение ритма , ассоциированное с ЧСС менее 40 ударов в минуту или паузы между сердечными сокращениями более 3 секунд являются показаниями к имплантации ЭКС (за исключением ранней постинфарктной АВ блокады до 10 дней после ИМ).
- Показаниями для установки электрокардиостимулятора являются: брадикардия с выраженными симптомами, полная сердечная блокада, тяжелая степень сердечной недостаточности и некоторые формы кардиомиопатии:
- Приобретенная атриовентрикулярная блокада (АВБ) у взрослых:
- Класс I:
АВБ III степени с клиническими проявлениями симптоматичной брадикардии без или в результате применения лекарственных средств, асистолия более 3 сек, выскальзывающий ритм менее 40 уд.мин, АВБ III ст. после создания искусственной блокады АВС или при миотонической дистрофии
- Симптоматичная брадикардия при АВБ II ст. постоянная или перемежающая вне зависимости от типа АВБ
- Фибрилляция предсердий (ФП), трепетание предсердий (ТП) или наджелудочковые тахикардии (НЖТ) в сочетании с АВБ III ст. и симптоматичной брадикардией
- Асимптомная АВБ II-III ст. на уровне или ниже уровня пучка Гиса (по данным гисографии)
- Класс II:
- Асимптомная АВБ III ст. выше уровня ПГ с числом сердечных сокращений более 40 в мин
- Симптомная изолировання АВБ I ст.
- Нарушения проводимости при инфаркте миокарда
- Класс I:
- Устойчивая АВБ II или III ст., возникшая после ИМ с блокадой в Гис-Пуркинье системе (ГПС)
- Преходящая АВБ в сочетании с блокадой ветви ПГ (БВПГ)
Класс II:
- Устойчивая АВБ, возникшая на уровне атрио-вентрикулярного узла (АВУ)
Би- и трифасцикулярная блокада
Класс I:
- Симптоматичная брадикардия, сочетающаяся с бифасцикулярной блокадой с перемежающейся АВБ
- Чередующаяся блокада ножек ПГ
- Индуцированная стимуляцией АВБ ниже уровня ПГ
- Би и трифасцикулярная блокада с перемежающейся АВБ II ст. без клиники симптоматичной брадикардии
Класс II:
- Синкопальные состояния, не доказанные, что они обусловлены АВБ у больных с би- и трифасцикулярной блокадой
- Значительное удлинение HV интервала (более 100 мс)
- Синдром слабости синусового узла
- Класс I:
- Документированная симптомная брадикардия на фоне или без приема кардиотропных препаратов
- Класс II:
- Недостаточно документированная связь между клиникой и брадикардией у больного с СССУ с или без приема кардиотропных препаратов ( ЧСС менее 40 в мин)
- Синдром повышенной чувствительности каротидного синуса и нейрососудистые синдромы:
- Класс I:
- Повторяющиеся синкопе, вызванные воздействием на область каротидного синуса, с асистолией более 3 сек, если не введены препараты, подавляющие функцию СА и АВУ
- Класс II:
- Повторяющиеся синкопе без явных провоцирующих моментов у пациентов с гиперчувствительной или измененной реакцией сердечно-сосудистой системы
- Синкопе, связанное с брадикардией, воспроизводимой откидыванием головы вверх с или без провоцирующих моментов (изопротеренол), при которых временная ЭКС и провоцирующие тесты могут установить показания к ЭКС.
| Установка специального двухкамерного электрокардиостимулятора. В стандарт лечения входит современный двухкамерный кардиостимулятор, операция, госпитализация на 3 дня с послеоперационной настройкой и лечением. | 350 000 р. |
| Установка однокамерного кардиостимулятора при аритмиях. Включает в себя операцию с расходным материалом, госпитализацию на 3 дня. Послеоперационную настройку кардиостимулятора и коррекцию лечения. | 300 000 р. |
Деркач Владислав Валерьевич Специалист эндоваскулярных методов диагностики и лечения, врач рентген-эндоваскулярный хирург.В совершенстве владеет всеми современными видами и методами выполнения рентгенхирургических вмешательств: артериографии и коронарографии, реваскуляризации коронарных артерий (ангиопластика и стентирование).Записаться на приём Калибабчук Игорь Антонович Заведующий кардиологическим отделением Инновационного сосудистого центра. Применяет самые современные технологии в лечении ИБС: Стенокардии, Хронической сердечной недостаточности, в лечении Артериальной гипертонии, нарушений ритма и проводимости сердца. Регулярно проходит курсы усовершенствования по основной профессии. регулярно участвует во Всероссийских и международных конференциях и симпозиумах.Записаться на приём Черняев Михаил Викторович Эндоваскулярный хирург. Выполняет хирургическое лечение пациентов с нестабильной стенокардией и инфарктом миокарда, операции на периферических артериях. Отличный флеболог, в совершенстве владеет техникой эндовенозной лазерной коагуляции.Записаться на приём
Добрый день, так получилось, что моему сыну установили кардиостимулятор в городе Штутгарт Германия не без помощи добрых людей. Батарея установлена под… Вам надо приехать со всеми документами на консультацию к доктору Деркачу Владиславу Валерьевичу Здравствуйте, возможна ли замена двухкамерного кардиостимулятора в Вашей клинике по квоте? Вазможна ли операция Лазарем от простатита , если вшит в тело кардиостимулятор сердца пожилому человеку (75 лет) ? Спасибо за ранее !!!
Примерно у 90% больных с острым инфарктом миокарда отмечаются различные формы нарушений сердечныхого ритма (аритмий) во время или сразу после события. У 25% пациентов, нарушение ритма проявляются в течение первых 24 часов. В этой группе больных риск серьезных аритмий, таких как фибрилляция желудочков, является наибольшим в течение первого часа, а затем постепенно сокращается. Врач должен быть в правильно оценивать эти аритмии, так как некоторые из них могут привести к остановке сердца, поэтому необходим постоянный мониторинг ЭКГ у больных с инфарктом миокарда. Объем диагностических и лечебных мероприятий гражданину определяет лечащий врач. Медицинская документация оформляется и ведется в соответствии с требованиями нормативных правовых актов. Профилактические, санитарно-гигиенические, противоэпидемиологические мероприятия назначаются и проводятся при наличии соответствующих медицинских показаний. При состояниях, угрожающих жизни, или невозможности оказания медицинской помощи в условиях медицинской организации больной направляется на следующий этап медицинской помощи.
Отзыв пациентки после установки кардиостимулятора Установка электрокардиостимулятора (видео)
Инновационный сосудистый центр https://angioclinic.ru/
Имплантация электрокардиостимулятора (ЭКС)
Электрокардиостимулятор – это небольшой прибор (искусственный водитель ритма), который создает электрические импульсы и направляет их в камеры сердца, заставляя сокращаться в определенном порядке, синхронизируя работу предсердий и желудочков. Кардиостимулятор устраняет редкий ритм сердца и препятствует его остановки.
Прибор состоит из генератора и электродов. Генератор формирует электрические импульсы. Электроды проводят импульсы от генератора к камерам сердца, на которые необходимо воздействовать. В зависимости от ЭКС, электродов может быть от одного до трех. Аппарат весит 30-50 грамм, оснащен аккумулятором и микросхемой.
Устанавливается хирургом-аритмологом через небольшой разрез в верхней части грудной клетки. Корпус состоит из титанового покрытия, поэтому риск отторжения минимален. Вся информация из ЭКС направляется на стационарный компьютер лечебного учреждения, где устанавливали прибор.
С его помощью врач отслеживает самочувствие пациента, работу ЭКС, при необходимости производит изменения в настройках аппарата.
Электрокардиостимуляторы бывают нескольких видов:
- Однокамерный – контролирует и стимулирует только одну полость сердца (предсердие или желудочек). Не способен имитировать физиологическое сокращение сердечной мышцы;
- Двухкамерный – соединяет генератор через электроды одновременно с предсердием и желудочком. При возникновении потребности в стимуляции, генератор последовательно направляет импульсы от предсердия к желудочкам, восстанавливая нормальное сокращение миокарда;
- Трехкамерный – предназначен для синхронизации желудочков сердца. Электроды направляют в правое предсердие и оба желудочка. В основном применятся при лечении хронической сердечной недостаточности.
По функциональности ЭКС выделяют:
- Кардиостимуляторы – задают сердцу правильный ритм;
- Дефибрилляторы-кардиовертеры – помимо навязывания правильного ритма, могут купировать приступы аритмии и фибрилляцию желудочков.
В современных электрокардиостимуляторах установлен тип работы «по требованию». Прибор автоматические отслеживает сердечный ритм. Если частота сердечных сокращений в норме, прибор не посылает импульсы. В случае затянувшейся паузы (свыше пороговой величины), прибор подает сигнал в миокард.
Также существуют временные ЭКС, которые используют при угрожающих жизни состояниях. В такой ситуации генератор не вшивается под кожу, а располагается вне тела пациента.
Также временный ЭКС могут использовать до установки постоянного водителя ритма или для снятия приступа, который может исчезнуть (например, при передозировке лекарственными препаратами).
Процедура проводится только в стационаре под постоянным присмотром специалистов.
В некоторых случаях установка ЭКС – единственная возможность сохранить здоровье и жизнь пациента.
Когда медикаментозного лечения недостаточно, кардиолог рекомендует имплантацию электрокардиостимулятора. Операция предназначена для лечения заболеваний:
- брадикардия, сопровождающаяся постоянными обмороками, потерей сознания, головокружением, низким пульсом при физических нагрузках;
- мерцательная аритмия;
- АВ-блокады сердца с клиническими проявлениями;
- синдром слабости синусового узла;
- кардиомиопатия с нарушением сократительной функции миокарда;
- хроническая сердечная недостаточность.
К относительным показаниям относятся:
- АВ- блокады сердца без клинических проявлений;
- обморочные состояния, не связаны с полной поперечной блокадой или желудочковыми тахикардиями, но другой причины состояния установить не удается.
В данном случае решение о имплантации принимается врачом индивидуально по каждому пациенту с учетом физиологических особенностей и наличия сопутствующих патологий.
Фактически противопоказаний к установке ЭКС нет. Отложить операцию могут из-за вирусных или инфекционных заболеваний. После лечения сопутствующей патологии, операция проводится в плановом режиме после проведения обследований.
Подготовка к операции
Перед операцией больному необходимо пройти полное обследование и сдать перечень анализов. Наш кардиологический центр ФНКЦ ФМБА предлагает своим пациентам плановую госпитализацию. Во время пребывания в отделении сердечно-сосудистой хирургии вам проведут все необходимые исследования. В перечень обследования входит:
- клинический и биохимический анализ крови (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза);
- определение группы крови и резус фактора;
- развёрнутая коагулограмма;
- показатель АДФ агрегации тромбоцитов;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- общий анализ мочи;
- рентген органов грудной клетки;
- ЭКГ;
- ЭхоКГ;
- ЭГДС;
- УЗДС брахиоцефальных артерий;
- УЗДС артерий нижних конечностей и вен нижних конечностей;
- ФВД;
- УЗИ внутренних органов;
- ЧПЭхоКГ;
- коронарографию.
Если во время обследования врач обнаружит сопутствующую патологию, вам могут назначить дополнительные анализы и консультацию смежных специалистов (невролог, офтальмолог, эндокринолог и др.).
В нашем центре установлено высокоточное современное оборудование. Благодаря большому опыту и многолетнему стажу работы, врачи гарантируют максимально точную диагностику и расшифровку показателей.
Собственный клинико-диагностический центр отвечает за точность результатов анализов. Проходя у нас обследование перед имплантацией ЭКС, вы можете быть уверены в качестве предоставляемых услуг и скорости их предоставления.
Сбор всех необходимых исследований может занять месяцы, в то время как мы подготовим вас к операции всего за 1 день.
Перед операцией пациенту необходимо подготовиться, для этого достаточно придерживаться простых рекомендаций:
- за несколько дней до операции врач может отменить прием лекарственных препаратов. Алкоголь необходимо исключить (желательно за неделю);
- в день перед имплантацией ЭКС пациент завтракает и обедает, как обычно. Вечером приносят легкий ужин, последний прием пищи должен быть не позднее чем за 6-8 часов до операции. Пить воду можно в неограниченном количестве;
- на ночь пациенту ставят очистительную клизму;
- с утра пациент принимает душ и подготавливает операционное поле. Необходимо сбрить волосы в области груди.
Перед тем, как пациента отвозят в операционную, его осматривает хирург и анестезиолог. Может быть введено мягкое седативное средство, для успокоения и снятия тревожности.
Проведение имплантации электрокардиостимулятора
Операция по имплантации электрокардиостимулятора проводится под местным наркозом. В зависимости от вида кардиостимулятора, процедура может занять от получаса, при установке однокамерного ЭКС, до 2,5 при установке трехкамерного. Если пациент правша, кардиостимулятор устанавливают в левую подключичную область, если левша – в правую. Это позволяет снизить влияние ЭКС на рабочую руку.
Кардиохирург и ассистирующий персонал проводят следующие действия:
- хирургическое поле обрабатывается антисептиками и обезболивается;
- хирург проводит небольшой разрез около 5 см под ключицей, формирует карман для имплантации ЭКС. Карман может находиться под большой грудной мышцей или над ней. Место определяет хирург;
- из разреза специальной иглой пунктируют (прокалывают) подключичную вену;
- в вену через иглу вводят проводник в полость сердца. Врач контролирует движение проводника с помощью рентгенологической установки;
- игла удаляется и по проводнику в вену вставляется интрадьюсер (пластиковая трубка). В зависимости от вида ЭКС, при необходимости ввести 2 или три электрода, дополнительный интрадьюсер проводится по тому же пути или через прокол другой вены;
- проводник удаляется;
- по интрадьюсеру в полость сердца заводят 1 или несколько электродов. Электроды крепятся к внутренней оболочке сердца с помощью крючков на конце электрода или с помощью специального крепления, которое напоминает штопор (электрод будто вкручивается во внутреннюю оболочку);
- когда электроды установлены в нужном месте, интрадьюсер удаляется;
- врач подключает другой конец электродов к кардиостимулятору;
- кардиостимулятор имплантируется в сформированный ранее карман под ключицей;
- рана зашивается;
- накладывается асептическая повязка;
После операции
Пациент в течение недели находится под присмотром медицинского персонала. За это время швы заживают, их можно снимать. Пациент готовится к выписке. Перед тем, как отпустить пациента домой его осматривает врач. Делает назначения и выдает памятку о том, как вести себя в период реабилитации и жить дальше.
После выписки пациент встает на учет по месту жительства и своевременно посещает врача. В первые 3 месяца важно соблюдать рекомендации:
- временно отказаться от физической активности;
- нельзя поднимать тяжести;
- нельзя садиться за руль;
- нельзя делать МРТ;
- избегать радиолокационную технику;
- отказаться от тепловых процедур;
- о любых недомоганиях сообщать врачу.
Следующие полгода необходимо планово посещать кардиолога. Разрешено пользоваться бытовыми приборами. Включать их нужно противоположной рукой к установленному кардиостимулятору, в том числе при разговоре по телефону, прикладывать телефон к противоположной стороне от установленного ЭКС. Необходимо избегать металлодетекторов в магазине, аэропортах, концертных залах.
Пожизненные правила после имплантации ЭКС:
- ежемесячное посещение кардиолога;
- ежедневное измерение давления и пульса. Желательно вести дневник и помечать данные;
- полный отказ от пагубных привычек;
- носить при себе паспорт электрокардиостимулятора.
Стоимость имплантации ЭКС
Стоимость зависит от исходного состояния пациента, наличия сопутствующих заболеваний, объема предстоящего оперативного вмешательства.
Окончательная стоимость складывается из:
- предоперационных обследований и анализов, если пациент не сделал их самостоятельно до госпитализации;
- стоимости самой операции (указана в прайсе ниже);
- вида необходимого электрокардиостимулятора (устройство стоит от 80 000 до 450 000 рублей);
- количества расходных материалов и инструментов для проведения операции;
- анестезии;
- медикаментозного лечения и лекарственных препаратов;
- категории выбранной палаты и количества дней, проведенных в клинике.
Многофункциональный центр ФНКЙ ФМБА предлагает своим пациентам услуги по удаленному контролю за работой электрокардиостимулятора.
Наша клиника гарантирует своим пациентам многопрофильную помощь при лечении сердечно-сосудистых заболеваний по индивидуальным программам.
Инновационное оснащение центра позволяет провести качественную диагностику и предоставить эффективное лечение. Операции проводятся высококвалифицированными врача с большим практическим опытом.
В своей работе мы используем высокоточное и современное оборудование, расходные материалы европейских производителей.
Обратитесь за консультацией к нашим специалистам или запишитесь на прием с помощью специальной формы на сайте или по телефону центра.
Электрокардиостимулятор наружный, временный установка
Аритмия – это патологическое состояние сердечно-сосудистой системы, приводящее к нарушению частоты, проводимости и сократимости сердечной мышцы. В случаях тяжелый органических изменений в структуре сердца, когда страдают все его основные функции автоматизма, показана установка кардиостимулятора.
Электрокардиостимулятор сердца (ЭС) представляет собой специальный медицинский прибор, который работает только по одному принципу – воздействует на ритм сердца пациента. Такой искусственный водитель ритма сердца устанавливается больному в условиях стационара доктором-реаниматологом.
Кардиостимулятор имплантируют, если у пациента нарушается работа сердца или частота сердечных сокращений замедляется до критических значений, при которых пациент может потерять сознание.
Внешний кардиостимулятор сердца зачастую используется при обширных инфарктах миокарда.
Также, его применение рекомендовано при блокаде сердца, когда электрический импульс не проходит от предсердия к желудочку.
В Юсуповской больнице свой прием ведет врач-кардиолог Сергей Борисович Шорников. Под его руководством, в терапевтическом стационаре, работают врачи высшей категории, занимающиеся лечением аритмий. В своей практике они используют современные методы обследования и индивидуальный подход к лечению пациентов с нарушением сердечного ритма. Каждому пациенту врачи проводят:
- Электрокардиограмму, на которой регистрируется частота и ритмичность сердца;
- Холтеровское мониторирование – метод обследования, оценивающий работу сердца в течение суток;
- Тредмил-тест, во время проведения которого, записывается кардиограмма пациента и оценивается его реакция на физическую нагрузку;
- Эхокардиоскопию – это ультразвуковое исследование сердца. С помощью этого метода кардиологи могут оценить структуру ткани сердечной мышцы и насосную функцию органа.
В Юсуповской больнице используется только комплексный подход в лечении пациентов с различными нарушениями работы сердца.
Виды электрокардиостимуляторов
Как правило, стандартный имплантируемый электрокардиостимулятор покрыт титановой оболочкой. Аппарат вживляется в подключичную область под большую грудную мышцу, а его корпус закрепляется в подкожной клетчатке. Операцию по установке ЭК проводят под местной анестезией, а электроды имплантируемого электрокардиостимулятора подводятся к сердечным камерам через подключичную вену.
В зависимости от зоны воздействия выделяют:
- Однокамерные ЭКС;
- Двухкамерные ЭКС;
- Трехкамерные ЭКС.
Кардиостимуляторы с одной камерой подсоединяют к одному из предсердий или одному из желудочков. Двухкамерный – к одному предсердию и одному желудочку. Трехкамерный ЭКС или кардиоресинхронизирующее устройство имплантируют в одно из предсердий и в оба желудочка.
Электрокардиостимулятор: показания к установке
Основной задачей электрокардиостимулятора является генерирование правильного ритма сердца. Показания к установке этого прибора бывают абсолютные относительные:
К абсолютным показаниям к постановке кардиостимулятора относятся:
- Замедление сокращений сердца (брадиаритмия)с ярко выраженными клиническими симптомами – головокружениями, синкопальными состояниями, синдромом Морганьи-Адамса-Стокса;
- эпизоды остановки работы сердца (асистолии), длительностью более трёх секунд. Они должны обязательно быть зафиксированы на ЭКГ;
- Регистрация частота сердечных сокращений ниже 40 в минуту при физической нагрузке;
- Сочетание стойкой атриовентрикулярной блокады второй или третьей степени с двухпучковыми или трёхпучковыми блокадами;
- Тяжелая блокада, возникшая после инфаркта миокарда, которая имеет клинические проявления.
Как правило, при абсолютных показаниях противопоказания к установке кардиостимуляторов не учитываются.
Относительные показания к постановке электрокардиостимулятора следующие:
- Появление атриовентрикулярной блокады второго типа и второй степени без клинических проявлений;
- Синкопальные состояния пациентов на фоне двух- и трёхпучковых блокад.
При наличии относительных показаний у больного, решение об имплантации ЭК принимается индивидуально, при этом учитывается возраст пациента, физическая активность, сопутствующие заболевания и прочие факторы.
Электрокардиостимулятор: установка
Постановка ЭК – это довольно сложная процедура, требующая профессиональной точности от врача-кардиолога.
Порядок установки временного электрокардиостимулятора следующий:
- Сначала, через картер в центральной вене вводят зонд-электрод;
- Затем, кончик электрода под контролем рентгеноскопии устанавливают в ушке правого предсердия (для предсердной кардиостимуляции). При желудочковой ЭКС кончик электрода размещают в верхушке правого желудочка;
- Электрод проводят через трехстворчатый клапан;
- Следующим этапом будет — поворот кончика электрода в направлении к верхушке правого желудочка;
- Потом его закрепляют в стенке правого желудочка;
- Для стимуляции предсердий электрод располагается в правом предсердии;
После совершения процедуры, описанной выше, начинается проверка порога стимуляции. Как правило, стартуют с частоты на 10 – 20 ударов выше ЧСС и амплитуды 5 мА. В случае, если ритм не навязывается – электрод переставляется, если навязывается – амплитуда стимуляции уменьшается, пока ритм не перестает навязываться.
Ежедневно, после имплантации ЭК, пациента проверяют на пример развития инфекции, пневмоторакса и неправильной работы прибора.
Электрокардиостимулятор: осложнения
Согласно статистическим данным, осложнения после установки кардиостимулятора встречаются не более чем в 3-5% случаев. Критические ситуации, при проведении данной процедуры могут, возникнут как во время, так и за несколько дней, даже недель после операции.
Непосредственно во время операции могут возникнуть следующие осложнения:
- аллергическая реакция на анестетик;
- развитие пневмоторакса (образование воздушного кармана в легких);
- повреждение кровеносных сосудов и нервных окончаний.
Возникновение осложнений при установке кардиостимулятора приводит к тому, что пациент переводится в отделение интенсивной терапии, примерно на 2-3 дня.
Ранние послеоперационные осложнения:
- Развитие тромбоэмболия – закрытие просвета легочной артерии тромбом;
- Развитие кровотечения;
- Нарушение изоляции, смещение, перелом электрода;
- Развития инфицирования области операционной раны.
Отдалённые осложнения:
- Появление одышки, головокружения, снижение АД, эпизодические потери сознания;
- Развитие тахикардия, вызванной ЭКС;
- Преждевременные сбои в работе ЭКС.
Операция по имплантации ЭКС должна проводиться опытным хирургом под рентгенологическим контролем. После выписки из стационара больной обязан проходить регулярные обследования и состоять на диспансерном учёте.
Электрокардиостимулятор: жизнь после операции
Установка электрокардиостимулятора хоть и не длительная, но все же, трудная операция. Поэтому в послеоперационном периоде пациент с ЭКС имеет ряд ограничения, касающихся физической активности и электромагнитных факторов, которые оказывают негативное действие на работу прибора. Перед любым обследованием или курсом лечения необходимо предупреждать врачей про наличие ЭКС.
Жизнь с кардиостимулятором сердца накладывает на человека следующие ограничения:
- Нельзя проходить МРТ;
- Нельзя заниматься теми видами спорта, которые чреваты развитием травмы;
- Нельзя приближаться к трансформаторным будкам;
- Нельзя класть в нагрудный карман мобильный телефон;
- Нельзя долго находиться поблизости от металлодетекторов;
- Нельзя проходить без предварительной настройки ЭКС ударно-волновую литотрипсию или делать во время хирургической операции электрокоагуляцию тканей.
Помимо, вышеописанных рекомендаций, пациент должен всегда с собой носить паспорт кардиостимулятора. В случае возникновения экстренных ситуаций и оказания неотложной помощи пациенту, врач должен быть осведомлен о типе кардиостимулятора и причине, почему его установили.
Пациенту рекомендовано находиться на расстоянии не менее 15-30 см от источников электромагнитного излучения – телевизора, сотового телефона, фена, электробритвы и других электроприборов.
Наличие установленного ЭКС не является противопоказанием для беременности. Несмотря на это, пациентке необходимо всю беременность наблюдаться у кардиохирурга. В таких случаях родоразрешение обязательно проводится путем кесарева сечения в плановом порядке.
Также, пациенту с электрокардиостимулятором может быть присвоена группа инвалидности.
Ее утверждают только в том случае, если условия труда больного определены клинико – экспертной комиссией как тяжелые либо, как потенциально опасные (то есть могут нанести вред стимулятору).
Например, работа с помощью электросварочного или электросталеплавильного аппаратов, иных источников электромагнитного излучения.
Электрокардиостимулятор: срок действия
Срок действия кардиостимулятора определяется ёмкостью батарейки. Она рассчитана на 7-10 лет эксплуатации. В большинстве случаев, когда приближается срок окончания действия батареи, прибор во время очередного планового обследования подаст сигнал. После этого пациенту следует заменить батарейку новой.
Наиболее часто медицинская практика показывает, что люди с установленным кардиостимулятором, при условии соблюдения всех рекомендаций врача, живут не меньше прочих людей.
Но все же, пациенту с электрокардиостимулятором следует придерживаться определенных правил.
Поэтому вопрос, сколько живут с кардиостимулятором, зависит и от регулярности посещения врача и выполнения данных пациенту рекомендаций.
Посетить врача-кардиолога после операции нужно:
- Через три месяца после установки кардиостимулятора;
- Через шесть месяцев после первого посещения после операции;
- Раз в шесть-двенадцать месяцев для планового осмотра;
- Внепланово – в случаях ощущения электрических разрядов, возвращения симптомов первоначальной болезни, появления признаков воспаления в месте установки прибора;
- По истечении заявленного производителем срока службы кардиостимулятора. Обычно он составляет 6-15 лет.
Электрокардиостимулятор: стоимость установки
В Юсуповской больнице стоимость установки электрокардиостимулятора зависит от многих факторов: степени тяжести патологического состояния больного, наличие у него сопутствующих заболеваний, вида стимулятора, марки и его производителя.
Доктора-кардиологи клиники терапии Юсуповской больницы подбирают индивидуальную медикаментозную терапию, разрабатывают физио- и реабилитационную программу для пациентов при различных заболеваниях сердечно-сосудистой системы.
Специалисты клиники работают в поле доказательной медицины и практикуют комплексный подход. Они постоянно поддерживают и повышают свою квалификацию, внедряют в свою практику инновационные подходы к диагностике и терапии.
На базе больницы действует мощная клинико-лабораторная и диагностическая база, благодаря которой стало возможным своевременное начало самых тяжелых патологий.
Врачи-кардиологи высшей категории, помогают пациентам снять боль, вернуться к работе и активной жизни, улучшить самочувствие, нормализуя работу внутренних органов и подвижность мышц.
Записаться на прием к доктору пациент может круглосуточно, в любой день недели, по телефону, который указан на сайте. Также, любой желающий получить специализированную консультацию от врача-кардиолога Юсуповской больницы, может записаться онлайн на странице сайта.
Электрокардиостимулятор — кому и зачем?
При заболеваниях сердечно-сосудистой системы, сопровождающихся редким пульсом вплоть до кратковременных остановок сердца, бывает показана установка электрокардиостимулятора. Кому, зачем и как устанавливается этот прибор, рассказывает Георгий Нодаревич Арболишвили, заведующий отделением кардиореанимации (ОРИТ №3) ГКБ №52.
Как работает наше сердце
Мы обычно не обращаем внимания на то, как работает наше сердце. Ритмичную его работу обеспечивают сокращения и расслабления сердечной мышцы, что создает условия для движения крови по сосудам.
Электрические импульсы, стимулирующие сердечную мышцу сокращаться, вырабатывает так называемый синусовый узел — водитель ритма. Это узел в одной из камер сердца — правом предсердии.
Электрический импульс, который возникает в синусовом узле, передается в другие отделы сердца и далее во все участки миокарда, заставляя его сокращаться. В норме частота сердечных сокращений (ЧСС) варьирует от 50 до 90 ударов в минуту.
Благодаря такой уникальной анатомии и функции синусовый узел не зря называют водителем ритма, поскольку он задает весь ритм и частоту сердечных сокращений.
Если в водителе ритма импульсы генерируются медленно, ритм сердечных сокращений замедляется, развивается брадикардия. ЧСС 40-50 уд/мин еще может поддерживать нормальное кровообращение, но если сердце бьется еще реже и неравномерно, это может привести к серьезному нарушению кровообращения, необратимым последствиям в органах и тканях и даже к остановке сердца.
Надо оговориться: замедление ЧСС может наблюдаться и у здорового человека. Это может наблюдаться во время сна или при воздействии низких температур и не приводит к ухудшению самочувствия. Особенный случаи — это профессиональные спортсмены, которые в силу тренированности сердечно-сосудистой системы имеют склонность к редкому ритму.
Но есть ряд заболеваний, которые приводят к развитию брадикардии. Среди них пороки сердца, атеросклероз, миокардит и эндокардит, артериальная гипертензия, состояние после перенесенного инфаркта миокарда, болезни эндокринных органов, инфекции и отравления, в том числе передозировка и побочное действие некоторых лекарственных препаратов.
Что может чувствовать пациент при патологической брадикардии?
Пациенты с брадикардией могут жаловаться на выраженную усталость, слабость, сонливость; шум в ушах, расстройства зрения, головокружения, перепады артериального давления, обморочные состояния. Сами по себе эти симптомы, особенно существующие длительно, являются серьезным поводом обратиться к врачу.
Наиболее грозным симптомом из вышеперечисленных является обморочное (или предобморочное) состояние, которое должно заставить немедленно обратиться за медицинской помощью.
Довольно часто при обследовании пациента врач обнаруживает снижение ЧСС, что требует дальнейшего дообследования с целью установления причинных факторов.
Чаще всего такое нарушение ритма развивается при нарушении работы синусового узла — мы называем это «слабостью синусового узла».
Также оно может быть вызвано нарушением работы проводящей системы сердца, тогда мы говорим о «блокаде»: например, атрио-вентрикулярная блокада — когда нарушается проведение электрического импульса от синусового узла к предсердиям и желудочкам. Эти два вышеуказанных нарушения ритма являются самыми частыми.
Если нарушения ритма представляют опасность — повышают риск внезапной остановки сердца — врач рекомендует установить кардиостимулятор.
Как работает электрокардиостимулятор?
Электрокардиостимулятор (ЭКС) — медицинский прибор, обеспечивающий нормальную частоту сердечных сокращений. ЭКС — достаточно умное устройство, практически компьютер: он наблюдает за работой сердца, и когда «понимает» что ЧСС снижается до критического уровня, он включается и не дает пульсу упасть ниже предельных значений.
ЭКС работает по требованию (on demand). Если собственная ЧСС сердца не снижается ниже запрограммированного значения (например, 60 уд/мин.), то стимулятор не включается.
Стимуляция миокарда происходит только в тех случаях, когда наблюдается нарушение ритма — снижается ЧСС, в этом случае прибор посылает электрический импульс сердечной мышце.
Разбираемся в терминах
Пациенты часто путают между собой устройства, применяемые в кардиологии для решения различных «сердечных проблем» — кардиостимулятор и дефибриллятор.
ЭКС стимулирует сердце сокращаться при брадикардии — дает импульсы, которые навязывают сердцу правильный ритм.
Дефибриллятор применяется для лечения других видов аритмий — так называемых тахиаритмий. Когда ритм сердца учащается и выходит из-под контроля, становится «аномальным», дефибриллятор дает однократный кратковременный разряд и восстанавливает деятельность сердца.
В каких случаях экс устанавливают пациентам в 52-й больнице?
ЭКС может быть установлен в плановом порядке, после тщательного обследования и определении показаний к этому виду лечения нарушений ритма.
Такие пациенты госпитализируются в отделение кардиологии по направлению от кардиолога поликлиники.
Но в немалом количестве случаев пациенты поступают к нам экстренно, в отделение реанимации и интенсивной терапии, и тогда имплантация кардиостимулятора является жизнеспасающей процедурой.
Нужно ли проверять работу ЭКС и как часто?
После установки ЭКС и его настройки проверка работы осуществляется через 3 месяца, потом через 6 месяцев, через год, затем раз в год. Пациенты приходят в специальные центры — как правило, работу ЭКС проверяет то учреждение, в котором он был установлен.
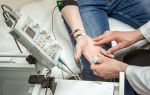
Для контроля работы и изменения настроек кардиостимулятора используется прибор-программатор. Это внешнее устройство, которое размещается над имплантированным прибором, считывает показания, при необходимости позволяет изменить настройки ЭКС.
Налагает ли электрокардиостимулятор какие-либо ограничения в повседневной деятельности и не снизится ли качество жизни с этим устройством?
Кардинальных ограничений в повседневной деятельности ЭКС не налагает. Наоборот, с имплантацией ЭКС качество жизни пациентов улучшается, поскольку ритм сердца после имплантации ЭКС нормализуется. Пациенты могут вести обычный образ жизни.
Есть несколько необременительных ограничений, касающиеся контактов с магнитными устройствами (металлоискатели, МРТ и т.д). Например, больным с имплантированным ЭКС нельзя делать магнитнорезонансную томографию. Кроме того не рекомендуется подвергаться воздействию мощных металлоискателей (например, в метро и аэропортах).
Вся информация о мерах предосторожности подробно указано в «паспорте» ЭКС, который пациенту рекомендуется иметь при себе.
Это бесплатно?
Этот вид высокотехнологичной медицинской помощи в лечебных учреждениях, работающих в системе ОМС, оказывается бесплатно для всех пациентов, имеющих полис обязательного медицинского страхования РФ.

 Прогноз и наблюдение после имплантации ЭКС
Прогноз и наблюдение после имплантации ЭКС