Лейкоплакия шейки матки – это один из видов поражение слизистой оболочки, что проявляется ороговением эпителия. Зачастую не имеет симптомов, особенно на ранней стадии, поэтому выявить ее можно только внешне, при осмотре врача.
Виды лейкоплакии
В медицине существуют несколько форм заболевания:
- Плоская (простая). Является начальной стадией. Пораженные участки находятся на одном уровне со слизистой оболочкой, не выступая за ее пределы. Именно поэтому ее тяжело заметить при осмотре;
- Веррукозная форма. В некоторых случаях называют бородавчатая. Является второй стадией развития заболевания. Проявляется наростами из ороговевшей ткани, из-за чего поверхность эпителия неровная – бугристая. На такой стадии лейкоплакии не заметить болезнь сложно, так как основные ее очаги выступают над слизистой;
- Эрозивная. Последняя стадия заболевания. Проявляется появлением характерных трещин, в редких случаях небольших язв. Появляется шелушение. Отмечается кандидозная лейкоплакия, чаще возникающая в полости рта, как у женщин, так и у мужчин.
Классификация по отношению к образованию раковых клеток:
- Обычная (без атипии). Является не опасной, так как во время проведения анализов не обнаруживаются клетки, способные переродиться в рак. Чаще относят к фоновым процессам;
- Лейкоплакия с атипией. Является опасной. В медицине считается предраком.
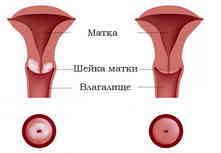
Лейкоплакия шейки матки
Имеет характерный белый или серо-белый цвет. В запущенных случаях наблюдаются небольшие язвы и шероховатость с шелушением. Заболевание считается предраковым, именно поэтому при его обнаружении в срочном порядке назначается биопсия. Образец ткани отправляют на гистологию и в некоторых случаях на цитологию.
Место поражения слизистой – над влагалищным отделом шейки матки либо же в цервикальном канале. Чаще наблюдается у женщин до 50 лет, у которых хорошо функционирует репродуктивная функция.
Также замечается у девушек с нарушенным менструальным циклом, который длится до 3-х дней, у женщин, которые переболели воспалением (особенно эндометрит и сальпингит) или инфекционными заболеваниями (хламидиоз, гонорея, молочница), а также у пациенток с псевдоэрозией. По статистике, у 31,6% женщин, лейкоплакия вульвы перерастает в рак.
Возможные симптомы
Не всегда заболевание может себя проявлять, но в некоторых случаях оно имеет ряд следующих симптом:
- Выделения белого цвета, имеющие более густую массу, чем требуется;
- Неприятный запах из влагалища;
- Болевые ощущения, вызываемые половым актом;
- Появление кровяных мазаных выделений после совершения полового акта.
Так как симптомы могут отсутствовать, проводить осмотр у гинеколога рекомендуется не реже, чем раз в полгода.
Основные причины
Появиться лейкоплакия вульвы может в следующих случаях:
- Повреждение слизистой оболочки шейки матки. Чаще наносятся в процессе аборта или выскабливания матки, а также при взятии биопсии;
- Перенесение сложных инфекционных заболеваний половых и мочевыводящих путей;
- Снижение иммунитета;
- Химическое воздействие на шейку;
- На фоне дисфункции репродуктивности;
- Перенесение заболеваний и нарушение работы надпочечников и щитовидной железы;
- Гормональный сбой;
- Дефицит прогестерона;
- Ранний возраст во время начала половой жизни;
- Чрезмерно частая смена полового партнера;
- Перенесение гинекологических заболеваний (эндометрит, вульвавагинит).
В некоторых случаях появление заболевания является симптомом образования раковых клеток либо же дисплазии. Также пятна, имеющие внешний вид ороговевших участков слизистой, могут быть связаны с индивидуальным строением организма и являться нормой.
Не исключают медики причину вагинального дисбактериоза и использование тампонов пропитанных мазями для лечение других болезней.
Диагностика
Лейкоплакия вульвы, в первую очередь диагностируют при осмотре гинекологом шейки матки, с помощью зеркала. Определяют характерные белесые участки, имеющие чаще овальную форму с четко выраженными границами. Назначают биопсию, где берут образец ткани для дальнейшего исследования на цитологию и гистологию.
При помощи цитологии определяют клетки, имеющие признаки гиперкератоза либо же паракератоза. При гиперкератозе большее количество клеток, находящихся на поверхности слизистой, не имеют ядра и являются ороговевшими чешуйками. При паракератозе клетки имеют пикнотические ядра, и плотность ороговевших клеток увеличена, в отличие от гиперкератоза.
Из-за гиперкератоза и паракератоза, при биопсии невозможно взять соскоб глубоких слоев эпителия, где может происходить пролиферация либо же атипия. Именно поэтому уже давно используют ножевую биопсию.
Такой процесс позволяет медикам с точностью до 99% определить наличие и развитие опухоли, а также цервикальную интраэпителиальную неоплазию (CIN).
Для выявления раковых клеток выскабливают цервикальный канал.
Для уточнения размеров бляшек и площади поражении слизистой, проводят кольпоскопию. С ее помощью можно точно определить границы белых ороговений без кровеносных сосудов. Количество ороговевших участков может насчитываться до нескольких десятков, которые не только покрывают всю шейку матки, но и выходят во влагалище.
Для определения наличия йодонегативных участков эпителия (которые не окрашиваются йодом), выполняют пробы Шиллера. Для этого наносят на шейку матки раствор Люголя и наблюдают процесс ее окрашивания. Ороговевшие участки не будут окрашены, так как содержание в них гликогена снижается к нулю.
Чтобы лейкоплакия вульвы была выявлена без погрешностей, назначают тесты на бактериологическое и микроскопическое исследование мазков из влагалища (на определение микрофлоры). Также проводят выявление и типирование ВПЧ, иммунологические исследования.
В случаи обнаружения заболевания, лейкоплакию дифференцируют с цервикальным раком либо же с эрозией шейки матки. В некоторых случаях назначают осмотр и консультацию у эндокринолога и онкогинеколога, а также точно подбирают метод лечения, чтобы лейкоплакия не переродилась.
Лечение
Очаговая правосторонняя лейкоплакия вульвы либо левосторонняя излечивается разными способами. В первую очередь необходимо вылечить воспаление, если оно имеется, и только потом приступать к лечению самого заболевания.
После проведения анализов на выявление инфекций половых путей, в случаи их обнаружения, гинеколог назначает ряд противовирусных препаратов и антибиотиков (по требованию). Если выявлен гормональный сбой, назначают препараты, восстанавливающие гормональный фонд.
Лечение заболевания делится на несколько видов:
- Диатермокоагуляция. Основывается на воздействии электрического тока на пораженные участки эпителия. На месте бляшей остается ожог. Протекает болезненно, но эффективно. В простонародье метод имеет название «прижигание». К преимуществам относят недорогую стоимость и распространенность аппаратуры в клиниках для процедуры. Среди недостатков выделяют риск возникновения кровотечений, разного рода воспалительных процессов, деформаций шейки на месте рубцов, а также долгий срок полного заживления. Выполняют только рожавшим женщинам;
- Криодеструкция. Лейкоплакия шейки матки лечится с помощью холода. Метод имеет высокие показатели эффективности, достигающей до 94%. «Замораживание» пораженного участка эпителия выполняется с помощью жидкого азота, благодаря которому происходит некроз ороговевшего слоя. Время проведения процедуры колеблется в пределах от 2 до 5 минут, в зависимости от площади лейкоплакии. Среди преимуществ отмечают полную безболезненность, отсутствие крови, возможность проведения процедуры у женщин, которые не рожали, а также гарантированное отсутствие рубцовой ткани. К недостаткам относят возможность появления рецидива (перерождение лейкоплакии) и укорочение шейки матки, что может значительно повлиять на репродуктивную функцию;
- Лазеротерапия. Является бесконтактным методом и не требует обезболивания. С помощью лазера проводится точечное лечение сначала области шейки матки, затем стенок влагалища (если требуется). Таким метод эффективно излечивается грубая лейкоплакия. К преимуществам относят отсутствие чувствительности, отсутствие крови, быстрота заживления (до 40 дней). Из недостатков выделяют только высокую стоимость процедуры;
- Радиоволновой метод. Выполняется с помощью аппарата «Сургитрон», который помещает в цервикальный канал специальный электрод, который преобразует электронные волны в радиоволны. Методом отлично вылечивается лейкоплакия шейки матки без атипии. Преимущества: отсутствие крови и чувствительности, отсутствие рубцовой ткани и крови, возможность лечения нерожавших. Недостаток только в стоимости и в малой распространенности аппаратуры;
- Химическая коагуляция. Чаще применяют при плоской лейкоплакии. Выполняется при помощи препарата Солковагин, который состоит из кислот, позволяющих прижигать пораженные клетки. Процедура безболезненная и не оставляет после себя рубцов. Из недостатков выделяют неэффективность при атипичной лейкоплакии.
Лейкоплакия шейки матки: причины, симптомы и лечение Ссылка на основную публикацию
Источник: https://matka911.ru/zabolevaniya-shejki-matki/291.html
Как лечить лейкоплакию шейки матки
Одним из наиболее распространенных патологических процессов в гинекологии является лейкоплакия шейки матки, характеризующаяся очаговым изменением клеток многослойного эпителия, покрывающего орган снаружи. Эпителий утолщается и подвергается ороговению. Визуально это выглядит как появление на шейке матки белесоватого пятна (бляшки). Не исключено последующее перерождение очага в злокачественную опухоль. Опасность лейкоплакии — в отсутствии клинических проявлений заболевания, что определяет позднюю диагностику и влияет на дальнейшую тактику лечения.
Код лейкоплакии по МКБ-10 — N88.0
Причины появления лейкоплакии
Среди основных причин появления патологического процесса выделяют следующие обстоятельства:
- хронические воспалительные процессы во влагалище, цервикальном канале;
- беспорядочная половая жизнь (частая смена половых партнеров и ИППП);
- ранняя половая жизнь (когда отсутствует физиологическая зрелость эпителия, выстилающего цервикальный канал шейки матки);
- гормональный дисбаланс в пубертатном и климактерическом периоде;
- травмирование шейки матки при хирургических манипуляциях (аборте, выскабливании, конизации);
- разрывы в результате родовой деятельности;
- венерические заболевания, вирусные инфекции (вирус папилломы человека);
- отсутствие полноценной гигиены;
- наследственный фактор (предрасположенность к раковым заболеваниям репродуктивной системы).
Формы заболевания
Лейкоплакия шейки матки у каждой женщины развивается по-разному. У одних пациенток процесс длительный, вялотекущий, у других, наоборот, — развивается быстрыми темпами, перерождаясь в раковую опухоль. Это обстоятельство зависит от следующих факторов:
- возраста;
- уровня общего и местного иммунитета;
- наличия системных заболеваний;
- причины появления структурных нарушений;
- формы и стадии заболевания.
Выделяют три формы лейкоплакии:
- плоская (простая);
- бородавчатая (веррукозная);
- эрозивная.
В большинстве случаев лейкоплакия развивается при хроническом воспалительном процессе на небольшом участке шейки матки. Клетки перестают выполнять свои функции и деформируются. Происходит ороговение (кератоз) ограниченных участков. Белесоватые округлые пятна внешне напоминают пленку. Но удалить ее обычным путем невозможно. Эти симптомы характерны для плоской формы лейкоплакии.
Если начальная стадия не диагностирована и процесс прогрессирует, структура новообразования уплотняется. Ороговевшие участки приподнимаются над поверхностью слизистой оболочки, наслаиваясь друг на друга. Внешне воспалительные очаги напоминают бородавки. Именно поэтому вторую форму болезни называют бородавчатой (чешуйчатой).
Наиболее опасной считают третью форму болезни — эрозивную. Она характеризуется выраженными клиническими симптомами; наличием мелких трещин и эрозий, дно которых покрыто белым налетом. Изъявленные участки наиболее травмоопасны и склонны к атипии.
Симптомы заболевания
Лейкоплакия шейки матки характеризуется отсутствием жалоб со стороны пациентки. Только при эрозивной форме заболевания женщину могут беспокоить боль и небольшие кровянистые выделения во время и после половой близости. Иногда при данной патологии изменяется менструальный цикл, нарушается репродуктивная функция.
Тревожным сигналом должны стать следующие явления:
- прогрессирование патологии (вовлечение в воспалительный процесс новых участков ткани);
- переход заболевания из одной формы в другую (сосочковых, бородавчатых образований);
- боль тянущего характера в области таза;
- боль и любые дискомфортные чувства во время полового акта;
- появление гнойных или сукровичных выделений на протяжении менструального цикла;
- чувство сухости и жжения во влагалище.
Перечисленные симптомы могут отсутствовать полностью или частично. Однако это не повод для отказа от лечения. В начальной стадии болезни клинические проявления минимальны. И выявить их без специальных методов диагностики сложно.
Диагностика патологии
В некоторых случаях визуально диагностировать болезнь сложно, особенно на раннем этапе развития. Как правило, лейкоплакии предшествуют другие структурные изменения эпителия: эрозия, дисплазия, различные новообразования в шеечном канале. Только комплексное обследование организма позволит оценить реальную картину происходящего.
В комплекс диагностических мероприятий входят следующие процедуры:
-
- Визуальный осмотр шейки матки при гинекологическом осмотре. Если врач заметил какие-либо структурные нарушения эпителия, то это повод для проведения более детальной диагностики с применением лабораторных и инструментальных методов исследования.
- Мазок в виде забора выделений из влагалища и цервикального канала для микроскопического исследования. Данная процедура позволяет определить микробный пейзаж влагалища и вид возбудителя инфекции.
- Обследование на ИППП. Особое внимание уделяют выявлению вируса папилломы человека (16, 18 типа) ввиду его онкогенной активности. Проводят также обследование на хламидии, микоплазму, уреаплазму. Результат анализа влияет на дальнейшую тактику лечения.
- Мазок на онкоцитологию для выявления патологических изменений на слизистой шейки матки.
- Осмотр пораженной шейки матки с помощью кольпоскопа (простая и расширенная кольпоскопия). При подозрении на кератоз шейки матки врач проводит йодный тест (пробу Шиллера). При окрашивании шейки раствором Люголя четко видны границы патологического новообразования. С пораженного участка врач производит забор тканевого фрагмента (с пограничной зоны между деформированной и здоровой тканью) и отправляет его для дальнейшего гистологического исследования.
- Биопсия подозрительного участка и гистологическое исследование.
Кольпоскопические признаки патологии шейки матки:
- тонкая и толстая лейкоплакия;
- мозаика (нежная и грубая);
- пунктация (нежная и грубая);
- йоднегативные зоны от точечных бляшек до обширных участков;
- койлоцитоз (возникновение клеток специфического вида; признак ВПЧ).
Гистологические признаки лейкоплакии:
- гиперкератоз (ороговение);
- паракератоз;
- акантоз (утолщение слизистой);
- признаки атипии.
Нередко дисплазия шейки матки протекает под видом дискератоза (лейкоплакии). Лейкоплакию с атипией принято относить к предраковому состоянию.
Другие методы диагностики:
- Общий анализ крови позволяет оценить общее состояние организма, наличие воспалительного процесса.
- Иммунограмму проводят с целью определения гормонального фона.
- Гормональный профиль. Дисбаланс гормонов нередко провоцирует развитие данной патологии.
- Применение инструментальных методов диагностики в виде ультразвукового исследования, МРТ области малого таза.
Любое структурное нарушение в тканях влагалища, шейки матки и цервикального канала требует тщательного исследования. Своевременная диагностика позволяет предупредить развитие болезни в начальной стадии.
Тактика лечения
Лейкоплакия шейки матки предусматривает противовоспалительное, противовирусное, антибактериальное и оперативное лечение. Хирургическое вмешательство является наиболее действенным способом избавления от лейкоплакии.
Отечественные гинекологи практикуют несколько способов малоинвазивной деструкции очагов лейкоплакии:
- Удаление лазером. Данная процедура признана наиболее эффективным методом лечения заболевания с минимальными побочными эффектами. Лазерный луч прицельно воздействует только на пораженные участки, не затрагивая здоровую ткань. Процесс абсолютно безболезненный и длится всего несколько минут. Единственный минус — это высокая стоимость процедуры. Не все учреждения готовы оказать данную услугу пациенткам.
- Криодеструкция предусматривает воздействие на измененный участок азотом низкой температуры. Эффективность этого вида терапии составляет 60-95%. Его преимуществом считают отсутствие непосредственного контакта с раневой поверхностью, бескровность, асептичность. Длительность процедуры в среднем составляет 5-10 минут. К недостаткам относят невозможность проникновения в глубокие слои эпителия, что способствует рецидивированию, а также обильные сукровичные выделения в течение 1-2 недель после процедуры
- Химическая коагуляция с помощью препарата Солковагина. Этот вид терапии признан наименее травматичным. Воздействие раствором Солковагина на пораженный участок проводят во время кольпоскопии. Процедура отличается низкой стоимостью, однако не является 100%-ной гарантией избавления от патологии. Возможны рецидивы.
- Радиоволновая конизация аппаратом «Сургитрон» признана максимально эффективным способом устранения патологии. Она заключается в конусообразном иссечении пораженной зоны. Коагуляция предупреждает кровотечение. Процедура несколько болезненна и требует применения местной анестезии. Эффективность манипуляции составляет более 95%.
- Диатермокоагуляция в виде воздействия на очаг воспаления электрическим высоковольтным током. Процесс восстановления эпителия происходит в течение 1-2 недель. При проведении манипуляции требуется определенная сноровка, ведь врач действует интуитивно, не видя зону поражения. Прижигание проводят под местным наркозом в течение 20-30 минут. Этот вид терапии довольно часто использовали в прошлых годах.
- Петлевая электроэксцизия — наиболее востребованный метод лечения структурных нарушений шейки. Лейкоплакия шейки матки удаляется конусообразным иссечением видоизмененной поверхности с помощью электрода в виде петли. Это позволяет взять тканевой фрагмент для дальнейшего гистологического исследования на атипичные клетки. Данная методика востребована из-за минимального негативного воздействия на ткани.
Как лечить лейкоплакию шейки матки, решает врач в индивидуальном порядке, изучив данные анамнеза. Нерожавшим женщинам показано лечение с наименьшим воздействием на область шейки для избегания ее укорачивания и рубцевания. Несостоятельность шеечного канала грозит преждевременными родами.
Подобные рекомендации применяют и к беременным женщинам. В большинстве случаев гинекологи не рекомендуют проводить лечение до момента родов и в послеродовой период. Но иногда применяют лечение лазером как менее травматичный способ устранения патологического процесса.
Если ожидаемый эффект не достигнут, заболевание прогрессирует, врач может назначить удаление органа.
Лейкоплакия шейки матки, помимо оперативного вмешательства, предусматривает последующее консервативное лечение. В большинстве случаев назначают противовирусную терапию ( при инфицировании вирусом папилломы человека).
Антибактериальная терапия показана при ярко выраженном воспалительном процессе до проведения манипуляций и после. Данные бактериологического исследования содержат важную информацию о виде возбудителя инфекции и его резистентности.
По показаниям назначаются иные лекарственные препараты.
Восстановительный период
К основным видам осложнений относят следующие:
- кровотечение;
- истмико-цервикальная недостаточность;
- рубцевание шеечного канала, его укорочение;
- инфицирование патогенной флорой;
- нарушение репродуктивной функции;
- прогрессирование болезни вплоть до рака шейки матки.
Соблюдение ряда рекомендаций в период восстановления позволит предотвратить развитие вероятных осложнений.
Рекомендации по предотвращению осложнений:
- полноценная гигиена половых органов;
- отсутствие случайных половых связей;
- сокращение половой активности в первые месяцы после операции;
- лечение сопутствующих заболеваний мочеполовой сферы;
- щадящий режим дня и питания;
- восстановление иммунитета путем применения иммуномодулирующих средств и витаминных комплексов;
- отсутствие стрессов;
- использование белья из натуральных тканей, ограничение использования ежедневных прокладок на синтетической основе;
- регулярный осмотр у гинеколога, соблюдение всех рекомендаций врача.
Лейкоплакия, как и любое заболевание шейки матки, представляет реальную угрозу не только для репродуктивной функции, но и для жизни пациентки.
Поэтому гинекологи настоятельно рекомендуют всем женщинам с фоновыми заболеваниями шейки матки и цервикального канала пройти полный комплекс обследования.
Своевременная диагностика и компетентный подход позволят предотвратить развитие раковых заболеваний.
Источник: https://DrLady.ru/disease/kak-lechit-lejkoplakiju-shejki-matki.html
Лейкоплакия шейки матки
Лейкоплакия шейки матки представляет собой сложное и вместе с тем комплексное заболевания гинекологического профиля.
Затрагивает оно, как и следует из названия, слизистую оболочку шейки матки.
Возможно нисходящее течение заболевания, при котором в процесс вовлекаются ткани влагалища и родовых ходов, также наружных половых органов. Код по МКБ – N88.1.
Суть процесса заключается в утолщении эпителиальных тканей, их уплотнении и ороговении. В переводе лейкоплакия означает «белая бляшка», что хорошо характеризует патогенный процесс.
Действительно, участки лейкоплакии выглядят как белые утолщения на стенках слизистых оболочек.
Что это такое?
Лейкоплакия шейки матки — это состояние, при котором ее эпителий приобретает нехарактерное для этого места свойство — ороговевание.
У здоровой женщины такому процессу в норме подвержены только клетки кожи — она слущивается и так обновляется. Аномальное свойство может появляться не только в клетках плоского эпителия шейки матки, но и влагалища, промежности, а также ротовой полости. Опасность лейкоплакии заключается в том, что ее наличие в несколько раз повышает вероятность развития в этом месте рака.
Лейкоплакия — предраковое заболевание. Однако своевременное выявление и лечение позволит избежать столь плачевных последствий. Отзывы женщин, перенесших этот недуг, подтверждают это. В каждом конкретном случае терапия подбирается индивидуально. Кому-то подойдет прижигание лейкоплакии шейки матки, другим же — лучше лазер или жидкий азот.
Причины лейкоплакии шейки матки
К наиболее вероятным причинам появления на шейке матки лейкоплакии в настоящее время относятся:
1) Инфекционно-воспалительные недуги. Рецидивирующие инфекционные воспалительные процессы во влагалище негативно сказываются на состоянии плоского эпителия, провоцируя его десквамацию, а также истощают иммунитет. Достоверно установлено, что у женщин репродуктивной поры возникновению лейкоплакии шейки матки нередко предшествуют воспалительные процессы матки и придатков.
Свыше 50% имеющих лейкоплакию шейки матки пациенток имеют диагностически подтвержденный вирус папилломы человека. Он внедряется в слизистые через имеющиеся микротравмы и, грубо говоря, повреждает их генетическую память.
2) Гормональная дисфункция, а именно абсолютная или относительная гиперэстрогения. Все происходящие в слизистых наружных гениталий процессы зависят от состояния гормональной функции яичников, особенно от уровня эстрогенов. Повышенная секреция эстрогенов (преобладание эстрадиола) приводит к чрезмерной пролиферации многослойного эпителия.
У женщин с менструальными нарушениями лейкоплакия шейки матки встречается в 13%, а у тех, чей менструальный ритм сохранен – только в 3%.
3) Травмы слизистой различного генеза: аборты, роды, диагностические травмирующие манипуляции, барьерные и спермицидные контрацептивы, некорректное использование влагалищных гигиенических тампонов, агрессивные половые контакты и прочие.
Лейкоплакия шейки матки на фоне травмы слизистых всегда сочетается с наличием на шейке матки эктопии. Образующиеся микроповреждения слизистых нередко заживают некорректно, это приводит к формированию псевдоэрозий, а лейкоплакия появляется на одном из этапов ее образования.
Из экзогенных факторов, увеличивающих шансы развития лейкоплакии, можно назвать эндокринные патологии (особенно сахарный диабет), деформацию иммунного статуса.
Классификация
Согласно морфологическим критериям шеечная лейкоплакия подразделяется на две разновидности: простую или пролиферативную.
- Простая цервикальная лейкоплакия – это фоновое изменение эпителиального слоя, представляющее собой паракератоз или гиперкератоз. Для этой формы патологии характерно ярко выраженное ороговение и утолщение поверхностного эпителиального слоя, однако парабазальные и базальноклеточные структуры не изменяются.
- Пролиферативная лейкоплакия – для этой патологической разновидности свойственно нарушение дифференциации, пролиферативные изменения всех тканевых слоев и наличие атипичных клеточных структур. Пролиферативную форму относят к предраковым состояниям, ее еще называют интраэпителиальной цервикальной неоплазией или дисплазией шейки матки.
Симптомы лейкоплакии шейки матки
Заболевание не сопровождается специфической клинической картиной и субъективными жалобами.
Чаще лейкоплакия шейки матки выявляется при очередном осмотре гинеколога. В некоторых случаях могут присутствовать косвенные симптомы лейкоплакии шейки матки – значительные бели с неприятным запахом, контактные выделения небольшого объема крови после полового акта.
При этом боль не сопутствует лейкоплакии. Ее появление ассоциируется с появлением осложнений или других заболеваний.
Лейкоплакия и беременность
Планировать беременность при наличии лейкоплакии не рекомендуется. Врачи советуют сначала вылечить заболевание, а потом приступать к зачатию.
На протекание беременности патология влияния не оказывает. Но под воздействием гормональных изменений поврежденные клетки эпителия могут переродиться в злокачественную опухоль.
Дополнительным провоцирующим фактором в данном случае является снижение иммунитета.
Сама по себе лейкоплакия не препятствует зачатию. Способность к оплодотворению падает из-за причин, спровоцировавших патологию. Очень часто гинекологические заболевания сопровождаются ановуляцией.
Если недуг появился во время вынашивания ребенка, терапию откладывают на послеродовой период. Родовая деятельность чаще всего осуществляется естественным путем.
При интенсивном разрастании роговых чешуек показано проведение кесарева сечения.
Фото
При лейкоплакии на шейке матке появляются белые пятна, которые образуются после структурных изменений в нормальных тканях. Участок поражения отличается от окружающей здоровой области цветом, повышенной сухостью и отсутствием эластичности.
Ниже представлено как заболевание выглядит на фото:
Подобное перерождение тканей может происходить в области вульвы и клитора. Там женщина может легко заметить патологические изменения и вовремя обратиться к врачу. Для ранней диагностики проблем с шейкой матки необходимо проходить ежегодные осмотры у гинеколога и делать кольпоскопию.
Диагностика
Диагностировать лейкоплакию шейки матки можно уже по характерным пятнам на поверхности, которые обнаруживаются при обычном гинекологическом осмотре. Для того чтобы определить, кератозом какого вида поражена шейка, существуют ли в слизистой атипичные или раковые клетки, насколько глубока область поражения, используются следующие методы обследования:
- Общий анализ крови и мочи для установления наличия воспалительных заболеваний органов мочеполовой системы.
- Биохимический анализ крови на сахар, белок (позволяет диагностировать нарушение обмена веществ, способствующее возникновению гормонального сдвига в организме).
- Анализ крови на гормоны. Необходим для определения соотношения половых и других гормонов, от содержания которых зависит характер цикла, длительность месячных.
- Анализ крови на онкомаркеры, на различные виды инфекции.
- Бактериологический анализ мазка из шейки матки для установления характера микрофлоры.
- Биопсия тканей с поверхности шейки с последующим исследованием под микроскопом (гистологический анализ для определения видов инфекции), кольпоскопический осмотр шейки матки.
- УЗИ органов малого таза позволяет обнаружить патологии в строении и форме матки, наличие участков воспаления в различных ее отделах.
Все эти методы определяют причину появления у женщины лейкоплакии шейки, степень опасности злокачественного перерождения, позволяют выбрать оптимальный способ лечения.
Лечение лейкоплакии шейки матки
Стратегия лечения определяется формой выявленной лейкоплакии шейки матки (простой или пролиферативной). Целями лечения служат устранение фоновых заболеваний и полное удаление патологических очагов.
В случае простой лейкоплакии лечением занимается врач-гинеколог, если же выявлены признаки атипии, терапию заболевания определяет и проводит гинеколог-онколог.
Цель лечения – устранение пораженных очагов шейки матки.
Вопрос о том, как лечить лейкоплакию шейки матки наиболее эффективно, до сих пор не решен. Предложено довольно много способов воздействия на патологический очаг, в частности:
- диатермокоагуляция;
- воздействие жидким азотом;
- лазерное лечение лейкоплакии шейки матки с помощью излучения высокой интенсивности;
- радиоволновая хирургия;
- общее медикаментозное лечение;
- применение лекарств местно.
Перед началом лечения необходимо убедиться, что у пациентки отсутствуют воспалительные заболевания вульвы и влагалища, вызванные вирусами, хламидиями, трихомонадами, грибками. По показаниям проводится лечение соответствующими противомикробными препаратами.
Медикаментозное лечение
Применяются следующие медикаментозные средства.
- Антибиотики. Назначаются при сопутствующих половых инфекциях, наличии воспаления, например, в местах расчесов. Если таких признаков нет, антибактериальные препараты не используются.
- Противовирусные. При обнаружении сопутствующего поражения ВПЧ или ВПГ (вируса простого герпеса).
- Иммуномодулирующие. Часто включаются в схемы для повышения резистентности организма. Это биологические добавки, препараты из группы интерферонов в виде свечей.
- «Солковагин». Это раствор, состоящий из смеси кислот. Используется для обработки шейки матки в местах поражения, после чего в этих зонах формируется местный небольшой ожог тканей с их последующим восстановлением. Обычно требуется две-три процедуры обработки с интервалом в семь-десять дней. Но лечение «Солковагином» нельзя проводить при подозрении или наличии дисплазии или воспаления.
Не рекомендуется лечение лейкоплакии шейки матки народными средствами. Такие вещества, как облепиховое масло, масло шиповника, средства на основе алоэ и другие популярные рецепты могут усилить размножение патологических клеток и вызвать появление атипичных клеток. Советуем женщинам не рисковать своим здоровьем, а лечиться согласно современным представлениям.
Методы удаления лейкоплакии
Хирургические методы, которые могут применяться для лечения лейкоплакии шейки матки:
- Термокоагуляция. На пораженный участок воздействуют электрическим током, что приводит к ожогу, отмиранию пораженного эпителия и замены его на здоровые клетки. Процедура болезненная, простая в проведении, сопровождается высоким риском кровотечения и длительным заживлением.
- Криодеструкция. Лечение холодом считается современным и высокоэффективным методом. Жидкий азот разрушает пораженную область и атипичные клетки прекращают разрастаться. Процедура имеет множество преимуществ – безболезненность, высокую эффективность, отсутствие рубцов.
- Лазеротерапия. Один из лучших методов лечения на сегодняшний день. Процедура не требует обезболивания, шейка матки быстро заживает и не кровоточит. Метод бесконтактный – пучок лазер обрабатывает патологические клетки, после чего они разрушаются. В конце процедуры на пораженной поверхности образуется защитная пленка, которая предупреждает проникновение инфекции в рану. Метод достаточно дорогостоящий.
- Радиоволновая терапия. Также представляет собой бесконтактный и эффективный метод, который разрушает очаг лейкоплакии радиоволнами.
- Химическая коагуляция. Пораженный участок слизистой обрабатывают препаратом Солковагин, который содержит смесь кислот. Метод безболезненный. Однако эффективный только при поверхностной лейкоплакии, так как средство не проникает глубже 2 мм.
В каждом случае необходимо взвесить все «за» и «против» лечения. Особое внимание следует уделять женщинам, планирующим беременность или вообще еще не рожавшим. Применяемые оперативные технологии по отношению к ним должны подразумевать минимально возможное удаление тканей, иначе в будущем последствия такого лечения лейкоплакии шейки матки могут привести к проблемам с вынашиванием.
Некоторые отзывы женщин:
- Евгения, 27 лет: когда выявили цервикальную лейкоплакию, врач предложила на выбор – прижигать или удалять лазером. По рекомендации знакомого гинеколога остановилась на лезеротерапии, о чем ничуть не сожалею. Процедура прошла без осложнений, быстро и безболезненно. Рекомендую.
- Екатерина, 38 лет: мне лечили шеечную лейкоплакию традиционным прижиганием. Осложнений не было. После лечения через полтора года благополучно родила сына. Поэтому можно смело сказать, что лечение прошло удачно.
В послеоперационном периоде врачи настоятельно рекомендуют соблюдать половой покой на протяжении 1,5 месяцев. Также запрещается подъем тяжестей, прием горячих ванн, походы в бани и сауны.
Кроме того, запрещается проведение спринцеваний и использование гигиенических тампонов. Необходимо соблюдать и правила интимной гигиены.
В первые 10 дней после любого способа обработки шейки матки возможно появление обильных жидких выделений, что не должно пугать женщину. Это реакция на лечение и свидетельствует о заживлении раневой поверхности.
Профилактика
Для своевременного выявления патологических изменений всем женщинам настоятельно рекомендуется проходить осмотр у гинеколога не реже 1 раза в 6 месяцев.
В репродуктивном возрасте необходимо также принимать меры по устранению нарушений менструального цикла. Любые заболевания инфекционно-воспалительного генеза требуют своевременной и адекватной терапии.
Прогноз лечения
Да, полное излечение гарантировано практически в 99%.
Прогноз при данном заболевании благоприятный, в случае своевременного лечения и устранения провоцирующих факторов. В противном случае возможно рецидивирование процесса, а в 15% перерождение лейкоплакии в дисплазию и злокачественное перерождение шейки матки.
Источник: https://doctor-365.net/lejkoplakiya-shejki-matki/
Лейкоплакия шейки матки
Дата обновления: 14.05.2019
Лейкоплакия шейки матки (ЛШМ) — гинекологическое заболевание, которое характеризуется ороговением эпителиальных клеток шейки матки. В этиологии заболевания выделяют экзогенные (химические, травматические, инфекционные) и эндогенные (проблемы с иммунной системой, нарушения в гормональном гомеостазе) факторы.
В большинстве случае появлению лейкоплакии шейки матки предшествовали различные воспаления матки и придатков. Кроме того, значительную роль в возникновении заболевания играют различные травматические и химические воздействия.
В группе риска заболевания ЛШМ оказываются зачастую женщины с различными нарушениями менструального цикла, псевдоэрозиями шейки матки и заболеваниями половых органов.
Выделяют две формы заболевания:
- Простая лейкоплакия шейки матки. Данная форма патологии причисляется к фоновым изменения — паракератозу или гиперкератозу. Во время диагностики обнаруживается ороговение и существенное утолщение слоев эпителия;.
- Пролиферативная форма. Характерными симптомами этой формы являются пролиферация и дифференцировка всех слоев шейки матки, а также появление новых атипичных структурных элементов. Врачи рассматривают эту форму патологии как предраковое состояние.
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки маткиПредотвратить появление и усугубление заболевания вполне возможно. Для этого необходимо соблюдать ряд профилактических мер. В частности, следует своевременно лечить инфекционные и воспалительные процессы. А также эрозию шейки матки.
Кроме того, стоит также исключить аборты, а также травмы матки во время проведения гинекологических операций и родов.
Поскольку одним из симптомов заболевания может стать нарушение менструального цикла, женщинам с такой патологией необходимо наблюдаться у врача гинеколога-эндокринолога.
Большую роль в профилактике болезни играют регулярные гинекологические осмотры и вакцинация против ВПЧ. Определенные профилактические мероприятия следует соблюдать уже и после лечения. А именно, пациентка должна каждые полгода посещать процедуру кольпоскопии, а также сдавать анализы на ВПЧ и исследования мазка на онкоцитологию.
Прогноз при лейкоплакии шейки матки
Когда лейкоплакию шейки матки диагностируют у молодой нерожавшей женщины, выбираются щадящие методы лечения патологии, которые бы не стали причиной появления рубцов на шейке матки. А именно, в этом случае используют такие методы лечения, как лазерная вапоризация, химическая коагуляция, радиохирургическое лечение, криодеструкция.
Если после лечения не возникни атипии, были устранены фоновые факторы, не была обнаружена папилломавирусной инфекция, то прогноз для здоровья пациентки оказывается благоприятным. Однако при сохранение первопричины патологии, возможно ее манифестное течение и даже переход в цервикальный рак.
Поэтому очень важно наблюдаться у гинеколога, не пропуская осмотры раз в полгода.
Причины возникновения заболевания изучены не в полной мере. Тем не менее, можно выделить основные факторы, которые чаще всего вызывают данное патологическое состояние.
В большинстве случае болезнь становится последствием травм или даже царапин шейки матки, инфекций.
Что касается инфекций, то к ним относятся прежде всего следующие: уреаплазмоз, хламидиоз, микоплазмоз, трихомониаз, бактериальный вагиноз, гонорея, молочница. В редких случаях патология развивается на фоне рака или дисплазии шейки матки.
В подавляющем количестве случаев лейкоплакия шейки матки не проявляется совершенно никакими симптомами, поэтому обнаружить ее удается исключительно во время осмотра у врача-гинеколога.
Тем не менее, если заболевание развивается на фоне инфекционной болезни, то могут проявляться различные симптомы, в том числе выделения из влагалища, боли во время секса, зуд половых органов. Кроме того, женщина обычно чувствует дискомфорт и неприятное жжение.
Если заболевание распространилось и на вульву, возможен сильный зуд, что приводит к мелким ссадинам, царапинам и расчесам. В редких случаях могут появляться кровяные выделения сразу после полового акта.
Обнаружили симптомы данного заболевания? Звоните Наши специалисты проконсультируют Вас!
Для диагностирования заболевания используют следующие методы:
- Гинекологический осмотр с зеркалом. Именно во время него зачастую и обнаруживаются клинические проявления болезни. А именно, осмотр на кресле с помощью зеркал помогает обнаружить белесый налет в виде бляшек и пятен разного размера, которые принимают овальную форму, имеют выраженные контуры. Их поверхность может быть покрыта ороговевшим эпителием;
- Кольпоскопия. Эта методика применяется специального для того, чтобы детализировать сведения, полученные во время гинекологического осмотра. А именно, врач уточняет размеры и характер поражения шейки матки. Данная процедура позволяет увидеть белые бляшки, их точные и ровные контуры, отсутствие сеточки кровеносных сосудов. Кольпоскопия позволяет установить размер лейкоплакии шейки матки, который может варьироваться от одной точки до обширной зоны;
- Соскоб шейки матки. Позволяет обнаружить скопления эпителиальных клеток, которые имеют признаки гипер- или же паракератоза. Безъядерные ороговевшие чешуйки обычно указывают на гиперкератоз. При паракератозе обнаруживается усиление окраса и плотности цитоплазмы мелких клеток. Для более детальной диагностики врачи используют гистологическое исследование тканей экзорцервиса и ножевую биопсию шейки матки. Именно эти два исследования направлены на выявление предракового состояния. Чтобы исключить рак шейки матки применяют выскабливание цервикального канала;
- Клинико-лабораторные тесты. Назначаются микроскопические тесты, иммунологические и гормональные исследования, типирование ВПЧ и бактериологическое исследование мазка;
- В некоторых случаях пациенткам требуется консультация эндокринолога.
Удаление лейкоплакии шейки матки предусматривает использование целого арсенала методик, самыми применяемыми из которых являются:
- криогенное воздействие;
- диатермокоагуляция;
- высокоинтенсивное лазерное излучение;
- медикаментозные методы.
Нередко ЛШМ развивается на фоне воспалительных процессов во влагалище или же в вульве.
Поэтому перед началом лечения необходимо устранить воспаление. Для этой цели применяются антибактериальные, противогрибковые, противохламидийные и противовирусные препараты. Во время лечения пациентка должна отказаться на 4-6 недель от половой жизни. Точный срок зависит от того, насколько быстро произойдет восстановление всех поврежденных тканей шейки матки.
Если вас интересует, как лечить лейкоплакию шейки матки, то обратите внимание, что зачастую данную патологию рассматривают как доброкачественный процесс.
Однако стоит здесь отметить, что появление во время исследования атипичных клеток может свидетельствовать все же о предраковом процессе. Окончательное заключение врач сможет дать только после проведения биопсии.
Поэтому настоятельно рекомендуем подобрать на нашем сайте клинику и записаться на диагностическое обследование, чтобы можно было определиться со схемой лечения.
Химические коагулянты
В этой группе препаратов для лечения патологии в первую очередь выделяют солковагин, состоящий из смеси неорганических и органических кислот. Этот препарат оказывает коагулирующее воздействие на эпителий. При этом глубина его проникновения в ткани может достигать 2,5 миллиметра. Лечение данным препаратом совершенно безболезненно, а эффективность его применения составляет около 73%.
Диатермокоагуляция
Это самый распространенный и наиболее часто применяемый метод избавления от патологии. Однако клинические исследования показывают, что, к сожалению, метод далеко не всегда дает положительные результаты. Более того, он может вызвать ряд побочных эффектов:
- эндометриоз;
- обострение воспаления придатков матки;
- болевой синдром;
- нарушение менструаций;
- рецидив заболевания.
Криотерапия
Данная методика лечения считается сегодня одной из самых эффективных, что совершенно неудивительно. Она предполагает воздействие на патологические участки тканей интенсивным лазером, что приводит к их некрозу.
Осуществляется процедура контактно, за один раз и довольно быстро — всего за 2-5 минут. Достоинства криотерапии бесспорны: безболезненность процедуры и проведение ее в амбулаторных условиях.
Однако есть у данной методики и свои недостатки — возможен рецидив заболевания, в особенности при нарушении менструального цикла.
Лазеркоагуляция
Высокоэффективная методика, позволяющая безболезненно, бесконтактно, бескровно и асептично провести коагуляцию патологических участков тканей.
При этом на поверхности тканей образовывается тонкая пленка, которая препятствует проникновению инфекций. Данную методику можно применять даже для лечения обширного поражения тканей матки и влагалища.
В этом случае сначала проводится лазерная коагуляция шейки матки, после чего непосредственно само удаление эпителия.
Стоит также отметить, что в некоторых случаях не удается обойтись без хирургического вмешательства. А именно, операция понадобится, если наблюдается деформация шейки матки. Для лечения патологии в таком случае применяют ножевую, а также лазерную конизации, реконструктивно-пластическую операцию, конусовидную или клиновидную ампутацию шейки матки.
Конечно, сегодня медицина предлагает большой выбор методик лечения лейкоплакии шейки матки. Тем не менее, к выбору определенного метода, который подойдет именно в данной ситуации, необходимо подходить очень внимательно. К тому же, следует знать, что ни один из методов лечения патологии не совершенен, поэтому во многих случаях приходится использовать комбинированное лечение.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Гинекологические заболевания
Источник: https://www.medcentrservis.ru/disease/lejkoplakiya-shejki-matki/
Лейкоплакия шейки матки
Лейкоплакия шейки матки – патологическое состояние, при котором наблюдается утолщение и ороговение покровного эпителия, который выстилает шейку матки. Данный недуг входит в группу фоновых предраковых патологий.
Если своевременно не провести адекватное лечение, то лейкоплакия может переродиться в рак. Патологические образования можно увидеть во время гинекологического осмотра.
На влагалищной части шейки матки отмечаются бляшки белого или серого цвета.
Причины
Факторы, которые могут стать причиной прогрессирования лейкоплакии шейки матки, делят на экзогенные и эндогенные.
К эндогенным клиницисты относят нарушения в цепочке гипоталамус-гипофиз-яичник-матка. В результате этого развивается ановуляция с дальнейшим прогрессированием гиперэстрогении. Также при данном состоянии может наблюдаться недостаток прогестерона. Такие изменения не проходят для организма женщины бесследно. Из-за них в определённых органах начинают происходить гиперпластические процессы.
Экзогенные факторы:
- химические;
- инфекционные;
- травматические.
В большинстве клинических ситуаций именно инфекционные факторы становятся причиной возникновения лейкоплакии шейки матки. Часто ей предшествуют сбои в менструальном цикле женщины, а также патологии инфекционно-воспалительного характера.
Фоновые факторы развития патологии:
- неспецифические кольпиты;
- уреаплазмоз;
- цервициты;
- герпес и прочее.
Травматические повреждения, а также химические могут возникать при:
- прижигании эрозии шейки матки;
- выскабливании с целью диагностики;
- аборте;
- диатермокоагуляции.
Виды
- простая лейкоплакия. Также её именуют простой. Для данной формы патологии характерным является появление белесых очагов, которые не возвышаются над эпителием. Обычно никаких неприятных симптомов в таком случае не возникает. Поэтому наличие патологии обнаруживается во время прохождения гинекологического осмотра совершенно по другому поводу. Но если лейкоплакия только начала развиваться, то её проявлений на слизистой врач может не заметить;
- эрозийная форма. На шейке матки формируются белые пятна. Вокруг них располагаются трещины, а также участки с эрозиями;
- бородавчатая форма. Поражённые участки эпителия отчётливо видны на поверхности эпителия. Они имеют плотную структуру. Часто такие очаги наслаиваются друг на друга. Эта форма недуга может перерасти в онкологию. Поэтому при выявлении бородавчатой формы проводится биопсия, чтобы обнаружить атипичные клетки.
Лейкоплакия шейки матки
Симптоматика
Симптомы лейкоплакии шейки матки напрямую зависят от её вида. При очаговой или простой лейкоплакии признаков патологии может не наблюдаться. Дискомфорт и жжение наблюдается при бородавчатой форме.
Наиболее ярко симптомы проявляются при эрозийной лейкоплакии. Из поражённого участка сочится сукровица. Более обильно она выделяется после полового акта. Если бляшки распространяются на область вульвы, то в таком случае пациентка начинает ощущать жжение и зуд.
Это приводит к появлению расчесов, трещин и ссадин. Но появление таких симптомов может наблюдаться также и при других заболеваниях внутренних и внешних половых органов. Поэтому при их возникновении следует незамедлительно обратиться к врачу для прохождения диагностики и точной постановки диагноза.
Диагностика
Симптома лейкоплакии шейки матки очень схожи с симптомами других патологий, поэтому врачу потребуется провести тщательную дифференциальную диагностику, чтобы точно поставить диагноз. Также используются инструментальные методы диагностики:
Лечение
Лечение лейкоплакии шейки матки необходимо начинать проводить как можно скорее, так как этот недуг имеет тенденцию к перерождению в рак. Сейчас в медицине имеется довольно большое количество методик, которые дают возможность излечить данную патологию:
- химическая коагуляция. Суть методики в том, что на поражённый участок эпителия врач воздействует химическими препаратами, под действием которых поражённые клетки гибнут;
- прижигание или электрокоагуляция. Данную методику врачи применяют чаще всего, так как она доступная и относительно недорогая. Но стоит отметить, что прижигание имеет несколько существенных минусов. Процедура эта довольно болезненная и травматичная для женщины и вместе с патологическими очагами поражаются и здоровые ткани. Последствия её проведения могут быть довольно неприятными. Процесс заживления проходит очень долго. После проведения прижигания нет гарантии того, что не возникнет рецидив патологии.
- криодеструкция. Суть данной методики состоит в том, что на поражённые участки воздействуют холодом. Эта процедура является не просто эффективной, но и безболезненной. После её проведения не возникает осложнений и на поверхности эпителия не образуются рубцы. Но также эта манипуляция имеет и некоторые минусы. Она не эффективна, если очаги воспаления очень глубокие. После её проведения шейка матки может немного укоротиться;
- воздействие лазера. Метод имеет массу плюсов и всего несколько минусов. Он безболезненный, после него не остаётся рубцов, эпителий восстанавливается быстро и заболевание не даёт рецидивов;
- радиоволновая хирургия. Щадящий метод, который можно применять даже не рожавшим девушкам. В этом случае на патологически очаг воздействуют радиоволны, под действием которых поражённые клетки просто испаряются.
В том случае, если лейкоплакия сопровождается выраженной деформацией и гипертрофией, прибегают к радикальному лечению – удаляют шейку матки.
Если наряду с лейкоплакией наблюдаются воспалительные процессы в половых путях, то сначала нужно лечить их. В этом случае прибегают к консервативному лечению. Назначают:
- антивоспалительные препараты;
- антибиотики широкого спектра;
- препараты для коррекции сопутствующих патологий;
- иммуностимуляторы;
- витаминные и минеральные комплексы.
Лечение народными средствами в случае развития данного состояния проводить не целесообразно, так как они являются малоэффективными.
Также не следует заниматься самолечением, так как существует опасность того, что без адекватной терапии недуг может перерасти в рак. Народные средства можно использовать только в комплексе с традиционными методиками лечения.
Основной терапией они быть не должны. Лечение народными средствами можно проводить только с разрешения лечащего врача.
Лечение патологии следует проводить как можно раньше, чтобы избежать развития неблагоприятных последствий.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания Молочница (совпадающих симптомов: 6 из 6)
Что такое молочница? Это воспалительный процесс, причина возникновения которого кроется в дрожжеподобных грибах рода Candida. При нормальных условиях эти компоненты содержатся в микрофлоре ротовой полости, влагалища и толстой кишки. Если их допустимая норма превышена, то происходит описанный патологический процесс.
… Вульвит (совпадающих симптомов: 3 из 6)
Вульвит у женщин – воспалительный процесс, охватывающий наружные половые органы, носящие название вульва.
К этой области относится клитор, половые губы (как большие, так и малые), лобок, целостная девственная плева (у девушек).
Кроме того, к вульве принадлежит само влагалище, железы, содержащиеся в нём, и образование, которое охватывает канал мочеиспускания и располагается в половых губах (луковица).
… Ганглионеврит (совпадающих симптомов: 3 из 6)
Ганглионеврит представляет собой воспаление нервного узла симпатической нервной системы, сопровождающееся поражением нервных отростков. Основополагающей причиной возникновения подобного недуга является протекание в организме инфекционного процесса как в острой, так и в хронической форме. Помимо этого, существует несколько предрасполагающих факторов.
… Гиперкератоз (совпадающих симптомов: 3 из 6)
Гиперкератоз плоского эпителия – патология, во время которой наблюдается разрастание и утолщение рогового слоя кожи. В нормальном состоянии у здорового ребёнка или взрослого происходит отмирание верхнего слоя и рост новых клеток, восполняющих утраты. При данном заболевании процессы отмирания и восполнения нарушены.
Причинами такого недуга могут стать как последствия от различных болезней, так и генетическая предрасположенность. Такой недуг приводит к тому, что верхний слой кожи разрастается от нескольких миллиметров до трёх сантиметров, что причиняет сильный дискомфорт.
Наиболее часто встречается фолликулярный гиперкератоз, который поражает кожу ребёнка и взрослого.
… Гонорея у женщин (совпадающих симптомов: 3 из 6)
Гонорея у женщин – заболевание, которое передается половым путем или трансплацентарно. Возбудителем выступает патогенный организм гонококк. При вагинальном сексе риск заражения составляет 100%, несколько меньше при оральном половом контакте, но только за счет антибактериальных свойств слюнной жидкости.
…
Источник: https://SimptoMer.ru/bolezni/zhenskie-zabolevaniya/1187-leykoplakiya-sheyki-matki-simptomy

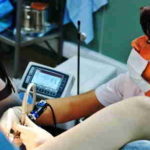
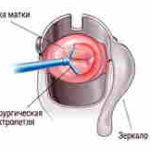 месте бляшей остается ожог. Протекает болезненно, но эффективно. В простонародье метод имеет название «прижигание». К преимуществам относят недорогую стоимость и распространенность аппаратуры в клиниках для процедуры. Среди недостатков выделяют риск возникновения кровотечений, разного рода воспалительных процессов, деформаций шейки на месте рубцов, а также долгий срок полного заживления. Выполняют только рожавшим женщинам;
месте бляшей остается ожог. Протекает болезненно, но эффективно. В простонародье метод имеет название «прижигание». К преимуществам относят недорогую стоимость и распространенность аппаратуры в клиниках для процедуры. Среди недостатков выделяют риск возникновения кровотечений, разного рода воспалительных процессов, деформаций шейки на месте рубцов, а также долгий срок полного заживления. Выполняют только рожавшим женщинам; эффективности, достигающей до 94%. «Замораживание» пораженного участка эпителия выполняется с помощью жидкого азота, благодаря которому происходит некроз ороговевшего слоя. Время проведения процедуры колеблется в пределах от 2 до 5 минут, в зависимости от площади лейкоплакии. Среди преимуществ отмечают полную безболезненность, отсутствие крови, возможность проведения процедуры у женщин, которые не рожали, а также гарантированное отсутствие рубцовой ткани. К недостаткам относят возможность появления рецидива (перерождение лейкоплакии) и укорочение шейки матки, что может значительно повлиять на репродуктивную функцию;
эффективности, достигающей до 94%. «Замораживание» пораженного участка эпителия выполняется с помощью жидкого азота, благодаря которому происходит некроз ороговевшего слоя. Время проведения процедуры колеблется в пределах от 2 до 5 минут, в зависимости от площади лейкоплакии. Среди преимуществ отмечают полную безболезненность, отсутствие крови, возможность проведения процедуры у женщин, которые не рожали, а также гарантированное отсутствие рубцовой ткани. К недостаткам относят возможность появления рецидива (перерождение лейкоплакии) и укорочение шейки матки, что может значительно повлиять на репродуктивную функцию;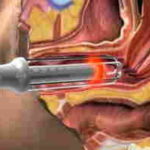 ое лечение сначала области шейки матки, затем стенок влагалища (если требуется). Таким метод эффективно излечивается грубая лейкоплакия. К преимуществам относят отсутствие чувствительности, отсутствие крови, быстрота заживления (до 40 дней). Из недостатков выделяют только высокую стоимость процедуры;
ое лечение сначала области шейки матки, затем стенок влагалища (если требуется). Таким метод эффективно излечивается грубая лейкоплакия. К преимуществам относят отсутствие чувствительности, отсутствие крови, быстрота заживления (до 40 дней). Из недостатков выделяют только высокую стоимость процедуры;