Кишечная непроходимость (илеус) — это состояние, при котором нарушается процесс перемещения пищевых масс по желудочно-кишечному тракту. Нарушение бывает как частичным, так и полным. Если патология переходит в острую форму, то это прямо угрожает не только здоровью, но и жизни человека.
Причины явления
Непроходимость кишечника может быть связана с такими механизмами:
- Сдавление или уплотнение фрагмента кишечника. В таком случае этот участок сжимается окружающими тканями. Это нарушает прохождение содержимого кишечника, а также кровоснабжение. Чаще всего такое нарушение обусловлено образованием послеоперационных или поствоспалительных внутрибрюшных спаек, а также наличием паховой грыжи или перекрута кишечника.
- Наличие механического препятствия. Речь идет о непроходимости просвета пищеварительного тракта. В большинстве случаев это связано с опухолями либо в самом ЖКТ, либо в органах, которые прилегают к нему. В редких случаях препятствием выступает камень (желчный либо сформированный из каловых масс).
- Непроходимость могут вызывать и такие болезни, как язвенный колит и болезнь Крона.
- Паралитическая непроходимость, обусловленная нарушением перистальтики кишечника. Такое явление возникает при перитоните, панкреатите, почечной колике, нарушении обменных процессов в организме, связанном с диабетом или хроническим заболеванием почек.
Также кишечную непроходимость могут вызвать:
- чрезмерное употребление пищи после длительного соблюдения строгой диеты;
- перенесенные хирургические вмешательства в абдоминальной области, включая кесарево сечение;
- перенесенные черепно-мозговые травмы и травмы спинного мозга.
В особой группе риска — люди пожилого возраста. У них гораздо чаще выявляют кишечную непроходимость.
Илеус может быть как приобретенным, так и врожденным.
В зависимости от локализации, непроходимость подразделяется на тонко- и толстокишечную.
По характеру клинического течения КН бывает частичной и полной. Полная, в свою очередь, бывает острой, подострой и хронической рецидивирующей.
Симптомы
Непроходимость кишечника проявляется по-разному, в зависимости от типа нарушения.
К общим симптомам относят следующее:
- сильные боли в животе, возникающие вне зависимости от приемов пищи и не сосредоточенные в конкретном месте (постоянные или схваткообразные);
- рвота (особенно характерна для тонкокишечной непроходимости, является многократной и обильной, изначально содержит фрагменты пищи, затем — желчь и напоследок — кишечное содержимое);
- задержка каловых масс и отхождения газов;
- вздутие живота;
- визуальная асимметрия живота;
- сухость языка, образование желтого налета на его поверхности.
Если своевременно не оказать человеку с кишечной непроходимостью помощь, у него развивается интоксикация организма. Это проявляется в:
- учащении частоты сердечных сокращений;
- нарушении процесса мочеотделения;
- повышении температуры тела.
Интоксикация может стать причиной летального исхода.
Важно не путать кишечную непроходимость с запором. Постоянные запоры могут стать одной из причин КН.
Стадии кишечной непроходимости
Илеус протекает в 3 этапа:
- Реактивная фаза— Её длительность составляет 10–16 часов. В этот период у человека проявляются выраженные схваткообразные боли. Изначально они имеют волнообразное течение и периодически затихают, но впоследствии становятся постоянными.— В некоторых случаях боль настолько выражена, что у пациента развивается шок.
— По мере ущемления кишечника боль становится все более острой и отдает в другие органы.
- Фаза интоксикации— Через 12-36 часов КН переходит в фазу интоксикации. Боль в животе становится постоянной, кишечник прекращает сокращаться. Живот раздувается, приобретает неправильную форму.
— На этой стадии открывается обильная рвота, которую невозможно прекратить. Организм постепенно обезвоживается. Появляется сильная изжога. Газы и каловые массы не отходят.
- Терминальная фаза— Спустя 36 часов наступает терминальная фаза. Она протекает тяжело и быстро. У человека повышается температура тела, начинается лихорадка, падает давление и существенно учащается пульс.
— Без оказания помощи пациент может погибнуть из-за заражения крови либо недостаточности внутренних органов.
Диагностика
Пациентам с подозрением на кишечную непроходимость назначают обследование.
Помимо визуального осмотра и пальпации брюшной полости проводятся такие мероприятия:
- общий и биохимический анализ крови;
- коагулограмма;
- рентген кишечника.
Также обязательно проводят дифференциальную диагностику с другими заболеваниями, которые имеют похожую симптоматику. Это:
- острый аппендицит;
- прободная язва желудка;
- острый воспалительный процесс желчного пузыря или поджелудочной железы;
- почечная недостаточность.
Лечение кишечной непроходимости
При наличии у человека симптомов КН его нужно как можно скорее доставить в больницу. До того, как его осмотрит врач, нельзя давать ему слабительные и обезболивающие препараты, ставить клизму.
Если нарушение выявлено на начальной стадии и не спровоцировало тяжелых осложнений, назначается консервативная терапия. Она включает:
- Внутривенное введение спазмолитиков для снижения интенсивности боли.
- Декомпрессию органов ЖКТ, то есть выведение из желудка содержимого. Для этого используют зонд и клизму, через которую вводят 10 л воды.
- Инфузионную терапию для восполнения жидкости в организме и предотвращения обезвоживания.
Оперативное вмешательство требуется, если у пациента развилась механическая закупорка кишечника. Также хирургические методы лечения обязательны при развитии перитонита, сильной интоксикации организма.
Операция проводится путем устранения причины, вызвавшей закупорку. Если нарушения вызваны спайками или грыжами, их рассекают. Это делают классическим способом, через разрез на животе, или лапароскопически, через несколько небольших проколов в области брюшины.
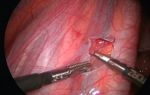
Лапароскопия — менее травматичный метод по сравнению с классическим хирургическим доступом. В проколы длиной всего несколько сантиметров вводят инструменты и миниатюрную видеокамеру. С помощью этих приборов проводят необходимые манипуляции. Восстановительный период после лапароскопической операции сокращается в несколько раз.
После этого хирург оценивает состояние кишки для оценки ее функциональности. Если в ее сосудах образовались тромбы либо если ее цвет становится темно-синим или черным, выполняется удаление.
Прогноз кишечной непроходимости зависит от длительности нарушения и своевременности обращения за медицинской помощью, а также возраста пациента и наличия сопутствующих заболеваний.
Профилактика нарушений проходимости кишечника
В большинстве случаев предотвратить илеус можно, следуя простым правилам:
- есть чаще, но небольшими порциями;
- хорошо пережевывать еду;
- сократить употребление продуктов с вязкой и жесткой структурой;
- своевременно проходить медицинские осмотры, особенно тем, у кого есть предрасположенность к заболеваниям ЖКТ или собственно заболевания этих органов.
Запор: возможные причины. Когда при запоре необходимо обратиться к врачу?
Запорам не всегда уделяется должное внимание. В основном их рассматривают как дополнительный симптом. Пациенты редко обращаются к врачу отдельно по данному поводу. Хотя при опросе подобные жалобы выявляются часто. По статистике до 50% жителей России страдают от этой проблемы.
Диагноз «запор» ставят, если опорожнение кишечника (дефекация) происходит менее трех раз в неделю или чаще, но с малым количеством кала, а также при длительном прохождении пищи по желудочно-кишечному тракту (от 5 дней и более). Состояние может быть острым и хроническим.
У детей понятие запора достаточно размытое в силу возрастных особенностей строения и функций пищеварительной системы. Так, для детей до 6 месяцев запором считается даже появление оформленного стула, а не просто редкие опорожнения.
Симптомы запора
Проявления запора зависят от его причин, продолжительности и состояния кишечника.
При остром запоре
Стул отсутствует несколько дней, что может быть связано с механической (при опухоли кишечника) или динамической непроходимостью (при воспалении, дивертикулите).
Запор при опухолевых процессах нарастает несколько недель и сопровождается интоксикацией. При воспалительных заболеваниях органов брюшной полости могут отмечаться боли в животе, повышение температуры.
При геморрое или анальной трещине возможны боль и кровотечение из прямой кишки.
При хроническом запоре
Хронический запор может быть диагностирован при выявлении 2-х и более его признаков на протяжении 12-ти недель за последние 6 месяцев:
- самостоятельная дефекация меньше трех раз неделю,
- плотный кал (формирование «овечьего» или «козьего» кала),
- ощущение неполной дефекации,
- необходимость принудительно очищать кишечник,
- сильное натуживание в процессе дефекации.
Хронический запор также часто сопровождается вздутием живота, болями ноющего, распирающего или схваткообразного характера. Возможно появление отрыжки, неприятного привкуса во рту.
Постепенно развивается общая интоксикация с такими симптомами, как головная боль, нарушения сна, раздражительность, депрессивные состояния, утомляемость и другие.
Причины и механизмы развития запора
Множество причин запускают механизмы развития запора:
-
Расстройства двигательной активности толстой кишки. Причем сначала они развиваются по типу гипермоторики, после чего перистальтика и тонус толстой кишки ослабевают.
-
Ослабление позывов к опорожнению кишечника.
-
Нарушения анатомии толстой кишки или соседних органов, которые мешают нормальному движению кала.
-
Несовпадение объема кала и толстой кишки.
Рассмотрим причины запоров.
Врачи чаще сталкиваются с функциональными запорами, к которым могут приводить:
- внешние факторы, угнетающие естественные позывы к дефекации: неблагоприятная обстановка (например, во время путешествия), нарушения режима сна и работы, особенности личности (затруднения при пользовании общественным туалетом, в гостях и т.д.).
- Привычки в питании: недостаток растительных волокон в пище, отдельные виды продуктов (сыр и другие).
- Сидячий образ жизни или постельный режим из-за болезни приводят к слабости мускулатуры, в том числе мышц пресса и гладкой мускулатуры кишечника, поэтому развиваются гиподинамические запоры.
- Гормональные нарушения: гипофункция (недостаточная выработка гормонов) щитовидной железы, болезни гипофиза, сахарный диабет, усиленное продуцирование прогестерона при беременности.
- Длительный прием некоторых лекарственных средств. Очистительные клизмы и слабительные также могут стать причиной запора.
- Страх боли при геморрое или трещине также приводит к нарушению акта дефекации и запору.
Органические (механические) запоры могут быть вызваны следующими причинами:
- новообразования в кишечнике;
- рубцы и, как следствие, сужения просвета кишки;
- врожденные аномалии (удлинение, резкие сужения, нарушения фиксации кишки и т.д.).
Осложнения хронического запора
Наиболее частое осложнение, которое влечет за собой остальные – это застой и уплотнение каловых масс в кишечнике, так называемый копростаз. Особенно страдают от него пожилые пациенты и те, кто длительно находится на постельном режиме.
Позже могут возникать:
- геморрой;
- интоксикация организма с появлением тошноты, рвоты;
- воспаления толстого кишечника;
- задержка мочи и нарушение работы почек из-за давления прямой кишки на мочевой пузырь;
- атония или «ленивый» кишечник – невозможность самостоятельного опорожнения из-за частого использования клизм и слабительного;
- кишечная непроходимость механического характера и перитонит – самые грозные осложнения, которые требуют немедленного хирургического вмешательства.
Очевидно, что запор – это состояние, которое требует серьезного отношения и своевременного обращения к врачу.
Есть вопросы?
Оставьте телефон – и мы Вам перезвоним
Когда и к кому обращаться при запоре
Если запор стал периодически повторяться, а слабительные уже появились в домашней аптечке, стоит запланировать визит к врачу. Своевременная диагностика позволит выявить причину болезни. Врач назначит адекватное лечение, которое облегчит состояние и позволит избежать осложнений.
Обратиться за помощью можно к проктологу, терапевту или гастроэнтерологу, который занимается диагностикой и лечением заболеваний пищеварительной системы. Не стоит откладывать посещение врача, если запор сопровождается болями в животе, интоксикацией и другими симптомами. Это состояние может требовать срочной медицинской помощи.
Диагностика запора
При первичном обращении врач проведет полный осмотр, расспросит об истории болезни, сопутствующих заболеваниях и выяснит наследственные факторы, проанализирует ваши пищевые и поведенческие привычки, а затем назначит дополнительное обследование.
Перечень диагностических процедур включает:
- Пальцевое исследование прямой кишки;
- Ректороманоскопия – осмотр с помощью прибора ректороманоскопа позволяет определить наличие геморроя, трещины, новообразования прямой кишки;
- Лабораторные анализы: общий анализ крови и мочи, биохимия крови, анализы кала (копрограмма, анализ кала на скрытую кровь и бакпосев);
- Дополнительные инструментальные исследования:УЗИ органов брюшной полости, ирригоскопия – рентгенологическое исследование кишечника с применением контрастного вещества для определения времени прохождения пищи по ЖКТ и других особенностей, колоноскопия – осмотр толстого кишечника с помощью эндоскопа, возможна также биопсия слизистой (забор кусочка ткани);
- Специальные исследования для определения состояния сфинктеров и мышц тазового дна;
- Консультации смежных специалистов – эндокринолога, гинеколога.
Если органических причин запора не обнаружено, врач ставит диагноз «функциональный запор» и выбирает соответствующую тактику лечения.
Лечение запора
Лечебные мероприятия начинаются с освобождения кишечника с помощью клизмы или препарата лактулозы. Схема терапии разрабатывается индивидуально в зависимости от причин, длительности запора, вашего возраста и состояния.
Врач может рекомендовать:
- изменение диеты: употребление пищи с большим количеством волокон, увеличение суточного объема жидкости минимум до 2 литров в день, прием диетических отрубей;
- медикаментозную терапию:
- — слабительные препараты (растительные или синтетические) с постепенным снижением дозы и отменой;
- — пребиотики – для нормализации флоры кишечника;
- — спазмолитики;
меры по лечению заболевания, симптомом которого является запор.
Лечение направлено на восстановление нормальной дефекации и функций кишечника, улучшение качества жизни и предупреждение осложнений.
Запор у грудничков и детей раннего возраста
Развитие запора у детей возможно с первых дней жизни. Это одна из самых частых жалоб, которые мамы предъявляют педиатру. Дело в том, что кишечник после рождения еще продолжает формироваться, идет его заселение микрофлорой, возможности пищеварения очень ограничены.
С ростом проблема запора может усугубляться. Об этом говорят данные детских гастроэнтерологов: до 50% детей продолжают страдать запорами в следующие 5 лет жизни, а у 25% запоры сохраняются и во взрослом возрасте.
Понятие запора у грудных детей достаточно размыто, поэтому не всегда родители вовремя обращаются за помощью.
При грудном вскармливании частота стула может соответствовать количеству кормлений, а стул должен быть кашицеобразным. При искусственном вскармливании нормой считается стул 1 раз в сутки, с перерывом не больше 24 часов. Наличие комков или плотного стула также считается признаком запора.
Дополнительные симптомы запора у детей раннего возраста: боли в животе, нарушения сна и аппетита, беспокойство, плач, вздутие живота и боли. 95% запоров у детей носят функциональный характер.
Точный диагноз и лечение назначает педиатр или детский гастроэнтеролог. Своевременная помощь при запоре очень важна для полноценного роста и развития ребенка.
Профилактика запоров
Для профилактики запоров важное значение имеет качество и состав рациона (достаточное количество пищевых волокон и жидкости), режим питания, образ жизни и достаточная физическая активность.
Дополнительными мерами могут стать:
- лечебная гимнастика для укрепления мышц тазового дна, пресса и ускорения прохождения пищевого комка по ЖКТ;
- мероприятия, направленные на выработку гастрокишечного рефлекса: теплая жидкая пища на завтрак, сок натощак и т.д.;
- курсы минеральной воды;
- контроль за приемом слабительных.
Регулярные посещения врача и своевременное лечение хронических заболеваний – меры, которые помогут вам предупредить рецидивы хронического запора и его осложнения.
О причинах запора без стесненья
Возможно, вы удивитесь, но про людей добрых, веселых, с хорошим цветом лица и легким отношением к жизни точно можно сказать, что они не имеют этой проблемы.
А вот тех, кто ходит с видом недовольным или несчастным, с проблемной кожей и лишним весом, врачу хочется спросить, всё ли в порядке с работой пищеварительного тракта?
Сегодня речь о запоре, который выходит в лидеры современных болезней цивилизации. Эта проблема грозит большинству из нас.
- Проверьте себя на предрасположенность к запорам: – малоподвижный образ из-за сидячей работы; – питание «на бегу» — фастфуд, жирная и калорийная пища;
- – частое нервное перенапряжение, ненормированный рабочий день.
Поставили две или больше галочки? Готовьтесь к проблемам со здоровьем, в том числе и к запорам.
Ведь мы всё дальше уходим от физической работы к офисному креслу перед компьютером, от движения на свежем воздухе к поездкам на транспорте, от простой здоровой пищи к суррогатам из искусственных пищевых добавок, часто съедаемых «на бегу». В результате человечество получает новые проблемы со здоровьем: избыточный вес, остеохондроз, слабые мышцы и нарушение пищеварения.
Определение запора
Сначала уточним, что считать запором. Запором называют нерегулярное, менее 1 раза в 3-4 дня, опорожнение кишечника в течение более 10 дней. Другими словами, нормальной частотой стула считается акт дефекации не реже 2-3 раз в неделю. Частота стула варьируется и зависит как от качества и количества еды, так и от состояния нервной системы.
Другими признаками запора являются трудности, испытываемые при дефекации из-за плотного сухого кала, который травмирует стенки прямой кишки, иногда вызывая кровотечения. Если для опорожнения кишечника приходится длительно и сильно тужиться, это тоже называется запором.
Как должно быть в норме?
За время ночного сна вся съеденная за день пища, переваренная в желудке и тонком кишечнике, с помощью гладкой мускулатуры транспортируется в толстый кишечник.
При пробуждении утром человек встает с кровати, что в вертикальном положении создает давление каловых масс на ампулу прямой кишки, вызывая раздражение нервных окончаний в слизистой, что и приводит к формированию позывов к дефекации. Тому же способствует и завтрак, поскольку попадание пищи в желудок усиливает кишечную перистальтику.
И это еще один довод, чтобы завтракать! Если не игнорировать позывы, то произойдет своевременная нормальная дефекация, приносящая легкость на весь предстоящий день.
В связи с этим молодым людям важно знать о том, что, по наблюдению врачей, у человека, который не привык в молодости опорожняться до 12 часов утра, который игнорировал позывы на дефекацию, например, из-за спешки на работу или позднего просыпания, со временем снижается чувствительность рецепторов прямой кишки и вероятность страданий от запоров с возрастом увеличивается.
Чистка кишечника
Что же делать, если не каждое утро и даже не раз в 2-3 дня происходит важная процедура избавления от балласта, накопленного за несколько суток? Если вы здоровы, общее самочувствие почти не страдает, у вас нет родственников с раком кишечника, то можно исправлять ситуацию самому, хотя визит к грамотному терапевту или гастроэнтерологу был бы идеальным решением.
Клизмам — нет!
Тем, кто ратует за рутинное применение клизм при запорах, возражу: стенка кишечника выстлана биопленкой, содержащей микробиоту, в состав которой входят лактобактерии и бифидобактерии. Именно эта часть организма ответственна за формирование иммунитета. При частых манипуляциях с клизмой биопленка разрушается и развивается дисбакетриоз, что снижает иммунитет в первую очередь.
Вода и клетчатка
О правильной еде должны знать все, кого интересует собственное здоровье. Во-первых, надо много пить, примерно 2 литра жидкости в день. Это полезно по разным причинам, в том числе и для нормальной работы кишечника.
Во-вторых, это употребление пищи с большим количеством клетчатки или, по другому, пищевых волокон, которые не перевариваются в пищеварительном тракте и способствуют достаточной моторике гладкой мускулатуры кишечника. К такой пище относятся сырые овощи и фрукты, всевозможные крупы. При недостатке этих продуктов в рационе предлагается использовать отруби либо пищевые волокна, продающиеся в аптеках.
Не стоит думать, что уход от правильного режима питания не будет иметь последствий! Лучше позаботиться о том, чтобы поесть раза 4-5 в сутки полезную пищу, чем потом мучить себя из-за задержки стула.
Упражнения для активности кишечника
Жизнь — это движение, когда двигаемся мы, то двигается и пища от желудка к кишечнику, заканчиваясь выведением отходов жизнедеятельности из организма. Поэтому вредно долго валяться в кровати, постоянно сидеть в течение дня — необходимо ходить, бегать, плавать, танцевать или заниматься на тренажерах.
Если есть склонность к задержке стула, то особенно полезны следующие упражнения:
- Самомассаж живота по часовой стрелке, который делается в постели сразу после просыпания примерно 10 минут.
- «Толчки» животом, т. е. втягивать живот быстрым движением, а затем очень медленно его отпускать, считая до 10. Это движение эффективно, если делать его по 5 минут примерно 5 раз в день.
- «Всё в себя»: втягивать сфинктер прямой кишки в себя и удерживать до 3 секунд, после чего медленно отпускать напряжение.
- «Понюхайте розу» — втяните носом воздух и одновременно втяните живот. Затем резко выбросьте живот вперед с одновременным резким выдохом — «задуйте свечу». Это упражнение особенно эффективно делать перед ожидаемой дефекацией.
Есть еще несколько лайфхаков для вызова стула: выпить натощак стакан холодной воды, съесть зеленый огурец, яблоко или чернослив, посидеть на корточках. Очень эффективно, сидя на унитазе, поставить ноги на небольшую скамейку, чтобы колени были на уровне лица — так называемая поза орла.
А вот тужиться при дефекации надо очень осторожно, чтобы не вызвать такие неприятные явления, как геморрой, трещины заднего прохода и даже кровоизлияние в мозг.
Достаточно частой причиной кровоизлияния в мозг или геморрагического инсульта является разрыв спазмированной или суженной из-за атеросклеротической бляшки мозговой артерии , который возникает при сильном натуживании у пациента с сочетанием церебральной патологии, страдающего хроническим запором.
Не упустить время
Бывает, что ситуация серьезнее, чем просто задержка стула, тогда обязательно посещение врача для выяснения причины запоров и проведения эффективного лечения.
Необходим безотлагательный визит к врачу, если:
- запор возник внезапно, без видимых причин,
- сопровождается болями в животе, появлением посторонних примесей в кале,
- есть родственники, страдающие тяжелыми заболеваниями кишечника.
В случае если задержка стула произошла из-за смены обстановки, нарушения режима дня и питания или пришлось понервничать, незамедлительно начинайте восстанавливать его регулярность, чтобы запор не стал хроническим. В первую очередь постарайтесь наладить питание, увеличить физическую нагрузку и применить специальные приёмы, способствующие очищению кишечника, — самомассаж и другие упражнения, а также «позу орла».
- Закончить же сегодняшнюю тему хочется, напомнив веселый народный фольклор: если человек хорошо какает, он хорошо кушает; если хорошо кушает, значит, хорошо работает; если хорошо работает, значит, хорошо отдыхает;
- а если хорошо отдыхает, значит, хорошо живёт!
- Анна Аверина
- Фото istockphoto.com
Симптомы каловых камей в кишечнике
Каловые камни (копролиты) — это плотные образования (иногда очень твердые) которые сформировались в толстой кишке при длительном застое кишечного содержимого. Камень может быть один или множество. Иногда они достигают в диаметре 10-15см. Камни могут иметь примесь слизи, иногда имеют слоистое строение.
Что представляют собой каловые камни
Как уже говорилось выше, каловые копролиты – сбившиеся в комки кишечные испражнения, приобретшие каменную твердость. Опасность их возникновения заключается в том, что они провоцируют застой внутри толстой кишки, находясь в ней долгое количество времени.
Ввиду твердости, образования могут не только наносить травмы поверхностному слою кишки, но также способствовать образованию пролежней внутри нее и развитию эрозивных процессов. В результате может образоваться такая патология, как перитонит – воспаление брюшины.
Кроме того, если окаменевшая каловая масса образует слишком большой комок, она может стать причиной серьезного внутреннего кровотечения.
Причины возникновения камней
Наиболее часто кишечные камни образуются у людей пожилого возраста, кишечная система которых подвержены возрастным изменениям. Кроме того, в зоне риска находятся люди, имеющие проблемы со здоровьем:
- атонию или гипотонию прямой кишки;
- заболевание Паркинсона;
- лица, злоупотребляющие жирной едой.
Основными причинами возникновения камней являются:
- несбалансированный рацион, обилие вредных продуктов, фастфуда, сладостей;
- пассивный образ жизни;
- злоупотребление алкоголем и курение;
- случайно съеденные косточки ягод, рыбы или животных;
- остатки непереваренной пищи;
- проникновение в толстую кишку посторонних предметов, таблеток, волосков.
Доказано, что копролиты формируются при употреблении антацидных препаратов в больших дозах. Под влиянием бактерий остаточные частицы длительное время подвергаются гниению и собираются в комки. Если своевременно не удалять каловые отложения, процесс может усугубиться. Это приведет к непроходимости кишечника, которую можно излечить только оперативным путем.
Камни могут также образоваться из случайно заглотанных косточек ягод или костей животных, таблеток, плохо проваренной пищи и волос. Иногда в кишечник попадают через свищи крупные желчные камни и мочевые камни. Каловые камни обычно формируются уже в пожилом возрасте.
Симптомы образования каловых камней в кишечнике
Определить, что кишечник постепенно забивается копролитами, на ранних стадиях вряд ли получится, так как в малом количестве копролиты не доставляют человеку никакого дискомфорта.
Он просто их не ощущает. Однако, постепенно они превращаются в каловые пробку и завал.
Иными словами, происходит забивание прохода для испражнения, а масса камней постепенно нагнетается и становится все больше.
Именно на этой стадии и начинают проявляться знакомые перенёсшим эту болезнь людям симптомы:
- учащаются приступы головной боли, вполне ощутимой и доставляющей серьезный дискомфорт;
- снижается иммунитет, постепенно теряя значительную часть своей защитной функции, в результате больной подхватывает одно за другим простудные заболевания;
- поскольку проходы из кишки загораживаются, для человека либо с трудом проходят акты дефекации, либо он просто получает запор и не может сходить в туалет;
- возникают различные аллергические реакции, которые ранее не беспокоили пациента;
- газообразование внутри кишечника становится весьма активным, что также приводит к явному метеоризму;
- в животе появляются постоянные боли, которые могут периодически дополняться спазмами;
- общее состояние больного вялое, ощущается сильная слабость;
- еда перестает быть желанной, аппетит полностью отсутствует;
- возникает явная отечность в области под глазами, образуются «мешки»;
- на языке может проявляться налет, белого или желтого оттенков;
- иногда люди могут начать часто отрыгивать, при этом запах, поступающий с отрыжкой, весьма и весьма неприятен.
Как диагностировать каловые камни
Поскольку каловые камни в кишечнике, образовываясь и накапливаясь, причиняют органу серьезный вред, его функционирование нарушается.
Доводить до крайней степени искомые нарушения крайне нежелательно, так как они повлекут за собой еще более серьезную патологию.
Копролиты, отвердев и накопившись, способы травмировать стенки кишки, впоследствии повлияв на образование различных эрозийных процессов.
В зависимости от того, до какого этапа дошло заболевание, необходимо провести следующие мероприятия диагностической направленности.
Шаг 1. В первую очередь необходимо выполнить не инструментальную часть осмотра. С ее помощью многие опытные врачи уже способны поставить диагноз. Речь идет о пальпации – прощупывании брюшины. Проводится процедура исключительно с помощью рук доктора, при этом он может задавать человеку различные вопросы, например, испытывает ли он какие-либо болевые ощущения.
Обратите внимание, в большинстве случаев для установления точного диагноза в большинстве случаев одной пальпации недостаточно. Этот метод является эффективным исключительно для выявления заболевания, стадия которого является поздней. В это время камни уже сбились в образования довольно внушительных размеров, и могут быть обнаружены с помощью прощупываний.
Шаг 2. Чтобы определить место нахождения скопления копролитов, необходимо сделать рентген.
Шаг 3. Проводится важнейшее исследование инструментальной направленности, при котором используется специальный прибор. Он называется эндоскоп. Выглядит он как трубка, на которую насажена небольшая камера. Она необходима, чтобы можно было визуально исследовать изменения внутри органа, фактически осмотрев его.
С помощью эндоскопа можно не только обнаружить каловую пробку, но также просмотреть прямую кишку по всей поверхности изнутри.
Шаг 4. Диагностика проводится также с помощью ультразвука. Этот метод весьма напоминает рентген, порой, если одно из обследований уже проведено, второе даже не назначают.
Все перечисленные выше процедуры обычно применяются в диагностике образования копролитов у взрослой части населения. Дети и подростки обычно довольствуются пальпацией и результатами рентгенографии. Дело в том, что кишечник у детей небольшой, и камни внутри него прочувствовать намного проще, чем у взрослого человека.
Как только врач ощутит плотное образование в брюшине ребенка, находящееся в районе кишечника, он даст направление на прохождение обследования с помощью рентгена, после чего будут определена локализация и иные характеристики копролитов.
Очень часто дети, даже питающиеся правильно, страдают образованием каловых камней в кишечнике. Это обычно происходит ввиду наличия у них каких-либо врожденных патологий, провоцирующих недомогания различного вида. Относится это и к каловым камням.
Мифы, касающиеся лечения
Прежде, чем мы перейдем к рассмотрению методов лечения каловых камней, необходимо развенчать весьма опасные мифы, которые ходят по интернету и передаются у народа из уст в уста.
- Первый миф гласит, что каловые камни из кишечника на любой стадии можно удалить приемом слабительных препаратов. Нет, и еще раз нет. Если вы послушаетесь людей, которые дают вам столь вопиющий совет, можете вполне долечиться до летального исхода. Дело в том, что на поздних стадиях заболевания это приведет лишь к движению не сбившегося в камни кала, который не сможет пройти через пробку, в результате чего, вероятнее всего, у вас откроется внутреннее кровотечение, так как каловые массы нанесут кишечнику множество различных травм.
- Второй, очень опасный, миф говорит, что вылечить каловые камни можно дома, самостоятельно, не обращаясь в больницу. Это также в корне неверно, так как, не обладая достаточными знаниями для покупки определенных медикаментов, подходящих конкретно в вашем случае, плюс, не обладая возможностью самостоятельно провести диагностику, вы, даже проконсультировавшись с фармацевтами, вряд ли сможете вылечить заболевание, а вот усугубить его получится наверняка.
- Народные рецепты – лучшее средство от копролитов, гласит третий миф. Нельзя сказать однозначно, что не существует различных настоев или других натуральных продуктов, которые могут помочь с проблемой образования каловых камней. Так, в начальных стадиях их образования, когда комочки небольшие, а пробка и вовсе отсутствует, можно пить некоторое количество касторового масла, тем самым производить очистку кишечника. Однако, на поздних стадиях вам не помогут народные средства, даже если вы выпьете весь пузырек касторки. А вот усугубить положение, опять-таки, они способны.
- Даже в начальной стадии образования копролитов для их удаления необходимо провести хирургическое вмешательство. Из-за этого заблуждения многие люди терпят неприятные ощущения в кишечнике, боли, запоры, лишь бы только не ложиться под нож. В итоге, они все равно попадают на операционный стол, так как доводят заболевание до крайней стадии, когда терпеть уже невозможно.
Давайте обобщим рассмотренные мифы в таблице.
Таблица 1. Мифы о лечении каловых камней
| Прием слабительных препаратов помогает вывести камни | 1. Каловая пробка не выпустит из кишечника скопившиеся массы, и вы можете заработать осложнения. 2. Благодаря движению крупных каловых камней наносятся травмы кишечнику, иногда приводящие к кровотечению. |
| Возможность самостоятельно излечить камни на дому | Неспособность к самостоятельной диагностике приводит к приобретению неподходящих средств, усугубляющих заболевание. |
| Использование народных рецептов более эффективно, чем специализированных лекарственных препаратов | Домашние средства могут оказать положительное влияние лишь на ранних стадиях. |
| Хирургическое вмешательство необходимо на любой стадии образования камней | Это заблуждение в корне неверно, так как на первых стадиях удалить копролиты помогает консервативное, то есть медикаментозное лечение. |
Представленный список – далеко не все заблуждения, которые царят в головах у жителей нашего государства и иных стран.
В этом нет ничего странного, ведь людей, несведущих в медицине, легко уверить в том, что вылечить любое сложное заболевание способна кружка травяного отвара.
Важно, чтобы вы, по возможности, развеивали такие убеждения у собственных друзей и знакомых, а также членов семьи, чтобы при возникновении проблемы они не потеряли ценное время, в которое можно успеть исцелиться без возникновения осложнений.
Как избавиться от каловых камней?
Чтобы избавить пациента от копролита, врач может прописать препараты, которые улучшают перистальтику кишечника, тем самым способствуя скорейшему устранению проблемы.
Клизма
Начинать лечение рекомендуется с очистительной клизмы. Для этого необходимо:
- Подготовить раствор для очищения – желательно использовать травяной отвар, который готовится в расчете 1 столовая ложка травяного сбора (ромашка, укроп, чистотел) на 0,5 литра кипятка.
- Настоять полученный раствор примерно полчаса.
- Влить его в спринцовку.
- Положить пациента на бок, с ногами, притянутыми к животу.
- Ввести наконечник спринцовки в задний проход пациента.
- Медленно ввести раствор в кишечник.
- Подождать 10-15 минут, после чего пациент должен сходить в туалет.
При неэффективности обычной очистительной клизмы проводится более масштабное вмешательство – сифонная клизма. Она предполагает многократное введение и выведение жидкости. За один раз вводится по 1-2 литра, общий объем раствора, который используется для процедуры, составляет 15-20 литров.
Гидроколоноскопия
Гидроколоноскопия – это лечебное вмешательство, которое представляет собой разновидность клизмотерапии.
Процедура проводится с помощью специальной диализной аппаратуры, которая позволяет провести проточное промывание кишечника водой или специальными растворами. Общий объем используемой жидкости составляет примерно 20-30 литров.
Продолжительность каждого сеанса – всего 20-40 минут. Вмешательство может проводиться амбулаторно, госпитализация пациента не требуется.
Многократное очищение кишечника позволяет вывести небольшие каловые камни из пищеварительной системы. Гидроколонотерапия проводится в несколько сеансов, интервал между которыми составляет 2-3 дня. Повторные процедуры гарантируют, что все копролиты будут удалены из кишечника.
Слабительные препараты
Слабительные средства – это достаточно эффективный метод борьбы с копролитами, однако он имеет ряд ограничений. Препараты из данной группы могут иметь разные механизмы действия. Это может сказаться на состоянии пациента и даже ухудшить течение его заболевания.
Кроме того, в большинстве случаев применение слабительных сопровождается выведением важных электролитов из организма, что также имеет определенные последствия. Например, снижение содержания калия ухудшает течение сердечно-сосудистых патологий.
Польза правильного питания
Чтобы избежать возникновения камней и вывести из организма имеющиеся образования, важно соблюдать рекомендованную диету. Основу правильного питания составляет растительная пища, самыми полезными продуктами считаются:
- Капуста, свекла, огурцы, морковь.
- Зелень.
- Фруктовые фреши.
- Сухофрукты.
- Свежие фрукты: апельсины, персики, яблоки, грейпфруты.
Следует ограничить количество мяса и жирной пищи. Также не стоит злоупотреблять рисом, яйцами, шоколадом, макаронными изделиями, выпечкой. Категорически запрещены зеленый чай, овсянка, отруби, орехи. Каловые камни в кишечнике представляют собой плотные округлые образования патологического генеза. Их локализация наблюдается в толстой кишке.
Подведем итоги
Как видите, симптоматика появления каловых камней в кишечнике довольно четкая, однако, она же присуща ряду других заболеваний, поражающих желудочно-кишечный тракт. Именно поэтому, ощутив сложности с испражнением, или частые приступы головной боли, аллергии, лучше всего сразу обратиться за помощью к проктологу.
Кроме всего прочего, бороться с повторным образованием камней, или просто принимать профилактические меры для предотвращения их появления, также необходимо. К ним относятся:
- обязательная ежедневная дефекация, лучше всего в одно и то же время;
- достаточное потребление воды и иной жидкости;
- большое количество клетчатки в рационе, стимулирующей перистальтику;
- отслеживание консистенции стула;
- регулярные осмотры.
Будьте бдительны, ведь каловые камни – заболевание, имеющее полностью благоприятные прогнозы, однако, если затянуть, может возникнуть опасность получения более серьезной болезни, и прогнозы станут не такими утешительными.