«Диоксидин» уже достаточно давно зарекомендовал себя как эффективное противомикробное средство, которое часто назначают при гнойно-инфекционных процессах у взрослых. Однако в педиатрии из-за токсичности такое лекарство применяется с осторожностью. Когда врач выписывает «Диоксидин» ребенку, маму интересует, как действует такой препарат на детский организм и когда его применение оправдано. Так как в инструкции к медикаменту нет информации о лечении этим средством отита, насморка, бронхита и многих других болезней, то многие родители начинают переживать, не навредит ли «Диоксидин» маленькому пациенту. Не все знают, как правильно закапывать его в нос.
«Диоксидин» в нынешнее время выпускается в нескольких формах:
- Раствор, который можно использовать наружно или вводить. Он производится в двух концентрациях. Препарат с более низкой концентрацией (0,5%) также может вводиться в вену. «Диоксидин» в этой форме представляет собой ампулы с зеленовато-желтоватым прозрачным раствором без запаха. В одной ампуле находится 5 или 10 мл лекарства, а одна упаковка включает 5-10 ампул.
- 5% мазь, которую используют только местно. Такой препарат выпускают в тюбиках и баночках, которые содержат от 30 до 100 г зеленовато-желтой субстанции.
Основной компонент лекарства называется гидроксиметилхиноксалиндиоксидом. Его в 0,5% растворе содержится 5 мг на 1 миллилитр, а содержание в 1% лекарстве составляет 10 мг/мл. Единственное вспомогательное вещество такой формы – это стерильная вода. В 100 г мази активное вещество содержится в количестве 5 г и дополнено моноглицеридами, нипагином, макроголом и нипазолом.
Препарат является антимикробным бактерицидным лекарством, эффективным против псевдомонад, протея, клебсиелл, шигелл, стафилококков, клостридий и других микробов.
Медикамент препятствует синтезу ДНК в клетках таких бактерий, из-за чего нарушается образование нуклеотидов и структура мембран, что и приводит к гибели микроорганизмов.
Препарат особенно эффективен в анаэробных условиях, поскольку он стимулирует образование активных форм кислорода.
В стационарах «Диоксидин» особенно востребован при инфекционных гнойных заболеваниях. Внутривенные уколы (0,5% раствора) обычно назначают при гнойном менингите, сепсисе и других угрожающих жизни патологиях.
Однако в детском возрасте инъекции препарата не используются, поскольку существует большой риск передозировки и вредного влияния такого лекарства на надпочечные железы.
Выпускается достаточно много действенных антибактериальных средств, разрешенных для детей, даже для грудничков и недоношенных младенцев.
Местное применение препарата назначается стоматологами, урологами и хирургами. Лекарство вводят при гнойном плеврите, пневмонии с абсцессами, перитоните, гнойном цистите или нагноении желчного пузыря.
«Диоксидином» промывают глубокие раны, а также запущенные трофические поражения кожи и осложненные инфекцией ожоги.
Наружную обработку препаратом (примочки, компрессы) также назначают при гнойничковых инфекциях кожи.
ЛОР-врачи нередко назначают «Диоксидин» в нос, а офтальмологи могут назначать такое средство в глаза, если бактерии поразили конъюнктиву. При ангине с таким лекарством выполняют полоскания горла, а при гнойном отите его капают в уши.
Причиной капать препарат в носовые ходы является длительный насморк, который не поддается лечению другими средствами, включая антибиотики других групп. При этом применять медикамент в нос можно при зеленоватом цвете выделений и их неприятном запахе, что указывает на бактериальную природу болезни.
Некоторые мамочки все-же используют Диоксидин детям для закапывания в нос. Для чего и зачем это делают можно узнать в следующем видо.
Достаточно часто выписываются сложные капли, в составе которых есть «Диоксидин», а также сосудосуживающие, гормональные и другие средства — например, «Дексаметазон», «Ксилен», «Називин», «Гидрокортизон». Рецепт таких капель подбирается индивидуально для каждого пациента. Они применяются не только при ринитах, но и при аденоидите, гайморите, затяжном синусите или фронтите.
При гнойном бронхите, пневмонии или абсцессе легкого могут назначаться ингаляции с «Диоксидином», которые делают небулайзером. Так препарат попадает прямо в инфицированные ткани и воздействует на возбудители. Для таких процедур медикамент обязательно разводится физиологическим раствором.
Одним из противопоказаний, отмеченных в аннотации к «Диоксидину», является возраст до 18 лет. При этом лекарство может использоваться для детей, но лишь при назначении врача, который удостоверится в наличии показаний к такому лечению и определит нужную дозировку. Капать «Диоксидин» ребенку в нос без консультации педиатра запрещено.
Лекарство не следует применять в таких случаях:
- Если у ребенка есть индивидуальная непереносимость.
- Если функция надпочечников маленького пациента нарушена.
При нарушенной функции почек использование медикамента требует врачебного контроля.
Поскольку препарат влияет не только на ДКН клеток бактерий, но и на клетки человека, он считается токсичным, но такое вредное действие не отмечается при местном использовании лекарства, если назначенная врачом дозировка не превышается. При этом обработка «Диоксидином» кожи или слизистой оболочки может стать причиной возникновения аллергической реакции в виде зуда или дерматита.
Чтобы избежать такого побочного эффекта, лечение следует начинать с пробы на чувствительность. Лекарством обрабатывают небольшой участок кожи. Если медикамент назначен в нос, то вводят в каждую ноздрю по 1 капле. Если спустя 3-6 часов отрицательных симптомов нет, далее медикамент используют в назначенной врачом дозе.
Уколы в вену 0,5% «Диоксидина» делают только при серьезных показаниях и под наблюдением специалиста.
Обычно к такому препарату прибегают при непереносимости или неэффективности цефалоспоринов, карбапенемов и других действенных антибиотиков.
Внутривенное введение лекарства назначается лишь капельно, а в полости или бронхи медикамент вводится с помощью шприца, дренажа или катетера. Дозу и режим такого применения «Диоксидина» определяют индивидуально.
При гнойных ранах или ожогах лечение «Диоксидином» предусматривает использование пропитанных раствором тампонов. Их прикладывают к очищенным раневым поверхностям и регулярно меняют.
Для такой обработки может использоваться как 0,5%, так и 1% раствор, но в некоторых случаях применяют более разведенный жидкий препарат.
Его разбавляют водой для инъекций или физраствором до концентрации 0,1-0,2%.
Собираясь закапать 0,5% «Диоксидин» в ухо или в нос, следует выполнить очистку носовой полости или слухового прохода от патологических выделений. Можно также сделать промывание физраствором или препаратом на основе морской воды. Далее медикамент вводится в назначенной врачом дозе.
Обычно в нос закапывают по 2-3 капли 0,5% раствора (1-3 раза в день). Если появились какие-либо настораживающие симптомы (например, головокружение или зуд), лечение следует сразу же прекратить. Длительность применения препарата зачастую составляет 3-5 дней. Дольше 7 дней капать такое средство не рекомендуется.
Ингаляции при кашле с «Диоксидином» требуют разведения 0,5% препарата физраствором в пропорции 1 к 2, а 1% раствора – в соотношении 1 к 4. На одну процедуру берут 3-4 мл разбавленного медикамента. Ребенок должен спокойно вдыхать такое лекарство через небулайзер (в течение 5-10 минут).
Высокая доза «Диоксидина» способна повредить надпочечники, вызвав дистрофические изменения коры органа. По этой причине очень важно контролировать концентрацию раствора и дозировку, назначаемую детям.
«Диоксидин» совместим со многими другими лекарствами, среди которых антигистаминные средства, антибиотики, противовоспалительные гормональные препараты и другие. При этом решать, можно ли применять препараты одновременно, должен врач, учитывая диагноз и другие факторы.
Так как применение медикамента имеет свои особенности и ограничения, купить «Диоксидин» в аптеке можно лишь после предъявления рецепта от доктора. За 10 ампул препарата нужно заплатить около 340-400 рублей, а цена тюбика с 30 г мази составляет примерно 320-350 рублей.
- Срок годности медикамента в жидкой форме составляет 2 года, а мази – 3 года.
- Оптимальной температурой хранения жидкого «Диоксидина» является диапазон от 15 до 25 градусов тепла.
- Хранить мазь следует при температуре ниже +20 градусов.
- Если температура при хранении опускается ниже +15, в растворе могут появляться кристаллы. Такой препарат следует подогреть на водяной бане, чтобы весь осадок снова растворился, а сам медикамент стал прозрачным.
- Вскрытую ампулу «Диоксидина» нужно сразу же использовать. Если лекарство применяется в нос, то для закапывания каждый раз открывают новую ампулу. Этого можно избежать, если перелить медикамент из открытой ампулы в бутылочку из-под капель для носа или набрать его в шприц, а затем отмерить нужное количество для одной процедуры.
Об использовании «Диоксидина» для детей встречаются разные отзывы. Во многих из них мамы подтверждают хорошую эффективность этого средства при гнойных инфекциях, а также хвалят медикамент за его низкую стоимость и повсеместную доступность. В других отзывах родители отмечают появление аллергии на такое средство или отсутствие лечебного эффекта.
Встречаются и отрицательные мнения со стороны мам, которые не рискуют применять «Диоксидин» для ребенка, опасаясь его токсичного влияния. Их поддерживают многие педиатры (в том числе доктор Комаровский), предпочитая назначать малышам разрешенные в детском возрасте антибактериальные лекарства, которые сейчас выпускаются фармкомпаниями в широком ассортименте.
Заменой «Диоксидину» могут служить препараты «Диоксисепт» и «Диксин», поскольку они содержат такое же активное вещество и выпускаются в виде раствора, используемого и для наружной обработки, и для уколов. Вместо «Диоксидина» могут использоваться другие антисептические и противобактериальные средства.
Его можно заменять «Мирамистином», препаратом «Полидекса», «Протарголом», «Хлорофиллиптом», «Хлоргексидином», «Изофрой» и другими медикаментами, которые выписывают при аденоидах, насморке, отите и других патологиях. Так как они включают другие действующие ингредиенты и могут оказывать побочные действия, применять эти лекарства без консультации с врачом не следует.
Можно ли капать ребенку в нос Диоксидин: обзор инструкции и отзывов о применении
Относительно того, как капать Диоксидин детям в нос, существуют чёткие предписания:
- Очистить ноздри малыша от корочек и загрязнений ватным тампоном с кипячёной водой.
- Вскрыть ампулу, развести до нужной концентрации, набрать пипеткой.
- Внести в каждую ноздрю по 1 капле средства.
- Отклонить голову больного назад на 2-3 секунды.
Диоксидин в нос детям капают по инструкции, строго соблюдая назначенную врачом дозировку и курс лечения.
Нужно следить, чтобы малыш не глотал капли.
Нужно ли разводить?
Для наружного применения используют 0,1%, 0,2% и 0,5% раствор препарата. Выпускаются ампулы с 0,5% и 1% раствором. Рекомендации, как разводить Диоксидин в нос детям, представлены в таблице.
| 0,1% | Добавить 90 мл физ. раствора | Добавить 40 мл физ. раствора |
| 0,2% | Добавить 40 мл физ. раствора | Добавить 15 мл физ. раствора |
| 0,5% | Добавить 10 мл физ. раствора |
Физиологический раствор – стерильный 0,9% раствор хлорида натрия, продаётся аптеками. Разведённый раствор хранится на холоде не более 24 часов. Перед применением согреть ладонями или тёплой водой. Если выпали кристаллы, после согревания они растворятся.
Дозировка
Дозировка Диоксидина для детей в нос определяется тяжестью патологии, течением воспалительного процесса, возрастом и состоянием здоровья малыша.
Инструкция рекомендует лечиться антисептиком не более 7-10 дней, закапывая по 1-2 капли в каждую ноздрю трижды за день. По веским показаниям и при нормальной переносимости лечение продлевается до 6-8 недель.
Симптомы передозировки – аллергия, головокружение, судороги мышц, тошнота и рвота служат основанием для отмены препарата и обращения за врачебной помощью.
При насморке
Диоксидин при насморке у детей не является препаратом выбора. К помощи раствора при насморке прибегают в крайнем случае, когда другие схемы лечения не дали положительного результата.
Показаниями являются длительно протекающий ринит с обильным гнойным экссудатом, синусит. Можно набрать во флакон с пульверизатором 2 мл 0,1% разведённого раствора антисептика и распылить на слизистую носа малыша. Равномерное орошение назальной слизистой Диоксидином повысит эффективность лечения детей от насморка.
При аденоидах
Диоксидин при аденоидах у детей – малоэффективное средство. Лекарство снимет бактериальное обсеменение, не влияя на размер и стадию аденоидов. Аденоиды – патологическое разрастание слизистой вследствие хронического воспаления. Антисептик ликвидирует воспаление и предупредит появление аденоидов у детей. Избавиться от аденоидов можно хирургическим вмешательством.
В чем выпускают лекарство
Фармацевтические компании производят Диоксидин в двух формах:
- В виде раствора, применяемого для закапывания носа. Также его используют наружно и внутривенно. Он выпускается в двух концентрациях: 1% и 0,5%. Если ребенок или взрослый страдают гайморитом или синуситом, то закапывают в нос только 0,5% раствор Диоксидина. 1% раствор разводят физраствором или применяют в практике лечения отитов. При лечении серьезных болезней, вызванных бактериями, 0,5% Диоксидин вводят в вену. Жидкость выпускается в ампулах, по 5 и 10 миллилитров. Она зеленовато-желтоватого цвета, без запаха. В одну упаковку входит от пяти до 10 ампул;
- Мазь, применяемая наружно, с 5% концентрацией активного компонента. Цвет субстанции – зеленовато-желтоватый. Мазь производят в тюбиках или баночках по 30 или 100 граммов.
Состав Диоксидина
В растворе Диоксидина 0,5% содержится 5 мг вещества на 1 миллилитр. В 1% растворе лекарства содержится 10 мг активного компонента на 1 мл лекарства. Единственный вспомогательный компонент – стерильная вода.
В 100 граммов лекарства входит 5 граммов хиноксалина. В состав мази входят моноглицериды, нипазол, макрогол, нипагин.
Состав и лекарственная форма Диоксидина
Диоксидин относится к группе препаратов бактерицидного действия. В состав синтетического антибиотика входит вещество под названием гидроксиметилхиноксалиндиоксид.
Активный компонент способен разрушать мембранные клетки многих бактерий. Не во всех случаях лекарство может помочь, некоторые возбудители устойчивы к Диоксидину.
Перед назначением препарата, больной проходит лабораторные обследования.
Антибиотик используют для лечения пациентов с заболеваниями, вызванными:
- сальмонеллой;
- стрептококком;
- стафилококком;
- вульгарным протеем;
- синегнойной палочкой;
- дизентерийной палочкой;
- анаэробными бактериями и пр.
Антибактериальный препарат имеет несколько форм выпуска:
- В ампулах по 5 и 10 мл. Раствор в концентрации 1%, предназначен для местного и внутриполостного применения. Одна упаковка содержит 10 ампул. Лекарство желтоватого цвета не имеет запаха, на вкус горчит.
- В ампулах по 10 и 20 мл. Раствор для наружного и внутривенного применения. Концентрация действующего вещества составляет 5 мг/мл.
- Мазь 5% в тубах по 30 и 50 г. Используется наружно.
Меры предосторожности
Диоксидин способен вылечить все формы бактериального ринита и отита у детей. По сути, это универсальное лекарство, которое можно использовать лишь в крайних случаях, когда другие препараты бессильны.
Так как синтетический антибиотик может спровоцировать развитие побочных эффектов, перед его использованием обязательно проводится проба. Ребенку закапывают 1 каплю препарата в нос или ухо и в течение 3-6 часов наблюдают за его состоянием. Если лекарство переносится хорошо, можно продолжать лечение.
Некоторые родители предпочитают не капать детский Диоксидин на слизистые носа при насморке, а обрабатывать их смоченным в лекарстве ватным тампоном.
Однако так делать ни в коем случае нельзя, поскольку можно повредить ворсинки и слизистые носовой полости. Также не следует промывать нос раствором Диоксидина, так можно спровоцировать передозировку.
Лекарство через носовые ходы может проникнуть в евстахиеву трубу или ЖКТ.
Антибиотик очень токсичен, поэтому важно четко соблюдать условия его хранения. Лекарство должно находиться в недоступном для детей месте. Вскрытую ампулу нужно хранить в темноте и холоде. Если срок годности истек, медикамент подлежит утилизации.
Можно ли капать ребенку в нос Диоксидин: обзор инструкции и отзывов о применении Ссылка на основную публикацию
Диоксидин : инструкция по применению
Диоксидинназначают в условиях стационара. Перед началом курса лечения проводят пробу на переносимость лекарственного средства, для чего вводят в полости 10 мл лекарственного средства. При отсутствии в течение 3 — 6 ч побочных явлений (головокружение, озноб, повышение температуры тела) начинают курсовое лечение, в противном случае Диоксидин не назначают.
Вводят раствор в полости через дренажную трубку, катетер или шприц – обычно от 10 до 50 мл лекарственного средства. Максимальная суточная доза 70 мл лекарственного средства. Применяют обычно 1 или 2 раза в сутки (не превышая суточной дозы 70 мл лекарственного средства).
Длительность лечения зависит от тяжести заболевания, эффективности терапии и переносимости. При хорошей переносимости вводят в течение 3 нед и более. При необходимости курс лечения повторяют через 1 — 1,5 мес.
Диоксидин следует применять под тщательным врачебным наблюдением.
При недостаточной функции почек доза должна быть уменьшена.
Возможны аллергические реакции, головная боль, озноб, повышение температуры тела, диспептические явления, тошнота, рвота, диарея, судорожные подергивания мышц.
Для предупреждения побочных реакций рекомендуется назначение противогистаминных препаратов и препаратов кальция.
При появлении побочных реакций следует уменьшить дозу, назначить антигистаминные средства, а при необходимости — прекратить прием диоксидина.
Симптомы: развитие острой надпочечниковой недостаточности, снижение артериального давления, брадикардия или тахикардия, нарушение сердечного ритма, тошнота, рвота, диарея, метеоризм, боли в животе, заторможенность, галлюцинации, парестезии, мышечные судороги, эпилептические судороги, кома.
Лечение: отмена препарата, заместительная гормональная терапия.
- При хронической почечной недостаточности дозу уменьшают.
- Диоксидин назначают только при неэффективности других противомикробных лекарственных средств.
- При применении у людей пожилого возрастаследует учитывать возрастное понижение функции почек, что может потребовать уменьшения дозы лекарственного средства.
- Применение при беременности и в период лактации
- Диоксидин противопоказан при беременности и в период лактации.
- Влияние на способность управлять транспортом и потенциально опасными механизмами
- Учитывая побочные эффекты, следует соблюдать осторожность при управлении транспортным средством и выполнении другой работы, требующей концентрации внимания.
- В защищенном от света месте, при температуре от 15 до 25оС.
- Хранить в недоступном для детей месте.
- При кратковременном изменении условий хранения в процессе транспортировки (температура ниже 15 °С) в ампулах возможно выпадение кристаллов, которые растворяются при интенсивном встряхивании при температуре от 15 до 25 °С.
Эффективность антимикробного препарата диоксидин при лечении воспалительных заболеваний наружного и среднего уха
Воспалительные заболевания уха являются одной из самых актуальных проблем оториноларингологии. Заболеваемость населения острым наружным и средним отитом достаточно высока и составляет более четверти общей отиатрической патологии [1—6].
В последние годы отмечается тенденция к увеличению частоты отитов, обусловленная неблагоприятными экологическими факторами, нерациональным применением антибиотиков, кортикостероидов, а также широким использованием наушников, посещением плавательных бассейнов, аквапарков, воздействием неблагоприятных профессиональных факторов [4, 7, 8].
По данным различных авторов [7, 9, 10], в качестве возбудителей наружного и среднего отита все чаще обнаруживаются не только монокультуры, но и бактериальные и бактериально-грибковые ассоциации, что усложняет диагностику, лечение данной патологии и предполагает назначение препаратов, обладающих как антибактериальной, так и антимикотической активностью.
Исследования, проведенные А.Ю. Овчинниковым, В.М. Свистушкиным и соавт.
[2, 3], показывают, что важнейшим фактором в лечении больных с воспалительными заболеваниями наружного и среднего уха является местная антимикробная терапия, которая обеспечивает высокую концентрацию лекарственного вещества в очаге воспаления, минимальный риск селекции резистентных микроорганизмов и системных побочных эффектов.
Важнейшим вопросом является определение целесообразности применения системной антибактериальной терапии.
Широкое, но часто необоснованное применение антибактериальных препаратов, особенно системного действия, является главной причиной развития резистентности микроорганизмов [2, 11].
Отмечено значительное (до 60%) увеличение частоты резистентности возбудителей к антибиотикам пенициллинового, тетрациклинового ряда, производным цефалоспоринов, макролидам и другим противомикробным препаратам [12].
Предпочтение в выборе местной терапии отдается препаратам с широким спектром действия в отношении наиболее часто определяемых вероятных возбудителей ЛОР-инфекций. И выбор топической терапии должен осуществляться с учетом оптимального соотношения эффективности и безопасности лекарственных средств, а также комплаентности пациентов к терапии данными препаратами [13, 14].
По-прежнему актуальным является поиск лекарственных средств для местного воздействия на патологический очаг, которые, обладая широким спектром антибактериальной активности по отношению к основным возбудителям заболеваний наружного и среднего уха, отличались бы высокой терапевтической эффективностью, хорошей переносимостью, отсутствием токсического, в том числе ототоксического, и местно-раздражающего действия, а также невысокой ценой.
Определенный интерес у врачей вызывает оригинальный отечественный антибактериальный препарат диоксидин, выпускаемый в Российской Федерации в виде 0,5 и 1% водных растворов и 5% мази, используемых в оториноларингологии для местного лечения.
По данным ряда исследований, диоксидин характеризуется широким антибактериальным спектром и бактерицидным действием [15—18].
Препарат обладает высокой активностью в отношении различных микроорганизмов — бактерий, вирусов, грибов, простейших, прежде всего анаэробных бактерий, устойчивых к препаратам других классов (в том числе полирезистентных).
Цель исследования — оценка клинической эффективности и безопасности применения препарата диоксидин при лечении острого наружного отита, острого гнойного среднего отита и обострения хронического гнойного среднего отита бактериальной этиологии.
В исследование включены 80 пациентов (46 женщин и 34 мужчины) в возрасте 18—75 лет (средний возраст 37,0±13,5 года) с подтвержденным диагнозом: острый наружный отит, острый гнойный средний отит или обострение хронического гнойного среднего отита бактериальной этиологии.
Пациенты были объединены в две группы и 4 подгруппы с учетом принципа рандомизации. Группа, А — 40 пациентов с острым наружным отитом, из них 20 пациентов получали местную терапию препаратом анауран (контрольная подгруппа) и 20 — местную терапию 1% раствором диоксидина (основная подгруппа).
Группа Б — 40 пациентов с острым гнойным средним отитом и обострением хронического гнойного среднего отита, из них 20 пациентов получали местно препарат ципромед (контрольная подгруппа) и 20 пациентов — препарат диоксидин (основная подгруппа).
Группы не имели достоверных различий по демографическим показателям, клиническим характеристикам и сопутствующей патологии, что позволило более точно провести сравнение и оценить эффективность и безопасность препаратов.
Оценка клинической эффективности проводилась на 1, 3, 5, 12-е сутки по 4-балльной шкале, по динамике степени выраженности клинических симптомов, отоскопической картины, изменений при аудиометрии, наличию или отсутствию нежелательных явлений.
Оценка признака осуществлялась в баллах: 0 — признак отсутствует; 1 — слабо выражен; 2 — умеренно выражен; 3 — сильно выражен. Регистрация результатов обследования и лечения проводилась в специально разработанной индивидуальной карте.
Бактериологическая эффективностьпрепаратов оценивалась на основании результатов микробиологического исследования ушного отделяемого.
- Показаниями к назначению системной антибиотикотерапии считали наличие симптомов интоксикации (температура тела более 37 °С), выраженного болевого синдрома, значительную распространенность воспалительного процесса, наличие сопутствующих заболеваний, осложняющих течение отита, угрозу развития осложнений, недостаточный эффект местной антимикробной терапии, отсутствие положительной динамики более 24 ч.
- Пациенты группы, А с диагнозом: острый наружный отит до начала лечения предъявляли жалобы на боль, зуд в ухе, локальную головную боль на стороне больного уха, выделения из уха, снижение слуха.
- Особенностями отоскопической и клинической картины были гиперемия, инфильтрация кожи наружного слухового прохода, барабанной перепонки, концентрическое сужение наружного слухового прохода, умеренная гиперемия барабанной перепонки, наличие отделяемого в наружном слуховом проходе, болезненность в ухе, усиливающаяся при пальпации козелка.
Интенсивность болевого синдрома, количество и характер выделений из уха, снижение слуха, зуд в ухе, выраженность воспалительных явлений при отоскопии соответствовали легкой или умеренной степени выраженности процесса (табл. 1).
Таблица 1. Динамика клинических симптомов у больных острым наружным отитом (группа А) Примечание: * — заполняется больным; ** — заполняется врачом; о — основная подгруппа; к — контрольная подгруппа.
При первичном микробиологическом исследовании у 40 пациентов получены следующие результаты: рост бактериальной флоры — у 26 (65%) пациентов, из них у 3 (7,5%) — бактериальные ассоциации (E. coli — S. epidermidis (n=2); S. viridans — S.
species); у 4 (10%) — бактериально-грибковые ассоциации (Candidaalb. — Klebsiella spp. — S. viridans (n=2), S. species — Candida spp., S. epidermidis — Aspergillus spp.
); рост грибковой флоры — у 5 (12,5%) пациентов; у 9 (22,5%) роста инфекции не обнаружено (рис. 1, а).
Рис. 1. Микробный пейзаж у больных группы, А (а) и больных группы Б (б).
Из представителей бактериальных патогенов были высеяны S. aureus, S.еpidermidis, P. aeruginosa, E. coli, из представителей грибковой флоры получен рост Aspergillus, Candida.
При повторном микробиологическом исследовании пациентов основной подгруппы отрицательный результат (микробиологическое излечение) получен у 19 (95%); персистирование бактериальной флоры (S. viridans) — у 1 (5%) пациента.
У пациентов контрольной подгруппы выявлено отсутствие роста инфекции у 14 (70%) пациентов; персистирование бактериальной флоры (S. aureus, P. aeruginosa, S.
epidermidis) — у 5 (25%) пациентов, грибковой флоры (Candidaalb.) — у 1 (5%) пациента.
Положительные результаты на фоне применения диоксидина отмечены у всех пациентов. Динамика изменений, выраженности клинической симптоматики в баллах отражена на рис. 2, а, 3, а, 4, а.
Рис. 2. Динамика интенсивности ушной боли в группе, А (а) и в группе Б (б). Рис. 3. Динамика выделений из уха в группе А (а) и в группе Б (б). Рис. 4. Динамика выраженности гиперемии, инфильтрации наружного слухового прохода у пациентов в группе А (а) и гиперемии барабанной перепонки в группе Б (б).
На 2—3-й день у всех пациентов основной и контрольной подгрупп наблюдались снижение интенсивности ушной боли, уменьшение выделений из уха, улучшение слуха, уменьшение гиперемии, инфильтрации наружного слухового прохода, расширение просвета наружного слухового прохода.
На 5-й день исследования было отмечено отсутствие субъективных симптомов — боли и зуда в ухе, выделений из уха, нормализация отоскопической картины и слуха у 15 (75%) пациентов основной подгруппы и у 8 (40%) пациентов контрольной подгруппы. Сохранение вышеуказанных симптомов у остальных пациентов требовало продолжения курса терапии.
В контрольной подгруппе у двух пациентов при первичном микробиологическом исследовании выявлены бактериально-грибковые ассоциации (S. epidermidis — Aspergillus spp.; S. viridans — Klebsiella spp.
— Candidaalb.) и проведена смена антимикробного препарата на диоксидин. Получен положительный терапевтический эффект. У двух (10%) пациентов с ростом грибковой флоры (Candidaglabr.
) проведена направленная антимикотическая терапия (флуконазол 50 мг/сут.).
Полный регресс субъективных симптомов по данным оценки шкалы симптомов пациентами в дневниках самонаблюдения отмечался в основной подгруппе уже на 8-й день лечения, в контрольной — на 10-й день лечения.
Пациенты группы Б с диагнозом острый гнойный средний отит и обострение хронического гнойного среднего отита до начала лечения предъявляли жалобы на боль в ухе, локальную головную боль на стороне больного уха, выделения из уха, снижение остроты слуха, повышение температуры тела до субфебрильных цифр.
У 13 (32,5%) пациентов наблюдались проявления интоксикации в виде ухудшения общего состояния, повышения температуры тела (до субфебрильных цифр), плохого сна, раздражительности. Особенности отоскопической и клинической картины — гиперемия барабанной перепонки, перфорация барабанной перепонки, наличие гнойного отделяемого в наружном слуховом проходе.
Интенсивность болевого синдрома, количество и характер выделений из уха, снижение слуха, выраженность воспалительных явлений при отоскопии соответствовали легкой или умеренной степени выраженности процесса (табл. 2).
Таблица 2. Динамика клинических симптомов у больных острым гнойным средним отитом и с обострением хронического гнойного среднего отита (группа Б) Примечание: * — заполняется больным; ** — заполняется врачом; о — основная подгруппа; к — контрольная подгруппа.
Из 20 пациентов контрольной подгруппы 7 (35%) отмечали кратковременные болезненные ощущения, возникающие при закапывании в ухо ципромеда.
При первичном микробиологическом исследовании у 40 пациентов получены следующие результаты: рост бактериальной флоры у 35 (87,5%) пациентов, из них у 4 (10%) — бактериальные ассоциации (E. coli — S.epidermidis, S. aureus — Enterobacteraerogenes, S.
aureus — Corynebacterium, S.viridans — S. species); у 2 (5%) — бактериально-грибковые ассоциации (S.aureus — Candidaglabr., S. species — Candida spp.
); рост грибковой инфекции — у 4 (10%) пациентов, у 1 (2,5%) роста инфекции не обнаружено (рис. 1, б).
Из представителей бактериальных патогенов были высеяны S. aureus, S.pneumoniae, S. еpidermidis, P. aeruginosa, E. coli, из представителей грибковой флоры получен рост Candidaalb., Candidaglabr.
При повторном микробиологическом исследовании пациентов основной подгруппы отрицательный результат (микробиологическое излечение) получен у всех пациентов.
У 14 (70%) пациентов контрольной подгруппы выявлено отсутствие роста инфекции пациентов; у 4 (20%) — персистирование бактериальной флоры (S. aureus, S. pneumoniae, S.
piscifermentans, S. species), у 1 (5%) — грибковая флора (Candidaglabr.).
При первичном осмотре выявлено снижение остроты слуха у всех пациентов обеих подгрупп. К 3-му дню лечения отмечено улучшение слуха у 8 из 12 пациентов с острым средним отитом основной подгруппы и у 6 из 13 пациентов с острым средним отитом контрольной подгруппы.
При проведении тональной пороговой аудиометрии выявлено повышение порогов воздушного звукопроведения до 35—50 дБ на больное ухо.
Повышение порогов воздушного и костного звукопроведения (смешанный тип тугоухости) зарегистрировано у 4 пациентов в возрасте от 46 до 65 лет.
На фоне проведенного лечения к 5-м суткам нормализация слуха отмечена у 8 (40%) пациентов основной подгруппы и у 4 (20%) пациентов контрольной подгруппы.
На 3-й день у всех пациентов группы Б отмечались снижение интенсивности болевого синдрома, уменьшение выделений из уха, гиперемии барабанной перепонки, размеров перфорации барабанной перепонки при остром среднем отите. Интенсивность ушной боли у всех пациентов значительно регрессировала к 5-м суткам после начала лечения диоксидином (рис. 2, б, 3, б, 4, б).
На 5-й день исследования отсутствие субъективных симптомов — боли в ухе, выделений из уха, нормализация отоскопической картины отмечено у 12 (60%) пациентов основной подгруппы и у 8 (40%) — контрольной. Положительный функциональный результат подтвержден данными аудиометрии. Сохранение слабо выраженных симптомов у остальных пациентов требовало продолжения курса терапии до 8—10 дней.
Полный регресс субъективных симптомов на фоне применения диоксидина по данным оценки шкалы симптомов пациентами в дневниках самонаблюдения отмечался уже на 7—8-й день лечения.
Ни в одном случае каких-либо побочных эффектов, аллергических и других нежелательных реакций, а также признаков ототоксичности диоксидина во время и после лечения у пациентов не зафиксировано.
Таким образом, полученные нами данные подтвердили высокую эффективность диоксидинапри местной терапии наружных и средних отитов. Препарат отличается безопасностью и хорошей переносимостью, отсутствием ототоксичности.
Применение диоксидина позволяет сократить продолжительность лечения и уменьшить финансовые затраты.
С учетом полученных данных диоксидин целесообразно использовать для проведения эмпирической терапии бактериальных инфекций наружного и среднего уха в амбулаторно-поликлинической практике.
Диоксидин, 1%, раствор для внутриполостного введения и наружного применения, 5 мл, 10 шт
Мазь
Местно. На пораженный участок 1 раз в сутки наносят тонкий слой. Курс — до 3 нед.
Раствор для инфузий и наружного применения, 5 мг/мг
В/в, капельно. При тяжелых септических состояниях раствор препарата вводят, предварительно разбавленный в 5% растворе декстрозы или в 0,9% растворе натрия хлорида до концентрации 0,1–0,2% Высшая разовая доза — 300 мг, суточная — 600 мг.
Наружно — глубокие раны тампонируют или проводят орошение раствором ежедневно или через день, в зависимости от состояния ожоговой раны и течения раневого процесса. Максимальная суточная доза — 2,5 г. Длительность лечения до 3 нед.
Раствор для внутриполостного и наружного применения 10 мг/мл
Наружно, внутриполостно. Диоксидин® назначают в условиях стационара.
1% раствор Диоксидина® нельзя использовать для в/в введения ввиду нестабильности раствора при хранении при низких температурах.
Внутриполостное введение. В гнойную полость, в зависимости от ее размеров, вводят в сутки от 10 до 50 мл 1% раствора Диоксидина®. Раствор Диоксидина® вводят в полость через катетер, дренажную трубку или шприцем.
Максимальная суточная доза для введения в полости — 70 мл 1% раствора. Препарат вводят в полость обычно один раз в сутки. По показаниям возможно введение суточной дозы в два приема. При хорошей переносимости препарат можно вводить ежедневно в течение 3 нед и более.
При необходимости через 1–1,5 мес проводят повторные курсы.
Наружное применение. Применяют 0,1–1% растворы Диоксидина®. Для получения 0,1–0,2% растворов ампульные растворы препарата разводят до нужной концентрации стерильным 0,9% раствором натрия хлорида или водой для инъекций.
Для лечения поверхностных инфицированных гнойных ран накладывают салфетки, смоченные 0,5–1% раствором Диоксидина®. Глубокие раны после обработки рыхло тампонируют салфетками, смоченными 1% раствором Диоксидина®, а при наличии дренажной трубки в полость вводят от 20 до 100 мл 0,5% раствора препарата.
Для лечения глубоких гнойных ран при остеомиелите (раны кисти, стопы) применяют 0,5–1% растворы препарата в виде ванночек или проводят специальную обработку раны раствором препарата в течение 15–20 мин (введение в рану раствора на этот срок) с последующим наложением повязок 1% pacтвором Диоксидина®.
Диоксидин® в виде 0,1–0,5% растворов можно использовать для профилактики и лечения инфекции после оперативных вмешательств. По показаниям (больные с остеомиелитом) и при хорошей переносимости, лечение можно проводить ежедневно в течение 1,5–2 мес.

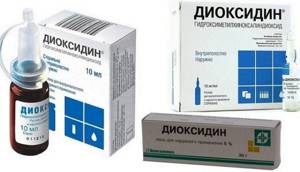







 В ампулах по 5 и 10 мл. Раствор в концентрации 1%, предназначен для местного и внутриполостного применения. Одна упаковка содержит 10 ампул. Лекарство желтоватого цвета не имеет запаха, на вкус горчит.
В ампулах по 5 и 10 мл. Раствор в концентрации 1%, предназначен для местного и внутриполостного применения. Одна упаковка содержит 10 ампул. Лекарство желтоватого цвета не имеет запаха, на вкус горчит.