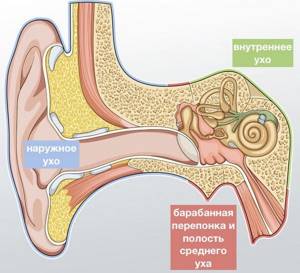
Сенсоневральная, или нейросенсорная, тугоухость — это снижение слуха, связанное с повреждением чувствительных нервных клеток органа слуха или слухового нерва. Патологический процесс при этом развивается в самой глубокой части уха – во внутреннем ухе, которое расположено в полости внутри височной кости, за барабанной перепонкой.
ЛОР Центр — специализированная частная ЛОР клиника в Москве, где занимаются лечением тугоухости у детей и взрослых.
Используем только современные методы диагностики слуха:
- Тональная пороговая аудиометрия
- Тимпанометрия
- Осмотр барабанной перепонки под микроскопом
- Компьютерная томография височных костей
- Нейросенсорная тугоухость может быть одним из симптомов какого-либо другого заболевания уха (например, острого гнойного среднего отита – воспаления в полости среднего уха, отосклероза, болезни Меньера, травмы уха), а может быть и самостоятельным заболеванием.
- Нейросенсорная тугоухость бывает односторонней или двусторонней, может развиваться или внезапно (в острой форме) или медленно, постепенно на протяжении многих лет (хроническая тугоухость).
При нейросенсорной тугоухости потеря слуха не всегда обратима! Поэтому очень важно уделять внимание профилактике этого заболевания, знать факторы риска и симптомы тугоухости и не откладывать визит к врачу.
Шум – это важный фактор в развитии тугоухости, который очень часто недооценивается!
Обязательно нужно использовать средства защиты слуха на работе, ограничить пребывание в шумной обстановке, пересмотреть свои привычки в прослушивании музыки. Читайте в нашем блоге статью о правилах безопасного использования наушников.
При первых же симптомах тугоухости нужно обратиться к специалисту по патологии слуха, к сурдологу и выполнить исследование слуха — аудиометрию.
ХРОНИЧЕСКАЯ НЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
- Постепенное и медленное снижение слуха на оба уха в течение нескольких месяцев.
- Ухудшается разборчивость речи: трудно различать слова в шумной обстановке.
- Ухудшается восприятие высоких частот: хуже слышно звонок мобильного телефона, таймер микроволновки, писк комара, речь ребёнка, в то время как низкий мужской голос слышно лучше.
- Часто сопровождается постоянным шипящим, шелестящим шумом в ушах (пациенты описывают его «как радиоприёмник», «как шум моря»).
ОСТРАЯ НЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
- Резкая, внезапная потеря слуха.
- Часто бывает только с одной стороны, сопровождается звоном в ухе, головокружением, нарушением равновесия, тошнотой.
- Это всегда какая-то катастрофа в ухе: резкое нарушение кровоснабжения улитки, интоксикация, акустическая травма (после взрыва, выстрела), острое инфекционное заболевание, черепно-мозговая травма и т.п.
- Острая нейросенсорная тугоухость лечится медикаментозно внутривенными вливаниями и интратимпанальным введением препаратов (в полость уха).
ПРИЧИНЫ ХРОНИЧЕСКОЙ ТУГОУХОСТИ:
Нельзя предотвратить:
- Наследственность: этот вид тугоухости развивается при генетической предрасположенности и нарушении нормального развития органа слуха ещё до рождения. Основной метод реабилитации слуха — кохлеарная имплантация (операция по вживлению «искусственной улитки»).
- Возраст: подобно постепенному снижению остроты зрения, после 50 лет происходит естественное снижение слуха из-за замедления обмена веществ в чувствительных клетках уха, которое называется «пресбиакузис». Метод выбора в данном случае – слухопротезирование (подбор слухового аппарата).
Можно предотвратить:
- Инфекционные заболевания: многие острые инфекционные заболевания, такие как грипп, менингококковая инфекция, корь и т.д. часто приводят к осложнениям, — в том числе, необратимому повреждению органа слуха. Для профилактики серьёзных осложнений этих инфекций существуют вакцины, а самое главное своевременное обращение к врачу.
- Длительное воздействие шума: на работе (двигатели самолётов, метро, строительные инструменты, производственные станки) или в обычной жизни (прослушивание музыки на высокой громкости, газонокосилка, квадроцикл, снегоход и т.п.)
ДИАГНОСТИКА НАРУШЕНИЯ СЛУХА:
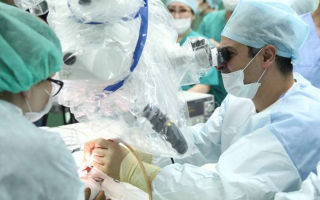
На фото: аудиометрию проводит врач-сурдолог (специалист по патологии слуха) Хугаева Анна Алибеговна.
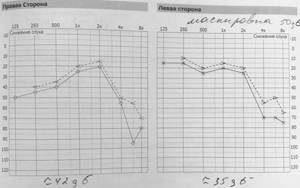
На соседнем фото вы видите результат аудиометрии — два графика, отдельно для правого и левого уха, которые рисуются в процессе исследования. Анализируя аудиограмму, врач может оценить состояние внутреннего уха.
В ЛОР-центре проводится современное исследование слуха — тональная пороговая аудиометрия.
Для проведения аудиометрии пациент надевает специальные наушники, в которые ему попеременно включают звуки разной частоты и громкости. В зависимости от того, слышит ли эти звуки пациент или нет, он нажимает на кнопку, а в компьютерной программе отмечаются точки на специальном графике, который и представляет из себя результат исследования — аудиограмму.
Помимо аудиометрии, в зависимости от симптомов, для установления причины потери слуха дополнительно могут быть проведены:
- Отомикроскопия (осмотр уха под микроскопом);
- Тимпанометрия (исследование подвижности барабанной перепонки);
- Исследование вестибулярного анализатора (пробы на координацию, вращательные пробы);
- Консультация невролога;
- Анализ показателей свертывающей системы крови;
- Анализ показателей функции печени;
- Компьютерная томография височных костей;
- МРТ головного мозга.
ЛЕЧЕНИЕ СНИЖЕНИЯ СЛУХА:
Для каждого пациента специалисты нашего «ЛОР Центра» разрабатывают индивидуальный план лечения с учетом причины и длительности заболевания, наличия сопутствующих заболеваний:
- При острой сенсоневральной тугоухости проводится стероидная терапия: введение малых доз глюкокортикостероидов внутривенно или местно (в полость уха через барабанную перепонку);
- Лечение начинают незамедлительно, при необходимости – в условиях специализированного ЛОР-стационара;
- Назначается специальная диета для восстановления водно-солевого баланса в жидкости внутреннего уха;
- По результатам анализов крови и консультации невролога, могут быть назначены медикаментозные препараты, улучшающие кровоснабжение внутреннего уха, усиливающие обмен веществ в нервной ткани, витамины группы B;
- При необходимости проводится лечение отита, восстановление функции слуховой трубы и лечение других сопутствующих заболеваний.
При выраженной хронической тугоухости, когда нарушается восприятие речевых частот, проводится слухопротезирование – подбор слухового аппарата. В «ЛОР центре» есть возможность провести всё необходимое обследование, подобрать, приобрести и настроить различные модели слуховых аппаратов.
Острая и хроническая сенсоневральная тугоухость
Наше восприятие звуков обеспечивается достаточно длинной цепочкой взаимосвязанных структур органа слуха, который начинается с ушной раковины и заканчивается соответствующей зоной коры головного мозга.
Наружное и среднее ухо осуществляют передачу звуковой волны, а внутреннее ухо преобразует ее в электрический импульс, который по цепи нервных клеток доставляется в мозг и оценивается им как привычный для нас звук.
Сенсоневральной тугоухостью считается снижение слуха, возникшее в результате нарушения деятельности воспринимающего звена звукового анализатора. Чаще всего причиной сенсоневральной тугоухости является повреждение структур внутреннего уха вплоть до их гибели. Клетки внутреннего уха высоко специализированы, крайне чувствительны к изменениям условий своего существования и не регенерируют после повреждения или , как принято говорить, не восстанавливаются. Питание же этих клеток обеспечивается за счет очень тонких сосудов. Поэтому изменение кровотока в них, возникающее даже под действием несущественных для других сосудов причин, достаточно быстро приводит к повреждению клеток внутреннего уха. Это является причиной как острой, так и хронической сенсоневральной тугоухости. Развитие же каждой из них и возможности лечения различны.
Острая сенсоневральная тугоухость развивается при значительном изменении кровотока в сосудах, питающих внутреннее ухо, возникающее быстро, в короткие сроки.
Пациент при этом ощущает внезапное значительное снижение слуха, обычно на одно ухо, часто сопровождающееся шумом в нем, а иногда и головокружением. Это состояние можно расценивать как острое нарушение кровообращения в отдельной зоне – сосудов внутреннего уха.
Поэтому пациент должен незамедлительно обратиться к ЛОР врачу, который проведет обследование.
В ФГБУ НМИЦ оториноларингологии ФМБА России лечением пациентов с диагнозом «сенсоневральная тугоухость» занимаются специалисты научно-клинического отдела заболеваний уха, научно-клинический отдел аудиологии, слухопротезирования и слуховой реабилитации, научно-клинический отдел вестибулологии и отоневрологии.
Для подтверждения диагноза и выявления причин заболевания, пациент в Центре обследуется несколькими специалистами. Диагноз подтверждается результатами аудиологического обследования, прежде всего аудиометрии.
Если у пациента выявлена острая сенсоневральная тугоухость, он должен быть в срочном порядке госпитализирован. От сроков начала заболевания и его лечения во многом зависит конечный результат.
Лечение может заключаться, в зависимости от ситуации, в применении различных препаратов (кортикостероидных, тромболитических, вазотропных), которые нормализуют кровоток, улучшают питание нервных клеток и др. Пациента консультирует невропатолог.
Как показывает практика, при наличии у пациента 1-2 степени тугоухости (пороги слуха повышены до 20-60 дБ), можно добиться значительного улучшения слуха, а у некоторых из них и полного его восстановления. При более высокой степени тугоухости, в большинстве случаев, ожидаемым результатом лечения будет только улучшение слуха.
Хроническая сенсоневральная тугоухость развивается длительно, под сочетанным действием многих причин, которые приводит к постепенному, стойкому снижению кровотока в сосудах внутреннего уха. Пациент ощущает постепенное снижение слуха, как правило, на оба уха, нарушение разборчивости речи, шум в ушах. Диагноз так же устанавливается по результатам обследования, в том числе аудиологического. Помимо ЛОР врача в обследовании пациента участвуют невропатолог, терапевт. Их задачей является выявление причин нарушения кровообращения в сосудах внутреннего уха. Могут быть назначены различные дополнительные исследования: доплерография сосудов шеи и головы, реоэнцефалография, суточный мониторинг ЭКГ и др. При снижении слуха на одно ухо, в том числе и при сомнительном анамнезе у пациента с острой сенсоневральной тугоухостью, должна быть произведена МРТ головного мозга. Это исследование позволяет исключить опухоли в полости черепа, прежде всего, невриному (шванному) слухового нерва. Лечение хронической сенсоневральной тугоухости осуществляется в плановом порядке, за исключением случаев быстрого прогрессивного снижения слуха у пациента. Подбор препаратов в каждом случае должен быть индивидуальным и основываться на результатах проведенного обследования. Смысл лечения заключается в улучшении питания клеток внутреннего уха и поддержании их в функциональном состоянии. При повышении порогов слуха до 40 дБ пациенту рекомендуется подбор слухового аппарата. Его использование помогает пациенту жить безопасно и комфортно.
Мы описали основные причины сенсоневральной тугоухости и соответствующие им способы решения проблемы. Кроме этого, причинами развития данной патологии могут быть перенесенный менингит, черепно-мозговая травма, применение определенных лекарственных препаратов и другие.
Высококвалифицированные специалисты Центра имеют большой положительный опыт в работе с такими пациентами.
Применение лучших передовых разработок и методик борьбы с сенсоневральной тугоухостью, современное медицинское оборудование и оснащение помогает коллективу наших врачей добиваться успехов не только в лечении, но и в реабилитации наших пациентов.
Нейросенсорная тугоухость: основные принципы диагностики и лечения
ММА имени И.М. Сеченова
Нейросенсорная тугоухость относится к заболеваниям, проблема диагностики и лечения которых не теряет своей актуальности в течение многих десятилетий.
Широкая распространенность поражений органа слуха в современных условиях обусловлена многообразием неблагоприятных факторов, приводящих к тугоухости и глухоте.
В возникновении нейросенсорной тугоухости многочисленными клиническими наблюдениями и научными исследованиями доказана роль:
- • инфекционных заболеваний (грипп и ОРВИ, инфекционный паротит, сифилис);
- • сосудистых расстройств (гипертоническая болезнь, вертебробазилярная дисциркуляция, церебральный атеросклероз);
- • стрессовых ситуаций, механической, акустической и баротравм;
- • ототоксического воздействия промышленных и бытовых веществ, ряда лекарственных препаратов (антибиотики аминогликозидного ряда, некоторые противомалярийные и мочегонные средства, салицилаты).
- В случаях так называемой идиопатической тугоухости, когда заболевание развивается внезапно, без видимой причины, тщательно проведенное обследование позволяет чаще всего выявить сосудистые рас стройства по типу нейроциркуляторной дистонии.
- Диагностика
- Современный подход к диагностике поражений органа слуха диктует необходимость проведения многопланового обследования больного, включающего исследование функции звукопроводящей и звуковоспринимающей систем, вестибулярного анализатора, изучение показателей свертывающей системы крови и функции печени, оценку состояния сердечно-сосудистой, выделительной и эндокринной систем, что дает возможность установить причину заболевания и выработать наиболее эффективную лечебную тактику.
На практике первоначальная оценка слуховой функции требует анализа акуметрических и аудиологических показателей, среди которых обязательным является проведение камертональных проб, запись тональной пороговой аудиограммы. Дополнительным, более информативным методом, позволяющим уточнить вид тугоухости, является аудиометрия, выполненная в диапазоне частот свыше 8000 Гц.
В настоящее время совершенствование методов диагностики тугоухости связано с разработкой объективных методов исследования, таких как регистрация слуховых вызванных потенциалов и задержанной вызванной отоакустической эмиссии.
Необходимо включение в план обследования больных с нейросенсорной тугоухостью импедансометрии, как метода выявления разрыва цепи слуховых косточек, наличия экссудата в барабанной полости, нарушения функции слуховой трубы.
Важным компонентом обследования больных нейросенсорной тугоухостью и, в известной степени, прогностическим для результата лечения является определение состояния вестибулярного анализатора по данным отоневрологического исследования, включающего анализ спонтанной отоневрологической симптоматики, результатов вращательной пробы, стабилографии. Это позволяет констатировать гипо- или гиперрефлексию (ирритацию) лабиринта, по наличию диссоциации экспериментальных вестибулярных реакций выявить заинтересованность ретролабиринтных вестибулярных структур.
Достоверно установлено, что подавляющее большинство случаев нейросенсорной тугоухости протекает с вестибулярными нарушениями при наличии субъективных проявлений (системного головокружения, нарушения статики и координации, тошноты или рвоты).
Однако в ряде случаев нарушение вестибулярной функции выявляется лишь при проведении специфического отоневрологического обследования в сочетании с компьютерной томографией, магнитно-резонансной томографией, ультразвуковой допплерографией и реоэнцефалографией.
Такое комплексное обследование позволяет диагностировать арахноидит мостомозжечкового угла воспалительной и травматической этиологии, установить нарушение гемодинамики в системе артерий, питающих лабиринт (в частности, вертебробазилярную дисциркуляцию на фоне шейного остеохондроза), исключить невриному VIII пары черепных нервов, как причину кохлеовестибулярных нарушений. Дифференциальная диагностика периферического поражения внутреннего уха и сходных с ним сосудистых и воспалительных заболеваний центральной нервной системы очень важна для правильной лечебной и профилактической тактики.
Достаточно распространенным, тягостным для больных нейросенсорной тугоухостью симптомом является шум в ушах. Многообразие причин возникновения шума в ушах (патология звукопроводящей и звуковоспринимающей, сердечно-сосудистой систем, заболевания мышц, суставов и т.д.
) требует получения достоверных данных об этиологии и патогенезе шума. К сожалению, при назначении больным с шумом в ушах курса терапии нередко трудно бывает предсказать ее клиническую эффективность.
В известной степени позволяет прогнозировать эффективность лечения шума пальце-пальцевой тест (ППТ): пациент сидит на стуле с наклоненной на 30° вперед и вниз головой, глаза его закрыты.
Стоящий напротив исследуемого врач плотно закрывает своими ладонями ушные раковины пациента и прижимает их к височно-сосцевидной области, располагая пальцы рук на затылочной области. Ногтевой фалангой среднего пальца правой руки врач производит 60 ритмичных поколачиваний по среднему пальцу левой руки.
В случае уменьшения или исчезновения ушного шума (по субъективному ощущению больного) тест оценивают, как положительный и благоприятный в прогностическом отношении. Если же интенсивность шума не изменяется, то тест расценивают, как отрицательный, что свидетельствует о малой перспективности лечебных мероприятий.
ППТ легко выполним, требует минимальной затраты времени, что делает его безусловно полезным в практике врача. Кроме того, сам больной может использовать его в домашних условиях в тех случаях, когда шум бывает особенно дискомфортным, например, перед сном.
Лечение
Лечение больных нейросенсорной тугоухостью остается серьезной проблемой. Особое внимание следует обратить на то что до настоящего времени только максимально рано начатое лечение тугоухости при давности заболевания менее месяца можно отнести к наиболее клинически эффективным. Чем позже начато лечение, тем меньше надежды на восстановление слуха.
Правильный подход к выбору лечебной тактики должен основываться на анализе клинических, лабораторных и инструментальных данных, полученных до начала лечения, в процессе его, а также после завершения курса лечебных мероприятий.
План лечения индивидуален для каждого больного, определяется с учетом этиологии, патогенеза и длительности заболевания, наличия сопутствующих заболеваний, интоксикации и аллергии у больного.
Однако существуют общие правила, которые должны всегда соблюдаться неукоснительно:
- • проведение лечения больного острой нейросенсорной тугоухостью в специализированном оториноларингологическом стационаре;
- • незамедлительное начало лечения непосредственно после госпитализации больного;
- • соблюдение охранительного режима и щадящей диеты;
- • отказ от курения и употребления алкогольных напитков;
- • многоплановое обследование пациента, проводимое в кратчайшие сроки.
- С учетом особенностей заболевания используются медикаментозные препараты, улучшающие кровоснабжение внутреннего уха, церебральную гемодинамику и реологические свойства крови, лекарственные средства, обладающие антигипоксантной направленностью за счет активизации биоэнергетических процессов в митохондриях и стимуляции биосинтеза макроэргических соединений.
Многочисленные научные исследования и клинический опыт доказывают целесообразность проведения инфузионной терапии вазоактивными и антигипоксантными средствами с первого дня госпитализации пациента с острой нейросенсорной тугоухостью.
Такие препараты, как винпоцетин, пентоксифиллин, церебролизин, пирацетам применяют в течение первых 10 дней парентерально для внутривенного капельного введения, постепенно увеличивая дозу препарата с 1-го по 4-й день и сохраняя постоянную лечебную дозу с 5-го по 10-й день инфузионной терапии.
В последующем переходят к внутримышечному и пероральному использованию препаратов, при общей продолжительности первого курса лечения 1–1,5 мес.
Для лечения нейросенсорной тугоухости различной этиологии, сопровождающейся головокружением, с успехом применяются гистаминоподобные препараты, обладающие специфическим воздействием на микроциркуляцию внутреннего уха, нормализующие давление эндолимфы в лабиринте (например, бетагистин). Принимать препарат следует во время или после еды для предотвращения возможного неблагоприятного влияния на слизистую оболочку желудка, при отсутствии у пациента язвенной болезни желудка и бронхиальной астмы.
Пациентам с кохлеовестибулярными нарушениями, страдающими ишемической болезнью сердца, показан триметазидин. Обладая цитопротективным и антиангинальным действием, препарат при приеме внутрь обеспечивает защиту как органа слуха, так и сердца от гипоксии и ишемии.
Повышает эффективность медикаментозной терапии и стабилизирует положительную клиническую динамику включение в комплекс лечебных мероприятий немедикаментозных методов: рефлексотерапии – акупунктуры либо лазеропунктуры (10 сеансов непосредственно после завершения инфузионной терапии, затем 10 сеансов спустя 1 мес и, при необходимости, 10 сеансов спустя 2–3 мес после первого курса стационарного лечения), а также гипербарической оксигенации (продолжительность сеанса – 30 мин, курс лечения – 10 сеансов).
Хорошо зарекомендовал себя метод коррекции расстройств равновесия у больных с кохлеовестибулярными нарушениями, предполагающий сочетание комплекса реабилитационных упражнений на стабилографической платформе компьютерного комплекса “Статокин-02” и обонятельного воздействия пахучими веществами, способствующими повышению статокинетической устойчивости. Существенно улучшает функцию равновесия ольфакторное воздействие валерианы лекарственной и розового масла.
В настоящее время появилась реальная возможность оказания действенной помощи больным с полным выпадением слуховой функции в тех случаях, когда глухота обусловлена деструкцией спирального (кортиева) органа при сохранной функции слухового нерва.
Реабилитация слуха методом имплантации электродов в улитку с целью электрической стимуляции волокон слухового нерва получает все большее распространение как за рубежом, так и в России.
Одним из важных условий проведения кохлеарной имплантации является строгий отбор кандидатов с учетом многочисленных критериев, главный из которых – состояние слуховой функции, определяемое по результатам тональной пороговой и объективной компьютерной аудиометрии, импедансометрии, промонториального теста.
Следует подчеркнуть, что даже адекватно подобранная и своевременно, в полном объеме проведенная терапия больного острой нейросенсорной тугоухостью не исключает вероятности рецидива заболевания под воздействием стрессовой ситуации, обострения сердечно-сосудистой патологии (например, гипертонического криза), острой респираторной вирусной инфекции или акустической травмы.
Поэтому врач обязан убедительно и подробно разъяснить больному необходимость соблюдения мер профилактики.
Правильная организация труда и отдыха, отказ от курения, приема алкоголя и наркотиков, рационально составленная диета, достаточная двигательная активность, умение преодолевать эпизоды нервно-психического перенапряжения и стрессовые ситуации – все это в сочетании с профилактическими и лечебными мероприятиями является залогом успеха в борьбе со слуховыми и вестибулярными нарушениями.
Поделитесь статьей в социальных сетях
Сенсоневральная тугоухость у взрослых. Клинические рекомендации
- сенсоневральная (нейросенсорная) потеря слуха двусторонняя
- односторонняя потеря слуха
- острая сенсоневральная тугоухость
- нарушение слуха, пресбиакузис
- слухопротезирование
- кохлеарная имплантация
- аудиологический скрининг
- ВМП — высокотехнологичная медицинская помощь
- дБ нПС – децибелы над порогом слышимости
- ИПР – индивидуальная программа реабилитации
- МСЭ – медико-социальная экспертиза
- КИ кохлеарная имплантация
- КСВП – коротколатентные слуховые вызванные потенциалы
- ОАЭ — отоакустическая эмиссия
- ОСНТ — острая сенсоневральная тугоухость
- СА — слуховые аппараты
- СНТ – сенсоневральная тугоухость
- СтОСМП — стационарная специализированная медицинская помощь
- ФУНГ – феномен ускоренного нарастания громкости
- ХСНТ – хроническая сенсоневральная тугоухость
Термины и определения
Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) – форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур.
1. Краткая информация
1.1 Определение
Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) – форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур [1, 2, 3]
1.2 Этиология и патогенез
Патоморфологическим субстратом сенсоневральной тугоухости (СНТ) является количественный дефицит работающих невральных элементов на различных уровнях слухового анализатора, начиная от периферического участка – спирального органа и заканчивая центральным отделом, представленным слуховой корой височной доли головного мозга.
Повреждение рецепторов — чувствительных структур улитки является основным морфофункциональным условием развития СНТ вплоть до полной глухоты. Первоначальным патоморфологическим субстратом в улитке является дистрофический процесс в волосковых клетках, который может быть обратимым при своевременном начале оказания медицинской помощи.
К числу значимых этиологических факторов развития внезапной и острой СНТ относятся:
- Инфекционные заболевания (вирусные — грипп, эпидемический паротит, корь, клещевой энцефалит; бактериальные – эпидемический цереброспинальный менингит, скарлатина, дифтерия, тифы, сифилис).
- Токсические воздействия (острые интоксикации, в том числе бытовые и промышленные; лекарственные ятрогенные повреждения ототоксическими препаратами – аминогликозидные антибиотики, петлевые диуретики, химиотерапевтические, нестероидные противовоспалительные средства и др.)
- Заболевания органов кровообращения (сердечно-сосудистые — гипертоническая болезнь, ишемическая болезнь сердца; нарушения мозгового кровообращения преимущественно в вертебро-базиллярном бассейне, нарушения реологических свойств крови и др.)
- Дегенеративно-дистрофические заболевания позвоночника (унко-вертебральный артроз С1-С4, спондилез, спондилолистез с клинической картиной «синдрома позвоночной артерии»).
- Генетическая моногенная патология и генетическая предрасположенность к отрицательному воздействию факторов окружающей среды.
1.3 Эпидемиология
Около 6% населения земного шара (278 млн человек) страдают глухотой или имеют проблемы со слухом.
По статистическим данным Всемирной организации здравоохранения по индустриально развитым странам, количество лиц в мире, страдающих нарушениями слуха свыше 40 дБ на лучше слышащее ухо, различной этиологии, составляет порядка 360 млн. Число больных с нарушением слуха в Российской Федерации превышает 13 млн. человек, более 1 млн. — дети.
Из 1000 новорожденных 1 ребенок рождается с тотальной глухотой. Кроме того, в течение первых 2-3 лет жизни теряют слух еще 2-3 ребенка [2, 3]. У 14% лиц в возрасте от 45 до 64 лет и у 30% — старше 65 лет имеются нарушения слуха.
По данным Американской академии аудиологии, во всем мире ежегодно рождаются более 665 тысяч детей с нарушениями слуха, превышающими 40 дБ. Это количество увеличивается с возрастом, удваиваясь к 9 годам. По прогнозам ВОЗ, к 2020 году более количество лиц с нарушениями слуха увеличится на 30% [5].
1.4 Кодирование по МКБ-10
- H90.3 — Нейросенсорная потеря слуха двусторонняя
- H90.4 — Нейросенсорная потеря слуха односторонняя с нормальным слухом на противоположном ухе
- H90.5 — Нейросенсорная потеря слуха неуточненная
- H91.1 — Пресбиакузис
- H91.2- Внезапная идиопатическая потеря слуха
- H91.8 — Другие уточненные потери слуха
1.5 Классификации
В 1997 году Всемирной Организацией Здравоохранения была утверждена единая классификация степеней тугоухости, представленная в таблице 1.
Таблица 1 — Международная классификация степеней тугоухости
| Степень тугоухости | Среднее значение порогов слышимости по воздуху на частотах 500, 1000, 2000 и 4000 Гц (дБ) |
| I | 26-40 |
| II | 41-55 |
| III | 56-70 |
| IV | 71-90 |
| Глухота | ?91 |
Клинически выделяют врожденную и приобретенную СНТ и глухоту. Приобретенная СНТ подразделяется на:
- внезапную (снижение слуха развивается в срок до 12 часов);
- острую (снижение слуха развивается в течение 1-3 суток и сохраняется до 1 месяца);
- подострую (снижение слуха сохраняется в срок 1-3 мес.)
- хроническую (снижение слуха сохраняется более 3 месяцев и может быть стабильным, прогрессирующим и флюктуирующим).
В зависимости от течения СНТ подразделяют на:
- обратимая,
- стабильная,
- прогрессирующая
В зависимости от стороны поражения СНТ делится на:
- одностороннюю;
- двустороннюю (симметричную и асимметричную).
В зависимости от этиологии выделяют генетическую (наследственную), мультифакториальную (с наследственным предрасположением) и приобретенную.
2. Диагностика
2.1 Жалобы, анамнез
В жалобах уточняется время возникновения слухового дефицита, скорость нарастания, симметричность слуха справа и слева, степень проявления коммуникативных проблем. Активно задаются вопросы по шуму в ушах, вестибулярным нарушениям, неврологической симптоматике и другим симптомам, важным для установления клинического диагноза.
Характерными признаками острой сенсоневральной тугоухости является:
- внезапное одно или двустороннее понижение слуха (ухудшение разборчивости речи и восприятия звуков высокой частоты) вплоть до глухоты;
- в некоторых случаях (острая травма, нарушение кровотока в лабиринтной артерии, токсическое воздействие на структуры лабиринта) снижение слуха может сопровождаться субъективным шумом различной высоты в ухе, иногда острой вестибулярной и вегетативной дисфункцией в виде атаксии, головокружения, тошноты, потливости, тахикардии, изменения уровня артериального давления, появления спонтанного нистагма.
Среди жалоб больных па первом месте стоит нарушение слуха, в сочетании с шумом в ухе, чаще всего постоянного, преимущественно смешанной тональности.
- Рекомендовано обращать внимание на следующие факторы риска – наличие родственников со снижением слуха (особенно при совпадении степени, формы тугоухости и условий возникновения), работу в условиях повышенного производственного шума, прием ототоксических препаратов, инфекционные заболевания (менингит, эпидемический паротит, корь, грипп и другие инфекции), наличие соматических заболеваний. [2, 3, 4, 5, 7, 8].
- Уровень убедительности рекомендаций — C (уровень достоверности доказательств IV).
Тугоухость: причины, симптомы и лечение в Москве
Дата обновления: 2022-02-14
Тугоухость — это нарушение слуха, при котором у больного происходит ослабление восприятия звуков. При этом степень патологии может колебаться от снижения слуха до полной глухоты.
Лечением тугоухости занимаются отоларинголог и отоневролог. Стоит отметить, что тугоухость является распространенным заболеванием.
Сложнее всего поддается лечению ранняя тугоухость, которая возникает у новорожденных.
Выделяют следующие виды тугоухости: кондуктивную, нейросенсорную и смешанную.
Кондуктивная тугоухость
Это такое нарушение слуха, когда у пациента обнаруживается затруднение проведения звуковых волн. От нейросенсорной кондуктивная тугоухость отличается тем, что для нее характерно поражение среднего и наружного уха, а также барабанной перепонки, а не внутреннего уха. Кроме того, при данной патологии латерализация звука возникает в больном ухе.
Кондуктивную тугоухость вызывают заболевания наружного, среднего, внутреннего уха, барабанной перепонки:
- наружное ухо (наружный отит, серная пробка, инфекция, инородное тело, опухоль, экзостоз);
- барабанная перепонка (повреждение, тимпаносклероз, втянутая барабанная перепонка);
- среднее ухо (средний отит, реже опухоль, травма височной кисти, отосклероз, холестеатома);
- внутреннее ухо (интенсивный шум, тяжелая форма отосклероза, непроходимость круглого или овального окна).
Нейросенсорная (сенсоневральная) тугоухость
Данная патология предусматривает потерю слуха, которая была вызвана повреждением структуру внутреннего уха. Этот вид заболевания является наиболее распространенным, бывает врожденным и приобретенным.
Причины врожденной тугоухости:
- преждевременные роды в 5 % случаев;
- аплазия улитки внутреннего уха;
- врожденная гиперплазия плоского эпителия среднего уха (она проявляет себя в качестве опухоли);
- в редких случаях дефект хромосом;
- алкогольный синдром плода (у матерей, которые злоупотребляют алкоголизмом, в 64% случаев рождаются дети с тугоухостью из-за токсического воздействия на плод и плохого усвоения им питательных веществ);
- хламидиоз и сифилис, которые передаются от матери ребенку;
- синдром врожденной краснухи (внутриутробное заражение вирусом);
- наследственность (если у отца или матери ребенка есть доминантный аутосомный ген, то существует высокая вероятность развития тугоухости у ребенка).
Причины приобретенной нейросенсорной тугоухости:
- акустические травмы, которые появляются из-за длительного воздействий звуков больше 90 дБ. Это может быть прослушивание громких музыкальных выступлений, громкий звук при взрыве, работа на шумном производстве. В группе риска находятся люди, которые работают на производстве и те, кто живет поблизости с аэропортами и автострадами;
- механические травмы. Резаные раны, которые привели к повреждению слухового нерва, трещины височной кости могут стать причиной развития тугоухости. Пациенты с травмами часто жалуются на временный шум или звон в ушах;
- прием ототоксических лекарств. Некоторые медикаменты могут повреждать структуры уха. В частности, к возникновению тугоухости приводит прием антибиотиков (гентамицин), диуретиков, гидрокодона, силденафила;
- новообразования. Это могут быть новообразования мостомозжечкового треугольника, минингиома, невринома слухового нерва;
- производственная интоксикация;
- отосклероз. Для этой патологии характерно разрастание костной ткани возле стремени (слуховая косточка), что приводит к появлению тугоухости;
- аллергия. Наиболее распространенным осложнением аллергического ринита является тугоухость;
- аутоиммунные заболевания. Эти болезни приводят к повреждению внутреннего уха. Например, одним из распространенных заболеваний, которое становится причиной тугоухости является гранулематоз Вегенера;
- вирусные инфекции. К повреждению слухового нерва нередко приводят корь, грипп, герпес и краснуха. Негативно сказывается на здоровье также эпидемический паротит, который приводит к односторонней и двусторонней тугоухости. Нередко нарушение слуха обнаруживается и у пациентов, больных ВИЧ;
- различного рода воспаления. К потере слуха нередко приводят воспалительные процессы, которые развиваются в оболочках мозга (менингит) и во внутреннем ухе (гнойный лабиринтит). Опасность для слуха также представляют аденоидные разращения. Если они не исчезли в подростковом возрасте, в дальнейшем могут увеличиваться и поражать среднее ухо;
- бактериальные заболевания (сифилис, скарлатина).
Врачи также подразделяют заболевания на несколько видов, зависимо от периода нарушения слуха:
- Внезапная глухота. Этот вид патологии развивается в течение пары часов. Вызывать его могут следующие факторы: нарушение кровообращения в лабиринте, активизация вируса (свинка, герпес, корь), травма или опухоль.
- Острая тугоухость. Обычно развивается в течение пары дней. Если развитие патологии происходит больше недели, но меньше месяца, врачи диагностируют подострую форму заболевания.
- Хроническая тугоухость. Для патологии характерно постепенное снижение слуха, которое длится в течение пары лет. Тугоухость может быть стабильной или прогрессирующей.
Зависимо от того, какие звуки речевого диапазона не может воспринимать больной, выделяют четыре степени тугоухости:
- тугоухость 1 степени (26-40 дБ);
- тугоухость 2 степени (41-55 дБ);
- тугоухость 3 степени (56-70 дБ;
- тугоухость 4 степени (71-90 дБ).
Профилактика тугоухости
Наиболее эффективным профилактическим методом предотвращения тугоухости считается массовое обследование.
В особенности регулярное обследование у отоларинголога должны проходить люди из повышенных групп риска — те, которые работают на производстве.
Необходимо своевременно определить первые признаки тугоухости детей, так как если болезнь не лечить, она может впоследствии стать причиной отставания в развитии или задержки речи.
Обнаружили симптомы данного заболевания? Звоните Наши специалисты проконсультируют Вас!
Во время диагностического исследования врач определяет основную причину снижения слуха, уровень поражения, степень тугоухости. На первичном этапе диагностики, чтобы подтвердить ухудшение слуха пациента, врач может применять речевую аудиометрию.
Очень важно правильно поставить диагноз, отличив кондуктивную тугоухость от нейросенсорной. У больных с кондуктивной формой болезни врач обнаруживает во время отоскопии рубцы или повреждение барабанной перепонки.
Для оценки подвижности звукопроводящей системы используется пневматическая воронка Зигле.
Отличить один вид тугоухости от другого можно путем сравнения костной и воздушной проводимости. Если для нейросенсорной тугоухости свойственно существенное ухудшение обеих типов проводимости, то для кондуктивной — только воздушной. Кроме того, в дифференциальной диагностике заболеваний применяют также тесты Веббера и Ринне.
Во время диагностического обследования врач обращает внимание на наличие у больного таких симптомы тугоухости: болезни Меньера, пресбиакузиса, внезапной тугоухости.
Что касается последнего проявления патологии, то оно появляется в течение 12 часов и является последствием аллергической реакции на споры грибов, пыльцу растений, еду и другие аллергены.
Для этой формы патологии характерны потеря координации и головокружения.
Пресбиакузис предусматривает потерю восприятия высоких тонов. Чаще всего это клиническое проявление тугоухости обусловлено пожилым возрастом. Болезнь Меньера обычно сопровождается приступами головокружения. Пациент жалуется на звон и заложенность в ушах, а также потерю слуха.
Лечение тугоухости подбирается зависимо от его формы. В случае кондуктивной тугоухости, если у пациента случилось нарушение целостности или функциональности барабанной перепонки или слуховых косточек, врач может назначить операцию.
Сегодня разработано и практически внедрено множество оперативных методик восстановления слуха при кондуктивной тугоухости: мирингопластика, тимпанопластика, протезирование слуховых косточек.
Иногда восстановить слух можно даже при глухоте.
Для устранения последствий нейросенсорной тугоухости в течение долгого времени прибегали к применению слуховых аппаратов. Также используют кохлеарные имплантаты — специальные протезы, которые позволяют компенсировать потерю слуха.
Если нейросенсорная тугоухость была вызвана акустической травмой, вылечить ее возможно, если сразу же начать лечение стероидными препаратами. На первичном этапе лечения врач может назначить медикаментозную терапию. Хорошие результаты показывают электростимуляция, физиолечение, оксигенобаротерапия.


 На фото: аудиометрию проводит врач-сурдолог (специалист по патологии слуха) Хугаева Анна Алибеговна.
На фото: аудиометрию проводит врач-сурдолог (специалист по патологии слуха) Хугаева Анна Алибеговна.  Сенсоневральной тугоухостью считается снижение слуха, возникшее в результате нарушения деятельности воспринимающего звена звукового анализатора. Чаще всего причиной сенсоневральной тугоухости является повреждение структур внутреннего уха вплоть до их гибели. Клетки внутреннего уха высоко специализированы, крайне чувствительны к изменениям условий своего существования и не регенерируют после повреждения или , как принято говорить, не восстанавливаются. Питание же этих клеток обеспечивается за счет очень тонких сосудов. Поэтому изменение кровотока в них, возникающее даже под действием несущественных для других сосудов причин, достаточно быстро приводит к повреждению клеток внутреннего уха. Это является причиной как острой, так и хронической сенсоневральной тугоухости. Развитие же каждой из них и возможности лечения различны.
Сенсоневральной тугоухостью считается снижение слуха, возникшее в результате нарушения деятельности воспринимающего звена звукового анализатора. Чаще всего причиной сенсоневральной тугоухости является повреждение структур внутреннего уха вплоть до их гибели. Клетки внутреннего уха высоко специализированы, крайне чувствительны к изменениям условий своего существования и не регенерируют после повреждения или , как принято говорить, не восстанавливаются. Питание же этих клеток обеспечивается за счет очень тонких сосудов. Поэтому изменение кровотока в них, возникающее даже под действием несущественных для других сосудов причин, достаточно быстро приводит к повреждению клеток внутреннего уха. Это является причиной как острой, так и хронической сенсоневральной тугоухости. Развитие же каждой из них и возможности лечения различны. Хроническая сенсоневральная тугоухость развивается длительно, под сочетанным действием многих причин, которые приводит к постепенному, стойкому снижению кровотока в сосудах внутреннего уха. Пациент ощущает постепенное снижение слуха, как правило, на оба уха, нарушение разборчивости речи, шум в ушах. Диагноз так же устанавливается по результатам обследования, в том числе аудиологического. Помимо ЛОР врача в обследовании пациента участвуют невропатолог, терапевт. Их задачей является выявление причин нарушения кровообращения в сосудах внутреннего уха. Могут быть назначены различные дополнительные исследования: доплерография сосудов шеи и головы, реоэнцефалография, суточный мониторинг ЭКГ и др. При снижении слуха на одно ухо, в том числе и при сомнительном анамнезе у пациента с острой сенсоневральной тугоухостью, должна быть произведена МРТ головного мозга. Это исследование позволяет исключить опухоли в полости черепа, прежде всего, невриному (шванному) слухового нерва. Лечение хронической сенсоневральной тугоухости осуществляется в плановом порядке, за исключением случаев быстрого прогрессивного снижения слуха у пациента. Подбор препаратов в каждом случае должен быть индивидуальным и основываться на результатах проведенного обследования. Смысл лечения заключается в улучшении питания клеток внутреннего уха и поддержании их в функциональном состоянии. При повышении порогов слуха до 40 дБ пациенту рекомендуется подбор слухового аппарата. Его использование помогает пациенту жить безопасно и комфортно.
Хроническая сенсоневральная тугоухость развивается длительно, под сочетанным действием многих причин, которые приводит к постепенному, стойкому снижению кровотока в сосудах внутреннего уха. Пациент ощущает постепенное снижение слуха, как правило, на оба уха, нарушение разборчивости речи, шум в ушах. Диагноз так же устанавливается по результатам обследования, в том числе аудиологического. Помимо ЛОР врача в обследовании пациента участвуют невропатолог, терапевт. Их задачей является выявление причин нарушения кровообращения в сосудах внутреннего уха. Могут быть назначены различные дополнительные исследования: доплерография сосудов шеи и головы, реоэнцефалография, суточный мониторинг ЭКГ и др. При снижении слуха на одно ухо, в том числе и при сомнительном анамнезе у пациента с острой сенсоневральной тугоухостью, должна быть произведена МРТ головного мозга. Это исследование позволяет исключить опухоли в полости черепа, прежде всего, невриному (шванному) слухового нерва. Лечение хронической сенсоневральной тугоухости осуществляется в плановом порядке, за исключением случаев быстрого прогрессивного снижения слуха у пациента. Подбор препаратов в каждом случае должен быть индивидуальным и основываться на результатах проведенного обследования. Смысл лечения заключается в улучшении питания клеток внутреннего уха и поддержании их в функциональном состоянии. При повышении порогов слуха до 40 дБ пациенту рекомендуется подбор слухового аппарата. Его использование помогает пациенту жить безопасно и комфортно.