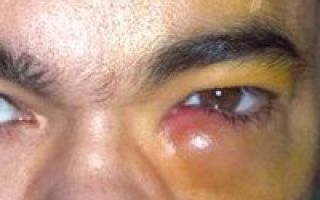
Дакриоцистит – воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или стеноза носослезного канала. Дакриоцистит проявляется постоянным слезотечением, слизисто-гнойным отделяемым из глаз, гиперемией и отеком слезного мясца, конъюнктивы и полулунной складки, припухлостью слезного мешка, локальной болезненностью, сужением глазной щели. Диагностика дакриоцистита включает консультацию офтальмолога с осмотром и пальпацией области слезного мешка, проведение слезно-носовой пробы Веста, рентгенографии слезоотводящих путей, инстилляционной флюоресцеиновой пробы. Лечение дакриоцистита может заключаться в зондировании и промывании слезно-носового канала антисептическими растворами, применении антибактериальных капель и мазей, физиопроцедур; при неэффективности показано проведение дакриоцистопластики или дакриоцисториностомии.
Дакриоцистит составляет 5-7% от всей патологии слезных органов, диагностируемой в офтальмологии. У женщин слезный мешок воспаляется в 6-8 раз чаще, чем у мужчин, что связано с более узким анатомическим строением каналов.
Дакриоциститом преимущественно заболевают лица в возрасте 30-60 лет; в отдельную клиническую форму выделяется дакриоцистит новорожденных.
Опасность дакриоцистита, особенно у детей, состоит в высокой вероятности развития гнойно-септических осложнений со стороны подкожной клетчатки век, щек, носа, мягких тканей глазницы, головного мозга (гнойного энцефалита, менингита, абсцесса мозга).
В норме продуцируемый слезными железами секрет (слезная жидкость) омывает глазное яблоко и оттекает к внутреннему углу глаза, где имеются, так называемые, слезные точки, ведущие в слезные канальцы. Через них слеза поступает сначала в слезный мешок, а затем через носослезный канал оттекает в полость носа.
При дакриоцистите ввиду непроходимости носослезного канала нарушается процесс слезоотведения, что приводит к скоплению слезы в слезном мешке – цилиндрической полости, расположенной в верхней части носослезного канала.
Застой слезы и инфицирование слезного мешка приводит к развитию в нем воспаления – дакриоцистита.
По клиническим формам различают хронический, острый дакриоцистит (абсцесс или флегмону слезного мешка) и дакриоцистит новорожденных. В зависимости от этиологии дакриоцистит может быть вирусным, бактериальным, хламидийным, паразитарным, посттравматическим.
Дакриоцистит
В основе патогенеза дакриоцистита любой формы лежит непроходимость носослезного канала. В случае дакриоцистита новорожденных это может быть связано с врожденной аномалией слезоотводящих путей (истинной атрезией носослезного канала), нерассосавшейся на момент рождения желатинозной пробкой или наличием плотной эпителиальной мембраны в дистальном отделе носослезного канала.
У взрослых приводящий к дакриоциститу стеноз или облитерация носослезного канала может возникать в результате отека окружающих тканей при ОРВИ, хроническом рините, синусите, полипах полости носа, аденоидах, переломах костей носа и орбиты, повреждениях слезных точек и канальцев в результате ранения век и др. причин.
Застой слезной жидкости приводит к потере ее антибактериальной активности, что сопровождается размножением в слезном мешке патогенных микроорганизмов (чаще стафилококков, пневмококков, стрептококков, вирусов, реже – туберкулезной палочки, хламидий и другой специфической флоры). Стенки слезного мешка постепенно растягиваются, в них развивается острый или вялотекущий воспалительный процесс — дакриоцистит. Секрет слезного мешка теряет свою абактериальность и прозрачность и превращается в слизисто-гнойный.
Предрасполагающими факторами к развитию дакриоцистита служат сахарный диабет, снижение иммунитета, профессиональные вредности, резкие перепады температур.
Клинические проявления дакриоцистита довольно специфичны. При хронической форме дакриоцистита наблюдается упорное слезотечение и припухлость в проекции слезного мешка. Надавливание на область припухлости приводит к выделению из слезных точек слизисто-гнойного или гнойного секрета. Отмечается гиперемия слезного мясца, конъюнктивы век и полулунной складки.
Длительное течение хронического дакриоцистита приводит к эктазии (растяжению) слезного мешка – в этом случае кожа над эктазированной полостью мешка истончается и приобретает синеватый оттенок.
При хроническом дакриоцистите высока вероятность инфицирования других оболочек глаза с развитием блефарита, конъюнктивита, кератита или гнойной язвы роговицы с последующим образованием бельма.
Острый дакриоцистит протекает с более яркой клинической симптоматикой: резким покраснением кожи и болезненной припухлостью в области воспаленного слезного мешка, отеком век, сужением или полным смыканием глазной щели.
Гиперемия и отек могут распространяться на спинку носа, веки, щеку. По внешнему виду кожные изменения напоминают рожистое воспаление лица, однако при дакриоцистите отсутствует резкое отграничение очага воспаления.
При остром дакриоцистите отмечаются дергающие боли в области орбиты, озноб, лихорадка, головная боль и другие признаки интоксикации.
Через несколько дней плотный инфильтрат над слезным мешком размягчается, появляется флюктуация, кожа над ним становится желтой, что свидетельствует о формировании абсцесса, который может самопроизвольно вскрыться.
В дальнейшем на этом месте может образоваться наружная (в области кожи лица) или внутренняя (в полости носа) фистула, из которой периодически выделяется слеза или гной. При распространении гноя на окружающую клетчатку развивается флегмона глазницы.
Острый дакриоцистит довольно часто принимает рецидивирующий характер течения.
У новорожденных дакриоцистит сопровождается припухлостью над слезным мешком; надавливание на эту область вызывает выделение слизи или гноя из слезных точек. Дакриоцистит новорожденных может осложняться развитием флегмоны.
Распознавание дакриоцистита производится на основании типичной картины заболевания, характерных жалоб, данных наружного осмотра и пальпаторного обследования области слезного мешка. При осмотре пациента с дакриоциститом выявляется слезотечение и припухлость в области газа; при пальпации воспаленного участка определяется болезненность и выделение из слезных точек гнойного секрета.
Исследование проходимости слезных путей при дакриоцистите проводится с помощью цветовой пробы Веста (канальцевой). Для этого в соответствующий носовой ход вводится тампон, а в глаз закапывают раствора колларгола.
При проходимых слезных путях в течение 2-х минут на тампоне должны появиться следы красящего вещества. В случае более длительного времени прокрашивания тампона (5-10 мин.) в проходимости слезных путей можно усомниться; если колларгол не выделился в течение 10 мин.
проба Веста расценивается как отрицательная, что свидетельствует о непроходимости слезных путей.
Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов. Проведение пассивной слезно-носовой пробы при дакриоцистите подтверждает непроходимость слезных путей: в этом случае при попытке промывания слезно-носового канала жидкость в нос не проходит, а струей вытекает через слезные точки.
В комплексе офтальмологической диагностики дакриоцистита используют флюоресцеиновую инстилляционную пробу, биомикроскопию глаза.
Контрастная рентгенография слезоотводящих путей (дакриоцистография) с р-ром йодолипола необходима для четкого представления об архитектонике слезоотводящих путей, локализации зоны стриктуры или облитерации.
Для идентификации микробных возбудителей дакриоцистита исследуют отделяемое из слезных точек путем бактериологического посева.
С целью уточняющей диагностики пациент с дакриоциститом должен быть осмотрен отоларингологом с проведением риноскопии; по показаниям назначаются консультации стоматолога или челюстно-лицевого хирурга, травматолога, невролога, нейрохирурга. Дифференциальная диагностика дакриоцистита проводится с каналикулитом, конъюнктивитом, рожей.
Острый дакриоцистит лечится стационарно. До размягчения инфильтрата проводят системную витаминотерапию, назначают УВЧ-терапию и сухое тепло на область слезного мешка. При появлении флюктуации абсцесс вскрывают.
В дальнейшем проводят дренирование и промывание раны антисептиками (р-ром фурацилина, диоксидина, перекиси водорода). В конъюнктивальный мешок закапывают антибактериальные капли (левомицетин, гентамицин, сульфацетамид, мирамистин и др.
), закладывают противомикробные мази (эритромициновую, тетрациклиновую, офлоксацин и т. д.). Одновременно при дакриоцистите проводится системная антибактериальная терапия препаратами широкого спектра действия (цефалоспоринами, аминогликозидами, пенициллинами).
После купирования острого процесса в «холодном» периоде выполняется дакриоцисториностомия.
Лечение дакриоцистита у новорожденных проводится поэтапно и включает выполнение нисходящего массажа слезного мешка (в течение 2-3 нед.), промывание слезно-носового канала (в течение 1-2 нед.
), проведение ретроградного зондирования слезного канала (2-3 нед.), зондирование носослезных путей через слезные точки (2-3 нед.).
При неэффективности проводимого лечения по достижении ребенком возраста 2-3 лет проводится эндоназальная дакриоцисториностомия.
Основным методом лечения хронического дакриоцистита служит операция – дакриоцисториностомия, предполагающая формирование анастомоза между полостью носа и слезным мешком для эффективного дренажа слезной жидкости.
В хирургической офтальмологии получили широкое распространение малоинвазивные методы лечения дакриоцистита — эндоскопическая и лазерная дакриоцисториностомия.
В некоторых случаях проходимость носослезного канала при дакриоцистите можно попытаться восстановить с помощью бужирования или баллонной дакриоцистопластики – введения в полость протока зонда с баллоном, при раздувании которого внутренний просвет канала расширяется.
Во избежание образования гнойной язвы роговицы, пациентам с дакриоциститом запрещается использовать контактные линзы, накладывать повязки на глаза, проводить любые офтальмологические манипуляции, связанные с прикосновением к роговице (тонометрию, УЗИ глаза, гониоскопию и др.).
Обычно прогноз при неосложненном дакриоцистите благоприятный.
Исходом язвы роговицы может являться бельмо, которое приводит не только к косметическому дефекту, но и стойкому снижению зрения; при перфорации язвы происходит развитие эндофтальмита и субатрофии глаза.
Течение дакриоцистита может осложниться флегмоной орбиты, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса, воспалением мозговых оболочек и ткани мозга, сепсисом. В этом случае высока вероятность инвалидизации и гибели пациента.
Профилактика дакриоцистита требует адекватного и своевременного лечения заболеваний ЛОР-органов, избегания травм глаз и лицевого скелета.
Воспаление слёзного канала или дакриоцистит
Отёк под глазом, покраснение, зуд и отделение гноя – так проявляется воспаление слезного канала или дакриоцистит. Болезнь возникает по причине сужения слёзного протока и появления инфекции в слёзном мешке.
Причины патологии
Чаще всего заболевание развивается на фоне врождённого сужения носослёзного канала, когда секрет слёзной железы не может отделяться из протоков с необходимой скоростью и застаивается в них. В застоявшейся слёзной жидкости образуется патогенная микрофлора. Воспаление под глазом возникает не только по причине врождённой особенности строения протоков, но и вследствие их закупорки.
К закупорке слёзных каналов приводят болезни:
- искривление перегородки носа;
- сахарный диабет;
- болезни глаз, провоцирующие воспаление (ячмень, конъюнктивит, блефарит, ирит);
- онкология глаз и носа;
- заболевания, активизирующие жизнедеятельность золотистого стрептококка и стафилококка (ангина, отит, гайморит);
- атеросклероз;
- киста слёзного мясца;
- образование камней в слёзных проходах.
Важно! Воспаления слёзных протоков часто отмечают у новорождённых.
В период внутриутробного роста слёзный канал закрыт плёнкой, после рождения она разрушается, что позволяет слезам спокойно отделяться. Но иногда этого не происходит, и слёзный секрет, накапливаясь в протоках, провоцирует воспалительный процесс.
К воспалению под глазом также приводят:
- засорение слёзного канала инородными предметами и пылью;
- переохлаждение;
- повреждения глаз;
- неполное удаление косметики и плохая гигиена.
Систематическое переохлаждение организма приводит к стенозу канала – сужению просвета вследствие спазма.
Возникновению воспаления слёзного канала также подвержены и пожилые: с возрастом слёзный проход сужается, что провоцирует нарушение слезоотделения и появление инфекции в слёзном мешке.
Симптомы воспаления слёзного канала
Признаки дакриоцистита проявляются постепенно. Как внешне выглядит воспаление слёзного канала можно увидеть на фото.
Первое, на что обращают внимание – это внезапное обильное слезотечение при низких температурах воздуха. Симптом говорит о начальном этапе заболевания.
Другие признаки дакриоцистита:
- синдром мокрого глаза;
- отёк нижнего века;
- помутнение зрения;
- зуд, краснота, болезненность век;
- увеличение лимфоузлов за ушами;
- неконтролируемое слезотечение;
- гнойные выделения из слёзного протока.
В тяжёлых случаях отёк нижнего века сужает глазную щель. Обычно болезнь диагностируют только с одной стороны.
Важно! Первые признаки заболевания у грудничка – покраснение внутреннего уголка глаза, закисание, нехарактерная беспокойность и отказ от груди. После обнаружения этих признаков срочно обращайтесь к врачу.
К какому врачу обратиться?
Взрослые с симптомами дакриоцистита обращаются к врачу-офтальмологу. Детям требуется первичный приём педиатра, который, при необходимости, даст направление к офтальмологу. Если воспаление приняло запущенную форму, офтальмолог направит к челюстно-лицевому хирургу или стоматологу для проведения операции.
Диагностика
Сначала проводят визуальный осмотр пациента и собирают анамнез, затем назначают диагностические мероприятия.
Для выявления заболевания и определения его тяжести проводят следующие исследования:
- Дакриоцистография. Рентгенологическое исследование проходимости протока путём введения в него контрастного вещества.
- Риноскопия. Детальное исследование верхних дыхательных путей и слёзных проходов при помощи оптического прибора – эндоскопа.
- Слёзно-носовая проба по Весту. В глаз закапывают цветной раствор, помещают в нос ватные тампоны и через время определяют уровень сужения протоков по цветным следам на ватных тампонах.
- Бактериологическое исследование. Берут мазок со слизистых глаза для определения возбудителей.
- Анализ крови и мочи.
- Биомикроскопия. Слизистые оболочки глаза исследуют под микроскопом.
При тяжёлых формах заболевания или для более точной диагностики проводят магнитно-резонансную томографию костей лицевого черепа.
Лечение при воспалении слёзного канала
Что делать при закупорке слёзного протока? Заболевание лечат при помощи лекарств, массажа и народных средств. При тяжелых случаях проводят хирургическую операцию.
Лекарства
Для терапии дакриоцистита назначают препараты как для приёма внутрь, так и для местного применения.
| Группа препаратов | Действие | Примеры |
| Антибиотики | Уничтожают патогенную микрофлору в организме, борются с бактериями | Ампициллин, Оксациллин |
| Капли для глаз | Подавляют размножение патогенных микроорганизмов | Сульфацил натрия, Левомицетин, Гентамицин |
| Антисептики | Обеззараживают, препятствуют нагноению и разложению тканей в очаге воспаления | Фурацилин, Диоксидин, Хлоргексидин |
| Мази | Оказывают местное антибактериальное действие, препятствуют размножению бактерий | Тетрациклиновая, Эритромициновая, Флоксал |
| Иммуномодуляторы | Стимулируют иммунную систему к активной защите организма | Цитовир-3, Арбидол, Дибазол |
Важно! Если в течение 3 дней улучшение не наступает, назначенные препараты не эффективны – сообщите об этом лечащему врачу.
Лечение воспаления носослёзного канала только аптечными препаратами признано малоэффективным: наравне с приёмом лекарств необходимо регулярно делать массаж, чтобы как можно быстрее прочистить слёзный мешок от скопившегося гноя.
Как лечить народными средствами?
Терапия непроходимости носослёзного канала народными рецептами в домашних условиях допустима в комплексе с фармацевтическими препаратами, при условии отсутствия гиперчувствительности к компонентам.
Самые эффективные народные средства:
- Алоэ. Разведите свежий сок алоэ с холодной кипячёной водой в пропорции 1:1 и закапывайте в глаза 4-5 раз в день.
- Каланхоэ. Выдавите свежий сок каланхоэ и закапайте по 2 капли в каждую ноздрю в положении лёжа. Для закапывания ребёнку разбавьте сок в равных пропорциях кипячёной водой. Каланхоэ вызывает чихание, в процессе которого происходит естественное прочищение слёзного канала от гноя. Делайте процедуру 1 раз в сутки.
- Ромашка. Заварите 3 ст. л. сухих цветков ромашки в 1 литре кипящей воды, дайте настояться 1 час. Смочите в настое ватный диск и приложите к больному глазу. Примочка должна быть тёплой, не горячей. Держите компресс до его полного остывания. Примочки с ромашкой рекомендуется делать 2 раза в сутки до выздоровления.
- Чабрец. Заварите 1 ч. л. сухого чабреца в 200 мл кипящей воды, через 30 минут процедите. Выполняйте промывание глаз тёплым настоем чабреца 2 раза в сутки.
- Чай. Сделайте очень крепкую заварку из чёрного чая и используйте её ля промывки глаз и удаления из них гноя не менее 4 раз в сутки.
- Прополис. Принимайте внутрь по 30 капель водного экстракта прополиса 3 раза в сутки. Прополис – природный антибиотик, укрепляет иммунитет и снимает воспаление изнутри.
Делайте компрессы и промывания не только для забитого гноем глаза, но и для здорового – так можно защитить здоровый глаз от воспаления.
Хирургическое лечение
Хирургическое лечение проводят, когда терапевтический эффект от использования лекарств и массажа не наступает. У взрослых процесс проходит под местной анестезией, у детей – с общим наркозом.
Виды операций при дакриоцистите:
- Зондирование – чистка канала при помощи тонкого стержня. В процессе зондирования удаляются спайки и плёнки, образованные в результате воспаления.
- Бужирование – расширение узкого от рождения или спазмированного канала.
- Дакриоцисториностомия – создание прохода для жидкости из слёзного мешка в полость носа. В ходе операции тщательно промывают слёзный мешок и удаляют скопившийся в нём гной.
- Дакриоцистэктомия – удаление слёзного мешка через разрез на коже.
Массаж при непроходимости слёзного протока
Массаж делают для удаления гноя из слёзного мешка. Процедура является неотъемлемой частью терапии дакриоцистита у детей. Массаж эффективен на начальных этапах болезни.
Не выполняйте массаж с длинными ногтями на руках – они могут травмировать глаз и слизистые.
Техника выполнения:
- Тщательно вымойте руки и обработайте их антисептиком.
- Чистым ватным тампоном, смоченным в фурацилине, почистите глаз от скопившегося гноя.
- Нащупайте слёзный мешок: он находится ниже внутреннего уголка глаза. Поставьте палец на слёзный мешок и с небольшим давлением промассируйте его 10 секунд сначала по часовой стрелке, затем против часовой стрелки.
- Палец на слёзном мешке. Сделайте 5-7 толчкообразных движений вверх с небольшим нажатием, выдавливая находящийся внутри гной наверх.
- Такие же движения повторите по направлению вниз.
- Поставьте палец на переносицу у внутреннего уголка глаза. Массирующими движениями с надавливанием перемещайте палец от переносицы к углу глаза, повторите 5-7 раз.
- Во время выполнения массирования из слёзного канала будет отделяться гной – по завершении массажа уберите его из глаза при помощи ватного тампона, смоченного в фурацилине.
Выполняйте массаж в строгой очерёдности. Частота выполнения – 5 раз в сутки. Детям рекомендовано делать массаж слёзного мешка перед кормлениями.
Важно! Нельзя делать массаж при запущенном дакриоцистите – это может привести к развитию воспаления глазницы или глазного яблока.
Возможные последствия и осложнения
При запоздалом или неправильном лечении воспаление усиливается, что чревато серьёзными осложнениями.
Обложения дакриоцистита:
- истончение роговицы;
- энцефалит;
- воспаление глазницы;
- воспаление глазного яблока;
- менингит;
- абсцесс мозга или слёзного мешка.
Воспаление слизистой глаза сопровождается микротравмами роговицы. При длительном течении болезни на роговице глаза появляются язвочки и эрозии, через которые в полость глазного яблока проникает инфекция.
Воспаление носослёзного канала развивается быстро и при отсутствии лечения может распространиться на соседние ткани и органы. Чтобы предотвратить необходимость оперативного вмешательства, вовремя обращайтесь к врачу. Не пускайте течение болезни на самотёк – дакриоцистит может привести к потере зрения.
Лечение дакриоцистита у взрослых — перечень эффективных методов: массаж, капли, зондирование
Дакриоциститом называют офтальмологическое воспаление слезного мешка, в котором эти процессы развиваются по причине закупоривания носослезных каналов.
Принято считать, что это исключительно детское заболевание, которое поражает новорожденных, однако в некоторых ситуациях он может развиваться и у взрослых (в этом случае говорят о приобретенном дакриоцистите).
Что такое дакриоцистит у взрослых?
Дакриоцистит (код по каталогу МКБ-10 – H04.3) – это острое воспаление слезных протоков. Заболевание у взрослых переносится легче, чем в случаях с детьми.
- Встречается патология во взрослом возрасте достаточно редко: из всех обращающихся к офтальмологу только у 6% взрослых диагностируется дакриоцистит.
- Женщины в пять раз чаще обращаются к врачам с этой проблемой, и офтальмологи объясняют это различиями в строении носослезного канала у женщин и мужчин.
- По статистике заболевание поражает чаще людей средней возрастной группы.
- В нормальном состоянии вырабатываемая в слезном мешке слеза, пройдя через такой канал, собирается во внутреннем уголке глаза, после чего вновь уходит через каналы внутрь носовой полости.
- Если на каком-то этапе проходимость канала затрудняется или ограничивается полностью – диагностируется дакриоцистит.
Фото
Причины заболевания
В отличие от детей, у которых это заболевание является врожденным и возникает из-за неразорвавшейся вовремя защитной пленки, причины дакриоцистита у взрослых иные:
- патологическое сужение и закрытие носослезного канала;
- вирусные или бактериальные заболевания, способствующие развитию отеков, которые пережимают слезные каналы;
- переломы костей орбиты глаза или носа;
- нарушение целостности слезных каналов из-за перенесенных травм;
- попадание в слезные каналы инородных тел;
- полипы в носовой полости.
Симптомы дакриоцистита у взрослых
Симптоматика дакриоцистита у взрослых схожа с признаками этой болезни у детей.
В частности, может наблюдаться неконтролируемое слезоотделение или его отсутствие, область слезного мешка заметно припухает, веки и уголки глаз обретают красный оттенок.
- А спустя несколько часов вместо слез начинает обильно или не очень выделяться гнойный экссудат.
- Если надавить на слезный мешок – пациент испытывает болезненные ощущения, при этом если заболевание протекает в острой форме – такие боли могут быть ноющими и весьма чувствительными.
- При хронической форме болевой синдром может отсутствовать полностью.
Острая и хроническая форма
Различить два вида заболевания можно по симптоматике, и в острой форме у пациента можно наблюдать следующие симптомы;
- повышение температуры тела;
- отечность в области слезных мешков;
- сужение глазной щели;
- возможен отек век;
- боли в области орбиты глаза;
- проявление общих симптомов интоксикации организма.
- Опухоль, которая хорошо прощупывается в области слезного мешка, начала может быть плотной на ощупь, но спустя несколько дней она начинает размягчаться, а отек спадает.
- В этот период формируется абсцесс, который может самопроизвольно вскрыться, и из-за оттока из него гноя уменьшается отек.
- В хронической форме боли пациент не испытывает, но при этом у него наблюдается сильное постоянное слезотечение, а отек в области слезного мешка превращается в опухоль, при надавливании на которую из слезных канальцев начинает вытекать гной.
Диагностика
- Диагностирование у взрослых начинается со сдачи общего анализа мочи и крови, после чего специалист берет мазок для бактериального посева.
- Далее обязательно выполняется риноскопия, которая нужна для исключения заболеваний, связанных с аномалиями в строении носа.
- Иногда такие нарушения могут вызвать дакриоцистит, и в этих случаях нередко необходимо хирургическое вмешательство.
- Обязательно проводят канальцевую пробу, в ходе выполнения которой в глаза пациента закапывают красящий раствор колларгол.
После такой инстилляции наблюдают за глазным яблоком пациента с целью определить, уходит ли это вещество в канальцы. Если этого не происходит – это говорит об их закупорке.
Лечение
Лечение дакриоцистита у взрослых на ранних стадиях предполагает исключительно консервативное лечение: это стандартный массаж канальцев и применение антибактериальных каплей для глаз.
Если это не помогает – требуется механическая прочистка каналов с помощью специального хирургического зонда.
Массаж при дакриоцистите
В первую очередь рекомендуется обойтись одним лишь массажем. Эта процедура служит для выдавливания содержимого из слезного мешка.
- Пациент может выполнять массаж самостоятельно, надавливая на внешний уголок глаза кончиком пальца и постепенно переходя к внутреннему уголку, не прекращая давление.
- На видео подробно рассказано и показано как делать массаж самостоятельно:
Капли
Поэтому более эффективным считается применение следующих каплей для глаз:
- фузидиевая кислота;
- цефуроксим;
- хлорамфеникол;
- тетрациклин;
- доксициклин.
В случае, если уже происходит формирование абсцесса – хорошо помогают физиотерапевтические процедуры, хотя предпочтительнее провести операцию по вскрытию абсцесса.
Зондирование
- Если консервативное лечение не дает результатов – специалисты назначают зондирование.
- Для новорожденных этот метод не применяются, а вот детям от года и тем более взрослым этот способ может помочь.
- При выполнении такой процедуры выполняется местная анестезия, после чего врач вводит в слезный канал жесткий зонд, который пробивает скопившиеся пробки и расширяет каналы.
- Иногда получается обойтись всего одной процедурой, хотя каждый третий случай требует повторного вмешательства через несколько дней.
- В целом прогнозы при такой процедуре благоприятны, и у 9 из 10 пациентов после зондирования процессы обращения жидкостей в слезных канальцах восстанавливаются.
Возможные последствия и прогнозы лечения
- Дакриоцистит относится к тем видам офтальмологических патологий, которые нельзя пускать на самотек в надежде, что со временем болезнь не будет прогрессировать.
- Если слезный мешок и слезный канал воспаляются – это уже само по себе говорит о присутствии в очагах воспалений патогенной микрофлоры.
- Если вовремя не лечить дакриоцистит – возможно развитие следующих болезней в качестве осложнений:
- воспаление оболочек и тканей мозга;
- сепсис;
- тромбоз каверзного синуса;
- флегмона орбиты глаза;
- тромбофлебит вен орбитальной области.
Иногда диагностируется присоединение язвы роговой оболочки. Следствием этого является развитие бельма.
- Если бельмо и не образуется – изъязвления роговицы могут привести к перфорации, что приводит к субатрофии глаза.
- Это достаточно серьезные осложнения, при которых даже потеря зрения является оптимистичным прогнозом: чаще всего развитие таких процессов приводит к летальному исходу.
- Но такие последствия характерны для запущенных форм болезни.
Профилактика
Также необходимо постоянно следить за гигиеной органов зрения и беречь их от травм и повреждений, которые также могут привести к нарушениям функций слезных каналов.
Лечение закупорки слезного канала
Воспаление слезного канала (дакриоцистит) – патологическое состояние при котором жидкость не может пройти через канал слезной железы. Иногда проток попросту засоряется. В результате этого слезы проникают в околоносовые пазухи и там застаиваются, создавая идеальные условия для развития патогенных микроорганизмов. Воспаление проходит в острой и хронической форме.
Причины появления
Дакриоцистит возникает при наличии патологий физиологического характера, а именно врожденного сужения протока (стенозе). Иногда врачи выявляют полную закупорку протока слезного канала.
- Травматизм глаз или околоносовой пазухи.
- Воспалительный процесс носа, который провоцирует отечность тканей, находящихся вокруг глаза.
- Инфекционный процесс вызванный бактериями и вирусами, что ведет к забиванию протока.
- Попадание инородных частиц в глаз либо работа в пыльных и задымленных помещениях. В результате канал засоряется.
- Аллергия на воздействие раздражителя.
- Снижение защитных свойств организма.
- Перегрев и переохлаждение.
- Наличие сахарного диабета.
Очень часто данная патология встречается у новорожденных малышей. Это обусловлено особенностью строения слезных протоков. Когда ребенок пребывает в околоплодных водах, слезной канал закрыт специальной мембраной, которая должна разорваться во время родов или после них. Данный процесс не происходит, если имеет место патология.
Слезы собираются в канале и это провоцирует воспалительный процесс. В основном развивается у женщин. Мужчины также не исключение, но у них данная патология выявляется очень редко. Причина – отличия в строении слезного канала.
Женщины пользуются косметическими средствами, большинство которых становятся причиной возникновения воспаления.
Симптомы заболевания
Слезы необходимы для нормального функционирования органов зрения. Они увлажняют роговицу глаза, защищают от механических раздражителей, выполняют антибактериальную функцию.Иногда слезы перестают течь, это первый признак непроходимости слезного канала. Лечение – один из способов справиться с проблемой и не допустить развития каналикулита. Иногда помогает массаж слезного канала.
- болезненные и неприятные ощущения в области глаза;
- покраснение кожного покрова вокруг глаза;
- чувство сдавливания и распирания;
- вздутие кожного покрова;
- слезотечение;
- отек;
- проблемы со зрением;
- увеличенное выделение слизи, которая плохо пахнет;
- образование гноя;
- высокая температура тела;
- интоксикация организма.
Острая стадия дакриоцистита появляется воспалительным процессом затрагивающим один глаз. При хронической стадии слезной канал отекает, глаз краснеет и увеличивается количество слез.
При подобных симптомах необходимо обратиться к врачу. Закупорка может возникнуть и на острой, и на хронической стадии. Скапливание слезной жидкости повышает вероятность возникновения инфекционных процессов.
Диагностика
Дакриоцистит выявляется без особых затруднений. На приеме врач проводит визуальную оценку глаза и пальпацию слезного мешка.
- Тест с использованием краски. Глаз закапывается раствором с красящим веществом. Если через несколько минут в глазу появляется пигмент, то это сигнализирует о закупорке слезных каналов.
- Зондирование. Используя зонд с иглой офтальмолог внедряется в проток, что способствует его расширению и избавлению от проблемы.
- Дакриоцистография. Проведение рентгенологического исследования с введением красящего вещества. На снимке можно рассмотреть строение системы глаза и выявить проблему.
- Проходимость можно также проверить пробой Веста. В носовой ход, со стороны поражения, помещают ватный тампон. В глаз закапывают колларгол. Нормой считается состояние, когда спустя 2 минуты тампон окрасится в темный цвет. Если тампон остается чистым или закрашивается через 10 минут, это говорит о проблеме.
Лечение
Глаза — зеркало души. Когда возникает проблема с глазом, не стоит рисковать. Лечение должен назначать врач после предварительной диагностики. Метод лечения подбирается в зависимости от формы и причины патологии, которая его спровоцировала, возрастных особенностей.
- Промывка глаза антибактериальными и дезинфицирующими растворами.
- Применение специальных капель и мазей.
- Массажные процедуры и компрессы, помогающие прочистить канал.
Промывание глаз антисептическими растворами проводится несколько раз в день. Процедура проводится врачом офтальмологом в стационарных условиях.
Мази и капли, оказывающие антибактериальный эффект:
- Флоксал — антибактериальный препарат широкого спектра воздействия. Борется с воспалительным процессом. Курс лечения составляет 10 дней, по две капли два раза в сутки.
- Дексаметазон — капли обладающие антибактериальным эффектом. Эффективны при инфекционных процессах. Закапывать 5 раз в сутки. Необходимая дозировка и курс лечения подбираются врачом индивидуально для каждого пациента.
- Левомицетин – гормональный препарат. Применяется при аллергических реакциях и воспалениях.
- Ципрофлоксацин — назначается при инфекциях слезного канала. Закапывается каждые три часа.
Средства имеют противопоказания и побочные эффекты. Медикаментозная терапия проводится под присмотром лечащего врача.
Если лечение не оказывает положительного эффекта, проводится бужирование – очистка слезного канала от гнойного содержимого;Быстро справиться заболеванием можно только при своевременно начатом лечении.
При негативных симптомах необходимо посетить офтальмолога.
Радикальные способы борьбы
При отсутствии положительного эффекта от медикаментозного лечения, а также если причиной является опухоль или киста – проводиться хирургическое лечение.
Оперативное вмешательство бывает:
- Эндоскопическая дакриоцисториностомия. В проток вводиться аппарат с камерой. С помощью эндоскопа совершают прокол или надрез. Создают специальный клапан, главная цель которого – дренирование. Восстановительный период составляет 7 дней.
Паралельно проводиться антибиотикотерапия, для недопусщения риска развития воспалительного процесса. Главное преимущество – отсутствие видимых следов после проведения операции.
- Баллонная дакрицитопластика – вмешательство, которое ввиду своей безопасности проводится даже новорожденным. В канал вводиться проводник с резервуаром наполненным жидкостью. Позволяет добиться расширения участка, тем самым пробивая его.
Процедура проводиться под местным обезболиванием. В реабилитационный период назначаются специальные капли и антибактериальные препараты.
Массаж
Подготовить руки перед проведением процедуры: вымыть, продезинфицировать либо надеть перчатки.
Схема проведения массажа:
- Надавливать на внешний уголок глаза, поворачивать палец к переносице.
- Аккуратно нажимать и массировать слезной мешок, извлекая из него гнойные массы.
- Закапать теплый раствор фурацилина и удалить отделяемое.
- Осуществлять давяще-массирующие движения по слезным каналам.
- Толчкообразные движения по носослезному мешочку с некоторым усилием для открытия канала и извлечения отделяемого.
- Закапать раствор левомицетина.
Народные средства
После предварительного одобрения с врачом, успешно применяют народную медицину в домашних условиях.
Народные средства лечения:
- Алоэ. При воспалении хорошо закапывать свежеприготовленный сок алоэ, наполовину разбавленные с физраствором.
- Очанка. Готовить аналогично. Использовать для закапывания глаз и накладывания компрессов.
- Ромашка. Обладает антибактериальным эффектом. Необходимо взять 1 ст. л.
сбора, проварить в стакане кипятка и настоять. Применять для промывания глаз.
- Чабрец. Благодаря противовоспалительным свойствам настой применяют при дакриоцистите.
- Каланхоэ. Природный антисептик. Листья срезать и два дня подержать в холодильнике.
Далее добыть сок и развести в пропорции 1:1 с физраствором. Данное средство можно применять для лечения детей. Взрослым можно закапывать концентрированный сок в нос по 2 капли. Человек начинает чихать, в процессе чего слезный канал очищается от гноя.
- Листья с розы.
Подходят только те цветы, которые выращены на собственном участке. Понадобится 100 гр. сбора и стакан кипятка. Проварить пять часов. Использовать в виде примочек.
- Бурда плющевидная. Столовую ложку травы заварить в стакане кипятка, проварить 15 минут. Применять для промываний и компрессов.
- Сладкий перец. Стакан из плодов сладкого перца пить каждый день. добавив чайную ложку меда.
Выводы
Профилактические меры напрямую зависят от причин непроходимости. Снизить риск распространения инфекции можно соблюдая правила личной гигиены.Исключить растирания глаз грязными руками. Не контактировать с больными конъюнктивитом. Иметь личную декоративную косметику. Правильно пользоваться компактными линзами.