Главная / Кардиолог / Лечение кардиосклероза
Кардиосклероз — заболевание сердечной мышцы, которое характеризуется деформацией сердечных клапанов и замещением мышечной ткани сердца соединительной. Из-за того, что рубцовая ткань не участвует в сокращении сердца, миокард начинает работать с возрастающей нагрузкой.
Сердечная мышца постепенно увеличивается в размерах, развивается гипертрофия левого желудочка, а потом и других отделов сердца.
Со временем резервы гипертрофированного миокарда исчерпываются, это приводит к уменьшению сократительной способности сердца (оно не может нормально перекачивать кровь) и развитию недостаточности кровообращения, то есть сердечной недостаточности.
Это заболевание сердца, которое может возникнуть в любом возрасте, но на фоне сосудистых поражений отмечается в основном у пациентов среднего и пожилого возраста.
Причины кардиосклероза
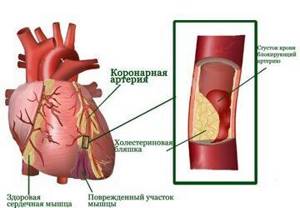
В основе атеросклеротического кардиосклероза лежит нарушение просвета сосудов с хронической нехваткой кислорода и питательных веществ в мышце сердца.
Кардиосклероз встречается у людей всех возрастов. Однако причины, которые будут приводить к замещению нормальных тканей сердца соединительными, в зависимости от возраста, существенно различаются.
- У детей кардиосклероз обычно является исходом воспалительных или дистрофических процессов в миокарде.
- У взрослых – это результат сердечных болезней, нарушения обмена веществ и в меньшей степени изменения из-за воспалительных процессов в миокарде.
К развитию кардиосклероза приводят:
- миокардиты (воспаление сердечной мышцы),
- кардиодистрофии (поражение мышцы вследствие нарушения ее питания),
- ишемическая болезнь сердца(повреждения из-за нарушения кровоснабжения миокарда),
- атеросклероз коронарных артерий (из-за нарушения притока крови и питания миокарда).
Кардиосклероз на фоне дистрофических процессов формируется:
- при чрезмерных физических нагрузках у профессиональных спортсменов,
- при эндокринной патологии (болезни щитовидной железы, ожирение, диабет),
- при нарушениях обмена витаминов и их хроническом дефиците,
- при анемияхтяжелой степени и длительном их течении,
- при интоксикациях (алкоголизм, токсические производства),
- при амилоидозе(накоплении в тканях сердца особого вещества – студенистой массы амилоида),
- при нарушении обмена железа с его накоплением в тканях (гемосидероз).
Кардиосклероз при ишемической болезни сердца возникает:
- при стенокардии,
- при инфарктах миокарда.
Факторы риска
Кардиосклероз развивается вследствие инфаркта миокарда, атеросклероза, миокардита и различных миокардиодистрофий. Эти заболевания, в свою очередь, возникают чаще всего из-за неправильного образа жизни:
- переедание;
- курение;
- употребление алкоголя;
- гиподинамия (малоподвижный образ жизни) или, наоборот, чрезмерные физические нагрузки;
- постоянные эмоциональные стрессы.
Механизм развития
Все описанные выше причины приводят к дефициту кислорода в тканях миокарда и постепенному замещению нормальной мышцы на соединительную ткань. Участки этой ткани свою функциональную нагрузку выполнять не могут, и работу сердца берут на себя соседние нормальные участки.
За счет этого формируется их гипертрофия (увеличение размера мышц из-за активной работы). Но длительно такие нагрузки сердце выдержать не может – мышцы утомляются, снова замещаются соединительной тканью. Эта ткань тянется, и полости сердца расширяются, нарушается кровообращение. Формируется сердечная недостаточность.
Виды кардиосклероза
По степени распространенности процесса выделяют:
- очаговые поражения (только небольшие зоны имеют соединительную ткань, по сути это рубцы на сердце),
- диффузные поражения (соединительная ткань прогрессивно замещает собой обширные участки миокарда).
Также кардиосклероз можно разделить на определенные формы:
- первичный кардиосклероз, возникающий на фоне системных заболеваний соединительной ткани,
- постинфарктный, возникает на месте инфаркта миокарда, где формирует рубец.
- миокардитный, возникает на фоне тяжелого воспаления мышцы, при этом нет повреждений сосудов сердца.
- заместительный кардиосклероз, называемый миофиброзом, происходит образование рубцовой ткани на месте хронически голодающих мышечных клеток (при атеросклеротическом поражении сосудов с постепенным сужением их просвета). Соединительная ткань замещает собой отмирающие клетки миокарда.
Симптомы кардиосклероза
Клинические проявления кардиосклероза зависят от степени распространения соединительной ткани по отношению к здоровой ткани миокарда. Чем больше рубцов, тем более выражена сердечная недостаточность и ее внешние проявления: одышка, отеки, нарушения сердечного ритма (мерцательная аритмия и экстрасистолия).
При распространенной, диффузной форме кардиосклероза возникают признаки сердечной недостаточности:
- одышка,
- сердечные отеки на руках и ногах,
- кашель в ночное время из-за застойных явлений в легких,
- тахикардия со снижением давления,
- накопление жидкости в полостях тела – брюшной и грудной.
Особенно опасны осложнения далеко зашедшего кардиосклероза в виде
- развития аритмий (мерцательной аритмии, экстрасистолии, блокад сердца)
- аневризмы в местах очагов кардиосклероза – выпячивания тканей с истончением стенки и опасностью разрыва (разрыв сердца).
- развития хронической сердечной недостаточности с нарушением перекачивания крови.
Диагностика
Кроме анамнеза с указанием на болезни сердца и другие патологии, врачу важен осмотр и типичные жалобы пациентов. Но основными методами диагностики кардиосклероза являются:
- УЗИ сердца с оценкой его сократимости, строения, размеров и формы,
- доплерография сосудов с оценкой кровотока по коронарным сосудам, участков ишемии миокарда, состояние клапанов сердца и т.д.,
- ЭКГ с изменениями в проводящей системе, наличие инфарктов свежего происхождения или в рубцовой стадии с их точной локализацией.
- рентген сердца с нескольких проекциях, для визуальной оценки его размера и состояния.
- КТ и МРТ сердца с обнаружением участков измененного миокарда.
Диагностикой и лечением кардиосклероза занимаются терапевты и кардиологи, иногда к ним присоединяются кардиохирурги — при необходимости коррекции изменений путем операций.
К сожалению, лекарств и методик лечения, которые бы заставили соединительную ткань вновь трансформироваться в мышечную – не существует. Поэтому лечение направлено на поддержание в работоспособном состоянии оставшегося миокарда и остановку разрастания соединительной ткани.
Кроме того, при кардиосклерозе необходимо лечение имеющихся нарушений сердца, вызванных болезненным процессом:
- терапия миокардитов, дистрофии миокарда и атеросклероза,
- лечение, направленное на устранение ишемии миокарда,
- прием препаратов для нормализации сердечного ритма (кордарон, амиодарон, ритмонорм и другие),
- препараты для активации и улучшения обменных процессов в миокарде (коргликон, допамин,симдакс, актовегин, кардионат и другие).
- диетические ограничения – пониженное количество соли и сахара, низкоуглеводная диета, уменьшение постребления холестерин-содержищих продуктов с целью профилактики атеросклероза,
- ограничение нагрузок при перенапряжении мышцы сердца,
- хирургическая коррекция аневризм, вживление кардиостимулятров при нарушениях ритма и т.д.
Профилактика кардиосклероза
- Для профилактики кардиосклероза, а также для прохождения курса реабилитации после перенесенного инфаркта миокарда, санаторно-курортные учреждения предлагают специальные оздоровительные программы, направленные на постепенное восстановление функций сердечной мышцы.
- При кардиосклерозе назначается щадящий режим с дозированными нагрузками, для того, чтобы рубцевание происходило правильно, без образования аневризм; а также специальная диета, в которой сведено к минимуму количество животных жиров, снижено количество поваренной соли и дозировано суточное потребление жидкости.
- Процедуры, применяемые при кардиосклерозе:
- лечебная физкультура;
- массаж;
- сухие углекислые ванны;
- лечебная ходьба;
- ванны (радоновые, йодобромные, минеральные);
- подводный душ-массаж;
- инфракрасная сауна.
В нашем Медицинском центре «Север» г.
Александров прием ведет опытный врач-кардиолог, специалист высокого класса, который проведет комплексную диагностику заболевания и назначит необходимое лечение.
Обращаясь к нам, Вы можете быть уверены в качественном результате!
Записаться на прием к специалисту и узнать все подробности можно по телефону: 8 (49244) 9-32-49
Кардиосклероз сердца
Кардиосклероз представляет собой патологический процесс, ведущий к локальному или диффузному разрастанию соединительной ткани в сердце, вследствие чего образуются рубцы различного расположения и величины. Мышечные клетки сердца замещаются на нефункциональную ткань, происходит деформация клапанов и мышца теряет свои сократительные способности.
Причины заболевания
В Большой Медицинской Энциклопедии выделяется 3 основные причины кардиосклероза:
- наличие воспалительных процессов, которые поражают сердечную мышцу;
- сужение крупных сосудов сердца, в результате чего развивается гипоксия, и возникает недостаточность кровоснабжения среднего мышечного слоя сердца;
- увеличение органа в объеме и растяжение его стенок.
Помимо этого на возникновение кардиосклероза оказывают влияние образ жизни и генетическая предрасположенность.
На развитие патологии наиболее сильно влияют:
- курение;
- постоянные стрессы;
- отсутствие физических нагрузок, неактивный образ жизни;
- употребление в больших количествах острой и жирной пищи;
- систематическое переедание и избыточный вес;
- злоупотребление алкоголем;
- частые и длительные тяжелые физические нагрузки;
- наследственность.
Симптомы
При атеросклеротической и постинфарктной формах симптомы кардиосклероза сердца примерно одинаковы:
- ритм сердца прослушивается с перебоями;
- затруднения с дыханием (одышка);
- усиленное сердцебиение;
- отек легких;
- боли в области сердца;
- увеличение печени, отеки конечностей, скопление жидкости в брюшной и плевральных полостях.
Обе эти формы заболевания могут сопровождаться артериальной гипертензией.
Выделенные симптомы кардиосклероза сердца развиваются по нарастанию, так как само по себе заболевание имеет тенденцию к прогрессированию по мере образования рубцов.
Диагностика
При постановке диагноза «кардиосклероз» кардиолог учитывает предыдущий анамнез – наличие ишемической болезни сердца, атеросклероза, перенесенных в прошлом инфаркта миокарда, ревматизма, миокардита и т. д. Также учитывается относительная стабильность аритмий (экстрасистолии, мерцательной аритмии) и сердечной недостаточности (акроцианоза, одышки, отеков).
Диагноз уточняется при помощи электрокардиографии (ЭКГ), эхокардиографии (ЭхоКГ), данными магнитно-резонансной томографии сердца (МРТ).
Определить форму заболевания бывает достаточно сложно. Особенно часто возникают затруднения при дифференциации миокардитического и атеросклеротического кардиосклероза.
О наличии атеросклеротической формы свидетельствует наличие гипертонической и ишемической болезни сердца, результаты велоэргометрической и фармакологической проб, ЭКГ-изменения.
Последствия кардиосклероза
Заболевание введет к ухудшению работы сердечной мышцы и повышению риска разнообразных осложнений. Даже если устранить причины и остановить патологический процесс, наличие соединительной ткани в миокарде ведет к неблагоприятным последствиям. В скором будущем с проблемами можно будет бороться хирургически или медикаментозно, но избавиться от них в полной мере пациент не сможет.
Самыми распространенными осложнениями и последствиями кардиосклероза являются:
- аритмии;
- ХСН;
- тромбоэмболия;
- аневризма сердца;
- СХУ;
- приобретенные пороки сердца.
Лечение
Для того чтобы подобрать наиболее эффективный способ лечения кардиосклероза сердца, врач назначает различные диагностические процедуры. Это необходимо для выявления степени поражения сердца рубцами, количества очагов, вида заболевания, а также определения причины возникновения.
При лечении кардиосклероза назначаются следующие мероприятия:
- эхокардиограмма;
- электрокардиограмма в динамике;
- МРТ;
- исследование коронарных сосудов.
Помимо этого кардиолог исследует анамнез пациента и определяет болезнь, послужившую толчком к развитию кардиосклероза.
Единой методики лечения кардиосклероза сердца нет. Комплекс лечебных мероприятий нацелен на устранение причин заболевания – атеросклероза при ИБС, воспаления сердечной мышцы, последствий инфаркта миокарда.
При постмиокардитической форме весь упор будет делаться на лечение инфекции или аллергической реакции, ставшей причиной кардиосклероза.
При диффузной атеросклеротической форме нужно снизить холестерин в крови больного и провести мероприятия, способствующие восстановлению циркуляции крови в коронарных артериях, коррекции артериального давления. Для этого прибегают к медикаментозной терапии с привлечением сосудорасширяющих средств и антикоагулянтов.
Обязательно производится выбор терапии для уменьшения признаков сердечной недостаточности. На данном этапе лечение кардиосклероза сердца осуществляется с помощью сердечных гликозидов, мочегонных, бета-блокаторов и пр.
Для коррекции нарушений проходимости коронарных артерий допустимо применение таких хирургических методов, как стентирование и аорто-коронарное шунтирование.
При лечении кардиосклероза корректируется диета больного, его физическая активность и образ жизни. В обязательном порядке необходимо вести здоровый образ жизни. Кардиолог может рекомендовать физические нагрузки – прогулки на свежем воздухе, а также комплекс лечебной гимнастики.
При лечении кардиосклероза в питании присутствуют следующие ограничения:
- отказ от употребления поваренной соли;
- контроль количества выпиваемой жидкости (за сутки);
- отказ от продуктов, возбуждающих нервную и сердечно-сосудистую систему (алкоголь, чай, какао, кофе);
- отказ от употребления жареного мяса и рыбы (только запеченный или тушеный вариант), а также продуктов, имеющих высокое содержание холестерина – субпродукты, яйца.
Частью комплексной терапии выступает санаторно-курортное лечение.
Профилактика
Для профилактики кардиосклероза врач назначает витамины, магний, калий антиаритмические препараты, которые укрепляют сердечно-сосудистую деятельность. Также необходимо регулярно проходить электрокардиографию.
Для нормальной деятельности сердца важно соблюдать режим сна и отдыха, следить за давлением, уклоняться от сильных нагрузок и гулять на свежем воздухе. Нужно употреблять пищу в умеренных количествах.
Желательно исключить из рациона соленое, сладкое, жирное, острое, а также газировку и алкоголь. Пища должна быть богата витаминами и минералами.
В основе рациона должно быть отварное мясо, рыба, овощи, фрукты и молочные продукты.
Клиника «АВС-медицина» предлагает Вам пройти диагностику и полный курс лечения кардиосклероза. Звоните нам по телефону + 7 (495) 223-38-83 и консультанты нашей клиники подробно ответят на все Ваши вопросы и запишут на прием к специалисту.
Признаки, диагностика и методы лечения постмиокардического кардиосклероза
Различают диффузный (распространенный) и очаговый ПК (когда поражены небольшие участки миокарда или же процесс захватывает всю толщу сердечной мышцы). Патология возникает у трети всех пациентов, переживших миокардит.
В Международной классификации болезней (МКБ) такого диагноза не существует. Поэтому кардиосклероз, который развился после воспаления, находится под шифром I51.4 (миокардит неуточненный).
Изменения в сердечной мышце
Морфологические признаки в сердечной мышце представлены остаточными явлениями после разрешившегося воспалительного процесса. В ней отмечаются большое количество волокон соединительной ткани (фиброз), погибшие клетки миокарда, незначительное скопление лимфоцитов и макрофагов.
Симптомы и признаки
Выраженность клинических проявлений напрямую зависит от степени разрастания соединительной ткани в миокарде и процента поврежденных кардиомиоцитов.
В результате уменьшения количества функционирующих клеток нарушается способность сердечной мышцы к перекачиванию крови, что приводит к ее застаиванию в большом или малом круге кровообращения.
Если поражены левые отделы сердца, возникает полнокровие в легких, что вызывает одышку (затруднение дыхания), усиливающуюся при физической нагрузке.
Особенно характерна нехватка воздуха в ночное время, что обусловлено горизонтальным положением тела. Пациент вынужден занимать позу «ортопноэ» (сидя на кровати, широко опираясь на нее руками).
При поражении правых отделов сердца происходит застой крови в большом круге кровообращения. Возникают похолодание и ощущение зябкости в руках и ногах, тяжесть и ноющие боли в правом подреберье, отеки преимущественно до нижней трети голеней.
Из-за нарушений ритма сердца появляются приступы головокружения, дурноты, потемнения в глазах. При более выраженных аритмиях человек может терять сознание.
Причины
Миокардит, а, следовательно, и данный тип кардиосклероза развивается вследствие следующих причин.
- Вирусы Коксаки, ECHO, вирусы простого герпеса, гриппа, Эпштейн-Барра, цитомегаловирусы.
- Бактерии: стафилококки, стрептококки, энтерококки, микобактерии туберкулеза, реже — хламидии, микоплазмы, риккетсии, боррелии, дифтероиды.
- Паразиты и грибки: токсоплазмы, трихинеллы, эхинококки, кандиды, аспергиллы.
- Прием лекарственных препаратов. Воспаление в сердечной мышце может быть вызвано как прямым токсическим действием медикаментов, так и опосредованной аллергической реакцией. К таким лекарствам относятся антибиотики, противотуберкулезные препараты, антидепрессанты и противоопухолевые иммуносупрессанты (цитостатики).
- Аутоиммунные патологии: острая ревматическая лихорадка, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит (болезнь Бехтерева).
Механизм развития патологии
Патогенез (механизм развития) кардиосклероза следующий: после разрешения острых воспалительных процессов в миокарде из разрушенных клеток высвобождаются так называемые факторы роста фибробластов. Они стимулируют выработку основного белка соединительной ткани — коллагена.
Его большие количества образуют волокна, постепенно замещающие нормально функционирующие участки сердечной мышцы. В результате этого ухудшается насосная работа миокарда, а также возникают разные нарушения ритма.
Однако такой сценарий имеет место далеко не всегда. У большинства людей после миокардита наступает полное выздоровление без весомых остаточных явлений. Почему у одних пациентов развивается кардиосклероз, а у других нет, до сих пор остается загадкой. Это может зависеть от объема клеточных повреждений, состояния иммунной системы и многих других факторов.
Диагностика: как заподозрить и определить
Из личного практического опыта могу сказать, что главное — это знать, как развивалось заболевание. Тщательный опрос позволяет установить факт перенесенного миокардита. На него могут указывать появление болей в сердце, ощущение сердцебиения, одышка и постоянная слабость.
Также немаловажную роль играет общий осмотр (физикальное обследование) больного. У таких пациентов я обычно обращаю внимание на цвет губ (он может быть синюшным), разбухшие вены на шее, утолщение концевых фаланг пальцев рук (так называемый симптом барабанных палочек) и увеличенную печень.
Особое место занимает аускультация сердца и легких. У больного можно выслушать шумы, глухость тонов, нерегулярный ритм, влажные хрипы в нижних отделах легких. В тяжелых и запущенных случаях, когда имеется выраженная недостаточность кровообращения, появляется аускультативный феномен — «ритм галопа», характеризующийся возникновением третьего тона между двумя физиологическими.
После опроса и общего осмотра пациента я выставляю предварительный диагноз. Для его подтверждения или исключения нужно пройти дополнительное обследование, включающее следующее.
- Общий и биохимический анализ крови — они не дают достаточно данных для диагностики собственно кардиосклероза, но иногда выявляют отклонения, которые могли послужить причиной развития миокардита.
- Электрокардиография. На ЭКГ отмечаются неспецифические изменения: подъем сегмента ST и отрицательный зубец Т. Часто выявляют нарушения ритма и проводимости сердца в виде наджелудочковых и желудочковых экстрасистолий, мерцания и трепетания предсердий, атриовентрикулярных блокад и блокад ножек пучка Гиса.
- Рентгенография органов грудной клетки — может обнаружить увеличение границ сердца и признаки застоя в легких.
- Эхокардиография (УЗИ сердца, ЭХО-КГ) — позволяет увидеть утолщение стенок миокарда, дилатацию (расширение) предсердий и желудочков, зоны нарушения сократимости мышцы.
- Эндомиокардиальная биопсия — по современным рекомендациям, диагноз кардиосклероза устанавливается на гистологическом исследовании миокарда. Однако ввиду технической сложности я редко назначаю данную процедуру своим пациентам.
Лечение и его методы
Необходимость в госпитализации зависит от тяжести состояния больного. В большинстве случаев достаточно амбулаторного лечения. Применение противовирусных, антибактериальных, противогрибковых препаратов бессмысленно, так как на момент формирования кардиосклероза возбудитель уже покинул организм.
Первый этап лечения заключается в ограничении физических нагрузок. Профессиональные занятия спортом строго противопоказаны. Разрешены аэробные упражнения и лечебная физкультура. Своим пациентам я объясняю, что они должны соблюдать диету с низким содержанием соли, употребляя ее не более 2—3 грамм в сутки. Это нужно для предупреждения застоя жидкости в организме.
Основу лечения составляет медикаментозная терапия.
Для замедления прогрессирования сердечной недостаточности я применяю лекарства следующих фармакологических групп — ингибиторы АПФ («Периндоприл», «Рамиприл»), бета-адреноблокаторы («Бисопролол», «Небивалол») и антагонисты минералокортикоидных рецепторов («Спиронолактон»). При выраженных застойных явлениях я назначаю мочегонные препараты — петлевые диуретики («Фуросемид», «Торасемид»).
Методы лечения аритмий определяются их типом, степенью тяжести и сопровождающейся симптоматикой.
При мерцании и трепетании предсердий в полостях сердца образуются тромбы, которые могут мигрировать и закупорить сосуд какого-либо органа, например головного мозга, тем самым вызвав ишемический инсульт.
Поэтому для предупреждения тромбообразования я использую антикоагулянты («Варфарин», «Дабигатран», «Апиксабан», «Ксарелто»).
Если аритмии сопровождаются такими симптомами, как головокружения и предобморочные состояния, стоит рассмотреть вариант приема лекарственных средств, нормализующих сердечный ритм, — «Прокаинамид», «Пропафенон», «Соталол». При резистентности к медикаментозной терапии выполняется оперативное вмешательство — радиочастотная аблация. При тяжелых атриовентрикулярных блокадах показана установка электрокардиостимулятора.
Осложнения: от чего наступает смерть и в каких случаях
Неблагоприятные последствия наблюдаются при диффузных формах кардиосклероза. К ним относятся острая сердечная недостаточность, включающая отек легких и кардиогенный шок (резкое снижение насосной функции сердца).
При выраженных нарушениях ритма может наступить внезапная сердечная смерть вследствие фибрилляции желудочков и асистолии (полной остановки сердца). Данные состояния очень часто заканчиваются летально. Они возникают примерно в 5—10 % случаев постмиокардитического кардиосклероза.
Если чувствуете, что у вас отекают ноги, особенно по вечерам, если беспокоит одышка, которая усиливается в лежачем положении или в ночное время, появилось приступообразное головокружение, потемнение в глазах и даже обмороки, обязательно обратитесь к врачу для полноценного кардиологического обследования и назначения лечения.
Ко мне на прием пришел мужчина 49 лет с жалобами на слабость, повышенную утомляемость, затруднение дыхания, частые приступы головокружения. Вчера вечером потерял сознание, что и послужило причиной посещения врача.
При опросе выяснилось, что полгода назад после простудного заболевания у пациента появились боли в грудной клетке, которым больной не придал особого значения. При аускультации было отмечено слабое, нерегулярное сердцебиение с частотой 42 удара в минуту.
На ЭКГ обнаружена полная атриовентрикулярная блокада, частота сокращений желудочков — 35—47 в минуту.
Эхо-КГ показало утолщение стенок миокарда, зоны гипокинеза (сниженной сократимости) и малую фракцию выброса (45 %). Мною был заподозрен постмиокардический кардиосклероз. На врачебном консилиуме было принято решение о проведении эндомиокардиальной биопсии. На полученном гистологическом препарате были выявлены фиброз миокарда и дегенеративные изменения клеток.
Окончательный диагноз звучал так: «Миокардит неуточненный. Осложнения: ХСН II ФК по NYHA, полная АВ-блокада». Пациенту были назначены препараты для лечения сердечной недостаточности и выполнена имплантация постоянного электрокардиостимулятора. После операции больной чувствует себя удовлетворительно, головокружения и одышка больше не беспокоят.
Заключение
Миокардитический кардиосклероз является следствием перенесенного миокардита.
Он обусловлен патологическим разрастанием соединительной ткани в сердечной мышце после разрешившихся процессов воспаления. Болезнь развивается у трети пациентов с миокардитом.
Диагноз ставится на основании симптомов, данных опроса, врачебного осмотра и результатов инструментальных методов исследования (ЭКГ, Эхо-КГ).
В качестве лечения применяются лекарственные препараты, замедляющие прогрессирование сердечной недостаточности, антикоагулянты и антиаритмики.
Тяжелым пациентам проводят радиочастотную аблацию и установку электрокардиостимулятора. Смерть от постмиокардического кардиосклероза наступает в 5—10 % случаев.
Непосредственными причинами становятся острая сердечная недостаточность и фатальные аритмии.
Кардиосклероз – что это за болезнь, ???? лечение, симптомы и ???? диагностика на МЕД Zoon
Кардиосклероз – патологическое состояние, при котором происходит замещение мышечных волокон сердца соединительной тканью. Подобные очаги могут иметь различный размер, поражать предсердия и желудочки, а также деформировать клапаны. Патология не имеет специфической симптоматики. Чаще всего она проявляется болью и нарушениями ритма сердца.
Содержание
Существует несколько классификаций кардиосклероза в зависимости от причины его развития, характера течения болезни и распространенности соединительной ткани.
| В зависимости от того, какой фактор способствовал возникновению патологии | Постинфарктный | Развивается после перенесения инфаркта миокарда, характеризуется замещением некротизированного (отмершего) участка мышечной ткани соединительными волокнами. |
| Атеросклеротический | Для него характерно длительное развитие. Возникает на фоне постоянной гипоксии мышечных волокон сердца, в результате которой последние разрушаются, а затем замещаются соединительной тканью. | |
| Постмиокардический | Развивается после перенесения воспаления миокарда (мышечного слоя сердца). | |
| В зависимости от распространенности волокон соединительной ткани | Очаговый | Элементы соединительной ткани размещаются в отдельных участках сердца, формируя небольшие или крупные очаги. |
| Диффузный | Характеризуется равномерным разрастанием волокон соединительной ткани по всей площади сердца. |
Атеросклеротический кардиосклероз
Такая форма патологии развивается на фоне атеросклероза (сужения просвета вследствие скопления на стенках жировых бляшек) крупных сосудов, которые отходят от сердца. Это приводит к гипоксии миокарда с последующей атрофией мышечных волокон и их рубцеванием.
В результате замещения мышечных клеток соединительной тканью нарушается сократительная и проводящая функция сердца, что ведет к развитию других более опасных заболеваний органа.
Причины
Главной причиной атеросклеротического кардиосклероза является сужение просвета коронарных артерий из-за отложения на их стенках холестериновых частиц.
Риск развития патологии увеличивается при таких состояниях:
- артериальная гипертензия (повышенное давление);
- наследственная предрасположенность;
- сахарный диабет;
- нарушение функций почек;
- недостаточная физическая активность;
- нерациональное питание, употребление жирной, жареной пищи;
- вредные привычки;
- нарушение жирового обмена;
- прием оральных контрацептивов.
Атеросклеротический склероз чаще поражает мужчин старше 45 лет.
Симптомы
На ранних этапах патология не сопровождается какими-либо признаками.
По мере разрастания очагов рубцовой ткани у больного появляются такие симптомы:
- постепенно нарастающая одышка;
- быстрая утомляемость;
- дискомфорт в сердце, который усиливается в ночное время;
- аритмия (нарушение ритма сокращения сердца);
- головная боль;
- шум в ушах;
- слабость в мышцах.
В запущенных стадиях присоединяется отечность ног, надсадный кашель. Если просвет коронарных сосудов уменьшается на 70% и более, кардиосклероз резко прогрессирует и может стать причиной отека легких, разрыва аорты, инфаркта миокарда (отмирания участка мышечной ткани сердца) и других заболеваний, опасных для жизни.
Диагностика
Для выявления атеросклеротического склероза используются такие диагностические процедуры:
- общий и биохимический анализы крови;
- электрокардиограмма;
- УЗИ сердца;
- велоэргометрия (оценка функциональности миокарда при физической нагрузке).
В некоторых случаях назначают суточное мониторирование ЭКГ, рентгенографию коронарных сосудов для оценки степени сужения их просвета.
Лечение
При атеросклеротическом кардиосклерозе пациенту следует изменить образ жизни и режим питания, исключить из рациона жареные, жирные блюда.
Консервативное лечение включает прием таких препаратов:
- средства, улучшающие питание мышечной ткани сердца;
- препараты, уменьшающие поступление кальция в мышечную ткань;
- снижающие давление;
- мочегонные;
- кроворазжижающие средства;
- препараты, разжижающие кровь.
В тяжелых случаях проводится хирургическое лечение – стентирование (расширение просвета сосуда с помощью металлической установки), аортокоронарное шунтирование (создание обходного пути для полноценного кровообращения), ангиопластика (малоинвазивная операция, подразумевающая расширение просвета сосуда с помощью катетера). Для каждого пациента схема терапии разрабатывается индивидуально.
Постинфарктный кардиосклероз
Развивается у пациентов после перенесения инфаркта миокарда. Отмершие участки сердца замещаются рубцами. При отсутствии лечения такая форма кардиосклероза может привести к развитию аритмии.
Причины
Постинфарктный кардиосклероз развивается по двум причинам:
- дистрофия кардиомиоцитов (клеток миокарда) на фоне инфаркта;
- травма сердца (при операциях, огнестрельных ранениях).
Предрасполагающие факторы к развитию болезни:
- ожирение;
- малоподвижный образ жизни;
- стрессы;
- курение;
- тяжелый физический труд;
- генетическая склонность;
- гипертония (повышенное артериальное давление).
Симптомы
Постинфарктный кардиосклероз развивается длительно, клиника определяется массивностью рубцовых разрастаний.
О присутствии заболевания могут говорить такие симптомы:
- отеки мягких тканей;
- одышка;
- кашель;
- периодические боли в сердце;
- синюшность губ, кончиков пальцев, носа;
- ощущение тяжести за грудиной;
- быстрая утомляемость.
При тяжелой форме патологии состояние пациента постоянно ухудшается. Отсутствие лечения может привести к тампонаде сердца (скоплению крови в полостях органа), нарушению ритма сокращений миокарда.
Диагностика
Для постановки диагноза назначают такие исследования:
- ультразвуковое сканирование сердца – показывает строение органа и уровень кровотока;
- ЭКГ – отражает проводимость импульсов по миокарду;
- общий анализ крови;
- суточное мониторирование – отслеживание работы сердца на протяжении 24 часов с помощью специального аппарата;
- вентрикулография – контрастный метод, который показывает строение и структуру сердца.
Лечение
На ранних стадиях постинфарктного кардиосклероза удается обойтись консервативными методами терапии.
Из медикаментов назначают:
- средства, улучшающие питание мышечной ткани сердца;
- уменьшающие концентрацию жировых частиц в крови;
- препараты, уменьшающие поступление кальция в мышечную ткань;
- снижающие давление;
- кроворазжижающие;
- нормализующие тонус миокарда;
- мочегонные;
- препараты против аритмии.
Если консервативный подход является неэффективным или присутствует выраженный кардиосклероз, используют хирургические методы:
- расширение просвета крупных сосудов, которые отходят от сердца;
- шунтирование – восстановление кровотока в сердца путем обхода пораженных участков артерий;
- стентирование – замена участка сужения сосуда протезом (стентом).
Лечебная схема подбирается индивидуально с учетом степени запущенности патологии и присутствия сопутствующих проблем со здоровьем.
Постмиокардический кардиосклероз
Такая форма патологии является осложнением перенесенного воспалительного процесса, поражающего средний слой сердца – миокард. Разрастание волокон соединительной ткани чаще носит диффузный характер. Постмиокардический кардиосклероз в большинстве случаев выявляется у молодых пациентов.
Причины
Несмотря на то, что главным фактором в развитии болезни является миокардит, риск возникновения подобного осложнения возникает у пациентов с такими проблемами:
- аллергические реакции;
- перенесение вирусных и бактериальных инфекций;
- системные заболевания – ревматизм (воспалительный процесс в организме, вызванный гемолитическим стрептококком).
В группу риска по развитию постмиокардического кардиосклероза входят пожилые люди, дети и подростки из-за слабого иммунитета.
Симптомы
Указывать на возникновение рубцовых очагов в сердце могут такие признаки:
- низкое артериальное давление;
- постоянная слабость;
- ощущение нехватки воздуха, одышка;
- бледность кожи;
- аритмия, учащенное (тахикардия) или замедленное (брадикардия) сердцебиение;
- постоянно холодные руки и ноги;
- предобморочные состояния;
- отеки на ногах;
- кашель, который чаще возникает ночью.
При объективном осмотре удается прослушать шумы в сердце.
Ранняя диагностика и своевременное лечение помогают избавиться от патологии, поэтому при появлении этих признаков следует сразу обратиться за медицинской помощью.
После перенесения серьезных инфекционных заболеваний следует выполнить ЭКГ в целях профилактики и ранней диагностики кардиосклероза.
Диагностика
Обследование при подозрении на постмиокардический кардиосклероз включает:
- общий и биохимический анализ крови;
- электрокардиограмму (показывает проводимость мышечных волокон сердца);
- Эхо-КГ (ультразвуковое сканирование сердца);
- радионуклидное обследование (показывает степень рубцевания миокарда).
Результаты исследований позволяют разработать эффективную терапевтическую схему и замедлить прогрессирование патологии.
Лечение
Достичь полного выздоровления при постмиокардическом кардиосклерозе невозможно. Лечение направлено на замедление процесса формирования соединительной ткани в миокарде и улучшение функций сердца. Обязательно проводится устранение причинного фактора.
Из медикаментов назначают:
- улучшающие питание миокарда;
- расширяющие сосуды;
- замедляющие процесс старения организма и очищающие кровь от токсинов;
- мочегонные;
- при необходимости – антиаритмические средства, антибиотики.
Если присутствует стойкая брадикардия, проводится установка кардиостимулятора. При масштабном разрастании рубцовой ткани принимается решение о полной пересадке сердца.
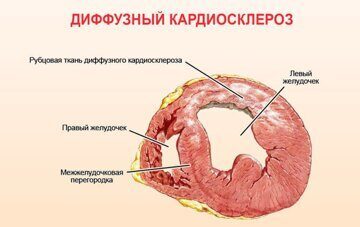
Диффузный кардиосклероз
Диффузная форма патологии развивается вследствие хронического течения многих заболеваний сердца. Ее особенность заключается в том, что соединительная ткань равномерно распространяется по миокарду, поражая все его отделы и способствуя деформации клапанов.
Причины
Основной причиной диффузного кардиосклероза считается ишемическая болезнь сердца (ИБС) – нарушение кровообращения в сердечной мышце, которое сопровождается хроническим кислородным голоданием клеток с последующим их отмиранием.
Факторы, увеличивающие риск развития недуга:
- частые стрессы, переутомления;
- нарушения ритма;
- систематическое повышение артериального давления;
- отравление организма солями тяжелых металлов;
- избыточная масса тела;
- вредные привычки, особенно курение;
- сахарный диабет;
- травмы сердца;
- бесконтрольный прием некоторых медикаментов;
- перенесение операций на головном мозге, сердце.
Риск развития диффузного кардиосклероза увеличивается по мере старения организма.
Симптомы
Замещение мышечных волокон соединительной тканью по всей поверхности миокарда ведет к нарушению его сократительной функции.
Такое изменение проявляется следующими симптомами:
- кашель, не связанный с простудой или занесением инфекции;
- боль в сердце;
- нарушение ритма сокращений миокарда;
- частое или замедленное сердцебиение;
- отечность нижних конечностей;
- периодические обмороки;
- трофические изменения кожи – сухость, появление пигментных пятен, язвочек, изменение ногтевых пластин;
- мышечная слабость, быстрое наступление усталости.
На начальном этапе симптомы диффузного кардиосклероза появляются только после интенсивной физической нагрузки. По мере прогрессирования болезни эти признаки беспокоят больного даже в состоянии полного покоя.
Диагностика
Для выявления диффузного разрастания соединительной ткани в миокарде используются такие методики:
- перкуссия (простукивание) и аускультация (прослушивание) сердца;
- биохимический и общий анализ крови;
- электрокардиограмма (отражает электрическую проводимость миокарда);
- УЗИ сердца (показывает строение миокарда).
Лечение
Терапию диффузного кардиосклероза следует начинать как можно раньше.
Цели лечения:
- замедлить разрастание рубцовой ткани;
- восстановить сократительную способность миокарда;
- нормализовать доступ кислорода и питательных веществ к клеткам миокарда;
- устранить нарушение сердечного ритма.
Консервативное лечение подразумевает назначение лекарственных средств таких групп:
- средства, улучшающие питание мышечной ткани сердца;
- препараты, уменьшающие поступление кальция в мышечную ткань;
- снижающие давление;
- мочегонные;
- кроворазжижающие средства;
- препараты против аритмии.
Необходимые препараты и их дозировка подбираются индивидуально в зависимости от стадии патологического процесса.
Если консервативные методы оказываются неэффективными, проводится хирургическое лечение – стентирование, аортокоронарное шунтирование, установка кардиостимулятора.
Кардиосклероз является опасным заболеванием, которое представляет угрозу здоровью и жизни человека. Поэтому появление даже малейших патологических симптомов со стороны сердечно-сосудистой системы должно стать поводом для обращения к специалисту.