Нейросенсорная тугоухость (НТ) — ослабление слуха с сохранившимся восприятием речи, обусловленное поражением звуковоспринимающего аппарата или центрального отдела слухового анализатора.
Кохлеарный неврит — заболевание слухового анализатора, клинически проявляющееся НТ и субъективным шумом в ушах.
Вовлечение в процесс преддверного корешка VIII черепного нерва обусловливает возникновение как слуховых, так и вестибулярных нарушений (системного головокружения и нарушения равновесия) • НТ может быть следствием поражения любого отдела слухового анализатора, начиная от нейросенсорных эпителиальных клеток спирального органа до подкорковых и корковых слуховых центров. Однако чаще всего НТ обусловлена патологией рецептора и корешка преддверно-улиткового нерва • Односторонняя тугоухость и глухота почти всегда имеют периферическое происхождение.
Частота • 1–6% населения земного шара страдают снижением слуха, затрудняющим общение • НТ наблюдают чаще, чем кондуктивную тугоухость, — соответственно в 74% и 24% случаев • Отмечают тенденцию к увеличению количества пациентов с НТ • Острая НТ чаще возникает у мужчин, преимущественно в молодом возрасте (средний возраст больных 21–38 лет) • 70–90,4% пациентов, страдающих НТ, отмечают шум в ушах.
Классификация • Острая (внезапная глухота) НТ и хроническая НТ • По течению — обратимая, стабильная, прогрессирующая НТ • По выраженности нарушений слуха •• I степень (лёгкая) — средняя потеря слуха на тоны 500, 1 000, 2 000, 4 000 Гц не превышает 50 дБ, разговорная речь воспринимается с расстояния от 6 до 4 м •• II степень (средняя) — средняя потеря слуха от 50 до 70 дБ, разговорная речь воспринимается с расстояния от 4 до 1 м •• III степень (тяжёлая) — средняя потеря слуха превышает 70 дБ, разговорная речь воспринимается с расстояния от 1 до 0,25 м •• При средней потере слуха более 80 дБ и разговорной речи, воспринимающейся на расстоянии менее чем 0,25 м, говорят о глухоте • По этиологии •• Приобретённая (70–80%) в результате родовой травмы (сопровождавшейся нарушением мозгового кровообращения и асфиксией), гемолитической болезни новорождённых •• Врождённая (20–30%) ••• Генетически обусловленная (наследственная) НТ, передающаяся как по аутосомно-рецессивному, так и по аутосомно-доминантному типу (тугоухость X‑сцепленная [тип 1] прогрессирующая [синдром Мора‑Транбьёрга], DFN1, DDP, MTS, 304700, Xq22; тугоухость аутосомно‑доминантная; • 1, DFNA1, LFHL1, 124900 [синдром Кёнигсмарка], 5q31‑q33; • 10 [нейросенсорная], DFNA10, 601316, 6q22.2‑q23.3; • 11 [нейросенсорная], 601317, MYO7A, USH1B, DFNB2, DFNA11, 276903 (миозин VIIA, 11q13.5)) ••• Обусловленная инфекционным заболеванием матери во время беременности (краснухой, корью, гриппом, токсоплазмозом).
Этиология • Инфекционные заболевания (30%): вирусные — грипп, эпидемический паротит, корь, краснуха, герпес; бактериальные — менингококковый менингит, сифилис, тифы • Интоксикация (более 2%) •• Ототоксические ЛС — аминогликозидные антибиотики (стрептомицин, мономицин, канамицин, неомицин, гентамицин, тобрамицин, амикацин), цитостатики (эндоксан, цисплатин и др.), НПВС, антиаритмические препараты (хинидин и др.), петлевые диуретики (фуросемид) •• Бытовые (алкоголь, никотин) и промышленные (бензин, сероводород, анилин, фтор, ртуть, мышьяк и др.) токсические вещества • Травматический фактор •• Механическая травма может привести к перелому основания черепа с трещиной пирамиды височной кости, нередко сопровождающейся повреждением слухового корешка VIII черепного нерва •• Баротравма (давление в среднем ухе выше 400 мм вод.ст.) вызывает разрыв вторичной барабанной перепонки, перелом основания стремени, разрыв преддверной мембраны •• Акустические и вибрационные травмы на уровне предельно допустимых параметров приводят к поражению рецепторов в улитке. Сочетание обоих факторов даёт неблагоприятный эффект в 2,5 раза чаще, чем воздействие шума и вибрации по отдельности. Высокочастотный импульсный шум интенсивностью выше 160 дБ вызывает, как правило, необратимую НТ • Сосудисто-реологические нарушения. Изменения сосудистого тонуса вследствие прямого или рефлекторного раздражения симпатических нервных окончаний крупных артерий (внутренней сонной, позвоночной), а также нарушения кровообращения в вертебробазилярном бассейне, обусловленные изменениями позвоночных артерий, приводят к расстройству кровообращения в спиральных артериях и артериях сосудистой полоски, образованию тромбов, кровоизлияний в эндо- и перилимфатические пространства • Возрастные изменения в слуховом анализаторе (пресбиакузия) • Невринома VIII черепного нерва • Болезнь Педжета • Cерповидноклеточная анемия • Гипопаратиреоз • Аллергия • Местное и общее облучение радиоактивными веществами • Метеорологический фактор: прослеживается достоверная связь между внезапно возникающей НТ и состоянием погоды, между колебаниями спектра атмосферных электромагнитных волн, прохождением циклонов в виде тёплого фронта низкого давления и частотой развития патологии. Установлено, что острая внезапная НТ чаще возникает во втором месяце каждого сезона (январе, апреле, июле, октябре).
- Факторы риска • У детей •• НТ неясной этиологии у членов семьи •• Кровнородственные браки •• Частые аборты у матери •• Краснуха, грипп в I триместре беременности у матери •• Употребление алкоголя и курение во время беременности •• Патология плаценты •• Масса тела ребёнка при рождении менее 2 500 г •• Тяжёлая желтуха новорождённых • У взрослых •• Ожирение •• Гиперхолестеринемия •• Анемия •• Артериальная гипертензия •• Пониженная адаптационная способность в стрессовых ситуациях в связи с психологическими особенностями личности.
- Патогенез — ишемия и расстройство питания чувствительных клеток и других нервных элементов вплоть до дегенерации в результате нарушения микроциркуляции и капиллярного стаза.
- Клиническая картина • Снижение слуха • Субъективный шум в ухе (ушах) • Признаки вестибулярного неврита (не всегда) •• Головокружение неясного характера •• Неустойчивость при стоянии и ходьбе.
- Диагностика • Функциональные исследования слухового и вестибулярного анализаторов •• Акуметрия (исследование слуха шёпотом и разговорной речью) — значительная разница между восприятием шёпотной и разговорной речи •• Камертональные методы исследования — укорочение восприятия звучащего камертона С128 в опыте Швабаха, положительные опыты Ринне и Федеричи, в опыте Вебера звук камертона С128 латерализуется в лучше слышащее или здоровое ухо • Аудиологические методы •• Тональная пороговая аудиометрия — нисходящая конфигурация кривых в связи с ухудшением восприятия преимущественно высоких тонов, отсутствием костно-воздушного интервала, обрыв кривых на частотах их максимального снижения; шум в ушах высокочастотного спектра •• Надпороговая аудиометрия — положительный феномен ускорения нарастания громкости • УЗИ •• Пороги слышимости ультразвуков повышены в 2–3 раза и более по сравнению с нормой •• Латерализация ультразвука в здоровое или лучше слышащее ухо • Объективная аудиометрия (у взрослых — дополнительный метод исследования) • Измерение акустического импеданса среднего уха • Электрокохлеография • Регистрация корковых и стволовых потенциалов • У детей регистрация слуховых вызванных потенциалов — основной (часто единственный) метод, позволяющий диагностировать дефект слуха.
- Отоскопия — патологических изменений обычно не обнаруживают.
- Дифференциальная диагностика • Болезнь Меньера • Отосклероз (кохлеарная форма) • Невринома VIII черепного нерва.
- ЛЕЧЕНИЕ
- Тактика ведения • Терапию острой НТ рассматривают как оказание неотложной помощи (желательно проводить в специализированном стационаре) •• Устранение этиологического фактора •• Начало лечения на максимально ранних сроках •• Обязательно применение комплексной этиотропной и патогенетической терапии, позволяющей нормализовать микроциркуляцию во внутреннем ухе • В периоде стабилизации НТ — курсы поддерживающего лечения 1–2 р/год •• Витамины группы В •• Биостимуляторы •• Антихолинэстеразные средства •• Занятия у сурдолога •• Физиотерапия: эндоауральный или с сосцевидных отростков электрофорез 1–5% р-ра неостигмина метилсульфата, 1–5% р-ра калия йодида, 1% р-ра никотиновой кислоты, грязевые аппликации на область состевидных отростков; бальнеотерапия (особенно радонотерапия) •• Иглорефлексотерапия в виде акупунктуры, электроакупунктуры, магнитопунктуры, фармакопунктуры • Двусторонняя тугоухость, глухота на одно ухо и тугоухость на другое — показания к слухопротезированию • Новое направление в реабилитации слуха — метод стимуляции улитки с помощью электрического тока, подводимого непосредственно к улитке, — электродное слухопротезирование или кохлеарная имплантация.
- Консервативная терапия.
- • Этиотропные средства при токсической НТ — антидотные препараты: димеракоптопропансульфоната натрия (5 мл 5% р-ра в/м в течение 20 дней) и натрия тиосульфат (5–10 мл 30% р-ра в/в, 10 инъекций на курс), а также активатор тканевого дыхания — кальция пантотенат (1–2 мл 20% р-ра 1–2 р/сут п/к, в/м или в/в).
- • Нормализация оксигенации тканей внутреннего уха •• Гипербарическая оксигенация (10 сеансов по 45–60 мин) •• Нормобарические ингаляции СО2 и карбогена.
- • Нормализация микроциркуляции в ушном лабиринте •• Антикоагуляционная терапия: гепарин по 15–20 тыс ЕД/сут в 4 приёма в/в или в/м •• Пентоксифиллин по 0,1–0,3 г/сут в/в капельно в комбинации с низкомолекулярными декстранами, глюкозой •• Пирацетам — 20% р-р по 2–6 г/сут в 0,9% р-ре натрия хлорида в/в капельно ежедневно (всего 3–5 инъекций) •• Трифосаденин, кокарбоксилаза, тиамин, пиридоксин, цианокобаламин.
- • Антихолинэстеразные препараты •• Галантамин 1 мл 0,5% р-ра с 1–2% р-ром прокаина меатотимпанально ежедневно, на курс 15 инъекций •• Прозерин 1 мл 0,05% р-ра с 1–2% р-ром прокаина меатотимпанально ежедневно, на курс 15 инъекций.
- • Сосудорасширяющие средства •• Никотиновая кислота 0,1% р-р, начиная с 1 мл, увеличивая дозу до 5 мл, затем снижая её до 1 мл в/м или в/в •• Циннаризин по 0,05 г 2–3 р/сут внутрь во время еды.
- • ГК — дексаметазон (4 мг/сут), преднизолон (30–60 мг/сут) в/м или в/в.
- • Фибринолитические препараты — стрептокиназа 200–250 тыс ЕД в/в в 50 мл 0,9% р-ра натрия хлорида в течение 30 мин, затем 100 тыс ЕД/ч в течение 16–18 ч.
- • ЛС вводят также путём эндоаурального фонофореза: сначала антибиотик широкого спектра действия в сочетании с ГК, а с 5–6-го дня — прокаин и бендазол.
Хирургическое лечение показано при мучительном шуме в ушах и неэффективности консервативного лечения.
Вмешательство проводят на вегетативной нервной системе (резекция барабанного сплетения, удаление звёздчатого узла, верхнего шейного симпатического узла).
Деструктивные операции на улитке и преддверно-улитковом нерве выполняют редко и только в случаях НТ III степени или полной глухоты.
- Прогноз зависит от сроков начала лечения, уровня поражения слухового анализатора, этиологического фактора.
- Профилактика • Устранение отрицательного влияния факторов окружающей среды на слуховую функцию (шума, вибрации, химических, бытовых и профессиональных вредностей) • Исключение употребления алкоголя и курения при НТ • Исключение из лечебной практики (особенно у детей) ототоксических ЛС или применение их по жизненным показаниям с назначением дезинтоксикационных средств (гемодеза), антигистаминных препаратов, витаминов • Назначение инфекционным больным с высокой вероятностью возникновения НТ и глухоты (особенно при менингококковой инфекции) пентоксифиллина.
- Синонимы • Тугоухость перцептивная • Неврит слуховых нервов • Кохлеарный неврит.
Сокращение. НТ — нейросенсорная тугоухость.
МКБ-10 • H90 Кондуктивная и нейросенсорная потеря слуха
Симптомы и лечение кондуктивной тугоухости
Кондуктивная тугоухость – это разновидность ухудшения слуха, связанная с непроходимостью звуковой волны через структуры наружного и среднего уха к внутреннему.
Главными симптомами заболевания являются снижение слуха, ощущение заложенности ушей, сложность в восприятии чужой речи на фоне внешних шумов и посторонних звуков. Кондуктивная тугоухость, в отличие от нейросенсорной, лечится достаточно хорошо.
Терапия подбирается в зависимости от заболевания или состояния, ставшего причиной проблем со слухом.
Общие сведения о заболевании
Кондуктивная тугоухость — распространённый диагноз, и о нём можно часто услышать в кабинете оториноларинголога. Две трети случаев снижения слуха связаны именно с этой формой тугоухости.
У 14% жителей земного шара проблемы со слухом начинаются после 30 лет. После 60 с проблемой тугоухости сталкивается треть населения нашей планеты. В России насчитывается 13 миллионов человек, имеющие заметные проблемы со слухом. Чаще тугоухость встречается у пожилых.
В основе заболевания лежит сбой в механизме звукопроведения, когда перед звуковой волной встаёт какое-то препятствие, мешающее ей дойти до головного мозга.
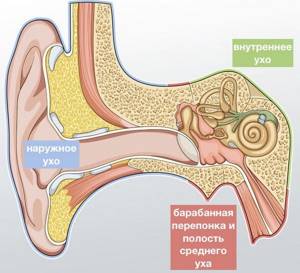
За проведение звуковой волны отвечают наружное и среднее ухо. Звуковая волна начинает свой «забег» в ушной раковине, которая улавливает звук из внешней среды.
Далее звуковая волна по слуховому проходу добирается до барабанной перепонки, которая под действием звуковой волны начинает колебаться. Вибрация перепонки передаётся слуховым косточкам, которые находятся в полости среднего уха.
Слуховые косточки усиливают полученный звук больше, чем в 20 раз.
От слуховых косточек звуковая волна направляется во внутреннее ухо, где она трансформируется в нервные импульсы. Эти сигналы направляются в головной мозг.
Если вся эта цепочка действует слаженно, мы слышим окружающие звуки отлично. Но если на каком-то этапе происходит сбой, развивается тугоухость. Очевидно, что если нарушен механизм звукопроведения, значит дело в наружном или среднем ухе. А причин нарушений в этих отделах, приводящих к сниженному слуху, достаточно много.
Причины, факторы риска заболевания
Развитие кондуктивной тугоухости связано с влиянием различных факторов. К возможным причинам тугоухости относят:
- Врождённые аномалии развития наружного и среднего уха: микротия (недоразвитость ушной раковины), атрезия слухового прохода (полностью или частично отсутствующий слуховой проход), патологии слуховых косточек.
- Серные пробки в ухе. Образование серы – это естественный процесс. Сера нужна нам, чтобы защищать ухо от попадания в него патогенной флоры. Но если серы образуется слишком много, или человек неправильно чистит уши, сера скапливается в слуховом проходе, образуя плотную пробку. Серная пробка – настоящий механический барьер на пути звуковой волны, поэтому при наличии пробки слух снижается, и возникает заложенность в ухе.
- Посторонний предмет в слуховом проходе. Он вызывает те же симптомы, что и серная пробка. Попавший в ухо предмет не даёт звуку направиться в среднее ухо. Развивается кондуктивная тугоухость. Часто с этой ситуацией сталкиваются родители маленьких детей, которые засовывают в слуховой проход мелкие детали, бусинки и прочее. Хотя подобные ситуации случаются иногда и у взрослых, например, когда в ухо попадёт насекомое.
- Наружный отит – воспаление наружного уха. Его вызывают вирусы, бактерии и грибы. Наружный отит может быть острым и хроническим.
- Средний отит – воспалительный процесс в среднем ухе. Бывает острым и хроническим, экссудативным и гнойным. Хронический гнойный отит представляет опасность для слуха, потому что он может стать причиной перфорации барабанной перепонки, разрушения слуховых косточек, тимпаносклероза.
- Другие воспалительные процессы лор-органов: евстахиит, тубоотит, увеличение аденоидов.
- Опухоли уха. Они могут быть как доброкачественными, так и злокачественными (фиброма, атерома, остеома, саркома, плоскоклеточный рак).
- Холестеатома – новообразование в среднем ухе, которое может привести к разрушению слуховых косточек.
- Травмы (повреждения наружного уха, акустические травмы, баротравмы из-за скачков давления, повреждения среднего уха и височной кости).
Виды и степени заболевания
Кондуктивная тугоухость согласно Международной классификации болезней (МКБ — 10) бывает:
- двусторонней;
- односторонней с нормальным слухом на противоположном ухе;
- неуточнённой.
Степени кондуктивной тугоухости разделяются на группы, исходя из способности человека различать звуки различной громкости. Всего степеней четыре.
При тугоухости I степени порог слышимости человеческого уха находится в рамках 26 – 40 дБ (децибел).
Чтобы было понятно, шёпотной речи соответствует величина 20 дБ, шуму проезжающей машины – 70 — 80 дБ, громкости на концерте рок-музыки 120 дБ, работающей дрели – 140 дБ.
I степень тугоухости считается самой лёгкой. Шёпотную речь человек различает на расстоянии до 2 метров от уха, а разговорную – до 6 метров.
II степень – тугоухость средняя. Порог слышимости при этой степени 41 – 55 дБ. Человек со II степенью тугоухости слышит шёпот только, если собеседник говорит ему что-то на ухо. Разговорная речь воспринимается на расстоянии до 3 метров.
III степень тугоухости считается среднетяжёлой. Порог слышимости – 56-70 дБ. Слова, произнесённые шёпотом, неразборчивы совсем. Громкую речь человек слышит на расстоянии до 1 метра, то есть источник звука должен находиться практически рядом с ухом.
IV степень – тяжёлая форма тугоухости. Порог слышимости 71 – 90 дБ. При такой форме тугоухости человек сможет что-то услышать, если ему громко крикнуть на ухо.
При пороге слуха более 91 дБ человеку диагностируют полную глухоту.
Симптомы кондуктивной тугоухости
Основной признак заболевания – ухудшение слуха. Окружающие звуки воспринимаются приглушённо, как будто в уши вставили беруши либо их заткнули пальцами. Затрудняется восприятие разговорной речи. Нужно сильно сконцентрироваться, чтобы выделить слова на фоне посторонних шумов.
Если тугоухость стала следствием ушных воспалений, могут появиться следующие симптомы:
- боль в ушах;
- выделения из слухового прохода;
- повышенная температура тела.
Как правило, в этом случае слух восстанавливается после вылечивания основного, воспалительного заболевания.
Чем кондуктивная тугоухость отличается от нейросенсорной?
Принципиальное различие между этими двумя видами тугоухости состоит в том, что при кондуктивной тугоухости нарушается процесс звукопроведения, а при нейросенсорной – механизм звуковосприятия.
В первом случае существуют препятствия в наружном или среднем отделах уха, мешающие звуковой волне добраться до структур внутреннего уха. Во втором случае, звуковая волна легко доходит до внутреннего уха, но звуковой анализатор не может разобрать поступившие сигналы, то есть проблема кроется в нарушениях слуховых функций внутреннего уха.
В отличие от нейросонсорной тугоухости кондуктивная достаточно хорошо поддаётся лечению с помощью медикаментозной или хирургической терапии. Прогноз при нейросенсорной тугоухости во многом зависит от тяжести заболевания.
Также есть сочетанные состояния, когда нейросенсорная тугоухость протекает вместе с кондуктивной. В таком случае мы говорим о смешанной тугоухости.
Методы диагностики
Для подтверждения диагноза «кондуктивная тугоухость» нужно посетить оториноларинголога, который проведёт тщательное исследование органа слуха.
Приём у лор-врача начинается с опрашивания больного на предмет жалоб (когда, при каких обстоятельствах появились симптомы, как протекает заболевание) и сбора анамнеза жизни и здоровья (выясняет информацию о хронических, перенесённых заболеваниях, аллергических реакциях, условиях, в которых работает человек и т.п.)
Для постановки диагноза проводятся следующие виды исследований:
- отоскопия – инструментальный осмотр наружного уха, слухового прохода и барабанной перепонки;
- эндоскопия – исследование отдалённых участков ушной полости, не видимых при отоскопии;
- акуметрическое исследование остроты слуха с помощью шёпотной, разговорной речи и камертонов;
- аудиометрия, помогающая определить тип тугоухости;
- тимпанометрия, позволяющая выявить недостатки в работе структур среднего уха;
- рентгенологическое исследование, КТ, МРТ назначаются, когда доктору недостаточно данных для определения причины тугоухости после проведённых исследований.
Лечение
Схему лечения кондуктивной тугоухости назначает оториноларинголог в зависимости от установленной причины снижения слуха.
Серные пробки и инородные тела удаляются в лор-кабинете в день обращения. Слух возвращается сразу после проведения процедуры. Не нужно пытаться избавиться от инородного тела самостоятельно. Вы рискуете загнать его ещё глубже либо травмировать барабанную перепонку и кожу слухового прохода.
Терапия воспалительно-инфекционных процессов может включать приём антибиотиков и противовоспалительных препаратов. Также в зависимости от диагноза проводятся терапевтические манипуляции в лор-клинике: туалет наружного, среднего уха, промывание уха лекарственными растворами, пневмомассаж барабанной перепонки. катетеризация слуховых труб.
Кроме медикаментозного лечения применяются хирургические методы – для устранения перфорации барабанной перепонки, восстановления функций слуховых косточек, удаления новообразований.
Если слух не поддаётся корректировке вышеуказанными методами, проводится слухопротезирование.
Способы профилактики
Специфических профилактических мер для предупреждения кондуктивной тугоухости нет.
Нужно своевременно пролечивать воспалительные заболевания уха, не практиковать самолечение и посещать оториноларинголога сразу, как только начались проблемы со слухом.
Возьмите за правило посещать оториноларинголога для профилактики – это единственный способ предупредить тяжёлое течение болезни и диагностировать нарушения на ранней стадии.
Лечение в «Лор-клинике доктора Зайцева»
Лечение проблем со слухом – одно из профильных направлений нашей лор-клиники. В нашем арсенале самое современное диагностическое оборудование, которое позволит определить причину тугоухости и оценить остроту слуха. Лор-кабинеты клиники также оснащены всем необходимым оборудованием для проведения лечебных и физиопроцедур.
Наша команда – высокопрофессиональные лор-врачи с большим практическим опытом работы со взрослыми пациентами и детьми. Мы владеем передовыми методиками диагностики и улучшения слуха.
Приходите! Мы поможем!
Нейросенсорная тугоухость: виды, симптомы и лечение в ЛОР Центре
Сенсоневральная, или нейросенсорная, тугоухость — это снижение слуха, связанное с повреждением чувствительных нервных клеток органа слуха или слухового нерва. Патологический процесс при этом развивается в самой глубокой части уха – во внутреннем ухе, которое расположено в полости внутри височной кости, за барабанной перепонкой.
ЛОР Центр — специализированная частная ЛОР клиника в Москве, где занимаются лечением тугоухости у детей и взрослых.
Используем только современные методы диагностики слуха:
- Тональная пороговая аудиометрия
- Тимпанометрия
- Осмотр барабанной перепонки под микроскопом
- Компьютерная томография височных костей
- Нейросенсорная тугоухость может быть одним из симптомов какого-либо другого заболевания уха (например, острого гнойного среднего отита – воспаления в полости среднего уха, отосклероза, болезни Меньера, травмы уха), а может быть и самостоятельным заболеванием.
- Нейросенсорная тугоухость бывает односторонней или двусторонней, может развиваться или внезапно (в острой форме) или медленно, постепенно на протяжении многих лет (хроническая тугоухость).
При нейросенсорной тугоухости потеря слуха не всегда обратима! Поэтому очень важно уделять внимание профилактике этого заболевания, знать факторы риска и симптомы тугоухости и не откладывать визит к врачу.
Шум – это важный фактор в развитии тугоухости, который очень часто недооценивается!
Обязательно нужно использовать средства защиты слуха на работе, ограничить пребывание в шумной обстановке, пересмотреть свои привычки в прослушивании музыки. Читайте в нашем блоге статью о правилах безопасного использования наушников.
При первых же симптомах тугоухости нужно обратиться к специалисту по патологии слуха, к сурдологу и выполнить исследование слуха — аудиометрию.
ХРОНИЧЕСКАЯ НЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
- Постепенное и медленное снижение слуха на оба уха в течение нескольких месяцев.
- Ухудшается разборчивость речи: трудно различать слова в шумной обстановке.
- Ухудшается восприятие высоких частот: хуже слышно звонок мобильного телефона, таймер микроволновки, писк комара, речь ребёнка, в то время как низкий мужской голос слышно лучше.
- Часто сопровождается постоянным шипящим, шелестящим шумом в ушах (пациенты описывают его «как радиоприёмник», «как шум моря»).
ОСТРАЯ НЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
- Резкая, внезапная потеря слуха.
- Часто бывает только с одной стороны, сопровождается звоном в ухе, головокружением, нарушением равновесия, тошнотой.
- Это всегда какая-то катастрофа в ухе: резкое нарушение кровоснабжения улитки, интоксикация, акустическая травма (после взрыва, выстрела), острое инфекционное заболевание, черепно-мозговая травма и т.п.
- Острая нейросенсорная тугоухость лечится медикаментозно внутривенными вливаниями и интратимпанальным введением препаратов (в полость уха).
ПРИЧИНЫ ХРОНИЧЕСКОЙ ТУГОУХОСТИ:
Нельзя предотвратить:
- Наследственность: этот вид тугоухости развивается при генетической предрасположенности и нарушении нормального развития органа слуха ещё до рождения. Основной метод реабилитации слуха — кохлеарная имплантация (операция по вживлению «искусственной улитки»).
- Возраст: подобно постепенному снижению остроты зрения, после 50 лет происходит естественное снижение слуха из-за замедления обмена веществ в чувствительных клетках уха, которое называется «пресбиакузис». Метод выбора в данном случае – слухопротезирование (подбор слухового аппарата).
Можно предотвратить:
- Инфекционные заболевания: многие острые инфекционные заболевания, такие как грипп, менингококковая инфекция, корь и т.д. часто приводят к осложнениям, — в том числе, необратимому повреждению органа слуха. Для профилактики серьёзных осложнений этих инфекций существуют вакцины, а самое главное своевременное обращение к врачу.
- Длительное воздействие шума: на работе (двигатели самолётов, метро, строительные инструменты, производственные станки) или в обычной жизни (прослушивание музыки на высокой громкости, газонокосилка, квадроцикл, снегоход и т.п.)
ДИАГНОСТИКА НАРУШЕНИЯ СЛУХА:
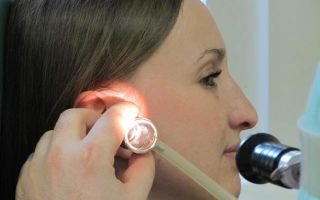
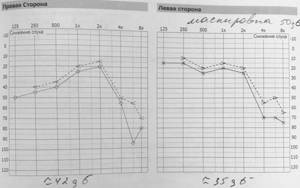
На фото: аудиометрию проводит врач-сурдолог (специалист по патологии слуха) Хугаева Анна Алибеговна.
На соседнем фото вы видите результат аудиометрии — два графика, отдельно для правого и левого уха, которые рисуются в процессе исследования. Анализируя аудиограмму, врач может оценить состояние внутреннего уха.
В ЛОР-центре проводится современное исследование слуха — тональная пороговая аудиометрия.
Для проведения аудиометрии пациент надевает специальные наушники, в которые ему попеременно включают звуки разной частоты и громкости. В зависимости от того, слышит ли эти звуки пациент или нет, он нажимает на кнопку, а в компьютерной программе отмечаются точки на специальном графике, который и представляет из себя результат исследования — аудиограмму.
Помимо аудиометрии, в зависимости от симптомов, для установления причины потери слуха дополнительно могут быть проведены:
- Отомикроскопия (осмотр уха под микроскопом);
- Тимпанометрия (исследование подвижности барабанной перепонки);
- Исследование вестибулярного анализатора (пробы на координацию, вращательные пробы);
- Консультация невролога;
- Анализ показателей свертывающей системы крови;
- Анализ показателей функции печени;
- Компьютерная томография височных костей;
- МРТ головного мозга.
ЛЕЧЕНИЕ СНИЖЕНИЯ СЛУХА:
Для каждого пациента специалисты нашего «ЛОР Центра» разрабатывают индивидуальный план лечения с учетом причины и длительности заболевания, наличия сопутствующих заболеваний:
- При острой сенсоневральной тугоухости проводится стероидная терапия: введение малых доз глюкокортикостероидов внутривенно или местно (в полость уха через барабанную перепонку);
- Лечение начинают незамедлительно, при необходимости – в условиях специализированного ЛОР-стационара;
- Назначается специальная диета для восстановления водно-солевого баланса в жидкости внутреннего уха;
- По результатам анализов крови и консультации невролога, могут быть назначены медикаментозные препараты, улучшающие кровоснабжение внутреннего уха, усиливающие обмен веществ в нервной ткани, витамины группы B;
- При необходимости проводится лечение отита, восстановление функции слуховой трубы и лечение других сопутствующих заболеваний.
При выраженной хронической тугоухости, когда нарушается восприятие речевых частот, проводится слухопротезирование – подбор слухового аппарата. В «ЛОР центре» есть возможность провести всё необходимое обследование, подобрать, приобрести и настроить различные модели слуховых аппаратов.
Нейросенсорная тугоухость: основные принципы диагностики и лечения
ММА имени И.М. Сеченова
Нейросенсорная тугоухость относится к заболеваниям, проблема диагностики и лечения которых не теряет своей актуальности в течение многих десятилетий.
Широкая распространенность поражений органа слуха в современных условиях обусловлена многообразием неблагоприятных факторов, приводящих к тугоухости и глухоте.
В возникновении нейросенсорной тугоухости многочисленными клиническими наблюдениями и научными исследованиями доказана роль:
- • инфекционных заболеваний (грипп и ОРВИ, инфекционный паротит, сифилис);
- • сосудистых расстройств (гипертоническая болезнь, вертебробазилярная дисциркуляция, церебральный атеросклероз);
- • стрессовых ситуаций, механической, акустической и баротравм;
- • ототоксического воздействия промышленных и бытовых веществ, ряда лекарственных препаратов (антибиотики аминогликозидного ряда, некоторые противомалярийные и мочегонные средства, салицилаты).
- В случаях так называемой идиопатической тугоухости, когда заболевание развивается внезапно, без видимой причины, тщательно проведенное обследование позволяет чаще всего выявить сосудистые рас стройства по типу нейроциркуляторной дистонии.
- Диагностика
- Современный подход к диагностике поражений органа слуха диктует необходимость проведения многопланового обследования больного, включающего исследование функции звукопроводящей и звуковоспринимающей систем, вестибулярного анализатора, изучение показателей свертывающей системы крови и функции печени, оценку состояния сердечно-сосудистой, выделительной и эндокринной систем, что дает возможность установить причину заболевания и выработать наиболее эффективную лечебную тактику.
На практике первоначальная оценка слуховой функции требует анализа акуметрических и аудиологических показателей, среди которых обязательным является проведение камертональных проб, запись тональной пороговой аудиограммы. Дополнительным, более информативным методом, позволяющим уточнить вид тугоухости, является аудиометрия, выполненная в диапазоне частот свыше 8000 Гц.
В настоящее время совершенствование методов диагностики тугоухости связано с разработкой объективных методов исследования, таких как регистрация слуховых вызванных потенциалов и задержанной вызванной отоакустической эмиссии.
Необходимо включение в план обследования больных с нейросенсорной тугоухостью импедансометрии, как метода выявления разрыва цепи слуховых косточек, наличия экссудата в барабанной полости, нарушения функции слуховой трубы.
Важным компонентом обследования больных нейросенсорной тугоухостью и, в известной степени, прогностическим для результата лечения является определение состояния вестибулярного анализатора по данным отоневрологического исследования, включающего анализ спонтанной отоневрологической симптоматики, результатов вращательной пробы, стабилографии. Это позволяет констатировать гипо- или гиперрефлексию (ирритацию) лабиринта, по наличию диссоциации экспериментальных вестибулярных реакций выявить заинтересованность ретролабиринтных вестибулярных структур.
Достоверно установлено, что подавляющее большинство случаев нейросенсорной тугоухости протекает с вестибулярными нарушениями при наличии субъективных проявлений (системного головокружения, нарушения статики и координации, тошноты или рвоты).
Однако в ряде случаев нарушение вестибулярной функции выявляется лишь при проведении специфического отоневрологического обследования в сочетании с компьютерной томографией, магнитно-резонансной томографией, ультразвуковой допплерографией и реоэнцефалографией.
Такое комплексное обследование позволяет диагностировать арахноидит мостомозжечкового угла воспалительной и травматической этиологии, установить нарушение гемодинамики в системе артерий, питающих лабиринт (в частности, вертебробазилярную дисциркуляцию на фоне шейного остеохондроза), исключить невриному VIII пары черепных нервов, как причину кохлеовестибулярных нарушений. Дифференциальная диагностика периферического поражения внутреннего уха и сходных с ним сосудистых и воспалительных заболеваний центральной нервной системы очень важна для правильной лечебной и профилактической тактики.
Достаточно распространенным, тягостным для больных нейросенсорной тугоухостью симптомом является шум в ушах. Многообразие причин возникновения шума в ушах (патология звукопроводящей и звуковоспринимающей, сердечно-сосудистой систем, заболевания мышц, суставов и т.д.
) требует получения достоверных данных об этиологии и патогенезе шума. К сожалению, при назначении больным с шумом в ушах курса терапии нередко трудно бывает предсказать ее клиническую эффективность.
В известной степени позволяет прогнозировать эффективность лечения шума пальце-пальцевой тест (ППТ): пациент сидит на стуле с наклоненной на 30° вперед и вниз головой, глаза его закрыты.
Стоящий напротив исследуемого врач плотно закрывает своими ладонями ушные раковины пациента и прижимает их к височно-сосцевидной области, располагая пальцы рук на затылочной области. Ногтевой фалангой среднего пальца правой руки врач производит 60 ритмичных поколачиваний по среднему пальцу левой руки.
В случае уменьшения или исчезновения ушного шума (по субъективному ощущению больного) тест оценивают, как положительный и благоприятный в прогностическом отношении. Если же интенсивность шума не изменяется, то тест расценивают, как отрицательный, что свидетельствует о малой перспективности лечебных мероприятий.
ППТ легко выполним, требует минимальной затраты времени, что делает его безусловно полезным в практике врача. Кроме того, сам больной может использовать его в домашних условиях в тех случаях, когда шум бывает особенно дискомфортным, например, перед сном.
Лечение
Лечение больных нейросенсорной тугоухостью остается серьезной проблемой. Особое внимание следует обратить на то что до настоящего времени только максимально рано начатое лечение тугоухости при давности заболевания менее месяца можно отнести к наиболее клинически эффективным. Чем позже начато лечение, тем меньше надежды на восстановление слуха.
Правильный подход к выбору лечебной тактики должен основываться на анализе клинических, лабораторных и инструментальных данных, полученных до начала лечения, в процессе его, а также после завершения курса лечебных мероприятий.
План лечения индивидуален для каждого больного, определяется с учетом этиологии, патогенеза и длительности заболевания, наличия сопутствующих заболеваний, интоксикации и аллергии у больного.
Однако существуют общие правила, которые должны всегда соблюдаться неукоснительно:
- • проведение лечения больного острой нейросенсорной тугоухостью в специализированном оториноларингологическом стационаре;
- • незамедлительное начало лечения непосредственно после госпитализации больного;
- • соблюдение охранительного режима и щадящей диеты;
- • отказ от курения и употребления алкогольных напитков;
- • многоплановое обследование пациента, проводимое в кратчайшие сроки.
- С учетом особенностей заболевания используются медикаментозные препараты, улучшающие кровоснабжение внутреннего уха, церебральную гемодинамику и реологические свойства крови, лекарственные средства, обладающие антигипоксантной направленностью за счет активизации биоэнергетических процессов в митохондриях и стимуляции биосинтеза макроэргических соединений.
Многочисленные научные исследования и клинический опыт доказывают целесообразность проведения инфузионной терапии вазоактивными и антигипоксантными средствами с первого дня госпитализации пациента с острой нейросенсорной тугоухостью.
Такие препараты, как винпоцетин, пентоксифиллин, церебролизин, пирацетам применяют в течение первых 10 дней парентерально для внутривенного капельного введения, постепенно увеличивая дозу препарата с 1-го по 4-й день и сохраняя постоянную лечебную дозу с 5-го по 10-й день инфузионной терапии.
В последующем переходят к внутримышечному и пероральному использованию препаратов, при общей продолжительности первого курса лечения 1–1,5 мес.
Для лечения нейросенсорной тугоухости различной этиологии, сопровождающейся головокружением, с успехом применяются гистаминоподобные препараты, обладающие специфическим воздействием на микроциркуляцию внутреннего уха, нормализующие давление эндолимфы в лабиринте (например, бетагистин). Принимать препарат следует во время или после еды для предотвращения возможного неблагоприятного влияния на слизистую оболочку желудка, при отсутствии у пациента язвенной болезни желудка и бронхиальной астмы.
Пациентам с кохлеовестибулярными нарушениями, страдающими ишемической болезнью сердца, показан триметазидин. Обладая цитопротективным и антиангинальным действием, препарат при приеме внутрь обеспечивает защиту как органа слуха, так и сердца от гипоксии и ишемии.
Повышает эффективность медикаментозной терапии и стабилизирует положительную клиническую динамику включение в комплекс лечебных мероприятий немедикаментозных методов: рефлексотерапии – акупунктуры либо лазеропунктуры (10 сеансов непосредственно после завершения инфузионной терапии, затем 10 сеансов спустя 1 мес и, при необходимости, 10 сеансов спустя 2–3 мес после первого курса стационарного лечения), а также гипербарической оксигенации (продолжительность сеанса – 30 мин, курс лечения – 10 сеансов).
Хорошо зарекомендовал себя метод коррекции расстройств равновесия у больных с кохлеовестибулярными нарушениями, предполагающий сочетание комплекса реабилитационных упражнений на стабилографической платформе компьютерного комплекса “Статокин-02” и обонятельного воздействия пахучими веществами, способствующими повышению статокинетической устойчивости. Существенно улучшает функцию равновесия ольфакторное воздействие валерианы лекарственной и розового масла.
В настоящее время появилась реальная возможность оказания действенной помощи больным с полным выпадением слуховой функции в тех случаях, когда глухота обусловлена деструкцией спирального (кортиева) органа при сохранной функции слухового нерва.
Реабилитация слуха методом имплантации электродов в улитку с целью электрической стимуляции волокон слухового нерва получает все большее распространение как за рубежом, так и в России.
Одним из важных условий проведения кохлеарной имплантации является строгий отбор кандидатов с учетом многочисленных критериев, главный из которых – состояние слуховой функции, определяемое по результатам тональной пороговой и объективной компьютерной аудиометрии, импедансометрии, промонториального теста.
Следует подчеркнуть, что даже адекватно подобранная и своевременно, в полном объеме проведенная терапия больного острой нейросенсорной тугоухостью не исключает вероятности рецидива заболевания под воздействием стрессовой ситуации, обострения сердечно-сосудистой патологии (например, гипертонического криза), острой респираторной вирусной инфекции или акустической травмы.
Поэтому врач обязан убедительно и подробно разъяснить больному необходимость соблюдения мер профилактики.
Правильная организация труда и отдыха, отказ от курения, приема алкоголя и наркотиков, рационально составленная диета, достаточная двигательная активность, умение преодолевать эпизоды нервно-психического перенапряжения и стрессовые ситуации – все это в сочетании с профилактическими и лечебными мероприятиями является залогом успеха в борьбе со слуховыми и вестибулярными нарушениями.
Поделитесь статьей в социальных сетях
Внезапная сенсоневральная тугоухость: симптомы и лечение
Внезапная сенсоневральная тугоухость (ВСНТ) — острая потеря слуха, возникающая в течение 72 часов и почти всегда носящая односторонний характер.
Большинство случаев являются идиопатическими, иначе говоря, их причина остается невыясненной. Точная частота идиопатической ВСНТ неизвестна, поскольку выздоровление может быть спонтанным, и многие пациенты не обращаются за медицинской помощью.
Ежегодная заболеваемость ВСНТ составляет 11-77 случаев на 100 000 человек.
Идиопатическая ВСНТ может возникать в любом возрасте, но чаще всего поражает людей от 43 до 53 лет, мужчины и женщины болеют одинаково часто.
ВСНТ может быть следствием неопластических, инфекционных, аутоиммунных, неврологических, отологических, метаболических или сосудистых заболеваний. К внезапной потере слуха также может привести применение ототоксических препаратов.
Клиническая картина
Пациенты с идиопатической ВСНТ обычно отмечают очень быструю потерю слуха или сообщают о потере слуха при пробуждении.
При этом сначала многие из них могут замечать только ощущение заложенности уха, чувство «полноты» в нем, не осознавая, что они потеряли слух.
Поскольку заложенность уха является обычным явлением, она ошибочно может быть отнесена к ряду менее серьезных заболеваний, и пациенты могут не обращаться за немедленной помощью.
Более чем у 90% пациентов с односторонней ВСНТ наблюдается шум в ушах, а у 20-60% — головокружение.
Диагностика
Все пациенты, которые жалуются на внезапную потерю слуха или просыпаются с потерей слуха, должны быть обследованы на предмет ВСНТ в течение первых нескольких дней после появления симптомов. Кроме того, всем пациентам, сообщающим о внезапной заложенности уха, особенно при отсутствии симптомов инфекции верхних дыхательных путей, должна быть проведена та же диагностика.
Для оценки слуха необходимо провести проверку шепотной речи, камертональные пробы, а также исследование слуха — аудиометрию.
Аудиометрия выполняется всем пациентам с подозрением на ВСНТ не позднее 14 дней после появления симптомов. Точная аудиометрическая оценка важна для подтверждения первоначального диагноза, а также для оценки динамики. Если аудиометрия недоступна, а вероятность ВСНТ высока, лечение следует начинать незамедлительно.
При ВСНТ требуется тщательный сбор анамнеза с исключением возможных причин потери слуха. К ним относятся:
- недавняя травма головы, воздействие громкого шума или баротравма;
- недавняя боль или покраснение глаз (потеря слуха в сочетании с острым кератитом может указывать на синдром Когана);
- потеря слуха или колеблющаяся потеря слуха в анамнезе в прошлом, особенно сопровождающаяся головокружением или шумом в ушах (симптомы могут указывать на болезнь Меньера);
- очаговые неврологические симптомы, которые могут указывать на цереброваскулярную ишемию или новообразования, такие как менингиома, невринома слухового нерва;
- симптомы, соответствующие аутоиммунным заболеваниям или васкулиту;
- факторы риска или недавний контакт с болезнью Лайма (например, поездка в эндемичный регион или проживание в нем, недавний укус клеща);
- боль в ушах, выделения из ушей, лихорадка или другие симптомы, указывающие на острый средний отит, хронический средний отит или мастоидит;
- воздействие ототоксичных лекарств (например, применение аминогликозидов, петлевых диуретиков, химиотерапии на основе платины, салицилатов).
Лучевая диагностика
Всем пациентам, у которых не найдена причина потери слуха, рекомендуется проведение магнитно-резонансной томографии (МРТ), по результатам которой исключаются такие заболевания, как акустическая неврома, менингеальный карциноматоз, ишемическая цереброваскулярная болезнь, рассеянный склероз. МРТ следует проводить в течение трех месяцев с момента появления симптомов.
Если МРТ выполнить невозможно (из-за наличия противопоказаний у конкретного пациента), следует провести компьютерную томографию (КТ). Однако не следует забывать, что КТ не имеет достаточного разрешения для обнаружения небольших опухолей мостомозжечкового угла или небольших инфарктов ствола мозга.
Лабораторная диагностика
Рутинные анализы крови не рекомендуются, но могут быть назначены при подозрении на ту или иную этиологию потери слуха: исключение заболеваний щитовидной железы, аутоиммунных заболеваний, васкулита и других.
Всем пациентам с идиопатической ВСНТ показана системная гормональная терапия (глюкокортикоиды — дексаметазон, преднизолон, метилпреднизолон). Лечение следует начинать как можно раньше — желательно не позднее, чем через две недели с начала симптомов.
Для пациентов с идентифицируемой первопричиной ВСНТ — в дополнение к лечению глюкокортикоидами — показана терапия, направленная на ее устранение.
Лечение глюкокортикоидами предполагает либо введение лекарств внутривенно, либо назначение таблетированных форм. При плохой переносимости может быть рассмотрен вариант интратимпанального (через барабанную перепонку) введения лекарств.
Так как процент спонтанного самоизлечения очень высок, ни одно исследование не может однозначно ответить на вопрос об эффективности глюкокортикоидов в сравнении с плацебо, тем не менее эти препараты включены во все рекомендации как основной вид лечения.
Повторная аудиометрия выполняется по окончании начального курса лечения.
Если после начальной терапии улучшение слуха не наблюдается (или улучшение








 На фото: аудиометрию проводит врач-сурдолог (специалист по патологии слуха) Хугаева Анна Алибеговна.
На фото: аудиометрию проводит врач-сурдолог (специалист по патологии слуха) Хугаева Анна Алибеговна.