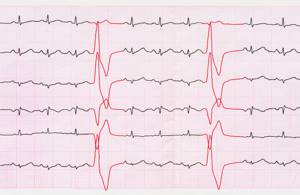
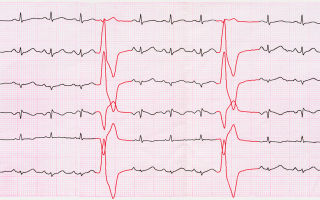
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Экстрасистолия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
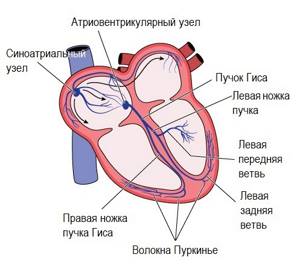
Экстрасистолы – это сокращения сердца, преждевременные по отношению к нормальному ритму. Работа сердца состоит из двух чередующихся фаз – сокращения (систолы) и расслабления (диастолы). Сокращения сердечной мышцы (миокарда) вызываются электрическими импульсами, которые в норме возникают в группе клеток правого предсердия (в синусовом узле). Из синусового узла возбуждение охватывает оба предсердия, вызывая их сокращение, далее достигает предсердно-желудочкового (атриовентрикулярного) узла, после чего распространяется на оба желудочка сердца. Для того чтобы желудочки сократились, импульс должен пройти по пучку Гиса, по его ножкам, по волокнам Пуркинье, и далее возбуждение охватывает сократительный миокард желудочков. Названные структуры составляют проводящую систему сердца. Иногда импульс может возникать не в синусовом узле, а в других отделах проводящей системы, например, в предсердии, атриовентрикулярном узле, в ножках пучка Гиса или миокарде желудочков. Экстрасистолы – это преждевременные возбуждения и сокращения сердца или его отделов, импульс для которых исходит не из синусового узла, а из другого отдела проводящей системы. Экстрасистолия – одна из самых частых аритмий в практике врача и может наблюдаться у людей любого возраста. Наджелудочковая экстрасистолия встречается в общей популяции в 34,9–56,7% случаев, а среди лиц среднего и пожилого возраста – в 88–99% случаев. Желудочковые экстрасистолы выявляются примерно у 5% лиц молодого возраста при регистрации стандартной ЭКГ в покое, а при проведении суточного холтеровского мониторирования ЭКГ их частота достигает 50-60% у здоровых молодых взрослых и 84% – у пожилых пациентов в возрасте 73-82 лет. У детей желудочковые экстрасистолы выявляются редко.
Разновидности экстрасистолии
Экстрасистолы бывают наджелудочковые (суправентрикулярные) и желудочковые. Наджелудочковые экстрасистолы вызваны импульсами, источник которых располагается в предсердиях, в местах впадения легочных или полых вен в предсердия, в атриовентрикулярном узле. Соответственно, в зависимости от очага аритмии, наджелудочковую экстрасистолия подразделяют как:
- предсердную экстрасистолию,
- экстрасистолию из устьев полых и легочных вен,
- экстрасистолию из атриовентрикулярного соединения.
Желудочковые экстрасистолы вызываются импульсом, который «рождается» в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или в миокарде желудочков – правого или левого.
Желудочковые экстрасистолы могут исходить из одного источника, тогда они называются монотопными, или из разных источников – политопные экстрасистолы.
Если желудочковые экстрасистолы имеют одинаковую форму на ЭКГ, то это мономорфные экстрасистолы, разные по форме экстрасистолы называют полиморфными. Экстрасистолия может быть одиночной и парной (ее называют словом «куплет»). Если регистрируется подряд три и более экстрасистолы, то такие нарушения ритма уже называют либо «ритм», либо «тахикардия», в зависимости от частоты сердечных сокращений. Если экстрасистола возникает после каждого нормального синусового комплекса, это называется бигеминией, если она возникает после каждого второго синусового комплекса – тригеминией, если после каждого третьего – квадригеминией и т.п. В целом такое чередование называется аллоритмией. Кардиологи всего мира пользуются разными классификациями желудочковых аритмий. Среди российских врачей популярна градация желудочковых аритмий у пациентов без инфаркта миокарда по B. Lown и M. Wolf в модификации M. Ryan: 0 — отсутствие желудочковых экстрасистол; I — редкая монотопная экстрасистолия (до 30 экстрасистол за час мониторирования); II — частая монотопная (более 30 экстрасистол за час мониторирования); III — полиморфные экстрасистолы; IVa — парные мономорфные экстрасистолы; IVb — парные полиморфные экстрасистолы; V — пробежки желудочковой тахикардии (три и более комплексов подряд).
Возможные причины экстрасистолии
У здоровых людей наджелудочковая экстрасистолия может стать следствием эмоционального стресса, интенсивной физической нагрузки, интоксикации, курения, употребления кофеина, возбуждающих средств, алкоголя, а также может быть вызвана приемом различных лекарственных препаратов, нарушениями электролитного и кислотно-основного баланса крови.
Возникновению наджелудочковых экстрасистол могут способствовать различные сердечно-сосудистые и эндокринологические заболевания, а также болезни любых других органов и систем, которые сопровождаются сердечными проявлениями.
Иногда перебои в работе сердца, обусловленные экстрасистолией, появляются при сильном психоэмоциональном переживании, тогда речь идет о психогенной экстрасистолии. Одиночная желудочковая экстрасистолия может выявляться и у здоровых людей молодого и среднего возраста. Более сложные формы желудочковой экстрасистолии, например, парные или полиморфные, возникают в результате заболеваний сердца. Желудочковые экстрасистолы могут появиться при интоксикации сердечными гликозидами, передозировке трициклическими антидепрессантами, эуфиллином, амитриптилином, флуоксетином, при применении антиаритмических препаратов. Еще одна причина их появления – нарушения электролитного баланса, например, снижение в крови уровня калия или магния, повышение уровня кальция.
Заболевания, при которых может появиться экстрасистолия
Заболевания сердца, при которых могут появляться наджелудочковые экстрасистолы: ишемическая болезнь сердца, гипертоническая болезнь, кардиомиопатии, клапанные пороки сердца, миокардит, перикардит. Суправентрикулярные нарушения ритма часто выявляются при заболеваниях желудочно-кишечного тракта: хроническом гастрите, гастроэзофагеальной рефлюксной болезни, язвенной болезни желудка и 12-перстной кишки, при желчнокаменной болезни. Такие заболевания респираторной системы, как бронхиальная астма, хроническая обструктивная болезнь легких, также часто сопровождаются нарушениями ритма по типу наджелудочковой экстрасистолии. Из эндокринологических заболеваний к возникновению различных видов экстрасистол могут приводить сахарный диабет, нарушения функции щитовидной железы (гипер- или гипотиреоз). Нарушения ритма сердца часто сопровождают хроническую болезнь почек. Нередкой причиной развития ощущения «перебоев» в работе сердца может стать дефицит железа. Желудочковые экстрасистолы чаще всего являются симптомом какого-либо органического поражения сердца, они могут появляться при хронической ишемической болезни сердца, после перенесенного инфаркта миокарда (при постинфарктном кардиосклерозе), при гипертрофии (утолщении) миокарда, которая может быть следствием артериальной гипертензии или порока аортального клапана, в результате воспалительных заболеваний миокарда, при кардиомиопатии (дилатационной, гипертрофической, аритмогенной дисплазии миокарда правого желудочка и др.), при инфильтративных заболеваниях миокарда, при приобретенных пороках сердца.
К каким врачам обращаться при экстрасистолии
Диагностикой и лечением экстрасистолии занимается врач-кардиолог. Если есть подозрение, что экстрасистолия носит психосоматический характер, показана консультация психотерапевта или невролога.
Могут потребоваться дополнительные консультации других профильных специалистов – пульмонолога, гастроэнтеролога, эндокринолога.
В сложных случаях при тяжелой экстрасистолии назначается консультация аритмолога.
Диагностика и обследования при экстрасистолии Цель диагностики – установить факторы, которые стали причиной появления экстрасистол. Важную роль в постановке диагноза играют лабораторные анализы:
- общий анализ крови для выявления анемии;
Глюкоза (в крови) (Glucose)
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина
Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. …
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин
Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа…
АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase)
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ …
Железо сыворотки (Iron, serum; Fe)
Определение концентрации железа в сыворотке крови в комплексе с другими тестами (см. белки, участвующие в обмене железа) используют в диагностике железодефицитных анемий и контроле применения препаратов железа. Синонимы: Анализ крови на железо; Сывороточное железо. Serum Iron; Serum Fe; Iron; F…
Ферритин (Ferritin)
Синонимы: Анализ крови на ферритин; Депонированное железо; Индикатор запасов железа. Serum ferritin. Краткая характеристика определяемого вещества Ферритин Ферритин – это основная форма внутриклеточного депонирования железа в организме. Состоит ферритин из белковой оболочки (апофер…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал…
Магний в сыворотке (Magnesium, Serum; Мg)
Синонимы: Анализ крови на магний; Общий магний; Ионы магния. Serum Magnesium Test; Magnesium test; Magnesium, blood; Serum magnesium. Краткая характеристика определяемого аналита Магний Магний, как и калий, содержится преимущественно внутри клеток. 1/3-1/2 всего магния организма …
Кальций общий (Ca, Calcium total)
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl…
Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы. Синонимы: Тиреостимулирующий гормон; Тиреотропин. Thyroid-stimulating Hormone; TSH; Thyrotropin. Краткая характеристика т…
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Свободный, не связанный с транспортными белками плазмы крови тироксин. Синонимы: Анализ крови на свободный тироксин. Free T4; Free Form of Thyroxin. Краткая характеристика определяемого вещества Тироксин свободный
Тироксин (Т4) – один из двух основных тиреоидных гормонов щитовидной жел…
Из инструментальных методов диагностики применяются:
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Что делать при экстрасистолии Экстрасистолия очень часто является безопасным нарушением ритма, поэтому при обнаружении на ЭКГ экстрасистол или при возникновении характерных жалоб не стоит сразу начинать волноваться, необходимо обратиться к кардиологу для установления причины появления экстрасистол. Субъективно, на основании своих ощущений пациент не может определить, какой у него вид экстрасистол, одиночные они или нет, одинаковые или разной формы, поэтому для точной диагностики и определения тактики лечения необходимо пройти обследование.
Лечение экстрасистолии
В большинстве случаев экстрасистолия безопасна, особенно если речь идет о наджелудочковых аритмиях, в то время как прием антиаритмиков – препаратов для лечения нарушений ритма сердца – может сопровождаться неприятными побочными эффектами и даже опасными осложнениями. Поэтому определять показания и назначать лечение может только врач-кардиолог.
К показаниям для лечения экстрасистолии относятся: выраженные нарушения гемодинамики, субъективная непереносимость аритмии, бессимптомные, но потенциально опасные для жизни аритмии.
Лечение любой экстрасистолии начинается с выявления причины и ее устранения, если это возможно.
Проводится коррекция уровня электролитов в крови, уровня гормонов щитовидной железы, восполнение дефицита железа при анемии.
Желудочковая экстрасистолия практически всегда является вторичным нарушением ритма, то есть следствием другого заболевания. Поэтому для качественного лечения необходимо выявить и лечить основное заболевание, чаще всего – патологию сердца. Если есть заболевания желудочно-кишечного тракта, хроническая бронхолегочная патология, хроническая болезнь почек, их также необходимо полноценно лечить. Возможна пробная отмена лекарственных препаратов, если подозревается их связь с возникновением экстрасистол. Из препаратов антиаритмического действия применяются блокаторы быстрых натриевых каналов (препараты I класса), бета-блокаторы (препараты II класса), средства, увеличивающие продолжительность потенциала действия, блокаторы калиевых каналов (препараты III класса), блокаторы кальциевых каналов (IV класса). При наличии большого количества экстрасистол за сутки при неэффективности медикаментозной терапии может быть принято решение о проведении радиочастотной аблации, когда выявляется очаг аритмии в миокарде и на него оказывается локальное радиочастотное воздействие.
Источники:
- О.Л. Бокерия, А.А. Ахобеков. Желудочковая экстрасистолия. Анналы аритмологии, 2015. – Т. 12. – № 1.
- Клинические рекомендации. Диагностика и лечение нарушений ритма сердца и проводимости // Кардиологический вестник. – 2014. – № 2. – С. 4-43.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое предсердная экстрасистолия: симптомы, признаки на ЭКГ и лечение
Предсердная экстрасистолия (ПЭ) – это разновидность нарушения ритма сердца. Она характеризуется внезапным появлением внеочередного сердечного сокращения с последующей кратковременной паузой.
ПЭ возникает из-за генерации патологической волны возбуждения, источник которой находится в предсердиях. Это одна из самых распространенных аритмий, изредка такое нарушение ритма встречается у каждого человека (примерно 100-200 в сутки) и чаще всего проходит незамеченным.
В подавляющем большинстве случаев ПЭ не представляет никакой угрозы для здоровья и жизни человека.
Она считается более безопасной, чем желудочковые экстрасистолы, но если повторяется очень часто, групповыми «залпами», то в несколько раз повышает риск развития более серьезных нарушений ритма: пароксизмальных суправентрикулярных тахикардий, трепетания и мерцания предсердий.
ПЭ может появиться как у абсолютно здорового человека без видимых на то причин, так и у того, кто страдает серьезным заболеванием сердца. Даже на вдохе предсердная экстрасистолия может возникнуть у любого из нас.
Многочисленные факторы, которые могут вызвать ПЭ, следующие:
- чихание, резкое движение, испуг;
- достаточно быстрый перепад температуры: выход на улицу в холодную погоду, контрастный душ;
- стресс, неврозы;
- синдром автономной дизрегуляции (нейроциркуляторная дистония);
- любая физическая нагрузка;
- кардиологические заболевания: ИБС, миокардиты, перикардиты, кардиомиопатии, сердечная недостаточность и т.д.;
- частое употребление кофе и «энергетических» напитков;
- болезни органов пищеварения: язва желудка и 12-перстной кишки, камни в желчном пузыре (за счет рефлекторного раздражения нервов сердца);
- вредные привычки: курение, употребление алкоголя;
- любые инфекции;
- травмы грудной клетки;
- применение лекарственных препаратов: многие медикаменты способны спровоцировать нарушение ритма, в т.ч. адреномиметики, антидепрессанты, сердечные гликозиды;
- гормональные изменения – в основном это касается болезней щитовидной железы;
- заболевания дыхательной системы – бронхиальная астма, хроническая обструктивная болезнь легких;
Хочу отметить, что прогноз для жизни и появление неблагоприятных последствий главным образом определяется характером болезни (особенно кардиологической), на фоне которой возникла ПЭ.
Симптомы
Клиническая картина предсердной экстрасистолии может быть разнообразной – от абсолютно бессимптомного течения до тяжелых нарушений гемодинамики. Все зависит от количества экстрасистол и наличия органической патологии сердца.
Одиночная
Если у человека возникает одиночная предсердная экстрасистолия, он зачастую и не подозревает о ней, так как он чувствует себя хорошо, его ничего не беспокоит. Такие экстрасистолии выявляются случайно во время прохождения профилактического медицинского осмотра.
Лишь изредка могут проскакивать секундные ощущения «замирания», «переворачивания» сердца. Общее самочувствие при этом никак не страдает.
Частая
Совсем другое дело, когда речь идет о количестве экстрасистол, превышающем 200 в сутки. Вышеперечисленные симптомы происходят практически постоянно. Человек отмечает неритмичность пульса. Присоединяется чувство тревоги и страха. Могут появиться кратковременное потемнение в глазах, мелькание мушек перед ними, головокружение, тошнота, затруднение дыхания.
У пациентов, которые имеют кардиологические заболевания, возникают боли в сердце, усиление одышки, предобморочное состояние. Возможна и потеря сознания вследствие ухудшения кровоснабжения миокарда и снижения артериального давления.
Признаки предсердной экстрасистолии на ЭКГ и примеры пленок
Существует несколько отличительных ЭКГ-признаков предсердной экстрасистолы:
- преждевременное появление морфологически измененного или отрицательного зубца P и следующего за ним нормального (синусового) комплекса QRST;
- небольшая компенсаторная пауза после ПЭ в виде прямой линии без зубцов и комплексов.
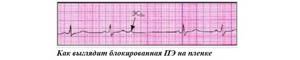
Также может быть, что электрокардиограмма зубец Р отображает, а следующий за ним комплекс QRST – нет. Это называется блокированная ПЭ. Нередко повторяющиеся блокированные ПЭ путают с синусовой брадикардией.
В своей практике мне часто приходится видеть кардиограммы, на которых предсердные экстрасистолы появляются с определенной регулярностью (аллоритмия). Есть следующие виды аллоритмии:
- бигеминии – ПЭ возникают после каждого нормального комплекса QRST;
- тригеминии – ПЭ после каждого второго комплекса;
- квадригеминии – ПЭ после каждого третьего комплекса.
Очень редко при ПЭ комплекс QRS становится широким и деформированным, что делает ее похожей на желудочковую экстрасистолу.
Иногда форма зубцов P неодинакова в разных отведениях. Тогда ПЭ носит название «политопная предсердная экстрасистолия». Такую ЭКГ-картину я постоянно наблюдаю у пациентов с длительным стажем курения, страдающих ХОБЛ (хронической обструктивной болезнью легких).
Для подсчета общего количества экстрасистол и для диагностики других возможных нарушений ритма сердца я назначаю суточное (холтеровское) мониторирование.
Показания к лечению и его методы
Важно отметить, что в подавляющем большинстве случаев для того, чтобы прекратить внеочередные сокращения сердца, нужно лишь устранить причину.
Специальное медикаментозное лечение предсердной экстрасистолии требуется только в следующих ситуациях:
- ПЭ возникают постоянно и в большом количестве;
- есть сопутствующая симптоматика, ухудшающая состояние больного;
- развитие на фоне ПЭ тяжелых нарушений сердечного ритма;
- прогрессирование основного кардиологического заболевания из-за ПЭ.
Для начала применения специальных фармакологических препаратов достаточно 1 критерия.
Из лекарственных средств для лечения ПЭ самыми действенными считаются бета-адреноблокаторы – Метопролол, Бисопролол. Они снижают возбудимость сердечной мышцы и способны подавить проведение патологических нервных импульсов, провоцирующих ПЭ.
Но, к сожалению, эти препараты подходят далеко не всем. Если человек страдает бронхиальной астмой, или вследствие длительного курения у него возникла хроническая обструктивная болезнь легких, бета-блокаторы могут вызвать бронхоспазм, что приведет к затруднению дыхания. Поэтому таким больным показаны блокаторы кальциевых каналов – Дилтиазем, Верапамил.
Пациентам, у которых предсердная экстрасистолия развилась на фоне стресса, я назначаю успокоительные лекарства. Зачастую можно обойтись растительными препаратами (валериана, пустырник). В случае тяжелых невротических расстройств необходимо применение сильных седативных медикаментов – Диазепам, Феназепам.
Согласно протоколу лечения, при безуспешности лекарственной терапии я направляю больного к кардиохирургам, которые проводят специальную операцию – радиочастотную абляцию (РЧА). При РЧА очаги патологической волны возбуждения разрушаются воздействием высокочастотного тока.
Для максимально эффективной лекарственной терапии я рекомендую своим пациентам скорректировать свой образ жизни, т.е. избегать факторов, провоцирующих появление экстрасистолий.
Для этого необходимо уменьшить количество употребляемого кофе, «энергетических» и спиртных напитков, полностью отказаться о курения. Также стоит помнить, что само по себе наличие ПЭ может свидетельствовать о наличии другой болезни.
Поэтому нужно стараться выяснить причину возникновения ПЭ и обследоваться для поиска возможного заболевания (в первую очередь кардиологического).
На прошлой неделе я наблюдал мужчину 47 лет, который пришел ко мне с жалобами на головокружение, периодически возникающие ощущения «замирания» сердца, чувство дурноты. Из вредных привычек пациент отметил табакокурение со стажем 26 лет.
При осмотре я обнаружил нерегулярный пульс, сухие хрипы в легких и небольшую синюшность губ. При подробном расспросе больной сказал, что в последние месяцы стал замечать отхождение мокроты по утрам и одышку при физической нагрузке.
Я назначил холтеровское мониторирование ЭКГ, рентгенографию легких и спирометрию (исследование функции внешнего дыхания).
На ЭКГ – частая предсердная экстрасистолия (политопная) с общим количеством ЭС в сутки 843. На рентгенограмме – признаки хронического бронхита. Спирография показала нарушение проходимости мелких бронхов.
На основании этих данных был выставлен диагноз «Хроническая обструктивная болезнь легких средней степени тяжести». Для лечения назначены Серетид (комбинированный препарат в виде порошкового ингалятора) и Верапамил.
Даны рекомендации по изменению образа жизни.
Экстрасистолия сердца: желудочковая, предсердная, атриовентрикулярная
Медицинский редактор: Врач анестезиолог-реаниматолог. Кандидат Медицинских Наук Седых Сергей Викторович Экстрасистолия — один из самых распространенных видов аритмий. При патологической экстрасистолии могут возникать неприятные симптомы, нарушаться коронарное и мозговое кровообращение.
Кроме этого, без своевременного лечения патологическая экстрасистолия способна переходить в более серьезные нарушения ритма сердца — пароксизмальную тахикардию, мерцательную аритмию.
По каким симптомам можно определить экстрасистолию? Как проводится диагностика и лечение заболевания? Каков прогноз для пациентов с экстрасистолией? Рассмотрим эти вопросы подробно.
При нормальной работе сердца главным водителем сердечного ритма является синусовый узел, а частота сердечных сокращений составляет 60-80 ударов в минуту. При экстрасистолии возникают внеочередные электрические импульсы. Это приводит к появлению экстрасистол — преждевременных сокращений сердца или его отдельных камер, не вписывающихся в общий сердечный ритм.
При внеочередном сокращении миокард прокачивает меньше крови, чем при нормальном сокращении сердца. В связи с этим частые экстрасистолы негативно отражаются на кровообращении, в частности на коронарном, церебральном кровотоке.
Какие бывают экстрасистолии?
В зависимости от места возникновения внеочередных сокращений экстрасистолии бывают:
- желудочковые;
- предсердные;
- атриовентрикулярные (узловые).
В редких случаях внеочередные импульсы генерирует синусовый узел.
Также выделяют парасистолии, для которых характерна параллельная работа дополнительного водителя сердечного ритма (например, предсердий, желудочков) и синусового узла. В таких случаях одновременно существует 2 ритма: синусовый и экстрасистолический.
В зависимости от времени возникновения внеочередных сокращений сердца экстрасистолии подразделяются на:
- бигеминии — каждое нормальное, физиологическое сокращение миокарда сопровождается патологическим сокращением;
- тригеминии — за двумя нормальными сокращениями миокарда следует одно внеочередное сокращение;
- квадригеминии — патологическое сокращение следует после каждых трех физиологических сокращений миокарда.
Явление, при котором возникает три и более патологических сокращений подряд, называется «нестабильная пароксизмальная тахикардия». Такая аритмия довольно опасна и указывает на выраженную электрическую нестабильность сердечной мышцы. Для патологии характерна частота сердечных сокращений от 140 до 220 ударов в минуту.
Причины экстрасистолии
Опасность внеочередных сердечных сокращений напрямую зависит от того, по какой причине они возникли. На сегодняшний день выделяют экстрасистолии:
- функционального происхождения, когда сердце не поражено патологиями;
- органического происхождения, которые связаны со структурными нарушениями сердца. Именно органические экстрасистолии являются патологическими и представляют угрозу для здоровья.
Функциональные экстрасистолии могут быть следствием:
- шейного остеохондроза;
- неврозов, стрессов;
- нейроциркуляторной дистонии — функциональной патологии, которая связана с дисбалансом в работе вегетативной нервной системы;
- употребления большого количества кофе;
- вредных привычек — курения, злоупотребления алкоголем;
- приема некоторых лекарственных препаратов — бронхолитических, психотропных средств, глюкокортикоидов, диуретиков.
Также экстрасистолии могут возникать без видимых причин. Сердце за сутки совершает более 100 тысяч сокращений, поэтому сложно представить, чтобы все они были ритмичными. В связи с этим внеочередные сердечные сокращения вполне могут быть вариантом нормы.
К причинам появления органических экстрасистолий относятся:
- кардиосклероз — разрастание соединительной рубцовой ткани в миокарде;
- ишемическая болезнь сердца — несоответствие между потребностью миокарда в кислороде и его доставкой к сердечной мышце;
- перенесенный инфаркт миокарда;
- кардиомиопатии — механическая или электрическая дисфункция сердечной мышцы;
- утолщение стенок миокарда;
- врожденные и приобретенные пороки сердца;
- воспалительные процессы миокарда;
- легочное сердце — увеличение и расширение правых отделов миокарда в результате повышения АД в малом круге кровообращения. Патология является осложнением заболеваний легких или деформации грудной клетки;
- некоторые системные заболевания, при которых поражается сердце;
- хирургические операции на миокарде;
- артериальная гипертензия.
Экстрасистолия у детей
Нередко экстрасистолия диагностируется у детей. Особенно часто она возникает во время пубертата, когда происходит гормональная перестройка организма. У 70 % подростков экстрасистолия носит функциональный характер и не представляет опасности для здоровья.
Как проявляется заболевание?
Как правило, эпизодические функциональные экстрасистолы не вызывают симптомов. Главные признаки органических и частых экстрасистол — перебои в работе сердца, периодическое ощущение ударов, толчков внутри грудной клетки.
Кроме этого, у человека могут появляться:
- нарушение толерантности к физическим нагрузкам;
- одышка, чувство нехватки воздуха;
- общая слабость;
- повышенная потливость.
Методы диагностики
Кардиолог может заподозрить наличие экстрасистолии у пациента при физикальном обследовании и изучении анамнеза. При сборе анамнеза уточняются клинические проявления аритмии, в какое время и при каких обстоятельствах возникают неприятные симптомы (в состоянии покоя, во время физической активности).
- Основной метод диагностики экстрасистолии — ЭКГ в 12 отведениях, которое позволяет не только выявить само отклонение, но также определить вид и количество внеочередных сердечных сокращений.
- Кроме этого, пациенту могут быть назначены и другие виды обследования:
- суточное мониторирование ЭКГ, которое даст более полную картину заболевания и позволит определить процент экстрасистол по отношению к нормальным сокращениям сердца;
- электрокардиография с нагрузкой — велоэргометрия, тредмил-тест;
- ультразвуковое исследование сердца;
- МРТ сердца;
- биохимическое исследование крови на электролиты.
Лечение экстрасистолии
Лечение патологии проводится в следующих случаях:
- если на экстрасистолы приходится более 20% от общего числа сердечных сокращений;
- при наличии у пациента выраженной симптоматики.
Эпизодические функциональные экстрасистолы, протекающие бессимптомно, лечения не требуют.
На сегодняшний день существует два метода лечения экстрасистолии:
- Медикаментозное лечение. Пациенту могут быть назначены антиаритмические препараты, бета-адреноблокаторы и другие лекарственные средства.
- Радиочастотная абляция — хирургический метод лечения, при котором с помощью специального электрода разрушают участок внеочередных сокращений сердца. Соответственно, после операции человек полностью избавляется от экстрасистолии.
Прогноз и возможные осложнения
Как правило, при функциональных экстрасистолах прогноз положительный. При органических экстрасистолах прогноз зависит от своевременности диагностики и лечения. Если лечение начато не вовремя, то органическая экстрасистолия может привести к серьезным осложнениям:
- мерцательной аритмии — хаотическому сокращению миокарда предсердий. В свою очередь, мерцательная аритмия нередко заканчивается сердечной недостаточностью;
- фибрилляции желудочков, при которой наблюдается низкий сердечный выброс, артериальная гипотония и потеря сознания. Патология становится причиной внезапной сердечной смерти в 70-80% случаев.
Меры профилактики
Чтобы снизить вероятность возникновения экстрасистолии, необходимо:
- регулярно посещать кардиолога и проходить ЭКГ. Особенно это важно для людей с заболеваниями сердца, которые входят в группу риска развития органической экстрасистолии;
- не злоупотреблять алкоголем;
- отказаться от курения;
- избегать стрессов;
- грамотно принимать лекарственные средства;
- контролировать артериальное давление.
Экстрасистолия сердца
Термином экстрасистолия называют нарушение физиологического ритма сердца, которое характеризуется возникновением внеочередного полного сердечного сокращения, либо активностью его отдельных частей (предсердий или желудочков). Эти внеочередные сокращения называют экстрасистолами – они могут быть как единичными, вполне безопасными, так и множественными, создающими реальную угрозу для здоровья и даже жизни человека.
Экстрасистолия относится к аритмиям, нарушениям сердечного ритма, и ощущается как сильные толчки внутри сердца, ощущения, что оно замирает, чувством нехватки воздуха, сильной тревогой.
Определить различные болезни сердца с экстрасистолией помогает проведение ЭКГ, суточного мониторирования, нагрузочных тестов.
Основа лечения – это устранение причин, которые влияют на правильность сердечного ритма в комбинации с медикаментами или инвазивными вмешательствами (абляцией зон, генерирующих аномальные ритмы).
Общие сведения: функциональная и патологическая экстрасистолия
Экстрасистолы – внеочередные сердечные сокращения возникают в результате преждевременного процесса деполяризации в области, как предсердий, так и желудочков, либо всего сердца сразу. Это влияет на объем внеочередных сокращений – только предсердная, желудочковая либо сердечная экстрасистолия.
У здоровых людей в норме иногда возможны единичные экстрасистолы, которые мы в привычной жизни даже не замечаем, поскольку они не влияют на общее состояние и кровообращение. Данные ЭКГ указывают на то, что экстрасистолия возникает приблизительно у 70-80% людей после 50-ти лет.
Если же возникает патологическая аритмия, она провоцирует снижение объема сердечного выброса, уменьшает приток крови к мозгу и сердцу, стимулирует развитие стенокардии (резко возникающей боли за грудиной), нарушений кровообращения в мозге с обмороками, потерями сознания, временными параличами.
Также экстрасистолия может резко увеличивать риски формирования опасной для жизни мерцательной аритмии, а также синдрома внезапной смерти Источник:Желудочковая экстрасистолия. Бокерия О. Л., Ахобеков А. А. Анн. аритм.. 2015. №1. с. 16-24.
Причины экстрасистолии
Если это единичные экстрасистолы функционального характера, возникающие у здоровых людей, их считают идиопатическими и безопасными для жизни и здоровья. Также к функциональным экстрасистолиям относят следующие ситуации:
- изменения сердечного ритма на фоне психогенных или нейрогенных влияний, связанные с употреблением стимуляторов с пищей и питьем (чай, кофе), спровоцированные химическими соединениями, стрессом, вредными привычками, наркотическими средствами;
- экстрасистолы у людей с синдромом вегетативной дисфункции, кардионеврозами, наличием остеохондроза ШОП;
- аритмии спортсменов, возникающие на фоне профессиональных занятий спортом;
- менструальные экстрасистолии у женщин в репродуктивном возрасте.
Патологическая экстрасистолия может возникать при поражении определенных участков сердечной мышцы (миокарда) в случае возникновения различных патологий. Это:
- наличие у пациента инфаркта, длительный стаж ИБС, формирование кардиосклероза;
- миокардиты или перикардиты с серьезным поражением сердечной мышцы;
- обнаружение кардиомиопатии;
- развитие «легочного» сердца, хронической сердечной недостаточности с перегрузкой левого или правого желудочка;
- различные виды пороков сердца;
- гемохромтозы, амилоидоз, саркоидоз;
- операции на сердце;
- дистрофия миокарда у профессиональных спортсменов, вызванная перегрузками.
Есть также варианты токсических экстрасистолий, которые могут возникать на фоне тиреотоксикоза, лихорадочных реакций, как побочный эффект некоторых медикаментов. Это кофеин, эфедрин, эуфиллин, новодрин, мочегонные средства, препараты с наперстянкой, неостигмин, кортикостероиды, антидепрессанты.
Патогенез
Экстрасистолы развиваются в результате нарушения соотношения положительно и отрицательно заряженных ионов в области миокардиальных клеток. За счет деполяризации мембраны происходит сокращение миоцита. При экстрасистолии процесс возникает невовремя, из-за чего все сердце или только некоторая его часть сокращается вне времени. Возбуждение в сердечной мышце возникает в очагах эктопического возбуждения – они расположены вне синусового узла (в области предсердий, АВ-узле или в области желудочков). Импульсы распространяются по миокарду, формируя преждевременные сокращения во время диастолы (когда сердце должно быть расслаблено). Эктопическое возбуждение может образовываться в любом отделе проводящих путей сердца Источник:Экстрасистолия: электрофизиологические механизмы, причины, клиническое значение. Еремеев А.Г. Дальневосточный медицинский журнал. 2017. №4. с. 108-114.
Объем крови, которая выбрасывается во время экстрасистолы, гораздо меньше нормального, поэтому при частом их появлении, если их больше 5-10 в минуту, может страдать кровообращение.
Чем раньше возникает сокращение, тем хуже для кровотока, особенно снабжения кровью самого сердца, что осложняет течение сердечных заболеваний.
Экстрасистолы разного типа имеют неодинаковую прогностическую значимость и должны рассматриваться каждая в отдельности.
Классификация: какие бывают виды экстрасистол
По причинному фактору экстрасистолия разделяется на три типа:
- функциональная (у практически здоровых людей);
- токсическая (как результат интоксикации различными препаратами, ядами, продуктами метаболизма);
- органическая (как осложнение проблем с сердцем или коронарными артериями).
Исходя из области образования внеочередных сокращений можно выделить следующие варианты:
- желудочковые экстрасистолы (самые распространенные);
- предсердно-желудочковые;
- наджелудочковые (второе их название – суправентрикулярные);
- предсердные;
- разные сочетания ранее перечисленных форм.
В крайне редких случаях экстрасистолы возникают в самом синусовом узле (где они возникают и в норме). У некоторых людей возможно развитие двух независимых очагов ритма, один из которых синусовый, второй – экстрасистольный. Подобное явление получило название – парасистолия.
По количеству экстрасистол, которые возникают подряд, выделяют:
- две подряд – это парные экстрасистолы;
- более двух подряд – залповые сокращения;
- бигемения – это чередование нормального сокращения с экстрасистолой в соотношении 1:1;
- тригемения – соотношение нормальных систол к экстрасистоле – 2:1;
- квадригемения – соотношение 3:1.
Если перечисленные выше сочетания ритмов повторяются регулярно, это явление называется аллоритмией.
По времени развития внеочередного сокращения в фазу диастолы выделяют:
- ранние экстрасистолы – на ЭКГ регистрируют одновременно с Т или не позже, 0,05 с после завершения сокращения сердца;
- средние – после Т не позднее 0,45-0,5с;
- поздние – развиваются перед зубцом Р следующего нормального сокращения.
По частоте их развития выделяются редкие экстрасистолы – их не более пяти в минуту, средней степени – от 6 до 15 в минуту, частые – их более 16 в минуту.
Исходя из количества очагов возбуждения, выделяются монотопные экстрасистолы и политопные процессы.
Симптомы
Далеко не всегда при экстрасистолии у человека имеются какие-либо субъективные ощущения и признаки.
Переносимость нарушений ритма очень различается, они хуже воспринимаются людьми, которые страдают от вегетососудистой дистонии и кардионевроза.
Люди с органическими поражениями сердца – кардиосклерозом, ИБС, переносят приступы аритмий гораздо легче. Среди ключевых симптомов и проявлений выделяются:
- ощущения толчка, удара в груди изнутри, что обуславливается более сильным, мощным и резким сокращением желудочков после создания компенсаторных пауз;
- ощущения того, что сердце кувыркается в груди, переворачивается, есть перебои в его работе, оно как бы замирает;
- возможные приступы приливов, жара, слабости и дискомфорта;
- формирование сильного ощущения тревоги, нехватки воздуха, потливость.
У тех людей, которые страдают от приступов экстрасистол с частым ритмом, страдает кровообращение самого сердца и мозга, почек.
Поэтому возникают головокружения, обмороки, парезы, проблемы речи, приступы стенокардии Источник:Экстрасистолия: неблагоприятные эффекты первого постэкстрасистолического сокращения. Германова О. А., Германов В. А., Щукин Ю. В., Германов А.
В., Пискунов М. В. Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. 2020. №6. с. 89-97.
Диагностика
Точно поставить диагноз может ЭКГ-исследование, но заподозрить экстрасистолы можно даже при первичном обследовании и анализе имеющихся у человека жалоб. Во время приема выясняются условия возникновения аритмии, связь с физическими нагрузками и эмоциональными потрясениями, препаратами, сном. Также важно, как часто возникают приступы, какой эффект есть от лекарств. Особенно важно уточнить, какие заболевания были ранее, они могут повлиять на сердце – инфекции, отравления, передозировки лекарств и даже витаминов.
В ходе первичной диагностики важно определить причины экстрасистол, поскольку функциональная аритмия лечится совершенно не так, как приступы при проблемах с сердцем органического характера. При прощупывании пульса в области лучевых артерий экстрасистолы определяют как преждевременные волны пульса с последующими паузами или как выпадение пульса из-за неполного наполнения желудочков.
При выслушивании сердца стетоскопом экстрасистолы определяют над верхушкой сердца, они слышатся как рано, преждевременно возникающие тоны I и II, причем первый усилен, а второй будет ослаблен.
Основу диагностики составляет инструментальное обследование – прежде всего это ЭКГ. В стандартных отведениях снятие минутного исследования может не выявить проблемы, поэтому назначается суточное мониторирование. Это позволяет выявить даже бессимптомную экстрасистолию. На пленках появляются типичные изменения зубцов, которые определяет врач.
Суточное ЭКГ-мониторирование в течение одних или двух суток непрерывно регистрирует активность сердца, записывая данные в память компьютера. Затем врач расшифровывает эти данные, определяя точный диагноз.
Выявить экстрасистолы могут также тредмил-тест и велоэргометрия, они помогают определить проблемы при нагрузке. Дополнительно показано выполнение УЗИ, стресс-ЭХО-КГ, или томография сердца.
Методы лечения
В зависимости от установленного диагноза, подбирается тактика лечения согласно современным клиническим рекомендациям. Учитывается локализация очагов и их количество, сопутствующие проблемы со здоровьем Источник:Лечение экстрасистолии. Ослопова Ю. В., Ослопов В. Н., Арлеевский И. П. ПМ. 2010. №44. с. 16-26.
Первый пункт в плане – это устранение всех причин, провоцирующих приступы, если это нейрогенная или стрессовая форма, вызванная приемом медикаментов. Могут быть рекомендованы седативные, успокоительные средства, физиотерапия, курортное лечение.
Медикаментозные средства применяют при наличии 200 и более экстрасистол в сутки, субъективных жалоб и изменений на ЭКГ. Препараты подбирают по виду патологии, назначают под контролем холтеровского мониторирования. Длительность приема препаратов от 2-х месяцев и до пожизненного.
При серьезных процессах может применяться операция на сердце – радиочастотная аблация. Ее применяют при очень высоком объеме экстрасистол в сутки – до 30 тысяч и выше, при неэффективности препаратов и неблагоприятном прогнозе.
Возможные последствия и осложнения
Групповые формы экстрасистолии могут переходить в опасные, жизнеугрожающие нарушения ритма – трепетание предсердий или фибрилляции желудочков.
Если это пациенты с перегрузкой или расширением предсердий у них экстрасистолия может привести к мерцательной аритмии Источник:Влияние терапии антиаритмическими препаратами на качество жизни больных с экстрасистолией. Дощицин В. Л., Крамынина О. А.
, Чернова Е. В., Карпуничев О. Б., Барышева О. В., Шатухина Е. Ю., Безбородова Ю. В. РКЖ. 2008. №5. с. 46-52.
Частые экстрасистолы могут привести к хроническому расстройству коронарного кровотока или мозгового, проблемам с почками. Особенно опасны желудочковые формы, они могут вести к внезапной смерти.
Меры профилактики экстрасистолии
Основа профилактики при различных вариантах экстрасистолии – это предупреждение различных заболеваний и поражений сердца, которые могут вести к сбоям ритма.
Поэтому важно при любых проблемах сердца регулярно обследоваться у врача. Не менее важно исключить любые токсические влияния, которые провоцируют сбои ритма.
Важно рациональное питание, богатое магнием, калием, отказ от вредных привычек и кофе, физические нагрузки.
Источники статьи:
- Лечение экстрасистолии. Ослопова Ю. В., Ослопов В. Н., Арлеевский И. П. ПМ. 2010. №44. с. 16-26
- Желудочковая экстрасистолия. Бокерия О. Л., Ахобеков А. А. Анн. аритм.. 2015. №1. с. 16-24
- Экстрасистолия: электрофизиологические механизмы, причины, клиническое значение. Еремеев А.Г. Дальневосточный медицинский журнал. 2017. №4. с. 108-114
- Влияние терапии антиаритмическими препаратами на качество жизни больных с экстрасистолией. Дощицин В. Л., Крамынина О. А., Чернова Е. В., Карпуничев О. Б., Барышева О. В., Шатухина Е. Ю., Безбородова Ю. В. РКЖ. 2008. №5. с. 46-52
- Экстрасистолия: неблагоприятные эффекты первого постэкстрасистолического сокращения. Германова О. А., Германов В. А., Щукин Ю. В., Германов А. В., Пискунов М. В. Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. 2020. №6. с. 89-97

 Экстрасистолы – это преждевременные возбуждения и сокращения сердца или его отделов, импульс для которых исходит не из синусового узла, а из другого отдела проводящей системы. Экстрасистолия – одна из самых частых аритмий в практике врача и может наблюдаться у людей любого возраста. Наджелудочковая экстрасистолия встречается в общей популяции в 34,9–56,7% случаев, а среди лиц среднего и пожилого возраста – в 88–99% случаев. Желудочковые экстрасистолы выявляются примерно у 5% лиц молодого возраста при регистрации стандартной ЭКГ в покое, а при проведении суточного холтеровского мониторирования ЭКГ их частота достигает 50-60% у здоровых молодых взрослых и 84% – у пожилых пациентов в возрасте 73-82 лет. У детей желудочковые экстрасистолы выявляются редко.
Экстрасистолы – это преждевременные возбуждения и сокращения сердца или его отделов, импульс для которых исходит не из синусового узла, а из другого отдела проводящей системы. Экстрасистолия – одна из самых частых аритмий в практике врача и может наблюдаться у людей любого возраста. Наджелудочковая экстрасистолия встречается в общей популяции в 34,9–56,7% случаев, а среди лиц среднего и пожилого возраста – в 88–99% случаев. Желудочковые экстрасистолы выявляются примерно у 5% лиц молодого возраста при регистрации стандартной ЭКГ в покое, а при проведении суточного холтеровского мониторирования ЭКГ их частота достигает 50-60% у здоровых молодых взрослых и 84% – у пожилых пациентов в возрасте 73-82 лет. У детей желудочковые экстрасистолы выявляются редко.