Краниофарингиома – это доброкачественное кистозно-эпителиальное новообразование, локализующееся в области турецкого седла, которое развивается из остатков эпителия кармана Ратке. По мере прогрессирования и роста опухоли у пациента наблюдается повышение внутричерепного давления, нарушение зрения, отставание в физическом и психическом развитии, гипофункция аденогипофиза. Наиболее информативными методами диагностики краниофарингиомы являются МРТ и КТ, которые помогает определить структуру, границы опухоли и наличие кальцинатов. Лечение – хирургическое, после которого пациенту назначают курс лучевой терапии, направленной на остановку дальнейшего роста новообразования.
D44.4 Новообразование неопределенного или неизвестного характера краниофарингеального протока
Краниофарингиома – это опухоль головного мозга доброкачественного характера, которая происходит от эмбрионального периода и, как правило, располагается в гипоталамо-гипофизарной области.
По мере прогрессирования новообразования в его тканях могут формироваться кисты, наполненные жидкостью с большим содержанием холестерина и белков.
Заболевание больше присуще для детей, однако может появляться в любом возрасте.
Частота развития краниофарингиом составляет приблизительно 2-3% от всех видов новообразований головного мозга. Чаще всего встречается нейроэпителиальная краниофарингиома (около 10% случаев), причем пик развития заболевания приходится в возрасте от 5 до 15 лет. Другая разновидность краниофарингиомы – папиллярная, встречается чаще всего у людей после 40 лет.
Краниофарингиома
Основными причинами развития краниофарингиомы являются наследственность и различного рода мутации. Кроме этого, на развитие патологии оказывают влияние неблагоприятные факторы, особенно в период закладки основных органов — первый триместр беременности.
К причинным факторам возникновения краниофарингиомы относится влияние лекарственных препаратов, токсинов, ядов, радиационного излучения и пр.
; внутриутробное инфицирование, тяжело протекающий ранний токсикоз, хронические заболевания беременной (туберкулез, сахарный диабет, почечная недостаточность).
Краниофарингиома подразделяется на 2 вида: адамантиноматозная и папиллярная. Примерно 60% краниофарингиом представляют собой кистозное образование, около 15% — это солидные образования, остальные 35% имеют смешанную структуру и строение.
Краниофарингиома развивается из эмбриональных остатков кармана Ратке – структуры, из которой впоследствии формируется и развивается аденогипофиз.
Новообразование в большинстве случаев имеет кисты, а у взрослых людей содержит кальцификаты.
Из-за своей локализации и прогрессирования краниофарингиома вызывает отставание в развитии у детей, нарушения зрительной функции, заболевания органов эндокринной системы у взрослых.
Краниофарингиомы могут никак не проявляться клинически на протяжении длительного периода времени. Чаще всего первые симптомы заболевания возникают ближе к 5-10 годам.
Первичными проявлениями, которые заставляют больного обратиться к врачу, являются постоянные головные боли, не купирующиеся анальгетиками, расстройства неврологического характера, нарушения в работе органов эндокринной системы.
По мере прогрессирования опухоли она начинает сдавливать гипоталамус, гипофиз и зрительный перекрест, что делает клиническую симптоматику более выраженной и яркой. Наиболее типичными клиническими проявлениями краниофарингиомы являются ожирение и низкий рост.
Прогрессирование и рост опухоли вызывает ухудшение зрения пациента на начальном этапе, на что врачи обращают внимание при первичном осмотре пациента.
На более поздних сроках развития заболевания осмотр офтальмолога с проведением офтальмоскопии обнаруживает необратимые изменения на глазном дне, отек и атрофию зрительного нерва.
Выраженность клинической картины во многом зависит от размера и степени прогрессирования новообразования.
Главным признаком краниофарингиомы, который определяется только путем рентгенологического исследования черепа, является изменение турецкого седла. На снимке четко видно истончение его спинки и клиновидных отростков.
Диагностика краниофарингиомы заключается в проведении инструментальной современной диагностики и консультации невролога.
Рентгенография черепа позволяет выявить кальцинаты в опухоли, эрозию ее стенок и увеличение размеров турецкого седла.
В обязательном порядке пациенту проводят ряд анализов на выявление количества гормонов в крови (исследование уровня СМТ, АКТГ, ТТГ, кортизола и гормонов щитовидной железы).
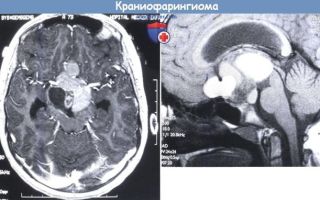
Наиболее информативными и точными методами диагностики краниофарингиомы являются МРТ и КТ головного мозга. При помощи данных методов исследования специалисту удается получить послойное изображение мозговых тканей, что позволяет наиболее точно определить место локализации патологического процесса, размеры образования, структура и форму опухоли, ее расположение относительно окружающих тканей.
Краниофарингиому необходимо дифференцировать с другими опухолями гипофизарной области: аденомой гипофиза, глиомой хиазмы, герминомой, а также с коллоидной кистой III желудочка. Точная дифференциация опухолей возможна только после проведения гистологического исследования их тканей.
Лечение краниофарингиомы проводится хирургическим путем и осуществляется нейрохирургами. Путь доступа к опухоли во многом зависит от места ее локализации и размеров. Если полное удаление новообразования по каким-либо причинам невозможно, то в послеоперационном периоде используют методы лучевой терапии.
Резекция краниофарингиомы устраняет давление опухоли на гипофиз и соседние ткани головного мозга, а при помощи лучевой терапии удается сдержать прогрессирующий рост опухоли в 90% случаев. Современным и эффективным методом лечения краниофарингиомы является дренирование кисты и введение в ее полость антибиотика, губительно действующего на ткани и клетки опухоли (блеомицина).
Прогноз и профилактика
Прогноз в большинстве случаев зависит от своевременности постановки диагноза и опытности врачей во время проведения оперативного вмешательства.
Рецидив заболевания встречается в первые 3 года после операции и возникает, как правило, при нерадикальном удалении новообразования.
Одним из осложнений в послеоперационном периоде является развитие диабета несахарного типа, поэтому пациент нуждается в длительной заместительной терапии гормональными препаратами под наблюдением эндокринолога.
Кроме этого, применение лучевой терапии хотя и является эффективным способом остановки дальнейшего роста и прогрессирования опухоли, но вызывает отставание в умственном развитии (ЗПР) у детей и тяжелые поражения внутренних органов, в частности печени. Профилактика патологического процесса заключается в антенатальной охране плода.
Краниофарингиомы
Краниофарингиомы являются опухолями с доброкачественной гистологией, но со злокачественным поведением. Эти патологии имеют тенденцию захватывать окружающие структуры и рецидивировать после, казалось бы, полной резекции.
Встречаются с частотой примерно 1 случай на 100 тысяч населения в год. В целом краниофарингиома составляет 1-3% всех внутричерепных опухолей. Половина выявленных заболеваний приходится на детский возраст: большинство случаев диагностируется у детей 5 — 14 лет.
Второй пик заболеваемости наступает после 65 лет.
Что такое краниофарингиома?
Краниофарингиома — доброкачественная опухоль головного мозга, располагающаяся в области гипофиза. Формируется из остаточных эмбриональных клеток черепно-глоточного (краниофарингеального) протока. В норме после завершении формирования ротовой полости и глотки у плода излишние клетки «рассасываются». При патологиях развития из них образуется опухоль.
Краниофарингиомы наиболее часто появляются в воронке гипофиза и выдаются в гипоталамус. Они распространяются горизонтально по пути наименьшего сопротивления в различных направлениях: вперед, назад или вбок, по направлению к подвисочным пространствам.
Иногда краниофарингиомы могут развиваться экстрадурально (между церебральной поверхностью височной кости и твёрдой мозговой оболочкой) и экстракраниально (в области вхождения в полость черепа), представляя собой опухоли носоглотки или задней черепной ямки, распространяющиеся на шейный отдел позвоночника.
Как правило, краниофарингиома имеет диаметр 2-5 см, но нередко разрастается до больших размеров. Новообразование обычно капсулировано и не проникает в окружающие ткани, однако сдавливает близлежащие органы, нарушая их функции и доставляя дискомфорт больному.
Типы краниофарингиом
Краниофарингиомы подразделяются на типы в зависимости от структуры опухоли и гистологического строения.
Структурно эти новообразования делятся на два вида — состоящие из плотной ткани и кистозные.
Во втором варианте они представляют собой единую крупную кисту или множественные кисты, заполненные мутными, белковоподобным, коричневато-желтоватым веществом, которое блестит из-за высокого содержания плавающих кристаллов холестерола. Со временем на внутренней поверхности кист происходит отложение солей — так называемая кальцификация.
Гистологически краниофарингиомы встречаются в двух вариантах: адамантиматозные и папиллярные. Первый подвид является наиболее распространенным, на него приходится около 90% случаев.
Эти опухоли, образующиеся из эмбриональных клеток гипофизарного хода, встречается в основном у детей. Относящиеся к нему краниофарингиомы представляют собой, как правило, одиночные или множественные кисты.
Обычно присутствует кальцификация.
Папиллярный подтип встречается почти исключительно у взрослых и образован из метапластических плоских клеток. Папиллярные краниофарингиомы, как правило, имеют сферическую форму. Большинство из них либо твердые, либо содержат несколько меньших кист. Кальцификация встречается редко.
Причины и группы риска
Ученые предполагают, что зародышевые клетки образуют краниофарингиому под воздействием вредных факторов во время первого триместра беременности, таких как:
- употребление некоторых медикаментов;
- воздействие токсинов, в том числе – табака и алкоголя;
- облучение;
- внутриутробные инфекции;
- хронические заболевания матери;
- тяжелый токсикоз на ранних сроках беременности.
Симптомы
Клиническая симптоматика краниофарингиом определяется их близостью к зрительным нервам и хиазме, гипоталамо-гипофизарной системе и ликворопроводящим путям. Жалобы включают:
- головные боли, вызванные повышенным внутричерепным давлением;
- зрительные нарушения, связанные с давлением новообразования на хиазму зрительных нервов. В зависимости от расположения опухоли возникают различные варианты сужения полей зрения, реже – полная слепота на один глаз.
- внешние изменения.Часто у подростков краниофарингиома сопровождается адипозогенитальным синдромом (прогрессирующим ожирением). Реже — синдромом Фрелиха, при котором нарушается развитие скелета и идет его формирование по евнухоидному типу;
- гормональный дисбаланс. Заболеванию могут сопутствовать сниженное либидо, аменорея;
- различные расстройства: бессонница, снижение слуха, нарушения функции глазодвигательных нервов;
- изменение в поведении: спутанность, двигательное возбуждение, шизофреноподобные состояния, маниакальное возбуждение, сменяющиеся кататоническим состоянием.
Неконтролируемый рост краниофарингиомы может привести к летальному исходу.
Диагностика
Диагностика заболевания на первом этапе включает в себя нейро-офтальмологическое исследование, в том числе оценку остроты и полей зрения. При подозрении на нейроэндокринную опухоль нередко назначают анализы на гормоны гипофиза, и в обязательном порядке – инструментальную визуализацию.
- Компьютерная томография (КТ) — рентгеновский метод послойного исследования вещества головного мозга и костей свода черепа. На снимках, полученных с помощью компьютерного томографа, хорошо видны как плотная, так и кистозная части краниофарингиом. Кальцификаты определяются в 95 % случаев у детей и примерно в 50 % у взрослых. Иногда показано КТ с применением контраста как более информативное. Противопоказания к проведению контрастного исследования — аллергическая реакция на йод, поллиноз, бронхиальная астма тяжелого течения, гипертиреоз, почечная недостаточность, беременность.
- Магнитно-резонансная томография (МРТ) — современное высокоточное неинвазивное исследование, дающее максимум информации о новообразованиях в головном мозге. Этот метод позволяет определить местоположение, точные размеры краниофарингиом, соотношение их узловой и кистозной частей. Снимки, полученные с помощью МРТ, кроме того, дают представление о состоянии окружающих новообразование тканях. После проведения основной МР томографии может понадобиться уточняющее исследование, которое проводят после внутривенного введения контрастного вещества. Изображения, полученные с применением контраста, дают не только точное представление о размере и границах опухоли, но позволяют оценить функциональные нарушения в органах.
Лечение
Лечение краниофарингиом чаще комплексное, сочетающее хирургическое удаление с радиотерапией, особенно полезной при неполной резекции.
Хирургическая операция
Микрохирургическое удаление обычно является методом первого выбора. Операция проводится в непосредственной близости к важным нейроэндокринным и зрительным структурам мозга, а также сонной артерии, что не всегда позволяет добиться радикального удаления краниофарингиомы.
Остатки опухоли часто рецидивируют, повторное разрастание новообразования встречается почти у трети пациентов, что обуславливает необходимость продолжения лечения.
В послеоперационном периоде применяются: стереотаксическая аспирация (удаление жидкости) из опухолевой кисты, внутриполостное облучение, фракционированная лучевая терапия.
Лучевая терапия
Назначается, как правило, в комбинации с хирургической операцией. Ионизирующее излучение высокой концентрации подается непосредственно в клетки опухоли, минуя здоровые ткани.
Эффект облучения состоит в нарушении процессов саморегуляции в злокачественных клетках, прекращении их кровоснабжения, что с течением времени приводит к гибели опухоли.
Использование в нашей Клинике радиохирургии, стереотаксической радиотерапии и общей онкологии принципов конформной лучевой терапии позволяет рассчитать форму пучка, точно совпадающего с размерами новообразования.
Это дает возможность подать максимальные дозы излучения в центр опухоли, одновременно снизив интенсивность радиации на ее границе, чтобы минимизировать воздействие на здоровые клетки. Лечение проводится на линейных ускорителях VARIAN Clinac 2100CD и VARIAN TrueBeam STx.
Радиохирургия
Радиохирургическая операция с помощью Гамма-ножа является эффективным и безопасным методом лечения остаточных и рецидивирующих краниофарингиом. Применение Гамма-ножа возможно после проведенной хирургической операции, а также после внутриполостного облучения и лучевой терапии.
До начала радиохирургического лечения проводится обследование, в ходе которого определяется точное положение опухоли и прилегающих нервных образований.
Магнитно-резонансная томография дает четкое изображение опухоли и нервов во внутреннем слуховом проходе и области мосто-мозжечкового угла, на основе которого строится трехмерная модель пораженной части мозга.
С помощью планирующей системы Gamma Plan и автоматической позиционирующей системы возможно проводить очень точное облучение опухоли (точность 0,5 мм), избегая повреждения черепных нервов и других важных отделов мозга.
Операция заключается в однократном облучении краниофарингиомы высокой дозой радиации, что приводит к гибели опухолевых клеток и прекращению роста новообразования.
В большинстве случаев отмечается значительное уменьшение опухоли в размерах.
Адекватное планирование в сочетании с точностью подведения дозы, доступной только Гамма-ножу, позволяет избежать таких осложнений, как снижение зрения и эндокринно-обменных нарушения.
Выраженное уменьшение размеров краниофарингиомы после проведенного радиохирургического лечения на Гамма-Ноже.
Краниофаригиома у ребенка: причины, клиника, лечение
Опухоли различной патологии возникают из средней линии мозга или близлежащих стрктур, таких как черепные нервы, гипофиз, эпифиз (шишковидное тело) и остаток хорды.
Наиболее типичной опухолью средней линии является краниофарингеома в сопровождении глиомы зрительного нерва.
Большинство опухолей средней линии могут вызывать повышение ВЧД из-за развития гидроцефалии, нарушения зрения и эндокринные и метаболические расстройства.
Краниофарингиомы происходят из мелких остаточных клеток, которые, как считается, представляют собой остатки эмбрионального кармана Ратке. Они составляют около 50% опухолей средней линии и 6-9% всех опухолей в младенческом и детском возрасте. Краниофарингиомы могут развиваться либо в супраселлярной области, либо и в супраселлярной, и в интраселлярной областях.
Чисто интраселлярные краниофарингиомы редко встречаются у детей. Крупные опухоли являются частично или полностью кистозными.
Микроскопическая картина вариабельна, с плоским эпителием, который может быть утолщен или дегенерирован с формированием микрокист. Кальцификация возникает часто, являясь важным признаком краниофарингиом.
Краниофарингиомы могут манифестировать в любом возрасте, от неонатального периода до взрослого возраста.
Клинические проявления краниофарингиомы являются результатом эндокринных нарушений, повышения ВЧД вследствие гидроцефалии, или воздействия опухоли на соседние структуры, особенно на зрительные пути. Задержка роста из-за дефицита гормона роста является распространенным и нередко первым признаком, хотя часто выявляется ретроспективно и может отсутствовать примерно в половине случаев.
При наличии гипотиреоза часто имеется избыточный вес, утомляемость и снижение успеваемости в школе. Несахарный диабет вызывает повышенную жажду и учащенное мочеиспускание. Реже наблюдаются нарушения водного и электролитного баланса или нарушения вегетативных функций.
Симптомы и признаки повышения ВЧД и зрительные нарушения определяются на момент установления диагноза у большинства пациентов и, безусловно, являются наиболее частым первичным проявлением у детей (Cohen и Duffner, 1994).
Они включают проблемы со зрением, спутанность сознания, рвоту, двустороннюю височную гемианопию, нистагм и атрофию зрительного нерва. Отек диска зрительного нерва встречается реже.
Иногда наблюдается атаксия, вызывая ошибочное подозрение на опухоль задней черепной ямки.
Сонливость, апатия и изменение настроения нередко возникают у пациентов без повышения давления. Односторонняя потеря зрения может развиваться быстро, имитируя оптический неврит. Очаговые неврологические признаки наблюдаются редко.
Рентгенография черепа, как правило, демонстрирует эрозию спинки седла или увеличение турецкого седла (либо оба признака). Визуализация в большинстве случаев выявляет кистозное образование, которое является супраселлярным или интра- и супраселлярным.
Супраселлярная инвазия может быть весьма обширной, приводя к сдавлению третьего желудочка и достигая прозрачной перегородки или даже мозолистого тела. Ретроселлярная экспансия встречается реже. Плотность опухоли до контрастирования гетерогенна. Кальцификация имеется в 80% случаев.
В редких случаях опухоль трудно визуализировать или она имеет необычно плотную структуру и экспансию.
МРТ более точна, чем КТ, а медиально-сагиттальные снимки особенно ценны для определения положения опухоли относительно зрительных нервов, перекреста, гипоталамуса и ствола мозга, выявления мелких остатков опухоли после операции и выяснения содержимого турецкого седла, что бывает сложно оценить с помощью КТ из-за наличия костных артефактов.
Краниофарингиома. Гетерогенное образование, растущее в третий желудочек, с крупными кистозными компонентами, имеющими разную интенсивность кистозной жидкости (аксиальный срез) (сверху).
Сагиттальный снимок демонстрирует интраселлярную опухоль, дающую гетерогенный сигнал, и многочисленные кистозные образования, окружающие солидную опухоль (снизу).
Эндокринологические исследования выявляют дефицит гормона роста примерно у половины пациентов до операции. Уровень гонадотропных гормонов так же снижен примерно у 50% половозрелых пациентов.
Дефицит тиреогропина (ТТГ) и адренокортикотропина (АКТГ), а также несахарный диабет, встречаются менее часто у не оперированных пациентов, но возникают в большинстве случаев после операции (Pierre-Kahn et al„ 1988).
Диагноз краниофарингиомы обычно прост, хотя до сих пор часто пропускается в течение удивительно долгого времени. При подозрении на краниофарингиому следует исключить другие опухоли этой области (см. ниже). Очень редко, краниофарингиома может вызывать синдром диэнцефальной кахексии.
Обычно рекомендуется хирургическое лечение, хотя некоторые врачи использовали лучевую терапию без операции в ограниченном числе случаев (Scott et al., 1994). Операция в сочетании с послеоперационной лучевой терапией является самым распространенным протоколом. Объем операции остается спорной темой.
Для большинства опухолей, главным образом ретрохиазмальных, возможно только частичное удаление. В подобных случаях послеоперационное облучение в сочетании с частичной резекцией дает значительное уменьшение частоты рецидивов с 75% до 30%, и является широко рекомендованным методом (Pierre-Kahn et al., 1988).
Операция может быть выполнена традиционными либо стереотаксическими методами (Kobayashi et al., 2005). При возможности, некоторые хирурги рекомендуют полное удаление; отмечены хорошие результаты (Pierre-Kahn et al., 1988; Yasargil et al., 1990).
Уровень смертности как при частичной, так и при полной резекции, значительно снизился в современных сериях исследований; выживаемость отмечается у большой части пациентов (см. Fisher Р. G. et al., 1998; Muller et al., 2004b; Poretti et al., 2004; Stripp et al., 2004).
Частота рецидивов различается в разных исследованиях, но ненамного выше показателей при попытках «полного» удаления (Regine и Kramer 1992; Rajanet al., 1993).
В последней крупной серии из 121 краниофарингиомы у детей и взрослых (23% — с супраселлярной частью) (Karavitaki et al., 2005), полное удаление было достигнуто в 16 случаях и частичное удаление — в 84 случаях, в то время как у остальных пациентов использовались другие методы, включая дренирование или удаление кист.
Лучевая терапия применялась у трети пациентов. Результаты оказались лучшими в случаях с полной резекцией, однако в целом были хорошими относительно выживаемости во всех случаях. Тем не менее, полное удаление и лучевая терапия сопровождаются многими рисками.
Они могут вызвать глухоту, снижение уровня IQ, эндокринологические нарушения и даже неврологические осложнения. Для детей младшего возраста с частичной резекцией более оправданной может быть отсрочка облучения, насколько это возможно, так как детский мозг обладает высокой чувствительностью к ионизирующему воздействию.
В настоящее время в тактике ведения краниофарингиомы большее значение имеет скорее качество жизни после лечения, чем выживаемость. После оперативного лечения обычно наблюдается усиление эндокринных нарушений с развитием несахарного диабета у 75% пациентов и частым дефицитом ТТГ и АКТГ (Cohen и Duffner, 1994).
Тем не менее, были отмечены парадоксальные скачки роста после операции. Подобные эндокринные нарушения представляют собой проблему, требующую особого внимания.
Задержку роста со значительным успехом можно лечить гормоном роста (Muller et al., 2004а).
Развитие выраженного ожирения у некоторых детей, часто сопровождающееся поведенческими нарушениями и утратой нейровегетативного гомеостаза, создает серьезные практические проблемы и может представлять сердечно-сосудистый риск (Lustig et al., 2003).
В противоположность эндокринным нарушениям, ожирение не поддается лечению и, по всей видимости, возникает вследствие операционной травмы гипоталамуса, поэтому в настоящее время имеется тенденция скорее оставить часть опухоли, чем создавать подобный риск.
Часто имеются разнообразные психологические нарушения. Эпилепсия наблюдается у 11% пациентов (Pierre-Kahn et al., 1988) и может не поддаваться медикаментозному лечению, требуя хирургического вмешательства.
По личному опыту в большинстве случаев она была связана с очагами в лобной доле. В развитии эпилепсии и когнитивных нарушений важную роль может играть облучение.
Пациенты, не подвергавшиеся лучевой терапии, могут иметь более высокий средний IQ, чем облученные пациенты (Pierre-Kahn et al., 1988).
Прогнозирование этих осложнений является трудным (De Vile et al., 1996). Попытки избежать подобных проблем привели к поиску других методов лечения, включая радиохирургию (Kobayashi et al., 2005), нейроэндокринную хирургию (Delitala et al.
, 2004), внутрикистозную химиотерапию блеомицином (Mottolese et al., 2001, 2005) и внутрикистозное облучение радиоактивными агентами.
В настоящее время невозможно полностью оценить все эти методы, однако они могут иметь ценность в некоторых случаях.
— Также рекомендуем «Глиома зрительного тракта у ребенка: причины, клиника, лечение»
Редактор: Искандер Милевски. 28.12.2018
Оглавление темы «Опухоли мозга у детей.»:
- Эпендимома задней черепной ямки у ребенка
- Редкие опухоли мозжечка и четвертого желудочка у ребенка
- Осложнения операции на задней черепной ямке по поводу опухоли мозга у детей
- Опухоль ствола мозга у ребенка: причины, клиника, лечение
- Краниофаригиома у ребенка: причины, клиника, лечение
- Глиома зрительного тракта у ребенка: причины, клиника, лечение
- Глиома хиазмы и гипоталамуса у ребенка: причины, клиника, лечение
- Опухоль пинеальной области у ребенка: причины, клиника, лечение
- Редкие опухоли третьего желудочка и селлярной области (турецкого седла) у детей
- Глиома полушария мозга у ребенка: причины, клиника, лечение
Краниофарингиома у детей и подростков
Краниофарингиомы — это редкий вид опухолей, возникающих в головном мозге. Наиболее часто их диагностируют у детей в возрасте 5–14 лет. Опухоли этого типа составляют примерно 6% от всех опухолей головного мозга у детей. В США ежегодно регистрируется 100–200 случаев краниофарингиомы у детей. 10-летняя выживаемость при краниофарингиоме составляет 80–90%.
Краниофарингиомы обычно состоят из плотного новообразования и заполненной жидкостью кисты. Это доброкачественные, медленно растущие опухоли, которые редко распространяются на другие части головного мозга.
Однако такое новообразование может быть очень опасным из-за воздействия на жизненно важные окружающие структуры головного мозга. Краниофарингиомы обычно развиваются вблизи гипофиза и гипоталамуса. При таком расположении опухоль оказывает влияние на эндокринные функции.
Если опухоль расположена близко к зрительному нерву, может нарушаться и зрение.
Лечение краниофарингиомы включает хирургическую операцию, лучевую терапию или и то, и другое.
В отдельных случаях, когда возможно безопасное удаление опухоли с ограниченными побочными эффектами, может быть достаточно хирургической операции.
Часто операция требуется для удаления части опухоли, чтобы снизить компрессию зрительных проводящих путей или ослабить обструкцию заполненных жидкостью (спинномозговой жидкостью) путей.
Хирургическое вмешательство может включать размещение постоянного катетера в кистозной части опухоли. Катетер присоединяют к резервуару, из которого можно сливать жидкость. Расположение опухоли может ограничивать возможность ее удаления или дренажа.
Для лечения остаточной опухоли после операции применяют лучевую терапию. В отдельных случаях ее можно применять без использования других методов лечения.
Лучевая терапия чаще всего является фракционированной, т. е. проводится с применением небольших доз, называемых фракциями. Большинство пациентов проходят лечение с понедельника по пятницу, 5 дней в неделю в течение примерно 6 недель. Обычно лучевую терапию проводят однократно. Повторный курс фракционированной лучевой терапии назначают редко.
В особых случаях, например у пациентов с опухолями, прогрессирующими после лучевой терапии, для лечения краниофарингиомы может использоваться однократная доза лучевой терапии (радиохирургия). В радиохирургии более высокую дозу облучения направляют на целевой участок опухоли.
Новая форма лучевой терапии, протонная лучевая терапия, может иметь преимущества по сравнению с традиционной лучевой терапией рентгеновскими лучами. Однако этот метод лечения все еще исследуется и доступен не в каждом медицинском центре.
Причины возникновения краниофарингиомы неизвестны. Исследования, посвященные выявлению генетических изменений, связанных с этими опухолями, продолжаются. Чаще всего краниофарингиому диагностируют у детей в возрасте от 5 до 14 лет. Эта опухоль редко возникает у детей младше 2 лет.
Симптомы краниофарингиомы различаются в зависимости от размера и расположения опухоли. К возможным симптомам относятся:
- Изменения гормональных и эндокринных функций. Это может привести к таким проблемам, как замедление роста и задержка полового созревания.
- Изменения зрения
- Головные боли, которые часто усиливаются по утрам и проходят после рвоты
- Спутанное сознание
- Тошнота и рвота
- Изменения уровня энергии, утомляемость
- Проблемы мышления и обучения
- Изменения личности и поведения
- Усиление жажды или мочеиспускания
- Низкое кровяное давление
- Увеличение массы тела
- Усиление или потеря аппетита
По мере роста опухоли может нарушаться нормальная циркуляция спинномозговой жидкости. Это вызывает накопление жидкости в головном мозге — состояние, называемое гидроцефалией. Жидкость вызывает расширение желудочков и повышает давление на головной мозг (внутричерепное давление). Многие из симптомов краниофарингиомы связаны с повышенным давлением на ткани головного мозга.
Врачи проверяют наличие краниофарингиомы и воздействия опухоли несколькими способами. Используют такие исследования:
- Изучение истории болезни и медицинский осмотр помогают врачам получить сведения о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
- Для определения содержания веществ в крови и моче выполняют биохимический анализ сыворотки крови, мочи и гормональные исследования.
Врачи могут проводить проверку уровня электролитов в сыворотке крови и моче, таких как натрий, а также удельного веса (концентрации мочи) для определения наличия несахарного диабета.
Врачи могут проверять сывороточные уровни альфа-фетопротеина (α-FP) и бета-хорионического гонадотропина человека (β-ХГЧ), чтобы исключить наличие герминогенной опухоли, которую иногда можно спутать с краниофарингиомой.
Для выявления аномального уровня гормонов могут проводить измерение уровня гормона роста, гормона щитовидной железы, адренокортикотропного гормона и гонадотропина в крови.
- В ходе неврологического обследования оцениваются функции головного мозга, спинного мозга и нервов. Во время обследования проверяют различные аспекты работы мозга: память, зрение, слух, мышечную силу, равновесие, координацию и рефлексы.
- С помощью диагностической визуализации — компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) — получают детализированные изображения головного и спинного мозга. Врачи могут увидеть размеры и расположение опухоли и лучше понять, какие участки мозга оказались затронуты. МРТ часто предпочтительнее, поскольку обычно обеспечивает более четкую визуализацию опухолей головного мозга.
- Для диагностики краниофарингиомы может выполняться биопсия. При биопсии небольшой образец опухоли извлекается с помощью иглы. Морфолог изучает образец ткани под микроскопом, чтобы определить конкретный тип опухоли. В качестве альтернативы для диагностических целей может выполняться оценка жидкого содержимого опухолевой кисты. Если хирургическая операция не проводится или результаты биопсии не дают однозначного ответа, диагностическое значение может иметь наличие кальцификации на КТ-изображении, а также размеры, форма и расположение опухоли.
Стандартной системы определения стадии развития краниофарингиомы не существует. Такая опухоль описывается как впервые диагностированная или рецидивирующая.
Краниофарингиомы представляют собой доброкачественные опухоли, которые редко распространяются на другие части головного мозга, однако они могут вызывать серьезные проблемы, в том числе изменения эндокринных функций и повреждение зрительного нерва. Расположение опухоли может затруднять лечение.
Показатели коэффициента выживаемости при краниофарингиоме составляют от 80 до 90% через 10 лет после постановки диагноза, но при планировании лечения важно учитывать качество жизни пациентов в долгосрочной перспективе. Опухоли, прогрессирующие после проведения лучевой терапии, трудно излечить, если невозможно их полное удаление.
Лечение зависит от нескольких факторов, в том числе от размера и расположения опухоли, возраста ребенка и особенностей опухоли. Лечение краниофарингиомы может включать в себя хирургическую операцию и лучевую терапию. Химиотерапия этого заболевания не является эффективной.
В большинстве случаев подход к лечению краниофарингиомы — это не столько решение проблемы выживания, сколько качества жизни. Важно, чтобы лечение пациентов проводила опытная междисциплинарная команда, в которую входят специалисты по радиационной онкологии, нейрохирургии, эндокринологии, неврологии и офтальмологии.
Врачам следует обсуждать риски и пользу каждого вида лечения с семьей пациента, давая возможность принимать обоснованные решения.
-
Объем хирургического вмешательства при краниофарингиоме зависит от размеров и расположения опухоли, а также от потенциальных рисков операции. В некоторых случаях для обеспечения долгосрочного контроля опухоли достаточно хирургической операции.
Однако часто полностью удалить опухоль хирургическим путем невозможно.
Кроме того, при удалении опухоли (радикальном вмешательстве) часто возникают серьезные осложнения из-за потенциального воздействия на важные функции головного мозга и эндокринной системы.
Врачи могут планировать ограниченное хирургическое вмешательство, при котором опухоль не удаляется полностью. Вместо этого основной целью становится устранение симптомов или проблем.
При ограниченном хирургическом вмешательстве задачами хирурга будут подтверждение диагноза, дренирование жидкости из кисты в опухоли и снижение давления на зрительный нерв.
Ограниченное хирургическое вмешательство обычно сопровождается лучевой терапией.
Во многих случаях хирург устанавливает катетер в кисту опухоли. Катетер представляет собой тонкую трубку, отводящую жидкость из кисты. Выведение жидкости способствует облегчению многих симптомов, связанных с заболеванием. Катетер может быть временным либо постоянным.
Для доступа к опухоли используются различные хирургические методы. Доступ к опухоли можно получить посредством транссфеноидального либо эндоназального хирургического вмешательства.
В этом случае при проведении хирургической операции доступ к опухоли осуществляется через носовые ходы и носовую пазуху. В других случаях хирурги могут выполнить краниотомию либо хирургическое вскрытие черепной коробки.
Выбор хирургического метода зависит от расположения опухоли и целей операции.
Преимущества
Недостатки
Радикальная резекция Предупреждение осложнений, связанных с лучевой терапией Острые поражения, в том числе инсульт, потеря зрения, несахарный диабет и дефицит гормонов, а также травматическое повреждение головного мозга; долгосрочные последствия, включая изменения личности, несахарный диабет и дефицит гормонов, патологическое ожирение Ограниченное хирургическое вмешательство и лучевая терапия Меньший риск для личности пациента Когнитивные эффекты, дефицит гормонов, потеря слуха, повреждения кровеносных сосудов, включая инсульт, некроз, вторичные опухоли (доброкачественные и злокачественные) -
Лучевая терапия применяется в качестве дополнения к хирургической операции, особенно если проводилось ограниченное хирургическое вмешательство. Вид лучевой терапии зависит от расположения опухоли.
Возраст ребенка является важным фактором, влияющим на применение лучевой терапии.
Лучевую терапию также используют для лечения рецидивирующего заболевания после предшествующего хирургического вмешательства, которое считалось радикальным.
Лучевая терапия чаще всего являетсяфракционированной,т. е. проводится с применением небольших доз, называемых фракциями. Большинство пациентов проходят лечение с понедельника по пятницу, 5 дней в неделю в течение примерно 6 недель. Обычно лучевую терапию проводят однократно. Повторный курс фракционированной лучевой терапии назначают редко.
В особых случаях, например у пациентов с опухолями, прогрессирующими после лучевой терапии, для лечения краниофарингиомы может использоваться однократная доза лучевой терапии (радиохирургия). В радиохирургии более высокую дозу облучения направляют на целевой участок опухоли.
Новая форма лучевой терапии, протонная лучевая терапия, может иметь преимущества по сравнению с традиционной лучевой терапией рентгеновскими лучами. Однако этот метод лечения все еще исследуется и доступен не в каждом медицинском центре.
-
Химиотерапиюредко используют для лечения краниофарингиомы.
Большинство людей, перенесших краниофарингиому, живут с осложнениями, которые влияют на качество жизни. Они могут быть вызваны как самой опухолью, так и ее лечением.
К возможным проблемам относятся:
- Нарушение эндокринных функций, связанное с повреждением гипофиза и гипоталамуса
- Потеря зрения
- Когнитивные нарушения
- Эмоциональные расстройства
- Метаболический синдром
- Заболевания сосудов, такие как аневризма и инсульт
Гипофиз называют главной железой, поскольку он отвечает за выработку многих гормонов и контролирует работу других желез.
Нарушение функции гипофиза может привести к ряду проблем: ожирению, ухудшению липидного профиля, снижению минеральной плотности костной ткани и снижению фертильности.
Эти проблемы могут возникать даже тогда, когда пациент принимает препараты заместительной гормональной терапии.
Повреждение гипоталамуса также приводит к гормональным изменениям, влияющим на качество жизни. К ним относятся повышенный аппетит, патологическое ожирение, изменения в поведении и эмоциях.
Метаболический синдром — важный вопрос здоровья, который влияет на качество и продолжительность жизни детей, перенесших краниофарингиому.
Этот синдром представляет собой группу нарушений, включающих ожирение, высокий уровень триглицеридов, низкий уровень ЛПВП («хорошего» холестерина), высокое кровяное давление и высокий уровень сахара в крови.
Метаболический синдром связывают с заболеваниями сердца, инсультом и диабетом.
Лечение краниофарингиомы, в том числе хирургическое вмешательство и лучевая терапия, повышает риск возникновения проблем с кровеносными сосудами головного мозга у пациента. Это может привести к развитию аневризмы и инсульта. У пациентов также выше риск возникновения судорог и когнитивных нарушений.
Для мониторинга прогрессирования заболевания, оценки уровня и функции гормонов и решения проблем со здоровьем, связанных с заболеванием и/или лечением, ребенку с краниофарингиомой требуется непрерывное ведение многопрофильной командой врачей.
Положительное влияние на пациента также может оказать социально-психологическая помощь во время и после лечения. Психолог, социальный работник, специалист по адаптации и другие специалисты помогут справиться с изменениями и преодолеть опасения, в том числе беспокойство из-за возможной социальной изоляции и депрессию.
Подробнее: жизнь после опухолей головного мозга
—Дата изменения: июнь 2018 г.