Острая левожелудочковая недостаточность (кардиогенный шок) — остро развившаяся сердечная недостаточность, возникшая в результате нарушений систолической и/или дисастолической функции левого желудочка. Для ОЛЖН характерна яркая клиническая симптоматика венозного застоя в малом круге кровообращения. Клинические синдромы, которыми проявляется острая левожелудочковая недостаточность:
- кардиогенный шок;
- острое лёгочное сердце;
- отёк лёгких.
Самым частым и тяжёлым вариантом течения является отёк лёгких, который проявляется выраженной нарастающей одышкой в покое.
Кардиогенный шок и левожелудочковая недостаточность — это остро возникшее патологическое состояние, при котором сердечно-сосудистая система становится неспособной обеспечивать адекватный для организма кровоток.
Временно необходимый уровень перфузии может быть достигнут за счёт истощаемых резервов, далее развивается декомпенсация. Такое состояние принято относить к наиболее тяжёлой форме нарушений деятельности сердца — 4 классу сердечной недостаточности.
Летальность может достигать 60-100%.
Кардиогенный шок регистрируется чаще всего в странах со слабо развитой профилактической медициной, высокими показателями сердечно-сосудистой патологии, отсутствием высокотехнологической помощи.
Патогенез
Патогенетические механизмы связаны с резким, критическим падением кровяного давления и последующим ослаблением кровотока в органах и тканях.
Ведущим фактором является не сама гипотония, а именно уменьшение циркулирующей по сосудам крови в определённый промежуток времени.
Компенсаторно-приспособительные реакции запускаются в ответ на ухудшение перфузии.
Организм направляет все свои резервные запасы на обеспечение питанием жизненно-важных органов: головной мозг и сердце.
При этом скелетная мускулатура, конечности и кожные покровы испытывают кислородное голодание. В ответ периферические капилляры и артерии спазмируются.
Всё это приводит к активации нейроэндокринных систем, в организме задерживается вода и ионы натрия, развивается ацидоз.
Диурез может снижаться до показателя в 0,5 мл/кг в час и меньше. У пациентов диагностируется олигурия, анурия, нарушается работа печёночной системы, развивается полиорганная недостаточность. Чрезмерная вазодилатация отмечается на поздних стадиях и провоцируется выбросом цитокинов и ацидозом.
Классификация
Классификацию проводят по патогенетическим механизмам. Определить разновидность кардиогенного шока на догоспитальном этапе невозможно. В выборе методов лечения помогает определиться этиология болезни, которую можно установить только в условиях стационара. Летальность при ошибочной диагностике составляет 70-80%. Возможные варианты шока:
- Рефлекторный. Все нарушения связаны с выраженным болевым синдромом. Диагностировать заболевание удаётся уже при незначительном объёме поражения, т. к. не всегда размеры некротического очага соответствуют выраженности болевого синдрома.
- Истинный кардиогенный. Развивается сразу после острого инфаркта миокарда и характеризуется объёмным некротическим очагом поражения. Насосная функция сердца резко снижается, падает минутный объём крови. Наблюдается характерный симптомокомплекс. Показатель летальности достаточно высокий — 50%.
- Ареактивный. Самая опасная разновидность. Схож с истинным кардиогенным шоком, однако патогенетические факторы выражены намного сильнее. Практически не поддаётся медикаментозной коррекции. Крайне высокий показатель летальности — 95%.
- Аритмический шок. Считается самым прогностически благоприятным. Проявляется в результате нарушения ритма и проводимости. Аритмический шок может развиться при AV блокадах 2 и 3 степени, пароксизмальной тахикардии, полных поперечных блокадах. Вся симптоматика исчезает через 1-2 часа после восстановления ритма.
Патологические изменения формируются поэтапно, ступенчато. Принято выделять 3 стадии шока:
- Компенсация. Характерна умеренная гипотония, уменьшение минутного объёма, ослабление перфузии на периферическом уровне. Центральное кровообращение справляется и поддерживает кровообращение. Пациент находится в сознании и предъявляет жалобы на боли в области сердца, головокружения, головные боли. Стадия компенсации полностью обратима.
- Декомпенсация. Характерен богатый симптомокомплекс. Перфузия крови в сердце и головном мозге снижена, уровень кровяного давления критически низкий. Пациент может находиться без сознания или в сопоре. Необратимых изменений нет, но до их развития остаются считанные минуты. Образование мочи снижается за счёт ослабления почечного кровотока.
- Стадия необратимых изменений. Характерен переход в терминальную стадию. Присутствующая симптоматика усиливается, во внутренних органах формируются некротические изменения, наблюдается ярко выраженная церебральная и коронарная ишемия. У пациентов диагностируется ДВС-синдром, на кожных покровах высыпают петехии, возникают внутренние кровотечения.
Причины кардиогенного шока
Синдром развивается в результате критического уменьшения показателя минутного выброса, резкого снижения сократительной способности левого желудочка, что в конечном итоге ведёт к недостаточности кровообращения. В органы и ткани не поступает необходимого количества крови, развивается кислородная гипоксия, голодание, падает кровяное давление, развивается характерная клиническая симптоматика.
Причины, по которым может развиться кардиогенный шок:
- Инфаркт миокарда. Является основной и главной причиной развития кардиогенного шока. На долю инфарктов приходится 80% всех случаев кардиогенного шока. Синдром развивается преимущественно при крупноочаговых повреждениях миокарда, трансмуральных инфарктах с поражение 40-50% сердечной массы. Синдром не развивается при мелкоочаговых инфарктах, т. к. оставшиеся кардиомиоциты полностью восполняют работу повреждённой части миокарда.
- Миокардит. Патогенез развития синдрома кроется в образовании противокардиальных антител, поражении кардиомиоцитов инфекционными токсинами и агентами. Шок, который приводит к летальному исходу, наблюдается в 1% случаев тяжёло протекающего инфекционного миокарда, вызванного пневмококками, стафилококками, вирусами герпеса и Коксаки.
- Интоксикация кардиотоксическими ядами. Резерпин, Клонидин, сердечные гликозиды, фосфорорганические соединения и инсектициды оказывают негативное влияние на работу сердечной мышцы при передозировке. Наблюдается падение минутного объёма крови, снижается частота сокращений сердца, ослабляется сердечная деятельность.
- Массивная тромбоэмболия. При закупорке ветвей лёгочной артерии крупного калибра тромбом развивается острая правожелудочковая недостаточность из-за выраженного нарушения в лёгочном кровотоке. Сосудистая недостаточность развивается из-за расстройств гемодинамики, которые обусловлены перенаполнением правого желудочка и застойными явлениями в нём.
- Тампонада сердца. Жизнеугрожающее состояние может развиться при гемоперикардите, перикардите, травмах грудной клетки, расслоении аорты. При чрезмерном скоплении жидкости в перикардиальной сумке затрудняется работа сердца, нарушается кровоток и развиваются шоковые состояния.
- Крайне редко патологическое состояние может развиться при разрыве миокарда, дефектах межжелудочковой перегородки, дисфункции папиллярных мышц, блокадах, аритмиях.
Факторы, которые повышают вероятность развития сердечно-сосудистых катастроф:
Симптомы кардиогенного шока
В самом начале пациенты отмечают выраженный болевой синдром кардиогенного характера. Клинические симптомы кардиогенного шока по своей локализации и ощущениям схожи с инфарктом миокарда.
Пациенты отмечают боль за грудиной сжимающего характера с иррадиацией в левую руку, лопатку, челюсть. Практически не встречается иррадиация болевого синдрома на правую сторону.
Симптомы левожелудочковой недостаточности
Характерна дыхательная недостаточность, которая проявляется частичной или полной утратой способности с самостоятельному свободному дыханию (беспокойство, втягивание крыльев носа и включение в акты дыхания вспомогательной мускулатуры, страх смерти). Если развивается альвеолярный отек лёгких, то у пациента изо рта идёт розоватая, белая пена. Пациент принимает вынужденное положение, наклоняясь вперед и упираясь руками в стул.
Наблюдается снижение уровня систолического давления до 80-90 мм рт. ст. и ниже. Пульсовое может падать до 20-25 мм рт. ст. Регистрируется выраженная тахикардия с ЧСС 100-110 ударов в минуту, прощупывается слабого напряжения и наполнения нитевидный пульс.
Частота сокращений может снижаться до 45-50 ударов в минуту. Кожные покровы приобретают бледный оттенок, на ощупь становятся влажными и холодными. Пациенты предъявляют жалобы на выраженную слабость, упадок сил. Диурез снижается либо вовсе прекращается.
На фоне шока нарушается сознание, развивается сопор, кома.
Анализы и диагностика
Диагностика кардиогенного шока базируется на данных физикального осмотра, инструментальных и лабораторных обследований. При внешнем осмотре кардиолог или реаниматолог обращает внимание на внешние признаки заболевания:
- потливость;
- бледность;
- мраморность кожи.
Объективная диагностика включает:
- Физикальное обследование пациента. Характерно снижение уровня кровяного давления до 9050 мм рт. ст. и ниже, пульсовой показатель может опускаться ниже отметки 200 мм рт.ст. Гипотония может отсутствовать на начальных этапах заболевания, что объясняется запуском компенсаторных возможностей организма. Сердечные тоны глухие, при прослушивании лёгких отмечаются мелкопузырчатые влажные хрипы.
- Электрокардиография. На ЭКГ в стандартных 12 отведениях регистрируются характерные признаки инфаркта миокарда: смещение сегмента ST; снижение амплитуды зубца R; отрицательный зубец Т. Дополнительно могут регистрироваться атриовентрикулярные блокады, экстрасистолия.
- Лабораторные анализы и обследования. Проводится оценка концентрации электролитов, тропонина, мочевины, креатинина, печёночных ферментов, глюкозы. Уже в первые часы после инфаркта миокарда повышается уровень тропонинов I и Т. По увеличению концентрации мочевины, натрия и креатинина подозревают недостаточность почечной системы. При реакции гепатобилиарной системы увеличивается активность печёночных ферментов.
Обязательно проведение дифференциальной диагностики кардиогенного шока и вазовагальных синкопе, расслаивающей аневризмы аорты.
При синкопе на ЭКГ нет специфических характерных изменений, в анамнезе у пациента психологический стресс либо болевое воздействие.
При расслоении аорты болевой синдром отмечается вдоль позвоночного столба и сохраняется на протяжении нескольких дней, может носить волнообразный характер.
Лечение
Пациенты с подозрением на кардиогенный шок и острую сердечную недостаточностью экстренно госпитализируются в круглосуточный стационар в отделение кардиологии. В составе бригады скорой медицинской помощи, которая обслуживает такой вызов, обязательно должен быть врач-реаниматолог.
На догоспитальном этапе проводятся мероприятия по обеспечению центрального и периферического венозного доступа. Организуется тромболизис и оксигенация по показаниям. После поступления в стационар продолжается терапия, начатая врачами бригады скорой помощи.
Доктора
Лекарства
ФуросемидНорадреналинАмиодаронРеополиглюкинЛидокаинКлопидогрел
Медикаментозная коррекция нарушений
Эффективно введение петлевых диуретиков для купирования отёка лёгких. Нитроглицерин позволяет уменьшить сердечную преднагрузку. При ЦВД ниже 5 мм рт. ст. и отсутствии признаков отёка лёгких проводится инфузионная терапия. Объём инфузии считается достаточным, если это показатель достигает 15 единиц.
Показано назначение кардиотоников, антиаритмиков (Амиодарон), стероидных гормонов, наркотических анальгетиков. Показанием для использования через шприц-перфузор Норадреналина является выраженная гипотония. Кардиоверсия применяется при стойких нарушениях сердечного ритма. При тяжёлой дыхательной недостаточности проводят ИВЛ.
Процедуры и операции
Для лечения пациентов с кардиогенным шоком могут применяться такие варианты высокотехнологической помощи, как:
- искусственный желудочек;
- внутриаортальная баллонная контрпульсация;
- баллонная ангиопластика.
Своевременная хирургическая помощь повышает шансы пациента на выживаемость.
Неотложная помощь при кардиогенном шоке
Лечение кардиогенного шока должно быть начато как можно раньше и проведено максимально качественно. Именно от этих двух составляющих зависит жизнь пациента.
Алгоритм неотложной помощи при кардиогенном шоке:
- Уложить пациента на ровную горизонтальную поверхность и по возможности приподнять ножной конец.
- Обеспечьте максимальный доступ кислорода: откройте окно, расстегните стесняющую дыхание одежду.
- Подайте кислород (алгоритм предполагает подачу через носовой катетер либо специальную маску).
- Обезбольте пациента. При рефлекторном шоке и инфаркте миокарда могут применяться наркотические медикаменты, например, Морфин, который вводят медленно внутривенно, предварительно растворив в физиологическом растворе.
- Неотложная помощь предполагает восстановление объёма циркулирующей крови и притока крови посредством введения раствора Реополиглюкин. Если положительной динамики нет, то кровяное давление повышают вводя 0,1% раствора Атропина в дозе 0,5-1 мл.
Действия должны быть направлены и на устранение причин, которые спровоцировали развитие шока. При желудочковых нарушениях ритма вводят антиаритмик Лидокаин.
При неэффективности организуется дефибрилляция.
При инфаркте миокарда проводится антиагрегантная и тромболитическая терапия перпаратами Аспирин, Клопидогрел, Альтеплаза.
Профилактика
Профилактика базируется на предупреждении развития инфаркта миокарда, тяжёлых жизнеугрожающих аритмий, тромбоэмболий, миокардитов и травматических повреждений сердца.
Эффективно прохождение диспансеризации, профилактических осмотров, ведение здорового образа жизни. При появлении первых признаков сердечно-сосудистой катастрофы необходимо незамедлительно вызвать бригаду скорой медицинской помощи.
Последствия и осложнения. Причина смерти
Левожелудочковая недостаточность известна своим грозным осложнением — полиорганной недостаточностью. Изменения касаются работы почечной системы, печени, нарушается нормальное функционирование пищеварительной системы.
Системная органная недостаточность развивается в результате отсутствия своевременного специфического лечения либо при слишком тяжёлом течении болезни, когда предпринимаемые меры оказываются малопродуктивными. Основные симптомы:
- запах сырого мяса изо рта;
- рвота «кофейной гущей»;
- звёздочки на коже;
- анемия;
- набухание ярёмных вен.
Причина смерти – некроз миокарда левого желудочка и, как следствие, полиорганная недостаточность.
Прогноз
Прогноз носит неблагоприятный характер. Показатель летальности крайне высок — 50%. При своевременном оказании медицинской помощи это показатель снижается до 30-40%. Среди пациентов, которым было проведено хирургическое вмешательство (восстановление проходимости повреждённых сосудов сердца), выживаемость достоверно выше.
Список источников
- Кардиогенный шок: современные аспекты лечения. Миронков А.Б., Прямиков А.Д., Цветков Р.С., Абашин М.В. Анестезиология и кардиореанимация. – 2014. — №1
- Стандарты лечения кардиогенного шока: спорные и нерешенные вопросы/ Литовский И.А., Гордиенко А.В.// Вестник Российской военно-медицинской академии. – 2016 — №3 (55)
- Кардиогенный шок: Учебное пособие / Голуб И.Е., Сорокина Л.В. – 2011.
Кардиогенный шок
Кардиогенный шок — это наихудшая степень острой недостаточности кровообращения, когда сердце перестает выполнять свою главную функцию по обеспечению всех органов и систем кровью. Чаще всего такое осложнение развивается при остром распространенном инфаркте миокарда в первые-вторые сутки заболевания.
Условия для развития кардиогенного шока могут возникнуть у больных с пороками, при проведении операций на крупных сосудах и сердце. Несмотря на достижения современной медицины, летальность при этой патологии остается до 90%.
Причины
Причины кардиогенного шока возникают внутри сердца или в окружающих сосудах и оболочках.
К внутренним причинам относятся:
- Острый инфаркт миокарда левого желудочка, который сопровождается длительно некупированным болевым синдромом, развитием резкой слабости мышцы сердца в связи с обширным участком некроза. Распространение зоны ишемии на правый желудочек значительно усугубляет шок.
- Пароксизмальные виды аритмий с высокой частотой импульсов при мерцании и фибрилляции желудочков.
- Полная блокада сердца в связи с невозможностью проведения импульсов от синусового узла к желудочкам.
Внешними причинами считаются:
- Различные воспалительные или травматические повреждения перикардиальной сумки (полости, в которой лежит сердце). В результате возникает скопление крови (гемоперикард) или воспалительного экссудата, сдавливающих снаружи мышцу сердца. В таких условиях сокращения становятся невозможными.
- К аналогичному сдавлению приводит пневмоторакс (воздух в плевральной полости вследствие разрыва легкого).
- Развитие тромбоэмболии крупного ствола легочной артерии нарушает кровообращение через малый круг, блокирует работу правого желудочка, приводит к тканевой кислородной недостаточности.
Механизмы развития патологии
Патогенез появления нарушений гемодинамики отличается в зависимости от формы шока. Различают 4 разновидности.
- Рефлекторный шок — вызван реакцией организма на сильную боль. При этом происходит резкое увеличение синтеза катехоламинов (вещества, подобные адреналину). Они вызывают спазм периферических сосудов, значительно повышают сопротивление для работы сердца. Кровь скапливается на периферии, но не питает само сердце. Энергетические запасы миокарда быстро истощаются, развивается острая слабость. Этот вариант патологии может возникнуть при небольшой зоне инфаркта. Отличается хорошими результатами лечения, если быстро снять боли.
- Кардиогенный шок (истинный) — связан с поражением половины и более мышечной массы сердца. Если из работы исключается даже часть мышцы, это снижает силу и объем выброса крови. При значительном поражении исходящей из левого желудочка крови недостаточно для питания головного мозга. Она не поступает в венечные артерии, нарушается поступление кислорода в сердце, что еще более ухудшает возможности сокращения миокарда.Наиболее тяжелый вариант патологии. Плохо реагирует на проводимую терапию.
- Аритмическая форма — нарушенная гемодинамика вызвана фибрилляцией или редкими сокращениями сердца. Своевременное применение антиаритмических средств, использование дефибрилляции и электрической стимуляции позволяет справиться с подобной патологией.
- Ареактивный шок — чаще наступает при повторных инфарктах. Название связано с отсутствием ответной реакции организма на терапию. При данной форме к нарушению гемодинамики присоединяются необратимые тканевые изменения, накопление кислотных остатков, зашлакованность организма отработанными веществами. При этой форме в 100% случаев наступает летальный исход.
В зависимости от степени тяжести шока, в патогенезе принимают участие все описанные механизмы. Итогом патологии является резкое снижение сократительной способности сердца и выраженная кислородная недостаточность внутренних органов, мозга.
Клинические проявления
Симптомы кардиогенного шока указывают на проявление нарушенной циркуляции крови:
- кожа бледная, лицо и губы имеют сероватый или синюшный оттенок;
- выделяется холодный липкий пот;
- руки и стопы холодные на ощупь;
- разная степень нарушения сознания (от заторможенности до комы).
При измерении артериального давления выявляются низкие цифры (верхнее – ниже 90 мм рт. ст.), типична разница с нижним давлением – менее, чем на 20 мм рт. ст. Пульс на лучевой артерии не определяется, на сонной – с трудом.
При падении давления и спазме сосудов наступает олигурия (малое выделение мочи), до полной анурии.
От «Скорой» требуется как можно быстрее доставить пациента в стационар после оказания помощи
Классификация
Классификация кардиогенного шока по степени тяжести состояния больного подразумевает три формы:
| Клинические проявления | 1-я степень(легкая) | 2-я степень(умеренная) | 3-я степень(тяжелая) |
| Длительность шокового состояния | менее 5 часов | от 5 до 8 часов | более 8 часов |
| АД в мм рт. ст. | на нижней границе нормы 90/60 или до 60/40 | верхнее на уровне 80-40, нижнее – 50-20 | не определяется |
| Тахикардия (удары в минуту) | 100–110 | до 120 | тоны глухие, пульс нитевидный |
| Типичные симптомы | слабо выражены | преобладает недостаточность левого желудочка, возможен отек легких | отек легких |
| Ответная реакция на лечение | хорошая | замедленная и неустойчивая | отсутствует или кратковременная |
Диагностика
Диагностика при кардиогенном шоке основывается на типичных клинических признаках. Гораздо труднее определить истинную причину шока. Это необходимо сделать для выяснения схемы предстоящей терапии.
На дому кардиологическая бригада делает ЭКГ-исследование, определяются признаки острого инфаркта, вид аритмии или блокады.
В условиях стационара проводят УЗИ сердца по экстренным показаниям. Метод позволяет выявить снижение сократительной функции желудочков.
По рентгенограмме органов грудной клетки можно установить тромбоэмболию легочной артерии, измененные контуры сердца при пороках, отек легких.
По мере лечения врачи палаты интенсивной терапии или реанимации проверяют степень кислородной насыщенности крови, работу внутренних органов по общим и биохимическим анализам, учитывают выделенное количество мочи.
Как оказать первую помощь больному
Помощь при кардиогенном шоке от близких людей или случайных прохожих может заключаться в скорейшем вызове «Скорой помощи», полном описании симптомов (боли, одышка, состояние сознания). Диспетчер может выслать специализированную кардиологическую бригаду.
Уложить больного с приподнятыми ногами необходимо для улучшения кровоснабжения мозга
В качестве первой помощи следует снять или развязать галстук, расстегнуть тугой воротничок, пояс, дать Нитроглицерин при болях в сердце.
Цели первой медицинской помощи:
- устранение болевого синдрома;
- поддержка артериального давления с помощью лекарственных препаратов хотя бы на уровне нижней границы нормы.
Для этого «Скорой помощью» вводятся внутривенно:
- обезболивающие средства из группы нитратов или наркотических аналгетиков;
- осторожно используются препараты из группы адреномиметиков для повышения артериального давления;
- при достаточном давлении и отеке легкого необходимы мочегонные быстрого действия;
- дается кислород из баллона или подушки.
Пациента срочно доставляют в стационар.
Лечение
Лечение кардиогенного шока в стационаре продолжает начатую на дому терапию.
При фибрилляции проводят электрический разряд дефибриллятором в срочном порядке
Алгоритм действий врачей зависит от быстрой оценки работы жизненно важных органов.
- Введение катетера в подключичную вену для инфузионной терапии.
- Выяснение патогенетических факторов шокового состояния — применение обезболивающих средств при продолжении болей, антиаритмических препаратов при наличии нарушенного ритма, устранение напряженного пневмоторакса, тампонады сердца.
- Отсутствие сознания и собственных дыхательных движений — интубация и переход на искусственную вентиляцию легких с помощью дыхательного аппарата. Коррекция содержания кислорода в крови путем его добавления в дыхательную смесь.
- При получении сведений о начале тканевого ацидоза – добавление в терапию раствора натрия бикарбоната.
- Установка катетера в мочевой пузырь для контроля за количеством выделяемой мочи.
- Продолжение терапии, направленной на повышение артериального давления. Для этого осторожно капельно вводятся Норадреналин, Дофамин с Реополиглюкином, Гидрокортизон.
- Проводится контроль за введенной жидкостью, при начинающемся отеке легкого она ограничена.
- Для восстановления нарушенных коагулирующих свойств крови добавляется Гепарин.
- Отсутствие ответа на примененную терапию требует решения срочного вопроса об операции внутриаортальной контрпульсации с помощью введения баллона в нисходящий отдел дуги аорты.
Метод позволяет поддержать кровообращение до проведения операции коронарной ангиопластики, введения стента или решения вопроса о проведении аортокоронарного шунтирования по жизненным показаниям.
Единственным способом, который помогает при ареактивном шоке, может стать экстренная трансплантация сердца. К сожалению, нынешнее состояние развития здравоохранения пока далеко от этого этапа.
Вопросам организации неотложной помощи посвящены международные симпозиумы и конференции. От государственных деятелей требуют увеличить затраты на приближение кардиологической специализированной терапии к пациенту. Раннее начало лечения играет важнейшую роль в сохранении жизни больного.
Кардиогенный шок
Дефицит кровоснабжения тканей может быть спровоцирован тяжелыми патологиями сердца, при которых нарушается насосная функция миокарда. Это может быть инфаркт, кардиогенный шок, острая кровопотеря или другое состояние, требующее неотложной врачебной помощи. При этом кардиогенный шок может развиваться и как осложнение первичных сердечно-сосудистых патологий.
Что такое кардиогенный шок?
В медицинской литературе кардиогенным шоком называют острое расстройство кровоснабжения органов, обусловленное тяжелым нарушением насосной функции сердца. Это серьезное и часто смертельно опасное состояние, развивающееся при острых и хронических болезнях. В частности, кардиогенный шок может быть связан с левожелудочковой недостаточностью.
Для понимания механизма развития такого состояния, необходимо иметь представление о работе сердечно-сосудистой системы.
Сердце является мощным четырехкамерным мышечным насосом, благодаря сокращениям которого обогащенная кислородом и питательными веществами кровь поступает ко всем тканям организма. Ритмичные сердцебиения контролируются внутренней проводящей системой миокарда и внешними влияниями.
При недостаточной силе сокращений, непостоянном ритме или другом расстройстве деятельности сердца возникают гемодинамические нарушения, и органы получают недостаточное количество крови.
Основные критерии кардиогенного шока:
- Неэффективность насосной функции миокарда.
- Ишемия миокарда на фоне увеличения частоты сокращений сердца.
- Ухудшение почечной перфузии.
- Отек легочной ткани.
- Гипоксия и метаболические изменения в тканях.
Кардиогенный шок является редким состоянием, развивающимся на фоне тяжелых патологий сердца и сосудов. Необратимые изменения в органах, связанные с недостаточным кровоснабжением, могут развиваться уже в течение первых минут приступа. Почти всегда требуется неотложная реанимационная помощь.
8 (495) 320-21-03
Круглосуточно без выходных
Формы состояния
У большинства пациентов кардиогенный шок, проявляющийся низким кровяным давлением и неадекватным кровоснабжением органов, вызван либо недостаточным сердечным выбросом, либо низким системным сосудистым сопротивлением. В зависимости от причины возникновения выделяют четыре основные формы патологии:
- Собственно кардиогенный шок, характеризующийся первичной дисфункцией миокарда и недостаточной эффективностью работы мышечного насоса. К признакам такой формы относят тахикардию, недостаточное капиллярное наполнение, гипотонию и повышенное потоотделение.
- Гиповолемический шок – острое расстройство сердечно-сосудистой системы, обусловленное значительной потерей крови.
- Обструктивный шок – следствие нарушения циркуляции крови по сосудам в результате перикардиальной тампонады, закупорки или рассечения артерии.
- Распределительный шок. Такая форма расстройства обычно обусловлена накоплением крови в венозном звене. У пациентов с распределительным шоком отмечается высокий сердечный выброс, низкое кровяное давление и хорошее капиллярное наполнением.
Уточнение формы расстройства важно для оказания первой помощи.
Причины возникновения
Как правило, кардиогенный шок является результатом поражения структур сердца или сосудистых патологий.
Основные причины:
- Левожелудочковая недостаточность сердца, характеризующаяся низким выбросом крови.
- Органические поражение миокарда в результате ишемической болезни, инфаркта, травмы грудной клетки или перенесенного оперативного вмешательства.
- Значительная кровопотеря и неправильное распределение крови в организме.
- Воспаление мышечной ткани сердца.
- Инфекция сердечных клапанов.
- Врожденные дефекты строения сердца.
- Прием наркотических и токсических средств, способных повлиять на работу миокарда.
Также значение имеют следующие факторы риска:
- Возраст от 55 лет.
- Хронические заболевания сердечно-сосудистой системы и легких в анамнезе.
- Семейная история заболеваний сердца.
- Сахарный диабет и высокое кровяное давление.
- Женский пол.
Перечисленные факторы могут увеличивать вероятность развития кардиогенного шока, но не являются непосредственными причинами состояния.
Симптомы и признаки
Симптоматика зависит от причины возникновения, тяжести состояния пациентов и других факторов. Зачастую признаки шока сочетаются с симптомами предшествующих патологий.
Основные проявления:
- Быстрое дыхание.
- Тяжелая одышка.
- Внезапное учащение сердцебиения (тахикардия).
- Потеря сознания.
- Слабый пульс.
- Низкое кровяное давление.
- Избыточное потоотделение.
- Холодные руки и ноги.
- Головокружение и тошнота.
Также следует учитывать следующие признаки инфаркта миокарда, которые могут предшествовать шоковому состоянию:
8 (495) 320-21-03
Круглосуточно без выходных
- Ощущение тяжести в грудной клетке.
- Продолжительная загрудинная боль. Также иногда описывается как сжимающая боль в центре груди.
- Иррадиация болевых ощущений в область верхних конечностей, спины, шеи и нижней челюсти.
- Нарушение дыхания.
- Головокружение.
- Тошнота и рвота.
При появлении таких признаков следует немедленно обратиться за врачебной помощью.
Методы диагностики
Кардиогенный шок, неотложная помощь при котором требуется уже в первые минуты после приступа, диагностируется в отделении реанимации или интенсивной терапии. Врачам необходимо быстро выяснить причину возникновения патологии, клиническую картину и тяжесть состояния пациента. На этапе доврачебной помощи шоковое состояние выявляется по симптомам и объективным признакам, включая данные аускультации, низкое кровяное давление, ослабленный пульс и нарушение сознания. В больнице для подтверждения диагноза и выявления этиологии болезни потребуются инструментальные и лабораторные исследования.
Специальные методы диагностики:
- Электрокардиография – регистрация биоэлектрической активности сердца. Для этого на тело пациента помещают специальные электроды, соединенные с устройством записи кардиограммы. По результатам теста можно судить о наличии структурной патологии, препятствующей нормальному распространению импульса в миокарде.
- Эхокардиография – основной метод визуализации в кардиологии. Используется ультразвуковая технология для направления высокочастотных звуковых волн в область сердца и формирования изображения. Наблюдение работы сердца на мониторе в режиме реального времени позволяет обнаружить патологическую область и оценить степень нарушений насосной функции.
- Рентгенография сосудов – визуализация кровеносных сосудов сердца. Как правило, такой метод используется для поиска первопричины развития шокового состояния. Перед получением изображения врач внутривенно вводит контрастное вещество для улучшения точности исследования. По результатам коронарной ангиографии можно судить о причине и степени сужения сосуда.
- Анализ крови на инфекционное заболевание, токсикологию и ферменты, указывающие на повреждение мышечной оболочки сердца.
- Компьютерная и магнитно-резонансная томография – методы получения изображения сердца и сосудов в высоком разрешении. Это наиболее эффективный метод обнаружения области поражения в сердце.
От своевременности и полноты диагностического поиска зависит жизнь пациента.
Способы лечения
Врачебная помощь при кардиогенном шоке должна быть направлена на восстановление насосной функции сердца, улучшение кровоснабжения органов, устранение первопричины состояния и ликвидацию осложнений.
Как правило, изначально состояние пациента стабилизируют в реанимационных условиях для восстановления жизненно важных функций и в дальнейшем отправляют на лечение первопричины состояния.
Это может быть медикаментозное или хирургическое лечение.
Терапевтические назначения:
- Подключение пациента к системе искусственной вентиляции легких для насыщения организма кислородом.
- Внутривенное вливание физиологического раствора, плазмы или крови для ликвидации гиповолемического шока.
- Введение инотропных препаратов для улучшения насосной деятельности миокарда. Это может быть норадреналин или дофамин.
- Аспирин для уменьшения свертывания крови. При шоковом состоянии возникает риск закупорки сосудов.
- Тромболитические средства, необходимые для растворения сгустков крови, блокирующих кровоток в органах. Чем раньше пациент с инфарктом получит такой препарат, тем лучше прогноз.
- Антитромбоцитарные препараты, действие которых направлено на предотвращения возникновения новых сгустков крови.
Также кардиогенный шок, клиника которого связана с гипоксией мышечных клеток сердца, требует назначения специальных медицинских процедур для восстановления кровотока. Применяются следующие методы:
- Ангиопластика и стентирование – уничтожение закупорки или сужения коронарных артерий.
- Экстракорпоральная мембранная оксигенация – механическая поддержка кровообращения и насыщения органов кислородом.
Хирургические методы лечения:
- Шунтирование коронарной артерии с целью создания обходного кровотока, минующего область сужения или закупорки.
- Операция, направленная на восстановление сердца и сосудов после травмы.
- Имплантация вспомогательных устройств, улучшающих насосную функцию.
- Пересадка сердца в случае, если другие методы не помогают.
Важно понимать, что кардиогенный шок, лечение которого не всегда эффективно, является осложнением тяжелых предшествующих заболеваний, включая инфаркт миокарда. Своевременное обращение за врачебной помощью при появлении первых симптомов значительно улучшает прогноз.
8 (495) 320-21-03
Круглосуточно без выходных
Сердечный, или кардиогенный, шок
Кардиогенный шок – опасное состояние, при котором смертность составляет от 50% до 90%. Каковы симптомы и методы лечения кардиогенного шока?
Суть заболевания
Кардиогенный шок часто является грозным осложнением инфаркта миокарда и развивается по причине внезапного уменьшения количества крови из-за нарушений сокращения левого желудочка. Кровь в аорту поступает в недостаточном объеме, что приводит к резкому снижению кровоснабжения различных органов и тканей.
Характерной особенностью кардиогенного шока является формирование порочного круга. При систолическом давлении ниже 80 мм рт.ст. в аорте кровоснабжение миокарда становится неэффективным. Снижение артериального давления резко ухудшает коронарный кровоток, приводит к увеличению зоны некроза миокарда, дальнейшему ухудшению насосной функции левого желудочка и усугублению шока.
Классификация
- Рефлекторный шок является наиболее легкой формой и, как правило, обусловлен снижением артериального давления в ответ на сильную боль при инфаркте.
- Истинный кардиогенный шок часто возникает при обширных инфарктах миокарда. Он обусловлен резким снижением насосной функции левого желудочка.
- Аритмический шок наблюдается при изменении частоты сокращения желудочков, которые становятся более частыми или более редкими.
Причины
- Острый инфаркт миокарда.
- Остро возникший аортальный или митральный стеноз.
- Остро возникшая аортальная или митральная недостаточность.
- Разрыв межжелудочковой перегородки.
- Нарушения ритма сердца.
Симптомы
- Снижение систолического артериального давления менее 90 мм рт.ст. или на 30 мм рт.ст. ниже обычного уровня в течение 30 минут и более.
- Нарушение кровоснабжения различных органов, что сопровождается соответствующими проявлениями:
- почки – уменьшение количества выделяемой мочи (олигоурия);
- кожа – бледность, повышенная влажность;
- центральная нервная система – психические нарушения.
- Отек легких.
- Наблюдаются и общие симптомы: поверхностные вены спадаются, пульс на лучевых артериях нитевидный, ногтевые ложа бледные, появляется синюшный оттенок слизистых оболочек. Сознание, как правило, спутанное, больной не способен адекватно оценивать тяжесть своего состояния.
В чем опасность кардиогенного шока
- Нарушаются функции головного мозга.
- Развиваются явления острой почечной и печеночной недостаточности.
- В желудочно-кишечном тракте могут образоваться острые трофические язвы.
- Легочный кровоток резко снижается.
- Кровь в легких недостаточно насыщается кислородом, что приводит к резкому снижению кровоснабжения жизненно важных органов.
Лечение
- Кардиогенный шок относится к неотложным состояниям, поэтому при его возникновении требуются экстренные лечебные мероприятия. Основной целью проводимой терапии является повышение артериального давления.
- Лекарственные препараты, увеличивающие силу сокращения миокарда, для повышения артериального давления до 90 мм рт.ст. и выше: добутамин, допамин, норадреналина гидроартрат.
- Внутриаортальная баллонная контрпульсация. Эта процедура проводится при неэффективности медикаментозной терапии. Суть ее заключается в уменьшении работы левого желудочка по преодолению сопротивления, которое кровь встречает на своем пути при выходе из левого желудочка. Это происходит так: к бедренным или подвздошным артериям подключают насос, который в определенный момент (в начале сокращения желудочков) снижает давление в аорте. Во время расслабления желудочков кровь нагнетается обратно в артерии, что улучшает кровоснабжение сердца и других органов.
- Восстановление проходимости артерий, кровоснабжающих сердце, в первые 4-8 часов после инфаркта миокарда не только сохраняет миокард, но и прерывает порочный круг механизмов кардиогенного шока.
"Золотой час" для спасения жизни. Что такое кардиогенный шок и почему уровень личной ответственности пациента порой определяет исход заболевания
Кардиогенный шок- один из видов острой сердечной недостаточности, которая развивается при инфаркте миокарда. Возникающее внезапно тяжелое состояние в 90% случаев приводит к летальному исходу.Более благоприятный прогноз возможен только если в момент начала болезни пациент окажется в руках врача.
«Кардиогенный шок развивается вследствие закрытия тромбом крупной коронарной артерии. Таким образом, происходит повреждение более 70% миокарда левого желудочка, то есть практически 2/3 основной камеры сердца. В этот момент резко снижается кровоснабжение всех органов и тканей.
Из такого состояния человека вывести крайне сложно», —поясняет заведующий кардиологическим отделением № 1 Окружного кардиологического диспансера Алексей Александрович Сеитов.Одна из причин развития кардиогенного шока — это длительность болевого синдрома.
В кардиологии существует понятие «золотого часа» — это время от начала боли до поступления человека в медицинское учреждение с целью оказания высокотехнологичной помощи. Если не уложиться в указанные 60 минут, последствия могут быть необратимы.
«Для лечения пациентов с уже развившимся кардиогенным шоком на фоне острого инфаркта миокарда, наряду с реваскуляризацией мы проводим внутриаортальную баллонную контрпульсацию, используем экстракорпоральные методы кровообращения. К сожалению, даже применение таких самых современных технологий не позволяет снизить процент летальности при кардиогенном шоке, если потеряно время».
Чтобы не упустить момент, нужно уметь распознавать основные признаки кардиогенного шока. Прежде всего, это боль в грудной клетке, которая может иррадиировать в шею, плечи, нижнюю челюсть. Также резкая слабость, потливость, иногда это состояние сопровождается головокружением.
При наличии перечисленных симптомов, больному необходимо положить под язык таблетку нитроглицерина, присесть, обеспечить доступ свежего воздуха.
Если болевой синдром полностью не купируется в последующие 5 минут, то можно принять еще одну таблетку нитроглицерина и обязательно вызвать «скорую». На это уйдет около 10 минут. Примерно столько же потребуется на ожидание врачебной бригады.
Соответственно, уже через 30-40 минут от начала болевого синдрома пациент поступает в приемное отделение ОКД. За оставшееся время врачи кардиодиспансера способны оказать необходимую помощь.
В зоне особого риска пожилые люди, пациенты, уже перенесшие инфаркт миокарда, а также те, кто ведет малоподвижный образ жизни, страдает ожирением, курит, имеет высокий уровень холестерина. Но бдительными и внимательными к себе следует быть всем.
«Конечно, бывает так, что пациент, который опасается развития острого коронарного синдрома, обратился в скорую помощь, был доставлен в кардиоцентр, и в результате обследования у него не подтвердилось сердечно — сосудистое заболевание.
В таком случае мы направляем больного к нужному специалисту, но, что самое важное, полностью исключаем подозрение на ОКС.Ведь легче предотвратить острый коронарный синдром, чем потом заниматься лечением его осложнений».
Как отмечает Алексей Александрович, сегодня пациенты хорошо информированы. В СМИ, на приеме у врача, в социальных роликах мы все слышим об опасности развития инфаркта миокарда, но не спешим применять эти знания.«Ошибочно полагать, что сердечные боли — это лишь ощущение жжения, а если давит или ноет, то это не сердце.
Любого характера дискомфорт, который локализуется в грудной клетке, должен побудить человека незамедлительно- не завтра, не после окончания рабочего дня, а сразу — обратиться за медицинской помощью!Не нужно идти в поликлинику, не надо записываться к терапевту- это потеря времени, это потеря «золотого часа», который определяет качество жизни человека в дальнейшем».

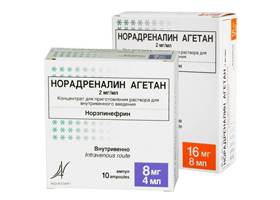 Норадреналин
Норадреналин Амиодарон
Амиодарон Реополиглюкин
Реополиглюкин Лидокаин
Лидокаин Клопидогрел
Клопидогрел