Ингаляции способствуют скорейшему выздоровлению за счет процессов, происходящих в гортани:
- разжижают слизь, которая накапливается и оседает на гортани и глотке;
- разжижают мокроту и способствуют быстрому ее выведению;
- увлажняют слизистую оболочку верхнего дыхательного канала;
- избавляют гортань от отечности;
- уменьшают риск развития ларингоспазмов;
- уменьшают воспалительный процесс;
- препятствуют размножению бактерий;
- улучшают работу слизистой оболочки;
- способствуют быстрому заживлению поврежденных тканей;
- устраняют сопутствующую симптоматику;
- предупреждают развитие различных осложнений, которые могут закончиться бронхитом и трахеитом.
Благодаря всем этим полезным действиям, ингаляции при воспалении гортани могут стать одной из основных методик терапии.
Длительность процедур регулирует лечащий врач. Иногда симптоматика проходит уже после нескольких ингаляций.
Хронический ларингит можно лечить в домашних условиях. Благодаря ингаляциям быстрее восстановится слизистая оболочка гортани.
Кроме того, нужно помнить, что можно делать ингаляции при ларингите, если существует риск развития ринита (острого воспаления слизистой оболочки носа), фарингита (воспаления лимфоидных тканей горла) и трахеита (воспаления трахеи).
В каких случаях ингаляции противопоказаны?
Существуют два вида ингаляторов — ультразвуковой и небулайзер. Они оба удобны в использовании. Лекарственные компоненты с легкостью проникают в область воспалительных процессов.
- высокая температура;
- склонность к носовым кровотечениям;
- тяжелые сердечные и сосудистые патологии;
- заболевания, которые приводят к нестабильному сердечному ритму;
- бронхиальная астма;
- ларингит тяжелой формы;
- индивидуальная непереносимость действующих компонентов используемого лекарственного препарата.
Как и при любом методе лечения, здесь тоже существуют противопоказания. Врачи запрещают проводить ингаляции при ларингите не только малышам до 1 года, но и детям до 7 лет.
Кроме этого, ингаляции паром противопоказаны при следующих патологиях:
- развитии гнойных процессов — синусита, отита, ангины и пр.;
- ларингите, вызванном бактериальными инфекциями, — это может, наоборот, увеличить скорость их размножения;
Этот метод лечения также может оказаться под запретом пациентам с ослабленным иммунитетом.
Правила проведения ингаляций при ларингите
Делать ингаляцию не так уж легко, как кажется на первый взгляд. Если провести процедуру неправильно, то можно только усугубить ситуацию. Поэтому перед началом следует внимательно изучить все правила.
- Ингаляции проводятся только в спокойном состоянии.
- Время проведения процедуры — не более 10 минут.
- Ингаляции не проводятся на полный желудок. Врачи советуют проводить процедуру только спустя несколько часов после приема пищи.
- Категорически запрещено разговаривать в период ингаляции и в течение следующего получаса.
- Нельзя кушать и пить после ингаляции.
- Пациентам с диагнозом ларингит следует дышать ртом, а выдыхать носом.
- Категорически запрещено дышать раствором, который кипит. Это очень вредно для пациентов с ларингитом.
В большинстве случаев врачи назначают сразу несколько лекарственных средств. В таком случае пациенты должны соблюдать их последовательность. Повторять ингаляцию можно только спустя 15 минут. После того, как выйдет мокрота, необходимо провести процедуру лекарственными препаратами, которые снимут воспаление и избавят гортань от патогенных микроорганизмов.
Небулайзер как способ терапии ларингита
Во время работы небулайзер распыляет мельчайшие частицы действующих компонентов лекарственных препаратов. Таким образом они легко проникают в самый очаг воспалительного процесса.
Небулайзеры бывают аэроионизационного типа. Такие модели усиливают действие активных компонентов и существенно сокращают длительность лечения, так как терапевтический эффект заметен уже после нескольких ингаляций.
Ингаляции паром при воспалении гортани
Дышать паром — это старый проверенный метод. Его часто применяли для лечения различных заболеваний. Такие ингаляции очень эффективны, но при этом имеют целый ряд правил.
- Проводить процедуру можно только тогда, когда человек спокоен и расслаблен. Категорически запрещено дышать паром сразу после физической активности. В противном случае начнется негативное воздействие на сердечно-сосудистую систему.
- Время процедуры — 5-7 минут.
- Детям разрешено не более 3-х процедур в день, а взрослым следует дышать каждые два часа — это приведет к быстрому выздоровлению.
- Процедуры проводятся через час после еды. Врачи не рекомендуют дышать паром на полный желудок.
- После процедуры лучше воздержаться от активности и разговоров.
- Дышать нужно ровно и спокойно. Многие считают, что дыхание должно быть глубоким, но это мнение ошибочное. Запомните, что глубокий вдох во время паровой ингаляции может только навредить.
Большинство лекарственных препаратов содержат вещества, которые могут спровоцировать аллергическую реакцию, поэтому тут нужно действовать осторожно. Особенно это касается детей.
Воспаление слизистой оболочки гортани — дело серьезное, поэтому не стоит замедлять с лечением. А чтобы не допустить развития серьезных осложнений, лучше обратиться за помощью к квалифицированному специалисту.
Препараты и рецепты для ингаляции при сухом кашле у ребенка
Сухой кашель сопровождает множество заболеваний бронхолегочной системы. Он может беспокоить днем и в ночное время, от чего ребенок становится капризным, ослабленным, отказывается от еды.
Чтобы помочь справиться с кашлем на сегодняшний день разработано достаточно фармацевтических препаратов, благодаря которым удается за короткий срок добиться выздоровления.
Одним из наиболее эффективных методов борьбы являются ингаляции при сухом кашле у ребенка.
- синуситы;
- тонзиллиты;
- воспаление слизистой оболочки гортани, трахеи, обусловленные вирусным, бактериальным инфицированием;
- обструктивный бронхит;
- бронхиальная астма;
- бронхит, пневмония (после окончания острого периода);
- муковисцидоз.
Кроме того, ингаляционные процедуры показаны с профилактикой целью для предупреждения обострений при хроническом бронхите, развитии застойный явлений в послеоперационном периоде, при длительном обездвиживании вследствие травмы.
Детям в большинстве случаев проводят ингаляции с помощью небулайзера, однако обычные паровые процедуры также широко используются. Небулайзером можно пользоваться в домашних условиях, что помогает родителям на ранней стадии болезни начать лечение. Если же дома такое устройство отсутствует, в поликлиниках, стационаров оно есть практически во всех лечебных учреждениях.
Почему небулайзер настолько популярен
Небулайзерная ингаляция имеет ряд преимуществ, среди которых самыми важными является:
- Возможность точного дозирования лекарственного средства.
- Температурный контроль, благодаря которому предупреждается развитие ожога верхних респираторных путей.
- Удобство для проведения в детском возрасте, даже до 1 года.
- Расщепление лекарственного препарата на мелкие частички, что дает возможность проникнуть более глубоко в дыхательный тракт, обеспечив лечебное действие непосредственно в зоне воспаления.
- Возможность использования тех лекарств, которые при нагревании утрачивают свое терапевтическое действие.
Следует учитывать, 1 мл физраствора расходуется самим аппаратом для работы.
С помощью небулайзера лекарственный препарат разбивается на частички разного диаметра, обеспечивая проникновение на определенный уровень респираторного тракта.
Например, элементы диаметром более 5 мкм оседают на слизистой оболочке ротоглотки, гортани, трахеи, не проникая в более глубокие отделы. Частицы 2-4 мкм имеют возможность достигать бронхов, бронхиол, только частички, диаметр которых не превышает 2 мкм, способны проникать в альвеолы.
В результате этого можно самостоятельно регулировать глубину доставки лекарственного средства, что раньше контролировалось только глубиной дыхания. На сегодняшний день существуют ультразвуковые, компрессорные виды устройств.
- Ультразвуковой вид преобразует лекарственное вещество путем вибраций пьезоэлемента. Его преимуществом является отсутствие шума, компактный размер, что делает его удобным для транспортировки. К недостаткам стоит отнести наличие ограничений в эксплуатации, так как в ходе дробления осуществляется нагревание лекарства, недопустимое для некоторых медикаментов. Зачастую ультразвуковое устройство используется для увлажнения слизистых.
- Компрессорный вид — более распространен для применения в лечебных учреждениях, домашних условиях. С его помощью удается использовать различные лекарственные средства (антибактериальные, муколитические, противокашлевые, ферментные средства, фитопрепараты, иммуномодуляторы). Процесс измельчения лекарства осуществляется путем подачи воздушного потока под давлением.
Для маленьких детей рекомендуется применять маску, тесно прилегающую к лицу. В старшем возрасте разрешена трубка-мундштук, которую нужно обхватить губами. После использования небулайзера составляющие прибора следует обмыть кипяченой водой.
Паровые ингаляции
Довольно простыми, доступными процедурами в домашних условиях являются паровые ингаляции. Достаточно чайника с носиком, кастрюли для их проведения. В таком случае лечебное действие оказывают крупные частички лекарственного средства, добавленного в кипяток, а также водяной пар.
Диаметр частиц достигает 20 мкм, что не позволяет им проникать глубже трахеи, поэтому подобные ингаляции не относятся к эффективным лечебным методикам при бронхите, бронхиолите, пневмонии (для устранения остаточных явлений воспаления).
Кроме того, для паровых процедур не используются многие препараты, которые утрачивают свое терапевтическое свойство при нагревании.
Вдыхание горячего пара повышает риск ожога слизистой верхних респираторных путей.
После ингаляции наблюдается кратковременное действие, поскольку теплый пар усиливает местное кровообращение, дилатирует кровеносные сосуды, тем самым уменьшая болевые ощущения, увлажняя слизистые оболочки.
Отвары для паровых ингаляций
- Настой эвкалиптовых листьев используется дважды в сутки. Чтобы приготовить лекарство достаточно 30 г сухого сырья следует залить 4 стаканами воды, закипятить, настоять. Когда пар немного остынет, нужно начинать процедуру.
- Отвар ромашки готовиться путем заваривания 30 грамм растения в литре воды. Лекарство позволяет уменьшить отечность, раздражение, воспалительный процесс в слизистой оболочке.
- Отвар мяты (30 грамм на литр кипятка) можно соединить с измельченным зубком чеснока. Данная комбинация оказывает выраженное антибактериальное действие, что показано при фарингите, тонзиллите.
- С целью увлажнения рекомендуются эфирные масла. Достаточно добавить пару капель имбирного, эвкалиптового масла, кипариса в кипяток.
Противопоказания к ингаляциям
Акцентируем внимание, при любом кашле у детей запрещены паровые ингаляции в таких случаях:
- Субфебрильная гипертермия, когда температура тела превышает 37,5 градусов.
- Наличие мокроты с гнойным отделяемым.
- Гнойные процессы в ротоглотке, например, фолликулярная, лакунарная ангина, абсцессы.
- Повышенная склонность к носовым кровотечениям.
- Легочные кровотечения, в том числе, кровохарканье.
- Аллергические реакции на применяемые лекарственные средства.
- Нарушение кардиального ритма.
- Тяжелая патология сердечно-сосудистой недостаточности, выраженная респираторная недостаточность.
- Эмфизема, пневмоторакс.
Для использования в небулайзере противопоказаны масляные растворы, что повышает риск проникновения мельчайших жирных частиц глубоко в бронхиолы, закупоривая их, нарушая дренажную функцию.
Правила проведения ингаляции
- Для небулайзера применяется исключительно физиологический раствор для разведения лекарственных средств. При желании сделать щелочную ингаляцию используется негазированная щелочная вода без добавления лекарственных веществ.
- Ребенок должен быть в положении сидя. При использовании небулайзера разрешается маленьким детям лежать.
- Не разговаривать во время процедуры.
- Лекарственное средство готовиться непосредственно перед применением, не хранится долгое время.
- Если кашель обусловлен распространением воспаления из носоглотки, дыхание должно осуществляется через нос, рот.
- Если кашель развивается вследствие фарингита, тонзиллита, дыхание выполняется медленно через рот.
- Когда поражение бронхов, альвеол, вдох должен быть через ротовую полость, медленным, глубоким с задержкой на 2 секунды, выдох – через нос.
- Длительность процедуры составляет максимум 10 минут.
- Ингаляция проводится через час после физнагрузки, еды, чтобы не вызвать рвоту.
- После процедуры на протяжении часа не рекомендуется выходить на холод, пить, принимать пищу, полоскать горло антисептическими растворами. Это обеспечит максимальный лечебный эффект от используемого препарата.
Если сухой кашель обусловлен отсутствием возможности откашлять мокроту, а в легких выслушиваются влажные хрипы, тогда последовательность использования лекарств для ингаляций следующая.
Вначале проводится процедура с бронхолитическими средствами, благодаря которым бронхи расширяются, давая возможность облегчить процесс выведения мокроты.
Затем применяются муколитики, действие которых направлено на снижение вязкости мокроты, улучшение ее откашливания.
В конце ингаляция осуществляется с противовоспалительными, антисептическими препаратами, что дает возможность в очищенные от мокроты бронхи ввести противомикробное вещество, оказывая мощный лечебный эффект.
Препараты для небулайзера
В борьбе с кашлем используются такие группы лекарственных препаратов, как антисептики, бронхолитики, гормоны, иммуномодуляторы, муколитики, противокашлевые, противовоспалительные средства, а также щелочная минеральная вода.
В то же время выделяют препараты, которые категорически запрещены для применения в небулайзере. Это касается лекарств, которые не способны оказать лечебный эффект вследствие своих фармакодинамических особенностей. К ним относится димедрол, папаверин.
Масляные растворы, отвары трав могут сильно загрязнять устройство. Не поддерживая чистоты прибора, небулайзер может стать инфекционным источником.
При сухом кашле главная задача определить тактику действия: то ли угнетать надсадный кашель, например, как в случае его аллергического происхождения, то ли стимулировать отхождение мокроты, если над легкими выслушиваются влажные хрипы.
Для одной ингаляции рекомендуется 3-4 мл приготовленного раствора. Частота процедур составляет 3-6 в сутки в зависимости от тяжести состояния ребенка, особенностей течения болезни. С противовоспалительной целью используется:
- Ротокан, содержащий календулу, тысячелистник, ромашку. 1 мл лекарства разбавляется 40 мл физраствора.
- Прополис (1 мл) разбавляется 20 мл физраствора. Не используется при наличии аллергии на продукты пчеловодства.
- 10 капель настойки эвкалипта разводится 180 мл физраствора. Противопоказания представлены бронхиальной астмой.
- 1 мл настойки календулы разбавляется 40 мл физраствора.
- Туссамаг с экстрактом тимьяна. Для ребенка от 6 лет требуется разведение лекарства в два раза, от одного года – троекратное разведение физраствором.
- Микстура от кашля из растительных компонентов тщательно растворяется в 15 мл физраствора.
- Боржоми используют после дегазации.
- Мукалтин в дозе 1 таблетки следует полностью растворить в 85 мл физраствора.
- Пертуссин с тимьяном, чабрецом разводится физраствором в два раза.
- Беротек используется от 6 лет. Достаточно 10 капель развести в 4 мл растворителя.
- Беродуал разводится 0,5 мл на физрастворе.
Если у ребенка кашель аллергического происхождения, проводятся ингаляции с дексаметазоном, пульмикортом для уменьшения отечности слизистой оболочки, раздражения бронхов.
При наличии мокроты, но сухом кашле, требуется уменьшить вязкость мокроты, улучшить ее выведение. Для этого используется лазолван (амброксол), АЦЦ, фурацилин, диоксидин, декасан, хлорофиллипт, мирамистин.
- Лазолван применяется в неразведенном виде, так как продается уже готовый раствор.
- АЦЦ продается в порошковой форме. От 6 лет — достаточно 0,5 ампулы, что соответствует 150 мг.
Эти препараты запрещается применять параллельно с противокашлевыми средствами (бронхолитином, либексином, кодеином, синекодом).
В домашних условиях лечение детей проводится только после предварительного осмотра врача и полного обследования. Это позволяет уменьшить риск развития тяжелых осложнений, связанных с аллергической реакцией, передозировкой, недостаточной длительность приема лекарств. Если врач диагностировал средне тяжелое или тяжелое течение болезни, не стоит отказываться от госпитализации.
Галактионова Светлана
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Применение препарата флуимуцил — антибиотик ИТ в ингаляционной терапии респираторных инфекции
catad_tema Риниты, синуситы, риносинуситы — статьи Статьи Опубликовано в журнале:
«УЧАСТКОВЫЙ ПЕДИАТР»; № 4; 2013.
При использовании ингалятора лекарственные вещества гораздо эффективнее воздействуют на орган-мишень за счет быстрого проникновения лекарственного вещества. За счет локального воздействия такой способ является щадящим и безопасным, что особенно важно в педиатрии.
Важно! Небулайзерная терапия может легко использоваться как в стационаре, так и в домашних условиях.
Антибактериальная терапия: системные и местные препараты
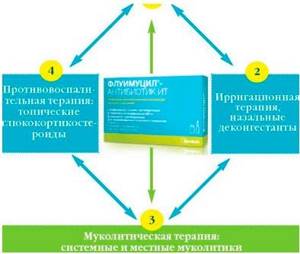
Флуимуцил — антибиотик ИТ — единственный препарат, сочетающий прямой муколитик N-ацетилцистеин и антибиотик широкого спектра тиамфеникол. Его применение позволяет решать одновременно 2 задачи — воздействие на патогенную микрофлору и удаление густого секрета в полости носа и пазухах.
Важно! Пациентам с хроническими и рецидивирующими заболеваниями желательно иметь персональный небулайзер Есть несколько общих правил применения лекарств для небулайзерной терапии: Объем жидкости, рекомендуемый для распыления, в большинстве небулайзеров составляет 3-4 мл (минимально 2 мл).
При необходимости для его достижения к лекарственному препарату нужно добавить физиологический раствор.
С помощью небулайзеров можно применять широкий спектр лекарственных средств (могут быть использованы все стандартные растворы для ингаляций) и их комбинаций (возможность одновременного применения двух и более лекарственных препаратов).
Не рекомендуется использовать для небулайзеров все растворы, содержащие масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, растворы теофиллина, папаверина, платифиллина, дифенгидрамина и им подобные средства, как не имеющие точек приложения на слизистой оболочке дыхательных путей*.
*Российская национальная программа «БА у детей. Стратегия лечения и профилактика», 2012.
- Преимущества ингаляционного применения Флуимуцила — антибиотика ИТ: При приеме некоторых антибиотиков и прямых муколитиков необходимо соблюдать временной интервал — не менее 2 ч.
- Флуимуцил — антибиотик ИТ — это уже готовая лекарственная форма, которая позволяет применять эти препараты одновременно.
- Местное применение Флуимуцила — антибиотика ИТ — позволяет быстро достигать максимальной концентрации препарата непосредственно в очаге воспаления.
- За счет локального воздействия Флуимуцил — антибиотик ИТ обладает высоким профилем безопасности и не имеет системных побочных реакций.
- Сочетание муколитика и антибиотика в одном препарате позволяет исключить дополнительный прием лекарственных средств,что обеспечивает высокий комплаенс терапии.
Риносинусит — одно из важных показаний для проведения небулайзерной терапии. Это не только безопасный, но и высокоэффективный способ лечения острых и рецидивирующих риносинуситов*.
Использование небулайзера позволяет снизить потребность в системных антибиотиках или вовсе избежать их приема.
За счет локального действия безопасность ингаляционной терапии значительно выше приема системных препаратов.
* Е.П.Карпова, Д.А.Тулупов. О возможностях небулайзерной терапии в лечении острых риносинуситов у детей. Российская оториноларингология. №4, 2013.
Применение препарата Флуимуцил — антибиотик ИТ с помощью небулайзера
Важно! Ультразвуковые небулайзеры не подходят для применения Флуимуцила — антибиотика ИТ. Они способны разрушать активные компоненты препарата.
Флуимуцил — антибиотик ИТ Показания к применению и дозировки
Важно! При дозировке 125 мг необходимо дополнительно добавлять к препарату 1-2 мл физраствора в небулайзер.
| Ингаляционный способ применения и дозы | ||
| Возраст | Дозировка | Продолжительность лечения |
| новорожденные | 125 мг 1-2 раза в сутки | Курс лечения не более 10 дней По усмотрению врача курс лечения может быть прерван |
| дети | По 125 мг 1-2 раза в сутки с первого дня применения При необходимости до 250 мг 1-2 раза в сутки в течение первых трех дней лечения, далее по 125 мг 1-2 раза в сутки | |
| взрослые | 250 мг 2 раза в сутки или 500 мг 1 раз в сутки |
Проведение ингаляции с Флуимуцилом — антибиотиком ИТ
Как лечить влажный кашель у взрослых | Причины влажного (мокрого, отхаркивающего) кашля | Доктор МОМ®
Количество просмотров: 186 615Дата последнего обновления: 27.04.2022 г.
Содержание:Причины влажного кашляМокрота при влажном кашлеСпособы лечения влажного кашляИнгаляции при влажном кашлеОбильное теплое питье при влажном кашлеРежим при влажном кашлеМуколитические лекарственные средства против влажного кашля
Кашель – это естественная защитная реакция организма на раздражение дыхательных путей. Он является не болезнью, а симптомом различных легочных и других патологий. По своему характеру он может быть непродуктивным (сухим) и продуктивным (влажным).
При простудных заболеваниях переход непродуктивной формы в продуктивную указывает на начало выздоровления. Поэтому возникает резонный вопрос: нужно ли лечить влажный кашель с мокротой? Однозначно! Грамотная комплексная терапия ускоряет процесс очищения бронхов от мокроты и помогает быстрее справиться с болезнью.
Лечение влажного кашля у взрослых назначается только после изучения сопутствующей симптоматики и выяснения истинной причины его возникновения.
Причины влажного кашля
Основной причиной влажного (продуктивного) кашля является воспаление слизистой оболочки дыхательных органов.
Спровоцировать его развитие может грипп, ОРВИ, ринит, воспалительные заболевания горла (трахеит, фарингит, ларингит), бронхит, пневмония и пр.
Состояние, при котором сильный сухой кашель сменяется влажным, является признаком начала очищения респираторных путей от скопившейся мокроты и находящихся в ней болезнетворных бактерий.
Мокрота при влажном кашле
Прежде чем лечить влажный кашель у взрослого, необходимо провести лабораторное исследование мокроты, позволяющее установить характер заболевания. Трахеобронхиальный секрет может иметь жидкую, густую или вязкую консистенцию. Наличие в нем большого количества слизи сигнализирует о наличии аллергического или простудно-инфекционного процесса в бронхах и легких.
Желтовато-зеленый цвет мокроты, обусловленный примесями гноя, может свидетельствовать о развитии бронхита или пневмонии. Появление при отхаркивании белых творожистых выделений предупреждает о вероятности грибковой респираторной инфекции, а прозрачная водянистая мокрота, как правило, сопровождает вирусные инфекции или хронические заболевания дыхательной системы.
Важно знать!
При лечении влажного кашля, сопровождающегося отхождением мокроты, использование противокашлевых лекарственных средств противопоказано.
Блокируя центральные или периферические звенья соответствующего рефлекса, они приводят к накоплению и застою большого количества слизи, являющейся благоприятной средой для размножения патогенной микрофлоры.Препаратами для лечения влажного кашля являются муколитические средства.
В группу современных действенных муколитиков, изготовленных на основе растительных компонентов, входят сироп Доктор МОМ® и растительные пастилки Доктор МОМ®.
Способы лечения влажного кашля
Как избавиться от мокрого кашля у взрослых? Прежде всего, следует изменить определенные свойства мокроты, облегчить ее отхождение без увеличения объема.
Для этого пациентам назначаются секретолитические (разжижающие) и отхаркивающие препараты.
Перед началом лечения следует проконсультироваться с врачом, который, после выяснения истинной причины кашля, поможет подобрать наиболее подходящее лекарственное средство и назначит правильную дозировку.
Ингаляции при влажном кашле
Продуктивный влажный кашель без температуры можно лечить при помощи ингаляций. Данные процедуры, основанные на вдыхании лекарственных и биологически активных веществ, способствуют снижению густоты и вязкости, более активному разжижению и выведению мокроты.
Для лечения кашля применяются паровые ингаляторы и небулайзеры, в которые добавляются специальные лекарственные средства.Ингаляции, способствующие увлажнению слизистой оболочки, помогают быстро снизить болевые ощущения, уменьшить вязкость мокроты, устранить спазм и расслабить мускулатуру бронхов.
Можно использовать мазь Доктор МОМ® Фито, обладающую местнораздражающим, отвлекающим, противовоспалительным и антисептическим действием.
Обильное теплое питье при влажном кашле
Отвечая на вопрос, как вылечить влажный кашель у взрослого человека, стоит упомянуть еще об одном нужном и действенном способе лечения: обильное витаминное питье. Во время простуды для увлажнения слизистой и быстрого разжижения мокроты следует употреблять больше жидкости, чем обычно. Это может быть теплая минеральная вода, травяные отвары, чаи, морсы, молоко в сочетании с медом и т. п.
Режим при влажном кашле
Все вышеперечисленные способы помогут быстро избавиться от мокрого кашля при условии четкого соблюдения режима лечения. Температура в помещении, отведенном для пациента, не должна превышать 20 °С.
Оптимальная влажность воздуха – 40-60 %. Для улучшения отхаркивания мокроты рекомендуется использовать высокую подушку, а также регулярно выполнять специальный дренажный массаж.
Во время болезни следует воздержаться от курения и употребления спиртных напитков.
Муколитические лекарственные средства против влажного кашля
Одним из средств, показанных к применению при кашле с отхождением вязкой мокроты, является сироп Доктор МОМ®. Входящие в состав данного лекарства компоненты обладают комплексом терапевтических свойств, благодаря которым сироп оказывает следующие эффекты:
- Противовоспалительным;
- Муколитическим;
- Бронхолитическим;
- Отхаркивающим.
При воспалительных заболеваниях дыхательных путей, сопровождающихся малопродуктивным кашлем, применение препаратов Доктор МОМ® помогает уменьшить негативные симптомы и восстановить нормальное состояние бронхов и легких.
Чтобы избежать нарушения в отхождении разжиженной мокроты, отхаркивающий растительный сироп не рекомендуется принимать в комплексе с противокашлевыми препаратами, которые направлены на блокирование кашлевого рефлекса, а не на лечение кашля.
Вам также может быть интересно
Оптимальные подходы к терапии кашля. Глава 8 | partners | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи
В настоящее время к оптимальной стратегии лечения хронического кашля относят комбинированный подход. Он состоит из следующих этапов:
- выявление и контроль факторов, вызывающих кашлевой синдром (эозинофильное воспаление, гастроэзофагеальный рефлюкс, постназальный затек, психогенные расстройства и др.);
- применение антитуссивных лекарственных препаратов;
- немедикаментозная терапия.
Ясно, что лечение упорного, изнуряющего хронического кашля невозможно без выявления его причины. Необходимы педантичная оценка кашлевого синдрома, тщательный сбор анамнеза, традиционный объективный осмотр пациента и умелая аускультация легких. Обязательно рентгенологическое исследование грудной клетки.
Врач должен сам решить, требуется ли проведение дополнительных исследований, таких как бронхоскопия и 24-х часовая pH-метрия, и консультаций отоларинголога и других специалистов. Установление возможной причины кашлевого синдрома позволяет проводить целенаправленную этиологическую терапию.
При неустановленном диагнозе говорят об идиопатическом “необъяснимом кашле” и проводят эмпирическое лечение.
Следует подчеркнуть, что антибиотики, бронхолитики, отхаркивающие средства не относятся к противокашлевым препаратам.
Антибиотики используются в тех случаях, когда кашель обусловлен бактериальной инфекцией, характеризующейся гнойной мокротой (гнойные бронхит и синусит, бронхоэктазы, обострение ХОБЛ).
B2-адренергические препараты могут улучшать мукоцилиарный клиренс, но не облегчают кашель.
| Табл. 1. Лекарственные препараты с доказанным или возможным противокашлевым эффектом *Не все вещества доступны во всех странах |
| Рис.1. Пути кашлевого рефлекса и точки терапевтического воздействия. |
Лекарственные средства, оказывающие прямое противокашлевое действие («antitussive») разделяются на препараты центрального (наркотические и ненаркотические) и периферического действия, которые используются для лечения острого, подострого и хронического кашля (см. табл. 1).
К наркотическим противокашлевым препаратам центрального действия относят морфиноподобные соединения (алкалоиды опиума фенантренового ряда): кодеин и близкие к морфину соединения (гидрокодона фосфат и др.).
Популярным ненаркотическим противокашлевым препаратом является декстрометорфана гидробромид, который воздействует непосредственно на кашлевой центр, снижая его порог чувствительности. Эффективность препарата доказана при изучении объективных параметров с помощью акустических мониторов у больных с острым кашлем.
Преноксдиазин и леводропропизин – противокашлевые препараты периферического действия. Они подавляют высвобождение нейропептидов (субстанция P и др.), гистамина, оказывают местноанестезирующее влияние на слизистую оболочку дыхательных путей, обладают бронхолитическими и противовоспалительными свойствами.
Ренгалин – это комплексный препарат, который оказывает влияние на различные патогенетические звенья кашлевого рефлекса, модифицируя активность лиганд-рецепторного взаимодействия регуляторов с соответствующими рецепторами.
Релиз-активные (РА) антитела к брадикинину связываются с рецепторами брадикинина, РА антитела к гистамину – с гистаминовыми рецепторами, РА антитела к морфину – с опиатными рецепторами.
Присутствие в составе Ренгалина данных компонентов обусловлено патофизиологической ролью брадикинининовых, гистаминовых и опиатных рецепторов в развитии кашля.
Влияние Ренгалина на эти рецепторы позволяет избирательно снижать возбудимость кашлевого центра продолговатого мозга, понижать порог возбуждения ирритантных рецепторов дыхательных путей, а также влиять на периферическое звено дуги кашлевого рефлекса.
Стоит отметить, что при наличии кодеиноподобного действия Ренгалин лишен риска развития побочных эффектов, характерных для противокашлевых препаратов центрального действия. Ренгалин обладает комбинированным действием благодаря наличию компонентов, активных в отношении острого и хронического (сухого/продуктивного) кашля.
Терапевтическое действие Ренгалина проявляется в эффективном купировании дневного и ночного кашля. Ренгалин оказывает противокашлевое действие, способствует купированию кашля и инфекционного воспаления в дыхательных путях без развития вторичных бактериальных осложнений.
Ренгалин является эффективным средством в лечении пациентов с кашлем при ОРВИ, остром фарингите, ларингите, ларинготрахеите, трахеите, бронхите. Пациенты имеют высокий уровень приверженности терапии.
Антигистаминные препараты (блокаторы Н1-рецепторов) первого поколения (димедрол, пипольфен, супрастин) одобрены в ряде стран как противокашлевые. Препараты этой группы способны проникать через гематоэнцефалический барьер и влиять на центральные Н1-гистаминорецепторы, вызывая седативный эффект и снижение возбудимости кашлевого центра.
Эти препараты целесообразно применять и для подавления кашля, в основе которого лежит аллергический компонент, как, например, у больных с аллергическим ринитом, БА, синдромом постназального затека. Тем не менее, антигистаминные препараты не могут быть использованы в качестве эмпирической терапии в случаях хронического или неспецифического кашля, особенно у детей.
Антигистаминные препараты новых поколений не обладают противокашлевыми свойствами.
Ингаляционные антихолинергические средства не входит в традиционную классификацию противокашлевых препаратов, однако известно их супрессивное влияние на кашель.
Для этого предложено два потенциальных механизма: блокирование афферентного звена кашлевого рефлекса и снижение стимуляции рецепторов кашля путем влияния на мукоцилиарные факторы.
Сообщается, что ингаляции ипратропия бромида (по 2 дозы аэрозоля — 40 мкг 4 раза в сутки) достоверно уменьшают дневной и ночной кашель у больных с постинфекционным кашлем. У некоторых пациентов кашель может полностью прекратиться.
Мнения относительно эффективности мукоактивных (отхаркивающих) средств для лечения кашля достаточно противоречивы. Эти препараты не обладают противокашлевыми свойствами. Сторонники их применения обосновывают тарапевтический эффект уменьшением вязкости мокроты и облегчением экспекторации.
Симптоматическое применение отхаркивающих средств рекомендуется у больных ХОБЛ, при бронхоэктатической болезни для улучшения реологических свойств мокроты и облегчения ее выведения. У некоторых больных ХОБЛ и хроническим продуктивным кашлем муколитики могут уменьшать частоту обострений.
Муколитическая терапия должна быть прекращена, если после четырех недель лечения никакого эффекта не отмечается. Некоторые пациенты, используя самолечение, сообщают о субъективной эффективности отхаркивающих при остром бронхите. Демульсенты (лат.
Demulcere) – средства, которые образуют пленку над слизистыми оболочками. Считается, что некоторые демульсенты проявляют противокашлевые свойства, «покрывая» («coating») кашлевые рецепторы и уменьшая их раздражение.
Демульсенты – пектин, глицерин, мед и патока – являются основными составными ингредиентами различных безрецептурных микстур и леденцов от кашля.
Ингаляции местноанестезирующих средств, прежде всего, лидокаина, хорошо подходят для лечения трудно контролируемого кашля у взрослых. Они все больше используются для лечения упорного, мучительного кашля у больных с онкопатологией легких в рамках паллиативной помощи.
Наряду с уменьшением кашля, ингаляции лидокаина уменьшают восприятие одышки у больных с терминальной стадией рака легкого. В редких случаях ингаляции лидокаина используются при неэффективности традиционных противокашлевых средств при хроническом кашле.
Положительные свойства связаны с блокадой афферентных рецепторов дыхательных путей. Распыляемый через небулайзер, 5% раствор лидокаина используется в дозе 10-40 мг на ингаляцию 3 – 4 раза в день. Существуют рекомендации о возможном увеличении дозы до 120 мг лидокаина.
Количество процедур определяется эффективностью терапии.
Весьма популярны и немедикаментозные методы лечения кашля.
Методы «народной медицины» составляют прежде всего приемы отвлекающей терапии: прогревания, растирания грудной клетки, банки, горчичники, горячие ручные и ножные ванны, согревающие компрессы, другие физиотерапевтические процедуры.
Широко применялись «паровые ингаляции», которые, впрочем, могут лишь усиливать кашель. К альтернативным методам относят иглорефлексотерапию, ароматерапию, фитотерапию.
К хорошо апробированным методам супрессивной терапии хронического, рефрактерного кашля относят программы поведенческой терапии («Speech and language therapy»), которые включают обучение и психологические консультации, ларингеальную гигиену и гидратацию, противокашлевую технику, дыхательные упражнения. Впервые подобные методики были предложены в конце 80-х годов прошлого столетия для лечения больных с психогенным кашлем.
Амбулаторный этап терапии состоит из 2-4 сессий.
Подобная терапия пациентов с упорным кашлем является перспективным методом, и может использоваться как часть программ самопомощи (self-help management) и минимизировать нежелательные последствия чрезмерного, интенсивного кашля.
После проведенного лечения отмечается значительное снижение частоты кашля, улучшается сон. В ряде исследований было показано, что редуцируется чувствительность кашлевого рефлекса.
Протуссивная терапия, то есть, мобилизация и удаление мокроты из просвета бронхов, является важной составляющей оптимизации легочного клиренса. Ее необходимо проводить у больных с хроническими заболеваниями органов дыхания, основными симптомам которых являются кашель и выделение мокроты.
К таким заболеваниям относятся ХОБЛ, бронхоэктазы, муковисцидоз. При их лечении важен дифференцированный подход с использованием различных мукоактивных лекарственных препаратов, методов физио- и кинезитерапии.
Основная цель лечения – это облегчение выведения мокроты из просвета бронхиального дерева, что способствует облегчению кашля и улучшению субъективного состояния больных.
Существуют разнообразные немедикаментозные методы улучшения легочного клиренса. В прошлом были довольно известными такие понятия как «утренний туалет бронхов», «гигиена бронхов».
К наиболее известным методам улучшения эвакуации мокроты относится постуральный (позиционный) дренаж, мануальная перкуссия и вибрация.
В последние годы в пульмонологическую практику внедряются приемы активной дыхательной техники (active cycle breathing technique – ACBT): дыхание с форсированным выдохом, «хаффинг», контролируемый кашель, релаксация и контроль дыхания.
Постоянно расширяется линейка оригинальных механических устройств с различными свойствами, облегчающими эвакуацию мокроты. Доступны устройства, создающие на выдохе осцилляторные вибрации — флаттер (flutter — англ. трепетать, дрожать).
Эффект вибрации помогает отделению слизи от стенок бронхов, что способствует удалению мокроты.
К инновационным технологиям следует отнести аппаратуру для интрапульмональной перкуссионной вентиляции, приборы для экстраторакальной механической перкуссии.