Выделяют две основные причины появления атеросклеротических бляшек: повреждение интимы (внутренней оболочки артерии) и нарушенный обмен липидов. Холестерин и другие жиры погружаются в эндотелий сосуда, формируя основание будущей бляшки. Одновременно изменяется тонус его стенки, что приводит к сужению просвета артерии. В результате появляются турбулентные потоки крови и нарушается иннервация сосуда. Таким образом возникают дополнительные наслоения, в связи с чем липидная бляшка растет, усугубляя проблему.
Существует множество факторов, которые способствуют развитию атеросклероза и ухудшают прогноз пациента:
- Возраст и пол. В зоне риска мужчины за 40 и женщины после 50 лет (у дам снижается продукция эстрогенов во время менопаузы).
- Наследственность. Семейная гиперхолестеринемия — генетическое заболевание, при котором человек страдает от нарушения метаболизма липидов. Кроме этого, риску подвержены те, чьи родственники болеют сахарным диабетом, ожирением и атеросклерозом.
- Вредные привычки, особенно табакокурение. Пагубные вещества вызывают внезапный спазм сосудов и нарушение эластичности стенок.
- Артериальная гипертензия. Из-за высокой силы тока крови травмируются стенки сосудов. В то же время атеросклероз провоцирует рост давления (образуется «порочный круг»).
- Эмоциональное перенапряжение. Катехоламины (гормоны стресса) увеличивают пульс, давление и свертываемость крови, усиливая ее сгущение и провоцируя образование тромбов.
- Гиподинамия приводит к увеличению массы тела и накоплению липидов.
Кроме этого, выделяют понятие генерализованного неуточненного атеросклероза, при котором невозможно установить причину появления патологии.
Какие симптомы беспокоят человека и как установить диагноз
Симптоматика любого заболевания обуславливается локализацией жировых бляшек и степенью сужения просвета сосудов. При генерализованном атеросклерозе жалобы могут сочетаться. В зависимости от места закупорки выделяют следующие виды патологии.
- Симптомы атеросклероза сосудов головы:
- головокружение и мелькание мушек перед глазами при резких движениях;
- скачки артериального давления;
- покалывание или онемение в конечностях;
- падение остроты зрения;
- чувство усталости, недомогания;
- нарушение речи;
- ишемический инсульт.
- Склероз венечных артерий:
- приступообразная боль в области сердца стенокардического характера;
- одышка;
- электрокардиограмма (ЭКГ) имеет признаки ишемии;
- наличие сердечной недостаточности;
- нарушения ритма и проводимости сердца;
- инфаркт миокарда.
- Поражение сосудов нижних конечностей характеризуется перемежающейся хромотой. У пациента при ходьбе резко возникает боль, которая через некоторое время проходит.
- Атеросклероз артерий брюшной полости проявляется схваткообразными болями в животе, появлением холодного пота, гипотонией.
- Патология почечных артерий долгое время протекает бессимптомно, но с прогрессированием окклюзии появляется стойкая, тяжело поддающаяся лечению гипертензия.
Диагностика атеросклероза базируется на сборе анамнеза больного (в том числе и семейного), наличии клинической симптоматики, физикального осмотра, что включает пальпацию, аускультацию, измерение артериального давления. Обязательным является исследование липидограммы, которая показывает уровень общего холестерина, триглицеридов, соотношение жиров различных фракций.
Из инструментальных методов обследования проводят:
- рентген органов грудной клетки для подтверждения кальциноза или аневризмы аорты;
- ангиографию — исследование сосудов при помощи контрастного вещества для определения степени его облитерации и функционирования кровообращения;
- УЗИ артерий с допплерографией выявляет места очагов атеросклероза, наличие тромбов и измеряет скорость кровотока;
- ЭКГ для диагностики ишемии, аритмии, блокад.
Какие направления в лечении существуют
В лечении генерализованного атеросклероза используют различные методы, как медикаментозные и хирургические, так и диету, физиотерапию. Схему терапии, препараты и подбор дозы выбирает только врач в каждом конкретном случае, самолечение недопустимо.
Медикаментозное лечение включает прием следующих групп препаратов:
- статины и фибраты снижают синтез собственных жиров («Розувастатин», «Аторвастатин», «Клофибрат»);
- никотиновая кислота и ее производные снижают уровень триглицеридов, налаживают необходимое соотношение липидов высокой и низкой плотности;
- секвестранты желчных кислот выводят их из организма, снижая уровень холестерина;
- также назначаются препараты для коррекции сопутствующей патологии: антиагреганты, гипотензивные, сахаропонижающие и т. д.
Методы хирургического лечения:
- балонная ангиопластика и стентирование;
- аортокоронарное шунтирование;
- реконструктивные операции на артериях (ангиопластика, резекция и протезирование сосудов).
Вышеперечисленные оперативные вмешательства направлены на устранение осложнений атеросклеротического процесса.
К физиотерапевтическим методам относятся: токи Бернара, УВЧ-терапия, электрофорез, целебные ванны (сероводородные, радоновые), но их эффективность научно не доказана. Обязательными являются лечебная гимнастика, тренировочная ходьба.
Комплексный ранний подход к решению проблемы атеросклероза поможет предотвратить появление тяжелых осложнений и по возможности избежать хирургического вмешательства.
Прогноз, длительность и качество предстоящей жизни
Если присутствует проблема избыточного веса, нужно избавиться от лишних килограммов. В этом помогут рациональное питание и умеренные физические нагрузки: ходьба, езда на велосипеде, плавание. Категорически запрещено курить и употреблять алкоголь. Вредные привычки способствуют росту атеросклеротических бляшек и могут быть причиной летального исхода.
При несоблюдении рекомендаций врача по лечению и модификации образа жизни возможны следующие осложнения:
- инфаркт миокарда;
- инсульт или транзиторные ишемические атаки (ТИА);
- аневризма и разрыв аорты;
- стойкая неконтролируемая гипертензия;
- артериолонекроз;
- хроническая почечная недостаточность.
Выводы
Генерализованный атеросклероз — хроническое прогрессирующее заболевание, что может привести к тяжёлым осложнениям и летальному исходу.
Для снижения рисков и профилактики появления инфаркта или инсульта необходимо придерживаться рекомендаций доктора и тщательно следить за своим здоровьем.
Даже при отсутствии выраженных симптомов болезни, но наличии провоцирующих факторов или наследственности нужно периодически проходить обследования, контролировать уровень холестерина и других липидов.
Атеросклероз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атеросклероз: причины появления, симптомы, диагностика и способы лечения.
Определение
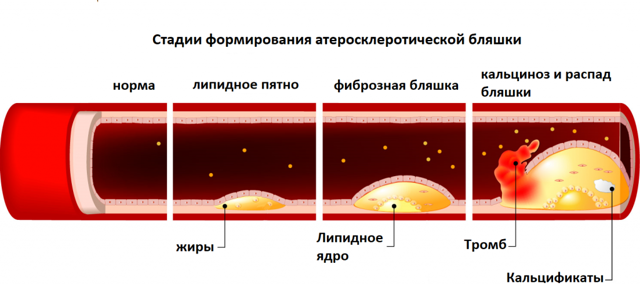
Атеросклероз — это хроническое очаговое поражение артерий, характеризующееся отложением и накоплением во внутренней оболочке сосуда жиросодержащих белков и доставляемого ими холестерина. Заболевание сопровождается разрастанием соединительной ткани и образованием так называемых атеросклеротических бляшек, которые суживают просвет артерии и вызывают хроническую медленно нарастающую недостаточность кровоснабжения органа. Атеросклероз служит спусковым механизмом развития большинства сердечно-сосудистых заболеваний – инфаркта миокарда, ишемической болезни сердца (ИБС), инсульта мозга, сердечной недостаточности, нарушения кровообращения конечностей, органов брюшной полости и др. Термин атеросклероз впервые ввел немецкий патолог Ф. Маршан в 1904 году, а обосновал его в экспериментальных исследованиях русский ученый Н.Н. Аничков в 1913 году, поэтому второе название заболевания — болезнь Маршана-Аничкова. Приставка «атеро» взята из греческого языка и буквально обозначает «густая каша». Причины появления атеросклероза Непосредственной причиной развития атеросклероза является изменение нормального обмена веществ, когда по той или иной причине нарушаются процессы преобразования различных фракций липидов, приводя к их избыточному накоплению в сосудистом русле. При выраженном атеросклеротическом процессе в организме удается выявить дислипидемии – дисбаланс жиров. Они могут быть врожденными, генетически обусловленными и приобретенными, например, в результате поражения печени, эндокринных желез и т.д. Дислипидемия также может иметь алиментарное происхождение, т.е. быть связанной с нерациональным питанием. Помимо нарушения баланса липидов немаловажную роль играет повреждение сосудистой стенки, которое может развиваться в результате курения и злоупотребления алкоголем, длительно текущей, неконтролируемой артериальной гипертензии, сахарном диабете. Следует помнить, что на содержание холестерина в крови могут влиять различные сопутствующие заболевания и факторы риска. В частности, низкая физическая активность способствует повышению уровня холестерина в крови. Снижение функции щитовидной железы нередко становится причиной гиперхолестеринемии.
Классификация заболевания
Атеросклеротические изменения могут захватывать самые различные артерии, поэтому заболевание можно подразделить на атеросклероз сосудов сердца, головного мозга, почек, нижних конечностей и т.д. Однако такое разделение носит довольно условный характер, поскольку атеросклеротический процесс не ограничивается сосудами лишь одного органа, но происходит в артериях всего организма с той или иной степенью интенсивности. В основе атеросклероза, как правило, лежат расстройства жирового обмена, поэтому необходимо рассмотреть отдельные аспекты классификации дислипидемий. Они могут быть врожденными и приобретенными. Для врожденных дислипидемий характерно наличие генетического дефекта какого-либо фермента, участвующего в обмене жиров. При этом происходит избыточное накопление одной фракции липидов и недостаток другой. Согласно классификации дислипидемий по Фредриксону, которая принята Всемирной организацией здравоохранения, патологический процесс подразделяется на пять типов:
- I тип — дислипидемия наследственная – характеризуется повышением уровня хиломикронов (самых крупных липопротеинов, основная функция которых – транспорт поступающих с пищей жиров от кишечника к тканям), но не относится к основным причинам развития атеросклеротических поражений.
- IIа тип дислипидемии (полигенная гиперхолестеринемия, наследственная гиперхолестеринемия) – отличается повышением уровня липопротеинов низкой плотности;
- IIb тип дислипидемии (комбинированная гиперлипидемия) – характеризуется повышением уровня липопротеинов низкой, очень низкой плотности и триглицеридов.
- III тип дислипидемии (наследственная дис-бета-липопротеинемия) – характеризуется повышением уровня липопротеинов промежуточной плотности; имеет высокую вероятность развития атеросклеротического поражения кровеносных сосудов.
- IV тип дислипидемии (эндогенная гиперлипемия) – характеризуется повышением уровня липопротеинов очень низкой плотности.
- V тип дислипидемии (наследственная гипертриглицеридемия) – характеризуется повышением уровня хиломикронов и липопротеинов очень низкой плотности.
С точки зрения терапии и прогноза заболевания крайне важно определить тип дислипидемии, что удается сделать только при помощи лабораторных исследований. Симптомы атеросклероза Атеросклероз имеет хроническое течение и очень долго может никак не проявляться. Первые симптомы возникают, как правило, когда процесс уже достаточно выражен для значительного нарушения кровотока по пораженному сосуду. Одним из проявлений атеросклероза сосудов сердца (коронарных сосудов) является ишемическая болезнь сердца. Она может выражаться стенокардией – жгучими, сжимающими болями за грудиной, перемежающейся хромотой. При осмотре глазного дна определяются признаки атеросклероза мелких артерий, при эхокардиографии видны признаки атеросклероза сердечных клапанов, аорты. Результатом этих изменений может стать инфаркт миокарда, постепенное снижение сократимости сердечной мышцы, сердечная недостаточность.
Атеросклероз сосудов головного мозга зачастую проявляется головокружениями, нарушением координации движений, падениями с потерей сознания, а также снижением мозговых функций. Одним из наиболее грозных проявлений атеросклеротического поражения сосудов головного мозга является инсульт.
Главный симптом атеросклероза почечных артерий – неконтролируемое повышение артериального давления, приводящее к стойкой гипертензии, носящей вторичный характер. Для атеросклероза верхних и нижних конечностей характерными симптомами являются зябкость пальцев рук и ног, чувство тяжести, онемение, снижение чувствительности кожи. На поздних стадиях наблюдается сухость, истончение и шелушение кожи, утолщение и помутнение ногтей, могут возникнуть трудно заживающие трофические язвы, больные жалуются на частые судороги.
Диагностика атеросклероза
Диагностика атеросклероза направлена на выявление как причин, способствовавших развитию данного процесса, так и проявлений атеросклеротического поражения сосудов.
Необходимо исследование липидограммы с целью определения дисбаланса между различными фракциями липидов, а также биохимический анализ крови, в котором врача интересуют в первую очередь показатели функции печени: общий белок, альбумины, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), билирубин 13 и его фракции.
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок
Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – это протеин, состоящий из 585 аминокислот и имеющий молекулярную массу 66,6-70 кДа. Альбумин составляет 40-60% от о…
АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase)
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ …
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий
Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест…
Билирубин прямой (Билирубин конъюгированный, связанный; Bilirubin direct)
Билирубин прямой – водорастворимая конъюгированная форма билирубина, образуемая в печени и выводимая с желчью. Тест применяют для оценки функции печени, в дифференциальной диагностике желтух. Синонимы: Прямой билирубин; Конъюгированный билирубин; Связанный билирубин. D…
Для диагностики сахарного диабета требуется определение концентрации глюкозы в крови натощак, проведение орального глюкозотолерантного теста (измерение уровня глюкозы до и через 2 часа после приема внутрь раствора глюкозы) и исследование уровня гликированного гемоглобина. Глюкоза (в крови) (Glucose)
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони…
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со…
Для исключения патологии эндокринных желез назначают исследование гормонального профиля: адренокортикотропного гормона (АКТГ), тиреотропного гормона (ТТГ), тироксина, трийодтиронина и т.д. Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы. Синонимы: Тиреостимулирующий гормон; Тиреотропин. Thyroid-stimulating Hormone; TSH; Thyrotropin. Краткая характеристика т…
Тироксин общий (Т4 общий, тетрайодтиронин общий, Total Thyroxine, TT4)
Отражает общее содержание гормона тироксина в крови – суммарный уровень свободной и связанной с белками фракциями. Синонимы: Анализ крови на общий тироксин. Thyroxine (T4); Total T4 test; Total T4. Краткая характеристика определяемого вещества Тироксин общий
Тироксин – один из двух основн…
Трийодтиронин общий (Т3 общий, Total Triiodthyronine, TT3)
Синонимы: Общий трийодтиронин; Общий Т3. Triiodothyronine; T3 total test; T3 test. Краткое описание исследуемого вещества Трийодтиронин общий Трийодтиронин (Т3) – один из двух тиреоидных гормонов, синтезируемых щитовидной железой. По химической структуре представляет собой йодирова…
Для визуального определения степени изменения стенки сосудов проводится ультразвуковое исследование (УЗИ), например УЗИ артерий нижних конечностей, брахиоцефальных и транскраниальных сосудов и т.д. Для обследования на предмет наличия ишемической болезни сердца, в основе которой лежит атеросклероз коронарных сосудов, может потребоваться электрокардиография, в том числе с физической нагрузкой, и эхокардиография, в том числе и стресс-ЭхоКГ. ЭКГ с физической нагрузкой
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
К каким врачам обращаться
Для диагностики заболеваний, приводящих к атеросклерозу (например, дислипидемий), а также заболеваний, являющихся следствием атеросклероза (ишемической болезни сердца, артериальной недостаточности сосудов нижних конечностей), необходимо обратиться в терапевту.
После тщательного обследования и постановки окончательного или предварительного диагноза врач может направить пациента к эндокринологу (поскольку дислипидемии могут быть следствием нарушения функции эндокринных желез), гастроэнтерологу, гепатологу, кардиологу, а также на консультацию к хирургу.
Лечение атеросклероза
Лечение атеросклероза включает в себя как медикаментозные, так и немедикаментозные мероприятия. Среди лекарственных препаратов для лечения, или, точнее, снижения скорости развития атеросклеротического процесса, имеется большая группа средств, направленных на уменьшение уровня отдельных фракций липидов плазмы крови. Механизм их действия заключается в замедлении всасывания жиров, уменьшении их образования в организме, ускорении вывода. Таким образом поддерживается относительный баланс различных фракций липидов в крови. Терапия липидоснижающими препаратами длительная, зачастую пожизненная. Она требует постоянного контроля не только липидограммы, но и маркеров функции печени и некоторых других показателей. Необходимо понимать, что эффективность изолированной медикаментозной терапии значительно ниже по сравнению с комплексным лечением, включающим модификацию диеты, уменьшение массы тела, увеличение физической активности, отказ от курения.
Осложнения
Осложнения атеросклеротического изменения сосудов включают огромный спектр хронических заболеваний и острых состояний. Наиболее грозными из них, пожалуй, являются инфаркт миокарда и инсульт. Инфаркт миокарда – это потеря жизнеспособности участка сердечной мышцы из-за нарушения поступления крови. В результате данного состояния происходит резкое снижение сократимости участка миокарда, нарушается работа сердечной мышцы. Развивается выраженный болевой синдром, из-за которого происходит еще большее нарушение кровообращения. В зависимости от объема поражения сердечной мышцы и скорости оказания специализированной медицинской помощи прогноз может быть самым различным. Одним из наиболее часто используемых методов лечения инфаркта в последние годы стала установка стента (металлического расширителя) в просвет суженного сосуда.
Установка стента в просвет склерозированного сосуда
Инсульт – это острое нарушение кровообращения в мозговых сосудах, которое приводит к гибели участка головного мозга. Инсульты глобально подразделяются на два вида: ишемический, который происходит по причине резкого сужения сосуда, питающего участок мозга, и геморрагический, развивающийся в результате разрыва стенки сосуда, в т.ч. атеросклеротически измененной. При этом человек ощущает выраженную головную боль с потерей двигательной и чувствительной функции.
Профилактика атеросклероза
Процесс атеросклеротического изменения сосудов связан с особенностями обмена веществ и во многих случаях имеет наследственную предрасположенность. Тем не менее, для уменьшения риска его развития существуют определенные профилактические мероприятия.
В первую очередь, это контроль потребления жиров. С помощью диеты можно снизить содержание холестерина в крови в среднем на 10—15%.
Рациональное питание с правильным соотношением белков, жиров и углеводов, продуктов животного и растительного происхождения, достаточным содержанием полиненасыщенных жирных кислот значительно снижает риск атеросклероза. Во-вторых, необходимо следить за массой тела, поскольку избыточный вес вкупе с недостаточной физической активностью существенно повышают риск развития атеросклероза.
Важно понимать, что такие вредные привычки, как курение, злоупотребление алкоголем, употребление наркотиков, крайне неблагоприятны для течения заболевания.
Это связано с тем, что вышеперечисленные факторы влияют на процессы обмена веществ, нарушают функцию печени, приводят к повреждению внутреннего слоя стенки сосудов. По той же причине при атеросклерозе необходимо контролировать течение сопутствующих заболеваний, например, сахарного диабета.
Источники:
- Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей. Разраб.: Ассоциация сердечно-сосудистых хирургов России, Российское общество ангиологов и сосудистых хирургов, Российское общество хирургов, Российское кардиологическое общество, Российская ассоциация эндокринологов. 2019.
- Рекомендации ЕОК/ЕОА по диагностике и лечению дислипидемий. 2016.
- Патологическая анатомия: Учебник. Авторы А.И. Струков, В.В. Серов / под ред. В.С. Паукова. – ГЭОТАР-Медиа. 2019. 880 с.
- Миненко И.А., Хайруллин Р.Н. Диагностика и лечение атеросклероза. Вестник новых медицинских технологий, журнал. 2010. Т. XVII, № 1. С. 52-54.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Генерализованный и неуточненный атеросклероз (I70.9)
Без клинических проявлений атеросклероза пациенту с умеренным риском (до 5% по шкале SCORE) и уровнем общего холестерина выше 5 ммоль/л рекомендована модификация образа жизни.
Она включает в себя: отказ от курения, употребления алкоголя, антиатеросклеротическая диета, повышение физической активности.
При достижении целевого уровня холестерина (общий холестерин до 5 ммоль/л, холестерина ЛПНП ниже 3 ммоль/л) повторный осмотр следует проводить не реже 1 раза в5 лет.
Начало лечения пациента с высоким риском (выше 5% по шкале SCORE) и уровнем общего холестерина выше 5 ммоль/л также следует начать с рекомендаций по изменению образа жизни на 3 месяца и провести повторное обследование по окончании этого периода.
При достижении пациентом целевых уровней общего холестерина до 5 ммоль/л и холестерина ЛПНП ниже 3 ммоль/л в дальнейшем проводят ежегодный контроль уровня липидов. Если риск остается высоким (выше 5% по шкале SCORE), назначают медикаментозную терапию.
Пациентам имеющие признаки атеросклеротического поражения любой локализации рекомендована модификация образа жизни и медикаментозная терапия.
Антиатеросклеротическая диета
Рекомендации по соблюдению диеты даются всем пациентам с учетом уровня холестерина и других факторов риска: ожирения, артериальной гипертензии, сахарного диабета. Пищевой рацион должен быть разнообразным, в соответствии с культурными традициями пациента. Калорийность суточного рациона должна быть достаточной для достижения и поддержания нормального веса.
Потребление общего жира не должно превышать 30% калорийности пищевого рациона. Рекомендуется ограничить потребление животных жиров (масло, сливки, мясо, сало), заменяя их растительными жирами. Ежедневное потребление свежих овощей и фруктов должно составлять не менее 400г в сутки.
Рекомендуется потребление нежирного мяса и птицы без кожи, кисломолочные продукты, нежирный творог, хлеб зерновой, с отрубями, продуктов, обогащенных ω3-ненасыщенными жирными кислотами (морская и океаническая рыба – лосось, скумбрия, тунец и др.). Ограничение потребления поваренной соли до 6г в сутки, что соответствует 1 чайной ложке. Соблюдение диеты позволяет снизить уровень холестерина до 10%.
Нормализация показателей массы тела
Избыточная масса тела и ожирение, особенно абдоминальное (объем талии у мужчин более102см и более 88см у женщин), повышают риск развития кардиоваскулярных заболеваний. Для снижения веса подбирается индивидуальная диета с учетом возраста и сопутствующих заболеваний.
Физические нагрузки при атеросклерозе
Увеличение физической активности дает положительный эффект для больных атеросклерозом. Пациентам без клинических проявлений атеросклероза показаны физические нагрузки в течение 40 мин, ежедневно. Интенсивность нагрузок должна составлять 60% максимальной частоты сердечных сокращений (рассчитывается = 220 – возраст).
Больным сердечно — сосудистыми заболеваниями необходим постоянный режим динамических физических нагрузок с учетом результатов нагрузочных тестов. Полезны ходьба, плавание, танцы — умеренной интенсивности 60-90минут в неделю. Недопустимы изометрические (силовые) нагрузки.
Рекомендовано использовать любые возможности для физических нагрузок: ходить пешком, реже пользоваться автомобилем.
Прекращение курения
Курение (активное и пассивное), в результате резкого снижения ЛПВП (антиатерогенного класса липопротеидов), патологического воздействия на сосудистую систему, нарушения реологических свойств крови — увеличивает на 20% риск заболеваемости и смертности от кардиоваскулярных осложнений. У курильщиков риск развития ишемического инсульта в 2 раза выше, чем у некурящих.
Употребление алкоголя
Безопасное для здоровья потребление алкоголя – не более 20-30 мл чистого этанола в сутки для мужчин и не более 20 мл в сутки – для женщин, только для практически здоровых лиц, снижает смертность от кардиоваскулярных осложнений.
Употребление алкоголя (12-24г в сутки чистого этанола) снижает риск развития кардиоваскулярных осложнений (инфаркта и инсульта) на 20%, а употребление 5 порций алкоголя (60г в сутки) повышает риск кардиоваскулярных осложнений на 65%.
Наркотики
Употребление наркотиков, таких как кокаин, амфетамин, героин, вызывают резкие изменения артериального давления, воспалительные изменения в сосудистой системе, приводят к нарушению реологических свойств крови. Повышают риск развития инсульта в 6,5 раз у лиц до 35 лет, а старше 35 лет – в 11,2 раза.
Медикаментозное лечение атеросклероза
Гиполипидемические лекарственные средства В клинической практике применяются несколько классов гиполипидемических препаратов: статины (ингибиторы ГМГ-КоА-редуктазы) , эзетимиб, секвестранты желчных кислот , фибраты , никотиновая кислота и ее производные , Омега-3 полиненасыщенные жирные кислоты (ПНЖК) , Ингибиторы липазы ЖКТ .В последние годы пациентам с атеросклерозом, как правило, назначаются статины и эзетимиб.
Статины (ингибиторы ГМГ-КоА-редуктазы). .
Статины являются основными препаратами в лечении ГЛП IIa, IIb, III фенотипов. В настоящее время имеются следующие препараты из группы статинов: ловастатин (мевакор), симвастатин ( Зокор ), аторвастатин ( Липримар ), правастатин ( Липостат ), флувастатин ( Лескол ),розувастатин ( Крестор ). Все перечисленные ниже препараты имеют убедительную доказательную базу.
- Ингибитор абсорбции холестерина в кишечнике ( эзетемиб ) .
- Секвестранты желчных кислот .
- Производные фиброевой кислоты (фибраты) .
- Никотиновая кислота и ее производные .
- Омега-3 полиненасыщенные жирные кислоты (ПНЖК) .
- Ингибиторы липазы ЖКТ .
- Комбинированная терапия.
Эзетимиб ( Эзетрол ) — представитель принципиально нового класса гиполипидемических средств. Рекомендуется в качестве средства дополнительной терапии к статинам для снижения общего холестерина , холестерина ЛПНП плазмы у больных с гиперлипидемией IIa, IIb, III типов. Секвестранты желчных кислот (ионообменные смолы) применяют в качестве гиполипидемических средств более 30 лет. в большинстве стран Европы и в США секвестранты желчных кислот назначают в качестве дополнительных средств к основной терапии статинами больным с семейными гиперхолестеринемиями. К фибратам, используемым в настоящее время относятся, гемфиброзил , безафибрат , ципрофибрат ( Липанор ) и фенофибрат ( Липантил 200 М , Трайкор 145 ), клофибрат (последний не используется из-за высокой частоты осложнений, прежде всего холелитиаза). В рандомизированных, клинических исследованиях фибраты сокращали смертность от сердечно-сосудистых заболеваний (примерно на 25%), однако данные не столь обширны, как для статинов. Никотиновая кислота (ниацин) относится к витаминам группы В. В высоких дозах (2-4 г/сут.) ниацин обладает гиполипидемическим действием, снижая содержание холестерина и триглицеридов и повышая при этом холестерин ЛПВП . Является единственным препаратом, уменьшающим концентрацию липопротеина — (а) . Омега — 3 ПНЖК в больших дозах (3-4 г/сутки) применяют для лечения гипертриглицеридемии (IV — V фенотипы гиперлипидемии). Однако монотерапия гипертриглицеридемии данными препаратами с точки зрения соотношения стоимость/эффективность лечения не является оптимальной К специфическим ингибиторам липазы ЖКТ относится препарат орлистат ( Ксеникал ). Терапевтическое действие ксеникала осуществляется в просвете желудка и тонкого отдела кишечника и заключается в образовании ковалентной связи с активным сериновым участком желудочной и панкреатической липаз. Инактивированный фермент при этом теряет способность расщеплять жиры, поступающие с пищей в форметриглицеридов . Поскольку нерасщепленные триглицериды не всасываются, происходит уменьшение количества поступающих в организм животных жиров и калорий. Сегодня все более широко применяется комбинированная терапия, которая позволяет эффективнее добиваться намеченных целей, но она требует более внимательного наблюдения за больным и более частого анализа трансаминаз ( АСТ , АЛТ ) и КФК .
-
Гиперлипопротеинемии Препараты первого ряда Препараты второго ряда Комбинации препаратов Гиперхолестеринемия (IIа тип) Статины Эзетимиб, никотиновая кислота, секвестранты жирных кислот Статин+эзетимиб Комбинированная гиперлипопротеинемия (повышение холестерина, повышение триглицеридов) (IIb, III, Y тип) Статины, фибраты Никотиновая кислота, омега-3 ПНЖК Статин+фибрат Фибрат+эзетимиб Гипертриглицеридемия (I, IYтипы) Фибраты, Никотиновая кислота Статины, омега-3 ПНЖК Фибрат+Статин Никотиновая кислота+статин - Примечание: Комбинация статинов с фибратами повышает риск миопатии, комбинация статинов с эндурацином повышает риск миопатии и печеночной недостаточности, комбинация фибрата и эндурацина может вызвать выраженное нарушение печеночной функции.
- Каждое из гиполипидемических средств влияет преимущественно на определенное звено метаболизма липидов и липопротеидов.
- Результаты крупномасштабных исследований гиполипидемических препаратов позволяют прогнозировать, что снижение содержания холестерина ЛПНП на 55-60% за счет применения высоких доз статинов или комбинации статинов с эзетимибом может привести к двукратному уменьшению числа коронарных событий у больных с высоким риском сердечно-сосудистых заболеваний.
- Перспективы комбинированной терапии весьма позитивны, создаются фиксированные комбинации различных препаратов.
- Статины более эффективно предупреждают развитие макрососудистых осложнений (инфаркт миокарда, стенокардия, инсульт), а фибраты предупреждают развитие диабетической микроангиопатии (диабетическая ретинопатия, диабетическая стопа), поэтому у больных сахарным диабетом 2 типа и у больных с метаболическим синдромом при выраженной гипертриглицеридемии все чаще прибегают к комбинации статинов с фибратами, Однако для подтверждения преимущества такой комбинации, также как и комбинации статинов с никотиновой кислотой, нужны более убедительные данные клинических иссдедований.
Статины и комбинация статинов с эзетимибом преимущественно снижают холестерин ЛПНП , мало влияют на концентрацию триглицеридов и умеренно повышают холестерин ЛПВП . Фибраты снижают содержание триглицеридов и повышают холестерин ЛПВП , почти не оказывая влияния на холестерин ЛПНП . Никотиновая кислота действует умеренно на все звенья метаболизма липидов, однако ее применение ограничено из-за высокой частоты побочных эффектов.
- Экстракорпоральные методы лечения атеросклероза В случаях, когда гиполипидемическая медикаментозная терапия недостаточно эффективна и/или не может быть назначена, прибегают к инвазивному лечению дислипопротеидемий, которое проводят в специализированных клиниках. К инвазивной терапии гиперлипопротеидемий относятся методы терапевтического афереза – плазмоферез и ЛНП-аферез.
Проведение хирургического лечения
при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. На артериях проводятся как открытые операции (эндартеректомия), так и эндоваскулярные — с дилатацией артерии при помощи баллонных катетеров и установкой стента в месте сужения артерии, препятствующего закупорке сосуда.
При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Атеросклероз: симптомы, диагностика, лечение
Атеросклероз – системное заболевание, при котором в первую очередь поражаются артерии. В стенке сосудов происходит отложение холестерина, вследствие чего образуются бляшки, препятствующие нормальному току крови. Внутренние органы испытывают недостаток кислорода и питательных веществ, при медленном прогрессировании патологии их работа нарушается постепенно. В случае острого тромбоза с полным перекрытием кровотока возможно развитие тяжелых осложнений – инфаркта миокарда, инсульта, гангрены нижних конечностей и других опасных патологий.
Причины появления
Появление атеросклероза связано с нарушением обмена веществ в организме, дисбалансом липидов и избытком холестерина в крови. Важную роль играет и механическое повреждение стенки сосуда, способствующее атеросклеротическим отложениям и формированию бляшки в месте травмы.
Риск развития атеросклероза выше у мужчин в возрасте старше 45 лет, женщин после 55 лет или с ранним климаксом, а также среди лиц с семейной гиперхолестеринемией и отягощенной наследственностью, чьи родственники уже страдают данным заболеванием.
Способствуют ему и другие факторы:
- несбалансированный рацион с обилием жирной пищи;
- избыточная масса тела;
- курение;
- злоупотребление алкогольными напитками;
- малоподвижный образ жизни;
- сердечно-сосудистые заболевания – ИБС, артериальная гипертензия;
- эндокринные патологии, в частности сахарный диабет.
Классификация заболевания
Формирование атеросклеротических бляшек может происходить в отдельных сосудах или затрагивать большинство из них. В зависимости от органа, в котором снижается кровоток, и пораженной артерии, выделяют следующие формы заболевания:
- Сердечная форма.
Ишемический атеросклероз с поражением венечных сосудов и клапанов.
- Почечная форма. Затронуты почечные артерии.
- Мозговая (церебральная) форма. Заболевание распространяется на внутричерепные сосуды.
- Кишечная форма.
Страдают мезентериальные артерии.
- Атеросклероз аорты. Чаще поражается ее брюшной отдел.
- Атеросклероз артерий нижних конечностей, преимущественно бедренных.
- Атеросклероз брахиоцефальных сосудов.
К ним относятся правые сонная, позвоночная и подключичная артерии.
Симптомы атеросклероза
Годами и даже десятилетиями заболевание может протекать без клинических проявлений. В дальнейшем наблюдаются признаки плохого кровоснабжения различных органов.
При атеросклерозе сердца пациента беспокоит «сжимающая» боль за грудиной при физической нагрузке – стенокардия напряжения, аритмия, ощущение сердцебиения, сопровождаемое одышкой, возможно развитие инфаркта миокарда.
В случае поражения брюшных сосудов могут присутствовать приступы боли в верхней и средней частях живота, которые сопровождаются повышенным газообразованием и запорами. Атеросклероз артерий головного мозга проявляется в головокружении и кратковременных эпизодах потери сознания, шуме в ушах.
При прогрессировании заболевания возможно развитие инсульта с его неврологической симптоматикой – головокружением, головной болью, нарушением координации и дезориентацией, онемением или слабостью мышц лица, руки или ноги одной стороны тела, внезапными нарушениями речи, зрительными расстройствами, продолжительным бессознательным состоянием.
Тромбоз сосудов нижних конечностей может приводить к онемению и изменению цвета кожи ног, ощущению ползания мурашек, болям в мышцах при ходьбе – «перемежающейся хромоте». В дальнейшем кожа становится тонкой и сухой, шелушится, ногти утолщаются, образуются трудно заживающие трофические язвы, появляются частые судороги. Главный симптом поражения почечных артерий – неконтролируемое повышение кровяного давления, ведущее к устойчивой в отношении медикаментозных препаратов гипертензии.
Диагностика атеросклероза
Постановка диагноза основана преимущественно на результатах лабораторных анализов и данных инструментальных методов исследования. Беседа с пациентом лишь позволяет выявить факторы риска развития заболеваний и в совокупности с осмотром, а также консультацией других специалистов предположить, какие органы уже пострадали от заболевания.
Диагностика атеросклероза обязательно включает:
- Биохимический анализ крови.
- УЗИ сердца и сосудов.
- Электрокардиографию.
На высокую предрасположенность к развитию заболевания указывают такие изменения, как повышение концентрации общего холестерина, триглицеридов, липопротеинов низкой и очень низкой плотности, уменьшение количества липопротеинов высокой плотности. К инновационным факторам риска атеросклероза относятся С-реактивный белок (СРБ), аполипопротеины А1 (апоА1) и B-100 (апоВ), некоторые полиморфизмы генов эндотелиальной синтазы (NOS3G894T, NOS3T(-786)C) и факторов свертывания крови FV и FII. Для получения точных результатов анализа крови на атеросклероз за три дня до него следует отказаться от жирной, богатой холестерином пищи, а за 8-10 часов совсем ничего не есть и не пить много жидкости. За 30 минут до исследования нужно избегать сильных эмоциональных нагрузок, стресса, не курить.
При эхокардиографии наглядно представлены признаки атеросклероза клапанов сердца, аорты. По показаниям также проводится ультразвуковое сканирование брахиоцефальных, транскраниальных, артериальных сосудов нижних конечностей.
Отражает нарушения ритма сердца и электрическую проводимость органа. Для выявления стенокардии напряжения могут выполняться пробы с нагрузкой.
В стандартный перечень лабораторных исследований также входят общий клинический анализ крови и общий анализ мочи.
Дополнительно, с целью дифференциальной диагностики, могут быть рекомендованы анализы крови на уровень фибриногена, гомоцистеина, антитела к кардиолипину (IgG и IgM), волчаночный антикоагулянт. Для визуализации атеросклеротических бляшек по показаниям применяется ангиография – рентгенологическое исследование с введением контрастного вещества.
В случае подготовки к операции на сосудах сердца выполняется коронароангиография. «Золотым стандартом» диагностики патологических изменений в артериях головного мозга и паренхиматозных органов считается спиральная компьютерная томография с контрастированием. Часто таким больным рекомендована консультация офтальмолога. При офтальмоскопии глазного дна определяются признаки атеросклеротического поражения мелких ретинальных сосудов.
Лечение
Лечение атеросклероза начинается с коррекции рациона питания и изменения образа жизни. Всем пациентам рекомендованы снижение массы тела, умеренные физические нагрузки, отказ от курения и алкоголя.
Часто причиной атеросклероза служит алиментарный фактор, поэтому соблюдение диеты играет очень важную роль.
Для снижения концентрации холестерина в крови важно избегать мясных бульонов, жирной, соленой, копченой пищи, полуфабрикатов, пряных, острых, жареных блюд, ограничить потребление поваренной соли.
К запрещенным продуктам относятся:
- сахар;
- кондитерские изделия, сладости;
- майонез, томатный и прочие магазинные соусы;
- хлебобулочные изделия из пшеничной муки;
- субпродукты;
- сладкие газированные напитки;
- соки и нектары промышленного производства;
- какао;
- консервы из мяса и рыбы;
- сухофрукты с высоким содержанием сахаров;
- крепкий кофе и чай.
Рекомендуется дробное пятиразовое питание, включение в рацион достаточного количества клетчатки, белка (нежирные сорта мяса и рыбы, обезжиренный творог), свежих овощей (кроме картофеля), фруктов, кисломолочных продуктов. Медикаментозная терапия направлена на:
- снижение синтеза холестерина (статины, фибраты);
- уменьшение всасывания жиров из пищи (ингибиторы абсорбции холестерина, секвестранты желчных кислот);
- предупреждение тромбоэмболических осложнений (антиагреганты);
- облегчение симптомов атеросклероза (обезболивающие средства, спазмолитики).
Для определения показаний к хирургическому лечению определяется степень нарушения тока крови в сосуде. Перекрытие его просвета менее 50% считается гемодинамически незначимым, при стенозе в 50-70% обычно проводится только терапия медикаментами. Исправление обтурации артерии хирургическим путем необходимо выполнять при третьей стадии атеросклероза и сужении просвета более 70%. Существуют два основных вида оперативного вмешательства:
- Баллонная ангиопластика. Внутри пораженного сосуда раздувается баллон, при этом атеросклеротическая бляшка сплющивается и равномерно распределяется по стенке артерии. По окончании манипуляции устройство извлекают.
- Стентирование артерий. Во время операции вводится и раскрывается в области сужения тонкий решетчатый цилиндр. Он также прижимает бляшку, но остается в просвете сосуда, постепенно врастая в его эндотелий.
Осложнения
Атеросклероз нижних конечностей опасен развитием гангрены, атрофии мышц, тромбоэмболией сосудов жизненно-важных органов в случае отрыва бляшки. Кардиальные осложнения при поражении коронарных сосудов включают инфаркт миокарда, очаговую дистрофию сердечной мышцы, миокардиосклероз, коронаросклероз.
При обтурации мезентериальных артерий возможны явления ишемического колита и гангрены кишечника, а почечных – вторичной артериальной гипертензии. Церебральные последствия включают геморрагический и ишемический инсульт, транзиторные ишемические атаки, атеросклеротическое слабоумие.
Опасность для жизни пациента представляет аневризма аорты, разрыв которой в большинстве случаев заканчивается летальным исходом.
Профилактика атеросклероза
Пациентам, имеющим отягощенную наследственность и возрастную предрасположенность, рекомендуется скрининговое обследование для определения риска развития сердечно-сосудистой патологии.
Оно нацелено на обнаружение лабораторных и генетических маркеров заболевания.
Профилактика атеросклероза включает контроль веса, правильное питание, достаточную физическую активность, отказ от вредных привычек, своевременное лечение хронических болезней.

 Термин атеросклероз впервые ввел немецкий патолог Ф. Маршан в 1904 году, а обосновал его в экспериментальных исследованиях русский ученый Н.Н. Аничков в 1913 году, поэтому второе название заболевания — болезнь Маршана-Аничкова. Приставка «атеро» взята из греческого языка и буквально обозначает «густая каша». Причины появления атеросклероза Непосредственной причиной развития атеросклероза является изменение нормального обмена веществ, когда по той или иной причине нарушаются процессы преобразования различных фракций липидов, приводя к их избыточному накоплению в сосудистом русле. При выраженном атеросклеротическом процессе в организме удается выявить дислипидемии – дисбаланс жиров. Они могут быть врожденными, генетически обусловленными и приобретенными, например, в результате поражения печени, эндокринных желез и т.д. Дислипидемия также может иметь алиментарное происхождение, т.е. быть связанной с нерациональным питанием. Помимо нарушения баланса липидов немаловажную роль играет повреждение сосудистой стенки, которое может развиваться в результате курения и злоупотребления алкоголем, длительно текущей, неконтролируемой артериальной гипертензии, сахарном диабете. Следует помнить, что на содержание холестерина в крови могут влиять различные сопутствующие заболевания и факторы риска. В частности, низкая физическая активность способствует повышению уровня холестерина в крови. Снижение функции щитовидной железы нередко становится причиной гиперхолестеринемии.
Термин атеросклероз впервые ввел немецкий патолог Ф. Маршан в 1904 году, а обосновал его в экспериментальных исследованиях русский ученый Н.Н. Аничков в 1913 году, поэтому второе название заболевания — болезнь Маршана-Аничкова. Приставка «атеро» взята из греческого языка и буквально обозначает «густая каша». Причины появления атеросклероза Непосредственной причиной развития атеросклероза является изменение нормального обмена веществ, когда по той или иной причине нарушаются процессы преобразования различных фракций липидов, приводя к их избыточному накоплению в сосудистом русле. При выраженном атеросклеротическом процессе в организме удается выявить дислипидемии – дисбаланс жиров. Они могут быть врожденными, генетически обусловленными и приобретенными, например, в результате поражения печени, эндокринных желез и т.д. Дислипидемия также может иметь алиментарное происхождение, т.е. быть связанной с нерациональным питанием. Помимо нарушения баланса липидов немаловажную роль играет повреждение сосудистой стенки, которое может развиваться в результате курения и злоупотребления алкоголем, длительно текущей, неконтролируемой артериальной гипертензии, сахарном диабете. Следует помнить, что на содержание холестерина в крови могут влиять различные сопутствующие заболевания и факторы риска. В частности, низкая физическая активность способствует повышению уровня холестерина в крови. Снижение функции щитовидной железы нередко становится причиной гиперхолестеринемии. 





