Понятие атеросклероза на слуху у многих. Кажется, что каждый человек среднего возраста и старше подвержен ему. Но ведь если норма – это наиболее часто встречающийся вариант, то может и беспокоиться не о чем?
Давайте разберёмся, стоит ли считать болезнью накопление липидов в сосудистой стенке, на каком этапе можно диагностировать наличие атеросклеротической бляшки и каковы последствия длительного пребывания белков и жиров в неположенном месте. Итак, откуда в наших сосудах кашица и кто её должен съесть?
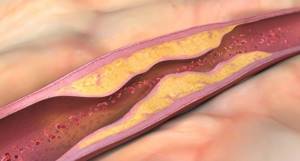
Само слово «атеросклероз» звучит угрожающе. Но его расшифровка способна позабавить: с греческого athḗra переводится как «кашица», а sklḗrōsis обозначает «затвердевание».
Причины заболевания и его морфологический субстрат
Для того, чтобы изначально гладкая и плотная стенка сосудов смогла стать надёжным вместилищем для жирной кашеобразной субстанции, необходима цепь патологических процессов:
- Нарушение соотношения фракций жиров крови (дислипидемия).
- «Неправильные» липиды захватываются особыми клетками и транспортируются в стенку сосудов.
- Эндотелий (внутренний слой сосуда) повреждается (при вирусных и бактериальных инфекциях, аллергических реакциях) и начинает пропускать внутрь стенки компоненты плазмы крови. Первыми новую локацию осваивают белки, и для закрепления своих прав на неё они крепко связываются с липидами.
- Дырки в эндотелии – это плохо. Поломка диагностируется тромбоцитами и моноцитами, и они налипают на повреждённое место.
- Моноциты проявляют инициативу и проникают вглубь поврежденной стенки сосуда. Попадание в интиму делает их макрофагами (клетками, способными к поглощению), и они активно вбирают в себя капли липидов.
- Макрофаги занимаются молекулярным синтезом: они продуцируют химические вещества, которые являются сигналами к разрастанию волокон соединительной ткани (основы будущей бляшки).
- Появление соединительной ткани приводит к голоданию и гипоксии гладкомышечных клеток сосудистой стенки. Поэтому по периферии бляшки разрастаются сосуды, разрыв которых обуславливает осложнения.
Патогенез длится не один год. Ускорить движение организма к станции под названием «атеросклероз сосудов» могут следующие факторы:
- не поддающиеся влиянию: возраст (45 и выше для сильного пола и 55 для слабого), мужской пол (увы, он лишён благотворного действия эстрогенов), генетическая склонность; Если мы предотвратим развитие заболевания у себя, мы снизим риск возникновения осложненного атеросклероза у наших детей.
- зависящие от человека:
- курение (патофизиология никотина губительна для эндотелия сосудов – их внутреннего слоя, запускающего механизм);
- артериальная гипертензия (напор тока крови сильнее, чем было рассчитано природой, и стенки повреждаются механически);
- ожирение (повышает уровень «неправильных» липидов крови, без которых атеросклероза бы не было);
- недостаточная физическая активность.
Что такое бляшка и как она выглядит?
Морфологическим субстратом (структурной основой) болезни является бляшка. На гистологии она выглядит бугристым выпячиванием. Её размер зависит от количества липидов, которые попали между гладкомышечными клетками сосудистой стенки (а накапливаются они там с раннего детства). Жировые вкрапления постепенно обрастают соединительной тканью и могут полностью стенозировать просвет артерии.
Однако ещё до этого могут возникнуть осложнения, которые заставят пациента, испугавшись приговора инвалидности, бросить курить и начать принимать лекарства.
Классификации болезни, ее виды и стадии
Морфологическая классификация стадий атеросклероза
| Долипидная | В интиме (внутреннем слое сосуда) появляются капли жира |
| Липоидоз | Верхний слой артерии местами пропитывается липидами и белками, это похоже на жирные пятна и полосы |
| Липосклероз | Вокруг очага липидно-белковой инфильтрации разрастается соединительная ткань |
| Атероматоз | Середина бляшки полностью теряет целостность и приобретает вид «кашицы». За счет разрушения разросшихся вокруг микрососудов возникают кровоизлияния в толщу отложений |
| Изъязвление | Сформировавшаяся на поверхности бляшки относительно ровная покрышка отрывается, остаётся кратер язвы |
| Атерокальциноз | Окончательная инфильтрация бляшки солями Кальция |
Хирургические стадии атеросклероза:
| 1 | Гемодинамически незначимая | Меньше 50% |
| 2 | Стеноз | 50-70% |
| 3 | Обтурация | Более 70% |
По охвату поражённых сосудов выделяют:
- генерализованный атеросклероз;
- мультифокальный;
- атеросклероз периферических артерий (облитерирующий);
- поражение магистральных сосудов.
Клинико-морфологические формы атеросклеротического процесса
| Атеросклероз аорты | Аорта, чаще брюшной отдел |
| Сердечная (ишемический атеросклероз) | Венечные сосуды, клапаны |
| Почечная | Артерии почек |
| Мозговая (церебральная) | Внутричерепные сосуды |
| Кишечная | Мезентериальные артерии |
| Атеросклероз артерий нижних конечностей | Бедренные артерии |
| Атеросклероз брахиоцефальных сосудов (БЦС) | Правые сонная, позвоночная (на внечерепных участках) и подключичная артерии |
Атеросклероза вен не бывает. Это связано с отличной от артериальной структурой стенки сосуда и намного более спокойным течением крови.
Атеросклеротическое поражение вены возможно только после выполнения операции аортокоронарного шунтирования. В таком случае сосуд оказывается на месте артерии и противостоит турбулентному (с завихрениями, сильному) току крови, и микроповреждения его интимы дают липидам возможность имплантации.
Как проявляется атеросклероз и каковы его симптомы?
Атеросклероз поражает артерии мышечного и мышечно-эластического типа. Они расположены во всех значимых органах тела человека. Поэтому симптомы атеросклероза могут проявляться как патология практически любой системы организма. Чаще всего встречаются:
- ишемическая болезнь сердца (стенокардия, острый инфаркт миокарда);
- аритмии и нарушения проводимости;
- острые (инсульты, транзиторные ишемические атаки) либо хронические нарушения мозгового кровотока);
- тромбоз мезентериальных сосудов (приступообразная боль в животе);
- аневризма аорты;
- гангрена конечностей.
Начальные признаки болезни
Картина болезни зависит от того, в каком органе сосуды поражены больше. Возможны такие симптомы:
- преждевременное старение кожи;
- извилистый ход артерий, неравномерное уплотнение их стенки при прощупывании;
- разное наполнение пульса на левой и правой руке;
- головокружение и кратковременная потеря сознания, шум в ушах;
- ощущение сердцебиения, сопровождающееся одышкой;
- загрудинная сжимающая боль;
- повышение систолического и снижение диастолического давления;
- приступы боли в верхней и средней части живота, которые сопровождаются повышенным газообразованием и запорами;
- сахарный диабет;
- ощущение онемения кожи ног и ползания мурашек;
- боль в ножных мышцах при ходьбе, которая проходит после нескольких остановок.
Какие обследования проходить пациенту и как диагностировать заболевание?
Непосредственно на атеросклеротическую этиологию нарушения функций органов укажут:
- наличие факторов риска;
- биохимический анализ крови, липидограмма (повышение уровня холестерина, триглицеридов, липопротеинов низкой и очень низкой плотности, уменьшение количества липопротеинов высокой плотности);
При установлении степени поражения определенного органа, следует провести инструментальные обследования:
- сонографию, доплеровское исследование (визуализация изменений в тканях с помощью ультразвука);
- ангиографию (рентген-контраст поможет обнаружить неровности бляшек на внутренней поверхности сосудов);
- спиральную компьютерную томографию с контрастированием («золотой стандарт» диагностики патологии сосудов головного мозга и паренхиматозных органов);
- электрокардиографию.
К кому обратиться и как лечить?
Начальные проявления атеросклероза неспецифичны, и если они и заставят среднестатистического человека обратится к врачу, то это будет участковый терапевт или семейный врач. Специалист оценит симптоматику, проведёт анализ факторов риска, сделает выводы относительно липидного спектра крови. Для определения прогноза могут потребоваться дополнительные исследования.
Выписанные назначения будут включать рекомендации по диете и лечению.
Принципы медикаментозной терапии
Лечение направлено на:
- снижение уровня синтеза холестерина (приём статинов, фибратов);
- уменьшение всасывания жиров из пищи (ингибиторы абсорбции холестерина, секвестранты желчных кислот);
- предупреждение тромбоэмболических осложнений (антиагреганты, разжижающие кровь препараты);
- купирование симптомов (обезболивающие, спазмолитики).
Приём народных средств (например, чеснока или лимона) не поможет очистить бляшки. Горечь останется в желудке, и никакого эффекта на сосуды не окажет. Однако здоровое питание значительно замедляет прогресс атеросклероза.
В каких случаях прибегают к хирургическому лечению?
Лечение атеросклероза хирургическим путём необходимо проводить при условии наличия третьей стадии сужения сосуда. Существуют такие способы вмешательства:
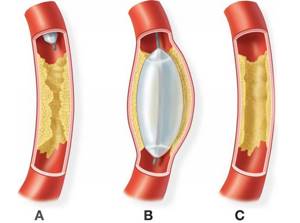
- балонная ангиопластика (просвет артерии восстанавливают, раздувая внутри неё баллон, при этом атеросклеротическая бляшка равномерно «размазывается» по стенкам, по окончании манипуляции его извлекают);
- стентирование артерий (в сосуд вводят тонкий решетчатый цилиндр, в месте сужения его раскрывают, он расправляется и прижимает бляшку к стенке, а затем постепенно врастает в эндотелий сосуда).
Излечим ли атеросклероз?
Атеросклеротические бляшки являются лишь проявлением глобальных изменений в организме. Современная терапия способна предотвратить возникновение осложнений, облегчить симптомы и продлить жизнь пациента, но получить излечение раз и навсегда невозможно.
Каковы наиболее частые осложнение и последствия?
Атеросклероз страшен развитием таких состояний:
- гангрена кишечника и конечностей;
- ишемический колит;
- аневризма (выпячивание стенки) аорты;
- инфаркт миокарда;
- очаговая дистрофия сердечной мышцы;
- миокардиосклероз;
- коронаросклероз;
- вторичная артериальная гипертензия;
- ишемический инфаркт, геморрагический инсульт;
- атеросклеротическое слабоумие;
- атрофия мышц.
Выводы
Наиболее эффективные методы лечения атеросклероза заключаются в превентивных мерах:
- бороться с причиной (нормализовать липидный профиль путем изменения образа жизни и медикаментозными мерами);
- при наличии признаков ишемического синдрома не сидеть в ожидании ампутации, а пройти через хирургическое вмешательство для благоприятного исхода.
Клиническая симптоматика атеросклероза не будет докучать в пожилом возрасте, если на ранних этапах развития заболевания дать шанс макрофагам сосудистой стенки утилизировать все липиды. А «съесть всю кашу» они смогут, если человек будет вести здоровый образ жизни.
Для подготовки материала использовались следующие источники информации.
Атеросклероз: симптомы, диагностика, лечение
Атеросклероз – системное заболевание, при котором в первую очередь поражаются артерии. В стенке сосудов происходит отложение холестерина, вследствие чего образуются бляшки, препятствующие нормальному току крови. Внутренние органы испытывают недостаток кислорода и питательных веществ, при медленном прогрессировании патологии их работа нарушается постепенно. В случае острого тромбоза с полным перекрытием кровотока возможно развитие тяжелых осложнений – инфаркта миокарда, инсульта, гангрены нижних конечностей и других опасных патологий.
Причины появления
Появление атеросклероза связано с нарушением обмена веществ в организме, дисбалансом липидов и избытком холестерина в крови. Важную роль играет и механическое повреждение стенки сосуда, способствующее атеросклеротическим отложениям и формированию бляшки в месте травмы.
Риск развития атеросклероза выше у мужчин в возрасте старше 45 лет, женщин после 55 лет или с ранним климаксом, а также среди лиц с семейной гиперхолестеринемией и отягощенной наследственностью, чьи родственники уже страдают данным заболеванием.
Способствуют ему и другие факторы:
- несбалансированный рацион с обилием жирной пищи;
- избыточная масса тела;
- курение;
- злоупотребление алкогольными напитками;
- малоподвижный образ жизни;
- сердечно-сосудистые заболевания – ИБС, артериальная гипертензия;
- эндокринные патологии, в частности сахарный диабет.
Классификация заболевания
Формирование атеросклеротических бляшек может происходить в отдельных сосудах или затрагивать большинство из них. В зависимости от органа, в котором снижается кровоток, и пораженной артерии, выделяют следующие формы заболевания:
- Сердечная форма.
Ишемический атеросклероз с поражением венечных сосудов и клапанов.
- Почечная форма. Затронуты почечные артерии.
- Мозговая (церебральная) форма. Заболевание распространяется на внутричерепные сосуды.
- Кишечная форма.
Страдают мезентериальные артерии.
- Атеросклероз аорты. Чаще поражается ее брюшной отдел.
- Атеросклероз артерий нижних конечностей, преимущественно бедренных.
- Атеросклероз брахиоцефальных сосудов.
К ним относятся правые сонная, позвоночная и подключичная артерии.
Симптомы атеросклероза
Годами и даже десятилетиями заболевание может протекать без клинических проявлений. В дальнейшем наблюдаются признаки плохого кровоснабжения различных органов.
При атеросклерозе сердца пациента беспокоит «сжимающая» боль за грудиной при физической нагрузке – стенокардия напряжения, аритмия, ощущение сердцебиения, сопровождаемое одышкой, возможно развитие инфаркта миокарда.
В случае поражения брюшных сосудов могут присутствовать приступы боли в верхней и средней частях живота, которые сопровождаются повышенным газообразованием и запорами. Атеросклероз артерий головного мозга проявляется в головокружении и кратковременных эпизодах потери сознания, шуме в ушах.
При прогрессировании заболевания возможно развитие инсульта с его неврологической симптоматикой – головокружением, головной болью, нарушением координации и дезориентацией, онемением или слабостью мышц лица, руки или ноги одной стороны тела, внезапными нарушениями речи, зрительными расстройствами, продолжительным бессознательным состоянием.
Тромбоз сосудов нижних конечностей может приводить к онемению и изменению цвета кожи ног, ощущению ползания мурашек, болям в мышцах при ходьбе – «перемежающейся хромоте». В дальнейшем кожа становится тонкой и сухой, шелушится, ногти утолщаются, образуются трудно заживающие трофические язвы, появляются частые судороги. Главный симптом поражения почечных артерий – неконтролируемое повышение кровяного давления, ведущее к устойчивой в отношении медикаментозных препаратов гипертензии.
Диагностика атеросклероза
Постановка диагноза основана преимущественно на результатах лабораторных анализов и данных инструментальных методов исследования. Беседа с пациентом лишь позволяет выявить факторы риска развития заболеваний и в совокупности с осмотром, а также консультацией других специалистов предположить, какие органы уже пострадали от заболевания.
Диагностика атеросклероза обязательно включает:
- Биохимический анализ крови.
- УЗИ сердца и сосудов.
- Электрокардиографию.
На высокую предрасположенность к развитию заболевания указывают такие изменения, как повышение концентрации общего холестерина, триглицеридов, липопротеинов низкой и очень низкой плотности, уменьшение количества липопротеинов высокой плотности. К инновационным факторам риска атеросклероза относятся С-реактивный белок (СРБ), аполипопротеины А1 (апоА1) и B-100 (апоВ), некоторые полиморфизмы генов эндотелиальной синтазы (NOS3G894T, NOS3T(-786)C) и факторов свертывания крови FV и FII. Для получения точных результатов анализа крови на атеросклероз за три дня до него следует отказаться от жирной, богатой холестерином пищи, а за 8-10 часов совсем ничего не есть и не пить много жидкости. За 30 минут до исследования нужно избегать сильных эмоциональных нагрузок, стресса, не курить.
При эхокардиографии наглядно представлены признаки атеросклероза клапанов сердца, аорты. По показаниям также проводится ультразвуковое сканирование брахиоцефальных, транскраниальных, артериальных сосудов нижних конечностей.
Отражает нарушения ритма сердца и электрическую проводимость органа. Для выявления стенокардии напряжения могут выполняться пробы с нагрузкой.
В стандартный перечень лабораторных исследований также входят общий клинический анализ крови и общий анализ мочи.
Дополнительно, с целью дифференциальной диагностики, могут быть рекомендованы анализы крови на уровень фибриногена, гомоцистеина, антитела к кардиолипину (IgG и IgM), волчаночный антикоагулянт. Для визуализации атеросклеротических бляшек по показаниям применяется ангиография – рентгенологическое исследование с введением контрастного вещества.
В случае подготовки к операции на сосудах сердца выполняется коронароангиография. «Золотым стандартом» диагностики патологических изменений в артериях головного мозга и паренхиматозных органов считается спиральная компьютерная томография с контрастированием. Часто таким больным рекомендована консультация офтальмолога. При офтальмоскопии глазного дна определяются признаки атеросклеротического поражения мелких ретинальных сосудов.
Лечение
Лечение атеросклероза начинается с коррекции рациона питания и изменения образа жизни. Всем пациентам рекомендованы снижение массы тела, умеренные физические нагрузки, отказ от курения и алкоголя.
Часто причиной атеросклероза служит алиментарный фактор, поэтому соблюдение диеты играет очень важную роль.
Для снижения концентрации холестерина в крови важно избегать мясных бульонов, жирной, соленой, копченой пищи, полуфабрикатов, пряных, острых, жареных блюд, ограничить потребление поваренной соли.
К запрещенным продуктам относятся:
- сахар;
- кондитерские изделия, сладости;
- майонез, томатный и прочие магазинные соусы;
- хлебобулочные изделия из пшеничной муки;
- субпродукты;
- сладкие газированные напитки;
- соки и нектары промышленного производства;
- какао;
- консервы из мяса и рыбы;
- сухофрукты с высоким содержанием сахаров;
- крепкий кофе и чай.
Рекомендуется дробное пятиразовое питание, включение в рацион достаточного количества клетчатки, белка (нежирные сорта мяса и рыбы, обезжиренный творог), свежих овощей (кроме картофеля), фруктов, кисломолочных продуктов. Медикаментозная терапия направлена на:
- снижение синтеза холестерина (статины, фибраты);
- уменьшение всасывания жиров из пищи (ингибиторы абсорбции холестерина, секвестранты желчных кислот);
- предупреждение тромбоэмболических осложнений (антиагреганты);
- облегчение симптомов атеросклероза (обезболивающие средства, спазмолитики).
Для определения показаний к хирургическому лечению определяется степень нарушения тока крови в сосуде. Перекрытие его просвета менее 50% считается гемодинамически незначимым, при стенозе в 50-70% обычно проводится только терапия медикаментами. Исправление обтурации артерии хирургическим путем необходимо выполнять при третьей стадии атеросклероза и сужении просвета более 70%. Существуют два основных вида оперативного вмешательства:
- Баллонная ангиопластика. Внутри пораженного сосуда раздувается баллон, при этом атеросклеротическая бляшка сплющивается и равномерно распределяется по стенке артерии. По окончании манипуляции устройство извлекают.
- Стентирование артерий. Во время операции вводится и раскрывается в области сужения тонкий решетчатый цилиндр. Он также прижимает бляшку, но остается в просвете сосуда, постепенно врастая в его эндотелий.
Осложнения
Атеросклероз нижних конечностей опасен развитием гангрены, атрофии мышц, тромбоэмболией сосудов жизненно-важных органов в случае отрыва бляшки. Кардиальные осложнения при поражении коронарных сосудов включают инфаркт миокарда, очаговую дистрофию сердечной мышцы, миокардиосклероз, коронаросклероз.
При обтурации мезентериальных артерий возможны явления ишемического колита и гангрены кишечника, а почечных – вторичной артериальной гипертензии. Церебральные последствия включают геморрагический и ишемический инсульт, транзиторные ишемические атаки, атеросклеротическое слабоумие.
Опасность для жизни пациента представляет аневризма аорты, разрыв которой в большинстве случаев заканчивается летальным исходом.
Профилактика атеросклероза
Пациентам, имеющим отягощенную наследственность и возрастную предрасположенность, рекомендуется скрининговое обследование для определения риска развития сердечно-сосудистой патологии.
Оно нацелено на обнаружение лабораторных и генетических маркеров заболевания.
Профилактика атеросклероза включает контроль веса, правильное питание, достаточную физическую активность, отказ от вредных привычек, своевременное лечение хронических болезней.
Генерализованный и неуточненный атеросклероз (I70.9)
Без клинических проявлений атеросклероза пациенту с умеренным риском (до 5% по шкале SCORE) и уровнем общего холестерина выше 5 ммоль/л рекомендована модификация образа жизни.
Она включает в себя: отказ от курения, употребления алкоголя, антиатеросклеротическая диета, повышение физической активности.
При достижении целевого уровня холестерина (общий холестерин до 5 ммоль/л, холестерина ЛПНП ниже 3 ммоль/л) повторный осмотр следует проводить не реже 1 раза в5 лет.
Начало лечения пациента с высоким риском (выше 5% по шкале SCORE) и уровнем общего холестерина выше 5 ммоль/л также следует начать с рекомендаций по изменению образа жизни на 3 месяца и провести повторное обследование по окончании этого периода.
При достижении пациентом целевых уровней общего холестерина до 5 ммоль/л и холестерина ЛПНП ниже 3 ммоль/л в дальнейшем проводят ежегодный контроль уровня липидов. Если риск остается высоким (выше 5% по шкале SCORE), назначают медикаментозную терапию.
Пациентам имеющие признаки атеросклеротического поражения любой локализации рекомендована модификация образа жизни и медикаментозная терапия.
Антиатеросклеротическая диета
Рекомендации по соблюдению диеты даются всем пациентам с учетом уровня холестерина и других факторов риска: ожирения, артериальной гипертензии, сахарного диабета. Пищевой рацион должен быть разнообразным, в соответствии с культурными традициями пациента. Калорийность суточного рациона должна быть достаточной для достижения и поддержания нормального веса.
Потребление общего жира не должно превышать 30% калорийности пищевого рациона. Рекомендуется ограничить потребление животных жиров (масло, сливки, мясо, сало), заменяя их растительными жирами. Ежедневное потребление свежих овощей и фруктов должно составлять не менее 400г в сутки.
Рекомендуется потребление нежирного мяса и птицы без кожи, кисломолочные продукты, нежирный творог, хлеб зерновой, с отрубями, продуктов, обогащенных ω3-ненасыщенными жирными кислотами (морская и океаническая рыба – лосось, скумбрия, тунец и др.). Ограничение потребления поваренной соли до 6г в сутки, что соответствует 1 чайной ложке. Соблюдение диеты позволяет снизить уровень холестерина до 10%.
Нормализация показателей массы тела
Избыточная масса тела и ожирение, особенно абдоминальное (объем талии у мужчин более102см и более 88см у женщин), повышают риск развития кардиоваскулярных заболеваний. Для снижения веса подбирается индивидуальная диета с учетом возраста и сопутствующих заболеваний.
Физические нагрузки при атеросклерозе
Увеличение физической активности дает положительный эффект для больных атеросклерозом. Пациентам без клинических проявлений атеросклероза показаны физические нагрузки в течение 40 мин, ежедневно. Интенсивность нагрузок должна составлять 60% максимальной частоты сердечных сокращений (рассчитывается = 220 – возраст).
Больным сердечно — сосудистыми заболеваниями необходим постоянный режим динамических физических нагрузок с учетом результатов нагрузочных тестов. Полезны ходьба, плавание, танцы — умеренной интенсивности 60-90минут в неделю. Недопустимы изометрические (силовые) нагрузки.
Рекомендовано использовать любые возможности для физических нагрузок: ходить пешком, реже пользоваться автомобилем.
Прекращение курения
Курение (активное и пассивное), в результате резкого снижения ЛПВП (антиатерогенного класса липопротеидов), патологического воздействия на сосудистую систему, нарушения реологических свойств крови — увеличивает на 20% риск заболеваемости и смертности от кардиоваскулярных осложнений. У курильщиков риск развития ишемического инсульта в 2 раза выше, чем у некурящих.
Употребление алкоголя
Безопасное для здоровья потребление алкоголя – не более 20-30 мл чистого этанола в сутки для мужчин и не более 20 мл в сутки – для женщин, только для практически здоровых лиц, снижает смертность от кардиоваскулярных осложнений.
Употребление алкоголя (12-24г в сутки чистого этанола) снижает риск развития кардиоваскулярных осложнений (инфаркта и инсульта) на 20%, а употребление 5 порций алкоголя (60г в сутки) повышает риск кардиоваскулярных осложнений на 65%.
Наркотики
Употребление наркотиков, таких как кокаин, амфетамин, героин, вызывают резкие изменения артериального давления, воспалительные изменения в сосудистой системе, приводят к нарушению реологических свойств крови. Повышают риск развития инсульта в 6,5 раз у лиц до 35 лет, а старше 35 лет – в 11,2 раза.
Медикаментозное лечение атеросклероза
Гиполипидемические лекарственные средства В клинической практике применяются несколько классов гиполипидемических препаратов: статины (ингибиторы ГМГ-КоА-редуктазы) , эзетимиб, секвестранты желчных кислот , фибраты , никотиновая кислота и ее производные , Омега-3 полиненасыщенные жирные кислоты (ПНЖК) , Ингибиторы липазы ЖКТ .В последние годы пациентам с атеросклерозом, как правило, назначаются статины и эзетимиб.
Статины (ингибиторы ГМГ-КоА-редуктазы). .
Статины являются основными препаратами в лечении ГЛП IIa, IIb, III фенотипов. В настоящее время имеются следующие препараты из группы статинов: ловастатин (мевакор), симвастатин ( Зокор ), аторвастатин ( Липримар ), правастатин ( Липостат ), флувастатин ( Лескол ),розувастатин ( Крестор ). Все перечисленные ниже препараты имеют убедительную доказательную базу.
- Ингибитор абсорбции холестерина в кишечнике ( эзетемиб ) .
- Секвестранты желчных кислот .
- Производные фиброевой кислоты (фибраты) .
- Никотиновая кислота и ее производные .
- Омега-3 полиненасыщенные жирные кислоты (ПНЖК) .
- Ингибиторы липазы ЖКТ .
- Комбинированная терапия.
Эзетимиб ( Эзетрол ) — представитель принципиально нового класса гиполипидемических средств. Рекомендуется в качестве средства дополнительной терапии к статинам для снижения общего холестерина , холестерина ЛПНП плазмы у больных с гиперлипидемией IIa, IIb, III типов. Секвестранты желчных кислот (ионообменные смолы) применяют в качестве гиполипидемических средств более 30 лет. в большинстве стран Европы и в США секвестранты желчных кислот назначают в качестве дополнительных средств к основной терапии статинами больным с семейными гиперхолестеринемиями. К фибратам, используемым в настоящее время относятся, гемфиброзил , безафибрат , ципрофибрат ( Липанор ) и фенофибрат ( Липантил 200 М , Трайкор 145 ), клофибрат (последний не используется из-за высокой частоты осложнений, прежде всего холелитиаза). В рандомизированных, клинических исследованиях фибраты сокращали смертность от сердечно-сосудистых заболеваний (примерно на 25%), однако данные не столь обширны, как для статинов. Никотиновая кислота (ниацин) относится к витаминам группы В. В высоких дозах (2-4 г/сут.) ниацин обладает гиполипидемическим действием, снижая содержание холестерина и триглицеридов и повышая при этом холестерин ЛПВП . Является единственным препаратом, уменьшающим концентрацию липопротеина — (а) . Омега — 3 ПНЖК в больших дозах (3-4 г/сутки) применяют для лечения гипертриглицеридемии (IV — V фенотипы гиперлипидемии). Однако монотерапия гипертриглицеридемии данными препаратами с точки зрения соотношения стоимость/эффективность лечения не является оптимальной К специфическим ингибиторам липазы ЖКТ относится препарат орлистат ( Ксеникал ). Терапевтическое действие ксеникала осуществляется в просвете желудка и тонкого отдела кишечника и заключается в образовании ковалентной связи с активным сериновым участком желудочной и панкреатической липаз. Инактивированный фермент при этом теряет способность расщеплять жиры, поступающие с пищей в форметриглицеридов . Поскольку нерасщепленные триглицериды не всасываются, происходит уменьшение количества поступающих в организм животных жиров и калорий. Сегодня все более широко применяется комбинированная терапия, которая позволяет эффективнее добиваться намеченных целей, но она требует более внимательного наблюдения за больным и более частого анализа трансаминаз ( АСТ , АЛТ ) и КФК .
-
Гиперлипопротеинемии Препараты первого ряда Препараты второго ряда Комбинации препаратов Гиперхолестеринемия (IIа тип) Статины Эзетимиб, никотиновая кислота, секвестранты жирных кислот Статин+эзетимиб Комбинированная гиперлипопротеинемия (повышение холестерина, повышение триглицеридов) (IIb, III, Y тип) Статины, фибраты Никотиновая кислота, омега-3 ПНЖК Статин+фибрат Фибрат+эзетимиб Гипертриглицеридемия (I, IYтипы) Фибраты, Никотиновая кислота Статины, омега-3 ПНЖК Фибрат+Статин Никотиновая кислота+статин - Примечание: Комбинация статинов с фибратами повышает риск миопатии, комбинация статинов с эндурацином повышает риск миопатии и печеночной недостаточности, комбинация фибрата и эндурацина может вызвать выраженное нарушение печеночной функции.
- Каждое из гиполипидемических средств влияет преимущественно на определенное звено метаболизма липидов и липопротеидов.
- Результаты крупномасштабных исследований гиполипидемических препаратов позволяют прогнозировать, что снижение содержания холестерина ЛПНП на 55-60% за счет применения высоких доз статинов или комбинации статинов с эзетимибом может привести к двукратному уменьшению числа коронарных событий у больных с высоким риском сердечно-сосудистых заболеваний.
- Перспективы комбинированной терапии весьма позитивны, создаются фиксированные комбинации различных препаратов.
- Статины более эффективно предупреждают развитие макрососудистых осложнений (инфаркт миокарда, стенокардия, инсульт), а фибраты предупреждают развитие диабетической микроангиопатии (диабетическая ретинопатия, диабетическая стопа), поэтому у больных сахарным диабетом 2 типа и у больных с метаболическим синдромом при выраженной гипертриглицеридемии все чаще прибегают к комбинации статинов с фибратами, Однако для подтверждения преимущества такой комбинации, также как и комбинации статинов с никотиновой кислотой, нужны более убедительные данные клинических иссдедований.
Статины и комбинация статинов с эзетимибом преимущественно снижают холестерин ЛПНП , мало влияют на концентрацию триглицеридов и умеренно повышают холестерин ЛПВП . Фибраты снижают содержание триглицеридов и повышают холестерин ЛПВП , почти не оказывая влияния на холестерин ЛПНП . Никотиновая кислота действует умеренно на все звенья метаболизма липидов, однако ее применение ограничено из-за высокой частоты побочных эффектов.
- Экстракорпоральные методы лечения атеросклероза В случаях, когда гиполипидемическая медикаментозная терапия недостаточно эффективна и/или не может быть назначена, прибегают к инвазивному лечению дислипопротеидемий, которое проводят в специализированных клиниках. К инвазивной терапии гиперлипопротеидемий относятся методы терапевтического афереза – плазмоферез и ЛНП-аферез.
Проведение хирургического лечения
при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. На артериях проводятся как открытые операции (эндартеректомия), так и эндоваскулярные — с дилатацией артерии при помощи баллонных катетеров и установкой стента в месте сужения артерии, препятствующего закупорке сосуда.
При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Атеросклероз головного мозга
Атеросклероз – это одно из самых распространенных хронических заболеваний артерий. Из-за него в стенке сосуда образуется атеросклеротическая бляшка из холестерина (холестерола). Эти бляшки сужают просвет сосуда, что влияет на кровоток, а в крайне запущенных случаях бляшки могут полностью перекрыть ток крови.
Если подобное происходит в крупной артерии, то ситуация чревата серьезными осложнениями вплоть до летального исхода: сердечно-сосудистые заболевания уже долгие годы являются одной из основных причин смертности. Кроме того, наличие бляшки в сосуде изменяет течение крови: появляются завихрения, которые способствуют образованию тромбов (склеиванию тромбоцитов).
Появление тромбов грозит риском его отрыва и закупоривания сосуда в узком месте.
Причины и профилактика атеросклероза
Причиной атеросклероза является нарушение в жировом обмене – накопление холестерина (а именно липопротеинов низкой плотности) в избыточном количестве. Холестерин необходим организму, т.к.
участвует во многих важных процессах вроде выработки некоторых гормонов, а также входит в состав клеточной мембраны.
При генетической предрасположенности к накоплению холестерина, при несбалансированном питании этого вещества становится слишком много, организм не справляется с его расщеплением, и излишки начинают откладываться в стенках сосудов, приводя к атеросклерозу.
Факторами, способствующими развитию атеросклероза, считаются: повышенное давление, сахарный диабет, лишний вес, стресс, курение, алкоголь, возраст старше 50 лет. Стоит отметить, что развитие заболевания зачастую начинается в молодом возрасте, а к 50-60 годам появляются основные симптомы.
Хорошим методом профилактики атеросклероза считается активный образ жизни, сбалансированные физические нагрузки и борьба с лишним весом, если он присутствует.
Большинство ресурсов предлагают также сбалансированное питание, а точнее сокращение потребления животных жиров как основной метод профилактики атеросклероза, т.е. появления избытка холестерина.
Но некоторые исследования свидетельствуют, что и растительные жиры, углеводы могут провоцировать повышение уровня холестерина в крови. Поэтому в подходе к собственному питанию следует руководствоваться здравым смыслом и умеренностью.
И животные, и растительные жиры необходимы организму для комфортного функционирования, а их избыток (как и избыток любых других веществ) может привести к нарушениям липидного обмена.
Но все исследователи сходятся во мнении, что потребление овощей и фруктов, добавление в рацион рыбы, умеренное потребление калорий – являются ключевыми и доказанными методами профилактики проблем с сосудами и не только.
Диагностика
Для диагностики атеросклероза могут использоваться как лабораторные, так и инструментальные методы:
- общий анализ крови;
- анализ на уровень холестерина в крови;
- ангиография (введение в кровь контрастного вещества, которое отражает рентгеновское излучение и дает специалисту подробную карту состояния сосудов всего тела);
- КТ, МРТ;
- коронарография (для исследования коронарных артерий);
- ЭКГ, ЭХОКГ (эхокардиография);
- холтеровское мониторирование ЭКГ (для выявления нарушений в ритмах сердца);
- УЗИ (для исследования состояния аорты, сосудов почек, сердца).
Диагностика обычно не вызывает проблем у опытного врача – для этого в нашем центре обеспечена вся необходимая база оборудования. Ведь потребуются современные высокотехнологичные аппараты — чем качественнее оборудование, тем детальнее будут данные обследования, которые помогут врачу выбрать оптимальную методику лечения.
Симптомы атеросклероза
Атеросклероз может затронуть любую артерию в организме, поэтому его симптомы меняются в зависимости от того, какой из органов в первую очередь испытывает проблему с кровоснабжением.
Среди самых распространенных локализацией заболевания выделают:
Атеросклероз артерий головного мозга
При образовании холестериновых бляшек и сужении артерий мозга недостаток крови и питательных веществ испытывают клетки мозга. О таком состоянии могут свидетельствовать следующие симптомы:
- периодические головокружения,
- шум в ушах,
- головная боль,
- повышенная утомляемость,
- нарушения в координации движений.
Сужение основной питающей мозг сонной артерии выделено в отдельный диагноз – стеноз сонной артерии. Поражение сосудов, питающих мозг, несет угрозу серьезного заболевания – ишемического инсульта головного мозга.
Атеросклероз артерий нижних конечностей
Повреждение артерий нижних конечностей называют облитерирующим атеросклерозом. Ему подвержены люди старше 65 лет, особенно мужчины. Это заболевание проявляется в следующих симптомах:
- боли в икрах, судороги в состоянии покоя;
- боли при ходьбе, заставляющие прихрамывать;
- онемение в ногах, быстрая утомляемость при ходьбе;
- появление незаживающих ран, а в запущенных случаях – язв.
Если при наличии таких симптомов не обращаться к врачу, то появится угроза ампутации конечности как единственной меры лечения при крайне запущенных случаях облитерирующего атеросклероза.
Атеросклероз почечной артерии
Атеросклероз почечной артерии протекает чаще всего бессимптомно. Но насторожить должно повышение артериального давления, которое держится продолжительное время и не поддается влиянию препаратов. На поздней стадии может произойти закупорка артерии: она проявится в боли в области поясницы, тошноте, рвоте. Эта ситуация потребует немедленного обращения за медицинской помощью.
Атеросклероз коронарных артерий
Атеросклероз коронарных артерий (приносящих кровь в ткани сердца) является одной из основных причин ишемической болезни сердца и инфаркта миокарда: когда заболевание поражает сосуды сердца, из-за недостаточного питания начинают отмирать клетки сердечной мышцы. А риск образования тромба и закупорки сосуда только усугубляет ситуацию. Это состояние крайне опасно, несет угрозу жизни и требует обращения к врачу. Следует обратить особое внимание на возможные симптомы:
- боли в груди;
- ощущение тяжести, сдавленности в груди;
- аритмия, т.е. учащенное или замедленное сердцебиение;
- ощущение замирания сердца.
Не стоит недооценивать вышеперечисленные симптомы. Напомним, что риск развития атеросклероза присутствует у многих людей. Осложнения заболевания без должного лечения настолько опасны, что стоит обратиться к врачу, даже если вы опасаетесь подтвержденного диагноза или операции. Современная медицина продвинулась далеко в вопросе лечения атеросклероза различных локализаций.
Лечение атеросклероза артерий нижних конечностей
Как и при любом другом заболевании прогноз на лечение тем благоприятнее, чем раньше произошло обращение к врачу. Не стоит рисковать своим здоровьем и закрывать глаза на появившиеся симптомы: в любом случае лучше обратиться к врачу – это успокоит вас, ваших близких и даст проверенную информацию о вашем здоровье.
Заболевание может затронуть артерии по всему организму, страдают от него разные органы, поэтому в нашем центре пациента с подозрением на атеросклероз всегда ведут комплексно с привлечением нескольких специалистов, а иногда и отделений, если это будет необходимо.
Для своих пациентов мы стараемся предоставить максимально комфортное прохождение диагностики и лечения, исключая неоправданные манипуляции и дублирующиеся обследования.
Заболевание считается хроническим, т.е. полное излечение невозможно, но при должном внимании пациента к своему здоровью, течение заболевания можно вывести в контролируемое русло, не причиняющее дискомфорта, без угрозы осложнений.
В первую очередь это подразумевает изменения в образе жизни: корректировка питания, сбалансированные физические нагрузки, отказ от вредных привычек.
Наши врачи готовы предоставить детальную информацию о состоянии здоровья, дать рекомендации, провести курс необходимого лечения, но результат его будет зависеть и от самого пациента: насколько он будет придерживаться нового образа жизни.
На начальной стадии атеросклероза эффективно консервативное (медикаментозное) лечение: могут использоваться препараты, препятствующие образованию тромбов, а также препараты, снижающие уровень холестерина в крови, и препараты, нормализующие давление. Даже на запущенных стадиях эти препараты рекомендованы для улучшения состояния и недопущения усугубления заболевания. А при атеросклерозе артерий головного мозга медикаментозное лечение является основным.
Помимо этого, может потребоваться консультация эндокринолога , если у пациента есть подозрение или диагностирован сахарный диабет. В таком случае будут предприняты меры по стабилизации уровня глюкозы в крови.
Помимо этого, может потребоваться консультация эндокринолога, если у пациента есть подозрение или диагностирован сахарный диабет. В таком случае будут предприняты меры по стабилизации уровня глюкозы в крови.
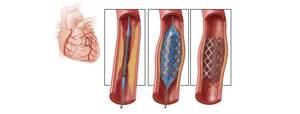
- Установка стента. Через артерию вводится баллон со стентом, хирург продвигает его до места сужения, там баллон разворачивается вместе со стентом. Затем баллон выводится из сосуда, а стент в виде металлического каркаса остается, поддерживая стенки и расширяя сосуд, насколько это необходимо. Данная операция под руководством наших опытных хирургов проводится с соблюдением всех международных стандартов, поэтому реабилитация после нее требует всего пару дней, а список осложнений минимален.
- Удаление атеросклеторической бляшки посредством открытой операции на сосуде.
- Шунтирование. Данная операция считается сложной, для ее проведения необходимо обращаться только в крупные центры, располагающие необходимым оборудованием и командой опытных специалистов. Во время операции хирург установит шунт, который станет дублером пораженного атеросклерозом, закупоренного сосуда. В отделении кардиохирургии нашего центра операции шунтирования коронарных артерий выполняются как с искусственным кровообращением, так и без искусственного кровообращения. Более того, наши хирурги на регулярной основе выполняют операции коронарного шунтирования из минимально травматичного доступа – мини-торакотомия. Такой способ выполнения операции ускоряет послеоперационную реабилитацию и не приводит к необходимости существенного ограничения физической нагрузки на первые три месяца после выполненной операции.
- Протезирование. В данной операции хирург удаляет пораженный участок сосуда и ставит на его место протез (в этом основное отличие от шунтирования, при котором пораженный участок сохраняется).
Ввиду крайней распространенности заболевания и риска появления угрожающих жизни осложнений вроде инфаркта миокарда, ишемического инсульта, лечение и диагностика атеросклероза были выделены в одно из основных направлений работы нашего центра.
Специалисты ориентированы на комплексный подход к ведению пациента, применение только доказавших свою эффективность препаратов и методик лечения. Большое внимание уделяется регулярному повышению уровня квалификации наших врачей, ведь появляются новые препараты, новые схемы лечения.
Для этого врачи не только принимают участие в различных научных мероприятиях российского и международного уровня, но и активно делятся своим опытом и наработками с коллегами, организовывая научные мероприятия на базе нашего центра.
Записаться на консультацию к специалисту вы можете через форму на сайте или по телефону.