Содержание:
© А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Субарахноидальное кровоизлияние (САК) – серьезнейшая патология, заключающаяся в самопроизвольном или на фоне травмы излитии крови в подпаутинное (субарахноидальное) пространство головного мозга.
Распространенность заболевания – около 5-7%, среди больных преобладают лица зрелых лет, женщины страдают этой патологией почти в два раза чаще мужчин, максимум заболеваемости приходится на период 45-60 лет.
Обычно причиной САК становится нарушение целостности аневризмы или сосудистой мальформации, тогда его считают одним из видов инсульта (острого нарушения кровообращения в мозге). Около 20% таких кровоизлияний развиваются при черепно-мозговой травме.
Стремительно нарастающее повреждение мозга по причине сосудистых расстройств и ишемических изменений, его отек обуславливают высокую летальность: 15% больных умирают еще до момента поступления в стационар, в первые сутки от момента кровоизлияния – каждый четвертый пациент, к концу первой недели смертность достигает 40%, а в первые полгода – 60%.
Травматическое субарахноидальное кровоизлияние связано с черепно-мозговой травмой, когда удар в области головы приводит к разрыву сосудов и кровотечению. Течение такого вида САК может усугубиться наличием повреждений других органов (политравма), но при тяжелом ушибе головного мозга оно уходит на второй план, уступая место более серьезным изменениям мозговой ткани.
Обычно врачи имеют дело со спонтанным субарахноидальным кровоизлиянием, возникающим внезапно при патологии сосудов головного мозга. Это состояние развивается остро и часто без явных видимых на то причин, но требует экстренной медицинской помощи и госпитализации в нейрохирургический стационар.
Причины субарахноидальных кровоизлияний
Поскольку наиболее часто встречаются спонтанные САК, то именно им мы и уделим основное внимание. Причины самопроизвольного излития крови в подпаутинное пространство, прежде всего, связаны с сосудистой патологией мозга:
- Артериальная аневризма;
- Сосудистые мальформации;
- Воспалительные и дистрофические процессы сосудистых стенок (васкулит, амилоидоз);
- Некоторые наследственные синдромы с нарушением дифференцировки соединительной ткани;
- Опухоли и инфекции головного или спинного мозга;
- Неадекватное применение антикоагулянтов.
разрыв аневризмы мозга
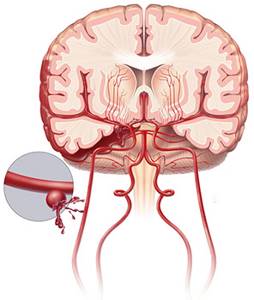
Среди всех причин нетравматического САК лидирует аневризма сосудов головного мозга, обычно располагающаяся в области сонных, передних мозговых, соединительных артерий, то есть довольно крупных сосудов, кровоснабжающих значительные по площади отделы мозга.
Аневризма обычно мешотчатая, то есть в виде сосудистой полости, которая имеет шейку, тело и дно. Размеры аневризмы могут достигать двух сантиметров, а последствия от разрыва гигантской сосудистой полости нередко фатальны.
САК могут называть еще базальным, потому что часто оно развивается в области базальных цистерн (между ножками мозга, в области зрительного перекреста и лобной доли).
Несколько реже причиной кровоизлияния в подпаутинное пространство становится сосудистая мальформация, которая, как правило, имеет врожденный характер. Обычно мальформации служат причиной паренхиматозного внутримозгового кровоизлияния, но примерно в 5% случаев кровь при их разрыве попадает в подпаутинное пространство.
сосудистая мальформация
Стоит отметить и факторы риска, которые повышают вероятность нетравматического субарахноидального кровоизлияния при наличии аневризмы, мальформации или другой сосудистой патологии.
К ним относят курение и алкоголизм, повышенное артериальное давление, бесконтрольный и длительный прием гормональных контрацептивов, состояние беременности, нарушения липидного обмена.
Осторожность нужно соблюдать и спортсменам, испытывающим чрезмерные физические нагрузки, которые также могут стать причиной САК.
САК может произойти и у новорожденных малышей, а причинами его становятся тяжелая гипоксия и родовые травмы. Симптоматика сводится к сильному возбуждению и крику ребенка, судорогам, нарушению сна.
В некоторых случаях о кровоизлиянии говорят только судороги, в промежутках между которыми ребенок выглядит вполне здоровым.
Последствиями заболевания могут быть нарушения развития ребенка, а также гидроцефалия, вызванная блокадой циркуляции спинномозговой жидкости.
Проявления субарахноидальных кровоизлияний
Симптомы САК появляются внезапно, часто среди полного здоровья и сводятся к:
- Сильнейшей головной боли;
- Судорожным припадкам;
- Тошноте и рвоте;
- Выраженному психомоторному возбуждению;
- Комплексу глазных симптомов (нарушение зрения, боязнь света, боли в области глаз).
В течение нескольких суток состояние пациента может прогрессивно ухудшаться вследствие нарастания объема крови, повторного кровоизлияния, усиления отека мозга и спазма сосудов. В этот же период появляется лихорадка, вызванная поражением мозга.
Обычно в ранней стадии на первый план выходит общемозговая симптоматика, связанная с увеличением внутричерепного давления – тошнота и рвота, головная боль, судороги.
Ярко проявляются так называемые менингеальные знаки – ригидность затылочных мышц, боязнь света, характерное положение больного с приведенными ногами и запрокинутой назад головой. Явления локального повреждения мозга развиваются несколько позже, но и они могут присутствовать лишь у четверти пациентов.
Среди очаговых симптомов возможны парезы и параличи, расстройство речевой функции, акта глотания, признаки вовлечения черепных нервов.
Кровоизлияние в субарахноидальное пространство опасно своими осложнениями, которые развиваются практически у каждого пациента. Среди них самыми тяжелыми являются спазм сосудов и ишемия нервной ткани, отек мозга, рецидив заболевания.
Риск рецидива САК наиболее высок в острой стадии, но сохраняется на протяжении всей жизни больного. Течение повторного кровоизлияния обычно тяжелее и сопровождается неминуемой инвалидизацией, а в части случаев чревато смертельным исходом.
Спазм сосудов и вторичная ишемия головного мозга происходят у всех пациентов с САК, но проявления этого опасного осложнения могут быть не выражены, особенно, на фоне интенсивной терапии.
Максимальная ишемия наблюдается к концу второй недели после кровоизлияния и проявляется подобно ишемическому инсульту: расстройство сознания вплоть до комы, очаговая неврологическая симптоматика, признаки вовлечения ствола мозга с нарушением дыхания, сердечной работы и т. д. С этим осложнением связывают часто резкое и значительное ухудшение состояния пациента в остром периоде САК.
При адекватной профилактике и раннем начале лечения вазоспазм и ишемия разрешаются на протяжении месяца, но расстройства деятельности отдельных структур мозга могут остаться на всю жизнь.
Опасными осложнениями САК могут стать распространение крови в желудочковую систему, отек мозга и дислокация его структур, а также разнообразные нарушения работы внутренних органов – отек легких, сердечная недостаточность, аритмии, расстройство деятельности тазовых органов, острые язвы пищеварительного тракта и т. д.
Лечение
Субарахноидальное кровоизлияние – очень опасная патология, требующая проведения интенсивной терапии и тщательного наблюдения за больным. Основные цели лечения – нормализация или, по крайней мере, стабилизация состояния пациента, проведение раннего хирургического вмешательства и устранение симптомов САК.
Основные лечебные мероприятия направлены на:
- Нормализацию деятельности дыхательной и сердечно-сосудистой системы, поддержание электролитного состояния и основных биохимических показателей крови на приемлемом уровне;
- Борьбу с отеком головного мозга и увеличением внутричерепного давления;
- Предупреждение и лечение сосудистого спазма и ишемии нервной ткани;
- Снятие негативных симптомов и лечение неврологических расстройств.
На сегодняшний день не разработано эффективных консервативных подходов, позволяющих удалить свертки крови из полости черепа и устранить аневризматическое расширение сосуда, поэтому операция неизбежна.
Пациенты с подозрением на субарахноидальное кровоизлияние должны быть немедленно госпитализированы, при этом необходимо помнить о возможности продолжающегося или повторного кровотечения из сосудов мальформации. Показан строгий постельный режим, предпочтительно зондовое питание, которое обязательно проводится при коматозном состоянии, нарушении глотания, сильной рвоте, ишемических изменениях кишечника.
Так называемая базисная терапия, в которой нуждается большинство пациентов, включает:
- Искусственную вентиляцию легких;
- Назначение гипотензивных препаратов (лабеталол, нифедипин) и контроль уровня артериального давления;
- Контроль концентрации глюкозы в крови путем введения инсулина или глюкозы при гипергликемии или гипогликемии соответственно;
- Устранение лихорадки свыше 37,5 градусов с помощью парацетамола, физических методов охлаждения, введения магнезии;
- Борьбу с отеком мозга: дренирование мозговых желудочков, применение осмотических диуретиков, седативных препаратов, миорелаксантов, проведение ИВЛ в режиме гипервентиляции (не дольше 6 часов);
- Симптоматическую терапию, включающую противосудорожные препараты (седуксен, тиопентал, введение в наркоз в тяжелых случаях), борьбу с тошнотой и рвотой (церукал, витамин В6), седативное лечение при выраженном психомоторном возбуждении (сибазон, фентанил, дроперидол), адекватное обезболивание.
Основным вариантом специфического лечения субарахноидального кровоизлияния является хирургическое, цель которого – удаление крови, попавшей в подпаутинное пространство, и выключение аневризмы из кровотока для предупреждения повторных кровоизлияний.
Наиболее эффективно проведение операции не позднее 72 часов с момента разрыва аневризмы, поскольку позже развивается спазм сосудов мозга и нарастает ишемия, усугубляющая состояние больного и глубину повреждения нервных структур.
Однако, учитывая тяжесть патологии, могут возникнуть значительные трудности и противопоказания к хирургическому лечению, связанные с состоянием пациента.
Противопоказаниями к операции служат:
- Кома и другие виды угнетения сознания;
- Выраженная степень ишемии в мозговой ткани;
- Наличие очаговой неврологической симптоматики;
- Прогрессирующе ухудшение состояния пациента.
При наличии вышеперечисленных условий, операцию откладывают до момента стабилизации деятельности центральной нервной системы и других жизненно важных органов. Если состояние пациента стабильно, то хирургическое лечение проводят как можно раньше от момента кровоизлияния.
клипирование аневризмы
Вариантами операций при разорвавшейся аневризме с истечением крови в субарахноидальное пространство являются:
- Наложение клипсы (клипирование) на питающие аневризму сосуды для выключения ее из кровообращения путем открытого доступа (трепанация черепа).
- Эндоваскулярные вмешательства, стентирование.
- Шунтирование и эвакуация крови из желудочковой системы мозга при проникновении ее в желудочки.
Эндоваскулярные (внутрисосудистые) операции могут быть осуществлены исключительно в специализированных стационарах, где имеется соответствующее оборудование.
При проведении таких вмешательств в бедренную артерию вводится катетер, по которому к месту локализации аневризмы доставляют специальные спирали или раздувающийся баллон, устраняющие кровоток в аневризме, но излившуюся кровь при этом не удаляют.
До сих пор неизвестно, есть ли преимущества у эндоваскулярных операций перед открытыми, поэтому и показания к ним точно не определены, но предпочтительны они при тяжелом или нестабильном состоянии пациента, когда трепанация рискованна.
Кроме того, при локализации аневризмы в глубинных отделах мозга, труднодоступных скальпелю хирурга, при риске повреждения окружающей нервной ткани, множественных сосудистых мальформациях, аневризмах без хорошо выраженной шейки предпочтение отдают эндоваскулярной хирургии.
Недостатком этого метода является возможность рецидива кровоизлияния, которая сохраняется на довольно высоком уровне в сроки до 4 недель после лечения, поэтому пациенты в этот период должны находиться под постоянным тщательным наблюдением.
Очень серьезным осложнением субарахноидального кровоизлияния является сосудистый спазм и ишемические изменения в нервной системе, следующие за моментом излития крови. Для борьбы с ними необходимы:
- Назначение нимодипина, оказывающего защитное действие на нервную ткань и усиливающего кровообращение в сосудистом русле мозга без «обкрадывания» других артериальных бассейнов;
- Так называемая 3Н-терапия, включающая введение растворов альбумина, реополиглюкина, свежезамороженной плазмы, поддержание цифр систолического давления не ниже 120 мм рт. ст. до операции и в пределах 180-200 мм рт. ст. после нее (преднизолон, норадреналин, инфузия жидкости);
- Ангиопластика и стентирование для восстановления кровотока по сосудам мозга.
Последствия субарахноидального кровоизлияния всегда весьма серьезны и связаны, прежде всего, с локализацией патологического процесса в полости черепа, повреждением участков головного мозга. Летальность на первом месяце от начала заболевания достигает 40%, а у больных, находящихся в коме – 80%.
У многих пациентов даже после своевременного хирургического лечения сохраняется неврологический дефицит. Кроме того, необходимо учитывать и вероятность рецидива, смертность и тяжелая инвалидизация после которого неизбежны даже при относительно благоприятном течении первичного кровоизлияния.
Видео: лекция по субарахноидальному кровоизлиянию
Видео: кровоизлияние в мозг в программе “Жить здорово!”
© 2013-2022 sosudinfo.ru
Источники
Перейти в раздел:
- Заболевания мозга и сосудов головы, цереброваскулярная диагностика, анатомия, фармакология
- Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
- На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
субарахноидальное кровоизлияние гематома головной мозг нейрохирургия Москва
Причинами нетравматического субарахноидального кровоизлияния являются:- в 50% случаев — аневризмы сосудов головного мозга.- в 10% — артериовенозные мальформации.- в 30% — гипертоническая болезнь.
— в 10% случаев субарахноидальное кровоизлияние обусловлено другими причинами (болезнь Моя-Моя, коагулопатии, опухоли головного мозга и др.)
Факторами риска субарахноидального кровоизлияния являются:• Курение.• Хронический алкоголизм и однократное употребление алкоголя в больших количествах.• Артериальная гипертензия.• Избыточная масса тела.
• Прием наркотических средств.
При субарахноидальном кровоизлиянии кровь поступает под паутинную оболочку и распространяется по базальным цистернам, бороздам и щелям мозга. Кровоизлияние может быть локальным или заполнять все субарахноидальное пространство с образованием сгустков.
Клинические проявления нетравматического субарахноидального кровоизлияния следующие:
• Сильная внезапная головная боль «жгучего» или «распирающего» характера.• Утрата сознания (от нескольких секунд до нескольких дней и более).• Менингеальный синдром, который проявляется ригидностью мышц затылка, симптом Кернига, светобоязнью, гиперакузией и др. симптомами.• Гипертермия.• Психомоторное возбуждение.
Тяжесть состояния пациента при нетравматических субарахноидальных кровоизлияниях принято оценивать по шкале W. Hunt и R. Hess, 1968.I степень – бессимптомное течение.
II степень – головная боль, менингеальный синдром, очаговая симптоматика отсутствует. III степень – оглушение, менингеальный синдром, очаговая симптоматика умеренно выражена.
IV степень – сопор, выраженная очаговая симптоматика, имеются признаки нарушений витальных функций.V степень – кома.
Обследование пациентов при нетравматическом субарахноидальном кровоизлиянии.
1. Компьютерная томография (КТ) головного мозга является ведущим методом в диагностике субархноидального кровоизлияния, особенно в первые часы кровоизлияния.
2. Ангиография всех сосудистых бассейнов головного мозга обязательна для определения причин кровоизлияния.
3. В настоящее время появились и широко используются альтернативные методы исследования сосудов головного мозга (3D КТ-ангиография, МР-ангиография).
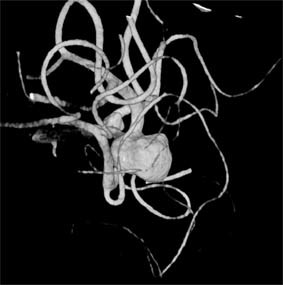
| 3D-KT ангиограмма больного с аневризмой средней мозговой артерией. |
Почему ухудшается состояние больных через несколько дней после перенесенного нетравматического субарахноидального кровоизлияния?
1. Одна из основных причин – это сосудистый “спазм” и, как следствие, ишемия головного мозга.2. Повторное кровотечение из аневризмы.3. Гидроцефалия.
Сосудистый “спазм” — сложные и последовательные изменения всех слоев артериальной стенки, приводящие к сужению просвета сосуда. Причиной этих изменений являются кровь и продукты ее распада, находящиеся в субарахноидальном пространстве.
Чем интенсивнее кровоизлияние, тем чаще возникает “спазм” и тем выраженнее ишемия мозга. Данные изменения в сосудах развиваются исключительно при разрывах аневризм.«Сосудистый спазм» — условное название, т.к.
происходят структурные изменения во всех слоях артерии,а не сокращение мышечных волокон в стенке артерии, поэтому терапия спазмолитическими препаратами неэффективна.
- “Спазм” обычно развивается с 3-4-х суток и достигает своего пика на 7-14 сутки.
- Для диагностики спазма используют церебральную ангиографию и ТКДГ (транскраниальную допплеронрафию).
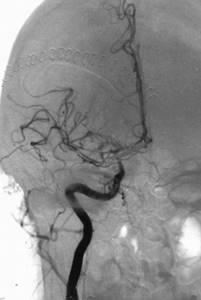
| Левосторонняя каротидная ангиограмма. Сегментарный спазм средней мозговой артерии. |
- Транскраниальная допплерография.Линейная скорость кровотока (ЛСК) по артериям головного мозга в норме составляет:по средним мозговым артериям — 75 +- 15 см/сек,по передним мозговым артериям — 49 +- 11 см/сек,
- по задним мозговым артериям — 38 +- 11 см/сек.
- Повышение ЛСК более 200 см/сек является критическими в отношении развития ишемии и инфаркта мозгаИшемия мозга вследствие спазма развивается более чем у 60% больных.
- В 15-17% причиной смерти после САК является инфаркт мозга.
Повторное кровоизлияние развивается у 17-26% пациентов с аневризмами, у 5% с артерио-венозными мальформациями (АВМ) и исключительно редко при субарахноидальных кровоизлияниях другой этиологии. Летальность после повторных кровоизлияний достигает 68%.
Субарахноидальное кровоизлияние
Мозг человека — это очень сложная система элементов, которые связаны между собой и зависимы друг от друга.
Любой сбой в этой цепи может привести к необратимым последствиям, особенно опасны нарушения кровоснабжения какого-либо участка.
Субарахноидальное кровоизлияние — это тяжелое состояние, которое представляет реальную угрозу для жизни пациента. Помощь при данной патологии должна быть максимально быстрой и квалифицированной.
Что такое субарахноидальное кровоизлияние?
Головной мозг человека, помимо черепной коробки, защищен несколькими оболочками — твердой, паутинной и мягкой. Также структуры центральной нервной системы защищает ликвор — цереброспинальная жидкость.
Между мягкой и паутинной оболочкой мозга есть пространство, которое заполнено ликвором, его называют подпаутинным или субарахноидальным. В этой области проходят магистральные артерии, которые питают головной мозг.
Если кровь попадает в это пространство, развивается субарахноидальное кровоизлияние — одна из разновидностей геморрагического инсульта. При этом резко возрастает внутричерепное давление, развивается отек и ишемия головного мозга.
Состояние очень тяжелое, следствием может стать угнетение сознания, паралич, и даже летальный исход.
Причины возникновения
Надо казать, что субарахноидальное кровоизлияние составляет небольшой процент от общего количества острых нарушений мозгового кровообращения. Это примерно 8–9 %.
Причины развития патологии могут быть следующимия:
— Травматические: насилие, ДТП, бытовой, зимний или спортивный травматизм. — Нетравматические: спонтанное — даже самое тщательное исследование не позволяет выяснить причину, разрыв мешоточной аневризмы, атеросклероз сосудов, разрыв артериовенозной мальфиормации, васкулиты, гипертония. — некоторые заболевания крови; — инфекционные патологии; — дефицит витамина С; — прорастание опухолей головного и спинного мозга; — системные заболевания соединительной ткани.
Патологии, состояния и вредные привычки , увеличивающие процент риска:
— курение; — артериальная гипертензия; — хронический алкоголизм; — наркотическая зависимость; — длительный бесконтрольные прем нестероидных противовоспалительных препаратов; — наличие патологии у близких родственников; — анемия, сниженная масса тела; — генетические заболевания; — возраст — 50-60 лет, у женщин субарахноидальное кровоизлияние диагностируется чаще, чем у мужчин.
В большинстве случаев для диагностики субарахноидального кровоизлияния проводят бесконтратсную КТ, если изменений нет, необходима люмбальная пункция.
Диагноз устанавливается на основании характерных для этой патологии симптомов. Причем чем быстрее это будет сделано, тем выше шанс на успешный исход лечения.
Неконтрастную КТ проводят в течении 6 часов после появления симптоматики. Можно сделать и МРТ — это также достаточно информативный способ диагностики.
Люмбальую пункцию не проводят при подозрении на повышение внутричерепного давления, так как можно спровоцировать еще более сильное кровотечение из разорванной аневризмы.
При подозрении на субарахноидальное кровоизлияние необходимо как можно скорее сделать обычную мозговую ангиографию. Также патология может менять картину ЭКГ — подъем или депрессия сегмента ST.
Методы лечения
При субарахноидальном кровоизлиянии показана срочная госпитализация больного в нейрохирургическое отделение.
В основе первого этапа терапии лежит нормализация дыхательной и сердечно-сосудистой системы, восстановление биохимических процессов.
Консервативно остановить кровотечение невозможно, но своевременная помощь позволит снизить риск церебральной ишемии. С целью выключения аневризмы оперативное вмешательство необходимо провести в первые 3 суток.
Результаты
Без адекватного лечения прогноз заболевания неблагоприятный. Поэтому больной должен быть как можно скорее передан в руки квалифицированных врачей.
В «Клинике Здоровье» на Курской работают специалисты с большим стажем. Кроме того, здесь имеется самое современное оборудование, которое необходимо для быстрой диагностики — аппараты КТ, МРТ, ЭКГ, УЗИ.
Это очень важно, поскольку при субарахноидальном кровоизлиянии дорога каждая минута.
Реабилитация и восстановление образа жизни
Восстановление после субарахноидального кровоизлияния занимает не менее полугода. Полноценная реабилитация невозможна без регулярного приема лекарственных препаратов, посещения невролога и контроля за состояние в динамике.
Стоимость диагностики и лечения
«Клиника Здоровье» на Курской выгодно отличается доступными ценами. Часто проводятся различные акции и скидки.
Субарахноидальное кровоизлияние — смертельно опасная патология. Если вы или ваши близкие входят в группу риска по тому заболеванию, нужно очень внимательно следить за состоянием здоровья. При первых же тревожных признаках необходимо вызывать скорую помощь. Только быстрые действия могут спасти жизнь и сохранить здоровье.
Субарахноидальное кровоизлияние
Читайте нас в
Субарахноидальное кровоизлияние развивается у 6-10 людей из 100 тысяч населения. Пик заболеваемости приходится на возраст 55-60 лет.
Этиология
Около 75-80% всех спонтанных субарахноидальных кровоизлияний обусловлено разрывом артериальной аневризмы (первичное субарахноидальное кровоизлияние). Ещё в 15-20% случаев причина субарахноидального кровоизлияния остаётся невыясненной.
Факторы риска и скрининг
К факторам риска относятся: артериальная гипертония (особенно опасны суточные колебания артериального давления), приём оральных контрацептивов, курение, употребление кокаина, беременность и роды.
Скрининг рекомендуется проводить в семьях, в которых было по крайней мере два случая спонтанного кровоизлияния. Метод выбора — магнитно-резонансная-ангиография.
Классификация
Для оценки выраженности субарахноидального кровоизлияния используют шкалу Фишера (Fisher), учитывающей изменения, выявленные при помощи компьютерной томографии (КТ).
| Группа по Фишеру | Вид кровоизлияния на КТ |
| I | Крови не видно |
| II | Диффузное кровоизлияние или вертикальный слой крови в цистерне менее 1 мм |
| III | Явный сгусток крови в цистерне и/или вертикальный слой крови в цистерне более 1 мм |
| IV | Внутримозговое или внутрижелудочковое кровоизлияние |
Для оценки степени тяжести состояния (от которой зависит прогноз и тактика лечения) используют шкалу всемирной федерации нейрохирургов по субарахноидальному кровоизлиянию (WFNS grading scale of SAH).
| Степень | Оценка по шкале Глазго | Грубый неврологический дефицит (афазия, гемипарез или гемиплегия) |
| Неразорвавшаяся аневризма | ||
| I | 15 | Отсутствует |
| II | 13-14 | Отсутствует |
| III | 13-14 | Присутствует |
| IV | 7-12 | Присутствует/отсутствует |
| V | 3-6 | Присутствует/отсутствует |
Симптомы
Субарахноидальное кровоизлияние начинается как апоплексия (мозговой удар). Головная боль развивается неожиданно у ранее здорового человека с ощущения «удара в голову». Причём, интенсивность боли значительно отличается от привычной боли у страдающего хроническими головными болями пациента («худшая головная боль в жизни»). Иногда головная боль может быть и средней интенсивности.
Больной часто находится в крайне тяжёлом состоянии (необходима интенсивная терапия на дооперационном этапе лечения).
Вероятность связи головной боли с субарахноидальным кровоизлиянием выше, если боль резко увеличивается на высоте физической нагрузки или подъёме артериального давления.
При объективном исследовании обнаруживаются менингеальный синдром (в первые несколько часов после кровоизлияния ригидность затылочных мышц может отсутствовать), артериальная гипертензия, нарушения сознания вплоть до комы, кровоизлияние в глазное яблоко (синдром Терсона). За счёт сдавления прилежащих структур возможно поражение черепных нервов, выпадение полей зрения и пр.
Лабораторно-инструментальные исследования
В установлении диагноза субарахноидального кровоизлияния помогают ликворологическое обследование, КТ, МРТ.
Исследование ликвора проводят в целях дифференциального диагноза между субарахноидальным кровоизлиянием и воспалительным процессом (менингит), кроме того, маленькие кровоизлияния КТ может не зафиксировать.
Для того чтобы надёжно подтвердить или исключить ксантохромию (наиболее надёжный способ дифференцировать субарахноидальное кровоизлияние и травматическое подсачивание), спинномозговую пункцию нужно выполнять спустя 12 часов после внезапного возникновения головной боли (если нет подозрения на менингит).
При подтверждении диагноза субарахноидального кровоизлияния больному целесообразно провести тотальную ангиографию сосудов головного мозга в течение ближайших суток.
Дифференциальный диагноз
Дифференциальную диагностику проводят среди причин, приводящих к появлению крови в субарахноидальном пространстве:
- Прорыв внутримозгового кровоизлияния в желудочковую систему или субарахноидальное пространство (вторичное субарахноидальное кровоизлияние).
- Черепно-мозговая травма.
- Ятрогенные кровоизлияния (неудачно проведённая люмбальная пункция).
- Геморрагические синдромы, приём антикоагулянтов.
- Воспалительные процессы.
- Системные васкулиты.
- Опухоли головного мозга (особенно внутрижелудочковой локализации).
- Патология спинного мозга, приводящая к кровоизлиянию (опухоль, артериовенозная мальформация).
Лечение
Субарахноидальное кровоизлияние требует неотложного лечения. Всем больным показана экстренная госпитализация и консультация нейрохирурга.
Проводят коррекцию повышенного внутричерепного давления, нормализацию артериального давления (не рекомендуется снижать АД, если оно не выше 180/100), применяют противорвотные и анальгетики. Если у пациента отсутствует сознание, то все вышеперечисленные мероприятия проводят на фоне ИВЛ.
Для профилактики спазма сосудов головного мозга всем пациентам назначается нимодипин (нимотоп).
Из-за того, что при парентеральном введении нимодипин вызывает артериальную гипотонию, что в свою очередь может привести к вторичному ишемическому повреждению мозга, целесообразно давать его внутрь в дозе 60 мг каждые 4 часа в течение 3 недель. В случае отсутствия сознания нимодипин вводят через зонд. Таблетки не следует запивать грейпфрутовым соком (изменение метаболизма).
Для решения вопроса об оперативном лечении проводят тотальную ангиографию сосудов головного мозга.
- Если состояние пациента позволяет (I-III степень по шкале WFNS), то проводят клиппирование аневризмы в первые 48-72 часа после её разрыва.
- У тяжёлых больных (III-IV степень по шкале WFNS) осуществляют эндовазальное вмешательство. Данную методику также используют у пациентов с аневризмами высокого хирургического риска, а также при наличии аневризмы с выраженной узкой шейкой.
- При невозможности проведения срочной операции её проводят в плановом порядке через 2 недели от момента разрыва (в так называемый «холодный период»). В некоторых случаях (например, гематома височной доли) необходимо экстренное оперативное вмешательство, направленное на коррекцию угрожающего жизни состояния, даже при невозможности проведения основной операции (клиппирования аневризмы).
Риск смертельного исхода при операции по поводу «типичной» аневризмы в бассейне внутренней сонной артерии составляет приблизительно 5%, а риск тяжёлого неврологического дефицита — приблизительно 12%.
Прогноз
Результаты лечения и прогноз во многом зависит от тяжести перенесённого субарахноидального кровоизлияния. Общая смертность от субарахноидального кровоизлияния очень высокая и составляет около 45%. Среди пациентов, переживших первое субарахноидальное кровоизлияние, но которым была не сделана операция, 30-35% погибают в течение первых 3 месяцев от повторного кровоизлияния.
Причины ухудшения неврологического статуса после произошедшего субарахноидального кровоизлияния:
- Рецидив кровоизлияния. Пик приходится на первые 2 недели (10% пациентов).
- Спазм сосудов, приводящий к мозговой ишемии или инфаркту. Пик ухудшения расположен между 5-м и 14-м днём (25% пациентов).
- Сообщающаяся гидроцефалия — с 1-8 недели после кровоизлияния (15-20%) пациентов.
- Гипонатриемия.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние — один из видов внутричерепного кровоизлияния, при котором кровь распространяется в субарахноидальном пространстве головного и спинного мозга.
КЛИНИЧЕСКАЯ КАРТИНА
Субарахноидальное кровоизлияние развивается остро, без каких-либо предвестников и характеризуется возникновением внезапной интенсивной диффузной головной боли по типу «удара», «растекания горячей жидкости в голове», тошноты, рвоты.
Типичны кратковременная утрата сознания и быстрое развитие менингеального синдрома при отсутствии очаговых неврологических расстройств.
Длительная утрата сознания свидетельствует о тяжёлом кровоизлиянии, как правило, с прорывом крови в желудочковую систему, а быстрое присоединение очаговых симптомов — о субарахноидально-паренхиматозном кровоизлиянии.
СИМПТОМЫ
Менингеальные симптомы — основной дифференциально-диагностический признак субарахноидального кровоизлияния. В зависимости от массивности субарахноидального кровоизлияния они могут быть выражены в разной степени и сохраняться от нескольких суток до 3-4 недель.
Наряду с развитием неврологической симптоматики субарахноидальное кровоизлияние может сопровождаться различными висцеровегетативными нарушениями.
Наиболее часто в момент кровоизлияния фиксируют повышение АД.
Повышение АД — реакция на стрессовую ситуацию, одновременно имеющая компенсаторный характер, так как оно обеспечивает поддержание церебрального перфузионного давления в условиях внутричерепной гипертензии, возникающей в момент субарахноидального кровоизлияния.
Высокое АД в момент кровоизлияния, особенно у больных, страдающих артериальной гипертензией, может стать причиной ошибочной трактовки острого состояния как гипертонического криза.
В случаях тяжёлого субарахноидального кровоизлияния могут возникать нарушения сердечной деятельности и дыхания.
В острой стадии субарахноидального кровоизлияния нередко отмечают повышение температуры тела вплоть до фебрильных цифр, а также развитие лейкоцитоза. Эти симптомы могут быть неверно истолкованы как признаки инфекционного заболевания.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. Лечебная тактика у больных с субарахноидальным кровоизлиянием зависит от результатов ангиографического обследования.
При выявлении церебральных аневризм (самая частая и опасная причина субарахноидального кровоизлияния) либо другой сосудистой патологии, требующей нейрохирургического вмешательства, решение о сроках и методах операции принимают индивидуально в зависимости от вида патологии, общего состояния пациента, возраста, тяжести имеющегося неврологического дефицита, распространённости кровоизлияния, выраженности сопутствующего кровоизлиянию ангиоспазма, оснащённости и опыта специалистов стационара.
При отсутствии показаний к операции проводят медикаментозную терапию. Основными задачами становятся стабилизация состояния больного, поддержание гомеостаза, профилактика рецидива субарахноидального кровоизлияния, профилактика и лечение сосудистого спазма и ишемии мозга, специфическая терапия заболевания, ставшего причиной кровоизлияния.
ᐉ Травматическое субарахноидальное кровоизлияние ~ Лечение в Киеве
Клиническая картина субарахноидального кровоизлияния сопровождается тремя синдромами:
1. Внутричерепная гипертензия
Из-за массивного кровоизлияния в черепе повышается давление. Это развивает такие симптомы:
- стремительно нарастает головная боль острого и распирающего характера, напоминающая удар по голове; часто пациенты ощущают усиленную пульсацию в затылке;
- пациент принимает вынужденное положение – так он пытается ослабить головную боль;
- головокружение, нарушение координации;
- рвота и тошнота, частично облегчающая общее состояние пациента;
- плохое самочувствие, внезапная потеря сил;
- потемнение в глазах; из-за отека диска зрительного нерва больной не может поднять взгляд вверх;
- мочеиспускание, кашель и дефекация сопровождаются болезненными ощущениями.
При сильном повышении внутричерепного давления нарушается сознание по стволовому типу: пациент становится заторможенным, апатичным, оглушенным.
2. Второй синдром включает неврологическую симптоматику:
- мидриаз – расширение зрачка;
- птоз век – опускаются верхние веки;
- косоглазие;
- диплопия – раздвоение объектов в глазах;
- парез – частичное ослабление мышечной силы в конечностях.
3. Менингеальный синдром
Сгустки крови в субарахноидальном пространстве поддаются ферментативному расщеплению, что сопровождается асептическим воспалением, то есть без участия инфекции. Менингеальный синдром включает такие симптомы:
- выраженная головная боль;
- тошнота;
- рвота, не ассоциирующаяся с приемом пищи и не приносящая облегчение больному.
При тяжелом течении менингеальный синдром сопровождается психическими и неврологическими расстройствами:
- галлюцинации;
- чередование психического возбуждения и сонливости;
- нарушение сознания в виде апатии, безучастия, вплоть до коматозного состояния;
- судороги;
- повышение мышечного тонуса, особенно мышц затылка – это приводит к характерной позе, при которой голова закидывается назад; такое положение называется «позой легавой собаки».
Психические расстройства включают гиперестезию – повышенную чувствительность. Она включает боязнь света, звука, сильных запахов и тактильных прикосновений. При массивном кровоизлиянии в плазму крови выбрасываются катехоламины: адреналин, норадреналин и дофамин.
Они суживают сосуды и повышают кровеносное давление. Из-за этого страдают органы: в суженых артериях уменьшается ежеминутный объем крови – в тканях развивается гипоксия (состояние недостатка кислорода) и они отмирают.
Массовое поступление гормонов в кровь развивает сердечно-легочную недостаточность: в 3% случаев пациент умирает.
Субарахноидальное кровоизлияние | это… Что такое Субарахноидальное кровоизлияние?
Субарахноидальное кровоизлияние (САК) — кровоизлияние в субарахноидальное пространство (полость между паутинной и мягкой мозговыми оболочками). Может произойти спонтанно, обычно вследствие разрыва артериальной аневризмы, или в результате черепно-мозговой травмы.
Признаки САК возникают внезапно, без предвестников: начинается резкая головная боль (напоминающая «удар по голове»), тошнота, повторная рвота, часто наступает утрата сознания. Характерно психомоторное возбуждение.[1] Диагноз обычно подтверждается методом компьютерной томографии и, в некоторых случаях, люмбальной пункцией.
Лечение субарахноидального кровоизлияния из аневризмы хирургическое, возможно применение методов интервенционной радиологии и терапевтические пособия, направленные на предотвращение рецидива кровоизлияния и снижение риска его осложнений.
[1] C 1930-х годов применяется краниотомия с клипированием шейки аневризмы, с 1990-х годов внедряется менее травматичная операция — эндоваскулярная установка микроспирали или баллона под контролем ангиографии.
САК — одна из форм острого нарушения мозгового кровообращения, и составляет от 1 % до 7 % случаев ОНМК. САК — угрожающее жизни состояние, которое может привести к тяжёлой инвалидизации пациента даже в случае ранней диагностики и адекватного лечения. До половины случаев САК заканчиваются летальным исходом, 10-15 % больных погибают ещё до поступления в стационар.[1]
Эпидемиология
Частота спонтанного субарахноидального кровоизлияния в популяции составляет 8—12 на 100 тысяч человек в год[2].
Травматическое субарахноидальное кровоизлияние является наиболее частым видом внутричерепных кровоизлияний. Их частота при черепно-мозговой травме варьирует в широких пределах — от 8 до 59 %[3][4][5][6][7][8][9][10].
Возраст пострадавших не является определяющим фактором, однако частота субарахноидальных кровоизлияний у пожилых людей увеличивается[11][12][13].
Алкогольная интоксикация также способствует увеличения риска травматических субарахноидальных кровоизлияний[14][15][13].
Этиология
Схема сосудов головного мозга. Красным выделены наиболее частые места формирования аневризм сосудов головного мозга
Субарахноидальное кровоизлияние бывает либо травматическим, либо нетравматическим (спонтанным).
Наиболее часто[2] (85 % случаев) нетравматические субарахноидальные кровоизлияния связаны с разрывом аневризм артерий головного мозга, которые обычно располагаются в виллизиевом круге.
За счёт недостаточности участка стенки артерии, происходит формирование выпячивания, имеющего мешотчатую форму — мешотчатой аневризмы. Чаще всего они формируются в местах отхождения артериальных сосудов, то есть в местах наибольшей турбулентности крови.
Чаще наблюдается разрыв мелких аневризм, вместе с тем, более высокий риск разрыва имеют крупные аневризмы, которые встречаются реже.[1]
В 15-20 % случаев спонтанных САК, аневризма при первой ангиографии не выявляется.[16]
Приблизительно в половине из этих случаев отмечается перимезенцефальное кровоизлияние, при котором геморрагическое содержимое располагается в субарахноидальном пространстве в пределах среднего мозга. Источник кровоизлияния в этих случаях остаётся невыясненным.
Также возможны кровоизлияния из-за других патологических изменений (артериовенозные мальформации, заболевания сосудов спинного мозга, кровоизлияние в опухоль).
[1] В числе причин САК также кокаиновая наркомания, серповидно-клеточная анемия (обычно у детей); реже — приём антикоагулянтов, нарушения свёртывающей системы крови и гипофизарный инсульт.[17][16]
Кровь в субарахноидальном пространстве может выявляться при КТ-исследовании у 60 % пациентов с травмой головного мозга[18] Травматическое САК обычно наблюдается при переломе костей черепа или ушибе головного мозга[16] Обычно этот вариант САК сочетается с другими повреждениями головного мозга, и является неблагоприятным прогностическим признаком. Однако, остаётся неясным, связан ли неблагоприятный прогноз непосредственно с фактом САК, или кровь в субарахноидальном пространстве — лишь косвенный индикатор тяжести травмы головы, а прогноз обусловлен некими сочетанными механизмами.[18]
Патогенез травматического субарахноидального кровоизлияния
Травматическое САК рассматривают, как результат непосредственного повреждения сосудов, покрывающих на всём протяжении поверхность мозга. Излившаяся в субарахноидальное пространство кровь распространяется по ликворным пространствам[3].
Патогенез травматического САК и его клиническое течение отражает три стадии процесса[3]:
- излившаяся в субарахноидальное пространство кровь распространяется по системе ликвороносных каналов. Появление крови в субарахноидальном пространстве приводит к увеличению объёма ликвора с развитием внутричерепной гипертензии.
- свёртывание крови в ликворе с образованием сгустков. Свёртки крови могут приводить к частичной или полной блокаде ликворных путей. Это приводит к дальнейшему нарушению ликвороциркуляции и нарастанию внутричерепной гипертензии.
- лизис свёртков крови сопровождается развитием явлений асептического воспаления и появлением менингеального синдрома
Симптоматика
Классическим симптомом субарахноидального кровоизлияния является остро возникшая резкая головная боль по типу «удара по голове» [19], часто с пульсацией в затылочной области.
[20] Приблизительно в трети случаев САК манифестирует только этим симптомом, в одном случае из десяти у пациентов, обратившихся за медицинской помощью с этим единственным симптомом, диагносцируется САК.
[1] Может наблюдаться многократная рвота, в одном из 14 случаев развивается судорожный синдром[1] Развивается нарушение сознания (сопор, кома), появляется менингеальная симптоматика.[1] Ригидность затылочных мышц обычно возникает через 6 часов после начала САК.
[17] Вклинение мозга в большое затылочное отверстие в результате внутричерепной гипертензии может проявляться мидриазом и утратой фотореакции зрачков.[1] В 3-13 % случаев наблюдается синдром Терсона — кровоизлияние в переднюю камеру глазного яблока, сетчатку, стекловидное тело.[21]
Симптомы поражения глазодвигательного нерва (парез взора вниз и кнаружи, птоз век) могут свидетельствовать о кровоизлиянии из задней соединительной артерии.
[1][20] Судороги чаще встречаются при кровоизлиянии из артериальной аневризмы. Тем не менее, любая симптоматика не позволяет с точностью указать локализацию и источник кровотечения.
Судорожный синдром в анамнезе позволяет предположить наличие артериовенозной мальформации[20]
В результате кровоизлияния, происходит повышение содержания в плазме крови адреналина и других веществ с адреналоподобным действием, что проявляется повышением артериального давления с сердечно-лёгочной недостаточностью (отёк лёгких, аритмия, изменения на ЭКГ — в 27 % случаев)[22], в 3 % случаев вскоре после САК наступает остановка сердца.[1][23]
Субарахноидальное кровоизлияние может возникнуть вследствие черепно-мозговой травмы. Симптомами являются головная боль, нарушение сознания и гемипарез. САК часто сопутствует черепно-мозговой травме, причём нарушение сознания на фоне САК является плохим прогностическим признаком.[24]
Диагностика
Артериограмма, демонстрирующая эндоваскулярно облитерированную аневризму (обозначена желтой стрелкой) задней мозговой артерии с остаточным аневризматическим мешком. Пациентка — 34-летняя женщина, получавшая лечение по поводу субарахноидального кровоизлияния.
Выполнение люмбальной пункции.
Диагностика САК начинается с анализа истории болезни и физикального осмотра пациента с целью обнаружения симптомов САК и дифференциальной диагностики с другими неврологическими заболеваниями. Окончательный диагноз ставится после проведения КТ-исследования, высокочувствительного к САК и помогающего выявить его в 95 % случаев. Через несколько дней после состоявшегося САК более чувствителен метод МРТ.[1]
Люмбальная пункция, при которой с помощью иглы забирается на анализ спинномозговая жидкость, обнаруживает признаки САК в 3 % случаев с нормальной КТ-картиной. В связи с этим, люмбальная пункция показана пациентам с отрицательным результатом на КТ у пациентов с клинической картиной САК.[1] При люмбальной пункции на анализ берутся три пробы ликвора.
[17] О субарахноидальном кровоизлиянии можно утверждать, если повышение содержания эритроцитов выявляется одинаково во всех трёх пробирках. Если количество эритроцитов снижается от пробирки к пробирке, более вероятно, что кровь в ликворе связана с травмированием мелких сосудов в результате пункции (так называемая «путевая кровь»).
[25] Ликвор также исследуется на наличие билирубина (продукта распада гемоглобина) — оценивается ксантохромия (пожелтение после центрифугирования); для более объективной оценки применяется спектрофотометрия.[1][26] Ксантохромия и спектрофотометрия остаются надежными способами выявления САК спустя несколько дней после начала головной боли.
[26] Для использования этих методов необходим интервал в 12 часов от начала САК, которые требуются для распада гемоглобина.[1][26]
Поскольку САК обнаруживается лишь в 10 % случаев с типичной головной болью, необходим дифференциальный диагноз с менингитом, мигренью и тромбозом венозных синусов.
[19] Внутримозговое кровоизлияние, при котором кровь поступает непосредственно в вещество головного мозга (геморрагический инсульт), встречается в два раза чаще, чем субарахноидальное кровоизлияние, и часто ошибочно принимается за него[27].
Достаточно распространены случаи, когда САК ошибочно диагностируется как мигрень или головная боль напряжения, в связи с чем своевременно не выполняется КТ. В 2004 году такие ошибки наблюдались в 12 % случаев, чаще при небольших кровоизлияниях с отсутствием нарушения сознания.
Задержка с правильной диагностикой приводила к ухудшению состояния больных[28] В некоторых случаях головная боль регрессирует самостоятельно, и никаких иных симптомов не наблюдается. Этот тип головной боли называется «сторожевой головной болью», поскольку указывает на небольшой кровоподтёк («сторожевой кровоподтёк») из аневризмы. Сторожевая головная боль требует проведения КТ и люмбальной пункции, так как в течение трёх недель возможно повторное кровоизлияние.[25]
После верификации диагноза субарахноидального кровоизлияния, необходимо выявить его источник. При подозрении на разрыв артериальной аневризмы, необходима её визуализация методом ангиографии сосудов головного мозга (который позволяет осуществить одновременное эндоваскулярное хирургическое вмешательство) или КТ-ангиографии.[1][25]
Классификация
Существует несколько градационных шкал для оценки САК. Для оценки тяжести состояния пациента используются шкалы, подобные шкале комы Глазго. Распространены три специализированных метода оценки; в каждом количество баллов отражает тяжесть состояния.[29] Эти шкалы были предложены при ретроспективном анализе состояния пациентов и исходов заболевания.
Первая шкала тяжести состояния была предложена Хантом и Хессом в 1968:[30]
| Бессимптомное течение или минимальная головная боль и лёгкая ригидность затылочных мышц | 70 % |
| Головная боль средняя или сильная; ригидность затылочных мышц; неврологический дефицит — только парез черепных нервов | 60 % |
| Оглушение; минимальный неврологический дефицит | 50 % |
| Сопор; средний или тяжёлый гемипарез; возможны начальные признаки децеребрационной ригидности и вегетативные нарушения | 20 % |
| Глубокая кома; децеребрационная ригидность; агония | 10 % |
Шкала Фишера использует классификацию, основанную на визуалации САК при компьютерной томографии.[31] Эта шкала была модифицирована Клаассеном с соавторами с учётом объема кровоизлияния и наличия крови в желудочках головного мозга.[32]
| Не визуализируется |
| Толщина менее 1 мм |
| Толщина более 1 мм |
| Любая толщина с внутрижелудочковым кровоизлиянием или распространением на паренхиму головного мозга |
Классификация Всемирной федерации нейрохирургов для оценки тяжести САК использует шкалу комы Глазго (ШКГ) и очагового неврологического дефицита.[33]
| 15 | Отсутствует |
| 13-14 | Отсутствует |
| 13-14 | Имеется |
| 7-12 | Имеется или отсутствует |

 — некоторые заболевания крови; — инфекционные патологии; — дефицит витамина С; — прорастание опухолей головного и спинного мозга; — системные заболевания соединительной ткани.
— некоторые заболевания крови; — инфекционные патологии; — дефицит витамина С; — прорастание опухолей головного и спинного мозга; — системные заболевания соединительной ткани.