Артериальная гипертония (АГ, артериальная гипертензия) — патологическое состояние, приводящее к повышению артериального давления, в результате которого нарушаются структура и функции артерий и сердца.
Медицинская статистика утверждает, что гипертонией болеют 30-40% жителей планеты. Среди людей старше 65 лет заболевание регистрируется у 70%.
1
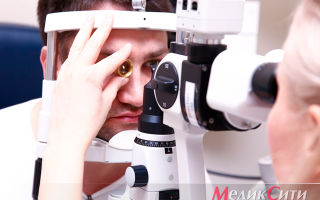
СМАД в диагностике гипертонии
2
Диагностика гипертонии в «МедикСити»
3
Диагностика артериальной гипертензии
Гипертоническая болезнь существенно отражается на качестве жизни: вызывает приступы головной боли и головокружения, сказывается на работоспособности. При длительно протекающей АГ в органах и системах человека возникают необратимые изменения, угрожающие уже не только здоровью, но и самой жизни.
Органы-мишени при артериальной гипертонии:
Показатели артериального давления при АГ
Основным проявлением гипертонической болезни является длительное и стойкое увеличение артериального давления (АД).
Различают систолическое (или верхнее) АД, оно показывает уровень кровяного давления в момент сокращения сердца, и диастолическое (нижнее), показывающее уровень кровяного давления в момент расслабления сердца.
Нормальным показателями АД принято считать 120-134/80-84 мм.рт.ст, но данные могут варьироваться при эмоциональных потрясениях, физических нагрузках, перепадах температуры воздуха и т.д.
Эти колебания нормальны, они отражают запрограммированную природой реакцию организма на изменения условий жизни.
Однако постоянно повышенное АД при отсутствии очевидных для этого причин — существенный повод заняться своим здоровьем.
Об артериальной гипертонии говорит стабильное увеличение АД (систолического — выше 140 мм рт. ст., диастолического — выше 90 мм рт. ст. при измерении на приеме у врача; 135/85 мм.рт.ст.
и выше — при самостоятельном измерении), подтвержденное повторными измерениями.
Для установления диагноза артериальной гипертонии достаточно двух измерений с повышенным АД при отсутствии физической и эмоциональной нагрузки.
Степени артериальной гипертонии
В современной кардиологии используется несколько классификаций артериальной гипертонии.
1. Классификация по происхождению
Артериальная гипертензия может быть самостоятельным заболеванием (гипертоническая болезнь).
Или же выступать признаком заболеваний других органов, систем — желез внутренней секреции (щитовидной железы, надпочечников), почек, сердца, сосудов.
А также являться результатом приема некоторых лекарственных средств. В таком случае речь будет идти о симптоматической (или вторичной артериальной гипертонии).
2. Классификация АГ по уровню артериального давления, принятая ВОЗ, различает три степени артериальной гипертонии:
1 степень (мягкая) — 140-159/90-99; 2 степень (средняя) — 160-179/100-109;
3 степень (тяжелая) — 180/110 и выше;
Отдельно выделяется изолированная систолическая гипертония — САД выше 180, ДАД — ниже 90.
3. По степени поражения органов-мишеней различают три стадии артериальной гипертензии:
- напервой стадии артериальной гипертензии повышение артериального давления не сопровождается изменениями в органах-мишенях;
- на второй стадии отмечаются стойкое повышение АД и органические изменения внутренних органов (однако без значимого нарушения их функций).На этой стадии развития АГ могут обнаружиться признаки атеросклеротического поражения крупных сосудов, сужение артерий сетчатки глаза, гипертрофия левого желудочка сердца; отмечается повышение уровня креатинина в крови и белка в моче;
- на третьей стадии артериальной гипертензии существенное повышение АД связано с патологическими изменениями органов-мишеней и выраженным нарушением их функций (инфаркт миокарда, острое нарушение мозгового кровообращения, геморрагии сетчатки глаза и др.).
1
УЗИ сердца при гипертонии
Диагностика гипертонии в «МедикСити»
Признаки артериальной гипертензии
Зачастую гипертензия вообще не имеет никаких симптомов, кроме стойкого высокого АД. При этом далеко не каждый человек постоянно контролируют уровень своего давления, поэтому артериальную гипертонию часто обнаруживают очень поздно.
Незамедлительно обратитесь к кардиологу, если регулярно замечаете такие «метки» гипертонической болезни, как:
- головные боли в затылочной области;
- головокружения;
- «мушки», пелена перед глазами;
- шум в ушах;
- учащенное и усиленное сердцебиение;
- неприятное стеснение или боль в груди;
- отечность рук и ног, одутловатость лица.
Гипертонический криз — неотложное состояние, вызванное чрезмерно высоким уровнем АД (например, до 200/110 мм рт. ст. и выше), для него характерны: головная боль, тремор, учащение пульса, озноб, тошнота, рвота, внезапный страх смерти, тревожность, покраснение лица, отеки, потливость, искажения зрения.
1
Офтальмоскопия в диагностике АГ
2
Офтальмоскопия при гипертонии
3
Сдача анализов для диагностики гипертонической болезни
Причины развития артериальной гипертонии
Точная причина развития гипертонической болезни до сих пор не установлена, однако выявлена четкая взаимосвязь между АГ и следующими факторами:
- Подверженность стрессам;
- наследственная предрасположенность;
- возраст;
- пол (чаще АГ встречается у мужчин);
- злоупотребление поваренной солью;
- курение и алкоголь;
- эндокринные расстройства;
- избыточная масса тела;
- гиподинамия;
- заболевания почек;
- повышенный уровень адреналина;
Осложнения артериальной гипертонии
В условиях постоянно повышенного АД стенки сосудов утолщаются и теряют способность к расслаблению, что препятствует нормальному кровоснабжению и насыщению тканей и органов кислородом и питательными веществами. Возникают различные тяжелые осложнения, среди которых можно назвать следующие:
Диагностика и лечение артериальной гипертонии
- Выявить гипертоническую болезнь помогает комплекс мероприятий:
- Лечение гипертонической болезни основано на применении медикаментозных и немедикаментозных методов.
- На сегодняшний день больным артериальной гипертонией принято назначать следующие фармпрепараты:
- ингибиторы АПФ;
- блокаторы ангиотензиновых рецепторов;
- диуретики;
- антагонисты кальция и др.
Немедикаментозное лечение артериальной гипертонии направлено на полное изменение образа жизни больного и исключение всех негативных факторов, повлекших развитие гипертензии (ожирение, курение, злоупотребление солью и солеными продуктами, алкоголем, низкая двигательная активность, склонность к стрессам и т.д.).
Пациенту необходимо сознавать, что лечение артериальной гипертензии должно продолжаться всю жизнь!
Лечение вторичной артериальной гипертонии должно идти параллельно с лечением основного заболевания. В ряде случаев с устранением первопричины исчезает и гипертензия.
В клинике «МедикСити» диагностика и лечение гипертонической болезни осуществляются на высочайшем профессиональном уровне! Если вы нуждаетесь в помощи специалистов с прекрасной научной подготовкой и обширным клиническим опытом, обратиться в «МедикСити» — верное решение!
Разница между высоким и низким давлением, артериальным и сердечным – ЭЛ Клиника
Артериальное давление является важным показателем здоровья человека. Благодаря этому показателю специалист может определить насколько хорошо работает сердце и сосуды. К тому же, можно узнать об общем состоянии здоровья. Какая разница между высоким и низким давлением?
Понижение или повышение давления на регулярной основе может говорить только о том, что в организме запустился каскад патологических процессов. И как следствие уже поражены сосуды и сердце. Эти пограничные состояние в скором будущем могут привести к последующему развитию инфарктных и инсультных процессов. Запишитесь к кардиологу, если у вас есть признаки повышенного АД.
разница между высоким и низким давлением
Что же такое АД?
Артериальное давление — это давление, которое оказывает кровь на стенки сосудов разного калибра. Нормальное давление позволяет крови в достаточном количестве циркулировать по телу.
Но, как только в организме появляется патологический процесс, человек начинает ощущать неприятные симптомы, связаны с повышением или понижением давления.
Вот почему разница между показателями давления.
Почему возникает дискомфорт?
Дело в том, что все время в организме человека циркулирует кровь, даже когда человек абсолютно не подвержен. В то время как в желудочки сердца попала кровь, сердечная мышца спазмируеться, и кровь находящаяся в желудочках под давлением, выходит в сосуды. Процесс заполнения сосудов происходит настолько быстро, что создаётся давление.
Как только в этом механизме происходит сбой, человек начинает ощущать ухудшение общего состояния.
Можно сделать вывод, что артериальное давление зависит от того, насколько интенсивно сокращается сердце. Как только вы увидели, что давление отклонилось от нормы, нужно немедленно обратиться к врачу. Вполне возможно, что это связано с заболеванием сердца. В случае, если проблем с сердцем не обнаружили, стоит поискать проблему в других областях работы сердечно-сосудистой системы.
Артериальное давление, которое фиксируется в момент выталкивания сердечной мышцей крови из сердца называется символическим или верхним давлением.
в чем разница между высоким и низким давлением
С помощью систолического давления можно точно узнать частоту сокращений сердца. В норме оно составляет около 110-130.
С возрастом давление человека повышается. После 50 лет давление 140 считается нормальным.
А вот, давление на стенки артерий в момент полного расслабления сердечной мышцы называется диастолическим или нижним давлением.
Из этого показателя можно судить о силе, с которой кровь двигается по сосудам организма. Если человек абсолютно здоров, то показатель может быть 65-80.
Как вы заметили, разница между давлением артериальным и сердечным 65 и 80 существенна. Она обусловлена индивидуальными особенностями каждого отдельного человека. Если у вас сосуды в хорошем тонусе и достаточно эластичные, тогда и давление будет около 75-80 единиц.
Какая же разница в норме между систолическим и диастолическим давлением?
Давайте узнаем, какая разница в давлении считается нормальной. Если взять показатели нормы, которые для взрослого человека составляют 120/80 мм. рт. ст. , то несложно подсчитать разницу, которая составляет 40 единиц.
Но, если эта разница становится больше 65, это звонок о возможности скорого развития сердечно-сосудистых заболеваний. К тому же, некорректная робота сердца и сосудов приводит к их раннему окрашиванию и, соответственно, ускорению процесса старения.
О появлении в организме патологических процессов может говорить разница больше 45 или меньше 35 единиц. Симптомы могут не проявляться при такой разнице, иногда встречаются общая слабость и сонливость.
Если говорить о людях старшего возраста, то у них разница до 50 единиц между систолическим и диастолическим давлением считается возрастной нормой. Ведь их ткани достаточно износились и потеряли эластичность сосудов.
Вывод
Оптимальная разница между систолическим и диастолическим давлением 70 составляет 40 мм.рт.ст. Но, и небольшое отклонение на 10 единиц в большую или меньшую сторону тоже в пределах допустимого.
профилактика артериального давления
При изменении давления на 20 больше или меньше, и нормальном самочувствии, скорее всего, имело место неправильное измерение давления. Если же самочувствие действительно становится хуже, стоит немедленно обратиться к врачу.
В случае разницы между систолическим и диастолическим давлением составляет шестьдесят и больше, это риск развития заболеваний сердца и сосудов. В этом случае необходимо постоянно консультироваться с врачом. Для записи к нашему специалисту оставьте заявку на сайте или позвоните по телефону.
Большая разница между верхним и нижним давлением: причины и что делать
Артериальное давление определяется двумя цифрами: систолическим (в момент наибольшего напряжения сердца и сосудов, когда происходит выброс крови) и диастолическим (период расслабления органа между ударами).
Существует понятие так называемого пульсового давления. Которое рассчитывается как разница между верхним и нижним уровнями (это всегда положительное число).
Норма определяется возрастом и полом, но, в среднем, составляет 40-50 мм ртутного столба, не больше. Плюс-минус 5 единиц.
О чрезмерном показателе говорят, если ПД растет свыше, чем на 5 ед. от эталонного, усредненного и скорректированного на половозрастные характеристики конкретного пациента.
При высоком разрыве между показателями давления требуется срочная коррекция состояния: патология обуславливает существенные риски для сердечнососудистой и выделительной систем: возможны инфаркты, инсульты, тромбоэмболии, кардиогенный шок и разрыв аорты.
Болезнь устраняется совместными усилиями нескольких специалистов: кардиолога, невролога и нефролога. Возможно, потребуется помощь эндокринолога.
Причины разрыва между уровнями АД (физиологические)
Факторов становления подобного явления не так много. Среди них:
Интенсивные гормональные изменения в организме
Чаще наблюдаются у представительниц слабого пола ввиду природных особенностей: женщины рожают детей и каждый месяц испытывают дисбаланс активных веществ в ходе менструального цикла.
Помимо гестации и месячных, сказывается и климакс. Он уже присущ представителям обоих полов, но у мужчин состояния лучше поддается медикаментозной коррекции, менее агрессивно течет и имеет частично обратимый характер.
Большой разрыв в давлении обусловлен нарушением регуляции тонуса сосудов и свойств крови в комплексе.
Стрессы, усталость и переутомление, особенно хронического характера
Строго говоря, это не болезни, но уже пограничные состояния, сопряженные с выбросом большого количества гормонов коры надпочечников.
Требуется снижение уровня кортизола, адреналина и норадреналина в системе. Поможет эндокринолог.
Также большую роль играет нормализация режима сна и бодрствования, физической активности, оптимизация рациона.
Пубертатный период
Не нем следует сказать отдельно. Половое созревание вызывает в организме молодого человека или девушки настоящей гормональной «бури».
У подростка разница между показателями давления и само АД меняется на протяжении дня непредсказуемо. Причина — стремительное нарушение регуляции сосудистого тонуса на неврогенном и биохимическом уровнях.
Это междисциплинарная проблема, но лечения, как правило, не требуется. Все сходит на нет самостоятельно.
Однако, в случае существенного повышения разрыва (более 60-ти единиц) необходима специфическая терапия, потому в течение всего подросткового периода следует наблюдаться, как минимум, у кардиолога. По необходимости у эндокринолога и невролога.
Физическая перегрузка
Обуславливается гормональными факторами. Организм отвечает выбросом кортикостероидов и катехоламинов. Порой синтез активных компонентов неадекватен ситуации, особенно при наличии сопутствующих патологических процессов.
Субъективные факторы
Пол, возраст и телосложение в определенных случаях могут играть роль, но нечасто, поэтому большой диагностической значимости не представляют.
Сказываются и субъективные моменты, такие как курение.
Злоупотребление алкоголем (а некоторым нет необходимости пить много, организм устроен так, что не выносит этанола и имеет низкую сопротивляемость негативным эффектам спиртного), психоактивными веществами (наркотиками, особенно кокаином и более опасной разновидностью — героином).
Патологические причины
Болезнетворных факторов много больше и встречаются они, к сожалению, чаще. Возможна трансформация физиологического момента в патологический (пример ― беременность окончена, роды произошли, но состояние не стабилизировалось, варианта два: приобретенная в период гестации болезнь или ошибка в оценке ситуации).
Остеохондроз шейного отдела позвоночника
Отягощенный нарушением питания головного мозга (чаще всего вертебробазилярная недостаточность).
Заболевания опорно-двигательного аппарата приводят к ослаблению церебрального кровотока. Отсюда проблемы с верхним и нижним давлением и АД в целом.
Скорректировать состояние, особенно на поздних этапах, почти невозможно. Вероятна энцефалопатия и масса патологических явлений со стороны головного мозга и его особых центров. В лучшем случае придется пить таблетки всю оставшуюся жизнь.
Гипотиреоз
Болезнь гормонального профиля, сопряженная с недостатком специфических веществ щитовидной железы. Факторы развития: опухоль, травма, аутоиммунный процесс (вроде тиреоидита Хашимото).
Разница между верхним и нижним АД большая, по причине недостаточной стимуляции стенок сосудов. Кровоток нарушается, страдает миокард и все ткани.
При нормализации гормонального статуса состояние приходит в порядок, но не сразу. Требуется время (от 2 недель до 4 месяцев). Почти так же сказывается и гипертиреоз или избыток веществ щитовидной железы.
Недостаток или чрезмерное количество кортизола
Гипер- и гипокортицизм индуцированного характера соответственно. Выяснить этиологию процесса сложно, возможна масса вариантов: от опухолей до интоксикаций организма.
Лечение комплексное, с применение и оперативного метода и медикаментозного воздействия.
Сахарный диабет
Непредсказуемое и опасное заболевания эндокринного профиля. Пожалуй, одно из самых грозных. Не поддается коррекции. Существенно меняет образ жизни пациента, накладывая отпечаток как на быт, так и непрофессиональную реализацию.
Вызывает сгущение крови, стеноз сосудов и нарушение нормальной регуляции тонуса полых органов. В системе это дает колоссальный по деструктивности эффект.
Именно поэтому диабетики — частые пациенты кардиологов и офтальмологов, также флебологов и хирургов: возможна слепота из-за ишемии сетчатки и роста новых сосудистых структур, гангрена по тем же причинам.
Проблемы с выделительным трактом
Чаще всего с почками. Вариантов патологий много, они сопровождаются одним и тем же проявлением: снижением синтеза ренина (особого вещества гипертензивного (повышающего АД) свойства).
Также нарушением фильтрующей функции: воды становится слишком много или чересчур мало.
Плохо как то, так и другое. Разрыв между уровнями давления скачет и не приходит в норму сам никогда. Даже в ночное время суток большой разрыв между показателями сохраняется.
Инфаркты, инсульты
Неотложные состояния, которые идентичны в одном моменте: ишемия тканей, невроз и возможность скоропостижного летального исхода. Коррекция проводится в условиях стационара.
После подобных патологий изолированно высокое верхнее давление и большая разница с нижним показателем (или наоборот) сохраняется в течение 2-3 месяцев. Это опасно.
Потому на протяжении всего периода ранней реабилитации требуется помощь врачей. К тому же родственникам лучше не оставлять пациента в таком состоянии одного надолго.
Железодефицитная анемия
Недостаток элемента приводит к сокращению числа жизнеспособных эритроцитов до минимума. Возникает гипоксия тканей, клеточное голодание. Возможная смерть пациента.
Кровь становится гуще, сердцу приходится работать интенсивнее, чтобы жидкость столь высокой плотности быстро двигалась по сосудам.
Гипертоническая болезнь длительного свойства
Чем более продолжителен период или «стаж», тем выше вероятность развития высокого ПД.
Большая разница между систолическим и диастолическим давлением обусловлена гипертрофией сердца (увеличением в размерах). Оно работает стабильно на износ.
Сделать нельзя почти ничего. Нужно постоянно наблюдаться у кардиолога для предотвращения фатальных последствий.
Ишемическая болезнь сердца
Развивается как самостоятельная патология или исход перенесенного инфаркта. Также возможна недостаточность работы.
По статистике, пациенты, перенесшие некроз тканей органа, погибают в течение 3-5 лет от подобных осложнений.
Подробнее о ишемической болезни сердца и методах ее лечения читайте в этой статье.
Эндокардит или перикардит
Воспалительные заболевания сердца. Опасны сами по себе, на фоне повышенного ПД несут еще большую угрозу жизни и здоровью пациента.
Дополняют список:
- Высокая температура тела и интоксикация.
- Атеросклероз. Стеноз или окклюзия артерий.
- Пороки сердца врожденные и приобретенные.
Чем опасна большая разница между показателями?
Угрозы следующие:
- Вероятность остановки сердца. Фатальное осложнение, которое требует срочных действий со стороны окружающих. Учитывая поголовную медицинскую неграмотность и «скорость» прибытия неотложки, у пациента мало шансов.
- Кардиогенный шок. Иначе говоря, тотальное падение артериального давления и снижение выброса крови из-за органических поражений миокарда или левого желудочка.
Обуславливает необходимость срочной госпитализации. К сожалению, в условиях современной медицинской действительности России и стран СНГ, выживаемость составляет не более 1-5%, в лучшем случае. Если повезет — 20%.
- Инфаркт. Острое нарушение питания миокарда. Заканчивается отмиранием тканей и замещением функциональных клеток рубцовыми, которые не способны сокращаться и растягиваться. Отсюда сердечная недостаточность и скорая смерть в отсутствии постоянного лечения.
- Инсульт. Изменение характера мозгового кровообращения в сторону ослабления и полного прекращения в отдельных участках. Существует также в виде геморрагии — разрыва сосуда с излиянием крови в окружающие структуры.
- Сердечная недостаточность.
- Формирование стабильных аритмий.
Превенция возможна при условии раннего выявления патологии и оказания помощи.
Симптоматика, требующая обращения к врачу
Перечень опасных проявлений определяются следующими признаками:
- Головокружение без видимой на первый взгляд причины. Сопровождается нарушением ориентации в пространстве, раскоординацией движений.
- Цефалгия. В теменной, затылочной и лобной областях тюкающего, давящего характера. Не корректируется анальгетиками и противовоспалительными нестероидного происхождения.
- Дереализация. Ощущение нереальности происходящего.
- Тошнота.
- Рвота.
- Проблемы с речью.
- Нечеткость зрения, изменение цветовосприятия в сторону ослабления. Также мелькание мушек в поле видимости.
- Шум у голове, временная тугоухость или даже глухота.
- Боли в груди интенсивного характера, не проходят после применения нитроглицерина.
- Галлюцинации, в тяжелых случаях онейроидные помрачения сознания. Указывают на развитие сосудистого психоза органического происхождения. Состояние требует госпитализации в специализирвоанный диспансер.
Таковы основные проявления. Любое обуславливает необходимость срочной консультации с врачом, а возможно и вызова скорой помощи.
Обследования, и в каком порядке они проводятся
Перечень диагностических мероприятий можно представить следующим образом:
- Опрос больного, оценка жалоб, сбор анамнеза индивидуального и семейного. Необходимо выявить возможную наследственную составляющую. Которая присутствует почти всегда в вопросах кардиологического свойства.
- Электрокардиография. Метод исследования функциональной активности сердца путем считывания частоты сокращений и выстраивания картины.
- Эхокардиография.
- Изменение уровня артериального и пульсового давления путем простых расчетов.
- Суточное мониторирование с применением программируемого тонометра.
- Электроэнцефалография. Мощная методика диагностики мозговых структур.
- Исследование уровня гормонов, биохимических показателей крови, мочи, микроскопическая оценка биологических жидкостей.
- Ангиография.
- Нагрузочные тесты. При высокой разнице в уровнях давления показаны, но с большой осторожностью и только в щадящем режиме.
Профильные специалисты: кардиолог, невролог, нефролог, эндокринолог. При необходимости психиатр. Перечень может быть расширен на усмотрение «консилиума».
Лечебная тактика
{banner_banstat9}
Схема терапии состоит из двух элементов: симптоматического и этиологического. Важно снять основные проявления для нормализации уровня жизни больного, стабилизировать состояние до приемлемого, затем устранить первопричину.
Сделать это можно разными методами: посредством заместительного воздействия гормонами, оперативного вмешательства на почках, головном мозге, сосудах и т.д. Требуется комплексная помощь средствами разных отраслей науки и практики.
Большая роль отводится нормализации образа жизни и коррекции рациона, режима физической активности. Отказ от курения и потребления спиртного — хорошее подспорье в деле терапии.
Большая разница между нижним и верхним давлением значит, что имеет место патологический процесс. Какого типа и почему он возник, это отдельный вопрос, который предстоит решать врачам разных специальностей.
Лечение длительное, сложное. Возможно, продлится всю жизнь (поддерживающие дозы медикаментов определяются докторами). Самотерапия категорически недопустима: это тупиковый путь, скорее всего к летальному исходу в конце.
Суточное мониторирование артериального давления – основной метод диагностики артериальной гипертензии
ГБУ РО «КБ им. Н.А. Семашко»
Отделение функциональной диагностики
Врач функциональной диагностики 1 категории
Бушмелева Е. Ю.
В настоящее время отмечается рост частоты сердечно-сосудистых заболеваний, в том числе и у молодых людей. Это обусловлено не только ухудшением экологии и неправильным питанием населения, но и повышением уровня стрессовых ситуаций, особенного среди работающих.
К сожалению, распознать и отличить ситуационное повышение артериального давления, например, при психоэмоциональной перегрузке, от истинной гипертонической болезни, порой бывает сложно.
Поэтому все большую популярность среди терапевтов, кардиологов, врачей общего профиля приобретает такой метод дополнительного обследования, как суточное мониторирование артериального давления (СМАД), в первую очередь позволяющий выявить у пациента повышенное АД — более 140/90 мм. рт. ст. (критерий постановки диагноза «гипертензия»).
Попытки регистрации АД в течение суток предпринимались с 60-х годов прошлого столетия. Сначала применялись аппараты, в которых пациент самостоятельно нагнетал воздух в манжету тонометра по сигналу таймера.
Были попытки инвазивного измерения АД с использованием катетера в плечевой артерии, но методика не получила широкого распространения.
В 70-х годах создан полностью автоматизированный прибор, который самостоятельно подает воздух в манжетку, а мини-компьютер в приборе считывает данные последовательных измерений АД, в том числе и ночью, когда пациент спит.
- Преимущества и недостатки метода
- Мониторинг артериального давления в течение суток позволяет уловить малейшие его колебания у всех категорий пациентов в условиях повседневной жизни.
- Исключается «синдром белого халата» (когда при врачебном осмотре у здорового пациента без гипертонии внезапно повышается артериальное давление).
- Возможно зафиксировать перепады артериального давления в дневные и ночные часы, во время работы, занятий спортом, при эмоциональных нагрузках и в покое, ведь на приеме у врача в отдельно взятый момент времени заметить повышение артериального давления не всегда удается.
- Из остальных преимуществ можно отметить широкую распространенность и доступность метода для населения, неинвазивность, простоту и малую трудоемкость.
- Из недостатков следует упомянуть о незначительном неудобстве для пациента, так как в течение суток приходится пребывать с манжетой на руке, которая периодически накачивается воздухом, что может в какой-то мере помешать полноценному сну.
- Показания для проведения процедуры
- Врач может направить на проведение СМАД (суточное мониторирование артериального давления) в следующих случаях:
- Для первичной диагностики и подтверждения артериальной гипертензии.
- Для осуществления контроля за гипотензивной терапией. В случае чрезмерного или недостаточного снижения артериального давления, нарушения суточного ритма, возможно, потребуется коррекция лечения.
- Для получения информации о времени суток и определенных жизненных ситуациях, в которые у пациента наиболее часто отмечаются патологические значения АД с целью коррекции лечения и образа жизни. Например, у лиц с высоким уровнем стрессовых ситуаций в рабочее время, когда гипертония имеет психогенную причину, лечение должно включать седативную терапию.
- Для подтверждения профессиональной пригодности (машинистов поездов, летчиков и т.д.), а также для призывников, годность к военной службе которых вызывает сомнение.
Противопоказания для проведения СМАД
- Исследование не проводится при некоторых нарушениях ритма сердца, т.к. в этом случае может отмечаться большое количество неудачных измерений;
- Инфекционных заболеваниях, связанных с поражением кожи верхней конечности;
- Заболеваниях крови, характеризующихся появлением подкожных кровоизлияний при малейшем сдавливании кожи;
- Сосудистых заболеваниях с поражением артерий и вен верхних конечностей в стадии обострении;
- Психических болезнях пациента, связанные с неспособностью к самообслуживанию, агрессией и с другими симптомами.
Проведение процедуры
- В кабинете функциональной диагностики врач закрепляет на теле пациента переносной аппарат для суточного мониторирования АД. Аппарат состоит из манжеты (такой же, как у обычного тонометра), соединительной трубки и регистратора небольшого размера, который помещается в специальную сумку. Вес прибора составляет 100-150 г.
- Пациент ведет обычный образ жизни по своему графику и делает записи в дневнике с указанием времени и качества сна, физической и эмоциональной нагрузки, приема пищи и медикаментов, неприятных субъективных ощущений
- Измерения артериального давления проводятся каждые 15-30 минут днем и каждые 30-60 минут ночью в зависимости от программы, задаваемой врачом.
- Через сутки врач снимает аппарат, проводит обработку полученных данных и выдает результат обследования с заключением и рекомендациями.
Памятка для пациента при проведении суточного мониторирования АД
Основное правило: когда аппарат начинает измерение АД (распознать этот момент можно по нагнетанию манжеты, а некоторые модели издают сигнал перед началом измерения), остановитесь, расслабьте руку и опустите ее вниз. Иначе прибор не сможет произвести замер давления, или же результат будет неправильным.
Бывает так, что прибор начинает нагнетать манжету повторно сразу же после измерения давления. Это значит, что в прошлый раз устройству не удалось произвести замер.
Возможные причины этого: вы напрягли руку или ослабилась манжета.
Если рука в момент первой попытки измерения была расслаблена, попросите кого-то затянуть манжету так, чтобы она плотно прилегала к руке (можно сделать это и самостоятельно, но одной рукой затягивать ее будет неудобно).
- Интенсивные физические нагрузки (фитнесс, тренажерный зал) в день, когда проводится суточное мониторирование артериального давления, запрещены.
- Расшифровка результатов
- В заключении, которое получает пациент, будет указано:
- Артериальное давление в разное время суток в виде графика.
- Среднее дневное систолическое и диастолическое АД.
- Среднее ночное систолическое и диастолическое АД.
- Степень ночного снижения систолического и диастолического АД.
- Вариабельность систолического и диастолического АД.
- Среднее пульсовое АД (разница между систолическим и диастолическим давлением).
О степени выраженности артериальной гипертензии ориентировочно можно судить по следующим критериям:
| Среднее систолическое АД | Среднее диастолическое АД | |
| Низкое давление | Днем – ниже 100 Ночью – ниже 90 | Днем – ниже 65 Ночью – ниже 50 |
| Нормальное | Днем – 100–135 Ночью – 90–120 | Днем – 65–85 Ночью – 50–70 |
| Пограничная гипертония | Днем – 136–140 Ночью – 121–125 | Днем – 86–90 Ночью – 76–85 |
| Мягкая гипертония(1 степени) | Днем – 141–155 Ночью – 126–135 | Днем – 91–100 Ночью – 76–85 |
| Умеренная гипертония(2 степени) | Днем – 156–170 Ночью – 136–150 | Днем – 101–110 Ночью – 86–100 |
| Тяжелая гипертония(3 степени) | Днем – больше 170 Ночью – больше 150 | Днем – больше 110 Ночью – больше 100 |
Степень ночного снижения АД в норме должна составлять 10–20 %. Недостаточное снижение давления в ночное время – индикатор проблем со здоровьем и может наблюдаться при ряде заболеваний.
Пульсовое давление (разница между верхним и нижним давлением) не должно превышать 53 мм рт. ст. Повышенное пульсовое давление также может свидетельствовать о наличии ряда заболеваний. У пациентов с большими значениями пульсового давления повышен риск осложнений гипертонии.
Вариабельность АД – это степень его изменения в течение суток. В норме вариабельность систолического АД должна составлять менее 15 мм рт. ст., диастолического – менее 12 мм рт. ст. Повышенная вариабельность говорит о низкой эластичности сосудов.
В отделении функциональной диагностики ГБУ РО «КБ им. Н. А. Семашко» можно провести суточное мониторирование артериального давления в амбулаторных условиях. Исследование проводится на оборудовании экспертного класса высококвалифицированными специалистами.
По вопросам обследования можно обратиться по телефону отделения: 8(4912) 76-24-32.