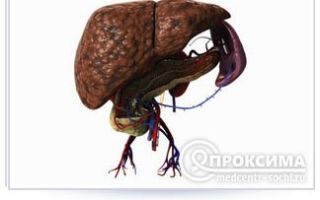
«Голова медузы» это один из симптомов развивающейся при разных патологиях портальной гипертензии, который проявляется возникновением на передней поверхности брюшной стенки расходящихся в разные стороны от пупка видимых, извитых и расширенных вен. Внешний вид просматриваемых через кожу кровеносных сосудов напоминает голову персонажа мифов Древней Греции Медузы Горгоны, у которой вместо волос на голове были змеи.
Появление рассматриваемого симптома может указывать на развитие различных патологий, которые сопровождаются повышением давления в воротной вене и ее ответвлениях.
Этот сосуд собирает кровь от всех органов брюшной полости, а нарушение ее оттока провоцирует возникновение множественных дополнительных сосудов коллатералей. Они разветвляются в разные стороны, расширяются и становятся видимыми на коже живота.
Вследствие повышения давления в портальной вене у больного развивается асцит, при котором кожа на передней брюшной стенке истончается из-за перерастяжения. В результате сеть расширенных сосудов становится еще более заметной.
Причины
К портальной гипертензии приводят многие тяжелые заболевания сердца, в том числе миокардиты и кардиомиопатии
«Голова медузы» может выявляться у больных с разными патологиями печени и других органов:
- патологии печени: алкогольный, острый или хронический гепатит, гепатоз, первичный или вторичный биллиарный цирроз, саркоидоз, углеводная дистрофия печени, амилоидоз, полипы и новообразования печени, метастазы из других органов;
- опухоли поджелудочной железы;
- желчнокаменная болезнь;
- шистосоматоз;
- патологии сердечно-сосудистой системы: пороки сердца (врожденные и приобретенные), рестриктивная кардиомиопатия, флеботромбоз вен печени при синдроме Бадда-Киари, констриктивный перикардит;
- хроническое отравление гепатотропными ядами;
- осложнения хирургических вмешательств, травм и ожогов;
- прием препаратов для химиотерапии;
- кровотечения из желудка и кишечника;
- инфекционные заболевания органов пищеварения;
- прием высоких доз диуретиков и транквилизаторов;
- внутриутробный тромбоз вен печени.
Симптомы
Повышение давления в воротной вене сопровождается не только возникновением симптома «головы медузы». Обычно первыми признаками данного состояния становятся расстройства пищеварения:
- ощущение переполненности желудка при приеме небольших порций еды;
- запоры, чередующиеся с диареей;
- боли в животе;
- ухудшение аппетита;
- вздутие живота.
При пережатии печеночных протоков у больного развивается механическая желтуха:
- желтушность кожи и слизистых;
- потемнение мочи;
- обесцвечивание каловых масс;
- кожный зуд;
- боли в области правого подреберья.
Портальная гипертензия вызывает астенизацию больного и сопровождается интоксикацией:
- частое ощущение слабости;
- головокружения;
- нестабильность артериального давления;
- утрата веса;
- боли в мышцах и суставах;
- слабость мышц;
- лихорадка;
- утрата волос и ломкость ногтей;
- нарушения сна.
Изменения в кровообращении приводят к возникновению полиорганной недостаточности:
- увеличение размеров печени и селезенки;
- склонность к носовым кровотечениям;
- одышка;
- нарушения ритма;
- отеки на лодыжках;
- кашель;
- асцит;
- нарушения со стороны нервной системы.
Длительное повышение давления в портальной вене приводит к развитию варикоза вен пищевода, желудка и прямой кишки. Из-за этого у больного могут возникать кровотечения, которые способны становиться причиной постгеморрагической анемии.
При отсутствии лечения портальная гипертензия осложняется энцефалопатией и у больного возникают жалобы на сонливость, ухудшения памяти, снижение концентрации внимания и чрезмерную раздражительность.
Диагностика
Обнаружить заболевание печени, которое привело к портальной гипертензии и варикозному расширению вен передней брюшной стенки, поможет УЗИ
«Голова медузы» обнаруживается при осмотре передней брюшной стенки – на животе видны расширенные, извитые и выступающие над поверхностью кожи вены. Кроме этого, у больного обнаруживаются отеки на лодыжках и признаки асцита (увеличение объема живота). При прощупывании печении определяется ее увеличение. Орган становится бугристым и плотным.
Для выявления причины появления «головы медузы» больному назначаются следующие исследования:
- анализы крови: клинический, биохимия, на сывороточные иммуноглобулины, коагулограмма;
- УЗИ органов брюшной полости;
- допплерометрия сосудов печени;
- рентгенографические методики: ангиография мезентериальных сосудов, целиакография, портография, кавография, спленопортография;
- КТ;
- МРТ;
- сцинтиграфия печени;
- эзофагоскопия;
- фиброгастродуоденоскопия;
- ректороманоскопия.
В некоторых случаях обследование больного дополняется биопсией печени с последующим гистологическим анализом.
Лечение
Для устранения «головы медузы» должно проводиться лечение основного заболевания и провоцирующей появление этого симптома портальной гипертензии.
Для снижения давления в бассейне портальной вены используются следующие лекарственные препараты:
- вазоконстрикторы (вазопрессин, соматостатин) – применяются для сужения артериол и снижения давления в портальной вене;
- органические нитраты (нитроглицерин, изосорбид и др.) – способствуют уменьшению объема крови в портальной вене за счет увеличения ее объема в мелких сосудах;
- ингибиторы АПФ (фозиноприл, лизиноприл, эналаприл, каптоприл и др.) – используются для устранения артериальной гипертензии и улучшения кровотока в периферических сосудах;
- бета-адреноблокаторы (пропранолол, метропролол и др.) – сокращают количество сокращений сердца, снижают артериальное давление и повышают устойчивость тканей к нехватке кислорода;
- мочегонные средства (фуросемид и др.) – устраняют отеки и способствуют выведению токсических веществ вместе с мочой;
- лактулоза – способствует устранению токсических веществ из кишечника;
- гепатопротекторы;
- витамины группы В.
При портальной гипертензии больной должен соблюдать диету, которая подразумевает ограничение потребления соли и белковых продуктов.
При неэффективности консервативной терапии больному назначается хирургическое лечение. При кровотечениях из варикозно расширенных вен пищевода или желудка могут выполняться эндоскопические операции по лигированию или склерозированию пораженных сосудов. Если эти малоинвазивные методики оказываются неэффективными, то варикозно расширенные вены прошиваются через слизистую оболочку.
При осложнении портальной гипертензии желудочно-кишечными кровотечениями, спленомегалией и скоплением в брюшной полости жидкости рекомендуется проводить операции, направленные на создание обходного соустья, которое будет обеспечивать отток крови из воротной вены в нижнюю полую или почечную вену. В зависимости от клинического случая выполняются следующие виды шунтирования:
- мезентерикокавальное – портокавальный анастомоз создается между нижней полой и верхней брыжеечной веной;
- портокавальное – шунт выполняется между воротной и полой венами;
- селективное спленоренальное – дистальный сосудистый анастомоз накладывается между селезеночной и левой почечной венами;
- трансъюгулярное внутрипеченочное портосистемное – через яремную вену имплантируется стент, который создает соустье между воротной и печеночной венами;
- редукции селезеночного артериального кровотока – эндоваскулярным путем (через бедренную артерию) в селезеночную артерию вводится спираль, которая уменьшает объем артериального кровотока и предотвращает венозный отток в воротную вену.
При декомпенсированном или осложненном течении портальной гипертензии выполняется лапароцентез или дренирование брюшной полости. В некоторых запущенных случаях больному может рекомендоваться трансплантация печени и спленэктомия.
Прогноз
Заболевания, сопровождающиеся возникновением «головы медузы», обычно имеют упорное и длительное течение. Именно поэтому прогноз при портальной гипертензии зависит от вида и течения основного недуга.
При своевременном лечении и проведении шунтирования удается улучшать самочувствие больного и добиваться продления его жизни (в среднем на 10-15 лет).
При тяжелом течении патология приводит к внутренним кровотечениям, которые становятся причиной смерти больного.
К какому врачу обратиться
При появлении «головы медузы» (видимых извитых расширенных вен на животе), признаков нарушения пищеварения, желтухи, ухудшения общего состояния и увеличении живота в объеме следует обратиться к терапевту.
После проведения ряда исследований (УЗИ органов брюшной полости, допплерометрии сосудов печени, КТ, МРТ, портографии, сцинтиграфии печени и др.
) и выявлении признаков портальной гипертензии врач может назначить консультацию у профильного специалиста (кардиолога, гепатолога и др.) и лечение у сосудистого хирурга.
«Голова медузы» является симптомом портальной гипертензии и проявляется в виде расширенных и извитых вен на передней брюшной стенке. Она может возникать при разных заболеваниях и состояниях и всегда нуждается в незамедлительном лечении основного недуга. Для снижения давления в портальной вене назначается консервативная терапия и хирургическое лечение.
О портальной гипертензии в программе «Жить здорово!» с Еленой Малышевой:
Цирроз печени: симптомы, лечение, диагностика, консультация гастроэнтеролога в медицинской клинике "Проксима" г. Сочи
Цирроз печени — это тяжелое хронически протекающее заболевание со структурными изменениями печеночной ткани.
У многих цирроз печени ассоциируется с алкоголизмом. Действительно, злоупотребление алкоголем здесь играет немаловажную роль. В свое время установили, что если каждый день в течение многих лет мужчина принимает спиртное в пересчете на чистый алкоголь 60-80 г, то риск цирроза у него многократно повышается. У женщин эта цифра еще меньше, и составляет 30-40 г.
Однако эта причина не единственная, и даже не главная. Подавляющее большинство циррозов печени связано с хроническими гепатитами В и С. Среди других причин цирроза:
- Диффузные заболевания соединительной ткани или системные коллагенозы – ревматизм, системная красная волчанка, системная склеродермия, и др.
- Постоянный прием некоторых лекарств, токсически действующих на печень. Сюда можно отнести НПВС (нестероидные противовоспалительные средства), антибиотики, противоопухолевые и противотуберкулезные, гормональные препараты, и некоторые другие группы лекарств.
- Болезни желчевыводящей системы – холециститы, холангиты ЖКБ (желчекаменная болезнь).
- Заболевания других отделов пищеварительной системы – гастриты, дуодениты, панкреатиты, энтероколиты.
- Последствия хирургических вмешательств на органах ЖКТ (желудочно-кишечного тракта).
- Гельминтозы с поражением печени, кишечника и желчевыводящих путей.
- Перенесенные бактериальные и вирусные инфекции.
- Заболевания сердца с правожелудочковой сердечной недостаточностью. При этом состоянии переполняется кровью большой круг кровообращения.
- Некоторые виды обменных нарушений, связанные с генетическими аномалиями.
- Хронические отравления промышленными ядами при работе на вредных производствах или проживании в экологически неблагоприятных регионах.
Выделяют еще криптогенный цирроз, причину которого выяснить не удается. Полагают, что причиной могут быть недиагностированные гепатиты В и С, или аутоиммунные гепатиты. Аутоиммунные формы гепатитов могут развиваться первично, или же на фоне системных коллагенозов, инфекций, интоксикаций, и других факторов.Наша печень относится к паренхиматозным органам, и представлена паренхимой и стромой. Паренхима – это функциональная ткань. Здесь осуществляется синтез желчи, белков, нейтрализация токсинов, и другие жизненно важные печеночные функции. Состоит паренхима из печеночных клеток, гепатоцитов, которые сгруппированы в дольки.Строма печени – это ее каркас, основа. Состоит строма из соединительной ткани. Под действием повреждающих факторов происходит гибель гепатоцитов. Но печень способна регенерировать. Регенераторные возможности у нее широки, но не безграничны.Если повреждающие факторы будут действовать в течение длительного времени или с большой силой, то регенерация пойдет неправильным путем. В результате сформируются т.н. ложные дольки. Это узловые образования пронизаны фиброзной соединительной тканью. Нормальная дольковая структура здесь нарушена, гепатоциты видоизменены, а кровеносные сосуды аномально расположены.
По мере дальнейшего развития патологического процесса гепатоциты погибают, и паренхима полностью замещается соединительной тканью. В итоге печень не в состоянии выполнять свои функции. Ведь из-за фиброза количество паренхимы резко снижено.
Поэтому развитие цирроза сопровождается печеночной недостаточностью. В зависимости от того, каким путем пойдет патологический процесс, возможны несколько вариантов механизма развития или патогенеза печеночного цирроза.
В этой связи выделяют:
Воротная (портальная) вена собирает кровь с желудка, кишечника, поджелудочной железы, селезенки. В печени портальная вена разветвляется. Мельчайшие веточки подходят к печеночной дольке. Здесь они продолжаются синусоидными капиллярами, заканчивающимися центральными венами. Эти вены объединяются в печеночную вену, которая, в свою очередь, впадает в нижнюю полую (кавальную) вену.
Таким образом, кровь из системы портальной вены проходит через синусоидные капилляры, очищается от токсинов, и впадает в нижнюю кавальную вену. В этом и заключается дезинтоксикационная функция печени. При циррозе структура долек нарушается, капилляры сдавливаются, давление в системе портальной вены растет.
В итоге кровь сбрасывается из системы воротной вены в систему нижней полой вены, минуя синусоиды.Данное состояние именуют портальной гипертензией. При этом токсины, в частности, жирные кислоты, аммиак, не обезвреживаются печенью, а сбрасываются в общий кровоток.
Из-за портальной гипертензии в различных органах и тканях создаются аномальные сообщения между венозными сосудами, входящими в систему воротной и нижней полой вены. Эти сообщения или анастомозы называют портокавальными.При этой форме цирротические изменения возникают из-за нарушения оттока желчи по внутрипеченочным и внепеченочным желчным протокам.
Различают первичный и вторичный билиарный цирроз печени. В основе первичного билиарного цирроза лежат аутоиммунные процессы.Суть этих процессов заключается в приобретенных или врожденных дефектах иммунной системы. В силу этих дефектов иммунная система начинает уничтожать собственную ткань, в данном случае – печеночную паренхиму.
При первичном билиарном циррозе происходит повреждение внутрипеченочных желчных протоков. Развивается местное воспаление. Активируются многие биологически активные вещества. Вместе с компонентами желчи они повреждают гепатоциты.
Вторичный билиарный цирроз обусловлен заболеваниями желчевыводящей системы (холангиты, ЖКБ) и сопутствующими панкреатитами.
Эти и некоторые другие заболевания приводят к застою желчи, холестазу. Расширяются сначала внепеченочные, а затем внутрипеченочные желчные протоки. Это сопровождается местными воспалительными и некротическими процессами, приводящими к деструкции протоков. Желчь изливается из протоков, и дополнительно повреждает гепатоциты.
Здесь вирусы гепатита, а также лекарства, алкоголь и другие яды оказывают прямое разрушающее действие на гепатоциты. Сначала печеночные клетки меняют свою структуру, их способность к регенерации ухудшается. А затем они и вовсе погибают. Очаги некроза гепатоцитов замещаются соединительной тканью.
Следует заметить, что узлы регенерации печеночной паренхимы могут иметь различную величину. В этой связи портальный и билиарный цирроз, как правило, является мелкоузловым, а постнекротический – крупноузловым. Хотя нередко встречаются смешанные формы.
Точно так же смешанными чаще всего являются патогенетические варианты цирроза в каждом конкретном случае. Например, некроз гепатоцитов сочетается с застоем желчи и с портальной гипертензией.Даже при сравнительно быстром течении патологических изменений на формирование цирроза требуется несколько месяцев. В большинстве случаев на это уходят долгие годы. В первое время цирроз, как и многие другие печеночные заболевания, протекает бессимптомно. Затем появляются жалобы на общую слабость, снижение работоспособности. Эти симптомы неспецифичны, и часто объясняются другими причинами.
Затем из-за нарушения образования и выделения желчи, ухудшения переваривания пищи, появляются диспепсические расстройства – вздутие живота, отрыжка, метеоризм, тошнота. Эти симптомы тоже порой связывают с другими заболеваниями ЖКТ, особенно в тех случаях, когда эти заболевания являются причинами цирроза.
Характерно, что боль в печени – необязательный признак цирроза. Пациенты могут жаловаться на умеренную болезненность, ощущение тяжести в правом подреберье. По мере дальнейшего прогрессирования цирротического процесса болезненные ощущения могут вовсе уходить.
Точно такой же необязательный симптом – это увеличение печени, определяемое при пальпации, прощупывании живота.Чаще всего печень увеличена при билиарном циррозе. А при портальном и постнекротическом циррозе возможно даже уменьшение размеров печени. При этом она не пальпируется из-под реберной дуги.
Если же печень удается прощупать, ее поверхность не гладкая, а узловая, бугристая, передний край плотный, закругленный.По мере дальнейшего развития печеночного фиброза диспепсические расстройства прогрессируют. Если поначалу они были связаны с пищевыми погрешностями, приемом алкоголя, то в дальнейшем их частота возрастает.
Появляется рвота, неустойчивый стул. Масса тела снижается. Отмечается бледность кожи и видимых слизистых оболочек. При билиарном циррозе печени кожа и склеры желтушны за счет повышения уровня билирубина в плазме крови.На коже появляется выраженный сосудистый рисунок. Он принимает характер сосудистых звездочек, называемых телеангиэктазиями.
На передней брюшной стенке отчетливо видны переполненные кровью извитые подкожные вены. Из-за характерного сходства данный симптом называют головой медузы.И голова медузы, и телеангиэктазии – все это проявления портокавальных анастомозов при портальной гипертензии. Эти анастомозы формируются и в других местах.
По этой причине у пациентов с циррозом расширяются вены нижней трети пищевода, кардиального отдела желудка, геморроидальные вены.В брюшной полости появляется свободная жидкость. Данное явление именуют асцитом. За счет асцита живот увеличивается в размерах. Но, в отличие от увеличения живота при ожирении, при асците выпирает пупок.
Появляются отеки нижних конечностей. Отеки и асцит связаны с нарушением белоксинтезирующей функции печени. Из-за низкого содержания белка и портальной гипертензии плазма крови из сосудистого русла пропотевает в близлежащие ткани.Из-за асцита поджимается диафрагма, снижается подвижность грудной клетки.
Это приводит к вторичным изменениям в сердце и в легких. В итоге внешность пациента меняется далеко не в лучшую сторону – общее исхудание, отеки наг, бледно-желтушная кожа сочетается с отвислым животом, на котором отчетливо различим выпирающий пупок и голова медузы.
К тому же у мужчин из-за нарушения продукции тестостерона развивается гинекомастия – увеличение молочных желез, изменение оволосения подмышечных впадин, лобка, и других участков тела. У женщин тоже развиваются дисгормональные нарушения. Еще один орган, страдающий при циррозе – это селезенка. Из-за портальной гипертензии этот орган переполняется венозной кровью.
Отмечается спленомегалия и гиперспленизм – увеличение селезенки в размерах и усиление ее функции. Из-за гиперспленизма угнетается и без того неадекватное кроветворение. Формируется анемия и лейкопения, снижение эритроцитов, гемоглобина и лейкоцитов. Печень не может синтезировать протромбин и другие факторы свертывания. Возрастает риск кровотечений.В крови скапливаются токсины. Эти токсины частично выделяются через легкие. В итоге от пациента исходит характерный «печеночный» запах. Токсинами поражается центральная нервная система (ЦНС). Вначале пациент заторможен, поведение его неадекватно. Затем сознание угнетается до комы.Накопление внутренних или эндогенных токсинов и поражение ЦНС указывает на печеночную недостаточность, которую следует расценивать как осложнение цирроза. Другим осложнением является кровотечение из расширенных пищеводных и геморроидальных вен. Именно эти осложнения чаще всего являются причинами гибели.Для постановки и уточнения диагноза цирроза печени проводится комплексная инструментальная и лабораторная диагностика:
- Общий анализ крови. Анемия, лейкопения.
- Биохимический анализ крови. Повышение свободного и связанного билирубина, трансаминаз, мочевины, креатинина. Снижение уровня общего белка, преимущественно за счет альбуминов.
- Коагулограмма. Уменьшение количества тромбоцитов, снижение протромбинового индекса, замедление свертывания крови.
- Общий анализ мочи. Наличие белка, иногда – появление желчных пигментов.
- УЗИ, радиоизотопная сцинтиграфия, компьютерная и магнитно-резонансная томография, рентгенконтрастная ангиография. Изменения размеров, структуры печени, местного и системного кровообращения.
Структурные или морфологические изменения паренхимы лучше всего выявить с помощью микроскопии. Для получения образца ткани прибегают к чрезкожной биопсии печени.Приступая к лечению, следует учитывать, что цирроз – процесс необратимый, и восстановить первоначальную структуру печени невозможно. Поэтому лечебные мероприятия должны быть направлены на то, чтобы замедлить этот процесс, избежать осложнений, и максимально продлить жизнь пациента. При правильной лечебной тактике это удается.Прежде всего, нужно обеспечить нормальное питание с наличием должного количества белков, углеводов, микроэлементов, витаминов. Исключается алкоголь, жирная пища, приправы, специи, кофе.Дефицит витаминов и микроэлементов может быть восполнен соответствующими витамино-минеральными комплексными средствами. Обязательно принимают гепатопротекторы, препараты, благотворно влияющие на печеночную функцию. Хорошей гепатопротекторной и противовоспалительной активностью обладают глюкокортикоиды, синтетические аналоги гормонов коры надпочечников. Но эти средства вызывают массу побочных эффектов, и принимают их с большой осторожностью.При нарушении белоксинтезирующей функции печени показаны внутривенные капельные введения (инфузии) альбумина, донорской плазмы. В плазме содержатся факторы свертывания, и поэтому ее переливают при угрозе кровотечений. Для снижения уровня билирубина, устранения эндогенной интоксикации показаны инфузии плазмозамещающих растворов.Скопившуюся в брюшной полости жидкость эвакуируют посредством пункции (прокола) брюшной стенки или лапароцентеза. Правда, одномоментно удалять всю жидкость нельзя. Вместе с большим объемом жидкости теряется белок. Поэтому в дальнейшем может возникнуть необходимость в повторных пункциях. В качестве симптоматической терапии назначаются средства, улучшающие работу ЖКТ, сердца, легких, ЦНС.
Голова медузы в медицине: причины и симптомы синдрома, лечение
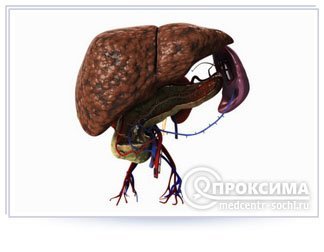
Цирроз – патологическое изменение печени, когда здоровые ткани замещаются соединительной рубцовой тканью. Одним из клинических проявления заболевания является «голова медузы», когда сосуды портальной системы выпирают под кожу живота. Рисунок расширенных подкожных вен на животе напоминает извивание змей на голове мифического персонажа – Медузы Горгоны.
В медицине по этому симптому определяют одно из осложнений цирроза, возникающего на 3 стадии развития заболевания. Что же такое «голова медузы» при циррозе печени? Это проявление портального варикоза, симптом патологии воротной вены, кровеносного сосуда, входящего в паренхиму.
Анатомия строения вен брюшной полости
Основной веной, которая участвует в формировании головы медузы служит портальная (воротная) вена и её ответвления. Данная вена является кровеносным сосудом, который забирает кровь от органов, расположенных в брюшной полости.
Этот сосуд подходит к входу в печень, откуда и получил название «воротная». Попадая в эпителии печени, данная вена пускает свои ответвления, а кровь очищается от токсинов и продуктов распада.
Далее кровь следует к легким, где насыщается кислородом и вновь поступает в общий кровоток.
Медицина выделяет значение портальной гипертонии – это комплекс признаков, что проявляются тошнотой, рвотными позывами, запором, венозным увеличением брюшной полости, концентрацией жидкости в брюшной полости и одновременным увеличением в размерности селезенки и печени.
Влияние курения на сосуды и систему кровообращения
Диагностирование патологического состояния происходит при помощи аппаратных методов исследования. Для избавления от головы медузы создают обходные пути оттока крови, накладывая анастомоз.
Голова медузы проявляется в виде осложнения заболеваний из области гематологии и гастроэнтерологии, патологических сердечных и сосудистых состояний.
Последствия
Поскольку расширение вен брюшной стенки – это серьезный симптом, то последствия заболеваний, которые его вызывают, могут быть тяжелыми:
- Цирроз печени;
- Злокачественные новообразования;
- Кровотечения;
- Асцит;
- Летальный исход.
Поэтому, при выявлении этого симптома необходимо немедленно обратиться к врачу и приступить к лечению. В большинстве случаев такие заболевания требуют нахождения больного в условиях стационара.
Причины прогрессирования патологии
Если у человека нарушается отток крови, текущей в венах от органов брюшной полости, то проявляется такой симптом, как голова медузы. Факторами возникновения такого состояния является нарушение в коллатеральном оттоке крови.
Такая ситуация проявляется при образовании преград для здорового тока крови в воротной вене. Чаще всего, выраженность патологии голова медузы возникает в период отмирания тканей печени.
Если у пациента отмечается асцит, то кожный покров истончается и становится более просвечиваемым, что влечет к проявлению четкого очертания сетки сосудов.
Появление головы медузы характерно для следующих патологических состояний:
- Нарушение функционирование печени – отмирание тканей печени, гепатит и т.д.;
- Опухолевые образования в печени, онкообразование в печени, или метастазирование в неё;
- Нарушения обменных процессов – углеводное истончение печени, амилоидоз;
- Тромбирование печеночных вен внутри утробы;
- Желудочные и кишечные кровоизлияния;
- Терапия большими дозировками транквилизаторов и диуретиков;
- Патологии сердечно-сосудистой системы – врожденные, или приобретенные пороки сердца, тромбирование воротной вены, перикардит, кардиомиопатия;
- Химиотерапия (терапия цитостатиками);
- Отягощения после операционных вмешательств, ожогов, или травм;
- Инфекционные болезни желудочно-кишечного тракта;
- Постоянное употребление спиртных напитков.
Возникновение портальной гипертензии из-за нарушенмий в печени
К какому врачу обратиться
При появлении «головы медузы» (видимых извитых расширенных вен на животе), признаков нарушения пищеварения, желтухи, ухудшения общего состояния и увеличении живота в объеме следует обратиться к терапевту.
После проведения ряда исследований (УЗИ органов брюшной полости, допплерометрии сосудов печени, КТ, МРТ, портографии, сцинтиграфии печени и др.
) и выявлении признаков портальной гипертензии врач может назначить консультацию у профильного специалиста (кардиолога, гепатолога и др.) и лечение у сосудистого хирурга.
«Голова медузы» является симптомом портальной гипертензии и проявляется в виде расширенных и извитых вен на передней брюшной стенке. Она может возникать при разных заболеваниях и состояниях и всегда нуждается в незамедлительном лечении основного недуга. Для снижения давления в портальной вене назначается консервативная терапия и хирургическое лечение.
- О портальной гипертензии в программе «Жить здорово!» с Еленой Малышевой:
- Голова медузы
- (лат.caput medusae ) — название, данное расширенным извитым подкожным венам на передней брюшной стенке, имеющим значение окольного пути оттока венозной крови из системы воротной вены (
- vena portae
). Подобное название дано потому, что в подобных случаях вены вокруг пупка, расширяясь, напоминают собой изображение головы мифологической Медузы — наиболее известной из трёх сестёр горгон, чудовища с женским лицом, у которого вместо волос из головы росли извивающиеся змеи. Клюква повышает или понижает артериальное давление
Расширение венозных кровеносных сосудов на передней брюшной стенке развивается вследствие перераспределения венозной крови в обходные портокавальный и каво-кавальный анастомозы, имеющие значение окольного пути оттока из системы воротной вены при возникновении препятствий для её нормального прохождения в самой воротной вене. Подобные нарушения оттока венозной крови через воротную вену чаще всего развиваются при патологиях, затрудняющих прохождение крови через печень: при циррозе печени, включая алкогольный цирроз печени, а также онкологических заболеваниях печени.
В норме в воротную вену оттекает венозная кровь от всех непарных органов брюшной полости (желудка, тонкой и толстой кишки, селезёнки и поджелудочной железы), за исключением печени и нижней трети прямой кишки. От этих органов венозная кровь через воротную вену поступает в печень, а из неё по печёночным венам в нижнюю полую вену.
В венозной системе дополнительными путями оттока крови, кроме основных глубоких вен и их притоков, служат ещё и поверхностные, либо подкожные вены, а также широко развитые у человека венозные сплетения. Наибольшее значение в клинической практике имеют межсистемные венозные анастомозы, с помощью которых связаны между собой системы верхней и нижней полых и воротной вен.
В результате образуются порто-кавальные, каво-кавальные, а также каво-кавопортальные анастомозы. Все они имеют значение коллатерального (окольного) пути оттока крови в обход основных вен. Порто-кавальные анастомозы в норме у человека развиты слабо, однако при нарушениях оттока крови по системе воротной вены они значительно расширяются.
В этом случае они обеспечивают процесс «сброса» крови в обход печени из системы воротной вены в систему верхней и нижней полых вен.
Симптомы головы медузы
Появление патологии голова медузы не является единственным признаком болезни вен. Гипертоническое заболевание воротной вены характеризуется разнообразием клинических признаков.
Основной проявляемой симптоматикой является:
- Ощущение тошноты;
- Рвотные позывы;
- Пожелтение кожных покровов;
- Кровоизлияния;
- Нарушения ритмичности сокращений сердца;
- Отклонения от нормального артериального давления;
- Потемнение мочи;
- Вялость;
- Одышка;
- Головокружения;
- Кашель;
- Сбои в нервной системе;
- Потеря массы тела;
- Проблемы со сном;
- Общая слабость;
- Повышение температуры тела;
- Зуд кожи;
- Патологическое увеличение печени;
- Водянка с отеками лодыжек;
- Болевые ощущения в правом подреберье;
- Скопление жидкости в брюшной полости.
Другие причины развития симптома
Данный признак может быть не только при циррозе печени. Он сопровождает и другие патологические состояния, приводящие к развитию все той же гипертензии. К этим состояниям относятся:
- острые печеночные заболевания (алкогольный гепатит, недостаточность);
- хронические болезни печени (злокачественные образования, саркоидоз);
- тромбоз воротной и нижней полой вен;
- отклонения в сердечно-сосудистой системе.
Диагностика
При первом визите врач осматривает пациента, изучает анамнез и выслушивает его жалобы.
После первичного осмотра и обнаружения признаков головы медузы, врач отправит пациента на лабораторные и аппаратные исследования, которые помогут точно диагностировать первопричину, повлекшую данный признак.
Основными методами исследования являются:
- Общий анализ крови – помогает определить общее состояние крови пациента;
- Общий анализ мочи – определяются возможные патологии почек и мочевыводящих путей;
- Коагулограмма – анализ свертываемости крови;
- Исследование крови на гепатит;
- Биопсия кожи – исследование кожных покровов в месте поражения, для определения процессов, происходящих в тканях;
- Печеночная сцинтиграфия – радиоизотопное сканирование печени. При проведении исследования производится серия снимков, после введения радиоизотопа в вену, в роли контрастного вещества;
- Ультразвуковое исследование сосудов – помогает определить состояние сосудов в месте поражения, выявить повреждение стенок сосудов и возможные перекрытия и сужения;
- Рентген – облучение организма для определения патологических очагов;
- Ангиография – рентген с контрастным веществом;
- МРТ и КТ – определяют узелки в тканях печени и другие новообразования. Методы являются достаточно дорогими, в сравнении с вышеперечисленными.
При первом визите врач осматривает пациента, изучает анамнез и выслушивает его жалобы.
О каких болезнях может свидетельствовать
Расширение вен на животе может возникнуть вследствие таких заболеваний, как:
- Гепатоз. Развивается вследствие поступления в печень избыточного количества жира или затруднения его выхода из печени. Жир накапливается и разрывает гепатоцит (клетки печени). Жировая ткань заменяет печеночную.
- Амилоидоз. Системное заболевание, при котором нарушается работа иммунной системы и в стенке печеночных сосудов и желчных ходов откладывается нерастворимый белок. При этом уплотненные сосуды не могут нормально работать, и возникает портальная гипертензия.
- Углеводная дистрофия печени. В этом случае в ядре гепатоцитов накапливается гликоген, при этом они значительно увеличиваются и гибнут.
- Гепатит. Вирусное заболевание, поражающее печень и вызывающее воспалительный процесс;
- Глистные инвазии. Попадая в печень, гельминты там живут длительное время и беспрепятственно размножаются. Они могут сдавливать печеночные сосуды и способствовать застою желчи, что приводит к портальной гипертензии;
- Саркоидоз. Системное воспалительное заболевание, при котором лейкоциты становятся очень активными и производят вещества, образующие гранулемы (воспаления).
- Тромбоз воротной или нижней половой вены;
- Цирроз печени. Болезнь, при которой происходит гибель ткани печени и постепенная замена ее на рубцовую ткань;
- Перикардит;
- Кардиомиопатия;
- Пороки развития клапанов сердца.
- Болезнь Крювелье-Баумгартена. Это порок развития, при котором не заращивается пупочная вена (снабжающая плод в утробе матери питательными веществами) в сочетании с врожденной гипоплазией воротной вены.
- Синдром Крювелье-Баумгартена. В отличие от болезни, синдром не является врожденным состоянием, а развивается у взрослых пациентов вследствие цирроза печени. Чаще он встречается у молодых женщин.
- Рак печени и метастазы. Раковые клетки разрастаются и сдавливают гепатоциты, при этом печень не может выполнять свои функции.
Лечение головы медузы
Терапия лекарственными препаратами направляется на понижение давления на стенки сосудов воротной вены, при стартовых этапах заболевания.
Основными лекарственными препаратами являются:
| Бета-блокаторы (Анаприлин, Метопролол) | Помогают снизить количество сокращений сердца, понижают давление, увеличивают резистентность тканей к кислородному голоданию. |
| Мочегонные (Лазикс, Фуросемид) | Снимают отечность, и помогают удалить из организма токсины. |
| Вазоконстрикторы (Соматостатин, Вазопрессин) | Помогают сузить артериолы и понижают давление на стенки портальной вены. |
| Нитраты (Нитроглицерин) | Влияют на скапливание крови в малоразмерных сосудах, что помогает снять нагрузку на печень. |
| Ингибиторы АПФ (Каптоприл, Лизиноприл) | Понижают артериальное давление, активизируют ток крови в сосудах всего организма. |
| Гепатопротекторы (Карсил) | Для поддерживающей терапии пациента с хроническим воспалением печени. |
| Витаминные комплексы (с основным витамином В) | Насыщают организм нужными витаминами и минералами. |
| Лактулоза | Помогает очистить кишечник от токсинов и продуктов распада. |
Хирургическое вмешательство применяется при крайних и запущенных стадиях развития патологии голова медузы. При проведении оперирования производится искусственное создание пути между сосудами, которые помогают понизить показатели давления на стенки портальной вены.
При проведении оперирования, прокладывается анамостоз, создающий обходной путь для циркулирующей крови. Помимо этого, патологические отрезки сосудов сшивают, или перевязывают, проводят электрокоагуляцию.
При отсутствии эффективности медикаментозного лечения и оперативных вмешательств, производится трансплантация печени.
Лечение при помощи народной медицины
Употребление медицинских народных средств может использоваться только как дополнительная терапия, но не как основное лечение патологии Голова Медузы.
Применение любых средств народной медицины допускается исключительно после консультации со своим лечащим врачом, во избежание осложнений.
Самыми популярными средствами народной медицины для лечения патологии голова медузы у детей и взрослых является:
- Фреш из свеклы – пить по половине стакана перед едой;
- Отвар из одуванчика – залить кипящей водой, настоять тридцать минут и пить теплым, по три раза в сутки;
- Сбор трав (ромашка, крапива, шиповник, тысячелистник) – залить кипящей водой и греть на водяной бане около получаса. Пить по две столовые ложки, до трех раз в сутки.
Отвар из одуванчика
Какая диета полагается?
Для достижения благоприятного эффекта, при патологии голова медузы, важную роль играет соблюдение диеты. Врачи рекомендуют максимально снизить потребление пищевой соли в сутки, которая задерживается в организме.
Необходимо снизить потребление белков, жаренных, острых, копченых и пряных блюд, спиртных напитков и консервы.
Рацион должен состоять из большого количества растительных компонентов, и продуктов, насыщенных витаминами и питательными элементами, которые помогут поддерживать организм в тонусе, и максимально снизят риск прогрессирования заболеваний.
Абдоминальные сосуды, формирующие синдром «головы медузы»
Какие профилактические действия?
Для того чтобы предотвратить появление патологии голова медузы, требуется придерживаться определенных профилактических действий:
- Правильное питание;
- Поддержание водного баланса. Пить около двух литров чистой питьевой воды в сутки;
- Вести более активный и подвижный образ жизни. Рекомендуется проходить в день не менее пяти километров на свежем воздухе и заниматься активным спортом. Это поможет держать мышцы и сосуды в тонусе;
- Исключить потребление спиртных напитков, сигарет и наркотических средств;
- Регулярно обследоваться у врача;
- Своевременно принимать лекарственные препараты для предотвращения осложнений;
- Употреблять витаминные комплексы для общего укрепления организма.
( 2 оценки, среднее 4 из 5 )
Билиарный цирроз печени
Цуриков Е.А.
26 Марта 2022
Огромное спасибо врачу эндоскописту Кукиб Татьяне Васильевне и анестезиологу Закаряну Гевонду Гургеновичу.
Из-за воспаления гортани не было возможности сделать ларингоскопию, предложили сделать с уколом. Быстро и профессионально сделали свою работу.
Подробнее
Юлия Николаевна Попова
27 Января 2022
Спасибо большое Елене Юрьевне за высокий профессионализм, чёткие и понятные рекомендации и реальную помощь в лечении. Врач провёл тщательный анализ моей ситуации и дал направление на госпитализацию. Сейчас нахожусь в хирургии этого же центра. Планирую в будущем обращаться к Елене…
Подробнее
Кочетков Евгений Павлович
26 Декабря 2021
Выражаю огромную благодарность очень опытному врачу-гастроэнтерологу Шикалевой Веронике Владимировне! Это врач от Бога! Правильный и грамотный подход к лечению, а самое главное – очень доброжелательное и тактичное отношение к пациентам. Благодаря правильно и последоват…
Подробнее
Багапова
24 Декабря 2021
Добрый день! Лопатина Елена Юрьевна потрясающий врач! Спасибо ей огромное за лечение
Подробнее
Прохорченко Анжелика Владимировна.
29 Ноября 2021
Консультацией Инны Юрьевны очень довольны. Доктор предоставила исчерпывающую информацию по моему запросу. Ответила на все дополнительные вопросы. Человек приятный, вежливый. Уже рекомендовала её своей семье и знакомым. Благодарю!
Подробнее
Николаев Михаил Михайлович
11 Ноября 2021
Огромное спасибо Инне Юрьевне за ее труд! Инна Юрьевна — профессионал, влюбленный в свое дело, очень внимательно относится к пациентам, основательно подходит к процессу лечения. Всегда подробно разбирается в проблеме и назначает эффективное лечение.
Подробнее
Екатерина Владимировна Великанова
29 Октября 2021
Инна Юрьевна, доктор с Большой буквы! Заботливо относится к пациентам, очень внимательный и грамотный специалист! Понятно и доступно разъясняет по обследованиям, лечению и по прогнозу заболевания. Назначенные обследования все нужные, ничего лишнего, а курс лечения эффективный!&nb…
Подробнее
Агаркова С.А.
15 Июня 2021
Выражаю сердечную благодарность Валерии Александровне за внимательное, профессиональное и терпеливое отношение к пациентам. Общение с вами дает надежду на выздоровление и на то, что в нашей медицине есть настоящие специалисты своей профессии. Спасибо всему консультатив…
Подробнее
Курочкина Валентина Николаевна
4 Июня 2021
Инна Юрьевна грамотный специалист. Заметно, что хочет вылечить пациента от души. Грамотный подход к работе. Я благодарна ей, что поставила правильный диагноз и подобрала схему лечения.
Подробнее
Птицына Наталья николаевна
5 Марта 2021
Хочу выразить огромную благодарность гастроэнтерологу Чуйковой Ольге , это специалист высокого уровня, при назначении мне удаления опухоли в кишечнике,проверила всю информацию по моим обследованиям в клинике,даже за 2020 и 2019, назначила анализы , не только касаемо этой ситуации…
Подробнее

 Даже при сравнительно быстром течении патологических изменений на формирование цирроза требуется несколько месяцев. В большинстве случаев на это уходят долгие годы. В первое время цирроз, как и многие другие печеночные заболевания, протекает бессимптомно. Затем появляются жалобы на общую слабость, снижение работоспособности. Эти симптомы неспецифичны, и часто объясняются другими причинами.
Даже при сравнительно быстром течении патологических изменений на формирование цирроза требуется несколько месяцев. В большинстве случаев на это уходят долгие годы. В первое время цирроз, как и многие другие печеночные заболевания, протекает бессимптомно. Затем появляются жалобы на общую слабость, снижение работоспособности. Эти симптомы неспецифичны, и часто объясняются другими причинами.