Повышенное АД наблюдается как при эссенциальной гипертонии, так и при симптоматических формах гипертензии, которые связаны с болезнями почек, ЦНС, эндокринной системы. У здоровых лиц кратковременное повышение давления происходит в стрессовых ситуациях, при «синдроме белого халата». Для диагностики причин назначают лабораторные исследования — общий и биохимический анализы крови, липидный и гормональный профиль, оценку СКФ. Используют инструментальные методы — ЭКГ, ЭхоКГ, УЗИ почек и эндокринных желез. Купирование симптома включает коррекцию образа жизни, гипотензивные лекарства, устранение причин симптома.
Кратковременное повышение артериального давления отмечается при активации симпатоадреналовой системы. Это происходит при стрессах, сильном испуге. АД возрастает умеренно, не сопровождается серьезным ухудшением здоровья. После устранения психотравмирующего фактора состояние нормализуется. При лихорадке показатели тонометра также изменяются, их рост пропорционален уровню температуры тела.
Широко распространенным феноменом является «синдром белого халата». Во время измерения АД в медицинском учреждении (например, при профосмотре) его уровень превышает норму.
Это объясняется волнением и нервозностью, которые пациент испытывает при виде медицинских работников. При этом самостоятельный контроль давления в домашних условиях не показывает отклонений от нормы.
Считается, что наличие такого синдрома повышает риск развития гипертонической болезни в будущем.
Артериальная гипертензия
Первичная артериальная гипертония — самая частая патологическая причина повышенного АД. Проблемы с артериальным давлением преимущественно начинаются после 50 лет.
При измерении тонометром получают показатели выше 140/90 мм рт. ст. Характерна регистрация пропорционально повышенного систолического и диастолического давления.
Диагноз артериальной гипертензии устанавливают, если указанные значения были получены при 3-х независимых измерениях.
Кардиоваскулярные заболевания
Увеличение систолического давления — типичное проявление атеросклероза. Для коарктации аорты более специфично наличие повышенного АД на обеих руках, при измерении показателей на ногах получают нормальные значения. При визуальном осмотре заметно хорошее развитие мышц рук и туловища при сравнительно коротких и слабых нижних конечностях.
Давление повышается при болезни Такаясу (неспецифическом аортоартериите). Патогномоничный признак — повышенное АД регистрируется на руке и ноге одной половины тела, а с другой стороны уровень остается нормальным.
Симптомы появляются у больных молодого возраста, чаще между 15 и 30 годами.
Гипертензия наблюдается при стенозах сонных и вертебробазилярных артерий, недостаточности аортального клапана, полной атриовентрикулярной блокаде.
Заболевания почек
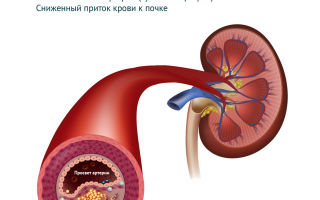
Наличие симптома при поражении почек связано с повышенным выбросом в кровь вазоконстрикторных факторов, задержкой воды и солей в тканях.
Для ренальных форм гипертензии характерно наличие резко повышенного диастолического давления (до 110 мм рт. ст. и выше) при относительно небольшом росте систолического.
Подобная клиническая картина чаще возникает у пациентов молодого и среднего возраста. Появлению повышенного АД способствуют несколько групп болезней:
Эндокринные расстройства
Периодические резкие колебания АД встречаются у женщин при осложненном течении климакса. Симптом сопровождается интенсивным покраснением кожи, потливостью. Он вызван гормональной перестройкой организма, нарушениями вегетативной иннервации сосудистого тонуса. Гормоны играют большую роль в регуляции артериального давления, поэтому его повышение провоцируют следующие эндокринные болезни:
- Тиреотоксикоз. При тиреоидной патологии регистрируется изолированная систолическая гипертония, а диастолическое АД в норме или даже снижено. Наблюдается тахикардия, тремор пальцев, горячая и сухая кожа. Патогномоничный симптом — экзофтальм.
- Феохромоцитома. Опухоль мозгового слоя надпочечников проявляется увеличением давления до крайне высоких цифр — от 180/120 мм рт. ст. Симптоматика, как правило, определяется у больных в возрасте 20-40 лет. При феохромоцитоме беспокоят тахикардия, тахипноэ, сильная головная боль.
- Болезнь Иценко-Кушинга. Происходит стойкое, рефрактерное к медикаментозной терапии увеличение давления. Систолическое и диастолическое давление увеличивается равномерно. Типично сочетание повышенного АД с ожирением верхней половины туловища, багровыми стриями, повышенным оволосением.
- Гиперальдостеронизм. Характеризуется стабильным и неуклонным повышением давления, которое не купируется стандартными препаратами, помимо калийсберегающих диуретиков. Кроме повышенного АД, выявляются мышечная слабость, функциональные парезы, парестезии.
Гестоз беременных
Преэклампсия, возникающая во второй половине срока беременности, сопровождается повышением АД более 140/90. Одновременно с гипертонией отмечаются сильные отеки, головные боли, тошнота.
При отсутствии лечения артериальное давление поднимается до очень высоких показателей, к симптоматике присоединяются нарушения зрения, рвота.
Если на фоне повышенного АД и нефропатии развиваются судороги, говорят о переходе состояния в стадию эклампсии.
Колебания АД — один из самых частых побочных эффектов медикаментозного лечения. Давление обычно изменяется спустя некоторое время после начала приема лекарства. Исключения составляют средства с симпатомиметической активностью, которые провоцируют резкий скачок АД сразу после использования. Осложнение в виде повышенного давления возможно при приеме следующих групп лекарственных средств:
- Гормоны: глюкокортикоиды, пероральные контрацептивы.
- Препараты, влияющие на ЦНС: ингибиторы МАО, трициклические антидепрессанты.
- Нестероидные противовоспалительные средства (при длительном применении).
- Симпатомиметики: эфедрин, тирамин.
Редкие причины
Диагностика
На первичном осмотре врач-кардиолог проводит физикальное исследование, измеряет давление на руках и ногах. Для получения максимально достоверных результатов назначается суточное мониторирование АД (СМАД). Диагностический поиск направлен на поиск этиологических факторов, которые стали причиной повышенного АД. План обследования обычно включает:
- ЭКГ. По данным электрокардиограммы выявляют признаки гипертрофии миокарда, нарушения процессов реполяризации. При изменении АД в сторону повышенного могут встречаться единичные экстрасистолы и другие нарушения ритма, обнаруживаться проявления врожденных или приобретенных пороков развития сердца.
- УЗИ. При помощи эхокардиографии оценивается функция сердца. Зачастую визуализируют гипертрофию миокарда левого желудочка. Чтобы исключить ренальную гипертензию, обязательно выполняется УЗИ почек, допплерография почечных артерий. По показаниям делают сонографию основных желез внутренней секреции.
- Стандартные анализы. Проводится общий анализ крови, измерение уровня глюкозы натощак. При биохимическом исследовании изучают уровни мочевины и креатинина, липидный спектр — уровни холестерина, разных фракций липопротеидов. В общем анализе мочи определяют количество белка и клеточных элементов.
- Расширенные лабораторные анализы. При наличии типичных симптомов эндокринной патологии исследуют уровень ряда гормонов: кортикостероидов, альдостерона, катехоламинов. Для оценки функции почек вычисляется клиренс креатинина. Для исключения метаболического синдрома рекомендован тест толерантности к глюкозе.
- Дополнительные инструментальные исследования. Для определения кардиоторакального индекса, формы и размеров сердца производится обзорная рентгенография ОГК. Чтобы подтвердить атеросклеротическое поражение сосудов, осуществляется ангиография. Для более детального изучения структуры почек, надпочечников, назначают КТ, МРТ.
Лечение
Помощь до постановки диагноза
Нормализацию повышенного уровня АД начинают с немедикаментозных мероприятий. Чтобы снизить нагрузку на сердце, в рационе питания нужно ограничить количество поваренной соли и жидкости.
При нарушениях липидного обмена исключают животные жиры. Необходимо наладить режим дня: выделить достаточное время на сон, добавить посильную физическую активность.
Полностью исключается употребление алкоголя, курение.
Консервативная терапия
Медикаментозное лечение проводится с учетом этиологии повышенного артериального давления. При симптоматических состояниях, обусловленных стрессами, целесообразно назначить седативные препараты.
Для устранения гипертонии при тиреотоксикозе эффективны тиреостатики.
Большинство случаев повышенного АД требуют применения классических гипотензивных препаратов, которые в кардиологии подразделяются на 5 групп:
- Диуретики. Преимущественно рекомендованы пожилым больным с сопутствующей сердечной недостаточностью, отеками. Средства не используют при беременности, гиперкальциемии, подагре.
- Ингибиторы АПФ. Показаны при повышении давления в сочетании с левожелудочковой дисфункцией, сахарным диабетом, заболеваниями почек. Не назначаются беременным.
- Блокаторы рецепторов ангиотензина II. По механизму действия БРА схожи с предыдущей группой препаратов, но вызывают меньшее число нежелательных эффектов. Недостатком является высокая цена.
- Антагонисты кальция. Обладают сосудорасширяющим действием, поэтому зачастую применяются при резком увеличении диастолического АД. Дополнительный эффект препаратов — антиаритмическое действие.
- Бета-адреноблокаторы. В качестве монотерапии могут рекомендоваться молодым пациентам. Также принимаются при сопутствующей хронической сердечной недостаточности, тахиаритмиях.
Хирургическое лечение
Оперативное лечение в основном применяется при секретирующих опухолях эндокринной системы, которые отличаются терапевтической рефрактерностью повышенного АД.
Показано хирургическое удаление феохромоцитомы, аденомы коры надпочечников, субтотальная резекция щитовидной железы.
При ренальных причинах гипертонии проводят реконструктивные операции на почечных артериях, в запущенных ситуациях — нефрэктомию.
Кардиохирурги и сосудистые хирурги занимаются лечением некоторых кардиоваскулярных причин повышенного давления. При коарктации аорты осуществляется коррекция порока, после чего симптомы исчезают. Пациентам с аортальной недостаточностью требуется протезирование сердечного клапана. При полной АВ-блокаде, вызывающей гипертензию, имплантируют постоянный кардиостимулятор.
Гипертония (Артериальная гипертензия): симптомы, лечение, причины возникновения
Резкое повышение артериального давления, имеющее единовременный характер, доставляет человеку немало неудобств, но не считается заболеванием.
Если же патология приобретает стойкий характер, и уровень давления не опускается ниже пределов 130/90, врачи диагностируют гипертонию. Ее опасность – в негативном влиянии на работу внутренних органов, резком ухудшении самочувствия и ограничения работоспособности.
Заболевание имеет быстро прогрессирующий характер, и в избавлении от неприятных симптомов не обойтись без квалифицированной медицинской помощи.
Причины развития гипертонии
Мелкие сосуды, пронзающие все тело человека, со временем становятся меньше, и кровоток в них затрудняется.
При сохранении обычного давления крови механическое воздействие на сосудистые стенки увеличивается, и сердцу приходится предпринимать больше усилий, чтобы обеспечить полноценный кровоток по всему телу.
Результат – повышение артериального давления, чувство общей слабости и ухудшение самочувствия.
Сужение мелких сосудов наблюдается:
- у пациентов любого пола от 55 лет и старше;
- при увеличении уровня холестерина в крови до 6,5 ммоль на литр;
- у курящих пациентов;
- у лиц с избыточной массой тела;
- под влиянием наследственного фактора;
- при развитии сахарного диабета;
- в случае гиподинамии и малоподвижного образа жизни пациента.
Характерные симптомы гипертонии
Признаками артериальной гипертензии выступают:
- шум в ушах из-за прилива крови к голове;
- головные боли, головокружения;
- учащенное сердцебиение;
- отечность;
- состояние озноба на фоне обильного потовыделения;
- нарушение пульсации;
- приступы тревоги и раздражительности;
- чувство усталости и недосыпания;
- отечность и онемение пальцев на ногах и руках.
Симптомы гипертонии носят периодический характер и проходят в состоянии покоя. При отсутствии своевременной медицинской помощи перечень признаков заболевания дополняют:
- падение остроты зрения;
- ухудшение памяти и качества умственной деятельности;
- сбои в работе сосудов и почек
- слабость в руках и ногах;
- изменения походки;
- снижение чувствительности.
У вас появились симптомы гипертонии? Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Степени артериальной гипертензии
Проявления заболевания отличаются в зависимости от конкретной стадии патологии:
- на первой стадии давление поднимается до 180/105 мм, отмечается непродолжительный шум в ушах и головные боли, внимание становится рассеянным;
- на второй стадии повышение давления становится устойчивее, сопровождается болями в области сердца, снижением зрения, у пациента отмечаются признаки повреждения головного мозга и поражения почек с одновременным нарушением деятельности сердечной мышцы;
- на третьей стадии артериальное давление достигает 230/150 мм, кровообращение ухудшается, наблюдаются признаки стенокардии и микроинсультов, отмечается сильное поражение глаз и симптомы энцефалопатии.
Возможные осложнения
При отсутствии контроля и лечения гипертонии у пациента может развиться гипертонический криз, нарушение мозгового кровообращения, отек легких, инсульт или инфаркт. Под влиянием последствий заболевания наблюдается частичная или полная инвалидизация пациента.
Методы диагностики гипертонии
Основой диагностики является наблюдение за пациентом в домашних условиях после нагрузок и в состоянии физического покоя с помощью манометров. Кроме того, говорить об артериальной гипертензии позволяют результаты:
- фиксации факторов риска;
- суточного мониторинга артериального давления;
- электрокардиограммы;
- заключений нефролога, эндокринолога и невролога;
- анализов крови и мочи;
- УЗИ почек и сердца;
- рентгенограммы грудной клетки.
Способы лечения гипертонии
Тактика лечения подбирается в зависимости от возраста пациента, степени развития заболевания, причин возникновения признаков гипертонии и т.д.
- Консервативное лечение с помощью препаратов, стабилизирующих давление. Курс составляет до нескольких недель и проводится под наблюдением специалиста.
- Немедикаментозное лечение. Здесь подразумевается специальная диета при гипертонии с целью снижения калорийности рациона, лечебная гимнастика и занятия физической культурой. Также в числе клинических рекомендаций при артериальной гипертензии коррекция питьевого режима, уменьшение потребления соли, методы психотерапии и стабилизации психоэмоционального состояния пациента.
Методы профилактики гипертонии
Избежать стабильного резкого повышения артериального давления пациенту позволят:
- ежедневная физическая нагрузка;
- отказ от вредных привычек;
- пересмотр рациона в пользу низкокалорийных продуктов с повышенным содержанием витаминов;
- регулярный осмотр врача;
- курсы массажа и т.д.
Частые вопросы
Решение по данному вопросу будет принято на медкомиссии призывников. Но о своем недуге нужно уведомить врачей, проводящих осмотр, и иметь при себе документ с подтверждением диагноза. Если заболевание прогрессирует, возможен полный или временный медицинский отвод, либо прохождение альтернативной службы.
Главный симптом заболевания – повышение и сохранение высокого давления с одновременным резким ухудшением самочувствия, головными болями, тошнотой, учащенным сердцебиением и т.д. Даже редкое повторение подобных случаев должно стать поводом для обращения к врачу. Окончательный диагноз можно поставить только после полноценного обследования пациента.
Патология имеет отношение к заболеваниям сердечно-сосудистой системы, т.к. связана с кровотоком и работой сердечной мышцы.
Однако опасность артериальной гипертензии – в ее способности влиять на другие органы: почки, глаза, головной мозг, легкие, нервную и гормональную систему и т.д.
Поэтому к наблюдению за пациентом и разработке лечебного курса одновременно с кардиологом привлекаются нефролог, эндокринолог, невролог, окулист и т.д.
Вопросы и ответы
Существуют две формы гипертонии (гипертензии): первичная и вторичная. Приблизительно 90-95% пациентов с гипертонией имеют первичную форму. В отличие от вторичной гипертензии, первичная не имеет четко выраженной известной причины возникновения. Поэтому её диагноз ставится после исключения известных причин, которые включают то, что называется вторичной гипертензией. Так, например, АД может симптоматически повышаться при болезни почек и так далее.
Артериальное давление: кровяное давление, возникающее вследствие работы сердца, которое накачивает кровь в сосудистую систему, и сопротивления сосудов.
Показания артериального давления обычно даются как два числа: например, 120 на 80 (пишется как 120/80 мм рт.ст.).
Верхнее число называется систолическим АД (более высокое давление и записанное первое число) — это давление, которое кровь оказывает на стенки артерии, когда сердце сжимается, чтобы прокачать её в периферические органы и ткани. Нижнее число — диастолическое АД (меньшее давление и второе записанное число) — это остаточное давление, оказываемое на артерии, когда сердце расслабляется между ударами.
Нормальное кровяное давление величина относительная, которая зависит от возраста, физических нагрузок, психологического состояния, и даже от приема различных лекарственных препаратов.
Гипертоническая болезнь возникает, когда меньшие кровеносные сосуды тела (артериолы) сужаются, заставляя кровь оказывать чрезмерное давление на стенки сосуда и заставляя сердце работать сильнее, чтобы поддерживать давление. При этом АД достигает или превышает 140/90 мм рт.ст.
Диастолическое давление чаще наблюдается у людей моложе 50 лет. При старении систолическая гипертензия становится более серьезной проблемой. По крайней мере четверть взрослого населения (и более половины из них старше 60 лет) имеют высокое кровяное давление.
Причины и факторы риска
Несмотря на многолетние активные исследования, не существует объединяющей гипотезы для учета патогенеза (механизма возникновения) гипертонической болезни.
При хронической давней гипертонии объем крови и сердечный выброс часто являются нормальными, поэтому гипертония поддерживается повышением системного сосудистого сопротивления, а не увеличением сердечного выброса.
Имеются также свидетельства увеличения тонуса сосудов. Кроме того, свою роль в развитии болезни имеют нарушения нервной и эндокринной регуляции АД.
Многие факторы могут влиять на кровяное давление, в том числе:
- Генетические, которые играют важную роль в возникновении гипертонической болезни.
- Сколько воды и соли в вашем теле.
- Состояние ваших почек, нервной системы и кровеносных сосудов.
- Уровни различных гормонов тела.
- Возраст. Кровяное давление становится выше, когда Вы становитесь старше. Это связано с тем, что кровеносные сосуды становятся более жесткими, когда человек стареет.
У вас повышенный риск возникновения гипертонической болезни, если Вы:
- Страдаете ожирением;
- Часто испытываете стресс или тревогу;
- Пьете слишком много алкоголя;
- Употребляете слишком много соли;
- Имеете семейную историю заболевания:
- Диабетик;
- Курите;
- Ведёте малоподвижный образ жизни;
- Испытываете стресс.
Классификация гипертонической болезни
Единой классификации не существует, однако чаще всего используется рекомендованная ВОЗ. Гипертоническая болезнь в зависимости от степени повышения давления делится на три стадии:
Гипертония 1-й стадии. Мягкая или пограничная стадия. Давление составляет 140/90 мм рт.ст. или выше.
Гипертония 2-й стадии. Умеренная стадия. Давление составляет 160/100 мм рт.ст. или выше.
Гипертоническая болезнь 3 стадии. Тяжелая форма гипертонии. Клиническое систолическое артериальное давление составляет 180 мм рт.ст. или выше, а диастолическое составляет 110 мм рт.ст. или выше.
Заболевание также делится на три стадии, в зависимости от степени развития:
1 стадия: незначительное повышение АД. Жалоб нет, работа сердечно-сосудистой системы не нарушена.
2 стадия: постоянное повышение АД и связанное с этим увеличение левого желудочка сердца.
3 стадия: повышение АД влияет на работу сердца, головного мозга и почек.
Течение гипертонической болезни
Риск, связанный с повышением артериального давления, является непрерывным, при каждом повышении систолического артериального давления на 2-3 мм рт. ст.
Гипертоническая болезнь на 7% увеличивает риск смертности от ишемической болезни сердца и на 10% риск смертности от инсульта. Наиболее распространенной непосредственной причиной смерти, связанной с гипертонией, является сердечная болезнь, но также часто случается смерть от почечной недостаточности.
Осложнения возникают непосредственно из-за повышенного давления (церебральное кровоизлияние, ретинопатия, гипертрофия левого желудочка, застойная сердечная недостаточность, артериальная аневризма и разрыв сосудов), от атеросклероза (увеличение коронарного, церебрального и почечного сосудистого сопротивления), а также от снижения кровотока и ишемии (инфаркт миокарда, церебральный тромбоз, инфаркт и почечный нефросклероз).
Если Ваше артериальное давление плохо контролируется, Вы рискуете получить:
- Кровотечение из аорты, самого большого кровеносного сосуда,
- Хроническую болезнь почек,
- Сердечный приступ или сердечную недостаточность,
- Плохое кровоснабжение ног,
- Проблемы со зрением,
- Инсульт,
- Нарушение мозгового кровоснабжения.
Прогноз
Большую часть времени высокое кровяное давление можно контролировать с помощью медикаментов и изменений образа жизни.
В качестве профилактики заболевания следует:
- отказаться от курения,
- соблюдать режим (особенно правильное чередование трудовой деятельности и отдыха),
- регулярно выполнять физические упражнения (очень хорошо совершать каждодневные пешие прогулки),
- соблюдать диету.
Лечение гипертонической болезни в Инновационном сосудистом центре
- В наших клиниках работают опытные кардиологи, которые могут точно установить причины повышения артериального давления и назначить терапию, соответствующую причинам и стадии заболевания.
- При гипертонической болезни мы всегда проводим тщательный диагностический поиск, выявляя все возможные причины вторичной гипертензии, особенно связанные с поражением сосудов (вазоренальная гипертония, повышение артериального давления на фоне сужения сонных артерий, при наличии опухолей надпочечников).
- В Инновационном сосудистом центре возможно проведение коррекции причин артериальной гипертензии с помощью эндоваскулярных методов (стентирование почечных артерий, радочастотная денервация почечных артерий).
Подробный прейскурант Определяем причины заболевания Назначаем адекватное лечение Контролируем эффект от терапии
- Повторное (многократное) измерение АД;
- Сбор анамнеза (опрос больного о течении его заболевания, наличия сопутствующих болезней, а также болезней ближайших родственников);
- Осмотр больного;лабораторные и инструментальные исследования.
Большую часть времени заболевание протекает бессимптомно. У большинства людей высокое кровяное давление обнаруживается во время посещения врача, когда возникают проблемы с сердцем и почками.
Если Вы испытываете сильную головную боль, тошноту или рвоту, одышку, проблемы со зрением или кровотечения из носа, чувство страха, у Вас может быть тяжелая и опасная форма гипертонической болезни (гипертонический криз).
При симптоматическом течении болезни пациенты испытывают:
- Головную боль;
- Тяжесть в затылке;
- Повышенную утомляемость;
- Бессоницу;
- Одышку.
Правила измерения артериального давления для диагностики артериальной гипертензии:
- Перед измерением пациент должен сидеть в тихой комнате в течение нескольких минут.
- Необходимо выполнить два повторных измерения с интервалом 1-2 мин; при большой разнице первых двух показателей выполнить дополнительные измерения.
- Использовать стандартную манжету (длина — 12-13 см, ширина — 35 см), но иметь большую и маленькую манжеты для толстой и тонкой руки соответственно. Использовать маленькую манжету для детей.
- Манжету на руке необходимо накладывать на уровне сердца вне зависимости от положения пациента.
- На первом визите измерить АД на обеих руках для определения возможной разницы в связи с поражением периферических артерий. В случае значимой разницы выбрать показатели с большими значениями.
- Измерять АД на 1-й и 5-й мин в положении стоя у пациентов пожилого возраста, больных сахарным диабетом, а также в ситуациях при подозрении на возможность снижения АД при перемене положения тела.
- Измерять ЧСС путем пальпации пульса на лучевой артерии (в области запястья изнутри) в течение как минимум 30 с.
Если вы хотите научиться правильно измерять АД в домашних условиях, необходимо соблюдать несколько важных правил:
- пользоваться только аппаратами, которые после покупки были проверены в специализированных организациях. Если вы пользуетесь электронным прибором, который накладывается на запястье, при его использовании необходимо во время измерения держать руку на уровне сердца.
- использовать полуавтоматические устройства вместо ртутных сфигмоманометров, чтобы избежать трудностей при обучении пациентов и ошибок, связанных со снижением слуха у пожилых лиц.
- выполнять измерения в положении сидя после нескольких минут покоя и помнить, что значения АД могут отличаться друг от друга.
- не следует очень часто измерять АД, но обязательно выполнять измерения перед приемом препаратов.
- нужно помнить, что нормальные значения ниже, чем нормальные значения при измерении АД врачом: показатель 135/85 мм рт.ст. при домашнем измерении соответствует 140/90 мм рт.ст. при измерении на приеме у врача.
- необходимо предоставить врачу полную информацию о результатах самоконтроля АД и избегать самостоятельных нарушений режима приема лекарственных средств.
- При систолическом АД 120-139 мм рт.ст. и диастолическом давлении 80-89 мм рт.ст. терапию в настоящее время начинают лишь у пациентов с установленным диагнозом сахарного диабета, заболеваниями сердечно-сосудистой системы и почек. Антигипертензивная терапия при указанном уровне АД рекомендована только при высоком общем риске.
- Тщательный контроль давления без применения лекарственных препаратов показан при умеренном или низком общем риске, когда изменение образа жизни и устранение других факторов риска (например, курения) оказывают наиболее благоприятный эффект.
- Цель лечения — уменьшение АД ниже 140/90 мм рт. ст., а у пациентов с сахарным диабетом и уже установленными сердечно-сосуистми заболеваниями — ниже 130/80 мм рт. ст.
- Если у больного имеется очень высокий риск развития сердечно-сосудистых осложнений, рекомендовано дополнительное назначение ацетилсалициловой кислоты и препаратов, снижающих уровень холестерина.
- Лекарственную терапию у больных с артериальной гипертензией I и II степени при высоком или очень высоком риске развития сердечно-сосудистых заболеваний (ССЗ) необходимо начинать как можно быстрее
- При умеренном или низком риске следует тщательно контролировать АД и другие факторы риска ССЗ в течение нескольких недель или месяцев, используя немедикаментозные методы лечения.
- При недостаточном контроле АД после определенного периода немедикаментозного лечения показано назначение медикаментозной терапии в дополнение к мерам по изменению образа жизни.
Немедикаментозные методы лечения:
- изменение образа жизни
- отказ от курения
- ограничение употребления алкоголя
- снижение массы тела и повышение физической активности
- ограничение соли и коррекция диеты
Медикаментозная терапия (стратегия лечения):
Современное медикаментозное лечение артериальной гипертензии включает комбинацию двух и более препаратов в хорошо переносимых дозах:
- антагонисты кальция
- ингибиторы АПФ
- блокаторы к ангиотензину II
- диуретики (мочегонные препараты)
- b-адреноблокаторы
- альфа-адреноблокаторы
- Лечение гипертонической болезни — препараты
Калибабчук Игорь Антонович Заведующий кардиологическим отделением Инновационного сосудистого центра. Применяет самые современные технологии в лечении ИБС: Стенокардии, Хронической сердечной недостаточности, в лечении Артериальной гипертонии, нарушений ритма и проводимости сердца. Регулярно проходит курсы усовершенствования по основной профессии. регулярно участвует во Всероссийских и международных конференциях и симпозиумах.Записаться на приём
Здравствуйте! Для начала наши врачи проводят омотр пациента, выполняют УЗИ вен. Определяются с объемом операции и дают направление на анализы, ЭКГ и осмотр терапевта. Исходя из результатов вышеперечисленного решаем возможно ли проведение операции или нет. Зачастую возможно. ДОБРЫЙ ВЕЧЕР ДОКТОР !!! Я ФЕДОТОВА ИРИНА МИХАЙЛОВНА ДИАГНОЗ ЛИМФООДЕМА ХОТЕЛА СПРОСИТ У ВАС МОЖНО ЛИ ПРОЙТИ КУРС РЕАБИЛИТАЦИИ ЛИМФОДРЕНАЖ С НАЛ… Появилась сухая трофическая язва на голени, появилась на 3 месяц после операции, аорто-общебедренного шунтирования.Врачи поставили крест на ноге хотят… Лечение критической ишемии мы проводим в нашем стационаре в г. Клин Московской области. Вам надо связаться с главным врачом клиники согласно правилам http://gangrena.info/contact/stacionar/ Пришлите данные в разделе «Переписка с доктором» (доступна после регистрации на сайте) или по почте klinmed@yandex.ru
В Инновационном сосудистом центре консультируют опытные врачи кардиологи. Платный прием кардиолога — это не только осмотр, но и полноценная диагностика — от электрокардиографии до коронарографии. Открытие кардиологического приёма в Псковской области сделало доступным наш высокотехнологичный кардиоцентр для жителей этих областей. В нашей клинике выполняются многие кардиологические эндоваскулярные вмешательства при ИБС,запись нарушений ритма, лёгочной гипертензии. Объем диагностических и лечебных мероприятий гражданину определяет лечащий врач. Медицинская документация оформляется и ведется в соответствии с требованиями нормативных правовых актов. Профилактические, санитарно-гигиенические, противоэпидемиологические мероприятия назначаются и проводятся при наличии соответствующих медицинских показаний. При состояниях, угрожающих жизни, или невозможности оказания медицинской помощи в условиях медицинской организации больной направляется на следующий этап медицинской помощи. Врач кардиолог — это специалист по терапевтическому лечению заболеваний сердца и сосудов. Консультация кардиолога является первым этапом диагностики заболеваний сердца. При осмотре кардиолог установит первичный диагноз и может назначить необходимые дополнительные обследования. Установив диагноз, кардиолог назначит адекватную медикаментозную терапию, немедикаментозные методы лечения или хирургическое вмешательство. Рейтинги кардиологов зависят от их знаний и практического опыта. Доктор клиники ЧКВ или стационара обычно знает, куда можно направить пациента в сложном случае и умеет значительно больше, чем тот, который вёл приём только в поликлинике.
Инновационный сосудистый центр https://angioclinic.ru/
Артериальная гипертония
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Артериальная гипертония — причины появления, при каких заболеваниях возникает, диагностика и способы лечения. Согласно мировой статистике, болезни сердечно-сосудистой системы стоят на первом месте среди всех причин смертности населения. Артериальная гипертония – одно из самых распространенных заболеваний системы кровообращения, которое также выступает фактором развития других заболеваний сердца и сосудов, таких как ишемическая болезнь сердца, хроническая сердечная недостаточность, геморрагический и ишемический инсульт. Артериальная гипертония – это стойкое повышение систолического (верхнего) артериального давления выше 140 мм рт. ст. и/или диастолического (нижнего) выше 90 мм рт. ст. Согласно рекомендациям Европейского общества по артериальной гипертонии и Европейского общества кардиологов, для домашнего измерения давления принят критерий артериальной гипертонии от 135/85 мм рт. ст. и выше. К основным симптомам, сопровождающим повышение артериального давления, относятся головная боль, тошнота, шум в ушах, сердцебиение, снижение остроты зрения, раздражительность, потливость. Иногда повышение артериального давления может проходить бессимптомно. В этом случае требуется контроль артериального давления. Разновидности артериальной гипертонии Прежде чем говорить о повышенном артериальном давлении (АД), следует понять, каким должно быть давление в норме. Для каждого человека значения артериального давления индивидуальны. Однако существует общепринятая классификация величины АД.
- Оптимальное, где систолическое АД менее 120 мм рт. ст., а диастолическое АД менее 80 мм рт. ст.
- Нормальное, где верхние значения АД находятся в промежутке от 120 до 129 и нижние значения от 80 до 84 мм рт. ст.
- Высокое нормальное, где верхние значения АД находятся в промежутке от 130 до 139 мм рт. ст. и нижние в промежутке от 85 до 89 мм рт. ст.
Артериальная гипертония разделяется по степеням в зависимости от максимальных значений, полученных при измерении давления. 1-я степень – систолическое АД 140-159 мм рт. ст. и/или диастолическое АД 90-99 мм рт. ст. 2-я степень – систолическое АД 160-179 мм рт. ст. и/или диастолическое АД 100-109 мм рт. ст. 3-я степень – систолическое АД 180 и более мм рт. ст. и/или диастолическое АД 110 и более мм рт. ст. Отдельно выделяют изолированную артериальную гипертонию, когда повышается лишь систолическое АД более 140 мм рт. ст, а диастолическое остается в пределах нормальных значений. Причины возникновения повышенного артериального давления Считается, что большинство пациентов с высоким давлением страдают первичной артериальной гипертонией, развитие которой нельзя связать с конкретными причинами. Это так называемая эссенциальная артериальная гипертония, которая чаще возникает у возрастных пациентов. В остальных случаях, когда выявлена определенная причина повышения давления, имеют в виду вторичную артериальную гипертонию. Среди основных причин, приводящих к возникновению вторичной артериальной гипертонии, выделяют:
- Заболевания почек и сосудов почек. Эти патологии ведут к снижению интенсивности кровотока в почках и, как следствие, к выделению почками веществ, способствующих повышению артериального давления и компенсации нарушенного почечного кровотока. Хроническая болезнь почек, хронический гломерулонефрит, мочекаменная болезнь – эти заболевания могут привести к развитию артериальной гипертонии. Среди заболеваний сосудов почек чаще всего отмечается сужение (стеноз) почечных артерий, что может быть врожденной патологией либо возникнуть при атеросклерозе в зрелом возрасте.
- Разные эндокринные заболевания приводят к развитию артериальной гипертонии и других сопутствующих симптомов. Например, при тиреотоксикозе усиливается выработка гормонов щитовидной железы, что сопровождается появлением зоба (увеличением самой железы), подъемом систолического артериального давления, сердцебиением, повышенной возбудимостью и снижением массы тела. При гипотиреозе продукция гормонов щитовидной железы снижается. Патологии сопровождается эндотелиальной дисфункцией и нарушением расслабления гладкомышечных клеток сосудов, что приводит к росту периферического сопротивления сосудов. Это способствует повышению артериального давления. Для таких пациентов характерно увеличение диастолического артериального давления, замедление пульса, слабость и быстрая утомляемость. При феохромоцитоме (опухоли надпочечников) повышается выделение в кровь катехоламинов (адреналина, норадреналина), что ведет к резким скачкам артериального давления до очень высоких значений.
Артериальная гипертония – частый спутник ожирения. Клетки жировой ткани (адипоциты) вырабатывают биологически активные вещества, влияющие на весь организм в целом и, в частности, на сосуды. Также не стоит забывать, что «лишнюю» ткань тоже нужно кровоснабжать, а это ведет к дополнительной нагрузке на сердечно-сосудистую систему.
- Разные заболевания сердца и сосудов могут приводить к высокому артериальному давлению. Например, коарктация аорты – локальное сужение просвета аорты, чаще врожденная патология; атеросклеротическое сужение сосудов.
- Беременность (преэклампсия).
- Артериальная гипертония при приеме некоторых лекарственных средств: пероральных контрацептивов, анаболических стероидов, глюкокортикостероидов, антидепрессантов.
Следует помнить о факторах, способствующих развитию артериальной гипертонии: наследственная предрасположенность, длительное нервное перенапряжение, частые стрессовые ситуации, избыточные физические нагрузки, курение, злоупотребление алкоголем и кофе, потребление большого количества соли и жирной пищи. При каких заболеваниях возникает артериальная гипертония? Артериальная гипертония разделяется по степеням в зависимости от максимальных значений, полученных при измерении давления.
- Атеросклероз, в т. ч. почечных артерий.
- Поражение почечных сосудов (тромбоз, эмболия, стеноз, сдавление почечных сосудов опухолью или органом).
- Хронический пиелонефрит.
- Хронический гломерулонефрит.
- Хроническая болезнь почек.
- Заболевания щитовидной железы (гипо- и гипертиреоз).
- Болезнь и синдром Иценко-Кушинга.
- Феохромоцитома.
- Первичный гиперальдостеронизм.
- Метаболический синдром.
- Коарктация аорты.
- Преэклампсия.
К каким врачам обращаться при повышении артериального давления? Для выявления причин повышения давления первоначально следует обратиться к терапевту. Врач проведет осмотр и назначит необходимый объем обследований и консультации специалистов. Среди них могут быть: Диагностика и обследования при повышении артериального давления В первую очередь необходим самостоятельный контроль АД в домашних условиях с ведением дневника, где следует фиксировать все измерения давления по времени, прием лекарственных средств и эпизоды стресса, которые могли бы спровоцировать подъем АД. Всем пациентам на первом этапе обследования назначают следующие лабораторные исследования:
- клинический анализ крови;
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани…
- биохимический анализ крови (контроль уровня холестерина;
Холестерин общий (холестерин, Cholesterol total)
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%…
липопротеинов очень низкой; низкой; и высокой плотности для оценки риска атеросклероза, Холестерин-ЛПНП (Холестерин липопротеинов низкой плотности, ЛПНП, Cholesterol LDL)
Синонимы: ЛПНП; Липопротеины низкой плотности; ЛНП; ХС ЛПНП; Холестерин липопротеинов низкой плотности; Холестерол бета-липопротеидов; Бета-липопротеины; Бета-ЛП. LDL; LDL-C; Low-density lipoprotein cholesterol; Low density lipoprotein. Краткая характеристика определяемого вещества…
Холестерин-ЛПВП (Холестерин липопротеинов высокой плотности, HDL Cholesterol)
Синонимы: Липопротеиды высокой плотности; ЛПВП; ЛВП; ХС ЛПВП; альфа-холестерин; α -холестерин. High-density lipoprotein cholesterol; High density lipoprotein; Alpha-Lipoprotein Cholesterol; α-lipoprotein cholesterol; α-Lp cholesterol; HDL; HDL-C; HDL Cholesterol. Краткая…
электролитов крови – калия, натрия, хлора, кальция; Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал…
Кальций общий (Ca, Calcium total)
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин
Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа…
Глюкоза (в крови) (Glucose)
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони…
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со…
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Свободный, не связанный с транспортными белками плазмы крови тироксин. Синонимы: Анализ крови на свободный тироксин. Free T4; Free Form of Thyroxin. Краткая характеристика определяемого вещества Тироксин свободный
Тироксин (Т4) – один из двух основных тиреоидных гормонов щитовидной жел…
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Синонимы: Свободный трийодтиронин.
Free T3. Краткое описание исследуемого вещества Трийодтиронин свободный
Трийодтиронин свободный (Т3св.) относится к тиреоидным гормонам и является не связанной с белками биологически активной фракцией общего трийодтиронина (Т3общ.), который секретируется клетка…
тиреотропного гормона – ТТГ; Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы. Синонимы: Тиреостимулирующий гормон; Тиреотропин. Thyroid-stimulating Hormone; TSH; Thyrotropin. Краткая характеристика т…
антител к тиреопероксидазе; антител к тиреоглобулину). При необходимости врач может назначить комплекс лабораторно-инструментальных методов обследования:
- суточное мониторирование артериального давления;
- электрокардиографическое исследование;
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
почечных/подвздошно-бедренных артерий;
Лечение артериальной гипертонии Артериальная гипертония – заболевание, развитие которого зависит от множества факторов, и поэтому первой рекомендацией в коррекции высокого давления является изменение образа жизни. Во-первых, вносят изменения в рацион: ограничивают потребление консервированных и готовых продуктов, соусов и майонеза, постепенно уменьшают количество соли, добавляемой в пищу. В меню следует включить больше свежих овощей, фруктов и молочных продуктов. Также следует ограничить прием алкоголя и курение. При наличии избыточной массы тела и отсутствии противопоказаний используют диету. Регулярные умеренные физические нагрузки не менее получаса в день способствуют нормализации сосудистого тонуса. Не следует ожидать быстрого эффекта от диеты и физкультуры. Однако в начале заболевания именно эти действия могут сыграть положительную роль. В зависимости от стадии и степени болезни назначается медикаментозная терапия. В клинической практике используют несколько групп препаратов для лечения артериальной гипертонии:
- диуретики (мочегонные препараты);
- бета-адреноблокаторы;
- антагонисты кальциевых каналов;
- ингибиторы ангиотензинпревращающего фермента (иАПФ);
- анатагонисты рецепторов ангиотензина II;
- препараты центрального действия.
В зависимости от причины развития и течения заболевания, а также от сопутствующих заболеваний врач назначает индивидуальную схему лечения. Подобранная лечащим врачом терапия, постоянный прием лекарственных средств и изменение образа жизни помогут нормализовать артериальное давление. Что делать при высоком давлении? Давление не следует снижать быстро: за первые два часа при оказании помощи АД должно снизиться не более чем на 20% от исходного высокого уровня. Когда АД умеренно повысилось, но при этом общее самочувствие стабильно (нет других симптомов), следует попробовать уснуть или полежать с закрытыми глазами. Если после отдыха давление остается высоким, необходимо принять рекомендованные лечащим врачом медикаменты. Если повышение артериального давления сопровождается сильной головной болью, головокружением, одышкой, нарушением зрения, болью за грудиной, тошнотой или рвотой, необходимо вызвать скорую помощь. Источники:
- Чазова Е.И., Ощепкова Е.В., Жернакова Ю.В. Клинические рекомендации «Диагностика и лечение артериальной гипертонии» // Кардиологический вестник. 2015,1:3-30.
- Остроумова О.Д., Кочетков А.И. Новый пересмотр Европейских рекомендаций по диагностике и лечению артериальной гипертонии 2018 г.: важнейшие аспекты применения в реальной клинической практике // Consilium Medicum. 2019; 21 (1): 9-16. DOI: 10.26442/20751753.2019.1.190183
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.