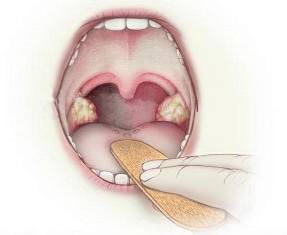
Белый налет в горле по своему характеру это густой экссудат, который располагается на слизистых оболочках ротоглотки и, в некоторых случаях, мягкого неба.
Согласно данным медицинской статистики, состояние встречается в 25% клинических ситуаций, сопряженных с обращениями к отоларингологу. Это довольно большая цифра.
Появление светлого налета обычно сопровождается покраснением, интенсивными болями, дискомфортом при дыхании и иными неприятными ощущениями.
Почему в горле образуется налет?
Белый налет на задней стенке горла и на миндалинах является продуктом жизнедеятельности бактериальной и грибковой флоры.
Наиболее часто речь идет о следующих микроорганизмах:
- Стафилококках. Особенно золотистой разновидности патогенного агента. Вызывает тяжелые поражение ротоглотки острого характера.
- Стрептококках. Вызывают вялотекущие формы болезни со скудными проявлениями.
- Грибках. Обычно, рода Кандид. Провоцируют появление белого творожистого налета в глотке.
- Нетипичной флоре вроде хламидий и иных структур.
Для вирусного поражения появление налета белесого цвета нехарактерно.
В крайне редких случаях речь может идти об ороговении слизистых оболочек. Визуально это выглядит как белесые пятна, но на самом деле это атипично измененные клетки эпителия.
Ангина
Также называется острым тонзиллитом и является самым распространенным заболеванием с указанными симптомами. По своему характеру это инфекционно-воспалительный процесс, вовлекающий гланды и, частично, мягкое небо.
При хронический форме ангины, белый налет на горле у взрослого образуется на самих миндалинах, а наличие его в области задней стенки глотки характерно для катаральной формы. Однако это не единственный симптом заболевания.
Проявления включают в себя интенсивные жгучие боли в области горла. Пациент испытывает проблемы с вдохом и выдохом, не может нормально сглотнуть, ощущает инородное тело в верхних дыхательных путях.
Все это обусловлено увеличением миндалин. Возможно становление отечности гортани или даже ларингоспазма. Эти состояния чреваты развитием удушья и механической асфиксии. Летальный исход в такой ситуации весьма вероятен.
Помимо этого наступает гипертермия — повышение температуры тела. Обычно до отметок в 38-39 градусов Цельсия. Встречается только при остром процессе, хроническая фаза патологии или же стрептококковое поражение горла протекает без температуры или с минимальным ее повышением.
Материалы по теме:
Причины развития патологического процесса всегда инфекционные.
Наиболее часто обуславливают болезнь стафилококки и стрептококки (пиогенная флора). Белый налет — продукт жизнедеятельности бактериальных агентов.
Лечение проводится с помощью антибиотиков широкого спектра действия, противовоспалительные нестероидного происхождения, антисептиков в форме растворов и других препаратов.
Дифтерия
Развивается, по преимуществу, у детей. Чуть реже у взрослых. В наши дни встречается крайне редко и только в том случае, если в ранние годы человек не прививался.
Болезнь провоцируется дифтерийной палочкой и характерной чертой является появление плотного, серовато-белого налета на задней стенке глотки и мягком небе.
При попытке его счистить, появляется интенсивная кровоточивость, сам по себе экссудат не растворяется в воде, что является патогномоничным (характерным) признаком болезни.
Помимо появления налета также наблюдаются сильные боли в области ротоглотки, усиливаются они при глотании, разговоре. Увеличиваются регионарные лимфоузлы (шейные), начинается вторичный лимфаденит.
Заболевание сопровождается разрастанием небных миндалин, их отечностью.
Объективно при осмотре выявляются аномально разросшиеся структуры ротоглотки, белый налет, рыхлость задней стенки глотки и т.д. Повышается температура, возможны симптомы общей интоксикации и затруднение дыхания.
Лечение специфическое, с применением противовоспалительных нестероидного происхождения, антибиотиков, бактериофагов и антисептиков.
Кандидоз
Также называется молочницей. Наиболее часто появляется у пациентов младшего возраста, особенно младенцев. Горло в белом налете, особенно мягкое небо, задняя стенка глотки, миндалины.
Также экссудат покрывает всю ротовую полость щеки, язык, губы. Как правило, у детей другими симптомами кандидоз не сопровождается. От налета можно избавиться механически.
У взрослых болезнь протекает тяжелее, с появлением общих симптомов: повышенной температуры тела, слабости, сонливости и симптомов интоксикации организма.
Отмечают боли в глотки, горло красное с белым налетом, в редких случаях присутствует удушье, неприятный кислый запах изо рта. Это обусловлено активным размножением кандидов в ротовой полости.
Основная причина развития симптома кроется в снижении иммунитета. В той или иной мере каждый инфицирован грибками, они относятся к условно-патогенной флоре. Но болеют не все.
Лечение должно быть систематическим, комплексным. Применяются нестероидные противовоспалительные препараты, антибиотики для предотвращения вторичного бактериального поражения, антисептические растворы.
Фарингомикоз
Близкий «родственник» кандидоза. По своему характеру является воспалительным поражением ротоглотки и мягкого неба.
Небно-глоточная дужка покрывается белым или сероватым налетом, который счищается при механическом воздействии, а также смазывании специальными антисептическими растворами.
Растворяется в воде, потому объем может уменьшаться при полосканиях.
Фарингомикоз сопряжен с болями в горле при глотании, нарушениями голоса, вплоть до полного его исчезновения. Анатомические структуры дыхательных путей красные, гиперемированные, отечные. Лечение идентичное кандидозу.
Стоматит
Представляет собой воспалительное поражение слизистых оболочек ротовой полости. В патологический процесс может вовлекаться также и глотка.
Белый налет покрывает горло без температуры, появляется на мягком небе и характеризуется безболезненностью, трудно снимается механическим способом.
Патогномоничным признаком является появление беловатых или желтых язвочек на слизистых. При некротической форме образуется серый экссудат, разложение тканей.появляется на мягком небе, характеризуется безболезненностью, но трудно снимается механическим способом.
Лечение проводится у стоматолога в обязательном порядке. При вовлечении в болезнетворный процесс эпителия глотки потребуется помощь отоларинголога.
- Терапия проводится нестероидными противовоспалительными, антисептиками, антибиотиками, противогрибковыми препаратами, противовирусными средствами.
- Стоматит может быть бактериальным, грибковым, вирусным, что обуславливает множество возможных вариантов лечения.
- Если имеет место некротический процесс, назначаются специализированные препараты, ускоряющие процесс отторжения патогенных тканей.
Сифилис
Если болит горло и белый налет, на задней его стенке причиной тому может быть сифилис.
Встречается подобное крайне редко, но полностью исключать развитие заболевания, особенно при недавних незащищенных половых контактах орально-генитального характера, нельзя.
Характеризуется безболезненностью и невозможностью удаления механически. Нужно обследоваться и обнаруживать сопутствующие симптомы, они достаточно специфичны.
Лейкоплакия ротовой полости
Представляет собой неопластический процесс. Обычно, лейкоплакия поражает половые органы, полость рта — нехарактерная локализация патологического процесса.
Встречается заболевание у курящих людей и лиц, злоупотребляющих алкоголем.
В переводе лейкоплакия означает «белая бляшка», что точно характеризует патологию. В ходе процесса на миндалинах, мягком небе, языке, щеках, глоточной дужке образуются белые и желтоватые пятна. Они не удаляются механически.
По своему характеру это ороговевшие клетки эпителия, а не налет. Участки гиперкератоза безболезненны. Опасность патологии заключается в возможном злокачественном перерождении таких областей.
Гиперкератоз претерпевает несколько трансформаций:
- на первой стадии участок выглядит как небольшое плоское пятно;
- затем оно превращается в бородавчатую структуру белесого оттенка;
- наконец происходит изъязвление анатомических структур.
Лечение малоинвазивное, с применением криодеструкции, фотокоагуляции и т.д.
Классический фарингит
- При нем налет образуется в области небно-глоточной дужки, а также мягкого неба.
- Характерно покраснение заглоточных миндалин и жгучие болезненные ощущения в горле.
- Лечится так же как и ангина, преимущественно антибиотиками, к которым у возбудителей есть чувствительность.
Причина неприятного симптома так же может скрываться в банальном несоблюдении гигиенических правил обработки полости рта. Но это редкость.
О чем говорит повышение температуры и ее отсутствие?
Повышение температуры тела говорит об остроте процесса. Чем выше показатели термометра, тем активнее протекает болезнь. Но практика показывает, что отсутствие гипертермии далеко не всегда коррелирует с остротой процесса.
Все зависит от силы иммунитета и интенсивности реакции организма на внешние и внутренние раздражители.
При некоторых заболеваниях даже в активной фазе температуры может и не быть. Например, при лейкоплакии.
Отсутствие гипертермии в большинстве случаев говорит о хронизации процесса.
Что необходимо обследовать?
Специфические обследования проводятся по назначению лечащего специалиста. В первую очередь рекомендуется обратиться к терапевту.
Он поможет определиться с дальнейшей тактикой диагностики, проведет рутинные мероприятия, вроде первичного осмотра зева, измерения температуры тела, прослушивания легочного звука (возможно, речь идет о вторичном процессе).
В дальнейшем нужно обращаться к профильным специалистам:
- Отоларингологу.
- Стоматологу.
- Онкологу (при лейкоплакии).
Любой врач на первичной консультации проводит устный опрос пациента на предмет жалоб. Важно зафиксировать всю информацию для дальнейшего анализа.
Далее специалист собирает анамнез: узнает, чем страдал или страдает пациент в данный момент. Особенно важно установить факты наличия хронических болезней любого типа и характера и некоторые иные.
Чтобы поставить и верифицировать диагноз потребуется провести ряд исследований:
- Общий анализ крови. В случае наличия инфекционных поражений, демонстрирует воспалительный процесс. На него указывает лейкоцитоз, высокая скорость оседания эритроцитов.
- Биохимия венозной крови. Повышается щелочная фосфатаза и некоторые иные показатели.
- Исследование ротовой полости, оценка состояния зева (на приемах у стоматолога и ЛОР-врача).
- Ларингоскопия. Для объективной оценки состояния гортани.
- Мазок из зева, исследование налета. Проводится бактериологический посев, серологическая оценка.
- Биопсия участка лейкоплакии.
- Гистологическое исследование клеточных структур. Назначается также при гиперкератозе.
Не обязательно сдавать все анализы. В большинстве ситуаций хватает визуального осмотра и мазка из зева, поскольку речь идет о тонзиллите или фарингите.
Однако если причина осталась неясной, кроме этих обследований врач может назначить и другие манипуляции.
Общие принципы лечения
Лечение заключается в устранении первопричины белого налета в глотке. Принципы терапии отличаются в зависимости от заболевания.
При инфекционном поражении назначаются специализированные препараты:
- противовоспалительные нестероидного происхождения.
- антисептики в форме растворов.
- антибиотики. Только после оценки характера поражения и типа возбудителя;
- противомикозные средства. Эффективны если заболевание вызвано дрожжеподобными грибками;
- лейкоплакия лечится с помощью криодеструкции (окисью азота), фотокоагуляции, радиоволновым методом.
На усмотрение врача назначаются и иные методики терапии.
Белый налет в горле — это патологический экссудат, который, в большинстве случаев, является продуктом жизнедеятельности бактерий и грибков.
Удаление налета — не самоцель. Требуется справиться с первопричиной, тогда нормализуется и общее состояние здоровья пациента. В любом случае, нужно разбираться. Речь может идти о сравнительно безобидных патологиях, а также об опасных состояниях. От этого напрямую зависит прогноз.
Афтозный стоматит — воспаление слизистой оболочки полости рта
Почему появляется белый налет на миндалинах у детей
При отсутствии патологических процессов в органах дыхания слизистая оболочка ротоглотки имеет розовый цвет. Белый налет в горле у ребенка – симптом, сигнализирующий о развитии воспаления в лимфаденоидных тканях и мерцательном эпителии.
Лечение ЛОР-заболевания должно проводиться под наблюдением педиатра после точной постановки диагноза.
Несвоевременное устранение очагов воспаления способствует прогрессированию инфекции и распространению патологических процессов. Ликвидировать гнойный налет на миндалинах и стенках горла позволяет прием противомикробных, антигрибковых и противовирусных средств.
Причины налета
Почему возникает белый налет на миндалинах у ребенка?
Образование налета – признак интенсивной работы иммунной системы организма.
При проникновении болезнетворной флоры в лакуны гланд нейтрофилы, фагоциты и Т-лимфоциты начинают их атаковать. В результате на поверхности лимфаденоидных тканей образуется гнойный налет, который состоит из дегенерированных патогенов, тканевого детрита и нейтрофильных лейкоцитов.
Запоздалое лечение гнойного воспаления может стать причиной развития сепсиса.
Со временем консистенция гнойного экссудата становится более густой и приобретает неприятный запах. В налете, как правило, всегда присутствуют клетки патогенов, которые и спровоцировали нагноение. По этой причине для точной постановки диагноза и определения типа возбудителя специалист берет мазок из зева для микробиологического анализа.
Заболевания
Налет на горле и миндалинах – явный признак инфекционного воспаления слизистых оболочек. Принципы лечения ЛОР-патологии зависят от места локализации очагов поражения, природы возбудителя инфекции и сопутствующих клинических проявлений.
- фарингомикоз;
- тонзиллит;
- ангина Симановского-Венсана;
- стоматит; лейкоплазия полости рта;
- дифтерия;
- кисты на миндалинах.
Следует отметить, что маленькие дети болеют инфекционными заболеваниями чаще взрослых.
Это связано с невысокой реактивностью организма и отсутствием адаптивного иммунитета, который возникает при перенесении болезней. При обнаружении местных проявлений ЛОР-патологи нельзя откладывать визит к педиатру. Запоздалое лечение болезни может вызвать серьезные осложнения, к числу которых относится паратонзиллярный абсцесс, средний отит, синусит и т.д.
Фарингомикоз
Фарингомикозом называют инфекционное поражение слизистых оболочек ротоглотки, которое имеет грибковую этиологию. Заболеванию могут предшествовать хейлит, стоматит, гингивит и другие стоматологические патологии. Возбудителями инфекции чаще всего выступают дрожжеподобные (Candida) или плесневые (Geotrichum) грибки.
К числу характерных клинических проявлений заболевания можно отнести:
- першение и саднение в глотке;
- общее недомогание;
- наличие белого налета в ротоглотке;
- субфебрильную лихорадку;
- шейный лимфаденит;
- головные боли;
- ощущение кома в глотке при глотании.
Белая полоска на миндалине у ребенка сигнализирует о месте локализации грибковых патогенов.
Чаще всего болезнетворные микроорганизмы размножаются в фолликулах небных миндалин и на лимфоидной ткани задней стенки глотки. Лечится заболевание интрафарингеальным и системным применением препаратов противогрибкового действия.
Первостепенную роль в появлении грибкового заболевание и, соответственно, белого налета на миндалинах, играет снижение иммунитета, которое может быть связано с развитием ОРВИ.
Тонзиллит
Ангина (острый тонзиллит) – тяжелое инфекционное заболевание, которое характеризуется поражением основных компонентов глоточного кольца. ЛОР-патология развивается вследствие размножения болезнетворных бактерий или вирусов, реже дрожжеподобных грибков. О появлении воспалительных реакций свидетельствует гипертрофия небных миндалин и отек слизистых оболочек ротоглотки.
В большинстве случаев белый налет на гландах возникает вследствие развития фолликулярной или гнойной формы острого тонзиллита. Типичными проявлениями заболевания являются:
- боль в горле;
- субфебрильная и фебрильная лихорадка;
- увеличение подчелюстных лимфоузлов;
- фиброзно-гнойный налет на гландах;
- общие симптомы интоксикации.
Клинические проявления болезни схожи с симптомами ОРВИ, однако при развитии вирусного заболевания гипертрофия лимфоузлов наблюдается крайне редко. Диагностировать острую ангину позволяют инструментальные исследования, в ходе которых специалист делает забор биоматериала из зева для проведения микробиологического анализа и антигенного теста.
Несвоевременное удаление гнойного налета чревато снижением тканевой реактивности и генерализацией патологических процессов, приводящих к развитию заглоточного абсцесса.
Лечение патологии проводится с помощью антибиотиков, растворных антисептиков и препаратов противовоспалительного и болеутоляющего действия. В случае необходимости ребенку дают жаропонижающие и противоаллергические средства, которые уменьшают отечность тканей и облегчают дыхание.
Ангина Симоновского-Паута-Венсана
Язвенно-пленчатый тонзиллит характеризуется острым воспалением небных миндалин, при котором на поверхности слизистых оболочек образуются язвы грязно-белого цвета.
Развитию ЛОР-заболевания способствует ослабление иммунной защиты, кариес зубов и механические травмы ротоглотки.
Инфекционные процессы провоцируются двумя видами бактерий – спирохетой и веретенообразной палочной, которые обитают в ротовой полости у здоровых детей.
Налет на миндалинах без температуры чаще всего сигнализирует о развитии язвенно-пленчатого тонзиллита.
- увеличение гланд;
- дискомфорт при глотании;
- увеличение регионарных лимфоузлов;
- обильное слюнотечение;
- серовато-белый налет на мягком небе и миндалинах.
Важно! Затяжное течение воспалительных процессов может привести к некрозу мягких тканей.
Лечение детей проводится преимущественно с помощью препаратов местного действия.
Полоскание ротоглотки антисептическими и противовоспалительными растворами предупреждает распространение инфекции. В случае неэффективности санирующих процедур в схему лечения включают прием антибиотиков пенициллинового и цефалоспоринового ряда.
Лейкоплакия
Поражение слизистых оболочек ротоглотки, характеризующееся ороговением многослойного эпителия, называют лейкоплакией.
Образование белого налета обусловлено реакцией слизистых оболочек на воздействие экзогенных или эндогенных раздражителей.
Чаще всего лейкоплакия встречается у детей, страдающих желудочно-пищевым рефлюксом, при котором наблюдается забрасывания желудочного сока в пищевод.
Эрозивная и веррукозная формы заболевания могут стать причиной возникновения недоброкачественных опухолей в ротоглотке.
Несвоевременное устранение раздражающих факторов может привести к трансформации пораженных участков слизистого эпителия и развитию рака. Для устранения белого налета и ороговевших участков слизистой применяют санирующие процедуры и препараты консервативной терапии. Грамотное лечение препятствуют хронитизации патологических процессов и способствует регрессу лейкоплакии.
Стоматит
Провокаторами патологических изменений в слизистой оболочке ротоглотки могут быть глистные инвазии, гастрит, дисфункция ЖКТ, колит, несоблюдение гигиены, дуоденит и т.д.
Развитию стоматита у детей способствует гиповитаминоз, железодефицитная анемия и термические ожоги.
О развитии стоматита сигнализируют:
- гиперсаливация (слюнотечение);
- неприятный запах изо рта;
- язвы и белый налет на слизистых оболочках;
- кровоточивость десен.
В большинстве случаев стоматит проходит самостоятельно в течение 1-2 недель. Ускорить процесс заживления эрозивных образований позволяют полоскания ротоглотки лекарственными отварами на основе зверобоя, календулы, ромашки или шалфея.
Дифтерия
Дифтерия – редкое заболевание, при котором наблюдается поражение слизистых оболочек гортани и ротоглотки.
Возбудителем инфекции является дифтерийная палочка (бацилла Леффлера), которая передается воздушно-капельным путем.
О развитии патологии сигнализирует тяжелая интоксикация, при которой дети жалуются на головные боли, дискомфорт в горле, затрудненное дыхание, лихорадку и отсутствие аппетита.
К числу местных проявлений дифтерии можно отнести:
- отек горла;
- гиперемию слизистых оболочек глотки;
- гипертрофию небных миндалин;
- пленчатый налет на гландах и мягком небе;
- увеличение шейных лимфоузлов.
Гусейнова Ирада
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Пробки в миндалинах
Пробки в нёбных миндалинах (или гландах) — это гнойные скопления в лакунах миндалин. В медицине можно встретить и другие названия этой патологии: гнойные пробки, казеозные пробки.
В большинстве своём это белые пробки, но могут иметь жёлтый, коричневый или серый оттенок, в зависимости от их состава.
Пробки в миндалинах могут быть мягкими на ощупь или более твёрдыми, если в их составе большое количество кальция. Их размер варьируется от нескольких миллиметров до сантиметра. Их появлению одинаково подвержены как мужчины, так и женщины, независимо от возраста.
Некоторые пациенты ошибочно думают, что такое состояние лечить необязательно. Но это в корне неправильно! Наличие в нёбных миндалинах гнойных скоплений способствует развитию осложнений (причём не только на верхние дыхательные пути, но даже на суставы, почки и сердце!).
Почему же возникает скопление гноя в гландах? Как проводить лечение пробок в миндалинах? И можно ли осуществлять лечение в домашних условиях? Ответы на все волнующие вопросы вы найдёте в нашей новой статье.
Пробки на миндалинах: причины возникновения
Чтобы выяснить этиологию возникновения гнойных скоплений в гландах, нужно понять, какую роль в организме выполняют нёбные миндалины.
Гланды — это важный орган иммунной системы человека, который первый встаёт на пути бактериям и вирусам, попадающим в организм через рот.
Как только «чужаки» попадают на поверхность гланд, в них начинается усиленная выработка лейкоцитов, вступающих в схватку с патогенными микроорганизмами.
В результате таких «боевых действий» в лакунах гланд скапливаются погибшие лейкоциты, бактерии, остатки эпителия. С течением времени здесь скапливаются минералы, и содержимое лакун начинает затвердевать, образуя казеозные пробки.
Основная причина возникновения пробок — это хронический тонзиллит. Но они также могут образовываться в нёбных миндалинах в силу различных причин:
- скопление стафилококков, стрептококков, пневмококков и других бактерий;
- у людей, имеющих слабую иммунную систему;
- частые ангины;
- наличие в организме вируса герпеса, грибков;
- стоматологические проблемы (кариес);
- вирусные инфекции (грипп, ОРВИ).
Каждая из выше перечисленных причин способна спровоцировать воспаление нёбных миндалин. Увеличивают риск скопления казеозных масс в лакунах гланд неправильное питание, курение, употребление алкоголя.
Просто так, беспричинно, пробки не образуются. Они являются последствием другого заболевания и сигнализируют о том, что в организме идёт воспалительный процесс.
Симптоматика
Скопления маленького размера, как правило, не вызывают яркую симптоматику. При скоплениях большого размера у больного могут наблюдаться следующие симптомы воспаления:
- неприятный запах изо рта;
- на поверхности гланд хорошо просматриваются белесоватые точки;
- непрекращающаяся боль в горле;
- боль во время глотания;
- может быть повышена температура тела до 37-37,7 градусов;
- ощущение дискомфорта в месте скопления гнойных масс;
- отёкшие гланды;
- слабость, вялость, общее недомогание;
- снижение работоспособности;
- потеря аппетита;
- увеличенные лимфоузлы;
- болевые ощущения могут отдавать в уши.
Пробки появляются постепенно, поэтому на ранних этапах развития заболевания больной испытывает только дискомфорт при глотании и першение в горле.
Это состояние крайне опасно для беременных женщин! Помимо того, что оно пагубно сказывается на общем состоянии будущей мамы, оно может негативно отразиться на развитии плода и при самом плохом исходе спровоцировать выкидыш. Поэтому крайне важно вовремя обратиться к оториноларингологу, чтобы получить грамотные рекомендации, как эффективно лечить тонзиллит во время беременности и избежать осложнений.
Помоги себе сам?
Самая большая ошибка большинства пациентов — чрезмерная уверенность, что удаление казеозных пробок можно провести дома подручными средствами. В ход идёт целый арсенал предметов, которые абсолютно не предназначены для этого: ложки, вилки, зубочистки…
В лучшем случае такая самодеятельность просто не принесёт результата, в худшем — вызовет травму поверхности миндалин и спровоцирует сильное кровотечение, отёк и воспаление! За этим, с высокой вероятностью, последует ангина! Плюс при неправильном надавливании твёрдым предметом на скопление гноя, можно протолкнуть его ещё дальше в толщу миндалины.
Некоторые пытаются полоскать горло, считая, что полоскание принесёт облегчение. Да, чувство дискомфорта в горле временно проходит, но скопления гнойничков не исчезают, ведь раствор для полоскания контактирует только с поверхностью гланд, а проникнуть внутрь её крайне проблематично, правильнее сказать, невозможно. Поэтому такой метод тоже не эффективен.
Лучший метод избавления от пробок — обратиться к врачу-оториноларингологу!
Возможные осложнения
Как уже упоминалось, наличие скоплений казеозных масс не так безобидно, как может показаться на первый взгляд. Опасность подобного состояния заключается в том, что патогенная микрофлора из лакун миндалин может распространиться на другие органы за пределы гланд и спровоцировать различного рода осложнения:
- Паратонзиллярный абсцесс тканей вокруг гланд. В тканях вокруг гланд запускается сильнейший воспалительный процесс. Больной при таком состоянии испытывает боль в горле. Его не покидает ощущение, что в горле застрял инородный предмет. Возникают трудности с глотанием и широким открыванием рта (тризм жевательной мускулатуры). Периодически больного лихорадит, и проявляются другие неприятные симптомы интоксикации организма. Улучшить состояние пациента в этом случае поможет только вскрытие паратонзиллярного абсцесса, иногда и с одномоментным удалением гланд (абсцесстонзиллэктомия).
- Шейная флегмона — это поражение инфекцией клетчатки шеи. Больной в месте воспаления испытывает сильные болевые ощущения, температура тела повышается до 40°С. Опасность состоит в том, что гнойная инфекция может попасть в кровь и вызвать сепсис и гнойное поражение других органов. Гнойник также может спуститься в средостение – футляр, где находится наше сердце. Такое воспаление называется медиастенит. Это заболевание с крайне высокой летальностью!
- Сепсис (заражение крови), вызываемый попаданием в кровь инфекции. Это состояние крайне опасно для человека и требует срочной госпитализации.
- Заболевания почек.
- Заболевания суставов.
- Заболевания сердца.
Лечение пробок в миндалинах
При обращении к лор-врачу пациенту предлагается консервативное лечение, которое включает промывания гланд, физиотерапевтические процедуры и медикаментозную терапию.
Существуют два способа промывания: удаление гноя шприцем и аппаратное промывание. Метод с использованием шприца применяется гораздо реже, в случае если у пациента сильно выражен рвотный рефлекс.
Наиболее эффективно промывание гланд вакуумным способом с помощью аппарата «Тонзиллор».
В нашей лор-клинике для этого используется специальная вакуумная насадка, у которой на сегодняшний день нет аналогов! С помощью этой насадки удаётся эффективно и безболезненно отмыть всё содержимое лакун гланд, и улучшить состояние пациента уже после первого сеанса.
Профилактика
Чтобы предотвратить появление новых гнойных образований следует выполнять ряд несложных рекомендаций. Необходимо уделять особое внимание гигиене полости рта и чистить зубы два раза в день, чтобы избежать скопления во рту патогенной микрофлоры.
Хорошо пролечивать ангину, полностью выполнять все предписания врача, особенно это касается длительности приёма антибиотиков. Нужно вовремя лечить стоматологические заболевания и инфекционные болезни носа, избегать переохлаждений и укреплять иммунитет.
Тогда гланды перестанут доставлять проблемы, а станут другом.
- Пробки в гландах удалять необходимо!
- И делать это нужно только опытному лор-врачу на хорошем оборудовании!
- Приходите, пожалуйста, к нам на приём!
- Мы вам обязательно поможем, ведь лечение нёбных миндалин — наш профиль!
Кандидозный тонзиллит
6 октября 2020
Кандидозный тонзиллит — воспалительное заболевание небных миндалин, которое вызывается грибом Candida Albicans.
Код МКБ-10 кандидозный тонзиллит
- В37.0 Кандидозный стоматит
- В37.8 Поверхностный кандидоз других локализаций
Как часто встречается грибковый тонзиллит
Грибковый тонзиллит составляет до 30% инфекционных заболеваний миндалин и глотки. Часто болеют дети из-за незрелости иммунной системы1.
В 90% случаев грибковые поражения глотки вызваны именно грибом Candida Albicans2.
Причины кандидозного тонзиллита
Возбудителем является гриб рода Candida Albicans, который является нормальным обитателем полости рта. Если его количество резко увеличивается, появляется кандидоз.
Предрасполагающие факторы:
- Курение
- старые зубные протезы и неправильный уход за ними
- работа на вредном производстве
- заболевания эндокринной и пищеварительной систем (гастрит, сахарный диабет, рефлюксная болезнь)
- сердечная недостаточность
- иммунодефицитные состояния
- длительный, бесконтрольный прием антибиотиков и кортикостероидов
- множественный кариес и его осложнения, обилие зубного камня и налета
- часто болеют люди, которые много говорят на работе – лекторы, певцы, учителя3
Классификация кандидозного тонзиллита
Выделяют острую и хроническую формы кандидозного тонзиллита.
Также по клиническим проявлениям выделяют следующие формы:
- Псевдомембранозная
- Атрофическая
- Гипертрофическая
- Эрозивно-язвенная
Симптомы кандидозного тонзиллита
- Белый налет на миндалинах
- Жжение и сухость в горле
- Першение
- Отек слизистой оболочки миндалин
- Температура (чаще до 37,5°С)
- Слабая боль в горле, усиливающаяся при приеме раздражающей пищи
- Осиплость, редко кашель
- Увеличение лимфоузлов шеи
Только миндалины поражаются крайне редко, обычно поражается полость рта (возникает стоматит– заболевание слизистой оболочки полости рта, хейлит — заболевание губ, глоссит — заболевание языка). Чаще всего кандидозный тонзиллит не сопровождается общими проявлениями.
Самая распространенная, ее также называют «молочница». При данной форме во рту образуются белые крупинки, а затем пленки налета, похожего на творог, под налетом находится красная, иногда кровоточащая слизистая.
Происходит разрастание слизистой оболочки, при атрофической форме слизистая напротив истонченная и сухая. При обеих формах на слизистой образуется тонкий белый слой налета.
Налет покрывает не только миндалины, но и переходит на небо и небные дужки.4
Часто наблюдается у больных с иммунодефицитными состояниями. Течение заболевания длительное, оно плохо поддается лечению, часто поражен весь рот и глотка, миндалины застойно-красного цвета, а пленки налета трудно снимаются.
Диагностика кандидозного тонзиллита
Диагноз ставится на основании жалоб, данных осмотра, а также мазка, взятого с пораженного участка. Это делается также для того, чтобы выбрать подходящий препарат.
Профилактика кандидозного тонзиллита
- 1. Своевременное лечение острых форм простудных заболеваний
- 2. Наблюдение и терапия хронических заболеваний
- 3. Прием антибиотиков и кортикостероидов только по назначению врача
- 4. Прием антибактериальных препаратов должен обязательно сопровождаться приемом пробиотиков
- 5. Прием витаминов, особенно, витамина С
- 6. Отказ от курения и других вредных привычек
- 7. Достаточное, рациональное питание
- 8. Ограничение чрезмерного потребления сладкого
- 9. Лечение кариеса, замена старых зубных протезов, снятие зубных отложений
В качестве пищевой добавки можно использовать пастилки Тантум Прополис, они содержат цинк и витамин С, который способствует повышению иммунитета и регенерации тканей, что особенно актуально в осенне-зимний период.
Прополис обладает противовоспалительным и противогрибковым действием, что позволяет снизить риск возникновения грибковых заболеваний.5
Узнать больше
Лечение кандидозного тонзиллита
Лечение включает общую и местную терапию.
- 1. Противогрибковые препараты системного действия (т.е. принимают внутрь) Важно! Назначает только врач.
- 2. Жаропонижающие, обезболивающие препараты при необходимости
- 3. Комплекс витаминов
- 4. Щадящая диета
- 5. Отказ от курения
- 1. Местные противогрибковые препараты в виде кремов, растворов
- 2. Антисептики
- 3. Лечение кариеса и его осложнений
- 4. Щадящая диета
- 4. Физиотерапия
ТАНТУМ® ВЕРДЕ для лечения кандидозного тонзиллита
- ТАНТУМ® ВЕРДЕ обладает противовоспалительным, обезболивающим и противогрибковым действием, эффективен в том числе против грибов Candida Albicans.
- ТАНТУМ® ВЕРДЕ представлен в форме спрея, раствора для полоскания и таблеток.
- Форма спрея удобна при обработке миндалин, действующее вещество доставляется прямо на пораженную область.
- При рассасывании таблеток ТАНТУМ® ВЕРДЕ действие лекарства продолжается около 9 минут, что позволяет препарату действовать дольше.
- Часто кандидозный тонзиллит сопровождается поражением полости рта, поэтому использование раствора для полосканий Тантум® Верде позволит обработать сразу все пораженные участки ротовой полостиб,7,8.
Белый налет и пробки на гландах
Гланды – это миндалины на нёбе, которые расположены близко к гортани. Они состоят из лимфоидной ткани. Относятся к парным органам человека. Гланды исполняют такие функции, как защитная и кроветворная. Кроме этого, принимают участие в выработке иммунной системы.
Поверхность гланд имеет пещеристый характер. Эти углубления называются криптами или лакунами. Воспаление органа приводит к тому, что он покрывается гноем, который закупоривает крипты. Из-за этого образуются пробки.
Далее рассмотрим информацию о том, симптомом каких заболеваний являются воспаление гланд, и что при этом нужно делать.
Причины белого налета и пробок на гландах
В большинстве случаев воспаление гланд свидетельствует о заболевании под названием тонзиллит. Он может быть как острым, так и хроническим.
Кроме этого, появление гнойного налёта может быть вызванное таким причинами:
- частые ОРВИ
- насморк, который продолжается долгое время
- заболевание зубов (кариес)
- дифтерия
- скарлатина
- инфекционный мононуклеоз и пр.
Также пища может быть причиной закупоривания лакун. Такие продукты, как сыр, творог, орехи, семечки могут вызывать оговариваемые последствия.
Лечение воспаления гланд
Воспаление гланд сопутствуется плохим запахом изо рта, чувством постоянного першения в горле, болью в процессе глотания и изменениями в голосе. Но это не все последствия. Гораздо серьёзными является появление проблем с важными жизненными органами, а именно, сердцем, почками и печенью.
Происходят такие появления в силу того, что в кровеносную систему попадают токсины, которые являются последствием возникновения патогенных бактерий в забитых пещеристых телах гланд. Поэтому с лечением гланд не стоит затягивать.
Для этого, в первую очередь, нужно обратиться к врачу за правильным диагнозом и разъяснением метода лечения. Очень часто единственно верным лечением частого воспаления гланд считают оперативное их удаление.
Однако все чаще возникает утверждение, что это не единственный выход из ситуации, консервативный метод тоже позволяет добиться положительных результатов.
Вопреки мнению врачей, которые настаивают на удалении, другие врачи и исследователи считают миндалины очень важным органом.
Он не только исполняет функцию защиты иммунной системы, но даже противостоит появлению клеток злокачественных опухолей. Хроническое воспаление миндалин поддаётся лечению, но занимает длительный процесс.
Для этого существует комплекс мер, который периодически нужно повторять. Это такие меры, как:
- процедуры физиотерапевтического характера, например, УВЧ, ультразвук и другие
- применение лекарственных растворов для полоскания рта
- смазывание миндалин антибактериальными средствами и обкалывание противовоспалительными препаратами
- применение препаратов для укрепления иммунной системы
Удаление гнойных пробок из гланд
Иногда бывает, что очищение происходит природным путём. При этом плотные комки выходят в полость рта, улучшая состояние больного.
Но если воспаление вызванное тонзиллитом, то гной выделяется постоянно, не давая времени на очищение. В больнице могут удалить пробки гноя. Для этого их промывают специальным раствором.
Можно также применить в таком случае вакуумное отсасывание при местной анестезии.
Ни в коем случае не стоит заниматься удаление пробок самостоятельно. Надавливание пальцев или других предметов может лишь усугубить состояние, гной может проникнуть ещё глубже в крипты.
Профилактика пробок в гландах
Для профилактики возникновения гнойных пробок на гландах нужно после приёмов пищи полоскать горло раствором из соды (чайная ложка на стакан тёплой воды). В лечении воспаления горла можно использовать такие средства:
- фурацилин или стрептоцид ( в соотношении 20 г препарата на 100 мл горячей воды)
- раствор хлорофиллипта на спирте
- настой из ромашки( 1ч.л. цветков на стакан кипятка, подождать 20 минут для того, что натянулся)