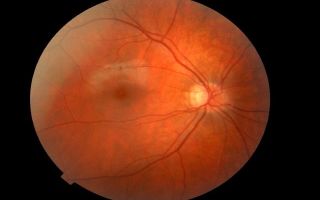
Сетчатка (ретина) – внутренняя оболочка зрительного органа, выстилающая глазное дно.
Она выполняет важную функцию – получает световые и цветовые сигналы от окружающих предметов и преобразует их в нервный импульс для дальнейшей обработки и воспроизведения изображения. Это трудоемкий процесс. Поэтому в сетчатке сосредоточено множество групп клеток, каждая из которых исполняет строго отведенные функции.
Слаженная работа всех структур ретины требует хорошего питания. Оно осуществляется посредством обильного кровоснабжения. Богатое кровообращение и множество мелких сосудов обеспечивают высокий риск патологии сосудов сетчатки и серьезных осложнений.
Причины ангиопатии сетчатки
Ангиопатия сосудов глазного дна отражает сосудистые осложнения системного заболевания организма. Патология сосудов сетчатки может быть первичной. Хотя это, скорее, случай невыясненного этологического фактора. Такое состояние называют идиопатическим.
Среди возможных причин ангиопатии сосудов сетчатки выделяют:
- сахарный диабет;
- артериальные гипертензии;
- аутоиммунные воспалительные поражения сосудов (системные васкулиты);
- гипотония различного генеза;
- искривления позвоночника (преимущественно шейного отдела);
- атеросклероз сосудов;
- травмы (области лица, шеи, головы);
- внутричерепная гипертензия;
- системные заболевания крови;
- инфекционные заболевания в юношеском возрасте;
- родовые травмы и антенатальные аномалии развития у новорожденных;
Помимо заболеваний, протекающих с синдромом ретинальной ангиопатии или осложняющихся ею, выделяют и факторы риска:
- курение;
- возраст старше 70 лет;
- высокая радиация;
- наследственные и врожденные аномалии развития сосудов;
- вредные производственные факторы;
- интоксикация.
Часто сосудистые изменения – результат воздействия факторов риска или закономерный патогенетический процесс основного заболевания. Сосудистую патологию называют фоновой ангиопатией сетчатки.
Группа риска
Наиболее подвержены заболеванию больные сахарным диабетом, гипертонической болезнью. Особенно высокий риск развития ангиопатии сетчатки – при частых «скачках» сахара крови и давления и отсутствия контроля над течением болезни.
Пожилые люди, перешедшие 70-летний возрастной рубеж, попадают в группу риска из-за ослабления эластических свойств сосудистой ткани, иммунитета и большей подверженности хроническим и инфекционным заболеваниям.
Все больные гипертонией, диабетом, атеросклерозом, васкулитами, заболеваниями крови должны проходить ежегодный профилактический осмотр офтальмолога.
Скрининг особых групп населения важен для ранней диагностики и выявления патологий сосудов, возможности своевременного лечения, улучшения прогноза качества жизни.
Также офтальмологическому осмотру должны подвергаться рабочие горячих цехов и заводов, радиоактивных станций.
Классификация ангиопатии сетчатки
Отмечают следующие разновидности ангиопатии глазного дна:
- диабетическая ретинопатия;
- гипертонический тип;
- гипотонический тип;
- болезнь Илза;
- детская ангиопатия;
- травматический тип;
- ангиопатия при беременности.
Диабетическая ангиопатия
Частая причина ретинальной патологии сосудов – сахарный диабет. Ангиопатия – результат длительно протекающего СД. Относится к поздним сосудистым осложнениям заболевания, грозит стойким нарушением зрения, слепотой и инвалидностью.
Сахарный диабет – сложная и коварная патология. Заболевание затягивает в патологический процесс многие органы и ткани. Одна из мишеней – внутренняя выстилка сосудов. Обязательное условие к возникновению диабетической ангиопатии – повышенный уровень глюкозы крови.
Когда сахара в крови слишком много и он не может поступить внутрь мышечных клеток, он начинает связываться с белками крови. Засахаренные белки способствуют высвобождению факторов спазма сосудов. Они также увеличивают агрегационную функцию тромбоцитов, то есть повышают внутрисосудистое свертывание.
Это ведет к образованию микротромбов. Повышается проницаемость сосудистой стенки. Избыток глюкозы является триггером к окислению жиров, белков и углеводов. Посредством окисления повышается уровень свободных радикалов, губительных для эндотелия.
Глюкоза внутри сосудов начинает вступать в реакцию с образованием фруктозы и сорбитола. Эти вещества откладываются в клетках внутренней оболочки сосудов. Результатом химической перестройки развивается отек, стенки капилляров сетчатки утолщаются. Под воздействием обилия химических и структурных изменений клетки сосудов погибают, капилляры разрушаются.
Эритроциты – красные тельца крови, очень пластичные структуры. Их способность менять форму необходима для проникновения в мелкие артериолы и капилляры для полноценного кровоснабжения тканей. Гипергликемия снижает пластичные свойства эритроцитов. Что ведет к убытку кровообращения в сетчатке с ее последующей гипоксией.
Опасное дополнение – ангиоретинопатия сетчатки развивается быстро. При этом патологии подвержены оба глаза. Патоморфологические изменения ведут к фиброзному росту на сетчатой оболочке с переходом на диск зрительного нерва и угрозой необратимой потери зрения.
Клинически ретинопатия, как и сам сахарный диабет, никак не проявляется. Нарушение остроты зрения появляется при далеко зашедшей стадии ангиопатии, говорит о глубоких функциональных и органических изменениях в ретинальной области. Поэтому диагноз ставится на основании выявления сахарного диабета и офтальмологического исследования глазного дна.
Гипертоническая ангиопатия
Механизм повышения давления обусловлен избыточным образованием вазоконстрикторов – веществ, обеспечивающих сужение сосудов. При артериальной гипертонии сосудистая стенка постоянно спазмирована. Кроме того, ток по суженным сосудам усилен, кровь сгущена. То же происходит и в ретине.
Постоянный артериоспазм сетчатки, сгущение крови обуславливает образование тромбов, повышение проницаемости стенки, отек и снижение обеспечения кислородом. Постепенно отечная стенка сосудов замещается фиброзной (рубцовой) тканью, сдавливает венозные капилляры и венулы.
Симптоматические признаки незначительны и могут проявляться только при эпизодах повышения давления – туман, «мушки», «блики» перед глазами.
Когда у пациента наблюдается целый букет заболеваний – сахарный диабет, гипертония, врожденная аномалия развития сосудов, курение с многолетним стажем (что в медицинской практике встречается очень часто), то установить точную причину ангиопатии невозможно. Тогда говорят об ангиопатии по смешанному типу. Значит, сосудистая патология глазного дна развилась из-за воздействия не одного фактора риска.
Гипотоническая ангиопатия
Ангиопатия сетчатки по гипотоническому типу развивается при низком артериальном давлении. Часто гипотония рассматривается как вариант нормы у худых, молодых людей, спортсменов. Однако низкое давление может вызывать и некоторые симптомы: слабость, головокружение, бледность и сухость кожных покровов.
В сетчатке мелкие капилляры истончаются, возникает компенсаторное кровенаполнение вен и их расширение. Недостаточное давление ведет к медленному кровообращению, гипоксии сетчатки. А компенсаторное увеличение венозного кровенаполнения вкупе с медленным кровообращением способствует венозному застою, отеку и нарушению целостности сосудистой стенки.
Травматическая ангиопатия
Развивается при травмах (травматическом сдавлении) груди, шеи, головы, лица. В большинстве случаев обусловлена резким повышением внутричерепного и локального внутрисосудистого давления. Из симптомов наблюдается резкое ухудшение зрения, возможны разрывы артериол и капилляров с кровоизлиянием и травматической отслойкой сетчатки.
Юношеская ангиопатия
Относится к лицам младше 30 лет. Известна также как болезнь Илза. Характеризуется воспалением сосудов глазного дна неустановленной этиологии. Предположительно, в основе патологии – аутоиммунное поражение сосудов и связь с системными заболеваниями (болезнь Бехчета, гранулематоз Вегенера). Это редкое, но опасное заболевание.
Отличительный характер – вены сетчатки поражаются чаще артерий. На месте воспаления разрастается фиброзная ткань, пораженные капилляры слабы и неустойчивы, что проявляется частыми кровоизлияниями. Из осложнений заболевания отмечают отслойку сетчатки с потерей зрения, раннее развитие катаракты и глаукомы.
Ангиопатия сетчатки у детей
Причины ангиопатии сетчатки у детей – серьезные патологии внутренних органов. К ним относят: сахарный диабет (1 типа), болезни почек, ревматизм, сколиоз, туберкулез, гипертонию, гипотонию.
Дети больше подвержены травмам. В отдельную группу ретинопатии и нейроангиопатии сетчатки можно отнести новорожденных. Болезни возникают вследствие врожденных аномалий развития ретины и сосудистой сети органа зрения.
Ангиопатия сетчатки у беременных
Особенность сосудистой физиологии беременных женщин – появление 3 круга кровообращения – системы мать-плод. Это ведет к увеличению объема общей циркулирующей крови, утолщению и расширению диаметра сосудов.
А хрупкие сосуды сетчатки очень чувствительны к изменениям. Поэтому легкая степень ангиопатии – обнаружение расширения и некоторой извитости сосудов сетчатки при исследовании глазного дна – не несет в себе угрозы для матери или ребенка.
Но у женщин с эндокринными и сердечно-сосудистыми заболеваниями беременность может стать триггером к развитию сосудистой патологии сетчатки. Ангиопатия, возникшая ранее, станет прогрессировать быстрее.
Поэтому беременные женщины должны состоять на учете у профильных специалистов и проходить регулярный медицинский осмотр. При развитии осложнений (злокачественная ангиопатия, отслойка сетчатки, угроза потери зрения) решается вопрос о кесаревом сечении.
Диагностика ангиопатии сетчатки
Диагностика заболевания начинается с тщательного опроса больного. Обычно пациент знает, что привело его в кресло офтальмолога. Поэтому говорит врачу о хронических заболеваниях и принимаемых препаратах «с порога». Осмотр начинается с визометрии – оценки остроты зрения с помощью специальных таблиц. Следующие приемы инструментальной диагностики:
- офтальмоскопия глазного дна с медикаментозным расширением зрачка – оценивают состояние сетчатки, желтого пятна, ДЗН, извитость, диаметр сосудов;
- биомикроскопия переднего отрезка глаза и стекловидного тела – оценка артерий и вен глаза, наличие отека, кровоизлияния;
- осмотр угла передней камеры глаза;
- флуоресцентная ангиография глазного дна с введением контрастного вещества – позволяет выявлять ранние изменения в сосудах глаза;
- оптическая когерентная томография;
- лабораторные анализы – по необходимости и в зависимости от основного заболевания.
Заключительный диагноз должен включать описание состояния обоих глаз, стадию ангиопатии, наличие (если обнаружено) изменений центрального пятная, диска зрительного нерва, осложнения и сопутствующие заболевания зрительного органа.
Пример заключительного диагноза: OU – пролиферативная стадия диабетической ретинопатии, фиброз 3 степени, экссудативная макулопатия, начальная катаракта. Сахарный диабет 2 типа, средней тяжести с инсулиновой потребностью, некомпенсированный.
Лечение ангиопатии сетчатки
Главный критерий контроля терапии – рациональное лечение основного заболевания. В этом заключается этиотропная терапия.
Медикаментозная терапия
Медикаментозная терапия относится к симптоматическому методу лечения, предупреждению быстрого прогрессирования и развития осложнений. Группы препаратов:
- атниагреганты – для разжижения крови и профилактики образования тромбов;
- витамины группы В, С, А;
- средства, укрепляющие сосудистую стенку, снижающие ее проницаемость;
- метаболические препараты.
Лазерная терапия
Распространенный, быстрый и безболезненный метод терапии. Он также решает лишь поверхностные проблемы, но не устраняет основные причины. Суть лазерной коррекции – коагуляция (запаивание) «слабых» мест на сетчатке или сосудах глаза. Все методы терапии – дополнения к лечению основной системной патологии.
Осложнения
Осложнения развиваются часто. Самое распространенное – отслойка сетчатки с угрозой необратимой потери зрения.
Прогноз
При соблюдении терапии, регулярном посещении врача, поддержании диеты и отказе от вредных привычек – прогноз относительно благоприятный. Он во многом зависит от тяжести течения причинной патологии.
Профилактика
Специфическая профилактика ангиопатии сетчатки не разработана. Приемы профилактики:
- соблюдение назначений врача;
- регулярное посещение медицинских осмотров;
- отказ от вредных привычек – алкоголь, курение;
- соблюдение диеты, правильное питание, обильное питье;
- умеренные физические нагрузки – укрепление мышечного каркаса сосудов;
- исключение самостоятельного приема и отмены лекарственных препаратов;
- при занятиях спортом обязательно ношение индивидуальных средств защиты лица и головы, соблюдение правильной техники.
Симптомы, стадии и лечение диабетической ангиопатии
Диабетическая ангиопатия нижних конечностей – одно из самых сложных и неприятных осложнений диабета. Но гораздо важнее, что на протяжении долгого периода времени оно остается наиболее распространенным последствием болезни.
Практически каждый диабетик на планете встречается с ангиопатией уже через 10-15 лет после постановки первичного диагноза. При этом патологический процесс развивается настолько быстро и агрессивно, что влечет за собой смертельные последствия в виде инфаркта миокарда, острой ишемии и других сердечно-сосудистых проблем.
Что такое диабетическая ангиопатия: особенности заболевания
Если говорить простым языком, ангиопатия при сахарном диабете возникает из-за невозможности кровеносных сосудов пропускать кровь в том же объеме, как это было до появления диабета. Проблемы с сахаром ухудшают их эластичность, после чего развивается закупорка. В результате кровообращение ног настолько ухудшается, что страдает двигательная функция:
- Каждое движение приводит к появлению болезненных ощущений.
- Стопы немеют, из-за чего человеку трудно ходить.
- Образуются язвенные поражения.
В конечном итоге ткани нижних конечностей отмирают, развивается некроз, а значит, возникает необходимость ампутации. Но даже на этом ухудшение состояния из-за ангиопатии не заканчивается. Кровообращение в организме – процесс целостный и единый. Так что постепенно нарушения затрагивают глаза, почки, сердце.
Как появляется ангиопатия
Механизм зарождения и развития диабетической ангиопатии изучен не до конца. Всеми виной сложность сахарного диабета как первичного заболевания. Слишком много факторов и рисков к нему могут привести и слишком по-разному он протекает. Достоверно известно только, что толчком к появлению симптомов нарушения становится атеросклероз сосудов. Развитие болезни происходит постепенно и на первых стадиях остается незамеченным для диабетика.
Сначала от длительного хождения появляется боль в нижних конечностях и легкое онемение. Затем пациент начинает замечать, что температура ног заметно снижена, по сравнению с остальными частями тела.
И наконец, появляется бледность и синюшность тканей, часто дают знать о себе судороги.
Вина в происходящем лежит на холестериновых бляшках, которые буквально заполняют мелкие и крупные сосуды, снижая кровообращение.
Почему развивается ангиопатия
Как уже говорилось ранее, первоначальная проблема всех диабетиков – атеросклероз, то есть истончение сосудов. Постоянное воздействие на организм сахара и инсулина в больших количествах делает их хрупкими, а неправильное питание – способствует нарастанию бляшек.
Но это не единственная причина, дающая толчок развитию диабетической ангиопатии нижних конечностей. Среди факторов, которые способствуют появлению заболевания, можно выделить:
- Ожирение, приводящее к увеличению количества холестерина в крови.
- Гипертония.
- Чередование гипергликемии и гиперинсулинемии.
- Поражение периферических нервов ног.
- Индивидуальные аномалии костей и мышц.
- Синдром Рейно, приводящий к ишемии.
- Курение.
Вместе с атеросклерозом эти нарушения ускоряют процесс разрушения сосудов, проявления ангиопатии становятся очевидными быстрее.
Главные симптомы заболевания
Проявления болезни разнятся и зависят в первую очередь от ее стадии. В первую очередь большинство пациентов отмечают у себя боль. Сначала она дает о себе знать только после длительных прогулок, но позднее – достаточно встать на ноги совершить несколько шагов, чтобы ощутить болезненность. Затем список симптомов пополняется неделя за неделей:
- На коже появляются небольшие красные или фиолетовые пятна.
- Стопы часто испытывают зуд и жжение.
- Появляется чувство холода и онемения в ногах, даже в теплом помещении.
- Царапины и раны на коже заживают медленно.
- Появляются первые язвочки, отеки, синюшность кожи.
- Кожный покров сильно иссушается, а ногти расслаиваются, но при этом они же могут утолщаться.
На тяжелой стадии болезни развиваются появляются опасные для жизни симптомы, такие как омертвение тканей нижних конечностей, гангрена, сердечная недостаточность и слепота.
Как развивается болезнь
Специалисты выделяют две главные степени, следующие друг за другом. Первая – микроангиопатия. При ней страдают только мелкие симптомы, не влияющие на появление явных признаков болезни. Обнаружить ангиопатию на этой стадии можно только во время медицинского обследования, так что своевременное лечение пациенты практически никогда не получают.
Вторая степень – макроангиопатия. С ней болезнь затрагивает важные крупные сосуды и постепенно появляются все те симптомы, о которых сказано выше.
Опасность для общего самочувствия возрастает, страдают не только нижние конечности, но и другие важные органы тела: почки, сердце и так далее.
дополнительно стоит отметить, что микроангиопатия без последующего развития макроангиопатии практически не встречается.
Лечение и профилактика диабетической ангиопатии аппаратами «Солнышко»
Лечение ангиопатии нижних конечностей при сахарном диабете зависит не только от степени развития вторичного осложнения, но и от того, как протекает первичное заболевание (диабет). Обычно оно состоит из трех составляющих:
- Медикаментозного лечения, которое определяется врачом, ведущим пациента с сахарным диабетом. В него включаются все лекарственные препараты, которые могут замедлить ход развития ангиопатии и снять симптомы.
- Хирургического вмешательства, требующегося, когда степень поражения нижних конечностей слишком большая.
- Физиотерапевтического лечения и профилактики – и именно с этой частью блестяще справляются приборы «Солнышко».
Магнитотерапевтический аппарат АМНП-02 «Солнышко» решает ряд задач, с которыми сталкивается пациент с ангиопатией: оказывает противовоспалительное действие, обезболивает, снимает отечность, ускоряет регенерацию поврежденных тканей. Достижение такого эффекта возможно благодаря воздействию низкочастотного переменного магнитного поля на пострадавшие участки ног.
Метод отличается простотой использования и безопасностью, что позволяет применять прибор даже для лечения детей. Но полностью заменить собой медикаментозное лечение он не в силах. Соблюдайте рекомендации врача и одновременно с этим восстанавливайте состояние сосудов с помощью «Солнышка», чтобы достичь максимального лечебного и профилактического эффекта.
Ангиопатия сетчатки при беременности: кто в группе риска, чем опасна болезнь, как ее лечить – Medaboutme.ru
Во время беременности практически все органы женского организма работают с повышенной нагрузкой. Поэтому часто в гестационный период наблюдаются обострения хронических заболеваний, их усугубление или быстрое прогрессирование. Ангиопатия сетчатки глаза нередко проявляется как раз при вынашивании ребенка.
При этом патология может быть временной и проходит после родов, а может сказаться на зрении и привести к необратимым изменениям. Запись к врачу офтальмологу (записаться можно по телефону) поможет выяснить, насколько серьезна проблема и как избежать осложнений.
А MedAboutMe расскажет, при каких диагнозах ангиопатия сетчатки появляется чаще и чего ждать беременным женщинам, если такое нарушение зрения выявлено.
Ангиопатия сетчатки — это поражение сосудов, их деформация, при которой они не могут пропускать кровь в достаточном количестве. Патология приводит к нарушению кровообращения в сетчатке и влияет на зрение.
При этом очень редко она является первичной, чаще всего это следствие других заболеваний.
А поскольку во время беременности болезни могут обостряться, женщинам со следующими диагнозами важно особенно внимательно следить за состоянием глаз:
- Артериальная гипертензия.
- Сахарный диабет.
- Гипотония.
- Нарушения осанки, прежде всего, захватывающие шейный отдел позвоночника.
- Васкулиты и другие аутоиммунные болезни.
- Атеросклероз.
При таких заболеваниях лучше всего запланировать запись к офтальмологу еще на этапе планирования ребенка. В этом случае глаза можно будет подготовить к изменениям в организме и избежать серьезных осложнений.
Беременность — период, когда женский организм существенно перестраивается, поэтому многие нарушения могут носить компенсаторный характер. Это относится и к ангиопатии сетчатки. Если у женщины не выявлено патологий, которые приводят к поражению сосудов, видоизменение капилляров сетчатки можно считать физиологической нормой. Такая картина возникает по двум причинам:
- Изменение кровотока. У беременных увеличивается объем циркулирующей крови. Это приводит к тому, что все сосуды выдерживают большую нагрузку, чем обычно. Поэтому нередко беременность сопровождается приступами артериальной гипертензии, а вместе с ней развивается и ангиопатия.
- Повышенный уровень эстрогенов. Эти гормоны способствуют расширению сосудов и, кроме этого, влияют на слизистые, которые становятся более сухими. А сухость глаз усугубляет ухудшение зрения.
Под действием этих факторов ангиопатия может развиться не ранее, чем на 6-м месяце гестации. Но чаще всего такое отклонение беспокоит только на 9-м месяце. Поэтому если при записи к офтальмологу не было обнаружено патологий, способных спровоцировать ангиопатию, состояние считается неопасным и не требует лечения.
По-другому ситуация обстоит с женщинами, страдающими сахарным диабетом или гипертензией. У них ангиопатия во время вынашивания ребенка может привести к серьезному ухудшению зрения и даже отслойке сетчатки. В некоторых случаях таким пациенткам рекомендовано кесарево сечение, чтобы избежать нагрузки на сосуды, возникающей во время естественных родов.
Беременная женщина должна планово посетить окулиста два раза — в первые три месяца и в 36 недель. Первая запись к офтальмологу поможет выявить уже существующую патологическую ангиопатию.
Нередко заболевание сосудов не проявляется никакими симптомами достаточно долгое время, и женщина может просто не знать о своем диагнозе. Осмотр на 9-м месяце позволяет выявить физиологическую ангиопатию и, возможно, откорректировать план родов.
В том случае если диагнозы, провоцирующие поражение капилляров сетчатки, известны женщине еще до беременности, запись к врачу потребуется уже на этапе планирования ребенка.
Срочно обратиться к офтальмологу стоит при следующих симптомах:
- Ухудшение зрения, особенно периферического.
- Боль в глазах.
- Вспышки и пелена перед глазами.
- Выпадение некоторых участков из поля зрения. Ощущение, что видимая картинка частично закрыта.
На приеме офтальмолог проводит базовую диагностику, в частности офтальмоскопию — осмотр глазного дна. Для этого врач может использовать специальные расширяющие зрачок капли. На протекание беременности такие препараты не влияют. Если ангиопатия усугубляется, женщина направляется на дополнительную диагностику:
- Ангиографию.
- УЗИ.
- КТ или МРТ.
В том случае если ангиопатия выявлена на 9-м месяце и при этом у женщины нет отягчающих диагнозов, лечение сосудов не проводится. Такое нарушение проходит само — после родов капилляры сетчатки возвращаются в норму.
Лечение патологических форм ангиопатии связано с рядом трудностей.
Лекарства, которые назначаются при этом диагнозе, могут сказаться на самочувствии и даже навредить плоду, поэтому чаще всего офтальмологи стремятся избегать медикаментозной терапии.
При этом если поражение капилляров прогрессирует и потенциально может привести к осложнениям, чтобы спасти зрение, могут назначаться даже операции.
Поскольку лечение во время беременности затруднено, женщинам с ангиопатией важно пройти курс терапии до зачатия. Если болезнь была обнаружена в гестационный период, врач может назначить физиотерапевтические процедуры — магнитотерапию, фототерапию и другое. Также не стоит забывать о мерах профилактики:
- Дозированная зрительная нагрузка — меньше времени проводить за компьютером и телевизором, не читать при плохом свете и прочее.
- Выполнение гимнастики для глаз. Нужные упражнения подскажет офтальмолог на основании осмотра.
- Прием витаминных комплексов.
- Контроль основного заболевания: для диабетиков нужно внимательно следить за уровнем сахара в крови, а гипертоникам — за артериальным давлением.
Роды — опасный период для пациентов с сосудистыми заболеваниями, поскольку во время потуг артерии и вены выдерживают высокие нагрузки. Поэтому если ангиопатия прогрессирует, принимается решение о плановом кесаревом сечении. Естественные роды у таких пациенток могут привести к отслойке сетчатки, разрыву сосуда и обширному кровотечению, потере зрения.
Следует отметить, что не все случаи ангиопатии у беременных — показание к операции. Кесарево сечение нецелесообразно, если речь идет о компенсаторном изменении сосудов или если патология не прогрессирует.
Решение о родоразрешении принимается врачами после осмотра пациентки на 9-м месяце.
При этом оцениваются все риски, в частности, доктор обращает внимание на наличие других диагнозов и осложнений во время вынашивания ребенка.
Ангиопатия | Диагностика ангиопатии | Лечение ангиопатии
Ангиопатии – это группа заболеваний, для которых характерно поражение сосудистой стенки. Для данной патологии характерно нарушение тонуса сосудистой стенки вследствие нарушения нейрогуморальной регуляции. При ангиопатии развиваются временные спазмы и парезы сосудов. В результате увеличивается проницаемость сосудистой стенки, часто происходят кровоизлияния.
При диабетической ангиопатии поражение сосудистой стенки обусловлено метаболическими нарушениями. Происходит утолщение базальных мембран стенок сосудов, пролиферация их эндотелия. Сужается просвет артерии.
Нарушается микроциркуляция в кровоснабжаемых тканях и развивается ишемия (недостаток кислорода). На фоне таких патологических процессов создаются благоприятные условии для развития атеросклеротического процесса.
Ангиопатия – Виды
В зависимости от диаметра поражаемых патологическим процессом капилляров выделяют следующие виды ангиопатии:
- Макроангиопатия – развивается при атеросклеротическом поражении сосудов. Имеет тяжелое течение. Макроангиопатии как правило развиваются в сосудах сердца и нижних конечностей.
- Микроангиопатия – означает поражение патологическим процессом мелких сосудов, развивающееся в результате некроза, тромбоза, гиалиноза, фибриноидного набухания. К микроангиопатиям относят поражения сосудов сетчатой оболочки глазного яблока, а также поражение капилляров почек.
Наиболее часто встречается диабетическая ангиопатия, развивающаяся у больных сахарным диабетом. Поражение сосудов может иметь разную локализацию. Наиболее часто поражаются:
Также выделяют гипертоническую ангиопатию. Это заболевание развивается в процессе прогрессирования гипертонической болезни и наиболее ярко проявляется наглазном дне. При противоположном состоянии (гипотонии), развивается гипотоническая ангиопатия сетчатки.
Дизорическая ангиопатия Мореля развивается при болезни Альцгеймера и старческом слабоумии. Для этого заболевания характерно сочетания амилоидоза стенок артерий и артериол, образование старческих бляшек. Выделяют две формы заболевания: друзовидную и конгофильную.
Преимущественно у юношей развивается болезнь Ила или пролиферирующий ретинит. Для этого заболевания характерно развитие катаракты, множественных кровоизлияний в сетчатку и стекловидное тело. При прогрессировании юношеской ангиопатии появляется глаукома и происходит отслоение сетчатой оболочки глазного яблока.
Ангиопатия – Причины
К причинам развития ангиопатии можно отнести следующие факторы:
- Нарушение нервной регуляции тонуса сосудистой стенки;
- Травматические повреждения;
- Заболевания крови;
- Курение;
- Вредности на производстве;
- Артериальная гипертензия;
- Пожилой возраст;
- Сахарный диабет;
- Системные васкулиты аутоиммунного характера;
- Интоксикации;
- Врожденные особенности строения стенки сосудов (например, телеангиоэктазии).
Ангиопатия – Симптомы
Проявление ангиопатии прежде всего зависят от места локализации патологического процесса. Может отмечаться:
- Снижение остроты зрения;
- Потеря зрения;
- Боли в ногах с развитием «перемежающей хромоты», когда болевые ощущения возникают при ходьбе и стихают после короткого отдыха;
- Чувство жжения, зуда в ногах;
- Появление петехий, телеангиоэктазий на коже;
- Частые и упорные носовые кровотечения;
- Кровохарканье;
- Желудочно-кишечные кровотечения;
- Гематурия (появление крови в моче);
- Трофические нарушения на периферии от сухости и шелушения кожи на конечностях до развития гангрены стопы.
Ангиопатия – Диагностика
При обращении пациента с подозрением на наличие ангиопатии проводится физикальный осмотр, пальпация, перкуссия, аускультация, сбор жалоб больного и анамнеза заболевания.
Затем для уточнения диагноза назначается несколько исследований:
- Ультразвуковое исследование сосудов – проводится доплеровское исследование и дуплексное сканирование, дающие информацию о состоянии сосудистой стенки и скорости кровотока.
- Фундус-графия – применяется для исследования глазного дна. На полученном компьютерном снимке визуализируются сосуды сетчатой оболочки глазного яблока.
- Ангиография – это ретгенологическое исследование начинается с введения в просвет сосуда рентгеноконтрастного вещества. Затем проводится серия снимков, с помощью которых можно оценить проходимость сосуда, скорость продвижения контраста.
- Магнитно-резонансная томография – этот метод исследования, не несущий дозовой нагрузки облучения, позволяет визуализировать на экране монитора строение мягких тканей организма.
- Компьютерная томография – направлена на получение послойных снимков из области патологического процесса.
Ангиопатия – Лечение в Израиле
К лечению ангиопатии в Израиле подходят строго индивидуально, учитывая характер заболевания у каждого пациента и степень тяжести процесса:
- Медикаментозная терапия – направлена на улучшение микроциркуляции в тканях. Применяются ангиопротекторы, антикоагулянты, спазмолитики, дезагреганты, препараты, нормализующие свертываемость крови, улучшающие кровообращение в мозговых сосудах. Применяется инсулинотерапия с целью коррекции уровня глюкозы в крови.
- Физиотерапия – для коррекции состояния при ангиопатии показано применение плазмафереза, электролечения, грязелечения.
- Хирургическое лечение – имеет несколько направлений. На ранних стадиях развития заболевания эффективной оказывается поясничная симпатэктомия, при выполнении которой преимущество отдается эндоскопической методике ведения операции. Ослабление симпатического влияния на стенку артерии приводит к устранению спастического компонента патогенеза.
Проводятся различные реконструктивные операции на сосудах, восстанавливающие их просвет и улучшающие микроциркуляцию в тканях.
В запущенных случаях течения диабетической ангиопатии сосудов нижних конечностей с развитием влажной гангрены, симптомами интоксикации проводится ампутация конечностей на различном уровне. После проведения такой травмирующей, но необходимой операции для больного подбирается или изготавливается индивидуально протез, позволяющий совершать достаточный объем активных движений.
- При ретинопатии применяется криохирургическая или лазерная электрокоагуляция.
- При атеросклерозе используются эндартерэктомия, чрезкожная эдоваскулярная баллонная ангиопластика, стентирование.
- Ангиопатия – это заболевание, требующее своевременного и качественного лечения.
Внимание все поля формы обязательны. Иначе мы не получим вашу информацию. Альтернативно пользуйтесь info[email protected]
Диабетическая ангиопатия сосудов нижних конечностей — симптомы и лечение
Что такое диабетическая ангиопатия нижних конечностей
Диабетическая ангиопатия нижних конечностей представляет собой опасное осложнение, развивающееся у пациентов при сахарном диабете. Это состояние может приводить к образованию язв, как поверхностных, так и более глубоких.
Патологический процесс развивается по причине нарушения пропускной способности кровеносных сосудов. Это приводит к ухудшению кровоснабжения ног и утрате их двигательной функции.
Ангиопатия без своевременного лечения способствует сбою в работе всего организма. Максимальная вероятность развития заболевания повышается у пациентов, болеющих диабетом дольше трех лет.
Помимо сосудов ног могут поражаться кровеносные сосуды глаз, почек, сердца и других органов.
Симптомы ангиопатии нижних конечностей
Жалобы во многом зависят от тяжести болезни и ее формы. Пациенты могут ощущать следующие симптомы:
- боль в нижних конечностях, усиливающаяся при ходьбе;
- появление небольших фиолетовых или красноватых пятен на коже ног;
- наличие глубокого красного кратера на стопе;
- жжение, зуд стоп;
- чувство холода, онемения в ногах;
- медленное заживление ран, царапин на коже;
- быстрая усталость стоп;
- наличие отеков ног, бледность и синюшность;
- сухая кожа на ногах, наличие шелушащихся участков;
- слабость мышц ног.
Эти и другие симптомы свидетельствуют о диабетической ангиопатии нижних конечностей. Без лечения симптомы усиливаются, повышается риск потери трудоспособности и инвалидности. Развиваются опасные последствия:
- полная слепота;
- сердечная недостаточность;
- гангрена;
- омертвение тканей ног.
Во многих случаях эффективно только хирургическое лечение.
По каким причинам развивается диабетическая ангиопатия?
У пациентов при сахарном диабете стенки кровеносных сосудов истончаются и постепенно разрушаются. Хрупкость сосудов объясняется частыми перепадами давления, длительным присутствием симптомов диабета (излишки сахара и инсулина). Кровоток в ногах заметно ухудшается, в результате чего ткани испытывают недостаток питательных веществ и кислорода.
Сахарный диабет — далеко не единственная причина. Существует множество предрасполагающих факторов:
- периферическая нейропатия;
- аномалии в костях и мышцах;
- атеросклероз сосудов ног;
- синдром Рейно.
Эти и другие симптомы способствуют ухудшению кровоснабжение конечностей.
Виды диабетической ангиопатии
Различают 2 вида заболевания:
- микроангиопатия – патологический процесс затрагивает мелкие кровеносные сосуды ног;
- макроангиопатия – заболевание поражает крупные кровеносные сосуды, в числе которых бедренные, подвздошные артерии.
Возможно сочетание обоих видов ангиопатии. Микроангиопатия без сочетания с макроангиопатией встречается редко.
Диагностика ангиопатии
Диабетическая ангиопатия нижних конечностей требует комплексного обследования. Оно включает в себя несколько процедур.
- Анализ жалоб пациента. Врач анализирует имеющиеся симптомы, визуально осматривает и пальпирует пораженную конечность.
- Сдача лабораторных анализов. Исследуется кровь на уровень сахара, инсулина, холестерина и других показателей.
- УЗИ сосудов. Ультразвуковое сканирование позволяет определять кровоток, пораженные участки кровеносных сосудов.
- Ангиография. Методика основана на введении контрастной жидкости и дальнейшем их осмотре с помощью рентген-аппарата.
При надобности пациенту делаются другие диагностические процедуры. Они позволяют определять степень тяжести заболевания и подобрать оптимальный метод лечения. В ходе диагностики оценивается:
- глубина поражения;
- наличие инфекции;
- наличие нейропатии.
Также выявляются другие обстоятельства, которые могут препятствовать исцелению.
Как вылечить диабетическую ангиопатию?
Боитесь того, что ангиопатия ног приведет к плачевным последствиям? У вас есть возможность избежать этого. В медицинском центре Он Клиник в Алматы принимает квалифицированный врач-флеболог. Специалист проведет обследование.
На основании его результатов вам порекомендуют эффективный терапевтический курс. В On Clinic диабетическая ангиопатия лечится консервативными методами. Лечение разрабатывается строго индивидуально.
Стоимость зависит от продолжительности курса.
- Медикаментозная терапия. Направлена на улучшение микроциркуляции в тканях. Нормализует свертываемость крови, стабилизирует уровень глюкоза, уменьшает уровень холестерина, восстанавливает обмен веществ, улучшает мозговое кровообращение и кровоснабжение других органов. При надобности назначаются обезболивающие, противовоспалительные и антибактериальные препараты.
- Физиотерапия. Улучшает кровообращение, способствует улучшению свойств крови.
- Местная терапия в виде применения высокотехнологичных покрытий для раневых поверхностей, а также специальных мазей из Израиля позволяют добиться заживления язвы в кратчайшие сроки.
В тяжелых случаях, когда консервативное лечение неэффективно, назначается оперативное лечение. Оно может включать в себя замещение суженных участков сосудов, удаление поврежденных участков или расширение сосудов. Ангиохирург порекомендует оптимальный вид хирургического вмешательства.
Не нужно терпеть мучительные жалобы, принимать лекарства по высоким ценам без назначения врача и подвергаться осложнениям, если есть возможность не допустить этого. Запишитесь к флебологу уже при первых признаках болезни. Лечение на начальной стадии менее продолжительное и более эффективное.
При отеке, кровотечении, образовании пузырьков следует немедленно обратиться к врачу.
Ангиопатия — признаки, причины, симптомы, лечение и профилактика
Болезнь появляется в результате таких факторов: нарушения нервной регуляци, врожденных особенностей, артериальной гипертензии, сахарного диабета, травматических повреждений, курения, системных аутоиммунных васкулитов и интоксикаций.
Симптомы
Клинические проявления зависят от места, где располагается патологический процесс. При этом отмечаются снижение остроты зрения или его потеря, ощущение зуда, жжения в ногах, боль в ногах, развитие «перемежающей хромоты» (при ходьбе возникают болевые ощущения, после короткого отдыха они стихают).
А также кровохарканье, гематурия, телеангиоэктазии, петехии на коже, упорные и частые носовые, желудочно-кишечные кровотечения и различные трофические нарушения – от шелушения и сухости кожи на конечностях до возникновения гангрены стопы.
Диагностика
Заболевания кровеносных сосудов диагностируют довольно поздно. Чтобы предотвратить болезнь, нужно вылечить сопутствующие этиологические факторы.
Для диагностики ангиологами учитывается физикальный осмотр пациента, а также его жалобы и анамнез.
Уточнить диагноз помогают следующие исследования:
- УЗИ сосудов;
- ангиография – рентгенологическое исследование, при котором в просвет вены вводится рентгенконтрастное вещество. Потом производят серию снимков, которые помогают оценить скорость продвижения контраста;
- фундус-графия – используется для исследования глазного дна;
- компьютерная томография – позволяет получить послойные снимки из области поражения патологическим процессом;
- магнитно-резонансная томография – метод, который не несет дозовой нагрузки облучения и позволяет на экране монитора увидеть строение мягких тканей.
Лечение
При данной патологии используют препараты, которые улучшают микроциркуляцию – актовегин, пентоксифиллин, ксантинола никотинат, солкосерил; антиагреганты – дипиридамол, тиклодипин, аспирин.
Прописывают препараты, которые способствуют снижению проницательности – гинкго билоба, пармидин, добезилат кальция, анаболические стероиды; лекарственные средства для улучшения тканевого обмена – АТФ, кокарбоксилаза, а также инсулинотерапию – для коррекции содержания глюкозы в крови и витамины группы В, С, никотиновую кислоту.
При ангиопатии проводят физиотерапевтическое лечение: плазмаферез, грязелечение, электролечение.
На ранних стадиях, эффективна поясничная симпатэктомия, которая выполняется преимущественно эндоскопически.
Профилактика
Профилактика диабетической ангиопатии заключается в поддержании нормы уровня сахара. Пациентам с сахарным диабетом необходимо ежедневно проводить осмотр с целью обнаружения трещин или опрелостей. Нельзя носить носки с плотной резинкой или тесную обувь.
Для профилактики гипертонической ангиопатии необходимо постоянно контролировать артериальное давление. Тем людям, которые находятся в группе риска, необходимо уменьшить употребление продуктов, богатых углеводами и алкоголя, нормализовать массу тела.
Следует свести до минимума любые перегрузки как физические, так и психические. Здоровые люди тоже должны периодически контролировать уровень глюкозы в крови, измерять давление, чтобы при минимальных проявлениях, прекратить дальнейшее прогрессирование.
Литература и источники
Видео по теме: