Если нет возможности выполнить венепункцию, проводится венесекция. То есть, для получения доступа к кровотоку иногда не получается просто проколоть вену, поэтому приходится иссекать ее, предварительно выделив сосуд из тканей. Это не просто процедура, а целая мини-операция, которую должен проводить опытный специалист.
Что это такое
В переводе с латинского vena – «вена» и sectio – «разрез». Так и есть: при венесекции на стенке вены делают надрез, в который потом вводят соединенную с катетером канюлю. Через нее проводят внутривенные инфузии (вливания).
Но надрезать вену прямо через кожу невозможно. Поэтому сначала проводят небольшую операцию, обнажая сосуд. Для этого скальпелем неглубоко иссекают кожные и подкожные ткани, поддевают вену и начинают работать уже с ней напрямую.
Венесекция имеет следующие показания:
- ярко выраженный слой подкожно-жировой клетчатки;
- очень низкое давление пациента (невозможно найти вену и попасть в нее);
- анатомически вены залегают очень глубоко.
Противопоказаниями являются проблемы на коже в месте ее иссечения. Это ожоги, грибковые или гнойные инфекции, незажившие раны. Относительным противопоказанием является тромбофлебит: в этом случае решается целесообразность проведения венесекции, потому что иногда эта процедура жизненно необходима.
При проведении венесекции стараются выделять крупные сосуды, чтобы можно было свободно устанавливать катетер. Для этого лучше всего подходят следующие вены:
- локтевая (на внутреннем сгибе локтя);
- внутренняя и наружная яремные (в области шеи);
- подключичная (в области ключицы);
- бедренная (в области голени).
Отличие от венепункции
Венепункция – это рядовая медицинская процедура, которую может выполнить медсестра.
Она проводится не только для установки катетера, но и с целью однократного введения лекарственного средства через вену либо для забора венозной крови. В отличие от венесекции, венепункцию сделать гораздо проще и быстрее.
А после процедуры не нужно ничего ушивать: достаточно просто прижать ранку, образованную от иглы шприца или катетера, на несколько минут.
Еще одно ключевое отличие: венесекцию обязательно проводят с местной анестезией. Венепункция же обезболивания не требует. В редких случаях (например, детям) делают поверхностную анестезию наружными препаратами.
Материалы и инструменты
У операционной медсестры всегда должен быть наготове набор для венесекции, потому что эту процедуру иногда приходится делать экстренно, и времени на подготовку всех необходимых инструментов и материалов может просто не быть. В стандартный комплект входят:
- скальпель;
- ножницы с острыми концами;
- хирургический и анатомический пинцеты;
- кровоостанавливающие зажимы;
- иглодержатель;
- кожная режущая игла;
- лигатуры (нити для перевязки сосудов);
- шовный материал (для ушивания раны);
- шприц с 1-2 иглами;
- перчатки;
- перевязочный материал.
Естественно, все инструменты и материалы для венесекции должны быть стерильными. Сразу после их использования готовится новый набор на всякий случай.
Техника выполнения
По времени вся процедура занимает от 15 до 30 минут с учетом того, что необходимо предварительно сделать анестезию, а по завершению ушить рану. В экстренных случаях стараются действовать быстрее и укладываться в 5-10 минут.
Техника венесекции у выполняющего ее врача должна быть отточена. Нужно следовать определенному алгоритму, чтобы избежать осложнений.
- На конечность накладывается венозный жгут, чтобы вены набухли, а кровоток частично прекратился. Если иссекать планируют подключичную или яремные вены, то пациента особым образом укладывают на валик, чтобы нужные сосуды пережались.
- Зона иссечения обкладывается стерильным материалом и обрабатывается антисептиком.
- Проводится инфильтрационная анестезия: кожа в месте будущей венесекции обкалывается 1-2%-ным новокаином.
- Врач пальпирует вену.
- Затем скальпелем делается аккуратный разрез перпендикулярно вене.
- Оставшиеся целыми подкожные ткани подрезаются ножницами.
- Кровотечение из мелких сосудов останавливают кровоостанавливающими зажимами.
- Специальной иглой поддевают вену и слегка вытягивают ее наружу.
- Накладывают дистальную лигатуру, перевязывая сосуд, чтобы полностью перекрыть кровоток в одну сторону. Если этого не сделать, то при венесекции начнется сильное кровотечение.
- Еще одну лигатуру (проксимальную) накладывают с другой стороны от места предполагаемого иссечения, но не перевязывают вену, а просто поддерживают ее.
- Между лигатурами вена иссекается скальпелем или ножницами.
- В просвет сосуда вводится канюля с катетером, и на его ушках завязывается проксимальная лигатура. Это позволит удерживать катетер внутри вены и не травмировать ее стенки при движениях пациента или манипуляциях медперсонала.
- Рана послойно ушивается. Остается лишь участок, из которого торчит катетер.
- Поверх накладывается стерильная повязка.
Теперь можно производить забор крови или вводить лекарственные препараты инфузионно. Катетер может стоять на иссеченной вене несколько дней. Каждые 24 часа (а иногда и чаще) следует менять повязку в асептических условиях, осматривая при этом рану и при необходимости обрабатывая ее. После удаления катетера вена и рана сшиваются. Кончик канюли отправляют на бактериологическое исследование.
Возможные осложнения
Если венесекция была проведена по всем правилам и в стерильных условиях, то риск осложнений минимален. Но иногда их вызывают анатомические особенности пациента или сопутствующие заболевания.
Так, наиболее распространенным осложнением является закупорка канюли кровяным сгустком или тромбом. Чтобы предотвратить это, нужно заранее исследовать пациента на предмет склонности к тромбообразованию и назначить кроворазжижающие средства. Если закупорка произошла, канюлю извлекают, вену сшивают и проводят венесекцию заново (в другом месте).
Кстати! Тромбирование может случиться и из-за высокой концентрации вводимых жидкостей или неподходящей их температуры.
Стенка вены достаточно плотная и эластичная, поэтому порвать ее во время манипуляций практически невозможно. Единственный риск: прободение вены (например, при неопытности врача).
В таком случае необходимо сразу прижать отверстия, чтобы остановить кровотечение. А потом провести венесекцию в другом месте.
Катетеризация периферических вен
Просто о катетеризации вен.
Катетеризация вен является одной из самых необходимых и используемых в стационаре методик быстрого и постоянного доступа к кровеносной системе ребенка.
Преимуществами катетеризации вен над другими методами доступа к кровеносной системе являются меньший риск занесения инфекции, повышенная безопасность, возможность быстрого введения лекарственных средств в различных комбинациях, питательная поддержка, инфузионная терапия, а также мониторинг венозного давления.
Катетеризация вен является процедурой, которая требует от медицинского персонала существенной подготовки. Врач и медицинская сестра должены полностью понимать суть и методику проведения, а также осложнения, которые могут возникнуть во время или после проведения процедуры.
В целом, частота осложнений колеблется в диапазоне до 15%, механические осложнения происходят у 5-19% пациентов, инфекционные осложнения у 5-26% и тромботические осложнения у 2-26% пациентов. Все эти осложнения являются потенциально опасными для жизни, поэтому, как уже было сказано выше, медицинский персонал должен иметь большой опыт работы в этой области.
- В большинстве случаев и в первую очередь предпринимается периферическая венозная катетеризация, поскольку периферические вены наиболее доступны.
- Катетеризация периферических вен.
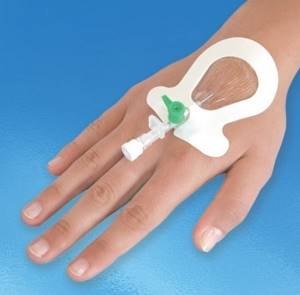
- Периферический внутривенный (венозный) катетер – это устройство, введенное в периферическую вену и обеспечивающее доступ в кровяное русло при следующих внутривенных манипуляциях:
- Введение лекарственных препаратов пациентам, которые не могут принимать препараты орально, либо в случае необходимости быстрого и точного введения препарата в эффективной Концентрации (особенно когда препарат может изменить свои свойства при оральном приеме);
- Осуществление частых курсов внутривенной терапии хроническим больным;
- Струйное введение препаратов, например введение антибиотиков;
- Забор крови для клинических исследований;
- Доступ в кровяное русло при неотложных состояниях (быстрый венозный доступ при необходимости одновременного проведения экстренных вливаний препаратов или большой скорости введения растворов);
- Переливание препаратов крови;
- Парентеральное питание,
- Регидратация организма,
Введение радиологических контрастных агентов для компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
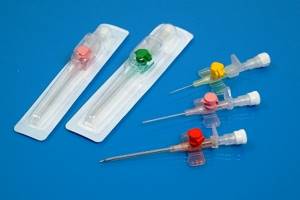
Периферические катетеры различаются по цветам в зависимости от диаметра просвета и длины.
Хорошо выбранный венозный доступ является существенным моментом успешной внутривенной терапии. При выборе места катетеризации необходимо учитывать предпочтения пациента, простоту доступа к месту пункции и пригодность сосуда для катетеризации.
КРИТЕРИИ ВЫБОРА ВЕНЫ:
- Сначала катетеризируются дистальные вены.
- Предпочтительнее сосуды крупные, мягкие и эластичные на ощупь.
- Лучше использовать прямые вены, соответствующие длине катетера.
Наиболее часто катетеризируются латеральные и медиальные подкожные вены руки, промежуточные вены локтя и промежуточные вены предплечья. Иногда используются пястные и пальцевые вены при невозможности катетеризации выше перечисленных вен.
При выборе катетера необходимо ориентироваться на следующие критерии:
- Диаметр вены
- Необходимая скорость введения раствора;
- Потенциальное время нахождения катетера в вене;
- Свойства вводимого раствора.
Материал, из которого изготовлен катетер, имеет существенное значение при внутривенной терапии. При выборе оборудования для катетеризации вен предпочтение должно отдаваться современным тефлоновым и полиуретановым катетерам. Их применение существенно снижает частоту осложнений и при качественном уходе срок эксплуатации катетера значительно выше.
ЕЖЕДНЕВНЫЙ УХОД ЗА КАТЕТЕРОМ!!!
Необходимо помнить, что максимум внимания к выбору оборудования, процессу постановки катетера и качественный уход за ним являются главными условиями успешности проводимого лечения и профилактики осложнений. Необходимо четко соблюдать правила эксплуатации катетера.
- Каждое соединение катетера – это ворота для проникновения инфекции.
- Следует избегать многократного прикосновения руками к оборудованию.
- Чаще менять стерильные заглушки, никогда не использовать заглушки, внутренняя поверхность которых могла быть инфицирована.
- Сразу после введения антибиотиков, концентрированных растворов глюкозы, препаратов крови следует промывать катетер небольшим количеством физиологического раствора.
- Для профилактики тромбоза и продления функционирования катетера в вене рекомендуется дополнительно промывать катетер физиологическим раствором днем, между инфузиями.
- Обязательно нужно следить за состоянием фиксирующей повязки и менять ее при необходимости.
- Регулярно осматривать место пункции с целью раннего выявления осложнений. При появлении отека, покраснении, местном повышении температуры, непроходимости катетера, подтекания, а также при болезненных ощущениях при введении препаратов следует поставить в известность врача и удалите катетер.
- При смене лейкопластырной повязки запрещается пользоваться ножницами. Существует опасность для катетера быть отрезанным, что приведет к попаданию катетера в кровеносную систему.
- Информацию об объеме введенных препаратов в течение суток, скорости их введения регулярно вносится в карту наблюдения за пациентом для контроля эффективности проводимой инфузионной терапии.
Несмотря на то, что катетеризация периферических вен значительно менее опасная процедура по сравнению с катетеризацией центральных вен, она несет в себе потенциал осложнений, как и любая процедура, нарушающая целостность кожного покрова. Однако большинства осложнений можно избежать, благодаря хорошей манипуляционной технике медсестры, строгому соблюдению правил асептики и антисептики и правильному уходу за катетером.
Важно помнить, что все вышеперечисленные обязанности по уходу за катетером ложатся как на медицинский персонал, так и на взрослых, с которыми ребенок пребывает в стационаре!
Венепункция показания и противопоказания
© Сазыкина Оксана Юрьевна, терапевт, кардиолог, специально для СосудИнфо.ру (об авторах)
Введение лекарственных препаратов непосредственно в кровоток пациента с помощью внутривенной инъекции давно уже стало обычной практикой. Именно такой путь введения медикаментов обеспечивает быстрое и эффективное возникновение лечебного эффекта.
Но иногда вены пациента находятся в спавшемся состоянии или же их стенка настолько ломкая, что обычный доступ к периферической вене с проколом ее стенки (венепункция) крайне затруднен.
Тогда медицинский работник применяет такие методики, как катетеризация вены или выполнение небольшого разреза на вене (венесекция).
В связи с тем, что техникой венепункции должен обладать медработник любой специальности, студентов начинают обучать этому еще на ранних курсах. А вот венесекцию или венепункцию центральных вен могут применять только врачи анестезиологи-реаниматологи.
Чем венепункция отличается от венесекции?
Пункция периферической вены (какой-либо из подкожных вен верхней конечности) является одной из простейших медсестринских или врачебных манипуляций, не требующей специального инструментария или соблюдения абсолютной стерильности, как в условиях реанимационного отделения. Другими словами, пункция означает прокол венозной стенки с последующим введением иглы от шприца, катетера или от системы для внутривенной инфузии. Венепункция может быть выполнена в процедурном кабинете поликлиники, лаборатории или стационара, а также в палате, где пациент получает лечение. Пункции могут быть подвергнуты как подкожные периферические вены, так и центральные (подключичная, яремная). Но в последнем случае манипуляция осуществляется в условиях реанимационного отделения, куда специально госпитализируется или переводится пациент.
Неуробекс противопоказания к применению
Венесекция от пункции отличается тем, что после выделения периферической вены из подкожно-жировой клетчатки венозная стенка фиксируется зажимами, а затем надрезается с последующей установкой катетера или иглы. Манипуляция требует местного обезболивания, и проводится в условиях полной стерильности.
Показания для манипуляции
Обычно проведение венепункции необходимо с целью осуществления таких лечебно-диагностических мероприятий, как:
- Внутривенное введение лекарственных препаратов в рамках оказания неотложной помощи или планового лечения пациента,
- Внутривенное введение радиофармпрепаратов или рентген-контрастных веществ с целью проведения радиосцинтиграфии (например, миокарда, легких) или рентгенографии внутренних органов (почки, головной мозг),
- Заменное переливание крови или кровезамещающих растворов (свежезамороженной плазмы – СЗП, эритромассы, тромбомассы),
- Проведение парентерального питания – внутривенного вливания белково-солевых растворов при невозможности питания через рот,
- Введение кристаллоидных растворов с дезинтоксикационной целью,
- Выполнение забора венозной крови на исследование (с целью общеклинического исследования крови, анализа на глюкозу, на биохимические показатели, на ВИЧ, сифилис, вирусные гепатиты и на многие другие показатели).
Венепункция центральной вены и венесекция проводятся по этим же показаниям, но в том случае, когда необходимо обеспечить быстрый доступ препарата в кровоток, а осуществить пункцию периферических вен не представляется возможным – при шоке, коллапсе с низким артериальным давлением, при спавшихся венах из-за высокой лихорадки. Также плохой доступ к венам отмечается у лиц, длительно употребляющих наркотики внутривенно. Кроме этого, пункция одной из внутренних яремных вен (правой или левой) осуществляется при необходимости постоянного мониторинга центрального венозного давления (ЦВД).
Возможны ли противопоказания для венепункции и венесекции?
Абсолютных противопоказаний для выполнения указанных манипуляций не существует, особенно если внутривенное введение медикаментов является жизненно необходимым. Из относительных противопоказаний можно выделить тромбофлебит локтевой вены и нарушение целостности кожи (ссадины, травмы) в локтевом сгибе.
Венепункция является стандартной и довольно безопасной процедурой, но выполнять ее должен только человек с медицинским образованием. Венесекция и пункция одной из центральных вен по технике являются более сложными, а из противопоказаний следует отметить перелом ключицы и воспалительные процессы на коже пунктируемой области.
В таком случае выполнение манипуляции осуществимо на здоровой стороне.
Методика пункции периферической вены
Техника выполнения венепункции с лечебной (введение препаратов) или с диагностической (забор крови) в целом одинакова. Обычно используется подкожная, хорошо различимая вена в области локтевого сгиба, на внутренней поверхности предплечья (в его средней или нижней трети), а также вены тыльной поверхности кисти.
техника пункции периферической вены
Перед процедурой медсестра должна тщательно обработать руки антисептиком и надеть перчатки (допускаются нестерильные одноразовые перчатки).
На кожу средней трети плеча накладывается тугой жгут для уменьшения венозного оттока от конечности, а пациента просят “поработать” кулаком, выполнив несколько сгибательных и разгибательных движений пальцами. Это необходимо для лучшего кровенаполнения вены.
Далее двумя тампонами с антисептиком (спирт, хлоргексидин) последовательно обрабатывается выбранный участок кожи. В последнее время чаще используются упакованные стерильные салфетки небольшого размера.
После обработки медсестра пережимает пальцем нерабочей руки (левой для правшей, правой для левшей) вену чуть выше места планируемого прокола, а указательный палец рабочей руки размещает на канюле иглы, обхватывая шприц остальными пальцами сверху.
Под углом приблизительно 300 осуществляется плавное введение иглы в вену, а при попадании иглы в просвет вены ощущается “проваливание в пустоту”. После этого необходимо немного потянуть поршень шприца на себя, чтобы получить небольшое количество темной венозной крови в шприц и, таким образом, убедиться в том, что игла находится в вене.
Далее свободной рукой развязывается жгут и осуществляется введение препарата, забор крови или подсоединение системы (“капельницы”) к канюле иглы.
Видео: венепункция для забора крови
Видео: венепункция для внутривенной инъекции
Видео: подробный обучающий фильм по венепункции
Методика пункции подключичной вены
Пункция подключичной вены, называемая также “подключичкой”, проводится только врачом анестезиологом-реаниматологом. Обычно в подключичную вену устанавливается катетер для постоянного введения препаратов пациентам в тяжелом состоянии.
Амвей зубная паста есть противопоказания
Техника данной процедуры заключается в следующем. Существует две разновидности подключички – с проколом вены под ключицей и с проколом вены над ключицей. В обоих случаях руки врача и выбранная область кожи тщательно обрабатываются антисептиком.
Пациент укладывается горизонтально с головой, повернутой в противоположную сторону. Далее осуществляется либо прокол кожи, либо небольшой надрез под местной анестезией (раствор новокаина или лидокаина).
Введение анестетика осуществляется либо той же длинной иглой, которой будет проколота вена (в первом случае), либо отдельным шприцом перед разрезом (во втором случае).
пункция подключичной вены: а – точки введения иглы, б – направление иглы при пункции
Точку прокола кожи определяют так – визуально проводят горизонтальную линию на 1.5-2 см книзу от ключицы и вертикальные линии, разделяющие её на три трети. Точка пересечения горизонтальной линии и вертикальной линии на границе средней и внутренней третей ключицы и будет являться точкой вкола иглы.
Игла вводится под углом 300 к поверхности кожи. При попадании иглы в венозный просвет также определяется чувство проваливания, а после определения наличия венозной крови в шприце он отсоединяется и к канюле иглы подсоединяется подключичный катетер (по проводнику).
Методика постановки подключичного катетера называется катетеризацией по Сельдингеру.
Довольно часто выполняется пункция подключичной вены с проколом кожи в надключичной области. Для этого визуально определяется угол между ключицей и грудинно-ключично-сосцевидной мышцей, а затем по биссектрисе этого угла на расстоянии 0.5-1 см от ключицы вводится длинная игла в направлении кверху и к грудине под углом к поверхности кожи около 200.
Видео: пункция и катетеризация подключичной вены
Методика пункции внутренней яремной вены
пункция внутренней яремной вены
Пункция яремной вены также осуществляется при помощи установки проводника по методу Сельдингера и осуществляется в отделении анестезиологии и реанимации врачом. После обработки рук определяется место прокола.
Для этого голову больного с приподнятым ножным концом кровати поворачивают в противоположную пункции сторону и обрабатывают кожу.
Визуально врач определяет вершину треугольника, который образован ножками грудинно-ключично-сосцевидной мышцы.
Далее пальцем нащупывают яремную вену, а пальцем другой руки определяют пульс на сонной артерии.
После введения анестетика в кожу и подкожно-жировую клетчатку вводят длинную иглу по направлению к соску на глубину 2-3 см, часто потягивая поршень шприца на себя.
После того, как в шприце появится немного крови, игла вытаскивается, а в венозном просвете остается тонкий проводник, к которому подсоединяется система.
Техника венесекции
Венесекция обычно проводится на периферической вене в случае, когда пункция вены не может быть проведена. Для этого после обработки рук и выбранного участка кожи накладывается жгут проксимальнее места прокола.
После введения анестетика в кожу и подкожно-жировую клетчатку осуществляется разрез кожи. Под вену подводится хирургическая нить и осуществляется перевязка вены. Затем с помощью скальпеля производится короткий разрез венозной стенки проксимальнее нити. Нить убирается, а в место секции вставляется катетер. На кожу накладываются швы, которые через несколько дней снимают.
Видео: теория и примеры венесекции
Возможны ли осложнения?
Осложнения при венепункции и венесекции встречаются редко, если манипуляции осуществляются квалифицированным медицинским персоналом. Тем не менее, даже банальная пункция периферической вены может осложниться развитием воспалительных процессов на коже и в стенке вены с развитием тромбофлебита.
При пункции центральных вен возможно развитие пневмоторакса (при попадании иглы в плевральную полость с введением воздуха), прокола сонной артерии, а также попадание воздуха в системный кровоток с развитием воздушной эмболии. Любое из осложнений может привести к гибели пациента, поэтому при необходимости пункции центральной вены врач определяет четкое наличие показаний и противопоказаний для манипуляции.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Проведение венепункции: техника, набор — игла, жгут, места выполнения, факторы, что такое венесекция
Каждый из нас хотя бы раз в жизни проходил такую процедуру как венепункция. Именно так врачи называют прокол вены иглой с целью забора крови или введения каких-либо жидкостей (лекарств или донорской крови). Это умеет делать любой врач и сотрудники среднего медицинского персонала. А иногда венепункцию даже осваивают обычные люди.
Показания к венепункции
Прокол вены может быть назначен в таких случаях:
- взятие крови для исследования, аутогемотерапии (введения в ягодицу) или при донорстве;
- необходимость кровопускания (застой крови при тяжелой правожелудочковой недостаточности, отеке легких, избыточное образование клеток крови – полицитемии, отравления гемолитическими ядами);
- внутривенные инъекции при неотложной или плановой терапии, общей анестезии при операциях;
- проведение инфузий – вливание растворов через капельницу;
- вливания крови, свежезамороженной плазмы, взвеси эритроцитов или ее компонентов;
- введение рентгеноконтрастных или радиофармпрепаратов при ангиографии, сцинтиграфии;
- парентеральное питание белковыми смесями при невозможности обычного поступления пищи.
Рекомендуем прочитать статью о катетеризации вены. Из нее вы узнаете о том, как подобрать катетер, технике проведения по Сельдингеру, правилах ухода за катетером и о том, как удалить катетер из вены. А здесь подробнее об уколе в сердце.
Техника прокола периферических вен
Основное правило проведения пункции вены – это соблюдение полной стерильности. Для этого нужно вымыть и просушить руки, надеть стерильные перчатки и маску.
Необходимо уложить пациента или посадить в кресло так, чтобы рука занимала устойчивое положение ладонью кверху. Под локоть помещают клеенчатую подушку, прикрытую стерильной салфеткой.
На среднюю треть плеча медсестра накладывает жгут либо может быть использована манжета от тонометра.
Пациент несколько раз сжимает кисть в кулак для лучшего контурирования вены. После прощупывания сосуда место прокола обрабатывается дважды спиртом по направлению снизу вверх. Кожа на локтевом сгибе натягивается, а вена фиксируется. Непосредственно пункция проводится по таким правилам:
- срез иглы направлен вверх;
- угол по отношению к поверхности кожи составляет 45 градусов;
- должно быть ощущение «проваливания» в вену;
- можно проколоть кожный покров и вену одновременно, либо после прокола кожи повернуть иглу так, чтобы она вошла сбоку вены;
- после правильной венепункции на канюле иглы появляется кровь, если ее нет, то нужно, не извлекая иглу из кожи, повернуть ее для повторного прокола.
Если кровь нужна для анализа, то под внешний конец иглы подставляют пробирку или сразу присоединяют шприц. При проведении кровопускания игла соединяется с резиновой трубкой, которая другой стороной опускается в лоток. Может быть использован и сосуд с делениями для измерения количества выпущенной крови.
Смотрите на видео о пункции и катетеризации периферической вен:
Если пациенту проводится внутривенное введение раствора, то подключают систему для инфузий, шприц с медикаментом. При трансфузии крови применяется специальный комплект для вливаний. После того, как установлены нужные материалы, венозный жгут снимают.
По окончанию манипуляций игла извлекается, а на место прокола прикладывают шарик из ваты, смоченный спиртом. Для более быстрой остановки крови пациент максимально сгибает руку в локтевом суставе. При необходимости на зону пункции накладывается давящая повязка.
Осложнения
Если не нарушена техника проведения плановой венепункции, пациент перед процедурой чувствовал себя хорошо, а после выполнил все рекомендации врача, то никаких последствий не будет. От прокола на коже останется крохотная точка, которая со временем исчезнет. В противном случае развиваются осложнения.
Длительное кровотечение
Случается, если пациент слишком рано снял повязку и стал сразу работать этой рукой (активно двигать ею, поднимать тяжести). В месте прокола не успевает сформироваться кровяной сгусток, и кровь начинает просачиваться наружу. Это чревато кровопотерей или даже заражением.
Гематома
Или внутреннее кровотечение. Причина: несоблюдение техники наложения давящей повязки или ее отсутствие. Также гематома образуется при сквозном проколе вены.
Кровь вытекает из сосуда, но не выходит наружу. Из-за этого на руке образуется обширный синяк фиолетово-красного цвета. Иногда он бывает болезненным.
Купируется применением наружных рассасывающих препаратов: гепариновая мазь или Лиотон-гель.
Тромбоз
Или закупорка проколотой вены кровяным сгустком (тромбом). Случается при слишком длительном нахождении иглы внутри кровеносного сосуда или при частых венепункциях в одно и то же место.
Из-за тромба кровоснабжение руки будет затруднено, и она начнет болеть и быстро уставать.
А еще это опасно тем, что тромб может оторваться и переместиться в более узкий кровеносный сосуд, закупорив его полностью.
Флебит
Воспаление сосуда в месте проведения венепункции. Сопровождается болью, уплотнением и покраснением выше и ниже вены. Такое может случиться при браке иглы (затупленная) или при нарушении техники ее введения (неправильный угол, слишком глубоко и т.п.). Купируется наружными препаратами и покоем поврежденной конечности. Реже – антибиотиками.
Воздушная эмболия
Из-за нарушения техники проведения венепункции в кровь могут проникнуть пузырьки воздуха. Это редкое осложнение очень опасно, потому что может привести к ишемическому инсульту и летальному исходу.
Чтобы избежать осложнений, ни в коем случае нельзя проводить венепункцию самостоятельно. Когда процедуру проводит медицинский работник, нужно слушать его и не пытаться препятствовать манипуляциям. Также важно учесть все рекомендации по поведению после венепункции, не снимать повязку, пока не истечет положенное время, и не нагружать руку.
Места выполнения
Наиболее распространенное место для венепункции – это сосуды, которые расположены в локтевой ямке. Самые удобные из них v. basilica или v. сephalica. Они имеют вид буквы V, находятся близко к поверхности кожи, мало смещаются, обладают достаточно широким просветом.
Проекция на кожу локтевых вен, которые чаще всего пунктируют
Какие обследования пройти для выявления гипертонии
Кроме этого, пункция может быть выполнена на таких сосудах венозной сети:
- поверхностные вены кистей или предплечий;
- нижних конечностей;
- крупные ветви – подключичная, бедренная или яремная для длительной терапии и установки венозного катетера.
Существует особая группа пациентов, для которых имеются исключение из общих правил. При необходимости подключения к аппарату для искусственного очищения крови создается соединение вены и артерии. Сформированная артериовенозная фистула должна использоваться только для гемодиализа, а при анализах или внутривенных инъекциях выбирают вены нерабочей руки на тыльной стороне предплечья или кисти.
У новорожденных и грудных детей пунктируют вены волосистой части головы, в более старшем возрасте при хорошем периферическом кровообращении могут быть использованы для непродолжительной терапии сосуды верхних конечностей, голеней и стоп. Если вены определяются слабо, необходима длительная терапия или введение раздражающих, концентрированных растворов, то проводится венепункция крупных сосудов – подключичных, яремных или бедренных вен.
Особенности проведения у донора
При проведении пункции вены для сдачи крови требования к стерильности многократно возрастают. Процедура проводится в специально оборудованных кабинетах, не разрешается использовать любые расходные материалы без проверки маркировки, срока годности.
Предварительно обрабатывают антисептиками два локтевых сгиба на участке не менее 7-8 см в диаметре два раза. К пункции приступают не ранее, чем через 30 секунд после обработки. Если к месту пункции случайно коснулся нестерильный предмет, то процедуру обеззараживания повторяют заново.
Иглой от полимерного контейнера прокалывают вену и проходят около 5 мм по ее ходу. Затем после проявления крови в трубке игла продвигается на половину длины и фиксируется на протяжении всего забора крови. Нужно добиться достаточно быстрого поступления крови в контейнер. Если этого не происходит, то принимают такие меры:
- меняют положение среза иглы;
- переустанавливают жгут (он остается на плече все время взятия крови);
- используют другую руку.
В случае неудачной повторной венепункции донора отстраняют от сдачи крови.
Методика пункции внутренней яремной вены
пункция внутренней яремной вены
Пункция яремной вены также осуществляется при помощи установки проводника по методу Сельдингера и осуществляется в отделении анестезиологии и реанимации врачом. После обработки рук определяется место прокола.
Для этого голову больного с приподнятым ножным концом кровати поворачивают в противоположную пункции сторону и обрабатывают кожу.
Визуально врач определяет вершину треугольника, который образован ножками грудинно-ключично-сосцевидной мышцы.
Далее пальцем нащупывают яремную вену, а пальцем другой руки определяют пульс на сонной артерии.
После введения анестетика в кожу и подкожно-жировую клетчатку вводят длинную иглу по направлению к соску на глубину 2-3 см, часто потягивая поршень шприца на себя.
После того, как в шприце появится немного крови, игла вытаскивается, а в венозном просвете остается тонкий проводник, к которому подсоединяется система.
Отличия венепункции и венесекции
Венесекцией называется вскрытие вены при помощи надреза. Она показана при слабовыраженных поверхностных сосудах пациентам, которым нужна длительное введение медикаментов внутривенно.
Для этого можно выбрать такие же вены, как и для пункции. Но если обычный прокол может выполнить медсестра или фельдшер, то венесекция – это мини операция.
Ее проводит только хирург под местным обезболиванием.
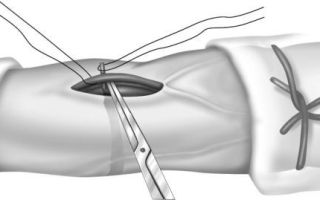
Вена извлекается из окружающих тканей, на нее накладывают 2 кетгутовых узла, а между ними вскрывают вену. Затем вводят катетер в отверстие и фиксируют его нитями.
Венесекция схема
После зашивания кожи подсоединяют систему для вливаний и, подтягивая нитки за выведенные концы, освобождают сосуд от узлов.
Почему именно в вену
Сам термин легко раскладывается на составные части: «вена» и «пункция» (укол, прокол). Кровеносная система человека – это целая сеть сосудов. Но забор крови и введение лекарств производится именно через вены, а не через артерии и капилляры. Почему?
- При проколе артерии высок риск кровотечения, которое будет сложно остановить.
- Стенки артерий более плотные и толстые. Их проблематичнее прокалывать.
- В венах кровь течет к сердцу, поэтому введенные медикаменты начинают быстрее действовать.
Существует понятие внутриартериальной инъекции. Она проводится, если по медицинским показаниям необходимо доставить лекарственный препарат в орган-мишень. В таком случае укол делается именно в ту артерию, которая гонит кровь от сердца к конкретному органу или конечности. Но общепринято делать именно венепункцию, потому что это более безопасно и эффективно.
Важно! Пациент, которому делают плановую венепункцию, должен хорошо иметь нормальную температуру тела и артериальное давление (за исключением реанимационных мероприятий, когда укол в вену может спасти человеку жизнь).
Набор для венепункции и венесекции
В стандартный набор для пункции вены входят такие стерильные предметы – шприц с иглой, лоток, пинцет, ватные шарики, перчатки и маска. Также необходим кровоостанавливающий жгут, подушечка, этиловый спирт и второй лоток для использованных материалов.
Для венесекции дополнительно нужны: скальпель, зажимы, ножницы, иглодержатели, анатомические и хирургические пинцеты, кетгут, шелк, новокаин для обезболивания. Подготовленные наборы стерилизуют и хранят в отдельных боксах.
Набор инструментов для венесекции
Игла
Для венепункций используют иглы, которые отвечают таким требованиям:
- короткий срез и большой просвет, чтобы не разрушить эритроциты и не травмировать противоположную стенку вены;
- не имеют деформаций или зазубрин на острие;
- полностью проходимы.
При инфузиях солевых растворов можно использовать обычные иглы, а для ведения крови, заменителей плазмы или растворов для парентерального питания нужны более крупные.
Игла Дюфо для забора и переливания крови
Техника венесекции
Венесекция обычно проводится на периферической вене в случае, когда пункция вены не может быть проведена. Для этого после обработки рук и выбранного участка кожи накладывается жгут проксимальнее места прокола.
венесекция
После введения анестетика в кожу и подкожно-жировую клетчатку осуществляется разрез кожи. Под вену подводится хирургическая нить и осуществляется перевязка вены. Затем с помощью скальпеля производится короткий разрез венозной стенки проксимальнее нити. Нить убирается, а в место секции вставляется катетер. На кожу накладываются швы, которые через несколько дней снимают.
Видео: теория и примеры венесекции
Жгут
Применение жгута при венепункции позволяет создать приток крови в вену для ее лучшего определения. Его устанавливают на расстояние не ближе 10 см от сгиба локтя.
На теле должен быть рукав одежды или салфетка. Необходимо следить, чтобы жгут не защемил кожу. Узел затягивается петлей вниз, а свободными концами наверх.
Это важно для предупреждения касания жгутом места, обработанного спиртом.
После установки нужно в обязательном порядке прощупать пульс на лучевой артерии или другой периферической при венепункции вне локтевой вены. Следует избегать длительного или сильного пережимания сосудов и мягких тканей. Иногда вместо жгута используется манжета для тонометра, нагнетанием воздуха в нее можно регулировать интенсивность сжимания конечности.
Применение жгута при венепункции
Возможные трудности
У венепункции нет противопоказаний, но есть некоторые нюансы, которые иногда мешают проводить эту процедуру.
- Анатомические особенности. Например, у людей, длительно принимающих наркотики путем введения препаратов через вену, сосуды слишком тонкие и «сухие», поэтому их сложно найти. Поэтому иногда врачам приходится колоть не внутренний сгиб локтя, а какое-то другое место, где вена видна.
- Травмы, ожоги и другие обширные раны в зоне предполагаемой венепункции. Также приходится искать другую вену, на здоровом участке тела.
- Гемофилия – заболевание, связанное со сниженной свертываемостью крови. В таком случае венепункцию следует проводить только под контролем врача, а пациента после процедуры необходимо оставить в больнице для наблюдения.