Дата публикации 18 сентября 2019Обновлено 18 апреля 2022
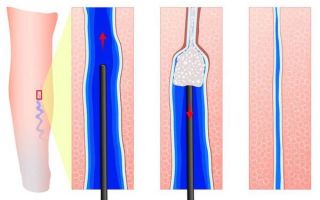
Сосудистые звёздочки (телеангиэктазии) — это патологически расширенные капилляры, которые становятся видны на поверхности кожи. Они напоминают красные или фиолетовые точки, линии и «паутинки». Часто появление сосудистых звёздочек сопровождается зудом и болью в месте их образования.
Сами по себе телеангиэктазии абсолютно безопасны для здоровья. Как правило, пациентов беспокоит лишь внешний вид поражённой кожи. Тем не менее появление сосудистых звёздочек может быть спровоцировано более серьёзными заболеваниями.
У мужчин телеангиэктазии появляются только при хронической венозной недостаточности. У женщин причин их появления множество:
- варикозная болезнь;
- врожденные заболевания соединительной ткани;
- нарушение микроциркуляции крови;
- гормональные нарушения (в том числе при приеме оральных контрацептивов и глюкокортикоидных препаратов);
- аборты, беременности и роды, климакс;
- заболеваниях половой системы: киста яичника, миома матки и другие.
Сосудистые звёздочки могут возникнуть при дефиците витаминов и микроэлементов, в частности при дефиците витамина С, который ответственен за проницаемость и прочность стенок капилляров.
Телеангиэктазии могут появляться после механического повреждения кожи, например во время косметической чистки лица. Нередко сосудистые пятна становятся видны после воздействия различного рода излучения на кожу, например, ультрафиолетового и рентгеновского излучения. Некоторые пациентки отмечают их появление после посещения солярия.
Наличие сосудистых звездочек на ногах не обязательно связано с варикозной болезнью: даже варикозная болезнь с выраженными симптомами венозной недостаточности иногда протекает без появления телеангиэктазий, а появление «звёздочек» чаще происходит на фоне легкой степени венозной недостаточности [1][2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Главный симптомом, на который жалуются пациенты с наличием телеангиэктазии — это эстетический дефект. Телеангиэктазии появляются на лице, ногах, спине, имеют различный цвет и форму.
Если сосудистые звёздочки наполняются венозной кровью, то они имеют синий цвет, если артериальной, то красный. Со временем они могут видоизменяться.
Например, красная телеангиэктазия может стать синей и наоборот — это связано с забросом в них крови из венул (мелких кровеносных сосудов) при начинающемся варикозе.
Наличие телеангиэктазий может сопровождаться симптомами фонового заболевания, которое спровоцировало их появление. Чаще всего — это симптомы варикозной болезни:
- тяжесть и отеки в конце трудового дня;
- недомогание и ночные судороги в икроножных мышцах;
- наличие более крупных варикозно-расширенных вен;
- в некоторых случаях: трофические язвы и гиперпигментации в области голени.
В остальных случаях пациенты связывают наличие телеангиэктазий с приёмом оральных контрацептивов, родами, климаксом, наличием других заболеваний.
При некоторых заболеваниях сосудистые звёздочки появляются в типичных местах, и опытный специалист по их виду и расположению может заподозрить ту или иную болезнь. Например, синдром «головы медузы» выявляется у пациентов с жидкостью в брюшной полости, он проявляется наличием варикозно-расширенных вен на животе, что может свидетельствовать о синдроме портальной гипертензии.
В некоторых случаях склонность к появлению сосудистых звёздочек является проявлением слабости соединительной ткани. Тогда пациент помимо остальных симптомов отмечает гипермобильность суставов, повышенную эластичность кожи, склонность к образованию синяков и аневризм (выступов на стенках сосудов) [5][6].
В основе патогенеза телеангиэктазий лежит множество механизмов. Чтобы разобраться в патогенезе сосудистых звёздочек, нужно разделить все причины возникновения телеангиэктазии на две большие группы: врожденные факторы (наследственные) и приобретенные.
Если имеется врожденная склонность к образованию сосудистых звездочек, главным патологическим звеном является эндоглин (мембранный белок), который чрезмерно усиливает рост клеток сосудов и участвует в ангиогенезе (процессе образования новых сосудов). Также влияние оказывает повышенный уровень фактора роста — естественного соединения, способного стимулировать рост эндотелия (клеток) сосудов.
Если появление телеангиэктазий имеет приобретенный характер, специалисты склоняются к тому, что это происходит под действием различных вазоактивных веществ — гормонов, гистамина, серотонина и других.
Самые распространенные механизмы формирования сосудистых звездочек — гормональные факторы и нарушения венозного оттока в нижних конечностях. Ведущим механизмом является влияние эстрагенов на сосудистую стенку.
Около трети лиц женского пола, которые замечают появление телеангиэктазий, связывают это с первой беременностью, при этом многие из появившихся сосудов естественным образом исчезают к 4-7 неделе после родов [4].
Некоторые специалисты говорят о возможности появления телеангиэктазий при ярко выраженном стрессе, который продолжается длительное время [3].
Телеангиэктазии могут располагаться как единично, так и группами. Они могут покрывать как маленькие участки кожи, так и иметь большую площадь поражения. В соответствие с классификацией W. Redisch, R. Pelzer сосудистые звёздочки бывают 4-х типов:
- простые (синусовые, линейные);
- древовидные;
- звездчатые (паукообразные);
- пятнообразные (пантиформные).
Красные линейные телеангиэктазии нередко обнаруживаются на лице, особенно на носу и щеках.
Красные и синие линейные и древовидные чаще всего появляются на ногах.
Важно, где именно на ноге образовалась сосудистая звездочка: если на голени — то скорее всего, её образование связано с варикозной болезнью нижних конечностей.
Если на бедре — вероятно, что образование телеангиэктазии связанно с гормональными нарушениями и вызвано выделением вазоактивных (влияющих на тонус и диаметр просвета кровеносных сосудов) веществ и гормонов.
- Паукообразные типы сосудов обычно красные, поскольку состоят из центральной питающей артериолы, от которой в радиальном направлении расходится множество расширенных капилляров.
- Пятнистые (пятнообразные) телеангиэктазии нередко могут возникать при диффузных заболеваниях соединительной ткани и некоторых других заболеваниях.
- Независимо от происхождения, клиническая картина и главный симптом у любого типа телеангиэктазии — это эстетический дефект [7].
Сами по себе сосудистые звёздочки редко имеют серьёзные осложнения.
Но если они формируются на фоне венозной недостаточности или из-за гормональных нарушений, возможно появление синяков, возникающих без каких-либо травм, рядом или на месте телеангиэктазии.
Кроме того, происходит дальнейшее разрастание сосудистого рисунка и увеличение его диаметра, возможно кровотечение из телеангиэктазии.
Чаще всего телеангиэктазии осложняются после их лечения склерозантами — специальными препаратами, предназначенными для сужения вен. После склерозировании сосудистой звездочки одним из наиболее тяжелых и одновременно редким осложнением является некроз кожи или синдром Николау — малоизученный синдром, проявляется массивными поверхностными некрозами кожи.
Если говорить о телеангиэктазиях, которые возникают как часть врожденных заболеваний, то осложнения обусловлены течением фонового заболевания [8].
Диагностика сосудистых звёздочек не представляет трудностей: для постановки правильного диагноза специалисту-флебологу достаточно провести осмотр и сделать УЗИ вен.
При подозрении на сопутствующие заболевания, которые предположительно могли вызвать появление телеангиэктазий, флеболог направляет пациента на консультацию к узкопрофильному специалисту — гинекологу, эндокринологу, ревматологу или кардиологу.
Например, если на приёме пациентка утверждает, что сосудистые звездочки появились на теле после курса оральных контрацептивов, которые она принимает для лечения функциональной кисты яичника, её направляют к гинекологу для повторной оценки рисков приёма ОК и сдачи анализов на женские половые гормоны.
Грамотный хирург-флеболог старается определить и устранить причину появления телеангиэктазии, а затем уже приступить к лечению. В противном случае после успешного лечения «сосудистые звездочки» появятся снова.
Иначе обстоит дело с телеангиэктазиями, которые появляются на фоне врожденных заболеваний. В этом случае этиология заболевания ясна, заболевание не поддается полному излечению, и хирургу-флебологу остается только бороться со следствием заболевания. К примеру, это касается пациентов, страдающих врожденной дисплазией соединительной ткани и дефицитом коллагена в сосудах [9][10][11].
Выбор метода лечения зависит от формы заболевания, опыта хирурга и предпочтений пациента.
Если пациента беспокоит внешний вид пораженной кожи, то применяются методы удаления телеангиэктазии.
Склеротерапия — самый популярный и один из самых эффективных методов удаления сосудистых звёздочек. В телеангиэктазию вводят специальный препарат — склерозант, который воздействует на сосудистую стенку изнутри. Это приводит к постепенному склеиванию сосуда. После некоторого количества времени на кожном покрове не остается следов болезни.
Склеротерапию можно применять как на очень тонких и мелких телеангиэктазиях, так и на крупных венах и даже на стволе большой подкожной вены. Наиболее частая область применения склеротерапии — нижние конечности. Как правило в качестве склерозанта выступает лауромакрогол.
При правильном использовании склерозант вызывает только местное действие и не оказывает токсического влияния на организм.
Сразу после воздействия склерозанта в просвете вены формируется специфический сгусток (склеротромб), сосуд становится плотным, после чего начинается процесс рассасывания вены, который может занимать до полугода.
Иногда в качестве склерозанта выступает кислородно-озоновая смесь. В таком случае процедура будет называться озоносклеротерапия. Другим популярным вариантом склеротерапии является криосклеротерапия — этот метод подразумевает охлаждение кожи в месте введения склерозанта с помощью льда или холодного воздуха.
Набирает популярность лазерная криотерапия (CLaCS) — метод сочетает криолечение, склеротерапию и лазерную коагуляцию (сужение) вен. На пораженный сосуд воздействуют транскутанным (чрезкожным) лазером, вызывающим спазм вены воздействием.
Далее в просвет вены вводится склерозирующий состав. Все манипуляции проводятся под воздействием криотерапии, которая снижает болевые ощущения у пациента.
Результаты у этого метода примерно сопоставимы с эффективностью обычной склеротерапии, поэтому при более высокой стоимости лечения необходимость в нём отстаётся сомнительной.
https://www.youtube.com/watch?v=09RhKl5ZXXA\u0026t=55s
Существуют методики лечения телеангиэктазий при помощи транскутанной лазерной фотокоагуляции. Этот метод чаще всего применяется на коже лица и является более безопасным, чем склерозирование, но менее эффективным так как сосудистые звездочки часто возвращаются вновь.
Важно отметить и возможные осложнения склеротерапии. Одним из них является кашель после введения склерозанта в вену (как правило крупного размера).
Часть препарата попадает в глубокие вены, с током крови проникает в лёгочный ствол и капилляры лёгких, вызывая микроэмболию (закупорку мелкими частицами), что рефлекторно провоцирует кашель и чувство жжения в дыхательных путях.
Это осложнение не опасно для жизни и как правило купируется самостоятельно через несколько минут.
Часто после склеротерапии появляется гиперпигментация и синяки в месте инъекции, которые проходят самостоятельно в течение нескольких дней [11][12][13].
Прогноз при развитии телеангиэктазий благоприятный. В некоторых случаях патология не требует лечения: сосудистые звёздочки исчезают со временем самостоятельно (например, после беременности).
Некоторые случаи требуют корректировки, особенно если пациента беспокоит внешний вид пораженной кожи. Так или иначе при появлении «сосудистых звездочек», вне зависимости от их локализации, необходимо обязательно обратиться к флебологу — телеангиэктазия в некоторых случаях может быть не только косметическим дефектом, но и признаком более тяжелого заболевания.
Свои особенности имеет период лечения телеангиэктазий. Любой метод лечения телеангиэктазий имеет свои преимущества и недостатки. Соответственно, определить показания и выбрать метод лечения может только квалифицированный хирург-флеболог и только после полноценного обследования. При правильно выполненном лечении прогноз исчезновения телеангиэктазий благоприятный.
Чтобы не допустить или снизить риск развития сосудистых звездочек, стоит выполнять рекомендации специалистов:
- предусмотреть защиту кожного покрова от чрезмерной инсоляции;
- провести анализ диеты и сделать выбор в пользу более здорового питания;
- отказать от вредных привычек.
Учитывая, что иногда появление телеангиэктазий может носить наследственный характер, в некоторых случаях стоит провести медико-генетичекую консультацию при наличии соответствующих подозрений у врача. Также пациенту следует позаботиться о подборе физиологичной обуви и одежды, регулирование режима труда и отдыха, обеспечение умеренных физических нагрузок [14][15].
- Alonazi NA1, Hundallah KJ, Al Hashem AM, Mohamed S. A novel variant in ATM gene causes ataxia telangiectasia revealed by whole-exome sequencing. // Neurosciences (Riyadh). — 2018; 23(2): 162-164.ссылка
- Ruiz-Llorente L, Chiapparino E, Plumitallo S, Danesino C, Bayrak-Toydemir P et al. Characterization of a mutation in the zona pellucida module of Endoglin that causes Hereditary Hemorrhagic Telangiectasia. // Gene. — 2019 May 15; 696: 33-39ссылка
- Hereditary hemorrhagic telangiectasia: An overview of diagnosis, management, and pathogenesis? Jamie McDonald, Pinar Bayrak-Toydemir & Reed E Pyeritz,Genetics in Medicine volume13, pages 607–616 (2011)
- Lefton-Greif, Orphanet J Ataxia telangiectasia: a review Cynthia Rothblum-Oviatt, Jennifer Wright, Maureen A. Rare Dis. 2016; 11: 159.
- K. Rauf Bashir. A Necklace of Telangiectases: An Early Clinical Sign of Alcohol Abuse, // Can Fam Physician. 1984 Oct; 30: 2067-2068, 2070-2071, 2073-2074.ссылка
- De Gennaro A1, Manzo G, Serino A, Fenza G, Manto A. Large Capillary Telangiectasia and Developmental Venous Anomaly of the Basal Ganglia: An Unusual Finding // — 2012 Dec 20;25(6):744-9. Epub 2012 Dec 20.ссылка
- Cavernous Malformations and Capillary Telangiectasia: A Spectrum within a Single Pathological Entity, Daniele Rigamonti, M.D., Peter C. Johnson, M.D., Robert F. Spetzler, M.D.,Mark N. Hadley, M.D., Burton P. Drayer, M.D. Neurosurgery, Volume 28, Issue 1, January 1991, Pages 60–64.
- Sayama CM, Osborn AG, Chin SS, Couldwell WT.Capillary telangiectasias: clinical, radiographic, and histopathological features. // J Neurosurg. — 2010 Oct;113(4):709-14. doi: 10.3171/2009.9.JNS09282.ссылка
- Hellani A1 Laugé A, Ozand P, Jaroudi K, Coskun S. Pregnancy after preimplantation genetic diagnosis for Ataxia Telangiectasia // Mol Hum Reprod. — 2002 Aug;8(8):785-8.ссылка
Петехии – опасный симптом или безопасное явление – Medaboutme.ru
Петехии (или петехиальная сыпь) появляются на коже в любом возрасте. Эти небольшие красные точки не болят и не воспаляются, поэтому часто воспринимаются людьми как неопасное явление. В немалом проценте случаев так оно и есть — петехии со временем сходят, не оставляя и следа.
И все же такая специфическая сыпь может быть поводом серьезно отнестись к своему здоровью и пройти диагностику, а в некоторых случаях — срочно вызывать скорую помощь.
Когда же красные пятнышки — всего лишь незначительная реакция, а когда признак смертельной болезни, расскажет MedAboutMe.
Петехиальная сыпь — один из видов кровоизлияний, которые происходят вследствие повреждения мельчайших сосудов, капилляров.
Небольшое количество крови растекается под кожей, образуя округлое пятнышко размером не более 2 мм. Такая сыпь никак не беспокоит пациента.
Более того, если петехии образовываются в небольших количествах и не сопровождаются другими симптомами, человек может не заметить их наличия на коже.
https://www.youtube.com/watch?v=09RhKl5ZXXA\u0026t=113s
Характерная черта петехий, которая помогает отличить их от других видов сыпи — они не исчезают при надавливании. Если покраснения вызваны воспалительным процессом, но не привели к разрыву капилляров, приливающая кровь уйдет по сосуду, стоит только нажать на высыпания пальцем. Кровоизлияние же все равно останется под кожей, не сместится и не побледнеет.
Петехии не воспаляются и не болят, это плоские образования, которые могут оставаться на достаточно долгое время. Даже после того как спровоцировавший их фактор давно устранен.
Со временем они могут менять цвет (с алого на красный, а после на коричневый), но не увеличиваются в размере и не изменяются по форме.
А вот о прогрессировании патологического процесса говорит появление новых красных точек, или же более массивных кровоподтеков.
Первой и наиболее очевидной причиной разрыва капилляров является травма. Причем речь идет о большом перечне повреждений. К петехиям могут привести:
- Удар с повреждением мягких тканей.
- Натирание кожи. У младенцев сыпь может появляться от памперса, у взрослых — от неудобной одежды.
- Сдавливание кожи. Например, на месте наложения жгута или тугой повязки.
Стенки капилляров могут не выдержать увеличения давления крови, которое возникает на фоне сильного напряжения. Например, при интенсивном кашле, плаче, даже крике.
Повлиять на артериальное давление может и сильный стресс или занятия тяжелой атлетикой. Характерной особенностью в случае травм и перенапряжения является локальный характер петехиальной сыпи.
Красные точки появляются в месте надавливания, удара и прочего, а при сильном напряжении — на лице.
С возрастом стенки сосудов становятся менее эластичными, разрывы капилляров случаются все чаще. Поэтому образование небольшого количества петехий в пожилом возрасте — естественный физиологический процесс.
Повреждение стенок мелких сосудов может возникать на фоне лечения различными медикаментами. Петехии образовываются у людей, принимающих следующие препараты:
- Антибиотики пенициллинового ряда.
- Варфарин, гепарин.
- НПВП (нестероидные противовоспалительные препараты).
- Атропин.
- Индометацин.
Также подкожные кровоизлияния могут стать следствием лучевой и химиотерапии. Часто сыпь наблюдается и у наркозависимых людей.
Слабые стенки сосудов, их частые повреждения, а главное, наличие кровоподтеков разного размера могут говорить о более серьезных проблемах. Прежде всего, речь идет о болезнях, связанных с изменением состава крови.
В частности, кровоподтеки проявляются при различных видах лейкозов и апластических анемий — болезнях, при которых костный мозг вырабатывает недостаточное количество компонентов крови.
Тромбоцитопения характеризуется пониженным содержанием тромбоцитов — клеток, отвечающих за свертываемость крови. При их дефиците любые раны затягиваются дольше, а в худших случаях остановить кровотечение вообще невозможно.
Поэтому при таком заболевании образование любых видов кровоизлияний — один из первых симптомов. Петехии возникают и при других болезнях, связанных с плохой свертываемостью крови.
Сосудистая система страдает при аутоиммунных заболеваниях — нарушениях работы иммунной системы, при которых она начинает воспринимать клетки организма как чужеродные и атаковать их. На фоне таких патологий часто развиваются воспаления, разрушающие стенки сосудов, — васкулиты. Петехии возникают при:
- Системной красной волчанке.
- Спондилоартрите.
- Склеродермии.
- Геморрагическом васкулите.
Инфекционные заболевания могут отразиться на состоянии сосудов и привести к разрывам наиболее нежных из них — капилляров. Поэтому петехии часто возникают на фоне таких болезней:
- Ангина.
- Скарлатина.
- Цитомагаловирусная инфекция.
- Энтеровирусная инфекция.
- Мононуклеоз.
- Эндокардит.
Еще одной причиной слабых капилляров могут стать гиповитаминозы. Прежде всего, к подкожным кровоподтекам приводит дефицит витаминов К и С. Петехии возникают в небольших количествах, часто на фоне изменений в рационе или после перенесенной болезни.
К сожалению, небольшие красные точки на коже могут говорить и о тяжелых, угрожающих жизни состояниях. Прежде всего, речь идет об осложнении бактериальной инфекции — развитии сепсиса. Возникает он в том случае, если бактерии и их токсины попадают в кровь.
На этом фоне происходят различные повреждения сосудов, а сами микроорганизмы распространяются по всему телу и приводят к системному поражению. Без должного лечения у больного наступает шок, развивается острая полиорганная недостаточность.
К возбудителям, которые чаще всего приводят к сепсису, врачи относят золотистый стафилококк и стрептококки.
https://www.youtube.com/watch?v=09RhKl5ZXXA\u0026t=187s
Еще одна опасная бактерия, инфицирование которой может сопровождаться петехиями, — менингококк. В том случае если менингококковая инфекция протекает в легкой форме, кровоподтеков на коже не образуется. Но если бактерия попадает в кровь, возникает наиболее тяжелая форма болезни — менингококцемия.
Под действием иммунной системы микроорганизмы в крови разрушаются, высвобождается токсин, который наносит сильный вред сосудам, активно повреждая их стенки. Такое развитие заболевания характерно для детей, а его отличительной чертой является быстрое развитие и прогрессирование.
И образование характерной сыпи — один из самых точных симптомов. Небольшие кровоизлияния появляются по всему телу, их количество растет на глазах, причем новые уже больше по размеру и более сложной формы (напоминают звезды). На некоторых участках они могут сливаться в обширные пятна.
При данном диагнозе очень высок процент летальности, поэтому больной ребенок должен быть срочно госпитализирован.
В том случае если петехии не сопровождаются другими симптомами, их количество не растет, они не являются признаком тяжелой болезни. При патологических процессах с повреждением капилляров всегда проявляются и другие изменения состояния здоровья. Подкожные кровоизлияния должны насторожить, если на их фоне проявляются следующие недомогания:
- Жар.
- Головная боль, головокружения.
- Ригидность затылочных мышц.
- Нарушение координации движений.
- Спутанность сознания.
- Появление на теле гнойничков разного размера или других видов сыпи.
- Тошнота и рвота, нарушение работы желудочно-кишечного тракта.
- Миалгии.
- Воспаление и боли в суставах.
- Другие виды кровоизлияний — кровоточащие десны, носовое кровотечение, образование синяков.
- Раны, которые долго кровоточат.
Пройдите тестВаш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.
Петехиальная сыпь
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Петехиальная сыпь: причины появления, при каких заболеваниях возникает, диагностика и способы лечения. Петехиальная сыпь связана с разрывом внутрикожных сосудов и может возникать из-за сбоя в работе многих систем организма (иммунная система, кроветворная), при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи). По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови. Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными. Физиологические причины появления петехиальной сыпи
- Травма кожи при ударе — основная причина появления петехий у здоровых людей. В полости рта петехии могут появиться после употребления слишком твердой пищи.
- Грубое воздействие на кожу (например, при наложении жгута), ношение тесной одежды и обуви.
- В послеродовом периоде у матери и ребенка возможно появление петехиальной сыпи из-за травм кожи во время родов.
- Сильный плач (чаще у детей), неукротимая рвота или кашель – причина появления единичных петехий в области глаз, рта, шеи.
Все вышеперечисленные причины не требуют специализированной помощи и лечения. Патологические причины появления петехиальной сыпи Чаще всего петехии появляются вследствие уменьшения количества тромбоцитов (элементов крови, ответственных за ее свертывание) в результате каких-либо состояний (или заболеваний), а также из-за снижения свертываемости крови как проявление некоторых болезней или действия определенных лекарственных препаратов.
- Прием антикоагулянтов. При нарушениях ритма сердца, в комплексной терапии ишемической болезни сердца, в постинсультном периоде, при склонности к тромбообразованию и при других заболеваниях пациентам назначают препараты, разжижающие кровь (антикоагулянты и/или антиагреганты). На фоне приема таких препаратов происходит изменение реологических («текучих») свойств крови без изменения количества тромбоцитов. Назначение антикоагулянтов и антиагрегантов требует контроля работы системы свертывания. Исследование, которое отражает основные этапы процесса свертывания крови в организме называется коагулограмма (гемостазиограмма). В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная» Коагуляционное звено гемостаза: Протромбин (протромбиновое время, протромбин (по Квику)…
- Некоторые аутоиммунные заболевания, такие как системная красная волчанка, тромбоцитопеническая пурпура, склеродермия и многие другие, сопровождаются появлением на коже петехий. Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
- Инфекционные заболевания, такие как тиф, скарлатина, инфекционный мононуклеоз, менингит, а также некоторые инфекции, передаваемые половым путем, могут сопровождаться появлением петехий. При инфекционном эндокардите и сепсисе также возможно появление петехиальной сыпи. При гонорее петехии обычно локализуются на коже в области крупных суставов и сопровождаются клиникой воспаления мочеполового тракта.
- При наличии новообразований в гипофизе или коре надпочечников, сопровождающихся повышением уровня гормонов, кожа истончается, легко травмируется, появляются багровые растяжки (стрии) на животе, бедрах, а также петехии, которые чаще всего локализующиеся на коже голеней.
- Недостаточное поступление в организм витаминов С и К ведет к нарушению проницаемости сосудистой стенки капилляров, в результате чего кровь может попасть в межтканевое пространство, появляются петехии, беспричинные синяки различных размеров.
- Во время и после проведения химио- и лучевой терапии возможно появление петехиальной сыпи, что объясняется снижением уровня тромбоцитов на фоне введения токсичных лекарств или воздействием ионизирующего излучения на ткани.
- Изменения кожи, мышц, развитие побочных симптомов при наличии онкологических заболеваний называют паранеопластическими процессами. Их развитие связано с реакцией организма на рост опухоли и часто сопровождается появлением сыпи различного характера, необъяснимых изменений кожи и мышц (дерматомиозит), слабости, снижения аппетита, похудения, быстрой утомляемости, длительным повышением температуры тела.
К каким врачам обращаться? При возникновении единичных петехий по очевидным физиологическим причинам (травма, применение жгута при взятии крови и пр.) консультация врача не требуется. При появлении обширных участков кожной сыпи, неважно, сопровождаются они другими симптомами или нет, необходимо немедленное обращение к врачу. Первичное обращение может быть к врачу общей практики, терапевту или дерматологу. По характеру кожных проявлений, наличию тех или иных симптомов врач решит, нужна ли консультация более узкого специалиста, и определит объем необходимых анализов и обследований, а также назначит терапию.
Диагностика при появлении петехий на коже
При приеме антикоагулянтов помимо оценки функции самой свертывающей системы крови — Гемостазиограмма (коагулограмма), скрининг; Гемостазиограмма (коагулограмма), скрининг
Синонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скрининг»
Включает следующие показатели: Протромбин (протромбиновое время, протромбин (по Квику), МН…
особое внимание уделяется состоянию печени — Обследование печени: расширенное, (печень — основной орган, в котором синтезируются почти все факторы свертывающей системы крови), почек -Клубочковая фильтрация, расчет по формуле CKD-EPI – креатинин, (почки обеспечивают выведение лекарственных средств из организма). При подозрении на заболевания аутоиммунного характера назначают аутоиммунные скрининги. Для более точной диагностики аутоиммунных заболеваний и подбора правильной терапии рекомендовано обращение к ревматологу, который при необходимости назначает скрининговые обследования для выявления патологии соединительной ткани — Скрининг болезней соединительной ткани, Скрининг болезней соединительной ткани
№ 1267 Антинуклеарный фактор на НЕр-2 клеточной линии
№ 825 Антитела к экстрагируемому нуклеарному антигену IgG При системной красной волчанке (СКВ) и других системных ревматических заболеваниях иммунный ответ направлен против нуклеопротеиновых антигенов, т.е. комплексов нуклеиновых кислот и белко…
при подозрении на наличие ревматизма — Ревматоидный фактор (РФ), Ревматоидный фактор (РФ IgM, Rheumatoid Factor, RF)
Синонимы: Анализ крови на ревматоидный фактор; Ревмофактор. Rheumatoid factors (RFs); Rheumatoid Factor Blood Test. Краткая характеристика определяемого вещества Ревматоидный фактор
Ревматоидный фактор (РФ) – аутоантитела, реагирующие в качестве аутоантигена с Fc-фрагментом собственных и…
антифосфолипидного синдрома — Антитела к фосфолипидам IgM/IgG, Антитела к фосфолипидам IgM/IgG (anti-Phospholipid antibodies)
Важный диагностический критерий антифосфолипидного синдрома (АФС). Антитела к фосфолипидам (АФЛ) — это аутоиммунные, или аутоантитела класса IgG и IgM, действие которых направлено против основных компонентов клеточных мембран — фосфолипидов и, соответственно, против собственных клеток и тканей ор…
аутоиммунных заболеваний кожи — Антитела к межклеточному веществу и базальной мембране кожи и многих других. Антитела к базальной мембране кожи, IgG (Basement membrane zone antibodies, IgG)
Тест, использующийся в дифференциальной диагностике кожных заболеваний. Антитела к межклеточному веществу кожного эпителия (IS) характерны для пузырчатки, они наблюдаются у 90% пациентов с активной формой заболевания, титр антител проявляет корреляцию с изменениями активности заболеван…
При привычном невынашивании беременности, бесплодии, при склонности к тромбозам во время беременности и вне ее гинеколог назначает лабораторные тесты по профилю Привычное невынашивание беременности (в т. ч. склонность к тромбозам при беременности: расширенная панель). Некоторые заболевания, проявляющиеся петехиями на коже, в том числе сыпь над крупными суставами, могут быть диагностированы специальными комплексными анализами:
- Выявление возбудителей ИППП (7+КВМ*), соскоб эпителиальных клеток урогенитального тракта;
- ИНБИОФЛОР. Условно-патогенные микоплазмы, мониторинг эффективности лечения (Ureaplasma urеalyticum, ДНК человека (КВМ)).
Эти исследования назначаются урологом или гинекологом. Могут быть рекомендованы различные урогенитальные скрининги – например, ИНБИОФЛОР Условно-патогенные микоплазмы, скрининг, с последующим контролем эффективности лечения при посеве соскобов со слизистых половых органов. ИНБИОФЛОР. Условно-патогенные микоплазмы, скрининг
Профиль предназначен для выявления условно-патогенных микоплазм, которые при определенных условиях могут вызывать воспалительные заболевания урогенитального тракта. В состав профиля №3026 входят тесты Ureaplasma urеalyticum, Ureaplasma parvum, Mycoplasma hominis, КВМ. …
При необходимости надо сдать мазки на гонококк — Гонококк, определение ДНК (Neisseria gonorrhoeae, DNA) в соскобе эпителиальных клеток урогенитального тракта. При подозрении на менингит необходимо срочно обратиться к терапевту, неврологу или инфекционисту. Врачи поставят верный диагноз и назначат лечение, тем самым спасут жизнь и вернут привычный уровень социальной и физической активности человека. При необходимости используется компьютерная — или магнитно-резонансная томография головного мозга, люмбальная пункция с анализом спинномозговой жидкости, посев на менингококк (Neisseria meningitidis) и определение чувствительности к антимикробным препаратам. В настоящее время распространено проведение вакцинации от менингита — Менактра (вакцина против менингита) в декретированных группах и для детского населения. Кардиолог или терапевт может заподозрить у пациента инфекционный эндокардит, для диагностики которого необходима эхокардиография. Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Общий анализ крови отражает степень выраженности воспалительной реакции при инфекционном процессе, может потребоваться посев крови на стерильность. Опухоли головного мозга и надпочечников могут быть причиной появления петехиальной сыпи, как было описано выше. Невролог может назначить компьютерную — или магнитно-резонансную томографию головного мозга, УЗИ почек и надпочечников или КТ малого таза, брюшной полости и забрюшинного пространства; при необходимости – консультацию эндокринолога, нефролога, нейрохирурга. Для подтверждения гиповитаминоза при несбалансированном питании или приверженцам жестких диет необходимо сдать анализ крови для определения концентрации необходимых витаминов и микроэлементов. В случаях, когда петехиальная сыпь появляется на фоне различных инфекционных заболеваний, врачом назначаются антибиотики определенного спектра действия под строгим лабораторно-клиническим контролем. Лечением опухолевых процессов как причины появления петехий занимаются онкологи. В зависимости от стадии процесса, характеристик опухоли, наличия метастатического поражения других органов выбирается тактика ведения пациента. При доказанных гиповитаминозах, при планировании диет, вегетарианстве рекомендовано включить в рацион питания поливитаминные комплексы или лекарственные препараты, восполняющие дефицит конкретного недостающего витамина или микроэлемента.
Пурпура Геноха-Шенлейна — ревматоидная пурпура, иммунная комплексная пурпура | Университетская клиника
Иммунная система человека существует для борьбы с болезнями. Но заболевание может начаться из-за ее сверхчувствительности. Одна из таких патологий – пурпура Геноха-Шенлейна. Это воспаление мелких кровеносных сосудов, которое сначала проявляется в виде сыпи.
Болезнь встречается относительно редко и в основном поражает детей в возрасте от двух до десяти лет. Еще реже встречается у взрослых. Пурпура Геноха-Шенлейна – аутоиммунное заболевание, поэтому болезнь не заразна. Однако может давать осложнения – боли, отеки суставов, кровотечение.
Что такое пурпура Геноха-Шенлейна?
Странное название Пурпура Шенлейн-Генох происходит от фамилий немецкого врача Иоганна Лукаса Шенлейна (1793-1864) и его ученика Эдуарда Генриха Геноха (1820-1910), которые описали болезнь.
Пурпура Шейлейна является васкулитом – болезнью, представляющей собой воспаление кровеносных сосудов, вызванное чрезмерной реакцией иммунной системы.
Антитела иммуноглобулинов A (IgA), которые фактически должны бороться с патогенами, откладываются на стенках сосудов. Это вызывает воспалительную реакцию, которая делает мелкие кровеносные сосуды проницаемыми.
На коже появляются точечные кровоизлияния, развивается типичная сыпь (пурпура).
Сосуд, пораженный васкулитом
Помимо кровеносных сосудов кожи, поражаются также сосуды суставов, желудочно-кишечного тракта и почек. Это приводит к боли, отекам, а иногда и к осложнениям. Самое опасное осложнение пурпуры – нефрит Геноха-Шенлейна. Это воспаления почек, которое может в долгосрочной перспективе привести к почечной недостаточности.
Болезнь обычно протекает спонтанно и проходит в течение трех – 16 недель. В отдельных случаях выздоровление может занять до года. Встречаются также случаи хронического течения пурпуры Геноха-Шенлейна. Заболевание часто протекает тяжелее у взрослых, чем у детей.
Особая проблема с этим заболеванием заключается в следующем: поскольку почки могут быть повреждены впоследствии, рекомендуется после постановки диагноза последующее наблюдение в течение двух лет.
Что вызывает пурпуру Геноха-Шенлейна?
Что именно вызывает пурпуру Геноха-Шенлейна, не совсем понятно. Но отмечено, что патологии часто предшествует инфекция верхних дыхательных путей. Другие причины – укусы насекомых и лекарства, особенно антибиотики и противовоспалительные препараты. Кроме того, как возможные триггеры обсуждаются варианты вакцинации и генетическая предрасположенность.
Симптомы пурпуры Геноха-Шенлейна
Заболевание начинается внезапно и прогрессирует поэтапно. Поскольку пурпура Геноха-Шенлейна поражает в основном мелкие кровеносные сосуды кожи, суставов, желудочно-кишечного тракта и почек, обычно возникают следующие симптомы:
- Кожа. Первый и наиболее очевидный симптом пурпуры – сыпь. Кровотечение на коже изначально выглядит как маленькие точки размером с булавочную головку, которые обычно распространяются по большой площади. Бугорки можно почувствовать при прикосновении, и их нельзя сдвинуть. Такие высыпания называются петехиями Henoch-Schönlein purpura petechiae и возникают в основном на ногах, поднимаясь от голеней к ягодицам, обычно симметрично.
- Суставы. В большинстве случаев жалобы возникают также в голеностопных и коленных суставах, иногда также в локтях. Суставы болят, опухают, иногда сильно чешутся. В некоторых случаях возникает воспаление суставов, обычно проходящее без последствий.
- Желудочно-кишечный тракт. Симптомы очень часто включают спастическую боль в животе, иногда тошноту и рвоту, а иногда и кровотечение из желудочно-кишечного тракта. Одно из возможных осложнений – так называемая инвагинация кишечника.
- Почки: через одну-две недели может появиться видимое или невидимое поражение почек. На это могут указывать выделение крови и белка с мочой, повышение артериального давления, головные боли, задержка воды и нарушение функции почек. Это может привести к серьезным осложнениям: тяжелому поражению почек, воспалению почек (нефрит Геноха-Шенлейна) и даже почечной недостаточности. Это осложнение чаще встречается у взрослых, чем у детей.
Пурпура Геноха-Шенлейна
Другими симптомами могут быть: небольшое повышение температуры тела, головная боль, потеря аппетита.
https://www.youtube.com/watch?v=KfrxG5Xb2cc\u0026t=113s
Другие органы поражаются пурпурой Геноха-Шенлейна крайне редко:
- Мозг. Сосуды головного мозга поражаются очень редко. Патология приводит к головным болям, судорогам, параличу или нарушению сознания.
- Яички. Воспаление яичек, протекающее с болью и опухолью яичек, также встречается редко. Обратите внимание на осложнение – перекрут яичка (поворот яичка и семенного канатика).
Больные часто испытывают сильный зуд.
Частота проявления симптомов у больных:
- кожа – 100% случаев;
- желудочно-кишечный тракт – 80%;
- суставы – 75%;
- почки – около 50%.
Диагностика заболевания
Врач распознает пурпуру Геноха-Шенлейна на основании симптомов (клинический диагноз). Он исследует сыпь, определяя качество петехий. Диагноз может быть быстро поставлен, если есть сочетание с другими симптомами.
Чтобы определить степень поражения желудочно-кишечного тракта и почек или наличие осложнений, в лаборатории исследуются образцы крови, мочи и кала. Также проводится ультразвуковое исследование органов брюшной полости. Магнитно-резонансная томография необходима только в крайних случаях, при возможном поражении сосудов головного мозга.
Ультразвуковое исследование органов брюшной полости
Для определения степени заболевания могут потребоваться другие меры: лабораторные анализы, сонография, рентген, гастроскопия и колоноскопия.
В лаборатории при пурпуре определяют следующее:
- Кровь. Показатели воспаления несколько увеличены. Необходимо определить факторы свертывания крови и исключить другие сосудистые заболевания путем анализа на специфические антитела. Выявляется повышенный IgA, и могут быть обнаружены конгломераты антител (иммунные комплексы). О функции почек дает информацию значение креатинина.
- Моча. Повышенное количество красных кровяных телец и белка в моче может указывать на поражение почек.
- Стул. Если слизистая стенка кишечника повреждена, в стуле может быть скрытая кровь.
У взрослых отличить пурпуру Геноха-Шенлейна от других воспалительных заболеваний сосудов всегда сложнее. При сомнениях в диагнозе проводится биопсия и исследуются образцы тканей. При исследовании образца ткани покрасневшей кожи под микроскопом можно увидеть характерные изменения.
Как лечится пурпура Геноха-Шенлейна?
В большинстве случаев, особенно у детей, пурпура Геноха-Шенлейна не требует лечения. При лечении сложных случаев основное внимание уделяется облегчению симптомов.
Маленьким пациентам дают обезболивающие, например, парацетамол. При болях и зуде в суставах помогают болеутоляющие и противозудные мази.
Противозудная мазь
Во время острой фазы болезни следует избегать физических нагрузок. В то же время необходимо контролировать функцию почек.
В более тяжелых случаях с поражением пищеварительного тракта и / или почек пациенту назначают терапию кортизоном. Стационарное пребывание может потребоваться детям до двух лет, больным со сложным или более тяжелым течением.
Если заболевание является тяжелым или хроническим, чтобы подавить чрезмерную реакцию иммунной системы, можно вводить иммунодепрессанты. Также было замечено, что положительно сказывается на процессе заживления прием капсул с рыбьим жиром.
Как предотвратить пурпуру Геноха-Шенлейна?
Мер, предотвращающих или позволяющих избежать рецидива, пока не существует. У взрослых болезнь обостряется снова и снова. В этих случаях проводится профилактическое лечение иммунодепрессантами. Поддерживающая терапия может проводиться довольно долго.
Для наблюдения за пурпурой Геноха-Шенлейна важно регулярно проверять функцию почек в течение двух лет после постановки диагноза, особенно после нефрита Геноха-Шенлейна.
Шансы на выздоровление от пурпуры Геноха-Шенлейна
Заболевание обычно проходит самостоятельно без последствий. Прогноз обычно хороший. Однако рецидивы могут происходить в течение нескольких лет, что чаще встречается у взрослых, чем у детей. Чтобы вовремя обнаружить осложнение, после пурпуры Геноха-Шенлейна необходимо регулярно сдавать анализы мочи.
Если почки серьезно поражены, возникает почечная недостаточность. Таким пациентам, возможно, придется пройти диализ или даже пересадку почки.

 Ваш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.
Ваш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.  По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови. Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными. Физиологические причины появления петехиальной сыпи
По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови. Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными. Физиологические причины появления петехиальной сыпи