Инфаркт миокарда – одна из форм ишемической болезни сердца, при которой происходят необратимые изменения в сердечной мышце вследствие нарушения кровотока по коронарным артериям.
От правильной первой помощи в первые минуты будет зависеть исход заболевания. Не будет преувеличением сказать, что хорошо оказанная первая помощь при инфаркте может спасти жизнь.
Клинические проявления
Инфаркт миокарда может быть как первым проявлением ишемической болезни сердца, так и возникать на фоне длительно существующей стенокардии. Основным симптомом инфаркта миокарда является приступ необычно интенсивной боли за грудиной, который у пациентов со стенокардией не проходит после приема привычных доз нитроглицерина.
Боль обычно носит волнообразный характер, часто может распространяться в левую руку, лопатку, шею, зубы. Инфаркт миокарда возникает как на фоне повышенного артериального давления, так и может сопровождаться его снижением с резким ухудшением общего состояния (выраженная слабость, холодный пот, тошнота). Одним из характерных признаков инфаркта является страх смерти.
Проявления инфаркта могут отличаться от классической картины. Существуют так называемые атипичные формы.
Абдоминальная форма проявляется сильными болями в животе, тошнотой, рвотой, расстройствами пищеварения.
Астматическая форма может протекать как приступ бронхиальной астмы (одышка, затруднение дыхания, чувство нехватки воздуха).
Одной из самых коварных форм инфаркта миокарда является безболевая, которая протекает без типичного болевого приступа (стенокардии).
Единственным проявлением этой формы может быть необъяснимое ухудшение общего состояния, снижение переносимости физической нагрузки, слабость.
Первая помощь
- Вызвать скорую помощь (желательно специализированную кардиологическую или реаниматологическую бригаду). Скорую желательно встретить кому-то из родственников или соседей, чтобы уменьшить время до начала оказания квалифицированной медицинской помощи.
- Снижение нагрузки на сердце – лечь, принять успокоительные препараты.
- Прием нитроглицерина под язык до купирования болевого приступа
- Попытаться купировать боль (анальгин, нестероидные противовоспалительные препараты).
При подозрении на остановку сердца (отсутствие сознания, дыхания, пульса на сонных артериях, артериального давления) следует незамедлительно приступить к реанимационным мероприятиям: Прекардиальный удар (короткий сильный удар кулаком в область грудины). Может оказаться эффективным в первые секунды фибрилляции желудочков.
При неэффективности необходимо незамедлительно начать непрямой массаж сердца и вентиляцию легких методом рот-в-рот или рот-в-нос. Эти мероприятия следует продолжать до приезда скорой.
Не откладывайте, если вы плохо себя чувствуете или думаете, что ваше состояние серьезное. Обратитесь к врачу.
Если вы почувствовали первые симптомы инфаркта или инсульта, не пишите комментарии, а звоните 103.
Врачи больницы Вересаева онлайн консультации не дают. Необходимо посетить лечащего врача. Запись на консультации на платной основе или по направлению из поликлиники по месту жительства по телефону единого контакт-центра 8(499) 450-55-81
Актуализировано специалистами. Последняя редакция: 20 января 2022
Разрывы сердца при инфаркте миокарда. Причины разрыва сердца при инфаркте миокарда
- Эту группу осложнений инфаркта миокарда составляют разрывы свободной стенки сердца (80% от общего числа разрывов) или межжелудочковой перегородки (15%), острая митральная регургитация вследствие разрывов сосочковых мышц (5%)
- Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после ФЖ и КШ Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет Вероятность разрыва сердца не зависит от размера зоны некроза С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения ЛЖ, слабое развитие коллатерального кровообращения, нижняя локализация ИМ, наличие АГ или СД в анамнезе, чрезмерная двигательная активность в острый период ИМ, проведение ТЛТ позднее 14 ч от начала развития ИМ
- Разрывы сердца обычно происходят в интервале от первых суток ИМ до 3 недель и имеют два пика в первые 24 ч и на 4— 7-й день от начала ИМ Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут Разрывы сердца могут быть
- • ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни ИМ, когда еще нет рубцевания, • поздними — вследствие истончения некротизированного участка, • наружными, • внутренними, • медленнотекущими, • подострыми (в течение нескольких часов с клиническими симптомами нарастающей тампонады сердца, когда еще возможно помочь больному),
- • острыми, одномоментными (с острой гемотампонадой) Наружные разрывы свободной стенки ЛЖ сердца (встречаются у 2—10% больных ИМ) с истечением крови из ЛЖ в полость перикарда (быстро заполняющей ее) и развитием тампонады сердца, чаще возникают между 1-м и 21-м днем и встречаются в зоне обширного (более 20% площади миокарда) трансмурального ИМ передней стенки или заднебокового сегмента ЛЖ (особенно у гипертоников) и в 10—20% случаев ответственны за больничную летальность от ИМ ЛЖ подвержен таким разрывам в 7 раз чаще, чем ПЖ Они часты у пожилых женщин (старше 60 лет) между 1-м днем и 3 неделями трансмурального ИМ и у гипертоников При проведении тромболизиса или ПЧ-КА это осложнение может наступить в течение первых 12 ч от начала ИМ Нередко оно не распознается при жизни и верифицируется на секции Эти разрывы классифицируются следующим образом
- • 1-й тип — неожиданное щелевидное нарушение целостности миокарда через всю его толщу, • 2-й тип — место эрозии охватывает зону инфаркта миокарда с постепенным углублением разрыва,
- • 3-й тип — разрыв, связанный с имеющейся ложной аневризмой ЛЖ
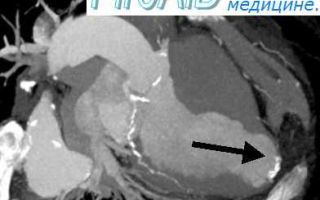
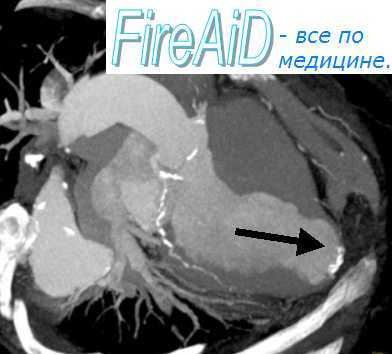
МРТ при разрыве желудочка при инфаркте миокарда
- Выделяют и другие три типа разрывов появляющийся в течение первых 24 ч и охватывающий всю стенку сердца, возникающий вследствие эрозии миокарда в зоне некроза, формирующийся поздно и локализующийся на границе зоны некроза и здоровой ткани
- Большая часть этих разрывов происходит в первые 1—4 дня (половина — в первые сутки), в период максимальной миомаляции и истончения миокарда (воспалительный приток нейтрофилов в зону ИМ, последующее размягчение и интенсивное рассасывание некротических масс), когда репаративные процессы только начинаются («где тонко, там и рвется»)
- Причины разрывов миокарда истончение стенки ЛЖ, ослабление миокарда в зоне ишемии, выраженный некроз, попадание крови в зону ишемии (что ослабляет миокард); неблагоприятное влияние фибринолитиков на деградацию коллагена и его синтез; абсорбция коллагена вследствие наплыва лимфоцитов в зону ИМ; плохое развитие коллатералей; неадекватное моделирование миокарда; нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда; сохраняющееся высокое АД в первые дни ИМ; поздняя госпитализация (12—24 ч); сохраняющийся кашель, рвота или состояние психодвигательного возбуждения; распространенный ИМ (более 20% площади миокарда); возможное продолжение ИМ (поздние разрывы).
Ранние разрывы сердца возникают чаще при обширных «ИМ с зубцом Q», на границе между сокращающимся (нормальным) и некротизированным миокардом. Поздние разрывы чаще возникают в центре острой аневризмы (где нет миокарда, а имеется только перикард). Ранний тромболизис останавливает трансмуральный некроз миокарда и снижает риск разрыва наружной стенки сердца.
Разрыв свободной стенки ЛЖ частично вызван и тромболизисом. Так, летальность среди больных, получавших тромболитики, была несколько выше в первые 24 ч и частично обусловлена более частыми разрывами стенки ЛЖ. Чаще возникают разрывы боковой стенки ЛЖ, но может быть и разрыв нижней стенки миокарда.
Характеристика больных: возраст старше 60 лет, первый ИМ, отсутствие СН, долговременное повышение интервала ST на ЭКГ, длительная, рецидивирующая боль в грудной клетке, коллапс или медленное снижение АД, или электромеханическая диссоциация.
Клинические проявления наружного разрыва сердца зависят от скорости разрыва и представляют катастрофический синдром, приводящий к неминуемой смерти.
В ряде случаев может развиваться неполный разрыв миокарда. Тогда в этой зоне формируются тромб и гематома, что предотвращает появление гемоперикарда.
Со временем в том месте возникает псевдоаневризма (сообщается с полостью ЛЖ), которую выявляют на ЭхоКГ.
Если возникает быстрый и массивный разрыв (и электромеханическая диссоциация), то смерть от гемотампонады сердца наступает мгновенно: больной вскрикивает, хватается за сердце от резчайшей боли (часто в период кашля), теряет сознание и умирает за несколько минут (это самый частый вариант, наблюдается в 80% случаев). В период, предшествующий разрыву стенки ЛЖ, могут появляться: некупируемая (не реагирует на введение ЛС) интенсивная боль в сердце с частой иррадиацией в межлопаточную область, выраженная клиническая симптоматика КШ, обусловленная быстро нарастающей тампонадой сердца. Иногда разрыв миокарда может быть первым проявлением недиагностированного ИМ. На ЭКГ в этот период отмечают признаки обширного ИМ с выраженным повышением сегмента ST и наличием зубца Q в двух и более отведениях.
— Также рекомендуем «Классификация разрыва сердца при инфаркте миокарда. Диагностика разрыва сердца.»
Оглавление темы «Принципы лечения инфаркта миокарда. Осложнения инфаркта миокарда.»: 1. Препараты для тромболизиса. Признаки эффективного тромболизиса. 2. Осложнения тромболизиса. Профилактика ретромбоза после тромболизиса. 3. Антикоагулянтная терапия при инфаркте миокарда. Антиаггрегантная терапия при инфаркте миокарда. 4. Улучшение кровообращения зон инфаркта. Нитраты при лечении инфаркта миокарда. 5. Ингибиторы АПФ в лечении инфаркта миокарда. Магния сульфат при лечении инфаркта миокарда. 6. Осложнения инфаркта миокарда. Классификация осложнений инфаркта миокарда. 7. Ишемические осложнения инфаркта миокарда. Клиника ишемических осложнений. 8. Повторный инфаркт миокарда. Ранняя постинфарктная рецидивирующая стенокардия. 9. Разрывы сердца при инфаркте миокарда. Причины разрыва сердца при инфаркте миокарда. 10. Классификация разрыва сердца при инфаркте миокарда. Диагностика разрыва сердца.
Об опасности инфаркта и эффективности коронарного стентирования
Что мы знаем об инфаркте? О том, что это тяжелое, смертельно опасное состояние, слышали практически все.
В относительно недавнем прошлом спасение жизни человека с обширным инфарктом считалось поистине замечательным итогом лечения, а при самом благоприятном течении заболевания это были долгие месяцы строгого режима, медленное восстановление, потеря трудоспособности.
Сегодня медицина ставит уже другие задачи: не просто спасти, но вернуть человека к привычной жизни, и важную роль здесь играет оказание специализированной медицинской помощи. Вместе с тем, сохранение здоровья сердца зависит и от нас самих.
КОНСТАНТИН АЛЕКСЕНДРОВИЧ КИРЕЕВ, руководитель Центра рентгенэндоваскулярных диагностки и лечения об опасности инфаркта и эффективности коронарного стентирования:
— В первую очередь, необходимо понимать, что представляет собой острый инфаркт миокарда.
Это некроз, то есть отмирание участка сердечной мышцы, развивающийся в результате внезапного, остро возникшего нарушения кровотока в системе коронарной (относящейся к сердцу) артерии.
Закупорка ветви коронарной артерии может быть вызвана ее тромбозом, реже эмболией или длительным (более получаса) стойким спазмом.
Наиболее частой причиной инфаркта становится атеросклероз, когда на стенках сосудов происходит образование атеросклеротических бляшек: они сужают просвет коронарных артерий, а также могут способствовать разрушению их стенок, что провоцирует образование тромбов и закупорку.
Острый инфаркт вызывает необратимые изменения в сердечной мышце: гибель части функциональных мышечных клеток сердца (некроз) и последующее их замещение соединительной тканью, то есть формирование постинфарктного рубца. Рубец на миокарде остается на всю жизнь.
Рассосаться он не может, и о перенесенном инфаркте сердце помнит всегда. Впоследствии нарушение кровоснабжения миокарда может привести к расстройству сердечной деятельности: развивается сердечная недостаточность, т.
е, сердце не выполняет своих функций в полном объеме,соответственно, для полноценного существования всего организма попросту не хватает «мощности».
Говоря простым языком, из-за острого нарушения кровообращения сердце постепенно начинает «умирать», и чтобы спасти человеку жизнь, как можно скорее необходимо восстановить кровообращение.
При несвоевременном оказании медицинской помощи человек с инфарктом может погибнуть в течение первых суток. В целом прогноз исхода инфаркта зависит от величины очага поражения миокарда, тяжести течения, возраста больного, развития осложнений.
Но в любом случае на прогноз заболевания влияет своевременность начала лечения и его адекватность.
В Челябинской области ежегодно регистрируется свыше 5000 инфарктов миокарда, и по-прежнему это заболевание остается одной из основных причин преждевременной смерти. Долгое время в лечении острого инфаркта в нашей области действовала далеко не самая передовая стратегия.
По показаниям проводилась тромболитическая терапия, то есть введение препаратов, рассасывающих тромб и восстанавливающих проходимость сосуда. Такая помощь оказывалась и бригадами скорой медицинской помощи до госпитализации, и в реанимационных отделениях стационаров.
Успех лечения зачастую зависел от правильно выбранного препарата, своевременности начала его применения.
Безусловно, о высокой эффективности лекарственной терапии не было и речи: очень высокий процент летальных исходов (около 16−20%), а если человек оставался жив, то становился инвалидом, его сердце не могло работать должным образом.
Ситуация принципиально изменилась в 2011 году, когда в рамках программы модернизации здравоохранения в Челябинске начали выполнять экстренные операции при острых инфарктах миокарда — чрескожные коронарные вмешательства, в том числе стентирование коронарных артерий. Это был бесспорный прорыв для челябинского здравоохранения.
Коронарное стентирование является самым эффективным способом лечения острого инфаркта миокарда за счет полноценного устранения нарушений кровообращения путем прямого и непосредственного воздействия на инфаркт.
Суть метода заключается в том, чтобы в пораженный сосуд через лучевую артерию (на запястье) установить специальный стент с целью восстановления кровотока. Стент — это металлическая сетчатая конструкция, напоминающая полую трубку маленького диаметра.
С помощью специального баллона стент в сложенном виде заводится в артерию, под контролем рентген-аппарата доставляется в место сужения сосуда, затем при раздувании баллона под давлением расправляется и имплантируется, расширяя и поддерживая пораженный сосуд в области закупорки или критического сужения и восстанавливая кровоток. Также для того, чтобы сделать вмешательство наиболее эффективным и безопасным, применяется широкий спектр специальных препаратов.
Преимущества стентирования заключаются еще и в том, что эта операция малотравматична, практически безболезненна, имеет малое количество осложнений, позволяет сократить длительность пребывания в стационаре с 15−17 до 7−11 дней, делает возможной раннюю активность пациента и направление его на реабилитацию в санаторно-курортных условиях.Благодаря стентированию при острых инфарктах миокарда летальность снизилась почти вдвое, и на сегодняшний день составляет около 6%. Но самое главное, что после инфаркта пациент может вернуться к нормальной, полноценной жизни, к своей работе.
КОММЕНТАРИЙ ЕВГЕНИЯ МИХАЙЛОВА, главного внештатного кардиолога Южно-Уральской дирекции здравоохранения, кандидата медицинских наук:
— При инфаркте в первые три часа погибает примерно половина толщины сердечной мышцы, в следующие три часа мышца погибает на всю толщину. Поэтому стентирование в остром периоде инфаркта миокарда эффективно, если оно проведено как можно раньше, не позже первых 6 часов от момента развития инфаркта, оптимально — до 2−3 часов.
Восстановление кровотока в закупорившейся артерии в этом временном промежутке, до развития необратимых изменений в миокарде, резко уменьшает площадь инфаркта, а иногда позволяет «оборвать» его развитие. Когда же мы вмешиваемся уже по истечении этих 6 часов, мы можем только уменьшить площадь некроза, но не спасти от инфаркта миокарда.
Из-за того, что пациенты поступают к нам слишком поздно, половина из них не выживает.
Здесь очень многое зависит от того, как быстро больной или его родственники вызовут бригаду скорой помощи. Люди должны знать клинические проявления инфаркта миокарда.
Если внезапно появились сильные, как правило, пугающие боли за грудиной, которые не снимаются приемом нитроглицерина, — медлить нельзя, срочно вызывайте «скорую».
Таким образом, первая помощь будет оказана уже на месте: бригада проводит интенсивную терапию для купирования болей и растворения тромба, в максимально сжатые сроки доставит в стационар. Но еще раз повторю, самое главное — вызвать «скорую помощь» вовремя!
О работе рентген-хирургической службы
Четыре дня в неделю мы принимаем пациентов из 4 районов Челябинска и 7 муниципальных образований Челябинской области, это население 700 тысяч человек.
https://www.youtube.com/watch?v=jDj73wJe5tw\u0026t=9s
На сегодняшний день для Дорожной клинической больницы чрескожные коронарные вмешательства — одно из приоритетных направлений работы. Нужно отметить, что неотложную помощь мы оказываем всем без исключения, а не только прикрепленным гражданам.
Среди больниц сети здравоохранения «РЖД-Медицина» от Калининграда до Хабаровска у нас самый большой объем экстренных операций коронарного стентирования.
Мы заинтересованы в том, чтобы пациент, который к нам приехал больным, вышел от нас относительно здоровым, относительно быстро, чтобы он мог вернуться в строй с минимальной потерей качества жизни. К этому прилагаются все усилия.
Очень четко отлажены все действия медицинского персонала для скорейшего определения тактики лечения — от приемного отделения до поступления больного в рентгеноперационную или реанимацию.
Мы не просто стремимся к тому, чтобы оказывать эту помощь как можно быстрее, но и имеем для этого все возможности.
Эффективным результатам способствует и то, что практическая работа всегда ведется в тесной связке с наукой.
На базе дорожной больницы работают две основные кафедры Южно-Уральского государственного медицинского университета, что означает внедрение современных технологий в лечебный процесс, непрерывное повышение квалификации специалистов, обеспечение консультативной помощью, совместный анализ проводимого лечения, клинических случаев.
Свою работу всегда нужно оценивать в соответствии с мировыми стандартами, чтобы можно было понять, хорошо мы работаем или плохо.
Так, считается, что медицинская организация работает хорошо, когда у 70% пациентов с инфарктами выполняются операции коронарного стентирования. У нас в 2017 г. этот показатель равнялся 76%.
По моему мнению, сегодня для спасения жизни и сохранения здоровья людей делается все, что нужно.
Как не «дожить до инфаркта»
Существуют основные факторы риска, которые могут привести к развитию инфаркта миокарда. На некоторые из них мы можем воздействовать, на другие — нет. Нельзя повлиять, к примеру, на пол (мужчины более подвержены ишемической болезни сердца), возраст, семейный анамнез, наследственную предрасположенность.
Однако мы можем существенно ослабить неблагоприятное действие таких факторов, как артериальная гипертензия, курение, сахарный диабет, повышенный уровень холестерина, избыточный вес, малоподвижный образ жизни.
Все эти факторы, как в совокупности, так и каждый самостоятельно провоцируют развитие атеросклероза, который, как я уже говорил, и является основной причиной инфаркта миокарда.
Мы проводили исследование медико-социального статуса, качества жизни, наличия факторов риска атеросклероза в группе пациентов с диагнозом «инфаркт миокарда».
В анкетировании принимали участие 200 человек, все жители г.
Челябинска, в возрасте до 65 лет (эта возрастная группа — угрожаемая по преждевременной смерти, поколение, которое через 10 лет даст ожидаемый средний показатель продолжительности жизни в стране).
По результатам исследования выяснилось, что образ жизни наших пациентов оставляет желать лучшего. Курит каждый второй пациент, у 90% стаж курения составляет более 20 лет, 2/3 пациентов выкуривают в день пачку сигарет и более.
Артериальная гипертензия выявлена у 70% пациентов, при этом антигипертензивные препараты принимают только 20% из них; сахарный диабет — у 40%, повышенный холестерин — у 42%, ожирение — у 55%, то есть у каждого второго исследуемого.
При этом каждый третий из 200 пациентов — с повторным инфарктом, потому что люди пренебрегают вторичной профилактикой, в частности, медикаментозной терапией, отказом от вредных привычек. Многие пациенты, после стентирования чувствуя себя практически здоровыми, хотят поскорее забыть о болезни. Однако забывать о ней нельзя.
Чтобы сердце работало качественно, в течение года нужно принимать специальные препараты для разжижения крови, улучшающие сердечный выброс, способствующие минимальному изменению миокарда после инфаркта, статины для снижения уровня холестерина. Также необходимо отказаться от курения, алкоголя, следить за весом, придерживаться определенной диеты и т. д.
Итог несоблюдения этих рекомендаций всегда плачевный.
Отмечу, что количество пациентов, у которых инфаркт не связан с атеросклерозом, а обусловлен, скорее всего, резким спазмом коронарной артерии на фоне сильного стресса либо большой потерей жидкости и, как следствие, сгущением крови и образованием тромба, в группе исследуемых очень и очень незначительно.
Действительно, люди мало задумываются о своем здоровье, игнорируют тревожные симптомы из-за безответственного к себе отношения либо по незнанию, хотя необходимой информации достаточно и в СМИ, и в интернете, есть очень хорошие ролики социальной рекламы. Но граждане просто не обращают на это внимания.
Сегодня возможности медицины позволяют сохранить жизнь пациентам даже с тяжелым инфарктом. Но настороженность в этом плане должна быть не только у врачей, но и у обычных людей.
Без этого никакие технологии не помогут. Атеросклероз — очень злобное заболевание, оно поражает много сосудов, и не только относящихся к сердцу, но и в мозге, конечностях.
Поэтому так важно должное внимание к своему здоровью.
Откажитесь от вредных привычек и «быстрого питания», добавьте больше физической активности в свою жизнь, хотя бы 30 минут в день посвящайте физическим упражнениям, пешим прогулкам на свежем воздухе. А еще не пропускайте профосмотры и вовремя обращайтесь к врачу.
Даже если проходить диспансеризацию один раз в три года, это позволит выявить имеющиеся проблемы со здоровьем, скорректировать их, пока не прозвенел колокол.
Сейчас есть очень хорошие и доступные лекарства, которые могут не просто улучшить ситуацию, а реально повлиять на прогноз для жизни человека.
Инфаркт можно предупредить, и не ценой каких-то невероятных усилий или средств. Надо быть лишь немного внимательнее к себе.
Инфаркты
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Ишемическая болезнь сердца (ИБС) определяется как острое или хроническое поражение сердца, вызванное уменьшением или прекращением доставки крови к миокарду (сердечной мышце) в результате патологических изменений в системе коронарных артерий. В основе данного заболевания лежит несоответствие между возможностями снабжения миокарда кислородом и потребностями в нем.
Сердце человека работает постоянно на протяжении всей его жизни и ему необходимо постоянное снабжение кислородом и питательными веществами.
Для этого сердце имеет собственную разветвленную систему сосудов, которая по внешнему виду напоминает корону или венец. Поэтому сосуды сердца называются коронарными или венечными.
Работа сердца непрерывная, и движение крови по сосудам сердца тоже должно быть непрерывным.
Клинические проявления ИБС включают стенокардию, инфаркт миокарда, нарушения ритма и проводимости сердца, сердечную недостаточность.
Несмотря на серьезные успехи, достигнутые за последние три десятилетия в профилактике, диагностике и лечение ИБС, это заболевание и в настоящее время является главной причиной преждевременной смертности и инвалидизации населения в большинстве промышленно развитых стран.
Ишемия миокарда связана с уменьшением диаметра сосуда, вызванного как развитием атеросклеротической бляшки, так и изменением сосудистого тонуса в результате нарушения его регуляции. Следствием ишемии является нарушение метаболизма, электрических функций и сократительной способности миокарда.
Факторы риска атеросклероза и ИБС
Не поддающиеся изменению
- Возрастной фактор (старение организма);
- Влияние пола (преобладание ИБС в молодом и среднем возрасте у мужчин), для женщин опасный возраст наступает после 50 лет;
- Наследственное предрасположение (ИБС, инфаркт, мозговой инсульт, хотя бы у одного из прямых родственников: родителей, бабушки, дедушки. Особенно если болезнь у них началась до 55 лет);
Корригируемые
- Артериальная гипертензия (более 140/90 мм рт.ст. в любом возрасте);
- Курение (один из наиболее существенных факторов риска!);
- Несбалансированное питание (потребление высококалорийной пищи, богатой насыщенными жирами и холестерином);
- повышенное содержание холестерина в крови (более 5 ммоль/л или более 200 мг/дл);
- Избыточная масса тела и малоподвижный образ жизни;
- Недостаточная физическая активность;
- Психоэмоциональное перенапряжение.
ИНФАРКТ МИОКАРДА – это одна из клинических форм ишемической болезни сердца, сопровождающаяся развитием ишемического некроза миокарда (омертвление ткани), обусловленного острым нарушением коронарного кровообращения в результате несоответствия между потребностью сердечной мышцы в кислороде и его доставкой к сердцу. За последние 20 лет смертность от инфаркта миокарда у мужчин возросла на 60%. Инфаркт значительно помолодел. Сейчас уже не редкость увидеть этот диагноз у тридцатилетних. Пока он щадит женщин до 50 лет, однако потом заболеваемость инфарктом у женщин сравнивается с заболеваемостью у мужчин.
Инфаркт миокарда развивается, когда значительно снижается или прекращается поступление крови к сердечной мышце в результате длительного спазма или закупорки артерий, питающих сердечную мышцу. Способствующими факторами могут быть нервно-психическое перенапряжение, нервные потрясения, курение, чрезмерная физическая нагрузка.
Началом инфаркта миокарда считают появление приступа интенсивной, мучительной, нередко сопровождающейся чувством страха приближающейся смерти, иногда чрезвычайно острой («кинжальной») и продолжительной (более 30 мин, нередко многочасовой) загрудинной боли, которая не проходит после приема нитроглицерина. Боль может отдавать в левую руку, нижнюю челюсть, ухо, в область желудка, в позвоночник. Иногда, особенно в пожилом возрасте, начало инфаркта может отличаться от описанной выше картины: боль за грудиной может быть небольшой или вовсе отсутствовать, либо сначала появиться в области левого плеча, гортани, нижней челюсти, левой лопатке. Также начало инфаркта может проявляться в виде нехватки воздуха, кашля с пенистой мокротой, головокружения, тошноты, рвоты, помрачения сознания. Такие формы называются атипичными.
Первыми признаками инфаркта миокарда являются:
- сильные, продолжительные боли в грудной клетке (более 30 мин.)
- отсутствие улучшения после приема нитроглицерина
- чувство «страха смерти»
- бледность лица, холодный лоб
- острое чувство давления в грудной клетке (чувство «сжатого кулака»)
- иногда (особенно у женщин) появление рвоты
- недостаток воздуха, поверхностное дыхание
Что делать?:
- вызвать бригаду скорой помощи
- обеспечить психоэмоциональный покой
- обеспечить удобное, наименее болезненное положение (сидя с чуть поднятыми вверх и согнутыми в коленях ногами)
- расстегнуть одежду, освободить шею
- обеспечить доступ свежего воздуха (открыть окно)
- принять таблетку нитроглицерина под язык, повторить через 3 минуты (но не более 3 таблеток). Внимание: нитроглицерин снижает артериальное давление, поэтому положение должно быть обязательно сидя или лежа, и количество таблеток не должно превышать 3.
- дать разжевать ½ таблетки аспирина
Проведенные мероприятия могут значительно снизить развитие осложнений инфаркта миокарда (кардиогенный шок, отек легких и т.д.) и предотвратить смерть.
ПРОФИЛАКТИКА:
ПИТАНИЕ Во множестве клинических исследований и наблюдений подтверждена эффективность низкокалорийного рациона питания, богатого овощами, фруктами, рыбой, злаками и орехами, чесноком в профилактике сердечно-сосудистых заболеваний.
Напротив, при избыточном употреблении продуктов богатых жирами и липидами риск возрастает в 2,5-5 раз. Количество ежедневно получаемой соли во всех формах не должно превышать 6 гр., а в случае артериальной гипертензии (АГ) – 5 гр.
Замечено, что среди лиц, употребляющих рыбу хотя бы раз в неделю, риск смерти от инфаркта или инсульта в среднем на 52 % (!) ниже, чем у тех, кто ест рыбу реже. Три и более порций овощей и фруктов в день снижают сердечно-сосудистый риск на 27 %, причём при увеличении их потребления риск продолжает убывать.
Питание является важным фактором контроля уровня глюкозы в крови у пациентов с сахарным диабетом, так как риск сердечно-сосудистых заболеваний у людей страдающих этим заболеванием высокий.
КОНТРОЛЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ Различные исследований доказывают, что артериальная гипертензия повышает риск развития ИБС и в частности инфаркта миокарда. При систолическом АД 180 мм.рт.ст. и выше ИБС развивается в 8 раз чаще, чем при нормальном АД.
Поэтому необходимость профилактики гипертонической болезни не вызывает сомнений, и подразумевает контроль АД, своевременно выявлять и предупреждать повышение АД, при назначении врачом лекарственной терапии строго следовать его указаниям, а также бороться с курением, перееданием, чрезмерным потреблением поваренной соли и с избыточной массой тела.
МАССА ТЕЛА И ФИЗИЧЕСКАЯ АКТИВНОСТЬ Риск смерти от ишемической болезни сердца у физически малоактивных людей в 3 раза выше, чем у физически активных людей.
Регулярные физические упражнения нормализуют уровень холестерина в крови, артериальное давление, уровень сахара в крови и, конечно, помогают избавиться от лишнего веса.
Также есть мнение, что правильно подобранные физические упражнения не только укрепляют сердечно-сосудистую систему, но и положительно сказываются на настроении и с успехом применяются в лечении депрессий.
Молодые здоровые люди могут регулярно бегать по утрам, выполнять утреннюю гимнастику, заниматься различными видами спорта. Пожилым людям, а также страдающим ишемической болезнью сердца, а тем более тем, кто перенес инфаркт миокарда — комплекс физических упражнений (ЛФК) должен назначить врач-терапевт или кардиолог.
Избыточная масса тела (ожирение) значительно повышает риск развития ишемической болезни сердца, нормализовать вес помогают правильное питание и регулярные физические упражнения.
КУРЕНИЕ Курение повышает риск инфаркта миокарда, наступления внезапной смерти и развития атеросклероза, приводит к повышению общего содержания холестерина в крови, вызывает повреждение стенки кровеносных сосудов, снижает ее эластичность. Кроме того, сигаретный дым способствует развитию состояний, приводящих к образованию тромбов. Сокращается объем гемоглобина, доставляющего кислород. Прекращение курения на 60 % снижает риск сердечно-сосудистых катастроф.
Действенность наиболее активных стратегии с применением психотерапии, никотин-замещающих пластырей и таблеток доходит до 40 %.
АЛКОГОЛЬ Злоупотребление алкоголем значительно повышает риск возникновения ишемической болезни сердца через другие факторы риска, повышая артериальное давление, массу тела, уровень холестерина в крови.
Кроме влияния на развитие ИБС, алкоголь способствует поражению сердца, печени, поджелудочной железы, центральной нервной системы, значительно повышает риск развития инсультов, особенно геморрагических и субарахноидальных кровоизлияний, гипертензии, аритмий, внезапной смерти, алкогольной кардиомиопатии, а также рака груди у женщин.
ПСИХОЛОГИЧЕСКИЕ ФАКТОРЫ Важная роль таких факторов как депрессия, потеря социальной поддержки, стрессы, эмоциональная личность в развитии ИМ и инсультов общепризнанна.
Стрессы, умственное перенапряжение способствуют повышению уровня холестерина в крови, частоты сердечных сокращений, вызывают спазм сосудов.
Кроме того социальные и профессиональные стрессы могут способствовать появлению других факторов риска развития ИБС: повышению артериального давления, увеличению интенсивности курения, перееданию или даже привести к тромбозу коронарных артерий.
Инфаркт миокарда без зубца Q — распознавание и лечение этой уникальной и многоликой разновидности заболевания
Статьи
Опубликовано в журнале: Международный Медицинский Журнал »» 5 / 2000 Михаэль Р. Тамберелла-3-ий, Джеймс Дж. Уорнер-МладшийУниверситетская школа медицины Уейк Форест, Баптистский медицинский центр, г. Уинстон-Салем, штат Северная Каролина, Частная Винчестерская клиника кардиологии и внутренних болезней, город Винчестер, штат Вирджиния, США
В 1996 году сердечная патология была ответственна за большее число смертей, чем церебро-васкулярные нарушения, рак легкого, рак молочной железы и СПИД вместе взятые [1].
Острый коронарный синдром включает целый спектр сердечных приступов — от нестабильной стенокардии до инфаркта миокарда.
Инфаркт миокарда без зубцов Q характеризуется коронарными симптомами, повышением уровня сердечных ферментов и ишемическими изменениями, выявляемыми при электрокардиографии (ЭКГ), без развития зубцов Q (табл. 1).
Инфаркт миокарда без зубцов Q не настолько обширен и не столь часто вызывает смерть в больнице, по сравнению с инфарктами миокарда с зубцами Q, но зато он чаще вызывает нестабильность миокарда, что ведет к повышению частоты повторных инфарктов и рекуррентной стенокардии.
Частота инфаркта миокарда без зубцов Q за последние 10 лет повысилась, теперь его доля составляет 50% от всех острых инфарктов миокарда. А некоторые недавние выкладки показывают, что >71% острых инфарктов миокарда — инфаркты без зубцов Q [2].
Среди объяснений этого повышения — более раннее выявление инфаркта путем измерения уровня специфических сердечных ферментов; ускоренные методы лечения, в том числе тромболитическая терапия и чрескожная внутрипросветная коронарная ангиопластика; кроме того, повысилась осведомленность населения о ранних тревожных симптомах.
Механизмы и распределение повреждений
Острые сердечные приступы варьируют от мелкого повреждения бляшки и лабильности следующего за этим тромбоза — до тяжелого разрыва бляшки и массивных фиксированных тромботических масс [3]. Наиболее подвержены разрыву эксцентрически расположенные бляшки, а также бляшки с массивной липидной сердцевиной, покрытой фиброзным слоем различной толщины.
Эти бляшки становятся нестабильными и разрываются, когда они подвергаются воздействию внешних сил, в их числе — обыкновенный стресс, артериальный спазм, аггрегация тромбоцитов и активность белков гемостаза. Когда бляшка разрывается, происходит кровоизлияние в стенку сосуда, причем эритроциты входят в липидное депо.
В ответ на это возникает тромботическая реакция в просвете сосуда.
Несколько показателей помогают отличить инфаркт без зубцов Q от инфаркта с зубцом Q и от нестабильной стенокардии: характеристики тромбообразования, время разрешения тромба и наличие, либо отсутствие коллатеральных сосудов.
Эти факторы влияют на распространенность некроза, на объем резидуально-нестабильного миокарда и на ограничение функции левого желудочка.
По сравнению с инфарктами с зубцом Q, инфаркты без зубца Q обычно имеют меньшую площадь, меньшую пиковую концентрацию креатин-киназы, большее число функционирующих артерий в зоне инфаркта и более обширные участки жизнеспособного, но потенциально нестабильного миокарда в зоне инфаркта. По сравнению с нестабильной стенокардией, при инфаркте без зубцов Q отмечается более выраженная окклюзия артерий, что приводит к снижению кровотока и некрозу миокарда.
- Диагностика
- Диагностика инфаркта без зубца Q обычно основывается на совокупности анамнеза больного, данных ЭКГ и лабораторных данных.
- Клиническая картина
Картина болезни указывает на инфаркт без зубца Q, когда имеется сочетание продолжительной боли в груди, вегетативных симптомов и снижения сегмента ST [4].
Симптоматика напоминает другие коронарные синдромы и варьирует от неприятного ощущения в груди или в эпигастрии до сильной боли за грудиной.
Аналогично, сопутствующие симптомы те же, что и при инфаркте с зубцами Q, а именно, — тошнота, рвота, одышка, общее беспокойство и синкопальные эпизоды.
Пациенты со сглаженным зубцом Q или без такового имеют относительно небольшую зону инфаркта с меньшим объемом некроза миокарда, отсюда — меньшая частота гипотонии и тяжелой левожелудочковой недостаточности [5]. А вот при инфаркте с зубцами Q выше частота застойной сердечной недостаточности и кардиогенного шока уже при обращении больного за помощью.
Данные ЭКГ
У пациентов на ранних фазах инфаркта с зубцами Q обычно отмечается подъем волн Т или поднятие сегмента ST, который переходит в выраженные зубцы Q в течение нескольких часов — нескольких дней. Пациенты, обращающиеся за помощью с инфарктом без зубца Q часто имеют неспецифические изменения на ЭКГ, в том числе — поднятие сегмента ST и инверсию воли Т [5].
Следует отметить, что некоторые больные, поступающие с трансмуральным инфарктом, не имеют поднятия интервала ST, кроме того, иногда у больных с первоначальным подозрением на инфаркт без зубцов Q эти зубцы затем все же появляются — иногда спустя 3 дня после поступления.
Поэтому до того, как причислять сердечный приступ к инфарктам без зубца Q, следует убедиться, чтобы имелась ЭКГ, по меньшей мере, 3-х дневной давности.
Таблица 1. Характеристики острых коронарных синдромов.
| Синдром | Жалобы | Концентрацииферментов | Изменения ЭКГ |
| Нестабильная стенокардия | Есть | Нормальные | Снижение сегмента STИнверсия волны Т |
| Инфаркт миокарда без зубца Q | Есть | Повышены | Снижение сегмента STПоднятие сегмента STИнверсия волны ТСверх-острые волны Т |
| Инфаркт миокарда с зубцом Q | Есть | Повышены | Поднятие сегмента STСверх-острые волны ТВолны Q |
Инфаркт без зубца Q связан с меньшим объемом некроза, с более низкой концентрацией креатин-киназы, с большим числом потенциально работающих артерий и с большим объемом нестабильного миокарда, чем инфаркт с зубцами Q
Прогноз
Прогноз у пациентов после острого инфаркта миокарда зависит, в значительной степени, от размеров инфаркта, от функционирования левого желудочка и от наличия, либо отсутствия желудочковых аритмий [6].
Ретроспективный анализ 1869 пациентов, поступавших на лечение по поводу острого инфаркта миокарда [6] показал, что у пациентов без зубца Q болевой синдром был сильнее (как на госпитальном этапе, так и при последующем наблюдении), чем у пациентов с зубцами Q при инфаркте.
Кроме того, пациенты с инфарктом без зубца Q имеют гораздо меньшую выживаемость спустя 1 год, хотя их больничная смертность была несколько меньшей, чем у других больных.
Анализ по подгруппам в Исследовании по тромбо-лизису при инфаркте миокарда — II (ТIМI II) [7] включал оценку прогноза после тромболитической терапии.
Оценивались изменения на ЭКГ, особенности поражений, выявляемых при ангиографии, функция левого желудочка и смертность у пациентов с инфарктами, при этом сравнивались результаты у пациентов с зубцом Q и без такового.
Различия между этими 2-мя группами до проведения лечения включали различную картину на ЭКГ и более выраженные симптомы стенокардии за неделю до инфаркта, если при инфаркте нет зубца Q.
В группе без зубца Q после тромболитической терапии с большей частотой отмечалось возвращение сегментов ST к норме, что указывает на успешную реперфузию артерий, затронутых инфарктом. Тем не менее, ангиографически не выявлено существенных различий между двумя группами по числу коллатеральных сосудов и по числу пациентов со степенью стеноза более 60%.
При инфаркте без зубца Q у большего числа пациентов степень сохранности кровотока по артерии, затронутой инфарктом соответствовала уровню 3 по ТIМI (этот уровень соответствует норме).
У больных с отсутствием зубца Q при инфаркте миокарда отмечались более благоприятные показатели фракций выброса при неинвазивном обследовании перед выпиской, у них существенно больше было фракций выброса, превышающих 55%. Что касается клинической картины, то при инфаркте без зубцов Q меньше было случаев застойной сердечной недостаточности, развившейся за время госпитализации. Показатели однолетней выживаемости и частоты повторных инфарктов были схожими в обеих группах, хотя в группе с инфарктами без зубца Q имелась тенденция к увеличению числа повторных инфарктов. Анализ по критерию инвазивности-не-инвазивности лечебных мероприятий не выявил существенной разницы клинических исходов.
Лечение
Лечение инфаркта без зубца Q включает экстренные мероприятия в отделении скорой помощи, а также постинфарктное лечение, направленное на уменьшение риска осложнений. Оценка вероятности возможных осложнений помогает направлять лечение.
Экстренное лечение
Как всегда при остром коронарном синдроме пациент подключается к непрерывному кардиальному монитору, и применяется, дополнительно, кислород, аспирин, нитроглицерин и антитромботическая терапия.
Поднятие сегмента ST, в сочетании с соответствующей клиникой, должно быть расценено как показание к реперфузии с применением либо тромболитической терапии, либо немедленной ангиопластики, причем выбор между этими двумя методами необходимо сделать как можно скорее.
Ввиду того, что волны Q могут появиться лишь спустя 3 дня после поступления больного, необходимо проводить ЭКГ-исследования в течение минимум 3-х дней, и лишь после этого можно сделать заключение об инфаркте миокарда без зубца Q
Кислород. Ввиду того, что кислород мало токсичен и заметно улучшает самочувствие пациентов, терапию кислородом не изучали путем контролируемых рандомизированных испытаний.
Подача кислорода интраназальным путем показана всем больным с уровнем насыщения кислорода менее 90%.
Даже если у пациента нормальное насыщение кислородом, применение О2 может быть, тем не менее, показанным, ввиду того, что даже при неосложненном инфаркте миокарда имеется субклиническая гипоксемия.
Аспирин. Аспирин следует давать всем больным, которые поступают с подозрением на инфаркт миокарда.
Эта рекомендация основана, прежде всего на результатах Второй международной программы исследований по выживанию при инфаркте [8], при проведении которой пациенты в ходе рандомизации распределялись по группам с разным лечением: назначалось комбинированное лечение с аспирином, со стрептокиназой, с обоими этими препаратами или без этих препаратов.
Использование 160 мг аспирина (имеется в виду дневная доза, — прим. перев.) приводило к сокращению смертности от инфаркта на 21%, по сравнению с плацебо. При использовании аспирина необходимо тщательно наблюдать больных на предмет возможных желудочно-кишечных осложнений.
Нитраты. В проспективном рандомизированном односторонне-слепом плацебо-контролируемом исследовании [9] было показано, что нитроглицерин эффективен в лечении острого инфаркта миокарда.
Джудатт и Варника путем рандомизации распределяли 310 пациентов с острым инфарктом миокарда, поступавших в их клинику один за другим, в группу, в которой давался нитроглицерин, или в группу плацебо.
Объем инфаркта, определявшийся по уровню креатинфосфокиназы, был на 27% меньше у пациентов, получавших нитроглицерин, расширение инфаркта у них отмечалось в 2 раза реже, а длительное динамическое наблюдение (через 29-68 мес, в среднем 43 мес) показало, что у них смертность существенно ниже, чем в группе плацебо.
Антитромботические препараты. Применение гепарина при инфаркте без зубца Q было основано на экстраполяции его свойств при других коронарных синдромах. В мета-анализе применения гепарина при нестабильной стенокардии [10] гепарин сокращал риск последующего инфаркта миокарда и риск смерти на 33%.
Прямое сравнение гепарина с низким молекулярным весом и стандартного нефракционированного гепарина, вводимого внутривеино, показало, что еноксапарин-натрий (Lovenox) нисколько не хуже, а, очевидно, гораздо лучше, чем стандартный гепарин, по своей способности уменьшать риск постинфарктных явлений ишемии [11].
Таким образом, применение гепарина с низким молекулярным весом завоевывает широкое признание как полезная альтернатива нефракционированному гепарину.
Постинфарктное лечение
Постинфарктное лечение включает применение ингибиторов ангиотензин-превращающего фермента (angiotensin-converting enzyme) — АСЕ-ингибиторов, блокаторов кальциевых канальцев и бета-блокаторов.
АСЕ-ингибиторы. Применение АСЕ-ингибиторов при остром инфаркте миокарда хорошо изучено, однако не проводилось рандомизированных, двойных слепых, плацебо-контролируемых исследований их применения именно при инфаркте без зубца Q.
Большинство исследований включало либо пациентов с обширными передне-стеночными инфарктами миокарда, либо пациентов со сниженной фракцией выброса [12, 13].
Согласно существующим представлениям, АСЕ-ингибиторы необходимо назначать сразу вслед за инфарктом миокарда, особенно у больных с риском застойной сердечной недостаточности (то есть у тех, у которых отмечается инфаркт передней стенки, или когда фракция выброса —

 МРТ при разрыве желудочка при инфаркте миокарда
МРТ при разрыве желудочка при инфаркте миокарда