Количество перенесенных инфарктов миокарда – это индивидуальный показатель для каждого отдельного больного. Зачастую он зависит от численности поражения коронарных сосудов. При обширной патологии переживают не больше 2-ух приступов, но бывают исключения из правил.
Молодым пациентам тяжелее справляться с последствиями заболевания, людям постарше немного проще. Это связано с тем, что у пожилых больных с возрастом стабилизируется коллатеральное кровообращение – кровь «приучается» обходить области сосудов, которые поражены сердечным приступом.
Последствия инфаркта
После тяжелого сердечного приступа нередко фиксируются осложнения. Основные последствия обширного инфаркта у мужчин и женщин выглядят следующим образом:
- сердечная блокада;
- отек легких (сердечная недостаточность острого типа);
- формирование тромбов;
- рецидивы инфаркта;
- перикардит;
- существует опасность появления психических расстройств;
- нарушения циркуляции крови в головном мозге;
- сбои в работе системы пищеварения;
- разрыв сердца;
- отказ внутренних органов;
- может происходить паралич конечностей.
Сколько живут после инфаркта
Многих людей, которые перенесли сердечный приступ и их родных, всегда интересует, сколько живут после обширного инфаркта миокарда. Продолжительность жизни зависит от качества и количества последствий удара, величины очага поражения сердечной мышцы, возраста пациента.
Чтобы продлить максимально полноценное существование после инфаркта, нужно пить назначенные медицинские препараты, вести здоровый образ жизни, соблюдать все врачебные рекомендации.
В соответствии со статистическими данными, около 20% пациентов живут до 5 лет после обширного приступа.
Стадии
Инфаркт обширного типа развивается поэтапно. Медики выделяют пять стадий эволюции опасного заболевания:
- Предынфарктное состояние (продромальный период). Этот этап продолжается от нескольких часов до месяца, для каждого пациента индивидуально. У больного наблюдается регулярная стенокардия.
- Следующая стадия – острейшая. Длится она примерно от 30 минут до 2 часов. Человек испытывает сильные боли в груди, его прошибает холодный пот. Вдобавок к этому, уменьшается или увеличивается сердечный ритм, происходит снижение артериального давления.
- Острый период инфаркта – от 3 до 10 суток. За это время образуется участок отмирающей ткани в сердечной мышце, болевые ощущения притупляются, появляются аритмия и высокая температура тела.
- В области отмирания тканей формируется рубец, совсем пропадает боль, ритм сердца и давление приходят в норму – все это симптомы подострого этапа развития инфаркта. Продолжительность такого периода составляет 4-5 недель.
- Последняя стадия болезни называется постинфарктной, длительность – от 3 месяцев до полугода. Характерная симптоматика этого периода заключается в увеличении плотности рубцовой ткани и привыкании «мотора» к измененным условиям работы.
Факторы, провоцирующие инфаркт миокарда
Инфаркт миокарда
Существуют различные причины развития патологического состояния:
- Сахарный диабет. Формирование и увеличение атеросклеротических бляшек происходит интенсивнее у людей, страдающих от сахарного диабета. Это заболевание характеризуется хрупкостью сосудов и нарушением обмена веществ. На уязвимых стенках сосудов чаще возникают атеросклеротические бляшки и тромбы.
- Гипертоническая болезнь. Высокое артериальное давление вызывает утолщение стенок кровеносных сосудов. Они становятся плотными и утрачивают эластичность. Во время нагрузок измененные сосуды не могут обеспечить возросшую потребность сердца в кислороде.
- Наследственность. Склонность к развитию гипертонии, атеросклероза и тромбоза может передаваться по наследству.
- Пол. У мужчин сердечные приступы возникают в 4 раза чаще, чем у женщин.
- Возраст. У молодых людей реже развивается атеросклероз и обширный инфаркт миокарда.
- Табакокурение. После вдыхания табачного дыма возникает резкое сужение кровеносных сосудов.
- Недостаток движения. У людей, ведущих малоподвижный образ жизни, стенки кровеносных сосудов утрачивают эластичность.
- Ожирение. Избыточный вес создает дополнительную нагрузку на сердечно-сосудистую систему
- Злоупотребление алкоголем. Алкоголь вызывает нарушение функции печени, которая отвечает за расщепление жиров. В результате жир накапливается в крови и откладывается на стенках сосудов.
- Нарушения работы почек. При почечной недостаточности нарушается обмен фосфора и кальция. В результате на стенках сосудов откладывается кальций и развивается тромбоз. Многий из страдающих от болезней почек пережили обширный инфаркт.
- Стресс. Сильное психоэмоциональное потрясение или часто возникающие стрессовые ситуации могут вызвать критическое сужение просвета сосудов.
- Гиперлипидемия. Аномально повышенный уровень липидов и липопротеинов в крови является провоцирующим фактором для развития обширного инфаркта миокарда.
- Чрезмерные физические нагрузки. Высокая потребность миокарда в кислороде, недостаточная эластичность кровеносных сосудов и их спазмы могут привести к развитию инфаркта во время интенсивных занятий спортом.
- Травма или операция. Патологическое сужение просвета коронарных сосудов может возникнуть в результате травмы или хирургического вмешательства.
Диагностика инфаркта
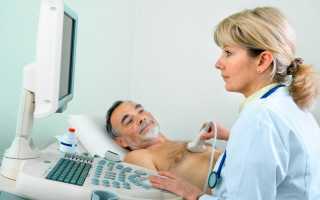
Ультразвуковое исследование сердца
Обширный инфаркт миокарда диагностируется на основании следующих пунктов:
- Жалобы пациента
- ЭКГ-исследование в динамике
- Ультразвуковое исследование сердца
- Лабораторное выявление повышенного уровня ферментов миокарда, контроль их в динамике
- Коронароангиография по показаниям
Обширный инфаркт миокарда: есть ли после него жизнь? Ссылка на основную публикацию
Что такое обширный инфаркт: последствия и шансы выжить
Исходя из ЭКГ-признаков, принято выделять инфаркт с зубцом Q на пленке и без него. В первом случае происходит трансмуральное поражение органа (с захватом всех слоев его стенки), вследствие чего вероятность смерти и появления осложнений очень высока. Второй вариант патологии более благоприятен.
В зависимости от площади, вовлеченной в некроз, различают крупноочаговую и мелкоочаговую форму. При отсутствии должного лечения величина пораженной зоны возрастает. Это происходит при дальнейшей закупорке коронарных сосудов и слиянии пораженных зон миокарда.
Под таким понятием, как обширный инфаркт, подразумеваются тяжелые необратимые изменения в мышце сердца – острая трансмуральная ишемия или неглубокая, но общирная площадь, захваченная патологическими изменениями. Чаще всего страдает левый желудочек, немного реже – перегородка и правые отделы сердца.
Признаки и фото
Признаки заболевания при таком отклонении являются типичными для инфаркта. Больной жалуется на сдавление и жжение за грудиной, появляются одышка, нарушение ритма и скачки давления.
Но при обширном инфаркте я почти всегда наблюдала выраженную клиническую симптоматику.
А лабораторные исследования маркеров (АЛТ, АСТ, тропонины, миоглобин и КФК) будут значительно выше, чем при незначительном поражении.
На приложенном рисунке можно увидеть пример поражения большой площади сердца при закупорке артерии тромбом в зоне атеросклеротической бляшки.
Фото ниже показывает анатомический срез миокарда больного, погибшего в результате обширного трансмурального инфаркта. На нем хорошо видны некротические изменения.
Последствия
Чем больше нарушается структура мышцы сердца, тем тяжелее предсказать последствия сосудистой катастрофы и шансы пациента после перенесенного обширного инфаркта. Многое при этом зависит от своевременности оказания помощи. Чем раньше начнется лечение, тем больше вероятность выжить у пациента с таким диагнозом.
Я и мои коллеги выделяем два типа осложнений этого острого состояния, от которых зависит дальнейшая жизнь больного. Ранние – возникают от самого начала приступа и могут наблюдаться в течение 2-3 недель после него. К ним относятся:
- нарушения ритма (блокады, частое сердцебиение, экстрасистолия, брадикардия, асистолия);
- развитие сердечной недостаточности;
- кардиогенный шок;
- острая аневризма стенки;
- разрыв миокарда;
- тампонада;
- тромбоэмболия;
- асептический перикардит.
После 3-й недели от начала заболевания происходит развитие поздних осложнений:
- синдром Дресслера (перикардит, плеврит, пневмонит);
- хроническая аневризма и сердечная недостаточность;
- недостаточность митрального клапана;
- кома и внезапная смерть.
Шансы на выживание и прогноз
Многие пациенты, которые приходят ко мне на прием, спрашивают о том, сколько живут после развития обширного инфаркта. Однозначно ответить на данный вопрос сложно. Я считаю, что все зависит не только от грамотной и своевременной помощи, но и от самого человека, который должен выполнять все рекомендации для успешного лечения и восстановления.
Больничная летальность при длительной гипоксии миокарда составляет 14%, из общего количества пациентов около 40% умирают в первые сутки после начала приступа. Основная причина этого заключается в появлении ранних и поздних осложнений.
Возможность проведения стентирования и прочих рентгенэндоваскулярных вмешательств в крупных кардиореанимационных центрах, принимающих участие в «сосудистой программе», снижают вероятность гибели больного в период пребывания в стационаре до 6%.
Одновременно продолжительность жизни зависит от наличия факторов и болезней, которые ухудшают коронарное кровообращение и усиливают нагрузку на сердце:
- сахарный диабет;
- гипертония;
- ожирение;
- пожилой возраст;
- курение;
- атеросклероз и высокий уровень холестерина низкой плотности;
- наследственная склонность к сердечно-сосудистым заболеваниям.
Статистика говорит о том, что у мужчин трудоспособного возраста смерть от обширного инфаркта наступает в 7-8 раз чаще, чем у женщин, но после 50 лет этот показатель выравнивается.
Особенности реабилитации
Реабилитация пациентов с обширным инфарктом заключается в приеме медикаментов, участии больного в программах, позволяющих восстановить психоэмоциональный фон, бросить курение, обеспечить правильное питание. Сколько может продолжаться такой период? Длительность активного ведения больного в поликлинике после выписки составляет от 5-6 месяцев до одного года.
Обязательно используется двигательная реабилитация, она начинается с первых дней после приступа и заключается в выполнении дыхательных упражнений с постепенным расширением двигательной активности.
К восстановительным мероприятиям относится и легкий массаж шейно-воротниковой зоны и области проекции сердца на переднюю стенку грудной клетки.
Делать это следует очень аккуратно, с учетом общего состояния, наличия осложнений и сопутствующих заболеваний.
При обширном инфаркте понадобится длительное время, чтобы пациент смог снова выполнять привычные действия и нормально переносить нагрузки. При необходимости перехода на более легкие условия труда или при ограничении способности к самообслуживанию больному присваивается инвалидность.
После проведения исследований оказалось, что в послеинфарктном периоде смертность среди участников эксперимента снижалась на 25%, если они соблюдали принципы правильного питания. Особенно благотворно повлияло использование цельнозерновых продуктов в рационе.
Всем своим пациентам, которые перенесли обширный инфаркт, я рекомендую пересмотреть питание, отказаться от острых и соленых блюд, жареной и жирной пищи.
В период реабилитации нужно выполнять физические упражнения, которые показывает специалист ЛФК. Необходимо также следить за весом, отказаться от потребления алкоголя и курения.
Гипертоники и диабетики, перенесшие инфаркт, должны находиться под постоянным врачебным контролем и делать все для нормализации сахара крови и давления.
В стационар поступил пациент 62 лет с жалобами на невыносимую боль за грудиной, отдающую в левую руку и нижнюю челюсть. Сознание было спутанным, на вопросы отвечал с трудом.
После снятия кардиограммы был определен обширный острый инфаркт миокарда передней стенки левого желудочка.
Сразу были проведены кардиореанимационные мероприятия, использовались препараты с ацетилсалициловой кислотой, нитраты, оксигенотерапия, введение гепарина в капельнице.
В результате своевременной помощи состояние больного улучшилось через три недели, был выписан для проведения дальнейшего лечения в поликлинику по месту жительства. Рекомендованы дозированные физические нагрузки под контролем ЭКГ, продолжение приема медикаментов, диета с ограничением соли и жирной пищи.
Трансмуральный инфаркт миокарда
Трансмуральный инфаркт миокарда — это наиболее тяжелая форма некроза кардиальной мышцы, при которой поражаются все слои сердца. Проявляется выраженным болевым синдромом, беспокойным поведением, лихорадкой. Главный этиологический фактор состояния — атеросклероз. Выявление патологии производится с помощью электрокардиографии, лабораторных анализов крови, ангиографии с контрастом. Лечение включает в себя методы консервативной терапии, но приоритетным, наиболее эффективным является хирургическое вмешательство в виде коронарного стентирования, шунтирования, трансмиокардиальной лазерной реваскуляризации.
Трансмуральный инфаркт миокарда — одна из самых тяжелых, жизнеугрожающих патологий сердца, уже многие годы остающаяся ведущей причиной смерти больных с сердечно-сосудистыми заболеваниями. Госпитальная смертность достигает 10%, а в некоторых регионах России 15%.
В течение года после интенсивной терапии умирает еще около 10%. Половина больных с тяжелой формой кардиального некроза погибает на догоспитальном этапе. Мужчины 40-60 лет болеют чаще женщин, пик заболеваемости отмечается после 50 лет.
Основная группа пациентов — люди с сопутствующим сахарным диабетом, гиперлипидемией, отягощенным семейным анамнезом.
Трансмуральный инфаркт миокарда
Подавляющее большинство случаев инфаркта миокарда является следствием окклюзии главного ствола или ветви коронарной артерии. Процесс сопровождается значительным ухудшением снабжения кровью сердечной мышцы.
При увеличении нагрузки на кардиальную мышцу она начинает испытывать гипоксию, ее функции снижаются, что приводит к последующему некрозу.
В рамках современной медицины выделяют несколько причин сужения просвета венечных сосудов:
- Атеросклероз. Ведущий фактор развития инфаркта, обнаруживаемый у 95% людей, умерших от крупноочаговых процессов. Частый признак — высокий уровень липидов крови. Перекрытие диаметра артерии более чем на 75% вызывает отмирание тканей.
- Тромбоз. Флотирующие образования в кровотоке могут попадать в коронарные сосуды двумя путями: из левого желудочка, в котором образуются в результате фибрилляции предсердий и клапанных патологий, либо при незакрытом овальном окне.
К факторам риска развития инфаркта относят отягощенную наследственность (сердечно-сосудистые заболевания у ближайших родственников), возраст старше 50 лет, многолетний стаж курения.
Провоцировать отложение липидов в стенках сосудов может ожирение, недостаточная физическая активность.
Группу риска составляют пациенты с установленной артериальной гипертензией, сахарным диабетом, системными заболеваниями (особенно васкулитами).
Трансмуральный инфаркт развивается вследствие нарушения кровоснабжения сердечной мышцы.
Адекватность коронарного кровотока запросам миокарда определяется наполненностью венечных артерий, которое зависит от аортального давления и сосудистого сопротивления, насыщенности кислородом, колеблющейся в зависимости от нагрузки на сердце и частоты его сокращений, а также составом плазмы и форменных элементов, меняющемся при гипогидратации, анемиях, токсических отравлениях. Любое нарушение баланса приводит сначала к ишемии, затем к омертвлению кардиальных клеток.
Крупноочаговый характер патологии практически всегда находит отражение в интенсивном болевом синдроме.
Это связано с массивным поражением кардиальной мышцы, активацией большого количества болевых рецепторов, значительным снижением ее функции.
Массивный очаг некроза может стать причиной попадания в кровь большого количества продуктов распада (миоглобин, тропонины) с развитием системного воспалительного ответа — резорбционно-некротического синдрома.
Трансмуральный инфаркт миокарда обычно имеет выраженную клиническую картину. Наиболее характерным симптомом является интенсивная боль, способная иррадиировать в левую сторону тела — руку, шею, спину, челюсть.
Кардиалгия при данной патологии напоминает хорошо знакомый пациентам с заболеваниями сердечно-сосудистой системы приступ стенокардии, но, в отличие от него, крайне сложно купируется, длится более 20 минут.
Применение нитроглицерина, оправданное в большинстве случаев, не дает должного эффекта даже после трех таблеток. Также малоэффективно изменение положения тела, подача свежего воздуха, холодное питье. Помимо боли пациенты могут ощущать головокружение, тошноту вплоть до рвоты.
При выраженной сердечной недостаточности на фоне инфаркта появляется одышка, особенно выраженная у женщин. Поражение массивного участка миокарда приводит к нарушению проведения импульса, тахикардии, экстрасистолии, различным блокадам.
К общим признакам относят холодный пот, угнетение сознания или эмоциональное возбуждение, выраженную слабость.
Ретроспективно диагностируется около 50% случаев патологии, особенно у пожилых людей или больных сахарным диабетом на фоне развившейся нейропатии, в состоянии после трансплантации сердца.
В подобных случаях инфаркт начинается без боли в грудной клетке, поэтому второстепенные признаки приобретают ведущую роль.
Нетипичная манифестация может включать в себя инсульт, острый психоз, расстройства пищеварения, периферические эмболии.
Если к общему состоянию присоединяется резорбционно-некротический синдром, к прочим симптомам добавляется повышение температуры тела до 38-39° С на протяжении более 5-7 дней, лейкоцитоз до 15х109/л с преобладанием нейтрофильной фракции. В анализе крови обнаруживается высокая скорость оседания эритроцитов в течение нескольких недель, анэозинофилия. Больные отмечают озноб, сменяющийся жаром, потливость, выраженную слабость.
Трансмуральный инфаркт миокарда способен привести к целому ряду жизнеугрожающих состояний. Самое частое осложнение — нарушения ритма сердца вплоть до фибрилляции желудочков.
Нередко наблюдается сердечная недостаточность, обычно – левожелудочковая, сопровождающаяся хрипами, сердечной астмой, отеком легких.
Специфическим именно для массивного некроза сердечной мышцы является кардиогенный шок, для которого характерно критическое уменьшение сердечного выброса, падение давления.
К менее частым последствиям относят эмболии в системе легочной артерии, аневризму и разрыв стенки сердца с тампонадой.
При затрагивании инфарктом сосочковых мышц может возникнуть недостаточность митрального клапана с острой кардиальной недостаточностью.
Описаны случаи так называемого постинфарктного синдрома, появляющегося через одну или несколько недель после болезни как иммунологическая реакция на некротическую ткань. Протекает как перикардит или плеврит с выраженной эозинофилией.
Физикальное обследование не позволяет выявить каких-то надежных диагностических признаков, подтверждающих либо опровергающих инфаркт миокарда, однако имеет большое значение в процессе оценки тяжести состояния больного.
Визуально пациент обычно беспокоен, бледен, кожа покрыта холодным потом. Артериальное давление может повышаться на пике болевого приступа, сочетаться с тахикардией. Нередко нарастают признаки левожелудочковой недостаточности.
Из инструментальных методик врачи-кардиологи используют:
- Электрокардиографию. Базовый метод диагностики. Изменения на ЭКГ появляются уже во время стенокардии и проходят ряд характерных стадий. Трансмуральный инфаркт характеризуется глубоким и широким зубцом Q, снижением амплитуды R, сегмент ST поднимается над изолинией. Через несколько дней формируется отрицательный зубец Т, сегмент ST снижается. Локализацию процесса определяют по грудным отведениям.
- Лабораторные методы. Массивный некроз мышечной ткани находит свое отражение в общем анализе крови. У пациентов обнаруживается выраженный лейкоцитоз на фоне лихорадки, лейкоцитарный сдвиг влево, увеличение СОЭ. В биохимическом анализе повышается значение внутриклеточных ферментов (АЛТ, АСТ, ЛДГ), отмечается высокий уровень креатининфосфокиназы, тропонинов.
- Коронарная ангиография. Рентгенологический метод, помогающий установить окклюзию коронарной артерии тромбом, оценить функцию желудочков, риск аневризм или разрыва стенок. Является обязательным компонентом предоперационной подготовки перед аортокоронарным шунтированием, ангиопластикой.
Все больные с подозрением на данную патологию подлежат скорейшей госпитализации в специализированные отделения — реанимации, неотложной кардиологии, сосудистые центры. Терапию начинают на этапе до госпитализации, особенно при активном вызове скорой медицинской помощи, и продолжают стационарно. Больному прописывается строгий постельный режим, психический и эмоциональный покой, диета.
Консервативная терапия
Важнейшей начальной целью лечения является адекватное обезболивание, предотвращение шоковых состояний, жизнеугрожающих аритмий. Применяют сильные обезболивающие средства (морфин, промедол, трамадол), комбинируемые с атропином, кордароном.
Назначают ингаляции кислорода, при угрозе фибрилляции желудочков используют дефибрилляцию либо внутривенное введение лидокаина.
При подозрении на тромбоз показаны антикоагулянты прямого действия, преимущественно гепарин или стрептокиназа в больших дозировках.
Хирургическое лечение
Непосредственная цель инвазивных методов — восстановление адекватного кровоснабжения миокарда (реваскуляризация).
Своевременно сделанная операция может значительно уменьшить зону некроза, снизить риск осложнений, предупредить рецидивы патологии.
В настоящее время хирургическое лечение является приоритетным методом в терапии ишемической болезни сердца и инфаркта миокарда, позволяет добиться тех результатов, которые недоступны при медикаментозном воздействии. Применяются:
- Чрескожная коронаропластика. Расширение просвета сосуда достигается путем введения в него сетчатой металлической трубочки. Манипуляция провидится под рентген-контролем, чаще с доступом из бедренной или подключичной артерии. Результат вмешательства по многом зависит от материала, из которого изготовлен стент. В последующем от пациента требуется долгосрочный прием лекарственных средств (гиполипидемических, антитромбоцитарных).
- Аортокоронарное шунтирование. Суть операции заключается в создании обходного пути для тока крови в обход склерозированного или тромбированного участка сосуда. Это более серьезная манипуляция, приводимая на открытом сердце с использованием аппарата искусственного кровообращения. В качестве шунта может применяться как эндогенный материал (части дистальных артерий), так и искусственные импланты.
- Трансмиокардиальная лазерная реваскуляризация. Перспективный хирургический метод лечения, появившийся в последние годы. С помощью специальной лазерной установки в миокарде проделывается несколько десятков тонких сквозных ходов глубиной плоть до желудочковых полостей. По этим ходам кровь поступает непосредственно из камер к мышечным клеткам, минуя коронарные сосуды.
Трансмуральный инфаркт наиболее неблагоприятен по прогнозу вследствие высокой вероятности летального исхода еще до момента оказания медицинской помощи, 20% вероятности гибели в первый месяц после приступа. Полноценная своевременная помощь минимизирует эти риски.
Профилактика состояния, главным образом, сводится к предупреждению или коррекции атеросклероза. Важна нормализация массы тела, уровня липидов крови, контроль артериального давления, отказ от вредных привычек.
Эти мероприятия особенно необходимы лицам с неблагоприятным семейным анамнезом.
Инфаркт миокарда — это быстрый очаговый некроз, вследствие резкого сокращения кровоснабжения
По сей день иногда звучат, преимущественно от людей старшего поколения, примерно такие народно-кардиологические обороты: «Этак можно и инфаркт получить, то бишь разрыв сердца» (обычно имеется в виду потрясение от неожиданности или, скажем, от радостной новости). Земной поклон нашим несокрушимым дедам и бабушкам, и пусть все новости только радуют их усталые сердца.
Однако в терминологию, учитывая исключительную важность темы, все же стоит внести определенность.
Инфаркт — это не разрыв сердца. Более того, даже не обязательно речь идет именно о сердце: ничуть не слаще, скажем, инфаркт головного или спинного мозга, инфаркт почки или кишечника.
И определение, которое с автоматической назойливостью дает инфаркту одна из крупнейших поисковых систем в Интернете: «…прекращение тока крови при спазме артерий или их закупорке», – это тоже неправильно. Инфаркт не «прекращение тока крови», а результат такого прекращения, результат всегда патологический и, как правило, тяжелый.
Поэтому будем стремиться к точности определений и ясности формулировок. Тема действительно слишком серьезна.
Любая живая ткань состоит, как известно, из клеток. Для нормальной работы и эффективного выполнения своих функций эти клетки должны дышать, питаться и избавляться от шлаковых продуктов метаболизма (обмена веществ).
Все эти процессы обеспечиваются кровотоком или, говоря точнее, перфузией – постоянным «пропитыванием», сквозным проливанием крови через ткань, за что отвечает система капилляров, самых мелких кровеносных сосудов. В капиллярную систему поступает артериальная кровь, приносящая в ткань питательные вещества и связанный эритроцитами кислород.
Затем по малым, большим и магистральным венам кровь отводится к легким, печени, почкам – для нового цикла фильтрации, детоксикации, обогащения и газообмена.
Насосную функцию, то есть прокачивание крови под давлением по этой сложной сосудистой системе, выполняет сердечная мышца, или миокард.
Сократительная активность сердца начинается еще в утробе матери, на первых неделях беременности, и безостановочно продолжается до последней минуты жизни человека.
Верно и обратное: последняя минута наступает вследствие того, что останавливается ритмичное чередование сокращений (систола) и расслаблений (диастола).
Однако миокард как полая насосная мышца (анатомически и гистологически устроенная весьма сложно) состоит из живых тканей, которым тоже необходимы питание и кислород.
В этом смысле миокард не отличается от прочих органов: ему самому нужна тканевая перфузия крови, непрерывная и достаточно интенсивная, учитывая работу в пожизненном режиме 24/7 без выходных и праздничных дней.
Кровоснабжение сердца осуществляется по специальному артериально-венозному контуру. За внешнее сходство с атрибутом монаршества собственный круг кровообращения миокарда называют коронарным, или венечным.
Недостаточно объемный «пролив» крови через ткань (любую, не только сердечную) носит название гипоперфузия.
Широко известный термин «ишемия» на разных этапах развития медицины трактовался по-разному; сегодня под ишемией понимают патологическое состояние ткани, развивающееся вследствие гипоперфузии, причем облигатными (обязательными для употребления термина или постановки диагноза) признаками ишемии являются нарушения всех основных процессов, обеспечиваемых тканевым кровоснабжением – питания, оксигенации (насыщение кислородом) и отвода шлаков.
Таким образом, ишемическая болезнь сердца (ИБС), – хроническое голодание и/или «засорение» тканей миокарда, обусловленное недостаточным функционированием коронарного контура кровообращения.
Факторов риска и прямых причин развития ИБС, как и ее клинических вариантов, известно множество, но сейчас важнее другое: такая ситуация неизбежно приводит к перегрузке, преждевременному износу, дегенеративно-дистрофическим изменениям в тканях и разнообразным сбоям в работе сердечной мышцы (например, к приступам стенокардии).
В условиях постоянной ишемии миокард, мозг, почка и любой другой орган просто не может в полном объеме выполнять свои функции – подобно тому, как задыхающийся и живущий впроголодь атлет не сможет заниматься профессиональным спортом.
Инфаркт представляет собой одновременную массовую гибель клеток на локальном участке ткани. Другими словами, это быстрый очаговый некроз, наступающий вследствие резкого сокращения кровоснабжения (неполная ишемия) или полного прекращения перфузии (тотальная ишемия).
Инфаркт миокарда
— омертвение одного или нескольких участков сердечной мышцы, наступившее по той причине, что в этих участках перестала циркулировать кровь коронарного круга.
В отношении инфаркта миокарда сегодня доступно огромное количество информации.
Не всегда она, как показано выше, достоверна и точна, но это в любом случае лучше, чем полное непонимание нормальных и патологических процессов, происходящих в собственном организме.
Останавливаться на подробностях эпидемиологии мы здесь не станем, однако кратко отметим четыре наиболее существенных и тревожных момента.
- Во-первых, сердечнососудистые заболевания (в первую очередь ИБС и инфаркты) в статистических показателях ненасильственной летальности упорно удерживают лидерство: их доля в общей структуре смертности, по оценкам ВОЗ, превышает 30%.
- Во-вторых, показатели летальности по России в два с половиной раза выше, чем в среднем по Европе; втрое выше, чем в США; в девять раз выше, чем в Японии.
- В-третьих, инфаркт постоянно «молодеет»: усредненный возраст первичных больных с ИБС и инфарктами год от года устойчиво снижается.
- В-четвертых, 80% инфарктов миокарда можно было предотвратить.
Как пережившим инфаркт пациентам прожить долгую счастливую жизнь
По данным ВОЗ, за последние 20 лет болезни сердца по-прежнему остаются основной причиной смертности в мире. В России наблюдается похожая картина, а в период начала пандемии ситуация заметно ухудшилась, вызвав рост смертности от болезней системы кровообращения. Такие данные приводятся в исследовании центра имени В.А.
Алмазова Минздрава России. Тем не менее при правильном лечении пациенты сегодня могут рассчитывать на долгую и счастливую жизнь. О том, как помогают людям с острыми сердечно-сосудистыми заболеваниями, рассказал д. м. н.
, профессор, ведущий научный сотрудник Национального медицинского исследовательского центра кардиологии Минздрава РФ Роман Михайлович Шахнович.
– Роман Михайлович, ранее в своих выступлениях вы отмечали, что именно пациенты с сердечно-сосудистыми заболеваниями оказались в зоне риска во время пандемии COVID-инфекции, поделитесь, пожалуйста, какие существуют статистические данные?
Действительно, существует негативная связь между коронавирусной инфекцией и сердечно-сосудистыми заболеваниями (ССЗ). С одной стороны, у пациентов с ССЗ, особенно с ишемической болезнью сердца, примерно в четыре раза выше вероятность тяжелого течения заболевания и смерти.
С другой стороны, риск инфаркта у пациентов с COVID-19 возрастает в восемь раз. Это данные шведского регистра, причем с сопоставимым по возрасту контролем.
То есть увеличение риска инфаркта у пациентов с COVID-19 фиксируется даже при сравнении с более молодой возрастной группой (когда инфаркт развивается реже).
– Что такое высокий ишемический риск?
Высокий ишемический риск – это высокий риск осложнений, высокая вероятность развития опасных сердечно-сосудистых заболеваний, прежде всего инфаркта и инсульта.
Чаще всего речь о последствиях образования внутрисосудистого тромбоза. Это острая закупорка сосудов, критическая нехватка кислорода в том или ином органе.
Если это происходит в сердце, то это инфаркт миокарда, а если в головном мозге – это инсульт.
Наиболее известные факторы риска, которые увеличивают вероятность ишемических заболеваний, – это возраст, мужской пол, сахарный диабет, курение, повышенное артериальное давление, отягощенная наследственность.
Особо рискуют пациенты, которые уже имеют какой-то ишемический эпизод – инфаркт или инсульт. Поскольку один раз в организме это уже произошло, все факторы подталкивают к повторному развитию такого же осложнения.
– Как долго нужно лечиться пациенту, перенесшему инфаркт миокарда, во избежание повторного приступа?
Если у пациента произошел инфаркт, то это следствие двух неблагоприятных процессов. Во-первых, атеросклероз – холестериновая бляшка, выросшая в сосудах сердца, в коронарной артерии.
Во-вторых, это формирование на поверхности бляшки тромба – сгустка крови, который как плотина перекрывает течение крови, из-за чего определенный участок сердечной мышцы перестает получать питание и выходит из строя. Именно это и называется инфаркт.
Поэтому главные направление лечения – снижение уровня холестерина, что сдерживает атеросклероз, и антитромботическая терапия для профилактики повторного формирования тромба.
Лечение желательно продолжать пожизненно, поскольку оставить ситуацию на самотек означает подвергнуть себя очень высокому риску повторных осложнений. Основные риски концентрируются в первые год или два после болезни, далее они снижаются, но все равно остаются.
Поэтому важно заниматься профилактикой и принимать необходимые препараты. Сейчас программа льготного лекарственного обеспечения продлена до двух лет, и это замечательно, ибо проблемы не исчерпываются одним годом.
Есть как федеральная программа, так и региональные, которые расширяют линейку доступных препаратов.
– Если пациент будет регулярно посещать лечащего врача, выполнять рекомендации по лечению и образу жизни, как это повлияет на его продолжительность и качество жизни?
В большинстве случаев при соблюдении всех рекомендаций врача, отказе от вредных привычек, здоровом образе жизни и правильном питании человек может рассчитывать на продолжительную жизнь.
Более того, иногда перенесенный инфаркт парадоксальным образом может даже продлить жизнь, так как правильная вторичная профилактика повторных случаев заболевания может положительно повлиять на организм и избавить человека от более грозных осложнений.
Это возможно только в случае, если пациент прилагает усилия: постоянно принимает рекомендованные врачом лекарства, соблюдает диету, поддерживает физическую активность. Тем не менее на индивидуальном уровне все бывает по-разному – иногда первая сосудистая катастрофа может сделать человека инвалидом.
– Как можно увеличить приверженность пациентов лечению?
Приверженность лечению – глобальная мировая проблема. Есть много факторов, но главный – доверительное отношение человека к медицине в целом и к лечащему врачу особенно.
Доктор должен не жалеть времени на объяснения смысла лечения – почему назначены эти лекарства и их основное действие, акцентировать внимание на том, что для большинства пациентов они безопасны и хорошо переносятся.
Главное – это терапия приводит к улучшению качества жизни и увеличивает ее продолжительность.
Часто существуют опасения относительно токсичности лекарств при длительном приеме, ведь речь идет не о курсовой терапии, а о неопределенно долгой. Психологически сложно принимать препараты годами. Кроме того, несмотря на то что большая часть этих препаратов уменьшает вероятность погибнуть от инфаркта, больной не ощущает, что их прием отражается на самочувствии.
Неминуемо через какое-то время возникает соблазн попробовать отменить терапию, чтобы «организм отдохнул». И эта отмена на первых порах может не приводить к негативным последствиям, что нередко неверно трактуется как отсутствие пользы. Поэтому важно заранее объяснить в чем суть этих лекарств, что они нужны для того, чтобы избежать последующих сосудистых катастроф.
Если возникают побочные явления, то нужно сразу контактировать с врачом, чтобы принять верное решение: поменять лекарство, отменить прием, а возможно, нежелательный эффект вообще не связан с препаратом. Нужна правильная мотивация и знание сути болезни. Между врачом и пациентом должно быть доверительное уважительное сотрудничество, так как назначает лекарства врач, а принимает их пациент.
– Какие рекомендации вы дали бы врачам, работающим с пациентами после инфаркта миокарда, и самим пациентам?
Врачей я призываю к улучшению коммуникации с пациентами. Молодые врачи часто используют сложные медицинские термины, непонятные пациентам.
Необходимо объяснить пациенту его состояние и давать рекомендации таким образом, чтобы он действительно понял врача и желательно с ним согласился.
Рассказать, что такое холестерин, атеросклероз, ишемическая болезнь сердца, ведь большинство пациентов этого не понимают. Уметь говорить о профессиональных терминах простым языком – удел больших профессионалов.
Пациентам же рекомендую в первую очередь найти себе врача, с которым у вас будет взаимное доверие и общий язык. Это очень важно, ведь риски высоки.
Категорически нельзя заниматься самолечением, ориентироваться на БАДы и средства нетрадиционной медицины.
Нужно принимать только те лекарства, которые назначает лечащий врач, и настроиться на продолжительную терапию, ведь ее эффективность и безопасность строятся на принципах доказательной медицины.
Необходима диета, которая также обсуждается с доктором, основной принцип – меньше холестеринсодержащих продуктов. Не стоит забывать и о физической активности, которая также обсуждается с врачом, особенно после инфаркта или инсульта.
Вся медицинская информация, касающаяся обследований, анализов, ЭКГ, должна быть под рукой, чтобы в случае необходимости персонал больницы или скорая помощь могли ею воспользоваться.
После перенесенного инфаркта также важно иметь при себе нитроглицерин, а при малейшем подозрении на сердечный приступ вызывать скорую помощь.
– Как получить бесплатное лекарственное обеспечение?
- После выписки необходимо в кратчайшие сроки обратиться к лечащему врачу в поликлинику по месту жительства. Необходимые документы: выписной эпикриз из стационара, СНИЛС, паспорт, полис ОМС.
- Лечащий врач определит план диспансерного наблюдения и оформит льготный рецепт. Для пациентов с хроническими заболеваниями и лиц пенсионного возраста рецепт может быть выписан на курс до 180 дней.
- Забрать препарат в аптечном пункте поликлиники. Кроме того, препарат может получить родственник или социальный работник.
Источник: https://www.m24.ru/