28 марта 2018
В повседневной жизни часто можно услышать термин «микроинсульт». Как правило, его используют для обозначения легких нарушений мозгового кровообращения, при которых клинические симптомы стерты, а последствия — обратимые. Нередко это состояние переносится без обращения к врачам.
Однако в медицинской практике понятие «микроинсульт» не используют. Есть четкое разделение: либо это ТИА (транзиторная ишемическая атака), либо «малый» инсульт, который также имеет последствия. Такое разделение терминов важно с точки зрения реабилитации.
Что же отличает микроинсульт от инсульта? Как распознать заболевание и что делать пациенту при первых симптомах — об этом детально в нашей статье.
Что такое микроинсульт
Это патологический процесс, в основе которого лежит нарушение церебрального кровообращения.
Несмотря на приставку «микро», микроинсульт головного мозга несет угрозу жизни пациента, поэтому относиться к нему необходимо со всей серьезностью и ни в коем случае не игнорировать появление неврологических симптомов.
Нарушение мозгового кровообращения преходящее, носит ишемический характер. При адекватном лечении удается избежать значительного повреждения клеток головного мозга.
Ранее считалось, что патология имеет возрастную зависимость, однако это не так. Сосудистая катастрофа может возникнуть как в пожилом возрасте, так и у молодых людей, причем заболеваемость трудоспособного населения неуклонно растет.
Из-за стертой клинической картины многие пациенты переносят микроинсульт на ногах, не подозревая о тех серьезных проблемах, которые возникают в нервной ткани.
Важно помнить, что транзиторная ишемическая атака повышает вероятность возникновения инсульта.
Понимая, что такое микроинсульт и как происходит ишемическая транзиторная атака, были сформулированы главные цели лечения: максимальное восстановление поврежденных клеток головного мозга и предупреждение новых эпизодов заболевания.
Симптомы микроинсульта
Первые признаки микроинсульта чаще всего появляются на фоне резкого повышения артериального давления. Начало заболевания острое, внезапное. Так же быстро происходит обратная регрессия симптомов. Это ключевое отличие транзиторной ишемической атаки от инсульта головного мозга. Период внешних клинических проявлений редко превышает 60 минут.
Как же определить микроинсульт? Есть характерные симптомы:
- Изменение поведения. Пострадавший может испытывать психоэмоциональное возбуждение или, наоборот, резко захотеть спать. При разговоре с больным его ответы становятся нелогичными, он перестает воспринимать речь окружающих.
- Ухудшение зрения. Пациенты часто отмечают мелькание мушек перед глазами, выпадение полей зрения, двоение предметов.
- Онемение рук или ног. При микроинсульте нарушение чувствительности, как правило, наблюдается в одной конечности, так как зона ишемии в головном мозге ограниченная.
- Нарушение походки в виде шаткости, подволакивания ноги.
Внезапная рвота, потеря сознания, шум в голове, болезненное восприятие внешних раздражителей – все это также первые симптомы микроинсульта.
И если они не выражены, то человек не придает этому существенного значения. Подумаешь, закружилась голова или появились цветные точки перед глазами.
Однако это первые признаки микроинсульта и игнорировать их нельзя. Пациент нуждается в специальном лечении.
Иногда признаки микроинсульта и инсульта отличить друг от друга клинически невозможно. Этот факт еще раз доказывает, что болезни имеют одинаковый патогенез и считаются последовательными стадиями одного патологического процесса.
Ученым удалось собрать данные о том, как проявляется микроинсульт у женщин и мужчин. Оказалось, что заболевание имеет гендерные особенности.
Признаки микроинсульта у мужчин
Клиническая картина болезни у мужчин более выражена, чем у женщин. Таких пациентов беспокоят:
- сильные головные боли, которые имеют внезапное начало;
- резкая слабость, непреодолимое желание спать;
- нарушение восприятия речи, нелогичные и невнятные ответы;
- частичная или полная потеря слуха;
- изменение походки, неустойчивость и высокая вероятность падения при ходьбе.
Но даже зная, как определить микроинсульт у мужчин, не стоит забывать о нетипичных признаках, которые могут протекать по женскому типу или вообще отсутствовать. Важно при любом резком изменении поведения обращаться за медицинской помощью, а не стараться избавиться от симптомов в домашних условиях.
Признаки микроинсульта у женщин
Клинические признаки микроинсульта у женщин более непредсказуемые, чем у мужчин. Необходимо дифференцировать ишемическую транзиторную атаку с гормональными нарушениями, так как некоторые симптомы идентичны. Признаки микроинсульта у женщин, перенесенного на ногах, стертые.
Как же определить первые проявления заболевания у женщин? Для этого стоит обращать внимание на:
- Эмоции. Нарушение кровоснабжения головного мозга сопровождается резким изменением настроения. Пострадавшая может впадать в агрессию либо, наоборот, безразлично относиться к происходящим событиям.
- Движения. Отмечается шаткость при ходьбе, женщине становится тяжело выполнять точные движения.
- Речь. Пациентке тяжело выстраивать предложения, ответы становятся односложными, не всегда адекватными.
У некоторых женщин первые проявления заболевания – вегетативные. Усиливается потоотделение, появляются диспептические расстройства (нарушения работы ЖКТ), сухость во рту, непроходящая жажда, приступы удушья.
Такое разнообразие клинических признаков затрудняет диагностику заболевания. Поэтому важно помнить как проявляется микроинсульт, чтобы не упустить из вида важный неспецифический симптом.
Как распознать микроинсульт со стороны
Ключевую роль в распознавании симптомов транзиторной ишемической атаки играют окружающие пострадавшего люди. Они способны быстрее сориентироваться в ситуации и заподозрить начало заболевания. Что такое микроинсульт глазами окружающих? Это:
- бессвязная речь собеседника, отсутствие реакции на заданный вопрос;
- оглушенный внешний вид;
- нарушение координации движений;
- изменение мимики.
Вышеперечисленные факторы свидетельствуют о нарушении церебрального кровообращения. Если вы видите такого человека, знайте, ему срочно необходима медицинская помощь.
Микроинсульт на ногах
Четких статистических данных о количестве пациентов, перенесших заболевание на ногах, не существует. Но при обращении к врачу больные часто вспоминают о характерных симптомах, на которые просто не обратили внимания. Это свидетельствует о том, что патология может протекать в скрытой форме или даже без клинических проявлений.
Последствия микроинсульта
Последствия микроинсульта напрямую зависят от локализации и обширности повреждения клеток головного мозга. Часто происходит нарушение кровоснабжения ограниченного мелким сосудом участка нервной ткани. У таких пациентов видимых последствий не наблюдается, хотя в пожилом возрасте даже незначительная ишемия может стать причиной осложнений.
Но не у всех людей микроинсульт проходит незаметно: процесс все же приводит к повреждению и гибели нервных клеток. Особенно это касается заболевания, перенесенного на ногах. Даже несмотря на проведение реабилитационных мероприятий, направленных на восстановление полноценной работы головного мозга, последствия все же остаются. К ним относится:
- Снижение памяти. После перенесенного на ногах заболевания пострадавшие от транзиторных ишемических атак пациенты жалуются на забывчивость, невосприятии к новой информации, коверканье фактов из прошлого.
- Невнимательность и ослабление концентрации – также частое последствие микроинсульта. Для обучения новым навыкам пациентам приходится прилагать больше усилий.
- Изменение настроения. После перенесенного на ногах микроинсульта пациенты часто страдают депрессиями. Особенно это характерно для больных в пожилом возрасте. Такие люди замыкаются в себе, эмоционально переживают даже самые незначительные события в жизни, часто беспричинно плачут. Ключевое значение играет отношение окружающих к пострадавшим людям. В это время важно окружить их заботой, показать, что они не одни, поддержить морально.
Самым тяжелым последствием транзиторной ишемической атаки считается ее переход в инсульт. Это значительно ухудшает прогноз, усложняет реабилитацию, уменьшает вероятность восстановления функций головного мозга.
Первая помощь при микроинсульте
Она должна быть оказана сразу же после выявления проблемы. Действия аналогичны поведению при инсульте. Их цель — не допустить дальнейшего повреждения клеток головного мозга, минимизировать последствия заболевания.
- Уложить пострадавшего горизонтально, слегка приподнять верхнюю часть туловища.
- Повернуть голову набок. Это поможет избежать попадания рвотных масс в дыхательные пути.
- Вызвать бригаду скорой медицинской помощи.
- Обеспечить приток свежего воздуха в помещение.
- Расстегнуть тесную одежду.
- Измерить уровень артериального давления.
- Успокоить больного.
Так как симптомы транзиторной ишемической атаки преходящие, то через некоторое время пациент может почувствовать себя лучше. Однако такое улучшение не означает, что кровоснабжение клеток головного мозга восстановилось в полном объеме, поэтому оставлять без лечения микроинсульт нельзя.
Что нельзя делать при микроинсульте? Неправильные действия окружающих или самого пострадавшего могут усугубить ишемию головного мозга и привести к необратимым последствиям. Запрещается:
- самостоятельно транспортировать пациента в медицинское учреждение;
- давать какие-либо лекарственные средства;
- кормить или поить больного;
- лечить микроинсульт с помощью средств народной медицины;
- пренебрегать рекомендациями врача;
- игнорировать заболевание, так как реабилитация после перенесенного на ногах микроинсульта, особенно у пациентов в пожилом возрасте, происходит значительно труднее.
Своевременное оказание грамотной первой помощи при микроинсульте увеличивает вероятность восстановления функций головного мозга.
Реабилитация после микроинсульта
Реабилитационные мероприятия подбираются специалистом для каждого конкретного пациента. Они направлены на восстановление утраченных функций головного мозга и профилактику инсульта.
Мероприятия нужно начинать сразу же после стабилизации состояния больного, то есть еще в стационаре. В дальнейшем восстановление продолжается в домашних условиях. Оно включает в себя:
- Улучшение церебрального кровообращения. С этой целью используются различные лекарственные средства.
- Лечение первопричины — патологического состояния, которое вызвало микроинсульт. Врачи выясняют не только, как происходит транзиторная ишемическая атака, но и что стало ее причиной. И уже от этого зависит тактика лечения и реабилитации.
- Физиотерапевтические процедуры. Они улучшают мышечный тонус в конечностях.
- Лечебную гимнастику, которая помогает улучшить общее самочувствие пациента. Ее можно делать даже в домашних условиях, главное — выбрать с врачом комплекс упражнений.
- Психореабилитацию. У пациентов, перенесших микроинсульт в пожилом возрасте, могут быть расстройства психического здоровья. В таких случаях необходимо обратиться за помощью к психологу или психотерапевту.
- Курортное лечение.
Реабилитация после микроинсульта, особенно перенесенного на ногах, сначала может не приносить видимых изменений. Но это лишь на первый взгляд. Четкое выполнение рекомендаций, отказ от вредных привычек, полноценное питание — те факторы, которые помогут в борьбе с последствиями транзиторной ишемической атаки и предотвратят возникновение инсульта.
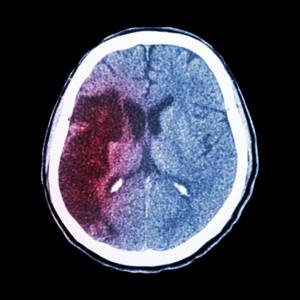
Диагностика инсульта на КТ
Главная статьи Диагностика инсульта на КТ
Инсульт (инфаркт головного мозга) — это острое нарушение мозгового кровообращения (ОНМК), которое приводит к ишемии и некрозу клеток головного мозга, кровоизлияниям, и относится к потенциально опасным для жизни состояниям.
При ишемическом инсульте нарушение мозгового кровообращения вызвано закупоркой или патологическим сужением одного из сосудов, в результате чего клетки погибают из-за нехватки глюкозы и кислорода.
Ишемический инсульт называют «инфарктом мозга», и это наиболее распространенный вид ОНМК.
О геморрагическом инсульте говорят в случае, если произошел разрыв сосудов, при этом важно исключить обширное кровоизлияние в головной мозг.
Если у пострадавшего выражены некоторые признаки инсульта, например, спутанность сознания, парез конечностей, головная боль, неконтролируемая асимметрия движений и мимики, однако эти симптомы быстро проходят, а не сохраняются в течение всего дня, тогда говорят о транзиторных ишемических атаках.
По-другому ТИА называют «микроинсультом». Иногда микроинсульт ошибочно объясняют как обычную реакцию на усталость, хронический стресс, высокие нагрузки — в этой связи проблема остается без должного внимания.
Однако транзиторные ишемические атаки имеют последствия и достоверно увеличивают вероятность инсульта у пациента в будущем.
На сегодняшний день КТ является основным методом нейровизуализации при инсульте.
Своевременная диагностика ОНМК, исследование анатомических структур головного мозга и сосудов, питающих орган, имеет значение не только для дальнейшего лечения, но и обладает прогностическим потенциалом.
В этой статье мы расскажем, когда лучше делать КТ головного мозга, какие признаки указывают на высокий риск инсультов, а также подробнее о видах ОНМК.
Опасен ли инсульт?
В России показатель летальных исходов при инсультах практически в 2,5 раза превышает общемировой показатель. В последние 20 лет наблюдается тенденция к росту распространенности ОНМК — как среди мужчин, так и среди женщин.
По данным Оксфордского университета, смертность от всех видов инсульта на протяжении первой недели достигает 12%, первого месяца — 19%, первого года — 31%.
Российские исследователи пришли к выводу, что около 40-45% пациентов, перенесших мозговой инсульт, погибают в течение первого года.
Повторный инсульт в последующие годы случается у каждого пятого, при этом наиболее опасны эти эпизоды в течение года после первого случая.
Приблизительно 85% этих инсультов обусловлено ишемией головного мозга в связи с закупоркой сосудов. Последняя чаще всего вызвана атеросклерозом. При этом отсутствует культура профилактики и диагностики заболеваний сосудистой системы.
В свою очередь, патологии сосудистого русла с трудом поддаются лечению, а некоторые патологические изменения носят необратимый характер. Больные гипертонической болезнью и атеросклерозом часто погибают от развившихся мозговых инсультов.
По статистике, только 15-20% пациентов, выживших после инсульта, сохраняют трудоспособность. Остальные пожизненно остаются инвалидами — нуждаются в лекарствах и помощи.
Инсульт затрагивает не только двигательные, но и чувственные функции. В первую очередь страдает интеллект — когнитивные способности, память, восприятие пространства и др. Инсульт сопряжен с высоким риском развития слабоумия.
От ОНМК не застрахованы ни пожилые, ни молодые люди, ни дети.
При отсутствии медицинской помощи и неблагоприятном исходе терапии ситуация со временем усугубляется: постепенно уменьшается снабжение органа кислородом и глюкозой, в зоне инфаркта (состоит из ядра и пенумбры) происходит некроз клеток, а область поражения расширяется.
При этом меняется плотность вещества головного мозга, в паренхиме накапливаются токсичные вещества и свободные радикалы: супероксид, перекись водорода. Они нарушают работу митохондрий и нейронов, вступают в реакции с различными клеточными компонентами и поддерживают цикл дальнейшей дезинтеграции клеток, а также провоцируют воспаление.
Таким образом, головной мозг постепенно погибает, «отключая» жизненно важные функции.
Среди пациентов, переживших острое нарушение мозгового кровообращения однажды, существует довольно высокая вероятность повторного инсульта.
Нельзя однозначно ответить на вопрос, какой инфаркт опаснее: ишемический или геморрагический. Все зависит от индивидуальной клинической картины. Однако геморрагическому инсульту может сопутствовать обширное кровоизлияние в мозг с последующим образованием гематом, рубца, кистозного новообразования.
Именно кровоизлияние в мозг необходимо исключить на КТ после инсульта — лучше всего уже в первые часы с момента проявления симптомов.
Ишемический и геморрагический инсульт
Два основных вида ОНМК. В некоторых случаях пациенту диагностируют инфаркт мозга смешанного типа с признаками ишемического и геморрагического инсульта.
Геморрагический инсульт
Геморрагический инсульт диагностируют, когда произошел разрыв кровеносных сосудов (преимущественно в области аневризм), что привело к субарахноидальному кровоизлиянию в мозг, геморрагическому пропитыванию вещества мозга, образованию гематом.
К главным причинам геморрагического инсульта относится артериальная гипертензия и разрыв аневризм интракраниальных сосудов.
Ишемический инсульт
Ишемический инсульт развивается из-за критического сужения (закупорки) сосуда головного мозга. В результате клетки мозга не получают кислород и питательные вещества вместе с током крови. Из-за этого клетки голодают и отмирают.
К главным причинам ишемического инсульта относится тромбоз артерий с выраженными признаками атеросклероза с формированием холестериновых бляшек, отложением солей кальция и разрастанием соединительной ткани. В первую очередь патологические изменения затрагивают брахиоцефальные артерии.
К отягчающим обстоятельствам, приближающим вероятность инсульта относятся:
- Возраст старше 50 лет;
- Транзиторные ишемические атаки в анамнезе;
- Некоторые сердечно-сосудистые заболевания (гипертония, инфаркт миокарда);
- Сахарный диабет;
- Некоторые заболевания, не связанные с сердечно-сосудистой системой и ЦНС (лейкемия, расслоение артерий);
- Наследственность;
- Курение;
- Злоупотребление алкоголем;
- Интоксикация организма;
- Систематическое отсутствие сна, отдыха, стресс, повышенные нагрузки;
- Неправильное питание (много холестерина в рационе);
- Гиподинамия.
Со стороны разница во внешних проявлениях ишемического и геморрагического инсульта практически отсутствует, и в этом заключается проблема.
КТ головного мозга при геморрагическом инсульте лучше проходить сразу после проявления признаков ОНМК. Как правило, пациента на скорой сразу госпитализируют в больницу, оснащенную аппаратами КТ или МРТ.
Кровоизлияние в мозг, отеки и гематомы врач-рентгенолог увидит сразу.
Но если пациенту с ишемическим инфарктом головного мозга сразу или в первые часы проведут сканирование, то врач не увидит ничего. Первые признаки ишемического инсульта на КТ проявляются только через 4-5 часов.
Хотя ишемический и геморрагический инсульт начинаются преимущественно из-за проблем с сосудами, однако относятся к заболеваниям ЦНС.
Симптомы инсульта
Про инсульт говорят в том случае, если признаки неврологических нарушений у пациента сохраняются более суток. К общим симптомам инсультов относятся:
- Внезапная слабость, онемение конечностей;
- Головокружение, нарушение координации, потемнение в глазах;
- Спутанность сознания, невнятная речь;
- Человек не может улыбнуться двумя уголками губ: привычка выходит кривой и асимметричной;
- Человек не может поднять обе руки вверх;
- Внезапная сильная головная боль
В отличие от ишемического инсульта, при геморрагическом:
1. Симптомы проявляются более остро и тяжело, удар инсульта более резкий, а не вялотекущий.
2. Присутствует ощущение прилива крови лицу (возможно покраснение кожных покровов), очень сильная головная боль.
3. Преобладает общемозговая симптоматика, то есть нарушение сознания и дыхания, судороги во всем теле, тошнота. Для ишемического инсульта более характерны очаговые симптомы, а именно парез и онемение конечностей.
Что показывает КТ при инсульте?
КТ при инсульте показывает очаги поражения, отвечающие за бассейн кровоснабжения мозговых артерий и патогенетические подтипы инсульта, а также признаки, связанные с кровоизлиянием в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства.
По изменению плотности структур головного мозга определяют наличие гиподенсивных и гиперденсивных участков, характерных для ишемического и геморрагического инсульта соответственно.
Врач-рентгенолог может не только определить вид и стадию инсульта, но и выявить причину ОНМК. На КТ можно увидеть повреждение тканей разной морфологии.
Метод позволяет визуализировать сосуды и осмотреть их на предмет тромбов, стенозов, сдавливания опухолями.
Более того, КТ головного мозга позволяет оценить значение анатомического интракраниального резерва и плотности ствола головного мозга по шкале Хаунсфилда. Эти данные важны с прогностической точки зрения.
Значение анатомического интракраниального резерва измеряется на КТ (МСКТ) в аксиальной проекции и является взаимным соотношением таких параметров, как битемпоральное расстояние, ширина тенториального отверстия, диаметр большого затылочного отверстия.
В рамках исследований, проведенных Котовым М.А. — главным врачом центра КТ «Ами», кандидатом мед.
наук, автором патентов РФ «Способ прогнозирования исхода ишемического инсульта головного мозга» и «Способ определения степени мозжечково-тенториального ущемления ствола головного мозга» — были подтверждены важные диагностические гипотезы и выявлено, что у пациентов со значением АИР 5,22 прогноз при инсульте наименее благоприятный. У таких пациентов диаметр затылочного отверстия менее 3,04 см, а плотность ствола головного мозга по шкале Хаунсфилда повышена.
Основных методов диагностики три: УЗДГ, КТ или МРТ. При инсульте необходимо оценить изменения в головном мозге и измерить интенсивность кровотока. Для последней задачи используют УЗДГ, для визуальной оценки всех остальных признаков — КТ или МРТ. Предпочтение отдается КТ, что объясняется суммарно более высокой информативностью и удобством проведения у пациентов в первые часы после ОНМК.
Однако, как мы уже отметили, ранние признаки ишемического инсульта визуализируются на КТ только через 4-5 часов. Ранний признак ишемического инсульта — сдавление корковых борозд — будет виден на КТ в случае цитотоксического отека, в результате которого происходит увеличение объема внутриклеточной жидкости, что приводит, в свою очередь, к набуханию извилин коры.
КТ показывает участки ишемии в головном мозге. По плотности тканей, а также по изменению плотности белого и серого вещества (измеряется по шкале Хаунсфилда, рассчитывается при компьютерной обработке КТ-сканов) устанавливают вид и стадию инсульта. Механика развития инсульта по стадиям следующая:
1 стадия инсульта
В первые часы после инфаркта показатель плотности ткани мозга находится в пределах нормы.
2 стадия инсульта
Нарастает цитотоксический отек мозга, наблюдается некротическая гибель вещества мозга (визуализируется участками затемнения). На КТ мы увидим, что плотность белого и серого вещества мозга снижается. При этом гибнут элементы нервной ткани, образуются макрофаги.
3 стадия инсульта
На 5-е сутки после инсульта начинаются процессы разрушения тканей мозга и реактивные изменения в сером веществе. Образуются новые сосуды и капилляры. Однако они нежизнеспособны и разрушаются.
Если бы рассматривали их под микроскопом, то увидели бы кровоизлияния из этих сосудов. Плотность серого вещества мозга увеличивается («эффект затуманивания»).
Наблюдается более заметное изменение плотности по шкале Хаунсфилда серого и белого вещества.
4 стадия инсульта
На 18-20 сутки признаки «эффекта затуманивания» уменьшаются. Показатели плотности серого вещества уменьшаются из-за отека мозга. По истечении 1-1,5 месяцев показатели плотности серого вещества сравниваются с белым веществом. Формируется глиомезодермальный рубец с полостью или кистозное новообразование.
Лакунарные инфаркты на КТ представляют собой небольшие зоны (от 5 до 10 мм) со сниженной плотностью ткани. В дальнейшем формируются псевдокисты (лакуны).
Нужно ли делать КТ после инсульта?
После первой диагностики инсульта на КТ — выявления очагов поражения мозга и определения вида (геморрагический или ишемический инсульт) — важно отслеживать динамику изменений раз в год или чаще, по показаниям лечащего врача (невролога). КТ можно заменить на МРТ, что будет в равной степени информативно.
Микроинсульт (транзиторная ишемическая атака)
| Микроинсульт (транзиторная ишемическая атака) похож на инсульт, у него сходные симптомы, но обычно он длится только несколько минут и не наносит необратимого ущерба. Микроинсульт может быть предупреждением. Каждый третий человек, перенесший микроинсульт, в итоге переносит и инсульт (удар), причем у половины инсульт происходит в течение года после микроинсульта. Микроинсульт может быть предупреждением и возможностью: предупреждением о надвигающемся инсульте и возможностью предпринять меры по профилактике. |
Микроинсульт обычно длится несколько минут. Большинство симптомов исчезают в течение часа. Симптомы микроинсульта напоминают ранние симптомы инсульта и могут включать в себя неожиданное появление следующих признаков:
У вас может произойти несколько микроинсультов. Симптомы следующих микроинсультов могут быть похожи или различаться, в зависимости от того, какая область мозга будет поражена. |
| Когда обратиться к врачу? |
| Немедленно обратитесь за медицинской помощью, если вы подозреваете, что у вас произошел микроинсульт. Если вовремя оценить ваше состояние и идентифицировать болезнь, то это поможет предотвратить инсульт. |
| Транзиторная ишемическая атака вызывается теми же причинами, что и ишемический инсульт – самая распространенная разновидность инсульта. При ишемическом инсульте тромб блокирует кровоснабжение части мозга. При микроинсульте, в отличие от инсульта, блокада длится недолго и не причиняет необратимого вреда. Причиной микроинсульта часто является отложения холестерина и других липидов (жировые бляшки, атеросклероз) в артерии или ее ответвлении, которые снабжают мозг кислородом и питательными веществами. Жировые бляшки могут уменьшить ток крови через артерию или привести к образованию тромба (сгустка крови). Тромб также может прийти в артерию, снабжающую мозг, из другой части организма (чаще всего из сердца) и также вызывать микроинсульт. |
Некоторые факторы риска микроинсульта не получится изменить. Другие факторы риска вы можете взять под контроль. Факторы риска, которые вы не можете изменитьВы не можете изменить перечисленные ниже факторы риска микроинсульта и инсульта. Но их знание может мотивировать вас изменить образ жизни и уменьшить другие факторы риска.
Факторы риска, которые вы можете взять под контроль.Вы можете контролировать многие факторы, увеличивающие вероятность инсульта, включая некоторые болезни и аспекты образа жизни. Присутствие у вас одного или нескольких из этих факторов не означает, что у вас обязательно будет инсульт. Но риск возрастает, особенно при наличии комбинации из двух и более факторов. Болезни
Аспекты образа жизни
|
| Как подготовиться к приему врача? |
Диагноз «микроинсульт» часто ставят при оказании скорой помощи, но если вас беспокоит риск последующего инсульта, вам стоит подготовиться к обсуждению этого вопроса с врачом на приеме. Что вы можете сделатьЕсли вы хотите обсудить с врачом вероятность развития у вас инсульта, запишите следующую информацию и будьте готовы обсудить ее с врачом:
Чего ожидать от врачаВрач может посоветовать вам пройти несколько диагностических процедур, чтобы установить ваши факторы риска инсульта и в таком случае должен рассказать вам, как подготовиться к этим процедурам. Например, перед анализом крови на холестерин и сахар нельзя есть. |
Транзиторная ишемическая атака длится недолго, поэтому врач может поставить этот диагноз, основываясь скорее на вашем анамнезе, чем на результатах общего физического и неврологического обследования. Чтобы определить причину микроинсульта и оценить вероятность инсульта врач может использовать следующие процедуры:
|
После установки диагноза «транзиторная ишемическая атака» врач выберет тактику для лечения причины заболевания и профилактики инсульта. В зависимости от причины микроинсульта врач может назначить лекарства для снижения вероятности образования тромбов или порекомендовать хирургическое лечение (ангиопластику). Лекарственные препаратыДля уменьшения вероятности инсульта после эпизода транзиторной ишемической атаки врачи используют несколько лекарств. Выбор зависит от расположения, причины, тяжести и типа транзиторной ишемической атаки. Чаще всего назначают следующие препараты:
Хирургическое лечениеЕсли у вас умеренно или сильно сужена артерия шеи (сонная артерия), то врач может порекомендовать каротидную эндартерэктомию. Эта операция очищает артерию от жировых (атеросклеротических) бляшек, пока не возникла новая транзиторная ишемическая атака или инсульт. Во время операции делают надрез на артерии, удаляют бляшки, а артерию закрывают. АнгиопластикаВ определенных случаях можно провести каротидную ангиопластику. Во время этой операции приспособление в форме баллона расширяет просвет суженной артерии, и в это место устанавливают проволочную трубочку (стент), чтобы поддерживать просвет открытым. |
Лучшее, что вы можете сделать для предотвращения транзиторной ишемической атаки – это понимать свои факторы риска и вести здоровый образ жизни, в том числе проходить регулярные профилактические обследования, а также:
|